Sborník abstrakt. Kurz Onko-Urologie I. Karcinom ledviny a močového měchýře od A do Z. 4. dubna 2013 Kampus Masarykovy univerzity Brno
|
|
|
- Tomáš Havel
- před 7 lety
- Počet zobrazení:
Transkript
1 Sborník abstrakt Kurz Onko-Urologie I. Karcinom ledviny a močového měchýře od A do Z 4. dubna 2013 Kampus Masarykovy univerzity Brno
2 NOVINKA XGEVA : PRVNÍ A JEDINÝ INHIBITOR RANK LIGANDU 1,2 URČENÝ K PREVENCI KOSTNÍCH KOMPLIKACÍ 3 ÚČINNĚJŠÍ PREVENCE. 1,3 CÍLENÝ ZÁSAH. 1 XGEVA je indikovaná k prevenci kostních příhod (SRE) u dospělých s metastázami solidních nádorů do kostí 1 XGEVA je podávána subkutánně jednou za 4 týdny 1 Sborník abstrakt Kurz Onko-Urologie I. Karcinom ledviny a močového měchýře od A do Z Odkazy: 1. XGEVA (denosumab), Souhrn údajů o přípravku Lipton A, et al. Eur J Cancer 2012;48: Zkrácené informace o léčivém přípravku Název léčivého přípravku: XGEVA 120 mg injekční roztok. Účinná látka a léková forma: denosumabum 120 mg v 1,7 ml (70 mg/ml) injekčního roztoku. Denosumab je lidská monoklonální protilátka IgG2, která se vyrábí r-dna technologií. Terapeutické indikace: Prevence kostních příhod (patologické fraktury, míšní komprese, stavy vyžadující radiační léčbu kostí či kostní operaci) u dospělých s metastázami solidních nádorů do kostí. Dávkování a způsob podání: doporučená dávka přípravku XGEVA je 120 mg podávaná jednou za 4 týdny ve formě jednorázové subkutánní injekce do stehna, břicha nebo horní části paže. Injekční lahvičku nechte před podáním ohřát na pokojovou teplotu a roztok aplikujte pomalu. Všichni pacienti, kteří nemají hyperkalcémii, by měli užívat alespoň 500 mg kalcia a 400 IU vitaminu D denně*. Pediatrická populace: přípravek XGEVA se nedoporučuje podávat dětským pacientům (do 18 let věku). Kontraindikace: Hypersenzitivita na léčivou látku nebo kteroukoliv pomocnou látku. Těžká, neléčená hypokalcémie. Zvláštní upozornění a opatření pro použití: Všichni pacienti, kteří nemají hyperkalcémii, by měli užívat kalcium a vitamin D. Hypokalcémie: Před zahájením léčby přípravkem XGEVA je třeba upravit preexistující hypokalcémii. Hypokalcémií jsou více ohroženi pacienti s těžkou poruchou funkce ledvin (clearance kreatininu < 30 ml/min) nebo pacienti dialyzovaní. Osteonekróza čelisti: výskyt osteonekrózy čelisti (osteonecrosis of the jaw, ONJ) byl hlášen v rámci klinického hodnocení u pacientů s pokročilým maligním nádorovým onemocněním postihujícím kosti. U těchto pacientů se obvykle Amgen s.r.o., Klimentská 46, Praha 1 tel.: , fax: vyskytoval některý z rizikových faktorů ONJ: invazivní stomatologický zákrok, špatná hygiena dutiny ústní nebo jiné preexistující onemocnění chrupu, pokročilé maligní onemocnění, infekce nebo konkomitantní protinádorová léčba. Před léčbou přípravkem XGEVA by tito rizikoví pacienti měli podstoupit preventivní zubní prohlídku a stomatologické ošetření. Po dobu léčby by tito pacienti, pokud to bude možné, neměli podstupovat invazivní stomatologické zákroky. Kožní infekce vyžadující hospitalizaci (zejména flegmóna-celulitida): V klinických hodnoceních byly hlášeny kožní infekce (zejména flegmóna-celulitida) vyžadující hospitalizaci. Pacienti by měli být poučení, aby neodkladně vyhledali lékařskou pomoc, pokud se u nich objeví známky či příznaky flegmóny-celulitidy. Jiné: pacienti léčení přípravkem XGEVA by neměli být současně léčeni jinými léčivými přípravky obsahujícími denosumab (k léčbě osteoporózy). Pacienti léčení přípravkem XGEVA by neměli být současně léčeni bisfosfonáty. Upozornění na pomocné látky: pacientům se vzácnou hereditární intolerancí fruktózy by neměl být přípravek XGEVA podáván. Interakce s jinými léčivými přípravky a jiné formy interakce: žádné studie interakcí nebyly provedeny. V klinických hodnoceních byl přípravek XGEVA podáván konkomitantně s chemoterapií a/nebo hormonální léčbou nebo po předchozím nitrožilním podávání bisfosfonátů. Nebyly zjištěny žádné klinicky signifikantní změny sérové koncentrace nebo farmakodynamiky denosumabu. Fertilita, těhotenství a kojení: XGEVA se nedoporučuje podávat v těhotenství a ženám ve fertilním věku nepoužívajícím antikoncepční prostředky. Není známo, zda se denosumab vylučuje do lidského mateřského mléka. Je třeba se rozhodnout, zda ustoupit od kojení nebo zda nepodávat přípravek XGEVA, přičemž je nutno brát v úvahu přínos kojení pro novorozence/kojence a přínos léčby přípravkem XGEVA pro pacientku. Nežádoucí účinky (NÚ): bezpečnost přípravku XGEVA byla hodnocena v rámci klinických hodnocení u pacientů s pokročilým maligním onemocněním postihujícím kosti. Velmi častými NÚ byly: dušnost a průjem; časté NÚ představovaly hypokalcémie, hypofosfatémie, extrakce zubu, hyperhidróza a osteonekróza čelisti. Hypokalcémie třetího a čtvrtého stupně byla zjištěno u 2,5 %, resp. 0,6 % pacientů léčených přípravkem XGEVA. Po uvedení přípravku na trh byla hlášena závažná symptomatická hypokalcémie (včetně fatálních případů). Osteonekróza čelisti (ONJ) byla ve 3 kontrolovaných klinických hodnoceních fáze III potvrzena u 1,8 % pacientů léčených přípravkem XGEVA. Většina (81 %) pacientů měla v anamnéze extrakci zubu, špatnou hygienu dutiny ústní, a/nebo používání zubních náhrad a byla navíc aktuálně nebo předtím léčena chemoterapií. Zvláštní opatření pro uchovávání: uchovávejte při 2 8 C (v chladničce). Chraňte před mrazem. Chraňte před světlem. Držitel rozhodnutí o registraci: Amgen Europe B.V., Minervum 7061, 4817 ZK Breda, Nizozemsko REGISTRAČNÍ ČÍSLO: EU/1/11/703/ Datum revize textu: 11. únor Před předepsáním přípravku se, prosím, seznamte s úplným zněním Souhrnu údajů o přípravku. Přípravek je hrazen z prostředků veřejného zdravotního pojištění. * Všimněte si, prosím, změn v informacích o léčivém přípravku. JS Partner s.r.o. ISBN DMO-CZE-AMG February-P
3 Obsah Odborný program Epidemiologie, etiologie, endoskopická a neinvazivní diagnostika nádorů močového měchýře M. Babjuk Klasifikace tumorů močového měchýře J. Feit Zobrazovací metody, jejich přínos pro zjištění rozsahu onemocnění nádoru močového měchýře G. Varga Prognostické faktory, léčebná strategie vycházející z individuálního rizika, dispenzarizace V. Vít Léčba nádorů, které neprorůstají do svaloviny: transuretrální resekce, nové postupy G. Varga Intravezikální chemoterapie a imunoterapie V. Vít Cystektomie L. Jarolím Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy A. Čermák, D. Pacík, V. Vít Chemoradioterapie u nádorů močového měchýře P. Šlampa Léčba metastatických nádorů: systémová chemoterapie, symptomatická léčba J. Katolická Prof. MUDr. Marek Babjuk, CSc. Prim. MUDr. Aleš Čermák, Ph.D. Doc. MUDr. Josef Feit, CSc. Prim. MUDr. Petr Filipenský, Ph.D. Prof. MUDr. Tomáš Hanuš, DrSc. Prof. MUDr. Milan Hora, Ph.D., MBA Doc. MUDr. Ladislav Jarolím, CSc. Prim. MUDr. Jana Katolická, Ph.D. MUDr. Leoš Křen, Ph.D. Prof. MUDr. Dalibor Pacík, CSc. Prim. MUDr. Zdeněk Pavlovský Prof. MUDr. Pavel Šlampa, CSc. As. MUDr. Gabriel Varga, FEBU As. MUDr. Vítězslav Vít Sborník abstrakt Kurz Onko-Urologie I. Vydavatelství JS Partner s.r.o. 1. vydání, 2013, 44 stran Tisk: Tiskárna společnosti JS Partner s.r.o JS Print Etiologie, epidemiologie, diagnostika nádorů horních močových cest A. Čermák Histopatologická a TNM klasifikace Z. Pavlovský Chirurgická léčba nádorů horních cest močových M. Hora Lokální a systémová chemoterapie, imunoterapie J. Katolická Etiologie, epidemiologie, diagnostika, zobrazovací metody u nádorů ledvin G. Varga Histopatologická a TNM klasifikace L. Křen Prognostické faktory V. Vít Léčba lokalizovaných nádorů ledvin, operační postupy a jejich indikace, role lymfadenektomie P. Filipenský Aktivní sledování, miniinvazivní možnosti léčby A. Čermák Strategie léčby nádorů ledvin s trombem v renální a dolní duté žíle T. Hanuš Léčba generalizovaných nádorů ledvin: místo operační léčby P. Filipenský Léčba generalizovaných nádorů ledvin: systémová imunoterapie, paliativní léčba J. Katolická Léčba generalizovaných nádorů ledvin: cílená biologická léčba D. Pacík Kostní metastatické postižení a SRE otevírá se nový prostor pro léčebné ovlivnění? D. Pacík ISBN
4 Odborný program 7:30 8:00 Registrace, výstava firem Epidemiologie, etiologie, endoskopická a neinvazivní diagnostika nádorů močového měchýře M. Babjuk Nádory močového měchýře 8:00 8:20 Etiologie, epidemiologie nádorů močového měchýře. Neinvazivní a endoskopická diagnostika. M. Babjuk 8:20 8:35 Histopatologická a TNM klasifikace nádorů močového měchýře J. Feit 8:35 8:50 Zobrazovací metody, jejich přínos pro zjištění rozsahu onemocnění G. Varga 8:50 9:10 Prognostické faktory, léčebná strategie vycházející z individuálního rizika, dispenzarizace V. Vít 9:10 9:30 Léčba nádorů, které neprorůstají do svaloviny: transuretrální resekce, nové postupy G. Varga 9:30 9:50 Intravezikální chemoterapie a imunoterapie V. Vít 9:50 10:20 Diskuze, coffee break, výstava firem 10:20 10:40 Léčba invazivních nádorů: radikální cystektomie, lymfadenektomie L. Jarolím 10:40 11:00 Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy A. Čermák 11:00 11:20 Adjuvantní a neoadjuvantní systémová chemoterapie, radioterapie P. Šlampa 11:20 11:40 Léčba metastatických nádorů: systémová chemoterapie, symptomatická léčba J. Katolická 11:40 13:00 Diskuze, oběd, výstava firem Nádory horních cest močových (TCC) 13:00 13:20 Etiologie, epidemiologie, diagnostika A. Čermák 13:20 13:30 Histopatologická a TNM klasifikace Z. Pavlovský 13:30 13:45 Ureteronefrektomie, možnosti endoskopické léčby M. Hora 13:45 14:00 Lokální a systémová chemoterapie, imunoterapie J. Katolická 14:00 14:15 Diskuze, výstava firem Zhoubné nádory ledvinného parenchymu (RCC) 14:15 14:35 Etiologie, epidemiologie, diagnostika, zobrazovací metody G. Varga 14:35 14:50 Histopatologická a TNM klasifikace L. Křen 14:50 15:05 Prognostické faktory V. Vít 15:05 15:25 Léčba lokalizovaných nádorů ledvin, operační postupy a jejich indikace, role lymfadenektomie P. Filipenský 15:25 15:40 Aktivní sledování, miniinvazivní možnosti léčby A. Čermák 15:40 16:00 Strategie léčby nádorů ledvin s trombem v renální a dolní duté žíle T. Hanuš 16:00 16:20 Diskuze, coffee break, výstava firem 16:20 16:35 Léčba generalizovaných nádorů ledvin: místo operační léčby P. Filipenský 16:35 16:50 Léčba generalizovaných nádorů ledvin: systémová imunoterapie, paliativní léčba J. Katolická 16:50 17:10 Léčba generalizovaných nádorů ledvin: cílená biologická léčba D. Pacík 17:10 17:30 Kostní metastatické postižení a SRE otevírá se nový prostor pro léčebné ovlivnění? D. Pacík 17:30 18:00 Diskuze, závěr Etiologie nádorů měchýře Uroteliální karcinom močového měchýře patří mezi nádory, při jejichž vzniku se uplatňují profesní rizika a faktory zevního prostředí. Německý chirurg Rehn popsal v roce 1895 nádory močového měchýře u tří dělníků pracujících v továrně vyrábějící umělá barviva a jako první tak upozornil na možnou existenci průmyslových kancerogenů. Postupně byl prokázán jednoznačný vztah mezi některými aromatickými aminy a vznikem nádorů močového měchýře. Tyto látky se mohou objevit nejen při výrobě barev, ale i v dalších průmyslových odvětvích, například v textilním průmyslu, při zpracování gumy a výrobě pneumatik, v kožedělném, chemickém a tiskařském průmyslu nebo při zpracování ropy. Navíc bylo identifikováno několik látek příbuzného charakteru, například 4,4-metylen bis(2-chloroanilin) (MOCA) nebo o-toluidin, které jsou vysoce suspektní z kancerogenního účinku u člověka a které způsobují nádory v experimentu u zvířat. Jednoznačný průkaz kancerogenu je však komplikován dlouhou dobou latence, která se pohybuje mezi 15 a 40 lety od expozice, a také skutečností, že hodnocené osoby přicházejí do styku obvykle s celým souborem chemicky příbuzných látek. Navíc je pravděpodobná přítomnost řady dalších faktorů v životním prostředí nezávisle na pracovním zařazení. Přesto je dnes profesní riziko považováno po kouření za druhý nejvýznamnější etiologický faktor, který se uplatňuje na vzniku zhruba 20 % nádorů měchýře. Holsti a Ermala v roce 1955 experimentálně ukázali vztah mezi tabákovým dehtem a vznikem nádorů měchýře u myší. Řada dalších studií jednoznačně prokázala úzkou souvislost mezi kouřením cigaret a vznikem uroteliálních nádorů. Předpokládáme, že se kouření podílí na vzniku zhruba % nádorů močového měchýře a přibližně dvakrát až čtyřikrát zvyšuje riziko jeho výskytu, čímž se stává jednoznačně nejvýznamnějším vyvolávajícím agens. Riziko stoupá s počtem vykouřených cigaret. Kuřáci mají navíc vyšší pravděpodobnost výskytu agresivnějších forem tumoru a agresivnější průběh onemocnění než nekuřáci. Raitanen srovnal průběh onemocnění u kuřáků a nekuřáků, přičemž prokázal, že během 10 let zemřelo 40 % kuřáků, ale pouze 27 % nekuřáků. Mechanismus účinku není zatím přesně znám, předpokládáme však působení látek v tabáku obsažených. Jedná se o již výše zmíněné aromatické aminy, hlavně 2-naftylamin a 4-aminobifenyl, a snad i o další sloučeniny, například nesaturované aldehydy. Významným faktorem se zdá být i chronický vliv radiace, což bylo prokázáno v oblasti zasažené 137Cs po katastrofě v Černobylu. V exponované populaci je pozorován vysoký výskyt chronické atypické proliferační cystitidy, označované jako černobylská cystitida, s ložisky dysplázie a Tis (Carcinoma in situ). Genetické vyšetření prokázalo mutace genu TP53 s výraznou imunohistochemickou pozitivitou p53. Abusus fenacetinu je obvykle dáván do souvislosti spíše s uroteliálními nádory horních močových cest než samotného měchýře. Z dalších faktorů je třeba se zmínit o schistozomiáze (bilharziáze), parazitárním onemocnění vyskytujícím se endemicky hlavně v některých oblastech severní Afriky a Arabského poloostrova. Odumřelá vajíčka parazita Schistosoma haematobium jsou uložena ve stěně měchýře a způsobují chronickou zánětlivou reakci přetrvávající po zbytek nositelova života. Dráždění bývá často spojeno se skvamózní metaplazií urotelu, který pak má větší proliferační aktivitu. Přibližně 70 % měchýřových malignit spojených se schistozomiázou je tvořeno spinocelulárním karcinomem, častější je však i adenokarcinom. O významu tohoto parazitárního onemocnění v endemických oblastech svědčí skutečnost, že například El-Bolkainy nalezl u více než 80 % Egypťanů s nádorem močového měchýře vajíčka schistozomy. Mechanismus, kterým dochází ke vzniku nádoru, není přesně znám. Uvažujeme hlavně o vlivu dlouhodobě zvýšené buněčné proliferace a nitrosaminů, například N-butyl-N-(4-hydroxybutyl)nitrosaminu, které vznikají v moči u pacientů s chronickou schistozomiázovou infekcí a které jsou prokázanými kancerogeny u hlodavců a psů. Diagnostika nádorů močového měchýře Pacient přicházející s příznaky suspektními z nádoru měchýře je obvykle zařazen do rutinního vyšetřovacího programu, který můžeme rozdělit do 3 základních kroků: Základní diagnostické kroky: odběr anamnézy, fyzikální vyšetření, vyšetření moči (moč chemicky a sediment, kultivace, cytologie, případně jiný neinvazivní test), vyšetření horních močových cest (vylučovací urografie IVU a ultrasonografie ledvin) a endoskopické vyšetření (cystouretroskopie). 6 7
5 Epidemiologie, etiologie, endoskopická a neinvazivní diagnostika nádorů močového měchýře M. Babjuk Epidemiologie, etiologie, endoskopická a neinvazivní diagnostika nádorů močového měchýře M. Babjuk Potvrzení diagnózy nádoru močového měchýře: diagnóza je obvykle potvrzena histologickým vyšetřením tkáně získané endoskopickou resekcí nebo biopsií. Stanovení rozsahu onemocnění a zařazení do kategorie dle TNM klasifikace. Tento krok je nezbytný, protože umožňuje vyslovit prognózu a určit optimální léčebnou strategii. Cytologie moči Onkologická cytologie je prebioptická diagnostická metoda sloužící k průkazu nádorových buněk. V případě nádorů močového měchýře při ní hodnotíme jednotlivé uroteliální buňky nebo jejich skupiny uvolněné do moči nebo získané výplachem močového měchýře. Zakladatelem urologické onkologické cytologie byl významný pražský patolog Vilém Dušan Lambl, který již v roce 1856 publikoval práci zabývající se charakteristikou normálních a nádorových buněk nalezených v moči pacientů s nádory močového měchýře. Avšak teprve technický pokrok minulého století zvláště v barvicích metodách a průkopnická práce Papanicolaua umožnily zařazení cytologie moči mezi základní a rutinně používané diagnostické postupy. Při vyšetření spontánní moči je senzitivita cytologie odhadována na 31 až 90 %. Konkrétní hodnota však závisí na stupni histologické diferenciace nádoru, když dosahuje 3 22 % pro nádory GI, % pro GII a % pro GIII. Velký význam má cytologie při záchytu tumoru in situ (Tis), který je samostatným endoskopickým vyšetřením obtížně detekovatelný a u kterého se její senzitivita pohybuje mezi 67 a 73 %. Významným pozitivem cytologie je vysoká specificita, která se pohybuje v závislosti na zkušenosti vyšetřujícího mezi 81 a 100 %. V případě pozitivní cytologie a negativního cystoskopického nálezu byl během 24 měsíců tumor detekován u 40 % pacientů. Je zjevné, že problémem cytologie moči je nízká senzitivita u dobře diferencovaných nádorů. Jejich jediným běžně přijímaným znakem je výskyt buněčných shluků s náznaky papilárního uspořádání, což je charakteristika velmi nespolehlivá. Naopak u uroteliálních karcinomů 2. a 3. stupně nacházíme v sedimentu buňky s typickými znaky malignity, což vede k podstatně vyšší senzitivitě metody. Buněčná jádra jeví v typickém případě anizokaryózu, nepravidelnosti tvaru a struktury jaderné membrány, respektive zhrubění a zmnožení chromatinu vedoucí k hyperchromazii. Současně je zřejmý posun karyocytoplazmatického poměru ve prospěch jádra. Nové metody Díky rozvoji molekulární biologie byla v poslední době vyvinuta řada metod, které jsou založeny na detekci různých tumor-specifických antigenů v moči. Jiné metody se zaměřují na uroteliální buňky v moči, kde hodnotí antigeny na jejich povrchu nebo přítomnost abnormalit na úrovni DNA. Testy mohou být kvalitativní, nebo přinášet kvantitativní výsledek, některé jsou dostupné v podobě snadno v ambulanci proveditelných diagnostických rychlotestů, jiné vyžadují moderní laboratorní zázemí. Fluorescenční cystoskopie Fluorescenční cystoskopie vychází z principů fluorescenční diagnostiky neboli fotodynamické diagnostiky (PDD photodynamic diagnosis), která využívá fluorescence k zobrazení nádorového ložiska. Podstata spočívá v aplikaci tzv. fotosenzibilizátoru, což je látka schopná selektivní akumulace v nádorové tkáni a fluoreskující po osvitu světlem určité vlnové délky. Jako fotosenzibilizátory byly studovány látky ze skupiny porfyrinů, dříve byla využívána kyselina 5-aminolevulová (5-ALA), která je v dnešní době nahrazována jejím hexylesterem (Hexvix). Tato látka sama o sobě nefluoreskuje, je však přirozeným prekurzorem syntézy hemu. Po intravezikální aplikaci roztoku dochází v nádorových buňkách k selektivní akumulaci posledního meziproduktu syntetického řetězce, tzv. protoporfyrinu IX, který po osvitu modrofialovým světlem intenzivně červeně fluoreskuje. Výsledkem je tedy červená fluorescence nádorových ložisek po osvitu modrofialovým světlem. K provedení fluorescenční cystoskopie je nutné speciální instrumentárium, které zahrnuje zdroj modrofialového světla, optiky s příslušnými filtry a videokameru. Instrumentárium umožňuje i provedení běžného vyšetření v bílém světle pouhým přepnutím charakteru světla na jeho zdroji. Bylo prokázáno, že fluorescenční cystoskopie umožňuje záchyt signifikantně vyššího počtu nádorových ložisek. Při hodnocení jednotlivých biopsií se její senzitivita pohybuje v rozsahu od 87 do 96,9 % ve srovnání s 72,7 84 % u běžné cystoskopie. Zaak například hodnotil 1012 endoskopií s použitím bílého i fluorescenčního zobrazení, přičemž nádorové ložisko zachytil celkem u 552 pacientů, z nichž 189 (34,2 %) se podařilo detekovat pouze díky fluorescenční cystoskopii. Při použití hexyl-esteru 5-ALA (Hexvix R ) se podařilo zachytit o 24,4 % více nádorových ložisek ve srovnání se standardní cystoskopií, přičemž v 17 % vedl tento nález ke změně dalšího postupu. Hlavní přínos metody spočívá v usnadnění detekce intraepiteliálních ložisek charakteru dysplazií nebo Tis. Uvažujeme-li pouze tato ložiska, zvýšila fluorescenční cystoskopie počet detekovaných lézí o %. Multicentrická studie hodnotící fluorescenční diagnostiku s použitím hexyl-esteru 5-ALA (Hexvix R ) zachytila pouze díky této metodě plných 28 % pacientů s Tis. Specificita fluorescenční cystoskopie je nižší než u konvenčního vyšetření a pohybuje se v rozsahu od 59 % do 66,6 %. Bylo však prokázáno, že fluoreskující ložiska hodnocená běžným patologickým vyšetřením jako benigní, a tedy jako nesprávně pozitivní, obsahují chromozomální léze shodné s nálezem v papilárních tumorech u téhož pacienta. Je tedy možné, že se vlastně jedná o premaligní léze, které standardní histologické vyšetření prokázat nedokáže. Počet nesprávně pozitivních nálezů je vyšší několik týdnů po předchozí TUR a intravezikální chemoterapii nebo imunoterapii. Mezinárodní prospektivní randomizovaná studie rovněž prokázala, že použití fluorescenční cystoskopie s preparátem Hexvix vede ke snížení rizika recidivy o 9 % po prvním roce sledování. Diagnostická cystoskopie K bezpečné diagnóze nádoru močového měchýře je nezbytná cystoskopie. Jejím cílem je popsat přítomnost nádoru měchýře a změn sliznice, které by mohly signalizovat intraepiteliální nádorové změny (Tis). Při provedení rigidním přístrojem lze výplachem získat materiál na cytologické vyšetření. Zkušený urolog dokáže již na základě endoskopického obrazu poměrně dobře odhadnout rozsah tumoru a histologickou diferenciaci. Diagnostickou cystoskopii provádíme obvykle ambulantně za použití lubrikantu s lokálním anestetikem. Lze použít tenký rigidní nebo flexibilní přístroj. Součástí rigidního cystoskopu musí být přímá, obvykle 5 o, i diagnostická, 30 o a 70 o optika. Výhodou flexibilní cystoskopie je možnost bezpečného prohlédnutí celé kavity měchýře včetně retrográdního pohledu na oblast hrdla. Její provedení vyžaduje určitou zkušenost a praxi s flexibilními přístroji. Vyšetření sice není úplně prosto komplikací, jejich závažnost a četnost je však u mužů podstatně menší než při použití rigidního přístroje. Z tohoto by se mělo použití flexibilního cystoskopu stát u mužů pravidlem. V případě podezřelého nebo pozitivního nálezu indikujeme pacienta k endoskopickému vyšetření v narkóze, které nám umožní odběr validního vzorku tkáně na histologické vyšetření. 8 9
6 Klasifikace tumorů močového měchýře J. Feit Zobrazovací metody, jejich přínos pro zjištění rozsahu onemocnění nádoru močového měchýře G. Varga V přednášce bude uvedena základní histologická klasifikace tumorózních lézí močového měchýře (pseudotumory, nádorové léze různého typu) a poznámky k hodnocení invazivity uroteliálních karcinomů. Budou demonstrovány základní histologické znaky nejčastějších typů tumorů močového měchýře. Podrobněji budou probrána kritéria hodnocení uroteliálních lézí s ohledem na klasifikaci WHO/ISUP (2004) z hlediska patologa. Radiologické metody jsou neoddělitelnou součástí vyšetřovacího protokolu karcinomu močového měchýře. Poskytují důležité informace k stanovení definitivního rozsahu onemocnění, od kterého se odvíjí další léčba. Přehled zobrazovacích metod v diagnostice karcinomu močového měchýře je předmětem této přednášky
7 Prognostické faktory, léčebná strategie vycházející z individuálního rizika, dispenzarizace V. Vít Léčba nádorů, které neprorůstají do svaloviny: transuretrální resekce, nové postupy G. Varga Pro uroteliální nádory je typickou vlastností jejich heterogenita a velmi variabilní průběh, kde na jedné straně můžeme pozorovat nádory s velmi nízkým maligním potenciálem a minimální tendencí k recidivě a progresi, na druhé straně se setkáváme s tumory, které přes veškerou léčebnou snahu rychle recidivují a záhy přecházejí do invazivní formy. Biologický potenciál nádoru je tedy pro další osud konkrétního pacienta zcela zásadní, a proto jsou v současné době vyvíjeny intenzivní snahy o poznání biologických charakteristik jednotlivých typů nádorů a tak i o možnost stanovení prognózy dalšího vývoje onemocnění v konkrétních případech. Z hlediska prognózy a terapeutického postupu je především důležité, zda se jedná o neinvazivní, nebo invazivní karcinom. Základním krokem v odlišení těchto dvou skupin nádorů je transuretrální resekce (TURT), která představuje nejen diagnostický, ale i terapeutický postup. Při volbě dalšího léčebného postupu je zejména u neinvazivních nádorů důležité posouzení prognostických faktorů dalšího vývoje onemocnění. V přednášce jsou postupně rozebrány jednotlivé prognostické faktory recidivy a progrese karcinomů močového měchýře klasifikace T, stupeň histopatologické diferenciace, četnost a velikost nádoru v době diagnózy, počet předchozích recidiv, přítomnost sekundárního CIS, časná recidiva po iniciální TURT. Na základě zhodnocení přítomnosti jednotlivých rizikových faktorů, které byly podrobeny multivariantním analýzám, je uveden princip rozdělení pacientů s Ta, T1 tumory do skupin s nízkým, středním a vysokým rizikem. Jsou uvedeny EORTC skórovací tabulky a tabulky pro rizika recidivy a progrese. Jako praktický výstup z těchto tabulek je uveden odkaz na EORTC bladdercalculator, s jehož pomocí lze provést prognózu recidivy a progrese pro individuálního pacienta. Další část přednášky přináší přehled různých potenciálních biomarkerů, které jsou v současné době studovány v souvislosti s možným použitím ke zlepšení predikce vývoje KMM. Závěr přednášky přináší doporučení EAU pro léčbu uroteliálního karcinomu močového měchýře, který neinvaduje svalovinu aktualizovanou verzi z roku Léčba neinvazivního karcinomu močového měchýře představuje v urologii výzvu kvůli jeho tendenci recidivovat a možnosti progredovat do invazivního stadia. Chirurgická léčba v podobě transuretrální resekce (TURB) představuje iniciální a zásadní krok v managementu o pacienty s tímto typem nádoru, který rozhoduje o dalším osudu pacienta. Pro nádory s nízkým rizikem představuje TURB zároveň i terapeutický výkon. Jeho kvalitní a rutinní provádění vyžaduje systematickou a cílenou výuku urologů v rezidenčním programu. I přes fakt, že jde o často prováděný výkon, nejedná se o výkon jednoduchý. Cílem přednášky je poskytnout přehled operačního postupu TURB, jako i možnosti ovlivnění výsledků TURB pomocí implementace nových technologií do klinické praxe. I když integrace těchto technologií vyžaduje další výzkum, již nyní jsou pro zkvalitnění péče o pacienty s neinfiltrujícím karcinomem močového měchýře příslibem do budoucna
8 Intravezikální chemoterapie a imunoterapie V. Vít Cystektomie L. Jarolím Karcinomy močového měchýře představují heterogenní skupinu onemocnění s naprosto odlišným klinickým průběhem. Z hlediska prognózy a terapeutického postupu je důležité, zda se jedná o neinvazivní, nebo invazivní karcinom. Přibližně % případů v době záchytu tvoří neinvazivní uroteliální tumory (CIS, Ta, T1), % jsou invazivní kacinomy (T2-T4). Základním krokem v odlišení těchto dvou skupin nádorů je transuretrální resekce (TURT), která představuje nejen diagnostický, ale i terapeutický postup. Pro neinvazivní uroteliální karcinomy je však typická vysoká míra recidivy (až 80 %) a progrese (až 30 %). Proto je vyvíjena snaha o snížení rizika recidivy, ale především progrese do invazivního stádia. V přednášce jsou rozebírány možnosti použití adjuvantní léčby navazující na TURT, kterou představuje nejčastěji intravezikální chemoterapie nebo imunoterapie. Jsou rozebrány mechanismy působení a charakteristiky jednotlivých chemoterapeutik používaných k intravezikálním instilacím, jsou také rozebrána různá instilační schémata. Další pasáž je věnována intravezikální imunoterapii BCG vakcíně. Jsou probrány historické aspekty použití BCG, je srovnána účinnost s nejčastěji používanými chemoterapeutiky. Podrobně je probrán mechanismus působení BCG vakcíny, způsoby aplikace a terapeutické dávky. Opět je zhodnocena efektivita léčby BCG vakcínou a její srovnání s jinými léčebnými modalitami. Velká pozornost je věnována problematice vedlejších účinků BCG terapie, jejich klinickým projevům, léčbě a prevenci. Samostatně je probrána problematika léčby vysoce rizikových neinvazivních nádorů CIS, T1G3. V závěru přednášky jsou rozebrány možnosti léčby po selhání intravezikální chemo a imunoterapie intravezikální CHT po selhané BCG, opakování BCG indukce, intravezikální instilace interferonu α, kombinovaná intravezikální aplikace IFN-α + BCG vakcíny, radiace, chemoradiace, využití systémově aktivních chemoterapeutik (gemcitabin, docetaxel) v intravezikálních režimech. Na závěr jsou uvedena doporučení Evropské urologické asociace pro intravezikální léčbu neinvazivních karcinomů močového měchýře. Ladislav Jarolím: Cystektomie. In ZVARA, Vladimír, HORŇÁK, Michal, a kolektiv: Urologické operace. Martin: Osveta, ISBN , str Indikace Hlavní indikací cystektomie je invazivní uroteliální karcinom močového měchýře. Cystektomie indikovaná pro jiné nádory a neonkologické stavy je málo obvyklá. Součástí cystektomie pro urologické nádory je rozšířená pánevní lymfadenektomie. Cystektomie u muže představuje obvykle odstranění měchýře spolu s prostatou a semennými váčky, výjimečně lze prostatu nebo její pouzdro a váčky ponechat. Je-li nádorem postižena i uretra pod kolikulem, odstraní se při cystoprostatektomii také celá uretra. U ženy lze při negativním bioptickém nálezu hrdla ponechat uretru a odstranit jen měchýř, v opačném případě je součástí cystektomie i uretrektomie. Pokud není v oblasti trigona nebo zadních a postranních stěn měchýře lokalizován invazivní tumor, lze u fertilních žen ponechat intaktní vagínu, uterus a adnexa. U premenopauzálních žen se mohou ponechat jen ovária. Příprava a poloha nemocného Standardní součástí předoperační přípravy před cystektomií je rozhodnutí o formě derivace moči a perorální příprava střeva pro tuto derivaci. Pacient se uloží do Trendelenburgovy polohy s hyperextenzí kyčlí, která umožňuje optimální expozici operačního pole. Dolní končetiny se abdukují. Dezinfikuje se břicho a hrudník až k bradavkám, genitál, u ženy i vagína, ve které se ponechají kleště s tamponem. Do měchýře se zavede balónkový katetr, balónek se naplní 20 ml vody. Následuje incize od pupku k symfýze a instaluje se rozvěrač rány fixovaný k operačnímu stolu. Roztáhnou se přímé břišní svaly a oboustranně se exponuje paravezikální prostor mobilizací peritonea od Retziova prostoru směrem k bifurkaci ilických cév. Výkon začíná rozšířenou pánevní lymfadenektomií, která pomůže zpřehlednit cévy měchýře a usnadní jejich selektivní ošetření. Pro všechny ligatury a sutury se používá vstřebatelný šicí materiál. Lymfadenektomie Rozšířená pánevní lymfadenektomie zahrnuje odstranění uzlin v oblasti vymezené proximálně zkřížením ureterů a společných ilických cév, laterálně n. genitofemoralis, distálně vena circumflexa ilium a ligamentum inguinale, dorzálně vnitřními ilickými cévami včetně obturatorní fossy. Po proniknutí do Retziova prostoru se mobilizuje peritoneum vzhůru. Oddělí se lipolymfatická tkáň kolem zevní ilické arterie a vény, preparace pokračuje dále dolů do fossa obturatoria, která se zbaví veškeré tkáně kolem n. obturatorius. Lymfatické cévy se ošetřují podvazy vstřebatelnými vlákny, kovové svorky a zejména koagulace mohou být příčinou lymfatické sekrece a lymfokély. Spolu s lipolymfatickou tkání se resekují obturatorní cévy od odstupu z vnitřních ilických cév po jejich výstup z pánve. Odstraní se veškerá pojivová, tuková a lymfatická tkáň z laterálního a mediálního aspektu vnitřních ilických cév. Pokud nebyly společné ilické uzliny dosažitelné z paravezikálního přístupu, doplní se lymfadenektomie až ke zkřížení cév s uretery po otevření peritoneální dutiny. Šetří se tak hypogastrické nervy, které běží dorzálně a mediálně od zkřížení a dále podél dorzolaterální stěny sigmatu a rekta. Intaktní hypogastrická pleteň obsahující sympatické nervy je nezbytná k autonomní regulaci mikce. Vlákna z hypogastrické pleteně dostává patrně i rhabdosfinkter uretry, který je inervován zejména větvemi n. pudendus. U ženy je nejvíce tato pleteň ohrožena mediálně od ureterů v místě křížení s uterinními a vaginálními cévami a paravaginálně laterálně od cervixu dělohy. Lymfadenektomii lze případně doplnit o odstranění presakrálních uzlin před promontoriem. V případě nádorové infiltrace uretry je třeba lymfadenektomii rozšířit distálním směrem co nejvíce do střední čáry až k ligamentum lacunare. Cystektomie u muže se zachováním uretry Po skončení lymfadenektomie je výhodné začít s cystoprostatektomií od apexu prostaty. Dutinu břišní je výhodné otevřít až později, aby se zkrátila doba expozice střev. Odstraní se tuková tkáň z endopelvické fascie. Endopelvická fascie se inciduje na obou stranách prostaty a tamponem se uvolní levátory od prostaty. Tlakem na apex prostaty se zvýrazní puboprostatická ligamenta a přeruší se co nejblíže k apexu. Retropubická žilní pleteň se centrálně ošetří opichem na měchýři mediálně vpředu 14 15
9 Cystektomie L. Jarolím Cystektomie L. Jarolím a periferně za symfýzou se za průběžného přerušování nůžkami naloží pokračující propichová ligatura 2-0. Apex prostaty se oddálí od symfýzy a umožní se vizualizace membranózní uretry. Uretra se zpředu postupně přerušuje nůžkami a současně se na její pahýl naloží celkem 6 radiálních stehů 2-0 pro pozdější anastomózu s hrdlem ortotopické neoveziky. Pokud není k dispozici výsledek biopsie prostatické uretry, odebere se apikální uretra na peroperační histologické vyšetření. Stehy zabírají radiálně celou sílu uretry, jsou vedeny zvenku dovnitř. Konec vlákna bez jehly je podvlečen pod rámem rozvěrače rány. Konec vlákna s jehlou je veden nad rámem a oba konce jsou zachyceny malým peánem. Tento manévr brání přetočení a prohození vláken a usnadňuje jejich pozdější identifikaci při anastomóze uretry s hrdlem neoveziky. Dorzálně je třeba postupovat ostrou preparací nůžkami těsně pod apexem prostaty a šetřit tak rektouretrální sval. Posterolaterální neurovaskulární svazky se šetrnou preparací oddělují od prostaty a spojky k prostatě se ošetřují kovovými svorkami. Ve střední čáře se pronikne digitálně tupou preparací až pod váčky. Dorzolaterální pedikly prostaty se ošetří propichovými ligaturami nebo harmonickým skalpelem. Následně se podélně otevře peritoneum ve střední čáře. Dutina břišní se vyšetří s ohledem na možné metastázy. Střeva se vysunou vzhůru do dutiny břišní a jejich poloha se zajistí rouškami a retraktorem. Nad zkřížením ureterů s ilickými cévami se otevře zadní peritoneum a deliberují se uretery. Je třeba maximálně šetřit periureterální tkáň s cévním zásobením s cílem předejít ischémii terminálních ureterů. Uretery se přeruší blízko u měchýře a jejich konce se histologicky vyšetří s ohledem na možnou nádorovou infiltraci. Přeruší se a podvážou chámovody a umbilikální cévy. Peritoneum kryjící měchýř se ostrou a tupou preparací uvolní. Šetření peritonea měchýře je limitováno lokalizací tumoru, v jehož sousedství je třeba peritoneum resekovat. Ligatura cév měchýře začíná anterolaterálně. Izoluje se arteria et vena vesicalis superior, které se po naložení peánů přeruší a podvážou. V Douglasově prostoru se inciduje peritoneum. Za digitální kontroly druhou rukou zavedenou zpředu pod váčky se tupou preparací pronikne z incize v Douglasově prostoru shora po přední stěně rekta pod prostatu. Měchýř zůstane spojen s pánví posterolaterálními pedikly obsahujícími dolní vezikální cévy, na které se naloží Segondovy kleště, přeruší se a ošetří propichovými ligaturami, případně se použije harmonický skalpel. Pokud se ponechá uretra a nepoužije se pro ortotopickou derivaci, je třeba její pahýl ošetřit hemostatickým křížovým stehem. Uretrektomie při cystektomii u muže Preparace membranózní uretry Membranózní uretra se tupou preparací ukazovákem uvolní od pánevních svalů a pahýlu retropubické žilní pleteně ošetřené propichovou ligaturou. Po stranách membranózní retry se přeruší a podvážou neurovaskulární svazky. Preparace periferní uretry V penoskrotálním rafé se podélně inciduje kůže v délce 5 cm. Otevře se Buckova fascie a nůžkami nebo elektrokauterem se odděluje uretra od kavernózních těles distálním směrem, až se dosáhne meátu. Uretra se spolu se zavedenou cévkou stranguluje silným vláknem a cévka se před meátem uretry přeruší. Periferní uretra se protáhne do operační rány v penoskrotálním ohbí a pokračuje se s preparací uretry kraniálně. Na úrovni bulbu je třeba po stranách uretry ošetřit bulbární artérie, na které se naloží peány, artérie se přeruší a podvážou. Uretra spojená s prostatou se protáhne do pánve a může se dokončit cystoprostatektomie. Cystektomie u ženy se zachováním uretry S ligaturou cév měchýře se začne po pánevní lymfadenektomii anterolaterálně. Izoluje se arteria et vena vesicalis superior, po naložení peánů se přeruší a podvážou. Distálnější cévy jdoucí k paravaginální tkáni spolu s dolním hypogastrickým plexem se ponechají. Peritoneum se mimo lokalizaci invazivního tumoru šetří, inciduje se na úrovni uterovezikální junkce a měchýř se oddělí od přední plochy dělohy. Na úrovni děložního hrdla se nacházejí juxtavezikální úseky ureterů. Močovody jsou mobilizovány velmi opatrně, aby zůstala zachována vlákna autonomní hypogastrické pleteně. Vlákna se nacházejí laterálně od distálních úseků ureterů a jsou nejvíce ohrožena v místě jejich křížení s uterinními arteriemi. Uretery se přeruší a odeberou se jejich distální úseky k bioptickému vyšetření. Přední vaginální klenbu lze identifikovat tlakem na kleště s tamponem zavedené do pochvy. Při tomto manévru se zvýrazní přední poševní stěna a její okraje. Distálně je na pochvě třeba šetřit vezikovaginální septum. Tím se šetří inervace, cévní zásobení, opora a fixace uretry. Báze měchýře se odpreparuje od přední poševní stěny a ošetří se dolní vezikální cévy. V případě cystektomie s hysterektomií a resekcí přední stěny poševní se přeruší a podváže ligamentum teres na obou stranách. Pokud není onkologická indikace ovarektomie, lze u premenopauzálních žen ovária ponechat a po přerušení a podvazu rr. ovaricae a. uterinae je oddělit od fixace s tubami. V opačném případě se přeruší a podvážou ovarické cévy a ovária zůstanou na preparátu. Peritoneum se inciduje spolu s ligamenum latum a proti zadní poševní klenbě zdůrazněné tlakem na kleště s tamponem zavedeným do pochvy. Na bázi ligamentum latum se co nejblíže k preparátu zachytí peány uterinní a dolní vezikální cévy odstupující z vnitřních ilických cév, přeruší se a ošetří propichovými ligaturami. Stěna poševní se cirkulárním řezem oddělí od čípku. Po stranách hrdla močového měchýře se inciduje endopelvická fascie. Vpředu se ošetří retropubická žilní pleteň pokračující propichovou ligaturou. Balónek cévky slouží k lokalizaci hrdla močového měchýře, pod nímž se obejde disektorem uretra a zaškrtí se ligaturou. Ligatura brání úniku obsahu měchýře s nádorovými hmotami do operačního pole. Uretra se přeruší 5 mm pod hrdlem měchýře a na její pahýl se naloží 6 stehů pro anastomózu s hrdlem ortotopické neoveziky. Stehy zabírají radiálně celou sílu uretry, jsou vedeny zvenku dovnitř. Konec vlákna bez jehly je podvlečen pod rámem rozvěrače rány. Konec vlákna s jehlou je veden nad rámem a oba konce jsou zachyceny malým peánem (1). Rhabdosfinkter je lokalizován ve střední a distální třetině ženské uretry, což technicky dovoluje resekci proximální uretry spolu s cystektomií. Konec uretry pod strangulační ligaturou se odebere k peroperačnímu histologickému vyšetření. Linie resekce se pak vede vzhůru těsně při okrajích pochvy. Během resekce se ošetřují krvácející rr. vaginales a. rectalis media podvazy nebo propichovými ligaturami, elektrokoagulace není vhodná. Paravaginální tkáň s autonomními nervy jdoucími k proximální části sfinkteru uretry se tak ponechá nedotčená. V případě potřeby větší radikality se vede linie resekce více dorzolaterálně s vědomím ztráty uvedené inervace. Zadní stěna pochvy se uvolní od rekta a pochva se rekonstruuje pokračující suturou po stranách a vpředu napříč. Vznikne kratší, ale dostatečně široká vagína, zachovaná autonomní inervace dolní hypogastrické pleteně umožňuje lubrikaci. Uretrektomie při cystektomii u ženy Po incizi endopelvické fascie se tupou preparací oddělí uretra vpředu od retropubické žilní pleteně. Resekce přední poševní stěny pokračuje pod uretrou až pod její meatus, který se odstřihne i vpředu. Při rekonstrukci pochvy se její zadní stěna uvolní od rekta v takovém rozsahu, aby se mohl lalok poševní stěny stáhnout až do introitu. Po překlopení laloku zadní poševní stěny dopředu se provede sutura po stranách rekonstruované pochvy směrem dopředu. Vlákna nedokončené sutury s jehlami se protáhnou do introitu a z introitální strany se dokončí sutura s ventrálním okrajem defektu po uretrektomii. Rekonstrukce peritonea pánve a drenáž Po cystektomii je třeba rekonstruovat peritoneum malé pánve k prevenci nežádoucích adhezí střeva, peritonealizace je limitována rozsahem nezbytné resekce peritonea určované lokalizací tumoru. V malé pánvi se uloží drén vyvedený v levém podbřišku, v případě cystektomie s uretrektomií u muže se může drenáž zdvojit pomocí balónkového katetru zavedeného do pánve cestou předchozího průběhu uretry. Pokud se ponechá uretra a nepoužije se k ortotopické derivaci, lze ji rovněž použít pro drenáž pánve balónkovým katetrem. Pooperační péče Cystektomie je prakticky vždy součástí kombinovaného výkonu, kdy se současně řeší i derivace moči. Jen výjimečně může být cystektomie druhou fází rozděleného výkonu, jehož první etapou byla derivace moči. Pooperační péče týkající se cystektomie je zaměřená na sledování odpadu z drénů s ohledem na riziko krvácení a lymfatické sekrece. Další péče se soustředí na močovou derivaci využívající exkludovaný střevní segment. Literatura 1. L. Jarolím, M. Babjuk, T. Hanuš, M. Janský, V. Skřivanová: Ortotopická náhrada močového měchýře u ženy po cystektomii se zachováním funkční uretry. Rozhl. chir., 75,1996,4,
10 Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy A. Čermák, D. Pacík, V. Vít Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy A. Čermák, D. Pacík, V. Vít Karcinom močového měchýře je druhým nejčastějším onkologickým onemocněním v Evropě. Invazivní a lokálně pokročilý karcinom močového měchýře jsou urologické malignity s vysokou mortalitou. Základem chirurgické léčby většiny pacientů s infiltrujícím nádorem močového měchýře bez známek generalizace je radikální cystektomie. Radikální cystektomie je rozsáhlý operační výkon (mortalita v evropských studiích kolem 3,7 %, časná pooperační morbidita kolem 30 %), a proto je u pacientů v pokročilejším věku či s vysokým operačním rizikem nahrazována sice méně efektivními, ale i méně zatěžujícími terapeutickými modalitami. Vývodné cesty močové mají funkci jednak transportní, ale také funkci rezervoáru a funkci evakuační. Jednotlivé úseky vývodných cest močových na sebe morfologicky i funkčně navazují. Pokud některá část chybí (v případě cystektomie to je močový měchýř, který má funkci jímací a evakuační), je třeba jeho funkci nahradit jiným způsobem. Tento náhradní způsob se označuje jako derivace moči. Náhrada funkce močového měchýře spočívá v ideálním případě v zajištění obou jeho funkcí, tedy jímací i evakuační, v méně příznivých případech v náhradě alespoň jeho funkce evakuační. Pro močovou derivaci se používají některé části gastrointestinálního traktu. V rekonstrukční části operace je k dispozici řadu typů operací zajišťujících derivaci moči. Jejich volba u konkrétního nemocného je dána mimo parametry objektivní také zvyklostmi pracoviště a jednotlivých operatérů. Rozdělení operací zajišťujících derivaci moči můžeme provádět podle různých kritérií. Základním cílem všech je zachování fyziologické funkce ledvin při pokud možno bezproblémové eliminaci moči. Každá volba by měla být posuzována individuálně a vždy závisí na několika objektivních parametrech, jako jsou velikost, lokalizace a biologický charakter tumoru, anatomické poměry, celkový zdravotní stav nemocného a jeho přidružené choroby. Mezi subjektivní faktory můžeme zařadit zkušenosti pracoviště a operatéra. Důležitá je také srozumitelná a podrobná předoperační informovanost a diskuse s pacientem, který musí být seznámen s možnostmi volby typu derivace moče, jejich výhodami a riziky. Klíčová slova: karcinom močového měchýře, radikální cystektomie, derivace moči, ureteroileostomie, sigma-rektum pouch, heterotopická neovezika, ortotopická neovezika Radikální cystektomie (RACE), ať již klasická otevřená, nebo laparoskopická, roboticky asistovaná (RoRACE), jsou metody propracované a mají své dané indikace. Derivace moči po cystektomii je způsob, jak co nejvíce fyziologicky nahradit původní jímací a evakuační funkci dolních cest močových. V několika posledních dekádách byla vyvinuta řada způsobů derivace. Jejich výběr závisí na urologovi a jeho pacientovi. Při rozhodování o výběru metody je třeba volit způsob s největším benefitem pro pacienta, je třeba dodržovat zásady fyziologie organismu, indikace a kontraindikace a v neposlední řadě je nutné respektovat přání pacienta. V současné době je možné používané derivace rozdělit do tří hlavních skupin: (1) derivace střevním konduitem (obvykle ileálním segmentem), (2) ortotopická neovezika a (3) pouch s katetrizovatelným stomatem. Tyto tři skupiny mají řadu variací, jsou různě technicky složité a mají různý vliv na fyziologické pochody v organismu. Podle toho, jak se přibližují fyziologické funkci dolních cest močových, mají také dopad na kvalitu života pacienta. Použití jednotlivých typů derivací /R.Hautman a kol. Pro WHO 7000 pac. Souhrn: Cystektomie a derivace moči představují rozsáhlý operační výkon a významný zásah do kvality pacientova života. Vždy musí být dodržena zásada onkologické bezpečnosti. Výběr vhodného typu derivace závisí na celkovém stavu pacienta, na jeho přání a očekávání. Pacient musí být před operací důkladně poučen, aby neměl nerealistická očekávání. Pacient musí být schopen dodržovat doporučení a musí být schopen spolupracovat, aby nedošlo k poruše funkce zvoleného typu derivace moči. Prim. MUDr. Aleš Čermák, Ph.D. Urologická klinika FN Brno Jihlavská 20, acermak@fnbrno.cz Typy derivace moči: 1. Inkontinentní ureteroileostomie 2. Rezervoáry s kontinentním kutánním stomatem - heterotopické rezervoáry 3. Kontinentní náhrady močového měchýře, tzv. ortotopické substituce 4. Kontinentní derivace moči kontrolované análním sfinkterem 5. Paliativní derivace 18 19
11 Chemoradioterapie u nádorů močového měchýře P. Šlampa Léčba metastatických nádorů: systémová chemoterapie, symptomatická léčba J. Katolická Základní léčbou nádorů močového měchýře II. a III. stadia bez postižení uzlin (T2a-T4b N0 M0) je radikální chirurgický výkon (radikální cystektomie a pánevní lymfadenektomie). Kurativní radioterapie, event. za současného (konkomitantního) podání chemoterapie, se používá vzácně, např. u pacientů, kteří odmítají radikální chirurgický výkon. Neoadjuvantní chemoterapie před radikální cystektomií je aplikována s cílem eradikace potenciálních lokálních a vzdálených mikrometastáz a dosažení zmenšení nádoru (downstaging, downsizing). Předoperační aplikace cytostatik je vhodná u lokálně pokročilých nádorů stadia T3 a T4. Zpravidla se aplikují 2-3 série chemoterapie. Před kurativní konkomitantní chemoradioterapii lze zařadit rovněž 2 až 3 cykly neoadjuvantní chemoterapie. Tyto postupy jsou vhodné pro pacienty v dobrém celkovém stavu, kteří nemohou podstoupit radikální operační řešení či jej odmítají. Podle doporučení ESMO (European Society for Medical Oncology) neoadjuvatní chemoterapie (před cystektomií a před kurativní chemoradioterapií) zlepšuje léčebné výsledky, což potvrdily randomizované studie. Metaanalýza těchto studií prokázala zlepšení pětiletého celkového a bezpříznakového přežití. Na základě těchto dat doporučuje panel autorů ESMO Clinical Practice Guidelines použití kombinované neoadjuvantní chemoterapie (základním cytostatikem v kombinaci je cisplatina) před radikální cystektomií nebo před definitivní radioterapií. Toto doporučení je hodnoceno nejvyšším stupněm významnosti. Konkomitantní chemoradioterapie se využívá především u invazivních stadií onemocnění. I zde je iniciální léčbou provedení transuretrální resekce tumoru (TURBT), a to z terapeutických i diagnostických důvodů. Nejčastější používané schéma chemoradioterapie je podání cisplatiny (cddp) v dávce 100 mg/m2 1x za tři týdny podávané souběžně s radioterapií (konkomitantně). S prvními dvěma cykly cddp je na oblast pánve aplikováno 40 Gy (5 x 1,8-2,0 Gy/ týden). Následuje přešetření s ev. transuretrální biopsií v odstupu 2-3 týdnů. Je-li tumor přítomen, je provedena salvage radikální cystektomie. V případě negativního nálezu (nebo i v případě nové povrchové léze v původně intaktním terénu) se doplňuje dávka záření do 66 Gy (asi 7 týdnů léčby) a současně se aplikuje 3. série cisplatiny. V případě inoperabilního rezidua se doporučuje dokončit radioterapii do plné dávky. Radioterapie se uplatňuje především v managementu lokálně pokročilých karcinomů, resp. v paliaci metastatického onemocnění. Před jejím zahájením musí být pacienti v odpovídajícím celkovém stavu. U povrchových tumorů se adjuvantní ozáření používá vzácně, indikaci lze však zvážit v případě high grade tumorů nebo u recidivujících nálezů. V případě provedení radikální cystektomie invazivních nádorů je tato doplněna pooperačním ozářením při parciální resekci tumoru, pozitivních okrajích, rozsahu nádoru pt4 nebo postižení regionálních uzlin. Kurativní radioterapie přichází v úvahu u inoperabilních tumorů nebo u pacientů odmítajících operaci nebo při kontraindikaci operace pro závažné interní interkurence. Používá se standardní frakcionace, tj. jednotlivá dávka 1,8-2,0 Gy, ozáření 5x v týdnu, do celkové dávky až 66 Gy. V případě značně lokálně pokročilého nádoru se k dosažení analgetického a hemokoagulačního efektu využívá akcelerovaná radioterapie s použitím vyšší jednotlivé dávky, případně hypofrakcionovaná radioterapie (méně než 5 frakcí za týden). Nejčastěji používanými schématy jsou 16 x 2,5 Gy, 10 x 3,0 Gy nebo 5 x 4,0 Gy dle velikosti ozařovaného objemu a dle celkového stavu pacienta. Paliativní radioterapie symptomatických pacientů je individuální podle charakteru potíží a lokalizace metastatických ložisek. Lze ji samozřejmě využít i při léčbě lokálně pokročilého inoperabilního nálezu, např. ke zmírnění krvácení Standardním postupem v léčbě inoperabilního lokálně pokročilého nebo metastatického karcinomu je chemoterapie. Chemoterapeutické režimy založené na cisplatině u uroteliálního karcinomu močového měchýře dosahují vysokých odpovědí, ale medián přežití se i přes agresivní terapii pohybuje kolem 15 měsíců. Procento dosažených odpovědí, doba do progrese i celkové přežití byly u kombinace M-VAC ve srovnání s monoterapií cisplatinou. EORTC fáze III (protokol #30924) srovnával M-VAC ve standardním dávkovacím režimu a ve vysokodávkovaném režimu. Byly prokázány rozdíly v dosažení objektivních odpovědí, kompletních remisí, doby do progrese, ale nebylo dosaženo rozdílu v celkovém přežití. Randomizovaná studie fáze III srovnávala čtyřkombinaci M-VAC s dvojkombinací gemcitabin/cisplatina. Počet odpovědí, doba do progrese i celkové přežití bylo v obou ramenech stejné. Bezpečnostní profil byl ale jednoznačně lepší pro rameno s gemcitabinem. Tyto výsledky posunuly kombinaci gemcitabin/cisplatina na místo standardního režimu pro pokročilý uroteliální karcinom močového měchýře. Carboplatina je variantou pro pacienty s kontraindikacemi cisplatiny. S lepším a hloubějším poznáním biologie tumorů a cest regulace nádorového růstu, např. VEGFR, EGFR, mtor, je i u karcinomu močového měchýře testovaná biologická léčba. Definovat standardní režim pro II. linii léčby uroteliálního karcinomu močového měchýře bylo velmi složité. Monoterapie paclitaxelem, ifosfamidem, docetaxelem prokázali 20% a menší odpověď. Kombinační režimy demonstrovaly odpovědi od 20 do 27 % se signifikantní hematologickou toxicitou a periferní neuropatií. Vinflunin v druhé linii léčby u relabujícího nebo refrakterního pokročilého uroteliálního karcinomu močového měchýře po předchozí léčbě založené na cisplatině byl testován ve studii fáze III. Trial srovnával léčbu vinfluninem v kombinaci s nejlepší podpůrnou léčbou (BSC) versus BSC. Následná Cox analýza hodnotící i prognostické faktory prokázala statisticky signifikantní efekt vinfluninu na celkové přežití (P = 0,036), redukci rizika úmrtí o 23 %. Procento objektivních odpovědí, procento kontroly nemoci a doba do progrese onemocnění byly také statisticky signifikantní ve prospěch vinfluninu. Pokud vezmeme v úvahu ještě k tomu dobrý bezpečností profil vinfluninu, můžeme ho doporučit do druhé linie léčby uroteliálního karcinomu po selhání nebo intoleranci cisplatiny v první linii
12 Etiologie, epidemiologie, diagnostika nádorů horních močových cest A. Čermák Etiologie, epidemiologie, diagnostika nádorů horních močových cest A. Čermák Úvod Zhoubné nádory ledvinné pánvičky a močovodu v naprosté většině vycházejí z uroteliální výstelky horních močových cest. Typickým pacientem s diagnostikovanou malignitou je muž-kuřák ve věku let. Uroteliální karcinom má mnoho společných rysů s uroteliálními nádory močového měchýře. Uroteliální karcinom močových cest tvoří 6 7 % všech diagnostikovaných nádorů ledvin. Vzhledem k multifokálnímu charakteru uroteliálních nádorů není výjimkou ani mnohočetný nález, respektive současný nebo následný výskyt nádorů v měchýři i horních močových cestách. Zhruba u 2 4 % pacientů s nádorem měchýře se později vytvoří nádor v horních močových cestách a u % pacientů s primárním uroteliálním nádorem pánvičky nebo močovodu se následně objeví podobná malignita v měchýři. Oboustranné postižení horních močových cest, a to jak synchronní, tak metachronní, je popisováno ve 2 4 % případů. Nejčastější histologickou variantou je uroteliální karcinom, méně často se můžeme setkat s epidermoidním karcinomem a zcela vzácný je z urotelu vycházející adenokarcinom. Klíčová slova TCC, epidemiologie, etiologie, diagnostika Etiologie Nejvýznamnějším rizikovým faktorem je kouření cigaret, které zvyšuje riziko vzniku onemocnění více než trojnásobně. Dalšími faktory jsou abusus fenacetinu, balkánská nefropatie, použití thorium dioxidu (thorotrast) jako kontrastní látky a cyklofosfamid. Profesionální expozice je spojena s kontaktem s látkami ze skupiny aromatických aminů (benzidin, 2-naftylamin, 4-aminobifenyl). Tyto látky se mohou objevit při výrobě barev, v gumárenství, v textilním průmyslu, u malířů a kadeřníků. Až 70 % pacientů, kterým byl diagnostikovaný uroteliální karcinom horních močových cest, jsou kuřáci. Dle dostupných zdrojů kouření zvyšuje riziko vzniku této malignity 2,5 7x. Na vině jsou polycyklické uhlovodíky jako benzpyren, které jsou známé svými karcinogenními účinky i u karcinomu plic. Mezi další látky, které prokazatelně zvyšují riziko uroteliálního karcinomu horních močových cest, náleží v současné době již minimálně využívaná fenacetinová analgetika. Riziko je zvýšeno 3 12x. Za nejvíce rizikovou kombinaci je považována kombinace fenacetin + fenazon + kofein. Latence vzniku tumoru od počátku abusu je 25 let. Hojně užívanými látkami, které prokázaně zvyšují riziko karcinomu horních močových cest, jsou také laxativa. Udáváno je až 9x vyšší riziko při medikaci delší než 1 rok. Náleží mezi ně macrogol, metylparaben, bisacodyl, antranoidy. Za riziková jsou považována i některá umělá sladidla (kyselina cyklamová, sacharin). Z rizikových látek využívaných v lékařství jsou nejrozšířenější údaje o látkách alkylačních cytostatických cyklofosfamid, isofosfamid. Jejich rizikovost spočívá v metabolizaci na akrolein, který se váže na puriny DNA a vede tedy k chybným inkorporacím purinových bází během replikace DNA. Proto se v onkologii na ochranu urotelu aplikuje mesna. Dříve se v radiodiagnostice hojně využívalo thorium, které tvoří subepiteliálně uložená depozita s následným rozvojem karcinomu ledvinné pánvičky. Určitá malá skupina pacientů je zatížena familiárním výskytem této malignity. Z urologických faktorů je uváděna chronická litiáza, infekce a obstrukce horních močových cest. Maligní změny se dávají na vrub chronické infekce. Zvýšení aktivity cyklooxygenázy 2 mění četné tkáňové produkty na mutageny, a tím dochází ke genetickým změnám, které v konečném důsledku způsobují nádorové bujení. Profesní kontakt s karcinogeny typu aromatických aminů (benzidin, 2-naftylamin, 4-aminobifenyl, dianisidil), který se dotýká zaměstnanců kožedělného, textilního průmyslu, natěračů, kadeřnic, je jedním z nejznámějších rizikových faktorů vzniku uroteliálního karcinomu obecně. Z genetických změn, způsobených již uvedenými noxami, bývá typická ztráta nebo těžké poškození chromozomu 9, mutace genu p53, aktivace bcl2 genu či trizomie 7 a 20, monozomie 9 a ztráta chromozomu Y. Aktivace protoonkogenu bcl2 koreluje s histologickým gradem a je spojena s horší prognózou. Zvýšená exprese onkogenu p53 je naopak spojena s vyšším klinickým stadiem. Epidemiologie Zhoubné nádory ledvinné pánvičky a močovodu tvoří 6 7 % nádorů ledvin. Nádory pánvičky ledvinné jsou 3 4krát častější než nádory ureteru. Uroteliální nádory horních močových cest jsou vzácnější než obdobné nádory měchýře a tvoří jen asi 5 % uroteliálních nádorů. Většina z nich vzniká u pacientů v 6. nebo 7. deceniu a muži jsou postiženi 3krát častěji než ženy. Incidence v České republice trvale stoupá. V roce 2005 činila incidence a mortalita u nádorů pánvičky 0,83/ , respektive 0,33/ , u nádorů ureteru pak 0,29/ , respektive 0,1/ Až 90 % tumorů je diagnostikováno u bílé rasy, endemicky se tato malignita vyskytuje v balkánských zemích jako důsledek tzv. balkánské nefropatie. Výskyt v této oblasti je 5x vyšší oproti jiným lokalitám. Jako původce je označován vysoký výskyt ochratoxinu A ve skladovaných potravinách. Tuto látku produkují plísně penicillium a aspergillus. Další lokalitou se zvýšeným výskytem je Taiwan, tam je výskyt dáván do souvislosti s přítomností arzenu v pitné vodě. Symtomatologie Uroteliální karcinom horních močových cest (TCC) se projevuje až v 98 % případů hematurií, a to buď mikroskopickou, či makroskopickou. 30 % pacientů přivedou k lékaři lumbalgie či kolika renální s následnou detekcí hydronefrózy. Pomalu vznikající obstrukce vyvolává obvykle mírné či pouze intermitentní lumbalgie. V případě infekce se malignita horních močových cest může klinicky manifestovat i obstrukční pyelonefritidou. Pokročilé formy onemocnění se projevují únavou, slabostí, váhovým úbytkem či bolestmi 15 % případů. Jako všechny tumory můžeme i nádory horních močových cest základně rozdělit na benigní a maligní. Mezi benigní tumory náleží vzácné nálezy jako invertovaný papilom ledvinné pánvičky, nefrogenní adenom, jenž může být spojen s urolitiázou, fibroepiteliální polyp, vznikající typicky v pyeloureterální junkci. Maligní tumory horních močových cest dělíme na uroteliální karcinom, adenokarcinom ledvinné pánvičky, který vzniká na pokladě chronického zánětu, a dlaždicobuněčný karcinom, jehož předchůdcem je dlaždicobuněčná metaplazie a chronický zánět. Nejčastěji se vyskytující uroteliální karcinom vzniká často multifokálně a je spojen s uroteliálním karcinomem močového měchýře ten má v anamnéze až 50 % nemocných. Diagnostika Z diagnostických metod využíváme celé dostupné spektrum od sonografie, vyšetření močového sedimentu, vylučovací urografie, výpočetní tomografie, cystoskopie, ureterorenoskopie, odběr proplachové cytologie. Ultrazvuková diagnostika karcinomu močového měchýře má význam u pokročilých nálezů, kde může detekovat hydronefrózu s ev. přítomností hmot v cetrálním echokomplexu a slouží k orientačnímu posouzení stavu kontralaterální ledviny. Vylučovací urografie ukáže defekt kontrastní látky, eventuelně znázorní místo obstrukce. V takovém případě diferenciálně diagnosticky musíme uvažovat o rentgen-nekontrastní litiáze, nekróze papily, IVU také slouží k posouzení funkčnosti kontralaterální ledviny. Metoda CT urografie je přínosnější než obyčejná RTG IVU, zobrazí léze nad 5 mm, u kterých je udávána senzitivita 100 %, specificita 60 %. Tato metoda také s 60% přesností pomůže k zařazení malignity do TNM klasifikace. Diferenciálně diagnosticky také odliší defekt nádorového původu (denzita HU) od defektu způsobeného nekontrastní litiázou ( HU). CT slouží k samotnému zjištění tumoru a ke zhodnocení jeho rozsahu, stanovení stádia onemocnění. CT lépe než jakékoliv jiné vyšetření určí lokální šíření primárního tumoru, přítomnost metastáz v játrech či lymfatických uzlinách. MR: Provedení MNR nepřináší při srovnání s CT žádnou výhodu. Cystoskopie: Cystoskopie by měla být provedena vždy v rámci prvních vyšetření, z důvodu vysoké incidence současně se vyskytujících nádorů močového měchýře. Ascendentní ureterografie: Může být užitečná právě v těchto případech a při nedostatečném zobrazení na vylučovací urografii; senzitivita tohoto vyšetření je více než 75 %. Ureteroskopie: K dokončení diagnostiky provádíme cystoskopii k vyloučení koexistujících nálezů v močovém měchýři a semirigidní/flexibilní ureterorenoskopii k verifikaci tumorózního ložiska a odběru biopsie. Flexibilní či rigidní ureteroskopie umožňuje potvrzení diagnózy, zhodnocení vzhledu tumoru a odběr studené biopsie ke stanovení hloubky nádorové invaze a míry histologické diferenciace tumoru. Senzitivita ureteroskopie je vyšší než 80 %, specificita je však nižší, okolo 60 %. Cytologie: Pokud se nám ložisko nedaří verifikovat, odebereme alespoň proplachovou cytologii. Definitivní diagnózu je vhodné vždy potvrdit bioptickou verifikací. Diagnózu je ale možno stanovit i na základě proplachové cytologie
13 Etiologie, epidemiologie, diagnostika nádorů horních močových cest A. Čermák Histopatologická a TNM klasifikace Z. Pavlovský Cytologické vyšetření má vysokou specificitu (přes 90 %), ale nižší senzitivitu (méně než 50 %), která souvisí s mírou histologické diferenciace tumoru. Cytologické vyšetření moči je praktické i z toho důvodu, že získání adekvátní biopsie z tumorů horních močových cest je obtížné. Je rovněž jedinou možností, jak detekovat carcinoma in situ v horních močových cestách. Závěr Uroteliální karcinom horních močových cest je relativně vzácnou diagnózou. Projevuje se hematurií, lumbalgiemi či intermitentními lumbalgiemi. Diagnostika spočívá ve verifikaci tumoru zobrazovacími a následně endoskopickými metodami s histologickým nebo cytologickým potvrzením diagnózy. Nejčastějšími nádory pánvičky ledvinné a močovodu jsou uroteliální tumory, které klasifikace WHO z roku 2004 rozděluje na benigní uroteliální papilom a invertovaný papilom, nádory s nejistým biologickým chováním papilární uroteliální neoplazie s nízkým maligním potenciálem (PUNLMP) a na nádory maligní uroteliální karcinomy. Rizikovými faktory pro vznik těchto tumorů jsou litiáza, chronický zánět a kouření. Ostatní nádory proximálních vývodných cest močových jsou vzácné a představují méně jak 1 % celkového počtu tumorů. Patří mezi ně dlaždicobuněčný karcinom a adenokarcinom, které vznikají na podkladě dlaždicobuněčné a intestinální metaplazie. MUDr. Aleš Čermák, PhD Urologická klinika FN Brno, Masarykova univerzita Brno acermak@fnbrno.cz 24 25
14 Chirurgická léčba nádorů horních cest močových M. Hora Lokální a systémová chemoterapie, imunoterapie J. Katolická Úvod: Metodou léčby nádorů horních cest močových jsou nefroureterektomie (NUE) a ve speciálně vybraných, relativně málo časných případech je možná konzervativní chirurgická léčba. Přehled konzervativní léčba: Dle doporučení Evropské urologické asociace (EAU) jsou indikovány uroteliální karcinomy horních cest močových splňující následující kritéria: unifokální tumor velikosti do 1 cm, s nízkým grade dle cytologie či biopsie a mající zřetelný charakter povrchového tumoru dle CT. Nález se řeší ureteroskopicky (flexibilní či rigidní přístroj, k vlastní ablaci je užíván zejména Ho:YAG laser), resekcí močovodu či v pánvičce perkutánně. Poté je nutné pečlivé sledování. Ke sledování existují různá schémata. První dva roky se doporučuje každé 3 měsíce cytologie a cystoskopie a každých 6 měsíců pyelografie a ureteroskopie. Poté cystoskopie každých 6 měsíců a ureteroskopie ročně. Přehled nefroureterektomie: U většiny nádorů je nutné radikální řešení, nefroureterektomie. Je nutno vždy odstranit celý močovod, neboť není-li odstraněn, objeví se v něm v asi 50 % nádor též. Indikace k NUE jsou následující: suspektní infiltrace tumoru při zobrazovacích vyšetřeních, high-grade tumor dle cytologie či biopsie, multifokální tumor (jsou-li dvě funkční ledviny). Technika provedení NUE: Obecně se jedná o to, jak odstraníme ledvinu (otevřeně zde pak translumbálně či transperitoneálně či laparoskopicky), jak odstraníme močovod (otevřeně, event. s pomocí endoskopie, laparoskopicky) a v jakém sledu tyto dvě fáze provedeme. Lymfadenektomie je indikována jen u uzlin zvětšených dle CT. Laparoskopii a endoskopii se snažíme dát přednost. Prvotním cílem je maximální onkologické bezpečnost, vhodný je výkon co nejkratší, s minimální krevní ztrátou, pokud možno bez změny polohy pacienta, co nejméně invazivní, s co nejkratší dobou učení operatérem ( learning curve ). Existuje celá řada modifikací, přičemž standard v podstatě neexistuje a EAU se k operační metodice jasně nevyjadřuje. Ale vzhledem k tomu, že řada prací ukázala na onkologickou bezpečnost laparoskopie, poté bychom otevřené metody měli ponechat pouze pro pokročilé tumory, k laparoskopii nevhodné. Takže je nutno k laparoskopické nefrektomii vybrat správnou metodu a časové zařazení ošetření distálního močovodu. Lze ale již zde říci, že stripping a prostá pluck technika se nedoporučují. Možnosti ošetření močovodu jsou následující: (1) Otevřeně (extra- nebo transvezikálně): jednoduchá, více invazivní metoda, vhodná jednoznačně u tumorů distálního močovodu. (2) Excize laparoskopicky či roboticky se suturou: metoda splňuje všechna kritéria. Sutura měchýře je však laparoskopicky obtížná, zvláště u obézních pacientů, proto je hůře reprodukovatelná. Roboticky je výkon snazší. (3) Stripping: jak bylo zmíněno, není doporučován. (4) Prostá pluck technika (obříznutí močovodu Collinsovým nožem, tedy komáří elektrodou, a následné vypreparování ureteru natupo prstem při fázi nefrektomie): dochází zde po určitou dobu k úniku moče s nádorovými buňkami do perivezikální tkáně, což není z onkologických důvodů žádoucí a metoda není doporučována. (5) Modifikace pluck techniky s uzávěrem ureteru: možností uzávěru je celá řada: (a) pouhá koagulace ústí, (b) tzv. Clevelandská technika pomocí dvou 2mm portů zavedených do měchýře se ureter obřízne a nasadí se sutura, (c) endoloop endoskopicky se na ureter nasadí smyčka, (d) do ureteru se aplikuje fibrinové lepidlo, (e) na močovod se endoskopicky či epicystostomicky zavedeným portem nasadí uzamykatelný klip (Hem-o-lok velikosti ML). (6) Antegrádní postup, kdy se nejdříve provede nefrektomie a zaklipuje ureter a až poté se Collinsovým nožem obřízne ureterovezikální junkce a preparát se odstraní řezem v podbřišku. Lze toho dosáhnout modifikovanou polohou umožňující v jedné fázi laparoskopii a endoskopii či po laparoskopické nefrektomii následuje endoskopie a ve 3. fázi krátký řez v podbřišku. (7) Lze užít i rukou asistované metodiky, např. z incize v podbřišku se uvolní otevřeně ureter a tato incize je poté užita k rukou asistované nefrektomii. (8) Poslední možností je kompletní laparoskopická NUE, kde se distální ureter odstraňuje pomocí stapleru či nověji pomocí Ligasure. U obou metodik existuje riziko ponechání intramurální části ureteru, u stapleru navíc riziko tvorby cystolitiázy. Závěr: Konzervativní léčba je indikována: solitární tumor pod 1 cm, nízký grade dle biopsie či cytologie, bez infiltrace na CT, možnost komplikovaného sledování. Radikální léčba je kompletní NUE. Nikdy nepřerušovat ureter, ne stripping, ne prostá pluck technika. Neexistuje standardní metodika. Preference má laparoskopie, minimálně u nefrektomie. U ureterektomie je asi standard otevřená ureterektomie zároveň s extrakcí preparátu ledviny. Jasná indikace této metodiky je u tumorů distálního ureteru. Existuje však řada srovnatelných modifikací ureterektomie. Ve FN Plzeň dáváme, je-li to možné, přednost excizi ureterovezikální junkce pomocí Collinsova nože a na ureter se nasadí epicystostomicky Hem-o-lok ML klip a následuje kompletní laparoskopická nefroureterektomie. Pokročilé tumory se indikují k otevřeným přístupům. Je-li provedena u uroteliálního tumoru ledviny jen nefrektomie při záměně tumoru urotelu za parenchymový tumor, je nutné doplnění ureterektomie v druhé době. Uroteliální karcinom je vysoce virulentní tumor, proto je nutné striktní dodržování onkologických principů operatérem. O léčbě chemoterapií karcinomu ledvinové pánvičky a karcinomu močovodu chybí dostatek informací. Jedná se většinou o retrospektivní analýzy na malém počtu pacientů a často také jen o kazuistická sdělení. Intraluminální aplikace je popisovaná u nemocných s rizikem nebo kontraindikací provedení nefroureterektomie např. solitární ledviny, bilaterálních tumorů nebo závažných přidružených nemocí kontraindikujících operační výkon. K intraluminální terapii je možné použít BCG vakcínu, mitomycin, doxorubicin, thiotepu. Instilace se provádí retrográdně katetrizací močovodu nebo antegrádně využitím nefrostomie. V systémové léčbě karcinomů horních cest močových se uplatňují režimy a postupy využívané u karcinomu močového měchýře (gemcitabin/cisplatina, M-VAC). Aplikace chemoterapie neoadjuvantně má několik výhod: intaktní vaskularizaci, která je často operací změněná, s lepším průnikem chemoterapie, je také předpoklad zmenšení primárního tumoru s možností větší radikality operačního výkonu a tím navození delší remise anebo prodloužení přežití takto léčených nemocných. Pacienti mají často lepší toleranci chemoterapie předoperačně než pooperačně. Určitou nevýhodou tohoto postupu je možnost oddálení definitivní lokální terapie a tím progrese onemocnění. Adjuvantní léčba je doporučována pro mladší nemocné s T3, T4 tumory. Kompletních remisí u metastatických uroteliálních karcinomů horních cest močových je dosaženo cca ve 20 %, střední doba přežití je kolem 12 měsíců. Dávková eskalace vede sice ke zvýšení procenta odpovědí, ale ne k prodloužení přežití
15 Etiologie, epidemiologie, diagnostika, zobrazovací metody u nádorů ledvin G. Varga Histopatologická a TNM klasifikace L. Křen Význam epidemiologie zhoubných nádorů v současnosti roste v důsledku trvale rostoucí incidence a prevalence těchto onemocnění. Autor v přednášce prezentuje současná epidemiologická data zhoubného nádoru ledviny, který v celosvětové incidenci dostává ČR na nelichotivé 1. místo. Přednáška poskytuje i přehled diagnostického algoritmu karcinomu ledviny s odkazem na doporučení Evropské urologické asociace. TNM klasifikace, 7. vydání Velikost primárního tumoru (T) T1: nejvýše 7 cm v největším rozměru, omezen na ledvinu T1a: nejvýše 4 cm v největším rozměru T1b: více než 4 cm a nejvýše 7 cm v největším rozměru T2: více než 7 cm v největším rozměru, omezen na ledvinu T2a: více než 7 cm, ne však více než 10 cm T2b: více než 10 cm, omezen na ledvinu T3: nádor se šíří do žil nebo do tkáně v okolí ledviny, neprorůstá přes Gerotovu fascii ani do stejnostranné nadledviny T3a: nádor se šíří do v. renalis včetně jejich subsegmentálních větví nebo postihuje perirenální tuk či tuk renálního sinu (pelvický), nepřesahuje přes Gerotovu fascii T3b: nádor prorůstá do dolní duté žíly, pouze však pod bránicí T3c: nádor prorůstá dolní dutou žilou nad bránici či do její stěny T4: nádor prorůstá přes Gerotovu fascii (včetně souvislého šíření do stejnostranné nadledviny) Postižení lymfatických uzlin (N) N0: bez metastáz; pro ptnm je třeba vyšetřit nejméně osm regionálních uzlin N1: metastáza v jedné regionální uzlině N2: metastáza v několika regionálních mízních uzlinách Vzdálené metastázy (M) M0: nepřítomny M1: přítomny Epiteliální nádory ledvin světlobuněčný (konvenční, Grawitzův) karcinom z renálních buněk multilokulární cystický konvenční karcinom z renálních buněk papilární karcinom z renálních buněk chromofobní karcinom z renálních buněk karcinom z Belliniho duktů (collecting duct carcinoma) renální medulární karcinom Xp11 translocation carcinomas mucinosní tubulární a vřetenobuněčný karcinom karcinom z renálních buněk, unclassified papilární adenom onkocytom Grading dle Fuhrmanové Stupeň I: Tumor sestává z buněk majících malé (asi 10 μm), kulaté, uniformní jádro a nenápadná či nepřítomná jadérka. Stupeň II: Tumor sestává z buněk s větším (asi 15 μm) jádrem s nepravidelnými obrysy a jadérka jsou patrná, až když se preparát prohlíží pod velkým zvětšením (400x). Stupeň III: Tumor sestává z buněk s ještě větším (asi 20 μm) jádrem s jasně nepravidelnými obrysy a zcela zřetelně viditelnými jadérky již pod malým zvětšením (100x). Stupeň IV: Tumor se podobá nádorovým buňkám jako u stupně III, ale navíc má bizarní, multilobulární jádra s těžkým, hrudkovitým, objemným chromatinem
16 Histopatologická a TNM klasifikace L. Křen Prognostické faktory V. Vít Metanefrické tumory metanefrický adenom metanefrický adenofibrom metanefrický stromální tumor Mezenchymální tumory leiomyosarkom angiosarkom rhabdomyosarkom maligní fibrózní histiocytom hemangiopericytom osteosarkom angiomyolipom epiteloidní angiomyolipom leiomyom hemangiom lymfangiom juxtaglomerular cell tumor renomedulární tumor z intersticiálních buněk schwannom solitární fibrózní tumor Neuroendokrinní tumory karcinoid neuroendokrinní karcinom primitive neuroectodermal tumour (PNET) neuroblastom feochromocytom Standardní léčbou renálních karcinomů je v současné době stále operační resekce. Výrazným problémem je však další progrese onemocnění, které bylo v době provedení operačního výkonu v patologicky lokalizovaném stádiu. Až u třetiny pacientů se tak můžeme setkat v různém časovém horizontu jednak s lokální recidivou, ale i vzdálenou diseminací. To je spojeno se signifikantní mortalitou, což je způsobeno především limitovanou efektivitou možných léčebných postupů u diseminovaného onemocnění. Existují různé prognostické modely k identifikaci jedinců se zvýšeným rizikem, které vycházejí z faktorů, jež lze rozdělit do několika skupin: faktory klinické, anatomické, histologické, molekulární. V přednášce jsou rozebrány jednotlivé faktory predikce vývoje RCC, které jsou dostupné a použitelné již v současné době symptomatologie, paraneoplastické projevy, sérové markery (C-reaktivní protein, serum amyloid A), TNM klasifikace, stupeň histopatologické diferenciace nádoru, histologická typizace, mikrovaskulární invaze (MVl), sarkomatoidní změny. Ve druhé polovině přednášky jsou uvedeny některé potenciálně použitelné molekulární faktory predikce hypoxií indukovaný faktor 1 alfa (HIF-1α), vaskulární endoteliální růstový faktor (VEGF), karboanhydráza IX, Ki-67, P53, CXCR 3, matrix metaloproteináza 2a, matrix metaloproteináza 9 (MMP 2, MMP 9), insulin-like růstový faktor II mrna vázající protein (IMP 3). V přednášce je i výhled do budoucnosti, kdy se očekává praktická implementace základního výzkumu renálního karcinomu s využitím DNA čipových technologií. Tyto výzkumy byly zaměřeny na hodnocení profilu genové exprese renálního karcinomu a jejich výstupem byla řada genů, jejichž exprese se významně lišila mezi nádorovou tkání a normálním parenchymem ledviny. Tímto způsobem by y identifikovány nové potenciální markery renální karcinogeneze. Nejnovějším z molekulárně bioiogických přístupů charakterizace nádoru je jejich studium pomocí profilů exprese mikrorna. Mikročipové technologie se jeví jako potenciální možnost k hledání rozdílů v genové expresi karcinomů ledviny mezi pacienty s výrazně odlišnými dobami do progrese a celkového přežití. V závěru přednášky jsou uvedena doporučení Evropské urologické společnosti pro predikci vývoje RCC. Smíšené epitelové a mezenchymální tumory cystický nefrom smíšený epiteliální a stromální tumor synoviální sarkom Nefroblastické tumory nephrogenic rests nefroblastom 30 31
17 Léčba lokalizovaných nádorů ledvin, operační postupy a jejich indikace, role lymfadenektomie P. Filipenský Aktivní sledování, miniinvazivní možnosti léčby A. Čermák Adenokarcinom ledviny tvoří zhruba 3 % maligních tumorů zjištěných v dospělé české populaci. Detekované metastázy v okamžiku stanovení diagnózy má asi čtvrtina nemocných. Oboustranné nádory ledvin se vyskytují asi u 10 % pacientů. Adenokarcinom ledviny se vyskytuje asi 1,5x častěji u mužů. Dostupnost ultrazvukového vyšetření zvýšila počet nemocných s diagnostikovaným, jinak klinicky asymptomatickým nádorem ledviny. I nadále je základem terapie lokalizovaných nádorů ledvin chirurgická ablace nádoru. S rozvojem chirurgické operační techniky se zavedly do běžné urologické praxe v léčbě lokalizovaných nádorů ledvin výkony nefron šetřící pokud jsou z chirurgického hlediska proveditelné a onkologicky možné, stávají se první volbou v léčbě těchto malignit. Jde o výkon, kdy je z makroskopicky zdravé tkáně odstraněna postižená část ledviny a zbytek ledviny je zachován. V ostatních případech je prováděna nefrektomie, která může být spojena s adrenalektomií u objemných nádorů v oblasti horního pólu nebo při postižení nadledviny a s lymfadenektomií, pokud jsou lymfatické regionální uzliny zvětšené. Význam lymfadenektomie je pouze stagingový. Radikální nefrektomie spočívá v odstranění ledviny s tukovým pouzdrem. Je-li radikální nefrektomie proveditelná laparoskopicky, je laparoskopie metodou první volby. V případě, že je možný resekční výkon, je metodou první volby vždy výkon resekční, i za cenu provedení otevřenou cestou. Se zavedením laparoskopie do rutinní urologické praxe je resekční výkon laparoskopicky indikován na pracovištích s adekvátním personálním a technickým vybavením. Pouze chirurgická ablace je kurativní léčebnou metodou a měla by být provedena, pokud je z medicínského hlediska možná. Je-li realizovatelný výkon nesekční, měl by být tento preferován. V současné době velikost nádoru není považována za limitaci resekčního výkonu. V případě radikální nefrektomie je přístup laparoskopický metodou volby č. 1. Lymfadenektomie je z kurativního hlediska považována za nepřínosnou, má význam pouze stagingový, pokud je peroperačně zjištěn nález zvětšených uzlin, je reprezentativní biopsie indikována, a pokud je lymfadenektomie možná, měla by být provedena. Nádory ledvin a jejich léčba zaujímají jednu podstatnou část uroonkologie. S touto problematikou se setkává každý urolog v průběhu své praxe, ať se jedná o ambulantního specialistu nebo lékaře klinického pracoviště. Velká část diagnostických, terapeutických postupů i sledování výsledků léčby se opírá o zobrazovací metody. Radiologické zobrazovací techniky jsou stále dokonalejší. Díky stále větší dostupnosti radiologických vyšetření je také detekován stále vyšší počet malých nádorů ledvin, které jsou asymptomatické a velmi často jsou detekovány jako vedlejší nález při vyšetřování z úplně jiné indikace. Standardní způsob léčby je chirurgický. Alternativními možnostmi malých nádorových lézí (SRM) jsou méně invazivní postupy (ablační terapie) a u vybrané skupiny pacientů s kratší dobou přežití je možná konzervativní léčba. Autor předkládá přehled současných možností léčby SRM, jejich indikací a dosahovaných výsledků. Zabývá se také možnostmi a pravidly aktivního sledování. Klíčová slova Malé nádory ledvin, ablační terapie, radiofrekvenční ablace, kryoablace, biopsie nádoru ledviny, aktivní sledování Nádory ledvin patří v ČR mezi třetí nejčastější uroonkologická onemocnění, s nejvyšší incidencí v rámci světového měřítka. I přes nárůst detekce malých incidentálních nádorů je v současné době stále patrný poměrně vysoký záchyt také objemných nádorů. To je dáno dlouhým asymptomatickým průběhem onemocnění. Právě tyto objemné nádory udržují téměř stabilní úroveň mortality nádorů ledvin za poslední desetiletí. Mortalita nádorů ledvin narůstala strměji v rámci celé Evropy až do přelomu osmdesátých a devadesátých let 20. století, od tohoto období se udržuje téměř na stejné úrovni. Standardizovaná úmrtnost na nádory ledvin u mužů byla v letech ,8 na obyvatel, o 10 let později 4,1 na obyvatel. U žen úroveň mortality v odpovídajícím období poklesla o 17 % z 2,1 na obyvatel na 1,8 na obyvatel. K největšímu poklesu mortality došlo ve skandinávských zemích a částečně v zemích západní Evropy, v zemích východní Evropy se jednalo spíše jen o stabilizaci úrovně mortality. V České republice se mortalita v období roků pohybovala na úrovni 11/ obyvatel při incidenci 27/ obyvatel. Vzrůstající počet detekovaných malých ledvinných lézí (SRM - small renal masses) s různou histologickou skladbou a s různým biologickým chováním je trend pozorovaný již několik let. Ložiskové léze jsou detekovány různými metodami. S vývojem modernějších a přesnějších zobrazovacích metod je detekováno stále více SRM. Nádory ledvin vykazují radiorezistenci i chemorezistenci. Základní metodou léčby karcinomu ledviny, a to jak u lokalizovaného, tak i u metastatického karcinomu ledviny, je léčba chirurgická. Pro malé nádory ledvin (T1a) zůstává nadále standardní léčbou resekční výkon s šetřením ledvinného parenchymu vždy, když je to technicky možné. Výkon nelze však vždy provést u starších nemocných s četnými komorbiditami, jejichž celkový stav to nedovoluje. Resekční výkon rovněž neumožňuje nevhodné umístění nádoru nebo komplikované anatomické poměry. Proto byly hledány miniinvazivní metody, které ničí nádorovou tkáň a šetří parenchym. To je důležité především u nádorů ledvin s chronickou renální insuficiencí (CHRI). Malé nádory ledvin V posledních dvou dekádách lze sledovat ročně 2% nárůst incidence renálních karcinomů (RCC). Tento trend je pozorován v Evropě i v Severní Americe. Nárůst incidence je především z důvodu detekce malých nádorů ledvin (SRM small renal mass) u asymptomatických pacientů, kteří jsou vyšetřeni pro nespecifické abdominální potíže nebo poruchy muskuloskeletálního aparátu. Druhou velkou skupinou záchytu jsou pacienti, kteří se podrobují pravidelnému skríningovému vyšetření pro jinou malignitu. Většina lézí je detekována ultrazvukovým vyšetřením (UZ). K přesnému zhodnocení solidní nebo cystické formace, velikosti, tvaru, invaze a enhancement je však potřebné vyšetření multidetektorovou počítačovou tomografií (CT) nebo magnetickou rezonancí (MR) s aplikací kontrastní látky. Malé nádorové léze (SRM) jsou definovány jako ložiskové postižení ledviny, které se zvýšeně vysycuje kontrastní látkou a největší rozměr je 4 cm. Histologická skladba SRM je heterogenní. Některé SRM vykazují i přes své malé rozměry agresivní chování. Analýza databáze SEER (Surveillance Epidemiology and End Results) ukázala 5,2% prevalenci metastazování u pacientů RCC 4 cm, s nárůstem metastazování o 3,5 % na každý nárůst velikosti tumoru o 1 cm. Naopak přibližně % radiologicky podezřelých ložisek jsou benigní léze
18 Aktivní sledování, miniinvazivní možnosti léčby A. Čermák Aktivní sledování, miniinvazivní možnosti léčby A. Čermák Základní metodou léčby karcinomu ledviny, a to jak u lokalizovaného, tak i u metastatického karcinomu ledviny, je léčba chirurgická. Nádory ledvin vykazují radiorezistenci i chemorezistenci. Proto chirurgická resekce zůstává nadále standardní léčbou i pro malé nádory ledviny (T1a). Nelze ji však provést u starších nemocných s četnými komorbiditami, jejichž celkový stav nedovoluje chirurgický výkon. Resekční výkon rovněž nedovoluje nevhodné umístění nádoru. Proto byly hledány miniinvazivní metody, které ničí nádorovou tkáň a šetří parenchym. To je důležité především u nádorů ledvin s chronickou renální insuficiencí (CHRI). Vzrůstající počet lokalizovaných nádorových onemocnění ledvin v posledních dvou dekádách a úmrtnost na toto onemocnění vede k hodnocení současných léčebných postupů. Standardní metodou malých ložiskových lézí je chirurgické odstranění nádoru se snahou o postup šetřící ledvinný parenchym. Urologové stále hledají alternativní metody ke klasické chirurgické léčbě. Hledají takové postupy, které by byly méně agresivní, méně zatěžující pro pacienta, nebo metody, které lze využít u stavů, kdy klasické či laparoskopické metody jsou neúměrnou zátěží. Alternativou k chirurgické léčbě malých ledvinných nádorů (SRM small renal mass) je snaha využít zejména různých fyzikálních principů vedoucích k destrukci tumoru. Tyto metody se aplikují laparoskopicky nebo perkutánně. Nejužívanější metodiky, nejvíce se blížící klinické praxi, jsou kryoablace a radiofrekvenční ablace. Zkouší se i fokusovaný ultrazvuk vysoké intenzity, mikrovlnná termoterapie, intersticiální fotonová iradiace nebo laserová intersticiální ablace. Tyto nové metody by současně měly být svojí účinností srovnatelné s klasickou chirurgií. S postupujícím časem a zdokonalováním technik se hodnotí dlouhodobé výsledky, výhody i nevýhody a jasněji se definují důkazy, kdy a jaký postup přináší efektivitu. Alternativní, méně invazivní metody jsou možným řešením u vybraných skupin vysoce rizikových pacientů se záměrem snížit jejich morbiditu. Podle doporučených postupů Americké urologické asociace (AUA guidelines) je základní doporučenou metodou léčby SRM renálních tumorů klin. st. T1 chirurgický výkon. Léčba renálních tumorů klin. st. T1 nefron šetřící operace (NSS) Alternativní léčba ablační techniky Indikace a kontraindikace léčebných metod SRM Souhrn Narůstající počet detekovaných SRM u asymptomatických pacientů je výsledkem rozšiřování možností zobrazovacích metod. Většina lézí je detekována neinvazivním způsobem a obvykle je detekce SRM jako vedlejší nález při vyšetřování z úplně jiné indikace. NSS dosahuje srovnatelné onkologické výsledky a výhoda šetření renální funkce staví NSS jako léčebnou metodu do popředí před radikální nefrektomii, kdykoliv je technicky proveditelná. LPN je alternativní metodou k OPN, ale v rukou zkušeného urologa. V počátečních fázích zkušeností laparoskopického chirurga je nutný pečlivý výběr pacientů, aby byla dosažena co nejkratší WIT a nebyla zvýšena celková morbidita. Roboticky asistovaná resekce ledviny může nabídnout snadnější řešení komplikovaných nádorů, které mohou být pro laparoskopickou resekci technicky náročné. Současné výsledky RAPN jsou povzbudivé, ale onkologické výsledky zatím nejsou jednoznačně srovnatelné. Významná část SRM jsou nádory benigní nebo low-grade RCC tumory s relativně příznivým biologickým chováním, tehdy je možno volit méně invazivní terapeutické metody. Patří sem především ablační metody (AT) a aktivní sledování (AS). Z nich může profitovat vybraná skupina pacientů s kratší předpokládanou dobou života. Vhodnými kandidáty pro ablační metody jsou pacienti s incidentálními, kortikálními SRM s vysokým operačním rizikem, u kterých je z důvodu nejistého biologického chování nádoru vhodný agresivnější přístup. Kryoablace (CA) a radiofrekvenční ablace (RFA) jsou slibné metody, ale jsou potřeba další sledování ke zhodnocení dlouhodobých onkologických výsledků. Je potřeba přesných kritérií a vypracování standardů pro zařazení jednotlivých pacientů do určitého terapeutického protokolu. AS je metoda vhodná pro řešení SRM u starších pacientů nebo pacientů se závažnými komorbiditami, kteří nejsou vhodní pro chirurgickou léčbu. Pacienti mohou z AS benefitovat a odložená intervence by měla být zvažována při známkách progrese v průběhu pravidelného sledování. Perkutánní biopsie tumoru, získání biologického materiálu a upřesnění histologického nálezu je užitečné u vybrané skupiny pacientů, u kterých jsou zvažovány různé léčebné možnosti. Může také pomoci v plánování strategie sledovacího protokolu. Prim. MUDr. Aleš Čermák, Ph.D. Urologická klinika FN Brno Jihlavská 20, acermak@fnbrno.cz Resekční operace (parciální nefrektomie) Ablační metody (kryoablace nebo RFA) Indikace Solidní ložisko nebo cystická léze s vysycováním k.l. Pokud je to technicky možné Mladší pacienti s menšími komorbiditami Hilární tumory Indikace pro NSS /kapitola resekční operace ledviny/ Ložisko < 3 cm Starší pacienti s četnými komorbiditami Pacienti s vysokým rizikem chirurgického výkonu, kteří si přejí aktivní léčbu Solitární ledvina s porušenou renální funkcí Poučený mladý pacient, který odmítá chirurgickou léčbu Reziduální ložisková léze po chirurgickém výkonu Aktivní sledování Pacienti s krátkou dobou zbytku života (staří pacienti, četné komorbidity, vysoké riziko operačního výkonu) Informovaný mladší pacient, který odmítá aktivní léčbu NSS nefron šetřící operace Kontraindikace Závažná a neovlivnitelná koagulopatie Rozsáhlé defekty břišní stěny (relativní kontraindikace) Zdravý, mladý pacient (nedostatek dlouhodobých onkologických výsledků) Závažná a neovlivnitelná koagulopatie Hilární tumory v blízkosti močovodu a kalichopánvičkového systému Tumory s nepravidelným tvarem a obrazem infiltračního růstu Neschopnost dodržovat pravidelná sledování (RTG vyšetření/biopsie) Zdravý, mladý pacient Neschopnost či neochota dodržovat přísně pravidelná sledování (RTG vyšetření) 34 35
19 Strategie léčby nádorů ledvin s trombem v renální a dolní duté žíle T. Hanuš Léčba generalizovaných nádorů ledvin: místo operační léčby P. Filipenský Epidemiologie Mezi pacienty s renálním karcinomem je v době stanovení diagnózy asi 4-10 % případů, kdy je přítomen též trombus v renální žíle nebo v dolní duté žíle. Trombus obsahuje nádorové hmoty nebo jen krevní koagulum nebo obojí. Ve % tumor invaduje do stěny dolní duté žíly. TNM klasifikace V roce 2009 došlo k další zásadní změně TNM klasifikace nádorů ledvin, odrážející přirozený vývoj pacientů s jednotlivými stupni postižení perirenálních tkání a výše nádorového trombu. Na velkých souborech bylo prokázáno odlišné chování nádoru ledviny u pacientů s nádorovým trombem renální žíly a dolní duté žíly, proto se podle poslední klasifikace přítomnost trombu v renální žíle přesunula do nižší skupiny pt3a společně s invazí nádoru ledviny do perirenálního tuku či tuku v oblasti renálního hilu. Klasifikace pt3b byla ponechána, odpovídá průkazu nádorového trombu dolní duté žíly pod bránicí bez invaze nádorového trombu do stěny vena cava inferior. V případě invaze nádorového trombu do stěny dolní duté žíly pod bránicí či v případě průkazu nádorového trombu ve vena cava inferior nad bránicí se jedná o klasifikaci pt3c. Diagnostika Ultrasonografie a CT břicha jsou základní vyšetřovací metody u všech expanzí ledvin, poskytující též informace o nádorovém postižení žilního systému, mízních uzlin, nadledvin nebo jater. Magnetická rezonance (MR) a dopplerovská sonografie upřesňují etáž a rozsah nádorového trombu. Renální arteriografie, kavografie dolní duté žíly nebo jehlová biopsie mají v diagnostice nádorů ledvin s trombem v renální nebo v dolní duté žíle pouze omezenou úlohu. Operační postupy U nemocných s nádorovým trombem závisí operační přístup na rozsahu postižení žilního systému. Někdy je nutné provést výkony v extrakorporálním oběhu. Principy operace nádorů ledvin s trombem v renální nebo v dolní duté žíle jsou: - bezpečná peroperační identifikace velkých cév v oblasti ledvin a okolí - adekvátní mobilizace jater - onkologicky kompletní resekce tumoru a trombu - resekce stěny dolní duté žíly - zabránit embolizaci nádorového tumoru - zabránit vzduchové embolii - zajistit bezpečnou hemostázu - minimalizovat krevní ztráty V době diagnózy karcinomu ledviny je u % pacientů zjištěno onemocnění metastatické. Nejčastější cestou metastatické diseminace je hematogenní rozsev, kdy v % případů jsou postiženy plíce, v % kosti, v % případů játra a v 5 % mozek. V době rozvoje moderní onkologické léčby je odstranění primárního ložiska, v tomto případě nádoru ledviny, jedním ze základních kroků multimodálního terapeutického přístupu. Provádí se tzv. cytoreduktivní nefrektomie, kdy se jedná o výkon většinou paliativní nebo jako součást komplexního přístupu před další onkologickou léčbou. V odstranění potenciálně imunosupresivní tkáně je spatřován efekt ve zlepšení imunitní odpovědi organismu na další terapii. Nelze opomenout ani efekt klinický v případě krvácení, bolesti či mechanického dyskomfortu a dále i zlepšení psychického stavu nemocného. Nefrektomie s cytoredukčním záměrem je indikována u pacientů s dobrým performance status, kdy je plánována a zvažována další biologická léčba. Asi polovina diagnostikovaných lokálních recidiv po nefrektomii vzniká do 5 let po výkonu a výskyt lokální recidivy je ve velkých souborech do 1,5 %. Chirurgické odstranění lokální recidivy je prospěšné v případech, kdy se jedná o solitární ložisko. V případech chirurgicky odstranitelných metastáz je vhodné toto provést, je-li to technicky a medicínsky možné, kdy lze dosáhnout 5letého přežití po chirurgické metastazektomii % (54 % v případě solitární plicní metastázy, která se jeví jako prognosticky nejpříznivější). V případě kompletního odstranění vícečetného metastatického postižení je možné dosáhnout 5letého přežití do 29 %. Pro většinu mrcc je chirurgické odstranění pouze cytoreduktivní či paliativní a následná onkologická léčba je nutná. Z hlediska paliativní chirurgie je nezanedbatelný význam v případě krvácení, bolesti či mechanického dyskomfortu a dále i zlepšení kvality života nemocného. Provedení metastazektomie v případě chirurgicky odstranitelných metastáz je stále považováno z prognostického hlediska za nejlepší možnou léčbu. Provedení lymfadenektomie v případě metastatického onemocnění má pouze doplňující stagingový význam. Metastatický karcinom ledviny je velmi zhoubné, potenciálně smrtelné onemocnění a jeho léčba musí být komplexní se snahou o maximální možnou chirurgickou radikalitu a s nutností mezioborové spolupráce jednotlivých chirurgických specializací dle rozsahu postižení. Vždy je nutná spolupráce s onkologem stran další onkologické terapie. Prognóza Pacienti s nádory ledvin s trombem pouze v renální žíle mají lepší prognózu (průměrné přežití 52 měsíců) nežli pacienti s přítomností trombu již v dolní duté žíle subfrenicky (průměrné přežití 25,8 měsíců) nebo pacienti s nádorovým trombem suprafrenicky (průměrné přežití 18 měsíců). Rozdíl v přežití mezi skupinou pacientů s trombem renální žíly a pacientů s nádorovým trombem vyšší etáže byl statisticky signifikantní (P = 0,01). Signifikantní rozdíl nebyl prokázán mezi skupinou pacientů s nádorovým trombem dolní duté žíly subhepaticky a suprahepaticky. Pravděpodobnost pětiletého nádorově specifického přežití dle TNM klasifikace z roku 2002 pro nádory ledviny pt1a, pt1b, pt2, pt3a, pt3b, pt3c a pt4 činí 97 %, 87 %, 71 %, 53 %, 44 %, 37 % a 20 %
20 Léčba generalizovaných nádorů ledvin: systémová imunoterapie, paliativní léčba J. Katolická Léčba generalizovaných nádorů ledvin: cílená biologická léčba D. Pacík Zpracování dat z léčby nemocných s metastatickým renálním karcinomem léčených 72 chemoterapeutickými agens prokázalo dosažení pouze 2-6 % objektivních odpovědí. Chemoterapie anebo radioterapie signifikantně nezvyšuje ani odpovědi na léčbu, ani celkové přežití. Vzhledem k minimální účinnosti chemoterapie byla imunoterapie dlouhodobě hlavní léčebnou modalitou. Interferon alfa(ifnα) prokazuje v monoterapii % odpovědí. Vyšší odpovědi, až kolem 30 %, byly zaznamenány u pacientů po předchozí nefrektomii u metastatického onemocnění, postihujícího pouze plíce. Při použití subkutánní aplikace se pohybuje dávka IFNα 5 10 MU j. 3x týdně, nejběžněji 9 10 MU j. sc. 3x týdně dlouhodobě, do progrese nebo toxicity. Interleukin 2(IL-2) indikuje u < 5 % nemocných dlouhodobou odpověď. V monoterapii je aplikován intravenózně ve vyšší dávce, při subkutánním podání je podaná dávka nižší. Přímé srovnání vyšší dávky s nižší prokázalo prospěch vyšší, ale za cenu život ohrožující toxicity. Kombinace IFNα, IL-2 a fluorouracilu dle Atzpodiena měla cca 30 % odpovědí. Velmi důležitým kritériem pro léčbu pokročilých a metastatických nádorů ledvin je rozdělení pacientů do rizikových skupin podle prognostických faktorů, které byly vytvořeny v Memorial Sloan-Kettering Cancer Center (MSKCC). U pacientů bez přítomnosti těchto faktorů je riziko nízké a prognóza příznivá, nemocní s přítomností 2 a více faktorů patří do rizika středního, přítomnost 3 a více faktorů znamená zařazení do skupiny s vysokým rizikem a špatnou prognózou. Cytokiny jsou dle dnešních doporučení indikovány pro léčbu nízce rizikových metastatických karcinomů ledviny. Bevacizumab plus interferon-alfa (IFNα) byl hodnocen ve studii fáze III. AVOREN. Byla porovnávána léčba IFNα v kombinaci s placebem a léčba IFNα spolu s bevacizumabem. Nemocní byli stratifikováni dle rizikových skupin s dobrou, střední a špatnou prognózou. V rameni s bevacizumabem byla významně prodloužená doba do progrese. Celková četnost odpovědí byla ve skupině s bevacizumabem významně zvýšena, a to téměř na trojnásobek oproti standardní léčbě v kontrolním rameni. Z léčby kombinací IFNα a bevacizumabem měla největší prospěch skupina s dobrou a střední prognózou. Pro metastatické postižení skeletu jsou typické kostní komplikace: patologické fraktury, komprese obratlů, hyperkalcemie, potřeba paliativní radioterapie. Podání kyseliny zoledronové u metastatického postižení skeletu u karcinomu ledviny zkracuje medián vzniku první kostní komplikace o 9 měsíců, redukuje vznik další u 61 % postižených a u pacientů po již proběhlé jedné komplikaci redukuje o 37 % vznik komplikace další. Ve studii s mnohočetným myelomem a ostatními solidními nádory včetně nádorů ledviny močového měchýře vyjma karcinomu prsu a prostaty byla doba do první SRE 20,6 měsíce pro rameno s denosumabem a 16,3 měsíce pro rameno s kyselinou zoledronovou. V době mezi vznikem první a následné SRE, v celkovém přežití ani v době do progrese onemocnění nebyl zaznamenán statisticky signifikantní rozdíl. Objevení genu VHL a signální dráhy umožnilo zasáhnout do procesu angiogeneze, a tím následně ovlivnit progresi karcinomu ledviny (RCC) v diseminovaném stadiu. V současné době máme k dispozici již několik molekul s tímto účinkem (sorafenib, sunitinib, pazopanib, axitinib, bevacizumab, temsirolimus a everolimus) a jejich užití není náhodné, ale dostává svá pevná pravidla vycházející z výsledků klinických studií podle stadia pokročilosti nádoru, prognostické skupiny, celkového stavu, komorbidit, předchozí léčby a v neposlední řadě bezpečnostního profilu. Srovnání těchto preparátů navzájem doposud bylo většinou nepřímé, ale v poslední době se objevily studie sledující přímé srovnání a některé z nich již byly dokončeny. Oproti kurzu před rokem se v našem armamentariu objevil axitinib, který byl ve druhé linii léčby úspěšně srovnán se sorafenibem, máme k dispozici v první linii léčby přímé srovnání pazopanibu se sunitinibem (studie Comparz) a poprvé hodnocení preference pacienta (studie Pisces). Čím dál více pozornosti je věnováno léčbě sekvenční se snahou prodloužit interval bez progrese tam, kde jedna léčba selže a mohla by být úspěšně navázána jinou. Pazopanib i sunitinib jsou oba inhibitory tyrozinkinázy užívané perorálně, u kterých obou bylo prokázáno ve studiích 3. fáze prodloužené přežívání bez progrese, mají však odlišný bezpečnostní profil. Studie Comparz byla navržena tak, aby mohly být přímo porovnány účinnost, bezpečnost a snášenlivost pazopanibu oproti sunitinibu. Primárním cílem bylo zhodnocení přežívání bez progrese (PFS). Pacienti s metastatickým RCC, kteří nebyli nijak předléčeni, byli randomizováni k léčbě sunitinibem a pazopanibem a cílem byl průkaz non- inferiority pazopanibu oproti do té doby zlatému standardu sunitinibu. Toho cíle bylo dosaženo, a to při hodnocení jak výzkumníky, tak nezávislou komisí na hladině vysoké statistické významnosti. Z nežádoucích účinků u pazopanibu převládala hepatotoxicita, zatímco u sunitinibu hematotoxicita, vyšší výskyt mukositidy a hand-foot syndromu. Při hodnocení únavy vycházel příznivěji pazopanib. Jiná selektivita a afinita pazopanibu k cílovým receptorům je patrně důvodem odlišného výskytu nežádoucích účinků a také jeho lepší snášenlivosti. Jestliže musí být dávka preparátu upravována/snižována nebo dokonce vysazena, vede to k horšímu účinku, a dokonce ke kratšímu přežívání (sunitinib), což bylo prokázáno ve studii. Jestliže je předpoklad léčby dlouhodobý a chronický, pak samozřejmě i minimální toxicita léku může ovlivnit complianci jeho podávání, a tím samozřejmě i efekt. Studie Pisces je první studie s RCC, která sleduje jako první cíl preferenci léčby pacientem a byla připravena s cílem pochopit, jakou roli mohou hrát symptomy nežádoucích účinků ve vnímání pacienta a jeho zkušeností pro posouzení optimální léčby pro sebe sama při výběru mezi pazopanibem a sunitinibem. Pacienti s metastatickým RCC byli randomizováni do dvou skupin dostávajících po 10 týdnů buď pazopanib, anebo sunitinib. Poté po 2týdenní přestávce sloužící k vymytí léku si léčbu vyměnili na dalších 10 týdnů. Hodnocení bylo prováděno na základě řady dotazníků. Byly hodnoceny nejenom faktory, které ovlivňovaly preferenci léku, ale také nejvýznamnější důvody pro upřednostnění. I když doba je krátká, byla hodnocena i účinnost a ke konečnému hodnocení zůstávali jen pacienti, kteří nebyli ani jedním extrémem. Konečná analýza ukázala, že 70 % pacientů preferovalo pazopanib, 22 % sunitinib a 8 % zůstalo bez preference. Nejčastější a nejdůležitější důvody preference byly lepší kvalita života, menší únava, méně hand-foot syndromu, méně mukositidy i další. Jistě není nevýznamné, že i hodnocení preferencí, která bylo prováděno lékařem, vyznělo 62 % ve prospěch pazopanibu, 22 % ve prospěch sunitinibu a 17 % bez preference. Dávku bylo třeba častěji redukovat a léčbu častěji přerušit u sunitinibu. Ze studie tedy vyšla jednoznačná preference pazopanibu. Novým lékem, který se objevil, je axitinib (jeho molekula je velmi podobná sunitinibu). Studie 3. fáze srovnávající axitinib se sorafenibem v léčbě 2. linie prokázala lepší výsledky axitinibu jak ve srovnání bez progrese, tak v dosažení nejlepší odpovědi a platilo to pro všechny prognostické skupiny. Obecně platí, že největší šance na úspěch a největšího efektu dosahuje zpravidla první linie onkologické léčby, další linie takový účinek obvykle nemají. Snahou sekvenční léčby je dále prodloužit přežívání bez progrese vhodnou volbou léků a v oblasti RCC jsme docela úspěšní. Byla zhodnocena (především retrospektivně) řada studií, jež se snažily zjistit, která ze sekvencí sorafenib sunitinib je lepší. I když některá hodnocení hovoří ve prospěch sorafenib sunitinib, údaje z českého registru Renis toto nepotvrzují a rozdíly nenacházejí. V současné době jsou s prodlužující se léčbou hledány vhodné kombinace pro třetí linii, kde jsou často indikovány inhibitory m-tor. Existují dva hlavní směry aplikace inhibitorů tyrozin kinázy a potom m-tor nebo m-tor vřadit mezi TKI. Dosavadní studie jsou většinou retrospektivní analýzy a nejsou početné. Některé studie probíhají a jistě budou předmětem dalšího vývoje a s ním spojených sdělení
B. PŘÍBALOVÁ INFORMACE
 B. PŘÍBALOVÁ INFORMACE 1 Příbalová informace: informace pro uživatele XGEVA 120 mg injekční roztok denosumabum Tento přípravek podléhá dalšímu sledování. To umožní rychlé získání nových informací o bezpečnosti.
B. PŘÍBALOVÁ INFORMACE 1 Příbalová informace: informace pro uživatele XGEVA 120 mg injekční roztok denosumabum Tento přípravek podléhá dalšímu sledování. To umožní rychlé získání nových informací o bezpečnosti.
Hexvix prášek a rozpouštědlo pro přípravu roztoku do močového měchýře
 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Hexvix prášek a rozpouštědlo pro přípravu roztoku do močového měchýře 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna lahvička s práškem obsahuje hexylis aminolevulinas
SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Hexvix prášek a rozpouštědlo pro přípravu roztoku do močového měchýře 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna lahvička s práškem obsahuje hexylis aminolevulinas
Orofaciální karcinomy - statistické zhodnocení úspěšnosti léčby
 Orofaciální karcinomy - statistické zhodnocení úspěšnosti léčby Autor: David Diblík, Martina Kopasová, Školitel: MUDr. Richard Pink, Ph.D. Výskyt Zhoubné (maligní) nádory v oblasti hlavy a krku (orofaciální
Orofaciální karcinomy - statistické zhodnocení úspěšnosti léčby Autor: David Diblík, Martina Kopasová, Školitel: MUDr. Richard Pink, Ph.D. Výskyt Zhoubné (maligní) nádory v oblasti hlavy a krku (orofaciální
Protokol pro léčbu karcinomu močového měchýře
 1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 5 Přílohy: nejsou Protokol pro léčbu karcinomu močového měchýře
1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 5 Přílohy: nejsou Protokol pro léčbu karcinomu močového měchýře
CO POTŘEBUJETE VĚDĚT O NÁDORECH
 CO POTŘEBUJETE VĚDĚT O NÁDORECH prostaty OBSAH Co je prostata?................................... 2 Co jsou nádory?.................................. 3 Co je zbytnění prostaty benigní hyperplazie prostaty?.............................
CO POTŘEBUJETE VĚDĚT O NÁDORECH prostaty OBSAH Co je prostata?................................... 2 Co jsou nádory?.................................. 3 Co je zbytnění prostaty benigní hyperplazie prostaty?.............................
Pokyny pro nemocné léčené brachyradioterapií. Klinika radiační onkologie Lékařská fakulta Masarykovy univerzity Masarykův onkologický ústav, Brno
 Pokyny pro nemocné léčené brachyradioterapií Klinika radiační onkologie Lékařská fakulta Masarykovy univerzity Masarykův onkologický ústav, Brno 1 Brachyradioterapie - brachyterapie (BRT), někdy nazývaná
Pokyny pro nemocné léčené brachyradioterapií Klinika radiační onkologie Lékařská fakulta Masarykovy univerzity Masarykův onkologický ústav, Brno 1 Brachyradioterapie - brachyterapie (BRT), někdy nazývaná
Zhoubné nádory močového měchýře
 Zhoubné nádory močového měchýře Definice Zhoubné nádory močového měchýře jsou, až na vzácné výjimky, epiteliálního původu a vycházejí z uroteliální výstelky močového měchýře. Nejčastějším typem je uroteliální
Zhoubné nádory močového měchýře Definice Zhoubné nádory močového měchýře jsou, až na vzácné výjimky, epiteliálního původu a vycházejí z uroteliální výstelky močového měchýře. Nejčastějším typem je uroteliální
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Prolia 60 mg injekční roztok v předplněné injekční stříkačce 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna předplněná injekční stříkačka obsahuje
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Prolia 60 mg injekční roztok v předplněné injekční stříkačce 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna předplněná injekční stříkačka obsahuje
Příloha č. 2 k rozhodnutí o změně registrace sp. zn. sukls20675/2011 a příloha ke sp. zn. sukls155771/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU
 Příloha č. 2 k rozhodnutí o změně registrace sp. zn. sukls20675/2011 a příloha ke sp. zn. sukls155771/2011 1. NÁZEV PŘÍPRAVKU LODRONAT 520 potahované tablety SOUHRN ÚDAJŮ O PŘÍPRAVKU 2. KVALITATIVNÍ A
Příloha č. 2 k rozhodnutí o změně registrace sp. zn. sukls20675/2011 a příloha ke sp. zn. sukls155771/2011 1. NÁZEV PŘÍPRAVKU LODRONAT 520 potahované tablety SOUHRN ÚDAJŮ O PŘÍPRAVKU 2. KVALITATIVNÍ A
KARCINOM POCHVY (VAGINY) INCIDENCE
 KARCINOM POCHVY (VAGINY) INCIDENCE Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. -7. deceniu, ale může být diagnostikován
KARCINOM POCHVY (VAGINY) INCIDENCE Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. -7. deceniu, ale může být diagnostikován
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU VPRIV 200 U prášek pro přípravu infuzního roztoku 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička obsahuje 200 jednotek* (U) velaglucerasum
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU VPRIV 200 U prášek pro přípravu infuzního roztoku 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička obsahuje 200 jednotek* (U) velaglucerasum
Zhoubné nádory ledvinné pánvičky a močovodu
 Zhoubné nádory ledvinné pánvičky a močovodu Definice Zhoubné nádory ledvinné pánvičky a močovodu v naprosté většině vycházejí z uroteliální výstelky horních močových cest a mají proto mnoho společných
Zhoubné nádory ledvinné pánvičky a močovodu Definice Zhoubné nádory ledvinné pánvičky a močovodu v naprosté většině vycházejí z uroteliální výstelky horních močových cest a mají proto mnoho společných
Cystectomy-CZ (Q) CyRUS: REGISTR NÁDORŮ MOČOVÉHO MĚCHÝŘE LÉČENÝCH CYSTEKTOMIÍ A DALŠÍ NÁSLEDNOU LÉČBOU
 Cystectomy-CZ (Q) CyRUS: REGISTR NÁDORŮ MOČOVÉHO MĚCHÝŘE LÉČENÝCH CYSTEKTOMIÍ A DALŠÍ NÁSLEDNOU LÉČBOU Návrh struktury a obsahu multicentrického registru Určeno pro pacienty, u kterých je provedena radikální
Cystectomy-CZ (Q) CyRUS: REGISTR NÁDORŮ MOČOVÉHO MĚCHÝŘE LÉČENÝCH CYSTEKTOMIÍ A DALŠÍ NÁSLEDNOU LÉČBOU Návrh struktury a obsahu multicentrického registru Určeno pro pacienty, u kterých je provedena radikální
Kolorektální karcinom (karcinom tlustého střeva a konečníku)
 Kolorektální karcinom (karcinom tlustého střeva a konečníku) Autor: Hanáčková Veronika Výskyt Kolorektální karcinom (označován jako CRC) je jedním z nejčastějších nádorů a ve všech vyspělých státech jeho
Kolorektální karcinom (karcinom tlustého střeva a konečníku) Autor: Hanáčková Veronika Výskyt Kolorektální karcinom (označován jako CRC) je jedním z nejčastějších nádorů a ve všech vyspělých státech jeho
Karcinom žaludku. Výskyt
 Karcinom žaludku Výskyt Karcinom žaludku je zhoubné nádorové onemocnění žaludeční sliznice, které s další progresí postihuje žaludeční stěnu, regionální lymfatické uzliny a postupně i celou dutinu břišní,
Karcinom žaludku Výskyt Karcinom žaludku je zhoubné nádorové onemocnění žaludeční sliznice, které s další progresí postihuje žaludeční stěnu, regionální lymfatické uzliny a postupně i celou dutinu břišní,
Kurz Onko-urologie I.
 Sborník přednášek Kurz Onko-urologie I. Karcinom ledviny a močového měchýře od A do Z 5. dubna 2012 Kampus Masarykovy univerzity Brno Sborník Kurz Onko-urologie I. Karcinom ledviny a močového měchýře od
Sborník přednášek Kurz Onko-urologie I. Karcinom ledviny a močového měchýře od A do Z 5. dubna 2012 Kampus Masarykovy univerzity Brno Sborník Kurz Onko-urologie I. Karcinom ledviny a močového měchýře od
Nádory močových cest
 14. Valtické kurzy abdominální a gastroiintestinální radiologie Nádory močových cest J. Foukal Radiologická klinika FN Brno a LF MU Přehled Nádory horních močových cest Nádory ledvinné pánvičky Incidence
14. Valtické kurzy abdominální a gastroiintestinální radiologie Nádory močových cest J. Foukal Radiologická klinika FN Brno a LF MU Přehled Nádory horních močových cest Nádory ledvinné pánvičky Incidence
Ektopický ureter- diagnostika a management. J. Hnízdo Animal Clinic
 Ektopický ureter- diagnostika a management J. Hnízdo Animal Clinic Ektopie močovodů (ectopic urether = EU) je vrozenou anomálií distálních močovodů, ústících chybně do močové trubice nebo vzácněji do vaginy.
Ektopický ureter- diagnostika a management J. Hnízdo Animal Clinic Ektopie močovodů (ectopic urether = EU) je vrozenou anomálií distálních močovodů, ústících chybně do močové trubice nebo vzácněji do vaginy.
Příloha č. 3 k rozhodnutí o prodloužení registrace sp. zn.:sukls167009/2008 a příloha k sp.zn. sukls80895/2010 SOUHRN ÚDAJŮ O PŘÍPRAVKU
 Příloha č. 3 k rozhodnutí o prodloužení registrace sp. zn.:sukls167009/2008 a příloha k sp.zn. sukls80895/2010 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU LODRONAT 520 potahované tablety 2. KVALITATIVNÍ
Příloha č. 3 k rozhodnutí o prodloužení registrace sp. zn.:sukls167009/2008 a příloha k sp.zn. sukls80895/2010 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU LODRONAT 520 potahované tablety 2. KVALITATIVNÍ
Téma hodiny: Anatomie ženského pohlavního ústrojí + návštěva gynekologa:
 Téma hodiny: Anatomie ženského pohlavního ústrojí + návštěva gynekologa: 1) vejcovody 8) vaječníky 2) močový měchýř 9) tračník 3) stydká kost 10) děloha 4) bod G 11) poševní klenba 5) klitoris 12) děložní
Téma hodiny: Anatomie ženského pohlavního ústrojí + návštěva gynekologa: 1) vejcovody 8) vaječníky 2) močový měchýř 9) tračník 3) stydká kost 10) děloha 4) bod G 11) poševní klenba 5) klitoris 12) děložní
1 Buněčný cyklus a apoptóza (z. Kleibi)..
 1 Buněčný cyklus a apoptóza (z. Kleibi).. 1.1 Buněčný cyklus 1.1.1 Mitogenní signalizace a zahájení buněčného cyklu 1.1.2 G1 fáze buněčného cyklu a její reštrikční bod 1.1.3 S fáze: replikace DNA 1.1.4
1 Buněčný cyklus a apoptóza (z. Kleibi).. 1.1 Buněčný cyklus 1.1.1 Mitogenní signalizace a zahájení buněčného cyklu 1.1.2 G1 fáze buněčného cyklu a její reštrikční bod 1.1.3 S fáze: replikace DNA 1.1.4
MORAVSKÉ UROLOGICKÉ SYMPOZIUM
 4 MORAVSKÉ UROLOGICKÉ SYMPOZIUM Čtvrtek 20. 3. 2014 / lékařská sekce 14.00 Slavnostní zahájení doc. MUDr. Vladimír Študent, Ph.D., 14.10 16.00 Doktorandský studijní program garant doc. MUDr. Vladimír Študent,
4 MORAVSKÉ UROLOGICKÉ SYMPOZIUM Čtvrtek 20. 3. 2014 / lékařská sekce 14.00 Slavnostní zahájení doc. MUDr. Vladimír Študent, Ph.D., 14.10 16.00 Doktorandský studijní program garant doc. MUDr. Vladimír Študent,
Příbalová informace: informace pro pacienta Hexvix, 85 mg, prášek a rozpouštědlo pro přípravu roztoku do močového měchýře. hexylis aminolevulinatis
 Příbalová informace: informace pro pacienta Hexvix, 85 mg, prášek a rozpouštědlo pro přípravu roztoku do močového měchýře hexylis aminolevulinatis Přečtěte si pozorně celou příbalovou informaci dříve,
Příbalová informace: informace pro pacienta Hexvix, 85 mg, prášek a rozpouštědlo pro přípravu roztoku do močového měchýře hexylis aminolevulinatis Přečtěte si pozorně celou příbalovou informaci dříve,
Rizikové faktory, vznik a možnosti prevence nádorů močového měchýře
 Rizikové faktory, vznik a možnosti prevence nádorů močového měchýře MUDr. Libor Zámečník, Ph.D., FEBU, FECSM Urologická klinika VFN a 1.LF UK Praha Epidemiologie Zhoubné nádory močového měchýře jsou 9.
Rizikové faktory, vznik a možnosti prevence nádorů močového měchýře MUDr. Libor Zámečník, Ph.D., FEBU, FECSM Urologická klinika VFN a 1.LF UK Praha Epidemiologie Zhoubné nádory močového měchýře jsou 9.
Anatomie urogenitálního traktu. Viktor Vik Urologické oddělení FTN Praha 4
 Anatomie urogenitálního traktu Viktor Vik Urologické oddělení FTN Praha 4 Chirurgický obor zabývající se patologickými stavy horních a dolních vývodných cest močových a dále onemocněními mužského genitálu
Anatomie urogenitálního traktu Viktor Vik Urologické oddělení FTN Praha 4 Chirurgický obor zabývající se patologickými stavy horních a dolních vývodných cest močových a dále onemocněními mužského genitálu
MASARYKŮV ONKOLOGICKÝ ÚSTAV 2005 CO POTŘEBUJETE VĚDĚT O NÁDORECH VAJEČNÍKŮ
 MASARYKŮV ONKOLOGICKÝ ÚSTAV 2005 CO POTŘEBUJETE VĚDĚT O NÁDORECH VAJEČNÍKŮ Masarykův onkologický ústav Žlutý kopec 7 656 53 Brno www.mou.cz www.prevencenadoru.cz e-mail: educentrum.cz reedice: MUDr. Pavel
MASARYKŮV ONKOLOGICKÝ ÚSTAV 2005 CO POTŘEBUJETE VĚDĚT O NÁDORECH VAJEČNÍKŮ Masarykův onkologický ústav Žlutý kopec 7 656 53 Brno www.mou.cz www.prevencenadoru.cz e-mail: educentrum.cz reedice: MUDr. Pavel
SOUHRN ÚDAJŮ O PŘÍPRAVKU
 sp.zn. sukls119411/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Nanocoll 500 mikrogramů, kit pro radiofarmakum 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Koloidní částice lidského albuminu: 500 mikrogramů/lahvička
sp.zn. sukls119411/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Nanocoll 500 mikrogramů, kit pro radiofarmakum 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Koloidní částice lidského albuminu: 500 mikrogramů/lahvička
Zhoubné nádory čípku děložního Incidence a mortalita v České republice (2000) děložního abs. na 100 000 C53 incidence 1045 19,8 mortalita 363 6,9
 5.3 Karcinom děložního čípku Úvod Incidencí okolo 20 žen na 100 000 obyvatel ( 19,8 v r.2000) je rakovina děložního čípku druhým nejčastějším gynekologickým nádorovým onemocněním. Incidence je zhruba o
5.3 Karcinom děložního čípku Úvod Incidencí okolo 20 žen na 100 000 obyvatel ( 19,8 v r.2000) je rakovina děložního čípku druhým nejčastějším gynekologickým nádorovým onemocněním. Incidence je zhruba o
Název IČO Oblastní nemocnice Náchod, a.s. PŘÍLOHA č. 2 Vstupní formulář / V-05 / 7.07.07 / 4_05 SMLOUVY O POSKYTOVÁNÍ A ÚHRADĚ ZDRAVOTNÍ PÉČE
 IČO 2 6 0 0 0 2 0 2 IČZ smluvního ZZ 6 4 0 0 0 0 0 Číslo smlouvy 3 H 6 4 N 0 0 Název IČO Oblastní nemocnice Náchod, a.s. PŘÍLOHA č. 2 Vstupní formulář / V-0 /.0.0 / 4_0 SMLOUVY O POSKYTOVÁNÍ A ÚHRADĚ ZDRAVOTNÍ
IČO 2 6 0 0 0 2 0 2 IČZ smluvního ZZ 6 4 0 0 0 0 0 Číslo smlouvy 3 H 6 4 N 0 0 Název IČO Oblastní nemocnice Náchod, a.s. PŘÍLOHA č. 2 Vstupní formulář / V-0 /.0.0 / 4_0 SMLOUVY O POSKYTOVÁNÍ A ÚHRADĚ ZDRAVOTNÍ
NÁDORY MOČOVÉHO MĚCHÝŘE
 NÁDORY MOČOVÉHO MĚCHÝŘE Doporučené postupy Evropské urologické asociace (EAU) Závěry zpracované Urologickou klinikou Fakultní nemocnice Olomouc 1. KLASIFIKACE TNM 1997 EAU doporučuje společné posouzení
NÁDORY MOČOVÉHO MĚCHÝŘE Doporučené postupy Evropské urologické asociace (EAU) Závěry zpracované Urologickou klinikou Fakultní nemocnice Olomouc 1. KLASIFIKACE TNM 1997 EAU doporučuje společné posouzení
Souhrn údajů o přípravku
 sp.zn. sukls219612/2015 Souhrn údajů o přípravku 1. NÁZEV PŘÍPRAVKU BONEFOS koncentrát pro infuzní roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 1 ml koncentrátu obsahuje: dinatrii clodronas tetrahydricus
sp.zn. sukls219612/2015 Souhrn údajů o přípravku 1. NÁZEV PŘÍPRAVKU BONEFOS koncentrát pro infuzní roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 1 ml koncentrátu obsahuje: dinatrii clodronas tetrahydricus
Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento přípravek používat.
 sp.zn. sukls88228/2014 Příbalová informace: Informace pro uživatele BONEFOS koncentrát pro infuzní roztok (Dinatrii clodronas) Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento přípravek
sp.zn. sukls88228/2014 Příbalová informace: Informace pro uživatele BONEFOS koncentrát pro infuzní roztok (Dinatrii clodronas) Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento přípravek
Příručka pro odběr primárních vzorků
 Všeobecná fakultní nemocnice v Praze Ústav patologie Studničkova 2, 128 00 Praha 2 SM-PAT 07 Strana 1 z 13 Příručka pro odběr Obsah: 1. Účel a oblast platnosti dokumentu...2 2. Pojmy a zkratky... 2 3.
Všeobecná fakultní nemocnice v Praze Ústav patologie Studničkova 2, 128 00 Praha 2 SM-PAT 07 Strana 1 z 13 Příručka pro odběr Obsah: 1. Účel a oblast platnosti dokumentu...2 2. Pojmy a zkratky... 2 3.
Příbalová informace: informace pro uživatele. Zoledronic acid medac 4 mg/100 ml infuzní roztok. Acidum zoledronicum
 Příbalová informace: informace pro uživatele Zoledronic acid medac 4 mg/100 ml infuzní roztok Acidum zoledronicum Přečtěte si pozorně celou příbalovou informaci dříve, než Vám bude tento přípravek podáván,
Příbalová informace: informace pro uživatele Zoledronic acid medac 4 mg/100 ml infuzní roztok Acidum zoledronicum Přečtěte si pozorně celou příbalovou informaci dříve, než Vám bude tento přípravek podáván,
SOUHRN ÚDAJŮ O PŘÍPRAVKU
 Příloha č. 3 k rozhodnutí o změně registrace sp. zn. sukls159867/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Rismyl 35 mg potahované tablety natrii risedronas 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
Příloha č. 3 k rozhodnutí o změně registrace sp. zn. sukls159867/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Rismyl 35 mg potahované tablety natrii risedronas 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Aranesp 10 mikrogramů injekční roztok v předplněné injekční stříkačce. Aranesp 15 mikrogramů injekční roztok v předplněné injekční stříkačce. Aranesp
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Aranesp 10 mikrogramů injekční roztok v předplněné injekční stříkačce. Aranesp 15 mikrogramů injekční roztok v předplněné injekční stříkačce. Aranesp
Tato vakcína může obsahovat stopy neomycinu použitého v průběhu výrobního procesu (viz bod 4.3).
 1. NÁZEV PŘÍPRAVKU Twinrix Paediatric, injekční suspenze v předplněné injekční stříkačce Vakcína proti hepatitidě A (inaktivovaná) a proti hepatitidě B (rdna) (HAB), adsorbovaná. 2. KVALITATIVNÍ A KVANTITATIVNÍ
1. NÁZEV PŘÍPRAVKU Twinrix Paediatric, injekční suspenze v předplněné injekční stříkačce Vakcína proti hepatitidě A (inaktivovaná) a proti hepatitidě B (rdna) (HAB), adsorbovaná. 2. KVALITATIVNÍ A KVANTITATIVNÍ
Sp.zn.sukls88807/2015
 Sp.zn.sukls88807/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU NORMAGLYC 500 mg, potahované tablety NORMAGLYC 850 mg, potahované tablety NORMAGLYC 1000 mg, potahované tablety 2. KVALITATIVNÍ A KVANTITATIVNÍ
Sp.zn.sukls88807/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU NORMAGLYC 500 mg, potahované tablety NORMAGLYC 850 mg, potahované tablety NORMAGLYC 1000 mg, potahované tablety 2. KVALITATIVNÍ A KVANTITATIVNÍ
VĚDA A VÝZKUM V PERIOPERAČNÍ PÉČI. Mgr. Markéta Jašková Dana Svobodová Gynekologicko-porodnická klinika Fakultní nemocnice Ostrava
 VĚDA A VÝZKUM V PERIOPERAČNÍ PÉČI Mgr. Markéta Jašková Dana Svobodová Gynekologicko-porodnická klinika Fakultní nemocnice Ostrava VĚDA A VÝZKUM NA GOS Detekce mutace genu BRCA1 a BRCA2, a to přímo z nádorové
VĚDA A VÝZKUM V PERIOPERAČNÍ PÉČI Mgr. Markéta Jašková Dana Svobodová Gynekologicko-porodnická klinika Fakultní nemocnice Ostrava VĚDA A VÝZKUM NA GOS Detekce mutace genu BRCA1 a BRCA2, a to přímo z nádorové
Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013. Schválili: Datum: Podpis: Hlavní autor protokolu: MUDr. Jan Jansa 2.1.
 1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 7 Přílohy: nejsou Protokol pro léčbu karcinomu prostaty Schválili:
1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 7 Přílohy: nejsou Protokol pro léčbu karcinomu prostaty Schválili:
SEZNAM ZDRAVOTNÍCH SLUŽEB U KTERÝCH SVITAVSKÁ NEMOCNICE, a.s., POŽADUJE INFORMOVANÝ SOUHLAS PÍSEMNOU FORMOU
 SEZNAM ZDRAVOTNÍCH SLUŽEB U KTERÝCH SVITAVSKÁ NEMOCNICE, a.s., POŽADUJE INFORMOVANÝ SOUHLAS PÍSEMNOU FORMOU Vážené dámy, vážení pánové, s ohledem na platné právní předpisy v oblasti poskytování zdravotních
SEZNAM ZDRAVOTNÍCH SLUŽEB U KTERÝCH SVITAVSKÁ NEMOCNICE, a.s., POŽADUJE INFORMOVANÝ SOUHLAS PÍSEMNOU FORMOU Vážené dámy, vážení pánové, s ohledem na platné právní předpisy v oblasti poskytování zdravotních
Příloha č. 3 k rozhodnutí o prodloužení registrace sp.zn. sukls167902/2010 a příloha k sp. zn. sukls16927/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU
 Příloha č. 3 k rozhodnutí o prodloužení registrace sp.zn. sukls167902/2010 a příloha k sp. zn. sukls16927/2011 1. NÁZEV PŘÍPRAVKU SOUHRN ÚDAJŮ O PŘÍPRAVKU Rhophylac 300 mikrogramů/2 ml, injekční roztok
Příloha č. 3 k rozhodnutí o prodloužení registrace sp.zn. sukls167902/2010 a příloha k sp. zn. sukls16927/2011 1. NÁZEV PŘÍPRAVKU SOUHRN ÚDAJŮ O PŘÍPRAVKU Rhophylac 300 mikrogramů/2 ml, injekční roztok
Pomocné látky se známým účinkem: propylenglykol, cetylstearylalkohol.
 sp.zn. sukls154494/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Zovirax 50 mg/g, krém 2. KVALITATIVNÍ I KVANTITATIVNÍ SLOŽENÍ Jeden gram krému obsahuje aciclovirum 50 mg. Pomocné látky se známým účinkem:
sp.zn. sukls154494/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Zovirax 50 mg/g, krém 2. KVALITATIVNÍ I KVANTITATIVNÍ SLOŽENÍ Jeden gram krému obsahuje aciclovirum 50 mg. Pomocné látky se známým účinkem:
Příloha č. 3 k rozhodnutí o prodloužení registrace sp.zn. sukls15612/2008. Souhrn údajů o přípravku
 Příloha č. 3 k rozhodnutí o prodloužení registrace sp.zn. sukls15612/2008 Souhrn údajů o přípravku 1. NÁZEV PŘÍPRAVKU TechneScan LyoMAA Katalogové číslo Mallinckrodt Medical: DRN 4378 Kit pro přípravu
Příloha č. 3 k rozhodnutí o prodloužení registrace sp.zn. sukls15612/2008 Souhrn údajů o přípravku 1. NÁZEV PŘÍPRAVKU TechneScan LyoMAA Katalogové číslo Mallinckrodt Medical: DRN 4378 Kit pro přípravu
Protokol pro léčbu karcinomu tlustého střeva
 1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 6 Přílohy: nejsou Protokol pro léčbu karcinomu tlustého střeva Schválili:
1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 6 Přílohy: nejsou Protokol pro léčbu karcinomu tlustého střeva Schválili:
Chirurgické možnosti řešení rhabdomyosarkomu pánve u mladé pacientky v rámci multimodálního přístupu
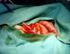 Chirurgické možnosti řešení rhabdomyosarkomu pánve u mladé pacientky v rámci multimodálního přístupu Macík D. 1, Doležel J. 1, Múdry P. 2, Zerhau P. 3, Staník M. 1, Čapák I. 1 1 ODDĚLENÍ UROLOGICKÉ ONKOLOGIE,
Chirurgické možnosti řešení rhabdomyosarkomu pánve u mladé pacientky v rámci multimodálního přístupu Macík D. 1, Doležel J. 1, Múdry P. 2, Zerhau P. 3, Staník M. 1, Čapák I. 1 1 ODDĚLENÍ UROLOGICKÉ ONKOLOGIE,
BULLETIN č.5. České urologické společnosti ČLS JEP. Vážení kolegové a přátelé,
 BULLETIN č.5 České urologické společnosti ČLS JEP Vážení kolegové a přátelé, Moje první poznámka tentokrát bohužel není vůbec veselá. S hlubokým smutkem jsem během letních měsíců přijal zprávu o úmrtí
BULLETIN č.5 České urologické společnosti ČLS JEP Vážení kolegové a přátelé, Moje první poznámka tentokrát bohužel není vůbec veselá. S hlubokým smutkem jsem během letních měsíců přijal zprávu o úmrtí
Léčivá látka: 100 ml roztoku obsahuje chlorhexidini digluconas 0,2 g, jako chlorhexidini digluconatis solutio 1 ml ve 100 ml roztoku.
 sp.zn. sukls108682/2012 a sp.zn. sukls64237/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Corsodyl 2 mg/ml Roztok pro ústní výplach 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Léčivá látka: 100 ml roztoku
sp.zn. sukls108682/2012 a sp.zn. sukls64237/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Corsodyl 2 mg/ml Roztok pro ústní výplach 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Léčivá látka: 100 ml roztoku
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV LÉČIVÉHO PŘÍPRAVKU STELARA 45 mg injekční roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička obsahuje 45 mg ustekinumabum v 0,5 ml. Ustekinumabum
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV LÉČIVÉHO PŘÍPRAVKU STELARA 45 mg injekční roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička obsahuje 45 mg ustekinumabum v 0,5 ml. Ustekinumabum
Nádorová. onemocnění plic ONKOLOGIE IVANA PÁLKOVÁ JANA SKŘIČKOVÁ
 ONKOLOGIE Nádorová onemocnění plic Každá epocha lidských dějin má své dominující nemoci. V minulém století to byla, vedle civilizačních chorob, především nádorová onemocnění. Změnu nelze očekávat ani ve
ONKOLOGIE Nádorová onemocnění plic Každá epocha lidských dějin má své dominující nemoci. V minulém století to byla, vedle civilizačních chorob, především nádorová onemocnění. Změnu nelze očekávat ani ve
Příbalová informace: informace pro uživatele Engerix-B 20 µg. antigenum tegiminis hepatitidis B injekční suspenze
 sp.zn. sukls204563/2014 Příbalová informace: informace pro uživatele Engerix-B 10 µg Engerix-B 20 µg antigenum tegiminis hepatitidis B injekční suspenze Přečtěte si pozorně celou příbalovou informaci dříve,
sp.zn. sukls204563/2014 Příbalová informace: informace pro uživatele Engerix-B 10 µg Engerix-B 20 µg antigenum tegiminis hepatitidis B injekční suspenze Přečtěte si pozorně celou příbalovou informaci dříve,
B. PŘÍBALOVÁ INFORMACE
 B. PŘÍBALOVÁ INFORMACE 1 Příbalová informace: informace pro pacienta Kyprolis 60 mg prášek pro infuzní roztok carfilzomibum Tento přípravek podléhá dalšímu sledování. To umožní rychlé získání nových informací
B. PŘÍBALOVÁ INFORMACE 1 Příbalová informace: informace pro pacienta Kyprolis 60 mg prášek pro infuzní roztok carfilzomibum Tento přípravek podléhá dalšímu sledování. To umožní rychlé získání nových informací
Karcinom vaječníků a vejcovodů. Epidemiologie
 Karcinom vaječníků a vejcovodů Epidemiologie Ovariální karcinom se vyskytuje ve všech věkových skupinách v závislosti na histologickém typu. Průměrný věk pacientek s epiteliálním typem nádoru je 57 let,
Karcinom vaječníků a vejcovodů Epidemiologie Ovariální karcinom se vyskytuje ve všech věkových skupinách v závislosti na histologickém typu. Průměrný věk pacientek s epiteliálním typem nádoru je 57 let,
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Picato, 150 mikrogramů/g gel 2. KVALITATIVNÍ A KVANITATIVNÍ SLOŽENÍ Jeden gram gelu obsahuje ingenoli mebutas 150 μg. Jedna tuba obsahuje ingenoli
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Picato, 150 mikrogramů/g gel 2. KVALITATIVNÍ A KVANITATIVNÍ SLOŽENÍ Jeden gram gelu obsahuje ingenoli mebutas 150 μg. Jedna tuba obsahuje ingenoli
Organa uropoetica. (stavba a funkce močových cest) Markéta Vojtová VOŠZ a SZŠ Hradec Králové
 Organa uropoetica (stavba a funkce močových cest) Markéta Vojtová VOŠZ a SZŠ Hradec Králové Močové cesty Calices renales (ledvinné kalichy) počínají Pelvis renales (ledvinné pánvičky) Ureter (močovod)
Organa uropoetica (stavba a funkce močových cest) Markéta Vojtová VOŠZ a SZŠ Hradec Králové Močové cesty Calices renales (ledvinné kalichy) počínají Pelvis renales (ledvinné pánvičky) Ureter (močovod)
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1 NÁZEV PŘÍPRAVKU Orfadin 2 mg tvrdé tobolky. 2 KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna tobolka obsahuje 2 mg nitisinonu. Pomocné látky viz bod 6.1. 3 LÉKOVÁ FORMA
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1 NÁZEV PŘÍPRAVKU Orfadin 2 mg tvrdé tobolky. 2 KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna tobolka obsahuje 2 mg nitisinonu. Pomocné látky viz bod 6.1. 3 LÉKOVÁ FORMA
Protokol pro léčbu karcinomu hrdla děložního
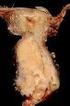 1 KARCINOM VAJEČNÍKU Zdeněk Zoul Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 9 Přílohy: nejsou Protokol pro léčbu
1 KARCINOM VAJEČNÍKU Zdeněk Zoul Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 9 Přílohy: nejsou Protokol pro léčbu
ZOBRAZOVACÍ VYŠETŘOVACÍ METODY RENTGENOLOGICKÉ
 ZOBRAZOVACÍ VYŠETŘOVACÍ METODY RENTGENOLOGICKÉ Markéta Vojtová RTG Nativní Kontrastní baryové jodové Nativní RTG Bez přípravy, bez použití kontrastní látky 1) RTG srdce a plic 2) RTG břicha Na tzv. hladinky
ZOBRAZOVACÍ VYŠETŘOVACÍ METODY RENTGENOLOGICKÉ Markéta Vojtová RTG Nativní Kontrastní baryové jodové Nativní RTG Bez přípravy, bez použití kontrastní látky 1) RTG srdce a plic 2) RTG břicha Na tzv. hladinky
Injekce 25 mg jednou denně ode dne získání zralého vajíčka, obvykle do 12 týdnů potvrzeného těhotenství.
 sp.zn.sukls101164/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU NÁZEV PŘÍPRAVKU Prolutex 25 mg injekční roztok 1. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička (1,119 ml) obsahuje progesteronum 22,35 mg/ml).
sp.zn.sukls101164/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU NÁZEV PŘÍPRAVKU Prolutex 25 mg injekční roztok 1. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička (1,119 ml) obsahuje progesteronum 22,35 mg/ml).
Sp.zn.sukls113275/2013, sukls113277/2013, sukls113278/2013, sukls113279/2013 SOUHRN ÚDAJŮ O PŘÍPRAVKU
 Sp.zn.sukls113275/2013, sukls113277/2013, sukls113278/2013, sukls113279/2013 1. NÁZEV PŘÍPRAVKU SOUHRN ÚDAJŮ O PŘÍPRAVKU Vitamin D 3 Radaydrug 800 IU potahované tablety Vitamin D 3 Radaydrug 1 000 IU potahované
Sp.zn.sukls113275/2013, sukls113277/2013, sukls113278/2013, sukls113279/2013 1. NÁZEV PŘÍPRAVKU SOUHRN ÚDAJŮ O PŘÍPRAVKU Vitamin D 3 Radaydrug 800 IU potahované tablety Vitamin D 3 Radaydrug 1 000 IU potahované
C64-C66 srovnání se světem
 Nádory ledvin C64-C66 srovnání se světem Karcinom ledviny incidence celosvětově: - 9 nejčastější nádor u mužů - 14 nejčastější nádor u žen mortalita celosvětově: - 16 nejčastější nádor Zhoubné nádory
Nádory ledvin C64-C66 srovnání se světem Karcinom ledviny incidence celosvětově: - 9 nejčastější nádor u mužů - 14 nejčastější nádor u žen mortalita celosvětově: - 16 nejčastější nádor Zhoubné nádory
Tipy a triky urologické operativy
 4. český video-seminář Tipy a triky urologické operativy 22. dubna 2016 Výukové centrum LF UK a FN Pořádá Urologická klinika LF UK a FN a Aesculap Akademie pod záštitou České urologické společnosti České
4. český video-seminář Tipy a triky urologické operativy 22. dubna 2016 Výukové centrum LF UK a FN Pořádá Urologická klinika LF UK a FN a Aesculap Akademie pod záštitou České urologické společnosti České
PŘÍBALOVÁ INFORMACE: INFORMACE PRO UŽIVATELE. Metronidazol B. Braun 5 mg/ml, infuzní roztok. metronidazolum
 sp.zn.sukls126426/2014 PŘÍBALOVÁ INFORMACE: INFORMACE PRO UŽIVATELE Metronidazol B. Braun 5 mg/ml, infuzní roztok metronidazolum Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento
sp.zn.sukls126426/2014 PŘÍBALOVÁ INFORMACE: INFORMACE PRO UŽIVATELE Metronidazol B. Braun 5 mg/ml, infuzní roztok metronidazolum Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento
Tipy a triky urologické operativy
 1. český video-seminář Tipy a triky urologické operativy 12. dubna 2013 Výukové centrum LF UK a FN Hradec Králové Pořádá Urologická klinika LF UK a FN Hradec Králové a Aesculap Akademie pod záštitou České
1. český video-seminář Tipy a triky urologické operativy 12. dubna 2013 Výukové centrum LF UK a FN Hradec Králové Pořádá Urologická klinika LF UK a FN Hradec Králové a Aesculap Akademie pod záštitou České
Jeden ml obsahuje dorzolamidi hydrochloridum 22,26 mg odpovídající dorzolamidum 20 mg.
 1. NÁZEV PŘÍPRAVKU Trusopt free bez konzervačních přísad 20 mg/ml oční kapky, roztok v jednodávkovém obalu 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jeden ml obsahuje dorzolamidi hydrochloridum 22,26 mg
1. NÁZEV PŘÍPRAVKU Trusopt free bez konzervačních přísad 20 mg/ml oční kapky, roztok v jednodávkovém obalu 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jeden ml obsahuje dorzolamidi hydrochloridum 22,26 mg
SOUHRN ÚDAJŮ O PŘÍPRAVKU
 Příloha č. 2 k rozhodnutí o změně registrace sp. zn. sukls170515/2010 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Risedronat Mylan 35 mg potahované tablety 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna
Příloha č. 2 k rozhodnutí o změně registrace sp. zn. sukls170515/2010 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Risedronat Mylan 35 mg potahované tablety 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna
SOUHRN ÚDAJŮ O PŘÍPRAVKU. Insulinum humanum, rdna (vyrobený rekombinantní DNA technologií na Saccharomyces cerevisiae).
 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Insulatard 100 m.j./ml Injekční suspenze v injekční lahvičce 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Insulinum humanum, rdna (vyrobený rekombinantní DNA technologií
SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Insulatard 100 m.j./ml Injekční suspenze v injekční lahvičce 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Insulinum humanum, rdna (vyrobený rekombinantní DNA technologií
SOUHRN ÚDAJŮ O PŘÍPRAVKU
 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU ANTITHROMBIN III NF BAXTER, prášek pro přípravu infuzního roztoku s rozpouštědlem 2. SLOŽENÍ KVALITATIVNÍ A KVANTITATIVNÍ 1 ml rozpuštěného přípravku obsahuje
SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU ANTITHROMBIN III NF BAXTER, prášek pro přípravu infuzního roztoku s rozpouštědlem 2. SLOŽENÍ KVALITATIVNÍ A KVANTITATIVNÍ 1 ml rozpuštěného přípravku obsahuje
B. PŘÍBALOVÁ INFORMACE
 B. PŘÍBALOVÁ INFORMACE 1 Příbalová informace: informace pro pacienta Imlygic 10 6 jednotek tvořících plaky (PFU)/ml injekční roztok Imlygic 10 8 jednotek tvořících plaky (PFU)/ml injekční roztok talimogenum
B. PŘÍBALOVÁ INFORMACE 1 Příbalová informace: informace pro pacienta Imlygic 10 6 jednotek tvořících plaky (PFU)/ml injekční roztok Imlygic 10 8 jednotek tvořících plaky (PFU)/ml injekční roztok talimogenum
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Atosiban SUN 6,75 mg/0,9 ml injekční roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička s 0,9 ml roztoku obsahuje atosibanum
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Atosiban SUN 6,75 mg/0,9 ml injekční roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna injekční lahvička s 0,9 ml roztoku obsahuje atosibanum
NÁDORY MOČOVÉHO MĚCHÝŘE
 NÁDORY MOČOVÉHO MĚCHÝŘE doc. MUDr. Roman Zachoval, Ph.D. Urologické oddělení, Fakultní Thomayerova nemocnice s poliklinikou, Praha 1 Úvod Nádory močového měchýře se podle lokálního nálezu dělí na nádory
NÁDORY MOČOVÉHO MĚCHÝŘE doc. MUDr. Roman Zachoval, Ph.D. Urologické oddělení, Fakultní Thomayerova nemocnice s poliklinikou, Praha 1 Úvod Nádory močového měchýře se podle lokálního nálezu dělí na nádory
sp.zn. sukls176806/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 NÁZEV PŘÍPRAVKU Alpicort 2 mg/ml + 4 mg/ml Kožní roztok
 sp.zn. sukls176806/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 NÁZEV PŘÍPRAVKU Alpicort 2 mg/ml + 4 mg/ml Kožní roztok 2 KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Léčivé látky: prednisolon a kyselina salicylová 100 ml
sp.zn. sukls176806/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 NÁZEV PŘÍPRAVKU Alpicort 2 mg/ml + 4 mg/ml Kožní roztok 2 KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Léčivé látky: prednisolon a kyselina salicylová 100 ml
Patologie a klasifikace karcinomu prostaty, Gleasonův systém. MUDr. Marek Grega. Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole
 Patologie a klasifikace karcinomu prostaty, Gleasonův systém MUDr. Marek Grega Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole Nádory prostaty v z každé buňky, která vytváří komplexní uspořádání
Patologie a klasifikace karcinomu prostaty, Gleasonův systém MUDr. Marek Grega Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole Nádory prostaty v z každé buňky, která vytváří komplexní uspořádání
Farmakologie. Hormonální antikoncepce Mgr. Pavlína Štrbová, doc. MUDr. Karel Urbánek, Ph.D.
 Název studijního předmětu Téma Název kapitoly Autor - autoři Farmakologie Hormonální antikoncepce Mgr. Pavlína Štrbová, doc. MUDr. Karel Urbánek, Ph.D. Vlastní opora: 1. Motivační úvod ke kapitole Brainstorming
Název studijního předmětu Téma Název kapitoly Autor - autoři Farmakologie Hormonální antikoncepce Mgr. Pavlína Štrbová, doc. MUDr. Karel Urbánek, Ph.D. Vlastní opora: 1. Motivační úvod ke kapitole Brainstorming
Tvorba elektronické studijní opory
 Záhlaví: Název studijního předmětu Téma Název kapitoly Autor - autoři Tvorba elektronické studijní opory Ošetřovatelská péče v neurologii Specifika ošetřovatelské péče u neurologických pacientů Specifika
Záhlaví: Název studijního předmětu Téma Název kapitoly Autor - autoři Tvorba elektronické studijní opory Ošetřovatelská péče v neurologii Specifika ošetřovatelské péče u neurologických pacientů Specifika
Pomocné látky se známým účinkem : Jedna potahovaná tableta obsahuje částečně hydrogenovaný sojový olej 0,3 mg a sacharózu 1,52 mg.
 Sp.zn.sukls21356/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Calcium Cholecalciferol Béres 600 mg/400 IU potahované tablety 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna potahovaná tableta obsahuje
Sp.zn.sukls21356/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Calcium Cholecalciferol Béres 600 mg/400 IU potahované tablety 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jedna potahovaná tableta obsahuje
Název IČO Nemocnice Pardubického kraje, a.s. PŘÍLOHA č. 2 Vstupní formulář / V-01 / 7.07.07 / 4_05 SMLOUVY O POSKYTOVÁNÍ A ÚHRADĚ ZDRAVOTNÍ PÉČE
 IČO 2 5 2 0 5 3 6 IČZ smluvního ZZ 6 8 0 0 1 0 0 0 Číslo smlouvy 4 E 6 8 N 0 0 1 Název IČO Nemocnice Pardubického kraje, a.s. PŘÍLOHA č. 2 Vstupní formulář / V-01 /.0.0 / 4_05 SMLOUVY O POSKYTOVÁNÍ A ÚHRADĚ
IČO 2 5 2 0 5 3 6 IČZ smluvního ZZ 6 8 0 0 1 0 0 0 Číslo smlouvy 4 E 6 8 N 0 0 1 Název IČO Nemocnice Pardubického kraje, a.s. PŘÍLOHA č. 2 Vstupní formulář / V-01 /.0.0 / 4_05 SMLOUVY O POSKYTOVÁNÍ A ÚHRADĚ
Nádorová onemocnění ledvin dle IARCu
 Nádorová onemocnění ledvin dle IARCu Machartová V. 1.6.2013 Congress centre PRIMAVERA Plzeň Klinika pracovního lékařství LF UK a FN v Plzni Projekt Pracovní lékařství pro lékaře všech odborností Registrační
Nádorová onemocnění ledvin dle IARCu Machartová V. 1.6.2013 Congress centre PRIMAVERA Plzeň Klinika pracovního lékařství LF UK a FN v Plzni Projekt Pracovní lékařství pro lékaře všech odborností Registrační
4.3. Kontraindikace Hypersenzitivita na léčivou látku nebo na kteroukoli pomocnou látku tohoto přípravku.
 sp.zn.sukls67500/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU LIVOSTIN oční kapky, suspenze 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ levocabastini hydrochloridum 0,54 mg v 1 ml, ekvivalentní levocabastinum
sp.zn.sukls67500/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU LIVOSTIN oční kapky, suspenze 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ levocabastini hydrochloridum 0,54 mg v 1 ml, ekvivalentní levocabastinum
Infuzní roztok. Roztok je čirý, bezbarvý až slabě narůžověle-oranžový. Vnímání zabarvení se může lišit. Teoretická osmolarita: 305 mosm/l ph: 4,5 5,5
 Sp.zn.sukls176520/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Paracetamol B. Braun 10 mg/ml infuzní roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jeden ml infuzního roztoku obsahuje paracetamolum
Sp.zn.sukls176520/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Paracetamol B. Braun 10 mg/ml infuzní roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jeden ml infuzního roztoku obsahuje paracetamolum
160330_v17.0_Vidaza_PI_CS_PRINT B. PŘÍBALOVÁ INFORMACE
 B. PŘÍBALOVÁ INFORMACE 27 Příbalová informace: informace pro uživatele Vidaza 25 mg/ml prášek pro injekční suspenzi Azacitidinum Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento
B. PŘÍBALOVÁ INFORMACE 27 Příbalová informace: informace pro uživatele Vidaza 25 mg/ml prášek pro injekční suspenzi Azacitidinum Přečtěte si pozorně celou příbalovou informaci dříve, než začnete tento
Přínos FDG-PET vyšetření pro pacienty s mnohočetným myelomem
 Přínos FDG-PET vyšetření pro pacienty s mnohočetným myelomem Zobrazovací možnosti Rentgenový snímek musí vymizet 30-60% hydroxyapatitu, aby bylo ložisko zřetelné CT kosti - nejlépe ze všech technik zobrazuje
Přínos FDG-PET vyšetření pro pacienty s mnohočetným myelomem Zobrazovací možnosti Rentgenový snímek musí vymizet 30-60% hydroxyapatitu, aby bylo ložisko zřetelné CT kosti - nejlépe ze všech technik zobrazuje
ONKOGENETIKA. Spojuje: - lékařskou genetiku. - buněčnou biologii. - molekulární biologii. - cytogenetiku. - virologii
 ONKOGENETIKA Spojuje: - lékařskou genetiku - buněčnou biologii - molekulární biologii - cytogenetiku - virologii Důležitost spolupráce různých specialistů při detekci hereditárních forem nádorů - (onkologů,internistů,chirurgů,kožních
ONKOGENETIKA Spojuje: - lékařskou genetiku - buněčnou biologii - molekulární biologii - cytogenetiku - virologii Důležitost spolupráce různých specialistů při detekci hereditárních forem nádorů - (onkologů,internistů,chirurgů,kožních
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Menveo prášek a roztok pro injekční roztok. Konjugovaná vakcína proti meningokokům skupin A, C, W135 a Y 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Menveo prášek a roztok pro injekční roztok. Konjugovaná vakcína proti meningokokům skupin A, C, W135 a Y 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
OPONENTSKÝ POSUDEK DIZERTAČNÍ PRÁCE
 OPONENTSKÝ POSUDEK DIZERTAČNÍ PRÁCE Uchazeč: MUDr. Ing. Kamil Zeman Pracoviště: Interní kardiologická klinika Fakultní nemocnice Brno, Interní oddělení, Nemocnice ve Frýdku-Místku, p. o. Studijní program:
OPONENTSKÝ POSUDEK DIZERTAČNÍ PRÁCE Uchazeč: MUDr. Ing. Kamil Zeman Pracoviště: Interní kardiologická klinika Fakultní nemocnice Brno, Interní oddělení, Nemocnice ve Frýdku-Místku, p. o. Studijní program:
Preskripční omezení urologických a uroonkologických léčivých přípravků, platné k 1. 8. 2015
 182 Preskripční omezení urologických a uroonkologických léčivých přípravků, platné k 1. 8. 2015 V posledních týdnech došlo k opakovaným kontrolám zdravotními pojišťovnami. Revize byly zaměřeny na dodržování
182 Preskripční omezení urologických a uroonkologických léčivých přípravků, platné k 1. 8. 2015 V posledních týdnech došlo k opakovaným kontrolám zdravotními pojišťovnami. Revize byly zaměřeny na dodržování
Diagnostika a klasifikace karcinomu prostaty
 Informace pro pacienty Čeština 32 Diagnostika a klasifikace karcinomu prostaty Podtržená slova jsou vysvětlena ve slovníčku pojmů. Ve většině případů je nádorové onemocnění prostaty asymptomatické, což
Informace pro pacienty Čeština 32 Diagnostika a klasifikace karcinomu prostaty Podtržená slova jsou vysvětlena ve slovníčku pojmů. Ve většině případů je nádorové onemocnění prostaty asymptomatické, což
SOUHRN ÚDAJŮ O PŘÍPRAVKU. Muscoril cps. Jedna tvrdá tobolka obsahuje thiocolchicosidum 4 mg. Jedna ampule (2 ml) obsahuje thiocolchicosidum 4 mg.
 sp.zn. sukls129911/2014 Tento přípravek podléhá dalšímu sledování. To umožní rychlé získání nových informací o bezpečnosti. Můžete přispět tím, že nahlásíte jakékoli nežádoucí účinky, které se u Vás vyskytnou.
sp.zn. sukls129911/2014 Tento přípravek podléhá dalšímu sledování. To umožní rychlé získání nových informací o bezpečnosti. Můžete přispět tím, že nahlásíte jakékoli nežádoucí účinky, které se u Vás vyskytnou.
Souhrn údajů o přípravku
 Sp.zn. sukls132683/2012 Souhrn údajů o přípravku 1. NÁZEV PŘÍPRAVKU [ 18 F]FDG-FR 2. KVALITATIVNÍ I KVANTITATIVNÍ SLOŽENÍ 1 ml injekčního roztoku obsahuje 300-3100 MBq fludeoxyglucosum ( 18 F) v den a
Sp.zn. sukls132683/2012 Souhrn údajů o přípravku 1. NÁZEV PŘÍPRAVKU [ 18 F]FDG-FR 2. KVALITATIVNÍ I KVANTITATIVNÍ SLOŽENÍ 1 ml injekčního roztoku obsahuje 300-3100 MBq fludeoxyglucosum ( 18 F) v den a
SOUHRN ÚDAJŮ O PŘÍPRAVKU
 sp.zn. sukls179582/2010 a sp.zn. sukls251297/2012 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Rozex krém 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 100 g krému obsahuje metronidazolum 0,75 g. Pomocné látky
sp.zn. sukls179582/2010 a sp.zn. sukls251297/2012 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Rozex krém 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 100 g krému obsahuje metronidazolum 0,75 g. Pomocné látky
BULLETIN České urologické společnosti ČLS JEP 4/2013
 BULLETIN České urologické společnosti ČLS JEP 4/2013 Úvodní slovo předsedy ČUS Vážení přátelé, bulletin vychází krátce po skončení letošní výroční konference, a proto mi dovolte, abych se k ní krátce vrátil.
BULLETIN České urologické společnosti ČLS JEP 4/2013 Úvodní slovo předsedy ČUS Vážení přátelé, bulletin vychází krátce po skončení letošní výroční konference, a proto mi dovolte, abych se k ní krátce vrátil.
Aciclovir AL krém 50 mg/g
 sp.zn. sukls88130/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Aciclovir AL krém 50 mg/g 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jeden gram krému obsahuje aciclovirum 50mg. Pomocné látky se známým
sp.zn. sukls88130/2015 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Aciclovir AL krém 50 mg/g 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Jeden gram krému obsahuje aciclovirum 50mg. Pomocné látky se známým
Jeden ml obsahuje: Proteinum plasmatis humani... 200 mg (čistota minimálně 98% IgG)
 1. NÁZEV PŘÍPRAVKU Hizentra 200 mg/ml injekční roztok k subkutánnímu podání 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Immunoglobulinum humanum normale (SCIg) Jeden ml obsahuje: Proteinum plasmatis humani...
1. NÁZEV PŘÍPRAVKU Hizentra 200 mg/ml injekční roztok k subkutánnímu podání 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ Immunoglobulinum humanum normale (SCIg) Jeden ml obsahuje: Proteinum plasmatis humani...
OBSAH. 1. Ledviny anatomie / 4. 2. Ledviny fyziologie / 4. 3. Co je to rakovina? / 5. 4. Zhoubné nádory ledvin / 5
 1 2 OBSAH 1. Ledviny anatomie / 4 2. Ledviny fyziologie / 4 3. Co je to rakovina? / 5 4. Zhoubné nádory ledvin / 5 5. Příznaky zhoubných nádorů ledvin / 6 6. Stanovení diagnózy karcinomu ledvin / 7 7.
1 2 OBSAH 1. Ledviny anatomie / 4 2. Ledviny fyziologie / 4 3. Co je to rakovina? / 5 4. Zhoubné nádory ledvin / 5 5. Příznaky zhoubných nádorů ledvin / 6 6. Stanovení diagnózy karcinomu ledvin / 7 7.
Biologický materiál je tvořen vzorky tělních tekutin, tělesných sekretů, exkretů a tkání.
 Otázka: Druhy biologického materiálu Předmět: Biologie Přidal(a): moni.ka Druhy biologického materiálu Biologický materiál je tvořen vzorky tělních tekutin, tělesných sekretů, exkretů a tkání. Tělní tekutiny
Otázka: Druhy biologického materiálu Předmět: Biologie Přidal(a): moni.ka Druhy biologického materiálu Biologický materiál je tvořen vzorky tělních tekutin, tělesných sekretů, exkretů a tkání. Tělní tekutiny
2. pražské mezioborové onkologické kolokvium Prague ONCO 2011
 Záštitu nad kolokviem převzaly: Evropská onkologická společnost Ministerstvo školství, mládeže a tělovýchovy ČR Ministerstvo zdravotnictví ČR Česká onkologická společnost Česká urologická společnost Česká
Záštitu nad kolokviem převzaly: Evropská onkologická společnost Ministerstvo školství, mládeže a tělovýchovy ČR Ministerstvo zdravotnictví ČR Česká onkologická společnost Česká urologická společnost Česká
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU
 PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Topotecan Eagle 3 mg/1 ml koncentrát pro přípravu infuzního roztoku 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 1 ml koncentrátu pro přípravu infuzního
PŘÍLOHA I SOUHRN ÚDAJŮ O PŘÍPRAVKU 1 1. NÁZEV PŘÍPRAVKU Topotecan Eagle 3 mg/1 ml koncentrát pro přípravu infuzního roztoku 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 1 ml koncentrátu pro přípravu infuzního
Příloha č. 2a) k rozhodnutí o změně registrace sp.zn. sukls112037/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU
 Příloha č. 2a) k rozhodnutí o změně registrace sp.zn. sukls112037/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Boostrix inj. stříkačka, injekční suspenze v předplněné injekční stříkačce Adsorbovaná
Příloha č. 2a) k rozhodnutí o změně registrace sp.zn. sukls112037/2011 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Boostrix inj. stříkačka, injekční suspenze v předplněné injekční stříkačce Adsorbovaná
SOUHRN ÚDAJŮ O PŘÍPRAVKU
 sp.zn. sukls204563/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Engerix-B 10 µg Engerix-B 20 µg Injekční suspenze Rekombinantní (rdna) vakcína proti hepatitidě B, adsorbovaná 2. KVALITATIVNÍ A KVANTITATIVNÍ
sp.zn. sukls204563/2014 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU Engerix-B 10 µg Engerix-B 20 µg Injekční suspenze Rekombinantní (rdna) vakcína proti hepatitidě B, adsorbovaná 2. KVALITATIVNÍ A KVANTITATIVNÍ
HPV - Lidský papilomavirus průkaz DNA typů s vysokým rizikem kancerogenity. MUDr. Petra Novotná Laboratoře Mikrochem
 HPV - Lidský papilomavirus průkaz DNA typů s vysokým rizikem kancerogenity MUDr. Petra Novotná Laboratoře Mikrochem Lidský papilomavirus v elektronovém mikroskopu Neobalený DNA virus z čeledi Papillomaviridae
HPV - Lidský papilomavirus průkaz DNA typů s vysokým rizikem kancerogenity MUDr. Petra Novotná Laboratoře Mikrochem Lidský papilomavirus v elektronovém mikroskopu Neobalený DNA virus z čeledi Papillomaviridae
