Jana Matoušková 1, Petr Niederle 1, Miroslava Benešová 2, Iva Zemanová 3, Miloš Táborský 1 1. Kardiologické oddělení Nemocnice Na Homolce, Praha 2
|
|
|
- Pavlína Brožová
- před 8 lety
- Počet zobrazení:
Transkript
1 NEOBVYKLÝ PŘÍPAD TROMBÓZY PO NÁHRADĚ AORTÁLNÍ CHLOPNĚ BIOPROTÉZOU Jana Matoušková 1, Petr Niederle 1, Miroslava Benešová 2, Iva Zemanová 3, Miloš Táborský 1 1 Kardiologické oddělení Nemocnice Na Homolce, Praha 2 Kardiochirurgické oddělení Nemocnice Na Homolce, Praha 3 Patologické oddělení Nemocnice Na Homolce, Praha Uvádíme kazuistiku 69leté ženy, která zemřela necelé dva měsíce po náhradě aortální chlopně bioprotézou na srdeční selhání v důsledku rychlé progrese aortální stenózy při trombóze v oblasti bioprotézy. Je diskutována problematika bioprotéz, zejména pak zajišťující protisrážlivá léčba v pooperačním období a terapeutické možnosti při vzniku trombózy. Bioprotéza v aortální pozici má obvykle u nerizikových pacientů (tj. kteří nemají předchozí tromboembolizaci v anamnéze, hyperkoagulační stav, fibrilaci síní, nález trombů v dutinách srdečních, velikost levé síně > 55 mm, dysfunkci levé komory srdeční s EF < 30) nejmenší trombogenní potenciál ze všech chlopenních náhrad. Bioprotézy obecně nevyžadují dlouhodobou antikoagulační léčbu, postačuje podávání kyseliny acetylsalicylové, není však jednotný názor na nutnost antikoagulace první tři měsíce po implantaci. Výskyt trombózy bioprotézy v aortální pozici je vzácný, i na našem pracovišti jde o první případ. Jde o velmi závažnou komplikaci, která vede ke stenóze chlopně, někdy spolu s její nedomykavostí. Klinické projevy závisí na rychlosti vzniku trombózy při pomalu rostoucím trombu zvolna progreduje dušnost a nevýkonnost, akutně vzniklá trombóza vede rychle k těžké dušnosti, srdečnímu selhání a náhlé smrti. V diagnostice má hlavní úlohu echokardiografie. Léčba je buď chirurgická reoperace chlopně, nebo systémové podání trombolýzy. Zdůrazněna je nutnost pečlivého zvážení rizika tromboembolie u každého pacienta a z toho vyplývající protisrážlivá léčba v pooperačním období, dále nutnost pravidelných kontrol a sledování stavu nemocného k podchycení event. počátečních příznaků trombózy. To je úkol jak kardiologů a kardiochirurgů, tak i praktických lékařů. Klíčová slova: chlopenní náhrada, aortální bioprotéza, trombóza. AN UNUSUAL CASE OF THROMBOSIS AFTER THE REPLACEMENT OF THE AORTIC VALVE WITH A BIOPROSTHESIS This is the case of a 69 year old woman who died of heart failure as a result of the rapid progression of thrombotic obstruction of the aortic bioprosthesis less than two months after surgery. We discuss the problems with the use of bioprostheses, particularly whether anti-coagulation should be administered during the post-operative period and the therapeutic options in the event of thrombosis. Generally, in low-risk patients (i.e. those with no prior history of thromboembolism, hypercoagulation, atrial fibrillation, findings of thrombi in the heart chambers, left atrium > 55 mm or dysfunction of the left ventricle with EF < 30 %) aortic bioprostheses have the lowest thrombogenic potential of all valve replacements. Normally bioprostheses do not require long-term anti-coagulation therapy and the administration of acetyl-salicylic acid is generally sufficient, however there is no single opinion on the need for anti-coagulation during the first three months after the implant. The occurrence of thrombosis of aortic bioprosthetic valve is extremely rare and this is the first ever case in our centre. It is a very serious complication, leading to obstruction of the valve, sometimes accompanied by its incompetence. The clinical signs depend on the speed with which the thrombosis occurs when the thrombus grows slowly the patient experiences progressive dyspnoea and fatigue, while acute thrombosis rapidly leads to severe heart failure and sudden death. The main diagnostic tool is the echocardiogram. Treatment is either surgical reoperation of the valve, or systemic thrombolytic therapy. We emphasize the need to carefully evaluate the risk of thrombo-embolism in each patient. The need for anti-coagulation in the postoperative period will be based on risk assessment. It is necessary to monitor regularly the patient s condition in order to intercept any initial symptoms of thrombosis. This is the task not only of the cardiologist and cardiac surgeon, but also of the general practitioner. Key words: valve prosthesis, aortal bioprosthesis, thrombosis. Interv Akut Kardiol 2007; 6(5 6): Popis případu Předkládáme kazuistiku 69leté nemocné, která necelé dva měsíce po náhradě aortální chlopně bioprotézou zemřela na srdeční selhání v důsledku rychlé progrese aortální stenózy při trombóze v oblasti bioprotézy. Pacientka nekuřačka, prodělala asymptomatický infarkt myokardu přední stěny, nikdy neměla stenokardie, udávala jen lehkou námahovou dušnost. Na kardiální onemocnění se přišlo náhodně v rámci rutinního předoperačního vyšetření před neurochirurgickým výkonem na n. ulnaris. Na předoperačním ECHO byla totiž zachycena dilatace levé komory (LK) srdeční (LK diastolický / LK systolický rozměr = 60/51 mm), stěny bez hypertrofie, hrubá hypokinéza septa, hrotu a přední stěny, akinéza přilehlé spodní stěny, ejekční frakce LK (EF LK) vypočtena na 31 %. Zároveň byla zjištěna degenerativně změněná trojcípá aortální chlopeň s drobnými kalcifikacemi v cípech s již hemodynamicky závažnou regurgitací širokým jetem do 2/3 LK. Aortální prstenec změřen 24 mm, ascendentní aorta 32 mm, bulbus aorty 35 mm. Na mitrální a trikuspidální chlopni byly jen stopové regurgitace. Zjištěny známky klidové plicní hypertenze dle akceleračního času v plicnici (80 ms). MUDr. Jana Matoušková Článek přijat redakcí: Kardiologické oddělení Nemocnice Na Homolce, Roentgenova 2, Praha 5 Motol Článek přijat k publikaci: jana.matouskova@homolka.cz 195
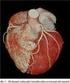
2 CASE REPORTS Na základě ECHO nálezu byla pacientka přijata ke kompletnímu kardiologickému vyšetření. Byla katetrizována potvrzena aortální regurgitace III. st. Na koronárních tepnách byl jediný významný nález, a to uzávěr RIA (ramus interventricularis anterior). Nález byl indikací k náhradě aortální chlopně a k monobypassu na RIA. Z dalších onemocnění uvádíme zejména stav po polytraumatu před 5 roky s trvalými následky nefrektomie vlevo s chronickou renální insuficiencí s clearancí kreatininu 0,64 ml/s a hodnotami kreatininu předoperačně kolísajícími od 140 do 200 μmol/l, s chronickou normocytární, normochromní anemií s hodnotami hemoglobinu kolem 105 g/l, dále v rámci polytraumatu léčena pro parciální rupturu m. gastrocnemius levé dolní končetiny s následnou flebotrombózou LDK, plexitis brachialis vlevo, cervikobrachiálním syndromem vlevo. Krom tohoto úrazu měla v anamnéze ještě 3 reoperaci pro luxaci v oblasti levého loketního kloubu, pro frakturu capitis radii l. sin., operaci karpálního tunelu dx., 2 oční operace v r Byla po embolii sítnice levého oka. Měsíc před srdeční operací byla zaléčena komunitní bronchopneumonie. Týden před plánovanou srdeční operací provedena na ORL operace FESS (functional endoscopic sinus surgery funkční endonazální operace dutin) pro fokus v maxilárních dutinách. Jinak byla předoperační vyšetření bez pozoruhodností, jen hodnota trombocytů kolísala kolem 350 G/l, 1 byla až 392 G/l. Na EKG byl před operací sinusový rytmus, q avl, QS V1,2, rudimentární r V3, vyšší odstup ST s terminálně negativním T V1-V3, což odpovídalo starší jizvě na přední stěně. Vlastní srdeční operace proběhla bez komplikací a standardním způsobem provedena náhrada aortální chlopně bioprotézou SJM (St. Jude Medical) Epic Supra 23 mm, zároveň našit mammarokoronární bypass na RIA (LIMA). Ihned po výkonu byl krevní oběh podporován Dobutaminem v dávce 5 μg/kg/min., který bylo možno vysadit 2. pooperační den, a noradrenalinem v dávce zpočátku kolem 3 mg/hod., event. dle krevního tlaku, vysazen 3. pooperační den. Byly zaznamenány 2 pooperační komplikace: 5 hodin po výkonu došlo náhle k vzestupu krevních ztrát z drenu (360 ml za 1 hodinu a dalších 300 ml za 45 min.) stav si vyžádal operační revizi, zdroj krvácení jednoznačně diagnostikován v oblasti manubria sterni. Definitivně byl ošetřen elektrokoagulací a dvěma opichy. Následně podána opakovaně krevní transfuze. Druhou komplikací byl rozvoj pravostranného pneumotoraxu s podkožním emfyzémem 3. pooperační den. Po drenáži pleurální dutiny se nález postupně upravil. Jinak byl již další průběh nekomplikovaný. Po operaci se na EKG objevil kompletní blok pravého raménka Tawarova (RBBB). Počet trombocytů po výkonu a následné atace krvácení poklesl z původně intermitentně mírně nadhraničních hodnot před operací k 62 G/l. Mírná trombocytopenie přetrvávala do , pak počet trombocytů spontánně plynule stoupal, poslední hodnota před propuštěním byla 328 G/l. APTT a Quick se pohybovaly od 1,0 do 1,34 INR. Pacientka byla propuštěna z kardiochirurgie stabilizovaná , tedy 10. pooperační den, s uspokojivými laboratorními nálezy, které odpovídaly předoperačnímu stavu. Den před dimisí měla kontrolní echokardiografické vyšetření, kde konstatována jen lehká dysfunkce LK s EF nyní 50 % (před výkonem byla 30 %), rozměry LK 45/34 (tedy zmenšení), hypokinéza přední stěny. Funkce bioprotézy v aortální pozici hodnocena jako dobrá, bez regurgitace, gradient 18/10 mm Hg, V max. 2,1 m/s. Dále stopový perikardiální a pleurální výpotek. Nemocná měla ordinovánu zajišťovací antiagregační léčbu, a sice Heparin Ret j. s. c. a Anopyrin 200 mg p. o. Obojí dostala prvně druhý pooperační den (první den nepodáno pro výše zmiňované krvácení do perikardu). Anopyrin v nezměněné dávce pak užívala trvale, Heparin Ret. s. c. byl vysazen 8. pooperační den. Kromě Anopyrinu byly nemocné při propuštění ordinovány ještě: ACC long 600 mg, Atram 2 6,25 mg, Furon 20 mg, Sortis 40 mg, Tritace 1,25 mg, Verospiron 25 mg a Neurol 2 0,25 mg denně. První ambulantní kontrola po operaci proběhla na kardiochirurgické ambulanci Pacientka si stěžovala na vertigo a sklon k hypotenzi (při vyšetření byl TK 100/65 mm Hg). Přetrvávala mírná námahová dušnost, nechutenství, nově udávala dysurie. Byla afebrilní. Na EKG byl stále RBBB, nově četnější monotopní komorové extrasystoly v bigeminické vazbě. Fyzikální nález byl jinak bez pozoruhodností. Kontrolní ECHO prokazovalo dobrou funkci aortální bioprotézy (= bez regurgitace, gradient 30/16 mm Hg), mitrální chlopeň bez regurgitace, na trikuspidální chlopni popsána regurgitace pod cípy. Došlo opět k mírnému zhoršení funkce LK oproti stavu před dimisí EF LK byla 40 %, těžká hypokinéza přední stěny a části hrotu. Funkce pravé komory hodnocena jako normální. Vzhledem k hypotenzi byly vysazeny Furon, Verospiron a Tritace, ostatní léky ponechány a nemocná byla pozvána k další kontrole na kardiochirurgii za rok s tím, že veškerou péči přebírá obvodní lékař. K zásadnímu a zřejmě i náhlému zhoršení klinického stavu došlo večer, kdy se objevila výrazná dušnost a trvalý tlak na hrudi. Pacientku přivezla sanita RZS ve 14 hod. na koronární jednotku s již vyvinutými známkami kardiogenního šoku a oboustranné, zejména levostranné kardiální insuficince. Při příjetí byla nemocná hypotenzní (krevní tlak 80/50 mm Hg), tachykardická 120/min., anurická. Na plicích dominovaly poslechově vlhké chropy. Na srdci cval, ozvy byly temné, přesto byl rozpoznatelný systolický šelest nad aortou i na hrotě s propagací do karotid, resp. do axily. V Astrupu zachycena metabolická acidóza (ph 7,2, HCO3-15,6 mmol/l). Dále byla hraniční hyperkalemie 5,6 mmol/l, hyperglykemie 12,5 mmol/l. Urea byla 9,7 mmol/l a kreatinin 143 μmol/l, což odpovídalo již dříve měřeným hodnotám. Jednoznačná byla i pozitivita kardiomarkerů: CK-MB mass 54,4 μg/l, troponin I 3,04 ng/ml, myoglobin 179,6 ng/ml. V krevním obraze jen leukocytóza 14,5 G/l při normálním diferenciálu, červené krvinky a trombocyty byly v normě (trombocyty 208 G/l). Kvantitativně měřený D-dimer byl zvýšený na 974 ng/ml. APTT a Quick byly pod 1 INR. Na EKG zachycena sinusová tachykardie, RBBB + LAH (levý přední hemiblok) (obrázek 1). Při echokardiografickém vyšetření nově popsána významná aortální stenóza se stopovou až lehkou insuficiencí (vrcholový gradient 75 mm Hg, střední 45 mm Hg, plocha aortálního ústí 0,6 cm 2, tj. 0,37 cm 2 /m 2 tělesného povrchu). Aortální bioprotéza měla prakticky nepohyblivý pravý koronární cíp a prostor mezi ním a stěnou aortálního kořene byl vyplněn nehomogenními echy. Již z tohoto vyšetření se jako nejpravděpodobnější příčina jevila trombóza. Navíc byla přítomna Obrázek 1. Příjmové EKG: sinusová tachykardie, RBBB+LAH (kompletní blokáda pravého raménka Tawarova + levý přední hemiblok) 196 Interv Akut Kardiol 2007;6: Matoušková J. Neobvyklý případ trombózy po náhradě aortální chlopně bioprotézou
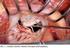
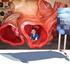
3 Obrázek 2. Jícnové ECHO: a) dvoudimenzionální obraz, b) dvoudimenzionální obraz s barevným Dopplerem Cípy AO chlopně se minimálně otevírají, průtok přes protézu je jen úzkou štěrbinou Obrázek 3. Pohled na výtokovou část aortální chlopně. Všechny tři valvuly z cca 2/3 vyplněny trombotickými hmotami. Stěna aorty s patrnou zhojenou resekční linií v místě implantace bioprotézy a b i významná mitrální regurgitace k bázi hraničně dilatované levé síně (43 mm), bez morfologických změn mitrální chlopně. Lehká trikuspidální regurgitace. ACT (akcelerační čas v plicnici) byl zkrácen na 80 ms. Levá komora dilatovaná (59/50 mm), stěny bez hypertrofie. Popsána akinéza laterálně, hrotu a přední stěny, bazální 2/3 septa byly hypokinetické, nejlépe se stahoval posterobazální segment, systolická funkce výrazně snížená, EF odhadem 25 %. Diastolické plnění jednofázové. Volán kardiochirurg. Vzhledem k podezření na trombózu bioprotézy jsme před dalším rozhodnutím indikovali ještě echokardiografické vyšetření jícnovou sondou (TEE) byl zvažován i urgentní kardiochirurgický výkon a chirurg chtěl mít před operací jistotu, že se skutečně jedná o trombózu chlopně. V mezidobí zavedeny invazivní vstupy (centrální žilní katétr do v. subclavia dx., arteriální katétr do a. femoralis dx.). Invazivně měřené tlaky odpovídaly celkově neuspokojivému stavu: arteriální tlak stále osciloval kolem hodnot 80/50 mm Hg (přes katecholaminovou podporu) a centrální žilní tlak byl 19 mm Hg. Pacientka se přechodně po nitrožilním podání Furosemidu Forte, bikarbonátu, opiátů a noradrenalinu (10 ampulí noradrenalinu rychlostí až 30 ml/hod.) zklidnila, byť k nastartování diurézy nedošlo. Následné TEE potvrdilo trombózu aortální náhrady (obrázek 2). Během vyšetření jícnovou sondou se nově objevila junkční bradykardie rychle progredující do asystolie zahájena kardiopulmonální resuscitace, pacientku jsme zaintubovali a převedli na plně řízenou umělou plicní ventilaci se 100 % FiO 2. Opakovaně byly podávány nitrožilně adrenalin bolusově i v krátkých infusích, Isoprenalin, bikarbonát. Znovu jsme kontaktovali kardiochirurga, aktuálně však nebyl volný ani jeden operační sál, zvažovaný urgentní výkon tedy nebyl v tu chvíli možný. Rozhodli jsme se proto k urychlenému podání celkové trombolýzy dána Actilyse 10 mg bolus + započato dalších 90 mg na 2 hod. I nadále však byly na monitoru významné asystolické pauzy a přes masivní podávání katecholaminů a protrahovanou kardiopulmonální resuscitaci se nedařilo nemocnou hemodynamicky stabilizovat. Navíc terminálně odsávána z plic masivně edematózní tekutina. Neúspěšná resuscitace byla ukončena po 60 minutách, po celkem 4 hod. pobytu na KJ. Nemocnou jsme odesílali k pitvě s diagnózou akutního oboustranného srdečního selhání a kardiogenního šoku při trombóze bioprotézy v aortální pozici, s významnou aortální stenózou a mitrální insuficiencí, s těžkou dysfunkcí levé komory srdeční. Navíc bylo i podezření na recidivu infarktu myokardu přední stěny vzhledem k jasné pozitivitě srdečních enzymů. Shrnutí pitevního nálezu Pitevní nález na bioprotetické náhradě aortální chlopně ukázal téměř úplné vyplnění všech tří valvul šedobělavými hmotami histologicky odpovídajícími trombu s iniciálními známkami organizace, bez známek zánětu nebo bakteriální či mykotické infekce. Samotná chlopeň byla prakticky intaktní, s jemnými valvulami, plochy obrácené do komory hladké, stehy držely pevně, nebyly tromby na stěně aorty (obrázky 3, 4, 5). Srdce bylo hypertrofické (490 g), zbytnělé a dilatované byly jak pravá komora (PK), tak zejména LK, s projizvením myokardu zvláště přední stěny LK a mezikomorového septa. Chlopeň plicnice i trikuspidální chlopeň jemné, mitrální chlopeň s velmi mírnými degenerativními změnami cípů, šlašinky jemné, nezkrácené. Těžké aterosklerotické postižení obou větví levé koronární arterie s relativně malým nálezem na pravé koronární tepně. Na RIA byl volně průchodný bypass (levostranná a. mammaria). Celkově tedy nebyly známky akutního uzávěru či kritické stenózy žádné z koronárních tepen. Povšechná ateroskleróza v oblasti břišní aorty až III. stupně. Plíce s makro- i mikroskopickými známkami levostranného srdečního selhání. Jako vedlejší nálezy popsány nepříliš vyznačené známky srdečního selhání na parenchymatózních orgánech, stav po levostranné nefrektomii pro trauma, ložisko jater 20 mm v nejdelším rozměru odpovídající fokální nodulární hyperplázii, drobný papilární adenom pravé ledviny, nodulární hyperplázie kůry nadledvin, leiomyomy děložního těla. Diskuze 69letá žena bez výraznějších rizikových faktorů pro vznik trombózy (až na mírnou nekonstantní trombocytózu před operací) zemřela 59. den po náhradě aortální chlopně bioprotézou pod obrazem kardiogenního šoku při perakutně probíhající trombóze v oblasti aortální náhrady. Kazuistika vyvolává dvě zásadní otázky: 1. proč vůbec k trombóze došlo? 2. byla možnost nemocnou zachránit? K náhradě srdečních chlopní se užívají v zásadě buď mechanické, umělé protézy (kuličkové, diskové a dvoulisté), nebo biologické chlopně. Biologické chlopně se v klinické praxi používají od r V úvahu připadá užití allotransplantátu (z kadaverózního lidského těla), autotransplantátu (tkáň z těla operovaného), nejčastěji jsou ale implantovány xenotransplantáty, které používají tkáně jiného živočišného druhu. Bioprotéza je tedy chlopeň, která má kostru buď ze stelitu, titanu, nebo z umělých hmot, tato kostra je opletena teflo- 197
4 CASE REPORTS Obrázek 4. Pohled na vtokovou plochu aortální chlopně, která je hladká, bez podstatných patologických změn Obrázek 5. Histologický řez (barvení hematoxylin-eosin, zvětšení 25 ) zachycuje jednak jemnou valvulu bioprotézy bez patologických změn a jednak hmoty trombu v její těsné blízkosti. Štěrbina mezi povrchem valvuly a trombem je arteficiální, při pitvě trombus velmi lehce adheroval k výtokové ploše chlopně. Ve speciálním barvení k průkazu kolagenu nebyly nalezeny výraznější známky organizace trombu hmoty trombu valvula bioprotézy nem nebo polypropylenem a do ní je pak všita biologická tkáň. Tou je buď prasečí aortální chlopeň, nebo chlopeň vytvořená z hovězího perikardu. Existují ovšem i stentless xenografty, které nemají kostru a našívací prstenec, jejich implantace je technicky náročnější. Hlavní výhodou bioprotéz oproti mechanickým chlopním je skutečnost, že nevyžadují trvalou antikoagulační léčbu. Nevýhodou je riziko rozvoje degenerativních změn (fibróza, kalcifikace, retrakce), ty se mohou objevit již za 6 8 let po implantaci. Dle literárních údajů až 1/3 bioprotéz vyžaduje reoperaci do 10 let a 1/2 do 15 let od prvního výkonu, přičemž rychlost rozvoje degenerativních změn je vyšší u mladších pacientů (1). Vhodným příjemcem bioprotézy je tedy starší nemocný (nad 65 let), který nemá přidružené onemocnění vyžadující trvalou antikoagulaci, a dle některých autorů i nemocný, který nemá významnou chronickou renální insuficienci urychlující rozvoj degenerativních změn v listech bioprotézy. Jak již bylo řečeno, bioprotézy nevyžadují dlouhodobou antikoagulační léčbu, nicméně nejsou zcela jednotné názory na vhodnost antikoagulace v prvních měsících po implantaci. Řada autorů doporučuje podávat Warfarin první tři měsíce po operaci (INR 2,5 3,5), což je období, za které by mělo dojít k endotelizaci opletené kostry chlopně, a teprve po této době přejít u pacienta bez rizika tromboembolizmu na trvalou antiagregační léčbu kyselinou acetylsalicylovou mg/den (1, 2). Guidelines Evropské kardiologické společnosti z r připouští jako alternativu warfarinizace u nerizikových pacientů podávání aspirinu již od počátku, za vhodnější však považují též 3měsíční krytí Warfarinem s optimálním INR 2,5 (3). Studií, které by srovnávaly bezpečnost obou strategií je málo, např. italští autoři uveřejnili v r výsledky srovnávací studie léčby warfarinem a aspirinem během prvních 3 měsíců po náhradě aortální chlopně bioprotézou. Soubor čítal 249 pacientů, výskyt komplikací u obou skupin byl obdobný (sledovány byly ischemické mozkové příhody, krvácení a přežívání). Studie neprokázala benefit časné antikoagulační léčby oproti léčbě antiagregační (4). Rovněž další práce zveřejněné v poslední době nepodporují u nerizikových pacientů nutnost úvodní antikoagulační léčby (5, 6, 7, 8). Guidelines České kardiologické společnosti z r v tomto směru jasný návod neposkytovaly (9). Nové české guidelines z r již také udávají pro moderní typy aortálních bioprotéz u nemocných bez přítomnosti rizikových faktorů pro tromboembolické komplikace možnost pouze antiagregační léčby od propuštění z kardiochirurgie (10). Kardiochirurgická pracoviště v České republice volí individuální přístup (11). V naší nemocnici (NNH) dostávají pacienti v prvních dnech po operaci chlopně heparin, nerizikoví nemocní jsou pak před propuštěním převedeni na antiagregační léčbu Anopyrin 200 mg. Dle dostupných informací z kardiochirurgického registru bylo v NNH za období III/2002-I/2007 implantováno v aortální pozici 374 bioprotéz se stentem, 35 stentless a 2 homografty. Do III/2007 zemřelo 39 pacientů po protéze se stentem, 6 se stentless náhradou a žádný s homograftem. Takto časný výskyt trombózy bioprotézy jsme zaznamenali prvně. Trombóza chlopenní náhrady je obecně považována za vzácnou komplikaci. U mechanických protéz je příčinou obvykle neúčinná antikoagulace, může vzniknout kteroukoliv dobu po operaci. U bioprotéz jsou nejrizikovější právě první 3 měsíce do doby endotelizace prstence. Po této době je výskyt extrémně vzácný, v řadě publikovaných větších souborů (byť i staršího data) se trombus na bioprotéze v aortální pozici buď nevyskytl vůbec, nebo šlo o ojedinělý záchyt cca 0,03 % za 1 rok (1, 2, 11, 12, 13, 14, 15, 16). Většina prací také udává souhrnný výskyt tromboembolických komplikací, izolovaný záchyt trombózy bioprotézy je uváděn sporadicky. Trombus vede k imobilizaci chlopně pod obrazem zejména obstrukce chlopenního ústí, současně může docházet i k regurgitaci. V diferenciální diagnóze je třeba odlišit zejména pannus (přerůstání tkáně za našívací prstenec až do chlopenního ústí), ten ale vzniká obvykle později až za několik měsíců od operace (6 měsíců a více). Může jít též o kombinaci trombu nasedajícího na pannus. Trombus může vznikat pozvolna, jen s malou symptomatologií (zvolna progredující dušnost a nevýkonnost po dobu týdnů), či se může jednat o akutní trombózu (event. nasedající na starý, již organizovaný trombus) s rychlým rozvojem dušnosti, šokovým stavem až po náhlou smrt. Výše zmíněná symptomatologie event. spolu se změnou poslechového nálezu nutí myslet na trombózu protézy. Ke stanovení diagnózy je nejpřínosnější echokardiografie, obvykle doplněná o transezofageální vyšetření. Důležitou roli má vyšetření hemokoagulace, u mechanických náhrad může ukázat selhání antikoagulační léčby. Vodítkem může být i zvýšená hladina D-dimeru. Léčba trombózy chlopenní náhrady je buď chirurgická reoperací, nebo trombolýzou. Pouze malé benigní tromby (přisedlé, nepohyblivé) mohou být léčeny jen kombinovanou antikoagulační terapií (heparin, warfarin, aspirin) (1). Rozhodování mezi operací a trombolýzou je leckdy obtížné. Mortalita akutních reoperací u pacientů v relativně dobrém stavu (NYHA I-III) bývá pod 10 %, u operovaných ve stadiu NYHA IV je dle literárních údajů % (1). Trombolýza je zase zatížena možností 198 Interv Akut Kardiol 2007;6: Matoušková J. Neobvyklý případ trombózy po náhradě aortální chlopně bioprotézou
5 závažných komplikací (zejména krvácení a embolizace), selhává v %. Spíše trombolýzu volíme u pacientů s krátkou anamnézou, kde je pravděpodobnost čerstvého trombu, u pacientů s vysokým operačním rizikem (NYHA IV, polymorbidní), s přisedlým nevlajícím trombem, při trombózách chlopně v trikuspidální pozici. Operace je vhodnější u nemocných s velkým vlajícím trombem, kde je vysoké riziko embolizace při trombolýze, u nemocných v celkově dobrém stavu, a tam, kde předpokládáme starý organizovaný trombus nebo pannus. V případě selhání trombolýzy lze operovat bez většího rizika krvácení za 24 hodin po jejím dokapání, dříve jen z vitální indikace, s vědomím vysokého rizika krvácení (1). A nyní zpět k naší nemocné a nastoleným otázkám. Proč zrovna u této pacientky došlo k téměř úplnému vyplnění všech tří valvul bioprotézy trombem není jasné. Můžeme spekulovat o tom, zda-li opravdu užívala doporučený Anopyrin (tvrdila, že ano). Můžeme spekulovat, zda-li by ji zachránila úvodní 3měsíční antikoagulační léčba možná ano, nicméně nemocná spadala do skupiny nerizikových pacientů ve smyslu tromboembolie a při zažitém režimu zajišťující pooperační léčby v naší nemocnici nebyl k antikoagulaci důvod. Je však pravda, že pacientka neměla před operací kompletní vyšetření hemokoagulace, které by event. poruchu mohlo odhalit, základní testy (APTT a Quick) byly ale zcela normální a anamnéza byla v tomto smyslu negativní. Intermitentně lehce nadhraniční hodnoty trombocytů před výkonem s normalizací po operaci zřejmě nelze považovat za zásadní riziko pro pozdější rozvoj této fatální komplikace. Pitva neprokázala ani žádný mechanický problém na chlopni, který by vedl k tvorbě trombu. Pokud jde o možnost záchrany nemocné, můžeme také jen spekulovat. Dle klinického průběhu se zřejmě jednalo o zvolna se tvořící trombus, který ještě nebylo možno zachytit při první ambulantní kontrole měsíc po operaci, posléze ale s akutně nasedlou masivní čerstvou trombózou. Kdyby pacientka dorazila do nemocnice o cca 16 hodin dříve, tedy ve chvíli, kdy začaly akutní potíže, mohla správně volená taktika léčby (ať už operační, či podání trombolýzy) vést k záchraně. Nemocná však přišla příliš pozdě, s rozvinutými známkami šokového stavu. Za dané situace by jí zřejmě nepomohl ani urgentně dostupný operační sál na to, aby ustála náročnou reoperaci v mimotělním oběhu byla v příliš těžkém stavu. Podání trombolytika efekt nemělo, rozsah trombotických hmot byl značný a stav nemocné kritický od počátku. Zda-li by tento ojedinělý případ měl vést k přehodnocení zajišťující pooperační léčby po náhradě aortální chlopně bioprotézou u nerizikových nemocných je otázkou širší diskuze, zejména však pro kardiochirurgy. Jistě však lze doporučit důkladnou edukaci pacientů, zvláště nutnost včasného vyhledání lékařské pomoci již na počátku akutních obtíží. Pro zainteresované lékaře pak nutnost pečlivého zvažování rizika tromboembolie u každého nemocného, a to včetně hemokoagulačního profilu. Zdůrazňujeme i nutnost pravidelných kontrol a sledování stavu nemocného k podchycení event. počátečních příznaků trombózy. To je úkol jak kardiologů a kardiochirurgů, tak i praktických lékařů. Závěr Trombóza po náhradě srdeční chlopně je vzácnou komplikací. U mechanických chlopní je nejčastější příčinou špatná antikoagulace. U bioprotéz není jednotný názor na nutnost antikoagulační léčby první tři měsíce po operaci, po této době je u nekomplikovaných a nerizikových nemocných stran tromboembolie indikována zajišťující antiagregační léčba. Za rizikové faktory tromboembolizace považujeme: předchozí tromboembolizaci v anamnéze, hyperkoagulační stav, fibrilaci síní, nález trombů v levé síni (resp. v oušku levé síně), velikost levé síně > 55 mm, dysfunkci levé komory srdeční (EF < 30 %). Uvedena kazuistika 69leté ženy, která zemřela na trombózu v oblasti bioprotézy v aortální pozici, příčina rozvoje této komplikace není zřejmá. Přestože nemocná neměla běžně uváděné rizikové faktory, které by podpořily podání warfarinu, rozvoj trombózy nutí k zamyšlení nad strategií zajišťující léčby v pooperačním období. Literatura 1. Aschermann M et al. Chirurgická léčba chlopenních vad. In: Aschermann M et al. Kardiologie. Praha: Galén, 2004: Braunwald E et al. Prosthetic Cardiac Valves. In: Braunwald et al. Heart Disease, 7 th edition. Elsevier Saunders, 2005: Vahanian A, Baumgartner H, Bax J et al. Guidelines on the management of valvular heart disease. EHJ 2007; 28: Gherli T, Colli A, Fragnito C et al. Comparing Warfarin With Aspirin After Biological Aortic Valve Replacement. Circulation 2004; 110: Brueck M, Kramer W, Vogt P et al. Antiplatelet therapy early after bioprosthetic aortic valve replacement is unnecessary in patients without thromboembolic risk factors. European Journal of Cardio-thoracic Surgery 2007; 32: Colli A, Verhoye JP, Leguerrier A, Gherli T. Anticoagulation or antiplatelet therapy of bioprosthetic heart valves recipients: an unresolved issue. Review. European Journal of Cardio-thoracic Surgery 2007; 31: Nowell J, Wilton E, Markus H, Jahangiri M. Antithrombotic therapy following bioprosthetic aortic valve replacement. Review. European Journal of Cardio-thoracic Surgery 2007; 31: Jamieson WR, Moffatt-Bruce SD, Skarsgard P et al. Early Antithrombotic Therapy for Aortic Valve Bioprostheses: Is There an Indication for Routine Use?. Ann Thorac Surg 2007; 83: Frídl P, Marek T, Čerbák R et al. Doporučené postupy pro diagnostiku a léčbu nemocných s chlopenní vadou v dospělosti. Cor Vasa 2000; 42(4): K82 K Popelová J, Benešová M, Brtko M et al. Doporučené postupy pro diagnostiku a léčbu chlopenních srdečních vad v dospělosti. Cor Vasa 2007; 49(7 8): K195 K Šantavý P, Benčat M, Troubil M et al. Naše zkušenosti s aortálními bioprotézami. Cor Vasa 2007; 49(7 8): Pavie AJ, Nzomvuama AN, Bonnet N et al. Aortic valve replacement with the composite Labcor porcine bioprothesis in the elderly. J Cardiovasc Surg 2001; 42: Puvimanasinghe JPA, Steyerberg EW, Takkenberg JJM et al. Prognosis After Aortic Valve Replacement With a Bioprothesis. Predictions Based on Meta-Analysis and Microsimulation. Circulation, 2001; 103: Jasinski MJ, Kadziola Z, Keal R et al. Mosaic medtronic bioprosthetic valve replacement. Clinical results and hemodynamical performance. J Cardiovasc Surg 2000; 41: David TE. The Toronto SPV Bioprosthesis: Clinical and Hemodynamic Results at 6 Years. Ann Thorac Surg 1999; 68: David TE, Armstrong S, Sun Z. The Hancock II Bioprosthesis at Ten Years. Ann Thorac Surg 1995; 60:
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kasuistika č.28a, systolický šelest, aortální stenóza D.Z., žena, 49 let Popis případu a základní anamnéza: Pacientka odeslána do poradny pro srdeční vady k echokardiografickému vyšetření pro poslechový
Kasuistika č.28a, systolický šelest, aortální stenóza D.Z., žena, 49 let Popis případu a základní anamnéza: Pacientka odeslána do poradny pro srdeční vady k echokardiografickému vyšetření pro poslechový
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kazuistika č. 14, dušnost, srdeční selhání M.B. žena, 76 let 1. Popis případu a základní anamnesa 76 letá pacientka s diagnózou dilatační kardiomyopatie, dle koronarografie s normálním nálezem na koronárních
Kazuistika č. 14, dušnost, srdeční selhání M.B. žena, 76 let 1. Popis případu a základní anamnesa 76 letá pacientka s diagnózou dilatační kardiomyopatie, dle koronarografie s normálním nálezem na koronárních
Kdy koronarografovat nemocné s akutním srdečním selháním? Petr Widimský Kardiocentrum 3.LF UK a FNKV Praha
 Kdy koronarografovat nemocné s akutním srdečním selháním? Petr Widimský Kardiocentrum 3.LF UK a FNKV Praha Výuka pomocí kasuistiky: 78-letá žena s 5 let trvajícími netypickými bolestmi na prsou a s akutní
Kdy koronarografovat nemocné s akutním srdečním selháním? Petr Widimský Kardiocentrum 3.LF UK a FNKV Praha Výuka pomocí kasuistiky: 78-letá žena s 5 let trvajícími netypickými bolestmi na prsou a s akutní
Racionalizace indikace echokardiografických vyšetření
 základní principy doporučené postupy u vybraných diagnóz Oddělení neinvazivní kardiologie - Klinika kardiologie IKEM Únor 2009 Jednoznačné indikace : nový pacient Kliniky kardiologie ( Kardiocentra ) (akutní
základní principy doporučené postupy u vybraných diagnóz Oddělení neinvazivní kardiologie - Klinika kardiologie IKEM Únor 2009 Jednoznačné indikace : nový pacient Kliniky kardiologie ( Kardiocentra ) (akutní
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kasuistika č. 7, bolest mezi lopatkami a v zádech (vertebrogenní syndrom, infarkt myokardu, aneurysma aorty) J.K,muž, 55 let Popis případu a základní anamnesa 55 letý pacient hypertonik přivezen RZP po
Kasuistika č. 7, bolest mezi lopatkami a v zádech (vertebrogenní syndrom, infarkt myokardu, aneurysma aorty) J.K,muž, 55 let Popis případu a základní anamnesa 55 letý pacient hypertonik přivezen RZP po
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kazuistika č. 5, bolesti zhoršovaná nádechem ( perikarditida) P.K., muž, 51 let Popis případu a základní anamnesa 51 letý muž, kuřák, s anamnesou hypertenzní nemoci diagnostikované cca před 5 lety, tehdy
Kazuistika č. 5, bolesti zhoršovaná nádechem ( perikarditida) P.K., muž, 51 let Popis případu a základní anamnesa 51 letý muž, kuřák, s anamnesou hypertenzní nemoci diagnostikované cca před 5 lety, tehdy
Akutní formy ischemické choroby srdeční. Křivánková M. Oddělení urgentního příjmu FN Olomouc
 Akutní formy ischemické choroby srdeční Křivánková M. Oddělení urgentního příjmu FN Olomouc Ischemická choroba srdeční Akutní (nestabilní) formy nestabilní angina pectoris akutní infarkt myokardu s vývojem
Akutní formy ischemické choroby srdeční Křivánková M. Oddělení urgentního příjmu FN Olomouc Ischemická choroba srdeční Akutní (nestabilní) formy nestabilní angina pectoris akutní infarkt myokardu s vývojem
Atestační otázky z oboru kardiologie
 Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru kardiologie 1. Aortální stenóza CT a magnetická rezonance v kardiologii Antikoagulační léčba
Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru kardiologie 1. Aortální stenóza CT a magnetická rezonance v kardiologii Antikoagulační léčba
COR TRIATRIATUM přítomnost raritního echokardiografického nálezu nevylučuje jinou příčinu klinických obtíží
 COR TRIATRIATUM přítomnost raritního echokardiografického nálezu nevylučuje jinou příčinu klinických obtíží Petr Povolný - Cardiocentrum Kladno s.r.o. Eva Mandysová Kardiologické odd. NNH Pacientka (63
COR TRIATRIATUM přítomnost raritního echokardiografického nálezu nevylučuje jinou příčinu klinických obtíží Petr Povolný - Cardiocentrum Kladno s.r.o. Eva Mandysová Kardiologické odd. NNH Pacientka (63
TEST 1 Kazuistika 1. Prezentace. Objektivní nález. Diferenciální diagnóza EKG
 TEST 1 Kazuistika 1 Prezentace 39-letý muž byl přijat pro klidovou bolest levého ramene, tlak na hrudi s lehkou závislostí na poloze, horší v předklonu. Vyšetřen na ambulanci a následně JIP interního oddělení,
TEST 1 Kazuistika 1 Prezentace 39-letý muž byl přijat pro klidovou bolest levého ramene, tlak na hrudi s lehkou závislostí na poloze, horší v předklonu. Vyšetřen na ambulanci a následně JIP interního oddělení,
ICHS ICHS je nejčastější onemocnění (příčinou smrti) vyspělého světa 50% populace umírá na ICHS
 Chirurgická léčba ICHS M. Šetina ICHS ICHS je nejčastější onemocnění (příčinou smrti) vyspělého světa 50% populace umírá na ICHS ICHS ICHS je způsobena postižením koronárního řečiště (arteriosklerosa)
Chirurgická léčba ICHS M. Šetina ICHS ICHS je nejčastější onemocnění (příčinou smrti) vyspělého světa 50% populace umírá na ICHS ICHS ICHS je způsobena postižením koronárního řečiště (arteriosklerosa)
Hemodynamika srdečních vad. Hana Maxová Ústav patologické fyziologie 2. LF UK
 Hemodynamika srdečních vad Hana Maxová Ústav patologické fyziologie 2. LF UK Srdeční vady Získané - vada v dospělosti - v celé populaci 0,2 % - nad 70 let 12% Chlopenní vady - aortální st. - mitrální reg.
Hemodynamika srdečních vad Hana Maxová Ústav patologické fyziologie 2. LF UK Srdeční vady Získané - vada v dospělosti - v celé populaci 0,2 % - nad 70 let 12% Chlopenní vady - aortální st. - mitrální reg.
Městnavé srdeční selhání Centrální žilní tlak
 Městnavé srdeční selhání Centrální žilní tlak Radovan Uvízl Klinika anestezie, resuscitace a intenzivní medicíny LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických
Městnavé srdeční selhání Centrální žilní tlak Radovan Uvízl Klinika anestezie, resuscitace a intenzivní medicíny LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických
Aortální stenóza. Kazuistika pacientky od narození po transplantaci
 Aortální stenóza Kazuistika pacientky od narození po transplantaci Bc. Lucie Laciaková Dětské kardiocentrum 2. lékařské fakulty Univerzity Karlovy v Praze FN Motol Praha 2017 Kazustika pojednává o komplikacích
Aortální stenóza Kazuistika pacientky od narození po transplantaci Bc. Lucie Laciaková Dětské kardiocentrum 2. lékařské fakulty Univerzity Karlovy v Praze FN Motol Praha 2017 Kazustika pojednává o komplikacích
DIGITÁLNÍ UČEBNÍ MATERIÁL 325-18
 DIGITÁLNÍ UČEBNÍ MATERIÁL 325-18 Název projektu: Číslo projektu: Název školy: Číslo materiálu: Autor: Předmět: Název materiálu: Cílová skupina: Zkvalitnění vzdělávání na SZŠ Děčín CZ.1.07/1.5.00/34.0829
DIGITÁLNÍ UČEBNÍ MATERIÁL 325-18 Název projektu: Číslo projektu: Název školy: Číslo materiálu: Autor: Předmět: Název materiálu: Cílová skupina: Zkvalitnění vzdělávání na SZŠ Děčín CZ.1.07/1.5.00/34.0829
Kazuistika: Tromboembolická příhoda s projevy systémové embolizace
 Kazuistika: Tromboembolická příhoda s projevy systémové embolizace MUDr. Chochola Jiří Všeobecné interní oddělení Nemocnice Milosrdných sester sv. Karla Boromejského v Praze Patogeneze TEN AKUTNÍ TROMBOZA
Kazuistika: Tromboembolická příhoda s projevy systémové embolizace MUDr. Chochola Jiří Všeobecné interní oddělení Nemocnice Milosrdných sester sv. Karla Boromejského v Praze Patogeneze TEN AKUTNÍ TROMBOZA
Neobvyklý případ heparinem indukované trombocytopenie
 Neobvyklý případ heparinem indukované trombocytopenie Leona Říhová Klinika anesteziologie a resuscitace, Kardiocentrum IKEM, Praha XXV. kongres ČSARIM, Praha 2018 Konflikt zájmů Heparin Frekventně užíván
Neobvyklý případ heparinem indukované trombocytopenie Leona Říhová Klinika anesteziologie a resuscitace, Kardiocentrum IKEM, Praha XXV. kongres ČSARIM, Praha 2018 Konflikt zájmů Heparin Frekventně užíván
infekční endokarditis Tomáš Paleček
 Chlopenní vady, infekční endokarditis Tomáš Paleček II. interní klinika VFN a 1. LF UK, Praha Chlopenní vady 1. Zúžení (stenóza) 2. Nedomykavost (regurgitace, insuficience) Symptomy: námahová dušnost stenokardie
Chlopenní vady, infekční endokarditis Tomáš Paleček II. interní klinika VFN a 1. LF UK, Praha Chlopenní vady 1. Zúžení (stenóza) 2. Nedomykavost (regurgitace, insuficience) Symptomy: námahová dušnost stenokardie
Akutní příhody v kardiologii II Dan Marek I.interní klinika FN Olomouc
 Akutní příhody v kardiologii II Dan Marek I.interní klinika FN Olomouc Akutní příhody v kardiologii Akutní koronární syndrom Arytmie Akutní srdeční selhání Aortální disekce Hypotense, synkopa Plicní embolie
Akutní příhody v kardiologii II Dan Marek I.interní klinika FN Olomouc Akutní příhody v kardiologii Akutní koronární syndrom Arytmie Akutní srdeční selhání Aortální disekce Hypotense, synkopa Plicní embolie
Komplexní řešení pacientky s HOCM a sekundárně vzniklou závažnou mitrální regurgitaci. MUDr.Darina Krausová,Kardiocentrum Třinec Podlesí
 Komplexní řešení pacientky s HOCM a sekundárně vzniklou závažnou mitrální regurgitaci MUDr.Darina Krausová,Kardiocentrum Třinec Podlesí Kazuistika Žena 77 let HOCM s těžkou klidovou obstrukci Arteriální
Komplexní řešení pacientky s HOCM a sekundárně vzniklou závažnou mitrální regurgitaci MUDr.Darina Krausová,Kardiocentrum Třinec Podlesí Kazuistika Žena 77 let HOCM s těžkou klidovou obstrukci Arteriální
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM. Markéta Hegarová Klinika kardiologie IKEM
 Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu
 Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu V. Pořízka, M. Želízko, R. Kočková, Klinika kardiologie IKEM XXIV. výroční sjezd ČKS, Brno 6.5.06
Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu V. Pořízka, M. Želízko, R. Kočková, Klinika kardiologie IKEM XXIV. výroční sjezd ČKS, Brno 6.5.06
ROZDÍLOVÁ TABULKA NÁVRHU PRÁVNÍHO PŘEDPISU S PŘEDPISY EU
 V. ROZDÍLOVÁ TABULKA NÁVRHU PRÁVNÍHO PŘEDPISU S PŘEDPISY EU Rozdílová tabulka návrhu vyhlášky, kterou se mění vyhláška č. 277/2004 Sb., o stanovení zdravotní způsobilosti k řízení motorových vozidel, zdravotní
V. ROZDÍLOVÁ TABULKA NÁVRHU PRÁVNÍHO PŘEDPISU S PŘEDPISY EU Rozdílová tabulka návrhu vyhlášky, kterou se mění vyhláška č. 277/2004 Sb., o stanovení zdravotní způsobilosti k řízení motorových vozidel, zdravotní
9 Endokarditidy. Endokarditidy 9
 9 Endokarditidy Echokardiografický průkaz typických vegetací a komplikací, které jsou spojeny s infekční endokarditidou, patří mezi základní kritéria pro stanovení této diagnózy. Endokarditidy vznikají
9 Endokarditidy Echokardiografický průkaz typických vegetací a komplikací, které jsou spojeny s infekční endokarditidou, patří mezi základní kritéria pro stanovení této diagnózy. Endokarditidy vznikají
Akutní vaskulární příhody jsou nadále nejčastějšími příčinami úmrtí v ČR
 Akutní vaskulární příhody jsou nadále nejčastějšími příčinami úmrtí v ČR 2015 62 111 osob hospitalizovaných pro ICHS Ošetřovací doba 6,4 dne Mortalita 4,1% (3122 nemocných) 16 888 osob hospitalizovaných
Akutní vaskulární příhody jsou nadále nejčastějšími příčinami úmrtí v ČR 2015 62 111 osob hospitalizovaných pro ICHS Ošetřovací doba 6,4 dne Mortalita 4,1% (3122 nemocných) 16 888 osob hospitalizovaných
Chlopenní vady. prof. MUDr. Tomáš Paleček, Ph.D.
 Chlopenní vady prof. MUDr. Tomáš Paleček, Ph.D. Aortální vady- stenóza, regurgitace Infekční endokarditis Aortální stenóza Aortální stenóza - etiologie s věkem fibrotizace, kalcifikace chlopně proces podobný
Chlopenní vady prof. MUDr. Tomáš Paleček, Ph.D. Aortální vady- stenóza, regurgitace Infekční endokarditis Aortální stenóza Aortální stenóza - etiologie s věkem fibrotizace, kalcifikace chlopně proces podobný
Úloha specializované ambulance v léčbě CHSS. Markéta Hegarová Klinika kardiologie IKEM
 Úloha specializované ambulance v léčbě CHSS. Markéta Hegarová Klinika kardiologie IKEM Organizace péče o nemocné s chronickým srdečním selháním. Praktický lékař Ambulance pro srdeční selhání, domácí péče
Úloha specializované ambulance v léčbě CHSS. Markéta Hegarová Klinika kardiologie IKEM Organizace péče o nemocné s chronickým srdečním selháním. Praktický lékař Ambulance pro srdeční selhání, domácí péče
Punkce perikardiálního výpotku Pořízka V. KK IKEM
 Punkce perikardiálního výpotku Pořízka V. KK IKEM 11. 4. 2014 Perikardiální výpotek příčiny Mechanické: komplikace katetrizačních výkonů, trauma, poststernotomický sy Závažná celková onemocnění: celkové
Punkce perikardiálního výpotku Pořízka V. KK IKEM 11. 4. 2014 Perikardiální výpotek příčiny Mechanické: komplikace katetrizačních výkonů, trauma, poststernotomický sy Závažná celková onemocnění: celkové
Antiagregační zajištění pacienta s koronárním stentem. Petr Toušek III.Interní-kardiologická klinika FNKV a 3.LF UK
 Antiagregační zajištění pacienta s koronárním stentem Petr Toušek III.Interní-kardiologická klinika FNKV a 3.LF UK Antiagregační zajištění pacienta s koronárním stentem Typ stentu Důvod revaskularizace
Antiagregační zajištění pacienta s koronárním stentem Petr Toušek III.Interní-kardiologická klinika FNKV a 3.LF UK Antiagregační zajištění pacienta s koronárním stentem Typ stentu Důvod revaskularizace
MUDr. Jiří Malý, Ph. D. KC IKEM
 CHIRURGICKÁ LÉČBA ONEMOCNĚNÍ SRDCE MUDr. Jiří Malý, Ph. D. KC IKEM ANATOMIE SRDCE CHIRURGICKÁ LÉČBA CHOROB SRDCE Ischemická choroba srdeční aortokoronární bypass Chirurgie srdečních chlopní Chirurgie srdečního
CHIRURGICKÁ LÉČBA ONEMOCNĚNÍ SRDCE MUDr. Jiří Malý, Ph. D. KC IKEM ANATOMIE SRDCE CHIRURGICKÁ LÉČBA CHOROB SRDCE Ischemická choroba srdeční aortokoronární bypass Chirurgie srdečních chlopní Chirurgie srdečního
Úskalí diagnostiky akutního infarktu myokardu
 Úskalí diagnostiky akutního infarktu myokardu po srdeční zástavě Miroslav Solař I. Interní klinika FN Hradec Králov lové Úvod do problematiky Diagnostika akutního infarktu myokardu kardiomarkery koronarografie
Úskalí diagnostiky akutního infarktu myokardu po srdeční zástavě Miroslav Solař I. Interní klinika FN Hradec Králov lové Úvod do problematiky Diagnostika akutního infarktu myokardu kardiomarkery koronarografie
Nově vzniklé srdeční selhání při fibrilaci síní a akutní jaterní selhání po podání amiodaronu
 Nově vzniklé srdeční selhání při fibrilaci síní a akutní jaterní selhání po podání amiodaronu MUDr. Martin Bláha XXIV. Výroční sjezd ČKS, 17.5.2016 Brno Srdeční selhání při fibrilaci síní s rychlou odpovědí
Nově vzniklé srdeční selhání při fibrilaci síní a akutní jaterní selhání po podání amiodaronu MUDr. Martin Bláha XXIV. Výroční sjezd ČKS, 17.5.2016 Brno Srdeční selhání při fibrilaci síní s rychlou odpovědí
Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni. H. Línková III.interní kardiologická klinika FNKV a 3.
 Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni H. Línková III.interní kardiologická klinika FNKV a 3. LF UK Praha Infekční endokarditida pravého srdce vrozené vady, stimulační
Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni H. Línková III.interní kardiologická klinika FNKV a 3. LF UK Praha Infekční endokarditida pravého srdce vrozené vady, stimulační
Ambulantní program koronárních katetrizací a následná péče o pacienta po propuštění. Bronislav Janek Klinika kardiologie IKEM
 Ambulantní program koronárních katetrizací a následná péče o pacienta po propuštění Bronislav Janek Klinika kardiologie IKEM Co je to ambulantní katetrizace? Jednodenní vyšetření a ošetření bez hospitalizace
Ambulantní program koronárních katetrizací a následná péče o pacienta po propuštění Bronislav Janek Klinika kardiologie IKEM Co je to ambulantní katetrizace? Jednodenní vyšetření a ošetření bez hospitalizace
Akutní koronární syndromy. Formy algické Forma arytmická Forma kongestivní Formy smíšené. Definice pojmů
 Akutní koronární syndromy Formy algické Forma arytmická Forma kongestivní Formy smíšené Definice pojmů Akutní koronární syndromy nestabilní angina pectoris (NAP) minimální léze myokardu - mikroinfarkt
Akutní koronární syndromy Formy algické Forma arytmická Forma kongestivní Formy smíšené Definice pojmů Akutní koronární syndromy nestabilní angina pectoris (NAP) minimální léze myokardu - mikroinfarkt
Pacient se srdečním selháním v anamnéze a nízkou EF má mít speciální přípravu?
 Pacient se srdečním selháním v anamnéze a nízkou EF má mít speciální přípravu? Hynek Říha Klinika anesteziologie a resuscitace, Kardiocentrum IKEM, Praha Klinika anesteziologie, resuscitace a intenzivní
Pacient se srdečním selháním v anamnéze a nízkou EF má mít speciální přípravu? Hynek Říha Klinika anesteziologie a resuscitace, Kardiocentrum IKEM, Praha Klinika anesteziologie, resuscitace a intenzivní
KOMPLIKACE AKUTNÍHO INFARKTU MYOKARDU V PŘEDNEMOCNIČNÍ NEODKLADNÉ PÉČI
 KOMPLIKACE AKUTNÍHO INFARKTU MYOKARDU V PŘEDNEMOCNIČNÍ NEODKLADNÉ PÉČI MUDr. Robin Šín ZZS Plzeňského kraje ZZS Libereckého kraje ČVUT v Praze, Fakulta biomedicínského inženýrství Úvod nekróza části myokardu
KOMPLIKACE AKUTNÍHO INFARKTU MYOKARDU V PŘEDNEMOCNIČNÍ NEODKLADNÉ PÉČI MUDr. Robin Šín ZZS Plzeňského kraje ZZS Libereckého kraje ČVUT v Praze, Fakulta biomedicínského inženýrství Úvod nekróza části myokardu
MUDr. Kateřina Menčíková Domácí hospic Cesta domů
 MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
Blue toe syndrom. MUDr. Markéta Kaletová, I. Interní klinika kardiologie LF UP a FN v Olomouci
 Blue toe syndrom MUDr. Markéta Kaletová, I. Interní klinika kardiologie LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických předmětů na LF UP a FZV UP Reg.
Blue toe syndrom MUDr. Markéta Kaletová, I. Interní klinika kardiologie LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických předmětů na LF UP a FZV UP Reg.
Akutní koronární syndromy, AIM J. Bělohlávek
 Akutní koronární syndromy, AIM J. Bělohlávek Koronární jednotka II. interní klinika VFN, Praha AIM z učebnice STEMI přední stěny PCI RIA Doporučení České kardiologické společnosti STEMI Non-STEMI Akutní
Akutní koronární syndromy, AIM J. Bělohlávek Koronární jednotka II. interní klinika VFN, Praha AIM z učebnice STEMI přední stěny PCI RIA Doporučení České kardiologické společnosti STEMI Non-STEMI Akutní
Perkutánní strukturální intervence u pacientů nad 80 let
 Perkutánní strukturální intervence u pacientů nad 80 let Marian Branny Kardiocentrum Nemocnice Podlesí Třinec Sjezd ČKS, Brno, 2016 Strukturální intervence u pacientů 80 let 31,8% nemocných není operováno
Perkutánní strukturální intervence u pacientů nad 80 let Marian Branny Kardiocentrum Nemocnice Podlesí Třinec Sjezd ČKS, Brno, 2016 Strukturální intervence u pacientů 80 let 31,8% nemocných není operováno
Zlomeniny a přímá antikoagulancia
 Mikulov 2015 Zlomeniny a přímá antikoagulancia Trombotické Centrum Kudrna K., Kudrnová Z. 1. chirurgická klinika a Trombotické centrum, VFN a 1. LF UK NOAC Pan M *1913 102 let Přijat na I. CHK VFN k operačnímu
Mikulov 2015 Zlomeniny a přímá antikoagulancia Trombotické Centrum Kudrna K., Kudrnová Z. 1. chirurgická klinika a Trombotické centrum, VFN a 1. LF UK NOAC Pan M *1913 102 let Přijat na I. CHK VFN k operačnímu
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE. MUDr. Michal Král
 VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
2 Antisepse, asepse, způsoby sterilizace, dezinfekce... 23. 3 Etiologie ran a proces hojení... 24
 Obsah Předmluva... 13 OBECNÁ CHIRURGIE 1 Vyšetření chirurgického pacienta... 16 1.1 Anamnéza... 16 1.2 Fyzikální vyšetření..................................... 18 1.3 Paraklinická vyšetření... 20 1.4 Předoperační
Obsah Předmluva... 13 OBECNÁ CHIRURGIE 1 Vyšetření chirurgického pacienta... 16 1.1 Anamnéza... 16 1.2 Fyzikální vyšetření..................................... 18 1.3 Paraklinická vyšetření... 20 1.4 Předoperační
Zdeněk Monhart Nemocnice Znojmo, p.o. Lékařská fakulta MU Brno
 Zdeněk Monhart Nemocnice Znojmo, p.o. Lékařská fakulta MU Brno epidemiologie NZO, přednemocniční mortalita doporučené postupy - post-cardiac arrest care diagnostika AKS po KPR v podmínkách přednemocniční
Zdeněk Monhart Nemocnice Znojmo, p.o. Lékařská fakulta MU Brno epidemiologie NZO, přednemocniční mortalita doporučené postupy - post-cardiac arrest care diagnostika AKS po KPR v podmínkách přednemocniční
KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A PRAVÉHO SRDCE V TERÉNU REOPERACE Kazuistika
 KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A V TERÉNU REOPERACE Kazuistika kdy příliš je opravdu příliš a kdy ještě ne Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Před 3 lety disekce hrudní
KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A V TERÉNU REOPERACE Kazuistika kdy příliš je opravdu příliš a kdy ještě ne Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Před 3 lety disekce hrudní
MORTALITA SRDEČNÍCH CHOROB PŘI FARMAKOTERAPII VS. PŘI INTERVENCÍCH ČI OPERACÍCH. Petr Widimský Kardiocentrum FNKV a 3.LF UK Praha
 MORTALITA SRDEČNÍCH CHOROB PŘI FARMAKOTERAPII VS. PŘI INTERVENCÍCH ČI OPERACÍCH Petr Widimský Kardiocentrum FNKV a 3.LF UK Praha Proč tato samostatná otázka k atestaci? Hrubé neznalosti faktů (někdy až
MORTALITA SRDEČNÍCH CHOROB PŘI FARMAKOTERAPII VS. PŘI INTERVENCÍCH ČI OPERACÍCH Petr Widimský Kardiocentrum FNKV a 3.LF UK Praha Proč tato samostatná otázka k atestaci? Hrubé neznalosti faktů (někdy až
Supraventrikulární tachyarytmie. Václav Durdil Kardiologická klinika UK 2.LF a FN Motol
 Supraventrikulární tachyarytmie Václav Durdil Kardiologická klinika UK 2.LF a FN Motol Definice Supraventrikulární tachyarytmie (=SVT) Porucha srdečního rytmu K udržení je potřeba myokardu síní Frekvence
Supraventrikulární tachyarytmie Václav Durdil Kardiologická klinika UK 2.LF a FN Motol Definice Supraventrikulární tachyarytmie (=SVT) Porucha srdečního rytmu K udržení je potřeba myokardu síní Frekvence
Kazuistika Ischemická choroba dolních končetin
 Kazuistika Ischemická choroba dolních končetin MUDr. Markéta Kaletová, I. Interní klinika kardiologie LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických
Kazuistika Ischemická choroba dolních končetin MUDr. Markéta Kaletová, I. Interní klinika kardiologie LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických
Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013
 Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013 Jiří Widimský, Klinika kardiologie IKEM Praha Česká a evropská klasifikace akutní plicní embolie (APE) Masivní plicní embolie stejná klasifikace
Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013 Jiří Widimský, Klinika kardiologie IKEM Praha Česká a evropská klasifikace akutní plicní embolie (APE) Masivní plicní embolie stejná klasifikace
MUDr. Ondřej Rennét Oddělení urgentní medicíny. 18. Brněnské dny urgentní medicíny.
 MUDr. Ondřej Rennét Oddělení urgentní medicíny 18. Brněnské dny urgentní medicíny www.fnhk.cz Guidelines Česká kardiologická společnost 2007 European Society of Cardiology 2018 Definice SYNKOPA: Přechodná
MUDr. Ondřej Rennét Oddělení urgentní medicíny 18. Brněnské dny urgentní medicíny www.fnhk.cz Guidelines Česká kardiologická společnost 2007 European Society of Cardiology 2018 Definice SYNKOPA: Přechodná
Hemodynamický efekt komorové tachykardie
 Hemodynamický efekt komorové tachykardie Autor: Kristýna Michalčíková Výskyt Lidé s vadami srdce, kteří během svého života prodělali srdeční infarkt, trpí zúženými věnčitými tepnami zásobujícími srdce
Hemodynamický efekt komorové tachykardie Autor: Kristýna Michalčíková Výskyt Lidé s vadami srdce, kteří během svého života prodělali srdeční infarkt, trpí zúženými věnčitými tepnami zásobujícími srdce
Název TROMBOEMBOLICKÁ NEMOC. Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje
 Název TROMBOEMBOLICKÁ NEMOC Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje ÚNOR, 2011 Bc. Höferová Hana TROMBOEMBOLICKÁ NEMOC = TEN Vypracovala: Bc.
Název TROMBOEMBOLICKÁ NEMOC Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje ÚNOR, 2011 Bc. Höferová Hana TROMBOEMBOLICKÁ NEMOC = TEN Vypracovala: Bc.
Mitrální insuficience. Kateřina Linhartová Kardiologická klinika 2.LF UK a FN v Motole Praha
 Mitrální insuficience Kateřina Linhartová Kardiologická klinika 2.LF UK a FN v Motole Praha Mitrální 43% Operace chlopní v ČR 2010 Σ=4009 Ao + Mi 7% Mi + Tr 13% Ao + Mi + Tr 3% Ostatní 5% Aortální 52%
Mitrální insuficience Kateřina Linhartová Kardiologická klinika 2.LF UK a FN v Motole Praha Mitrální 43% Operace chlopní v ČR 2010 Σ=4009 Ao + Mi 7% Mi + Tr 13% Ao + Mi + Tr 3% Ostatní 5% Aortální 52%
Intoxikace metanolem a odběr orgánů. Peter Sklienka KARIM FN Ostrava
 Intoxikace metanolem a odběr orgánů Peter Sklienka KARIM FN Ostrava Intoxikace a odběr orgánů Problém transplantace orgánů od intoxikovaných dárců: Legislativa Orgánově specifická toxicita Možný transfer
Intoxikace metanolem a odběr orgánů Peter Sklienka KARIM FN Ostrava Intoxikace a odběr orgánů Problém transplantace orgánů od intoxikovaných dárců: Legislativa Orgánově specifická toxicita Možný transfer
Kardiomyopatie Petr Kuchynka
 Kardiomyopatie Petr Kuchynka II. interní klinika - klinika kardiologie a angiologie, Všeobecná fakultní nemocnice a 1. lékařská fakulta Univerzity Karlovy v Praze Definice kardiomyopatií Kardiomyopatie
Kardiomyopatie Petr Kuchynka II. interní klinika - klinika kardiologie a angiologie, Všeobecná fakultní nemocnice a 1. lékařská fakulta Univerzity Karlovy v Praze Definice kardiomyopatií Kardiomyopatie
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP.
 ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
INTERNÍ ODDĚLENÍ SPEKTRUM POSKYTOVANÉ ZDRAVOTNÍ PÉČE
 Zdravotnická péče, diagnostika a léčba je na interním oddělení poskytována ve třech úrovních, tzv. diferencovaná péče: na lůžkách jednotky intenzívní péče pro interní a neurologické pacienty na lůžkách
Zdravotnická péče, diagnostika a léčba je na interním oddělení poskytována ve třech úrovních, tzv. diferencovaná péče: na lůžkách jednotky intenzívní péče pro interní a neurologické pacienty na lůžkách
Jak dlouho léčit tromboembolickou nemoc? MUDr. Petr Kessler Odd. hematologie a transfuziologie Nemocnice Pelhřimov
 Jak dlouho léčit tromboembolickou nemoc? MUDr. Petr Kessler Odd. hematologie a transfuziologie Nemocnice Pelhřimov 1995 Six weeks versus six months. 40% provokovaných trombóz Schulman Six weeks versus.
Jak dlouho léčit tromboembolickou nemoc? MUDr. Petr Kessler Odd. hematologie a transfuziologie Nemocnice Pelhřimov 1995 Six weeks versus six months. 40% provokovaných trombóz Schulman Six weeks versus.
Tisková konference k realizaci projektu. vybavení komplexního. Olomouc, 9. listopadu 2012
 Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
Dětský kardiolog na NICU. Jiří Mrázek, Filip Kašák Oddělení dětské kardiologie
 Dětský kardiolog na NICU Jiří Mrázek, Filip Kašák Oddělení dětské kardiologie Echokardiografie v neonatologii Funkční echokardiografie Vrozené srdeční vady Arytmie Získané srdeční onemocnění Postnatální
Dětský kardiolog na NICU Jiří Mrázek, Filip Kašák Oddělení dětské kardiologie Echokardiografie v neonatologii Funkční echokardiografie Vrozené srdeční vady Arytmie Získané srdeční onemocnění Postnatální
Resynchronizační terapie při srdečním selhání u dětí s vrozenou srdeční vadou
 Resynchronizační terapie při srdečním selhání u dětí s vrozenou srdeční vadou O. Spurná, J. Hojerová, S. Dvořáková, P. Kubuš, Dětské kardiocentrum FN v Motole, Praha, 2016 Etiologie srdečního selhání dle
Resynchronizační terapie při srdečním selhání u dětí s vrozenou srdeční vadou O. Spurná, J. Hojerová, S. Dvořáková, P. Kubuš, Dětské kardiocentrum FN v Motole, Praha, 2016 Etiologie srdečního selhání dle
Fibrilace síní v akutní péči symptom nebo arytmie?
 Fibrilace síní v akutní péči symptom nebo arytmie? MUDr. David Šipula kardiovaskulární oddělení FNO Fibrilace síní Nejčastější setrvalá porucha srdečního rytmu odpovědná za podstatné zvýšení mortality
Fibrilace síní v akutní péči symptom nebo arytmie? MUDr. David Šipula kardiovaskulární oddělení FNO Fibrilace síní Nejčastější setrvalá porucha srdečního rytmu odpovědná za podstatné zvýšení mortality
39 Chirurgická léčba získaných srdečních vad
 obsah 1 39 Chirurgická léčba získaných srdečních vad Vilém Rohn 39.1 Úvod 2 39.2 Chlopenní náhrady 2 39.2.1 Chlopenní protézy 2 39.2.2 Alografty a autografty 3 39.3 Aortální chlopeň 4 39.3.1 Aortální stenóza
obsah 1 39 Chirurgická léčba získaných srdečních vad Vilém Rohn 39.1 Úvod 2 39.2 Chlopenní náhrady 2 39.2.1 Chlopenní protézy 2 39.2.2 Alografty a autografty 3 39.3 Aortální chlopeň 4 39.3.1 Aortální stenóza
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 21. Otok jedné dolní končetiny (hluboká žilní trombóza) Pacientka L. S., 1973 1. Popis případu a základní anamneza: 30-letá pacientka, v 7. měsící gravidity pozorovala den před přijetím do nemocnice otok
21. Otok jedné dolní končetiny (hluboká žilní trombóza) Pacientka L. S., 1973 1. Popis případu a základní anamneza: 30-letá pacientka, v 7. měsící gravidity pozorovala den před přijetím do nemocnice otok
Pacientka s akutním infarktem myokardu, rupturou papilárního svalu a dyslipidémií. Případ z praxe
 Pacientka s akutním infarktem myokardu, rupturou papilárního svalu a dyslipidémií Případ z praxe Jméno lékaře doc. MUDr. Martin Hutyra, Ph.D. Pracoviště 1. interní klinika kardiologická, FN Olomouc Pacient:
Pacientka s akutním infarktem myokardu, rupturou papilárního svalu a dyslipidémií Případ z praxe Jméno lékaře doc. MUDr. Martin Hutyra, Ph.D. Pracoviště 1. interní klinika kardiologická, FN Olomouc Pacient:
Interaktivní echokvíz. Tomáš Paleček II. interní klinika kardiologie a angiologie, 1. LF UK a VFN, Praha
 Interaktivní echokvíz Tomáš Paleček II. interní klinika kardiologie a angiologie, 1. LF UK a VFN, Praha Pacientka č. 1, PLAx projekce Normální jedinec Pacientka č. 1 Jaká struktura se u pacientky č. 1
Interaktivní echokvíz Tomáš Paleček II. interní klinika kardiologie a angiologie, 1. LF UK a VFN, Praha Pacientka č. 1, PLAx projekce Normální jedinec Pacientka č. 1 Jaká struktura se u pacientky č. 1
CT srdce Petr Kuchynka
 CT srdce Petr Kuchynka II. Interní klinika-klinika kardiologie a angiologie Komplexní kardiovaskulární centrum 1.lékařská fakulta Univerzity Karlovy, Všeobecná fakultní nemocnice Historie / současná situace
CT srdce Petr Kuchynka II. Interní klinika-klinika kardiologie a angiologie Komplexní kardiovaskulární centrum 1.lékařská fakulta Univerzity Karlovy, Všeobecná fakultní nemocnice Historie / současná situace
Fibrilace síní. Václav Durdil Kardiologická klinika UK 2.LF a FN Motol
 Fibrilace síní Václav Durdil Kardiologická klinika UK 2.LF a FN Motol Epidemiologie Prevalence 1-2% Výskyt vzrůstá s věkem >80 let prevalence 10% U nemocných se srdečním selháním 20% prevalence Přirozená
Fibrilace síní Václav Durdil Kardiologická klinika UK 2.LF a FN Motol Epidemiologie Prevalence 1-2% Výskyt vzrůstá s věkem >80 let prevalence 10% U nemocných se srdečním selháním 20% prevalence Přirozená
Diagnostika poškození srdce amyloidem
 Diagnostika poškození srdce amyloidem Tomáš Paleček Komplexní kardiovaskulární centrum 1. LF UK a VFN, II. Interní klinika kardiologie a angiologie, Praha ICRC-FNUSA, Brno Postižení srdce: 1. Pozitivní
Diagnostika poškození srdce amyloidem Tomáš Paleček Komplexní kardiovaskulární centrum 1. LF UK a VFN, II. Interní klinika kardiologie a angiologie, Praha ICRC-FNUSA, Brno Postižení srdce: 1. Pozitivní
Anamnéza. muž, 59 let. AA: Citron, kyselé, na léky ne. RA: Otec 5x infarkt myokardu, první v 50 letech; matka demence
 Anamnéza muž, 59 let NO: Od včerejšího rána bodavé bolesti za hrudní kostí vystřelující mezi lopatky. Bolesti jej budily i ze spaní, trvají stále, nyní mírnější, ale stále jsou. Bez vazby na pohyb či na
Anamnéza muž, 59 let NO: Od včerejšího rána bodavé bolesti za hrudní kostí vystřelující mezi lopatky. Bolesti jej budily i ze spaní, trvají stále, nyní mírnější, ale stále jsou. Bez vazby na pohyb či na
Jak využíváme E health u ZZS Plzeňského kraje
 Zdravotnická záchranná služba Plzeňského kraje Jak využíváme E health u ZZS Plzeňského kraje Sviták R. 1, Jáchim P. 1, Pečenková E. 2, Sloup P. 2, Karásek J. 3 1 ZZS Plzeňského kraje, 2 OIT KÚPK, 3 OZDR
Zdravotnická záchranná služba Plzeňského kraje Jak využíváme E health u ZZS Plzeňského kraje Sviták R. 1, Jáchim P. 1, Pečenková E. 2, Sloup P. 2, Karásek J. 3 1 ZZS Plzeňského kraje, 2 OIT KÚPK, 3 OZDR
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC)
 Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
Mgr. Martina Dohnalová
 Mgr. Martina Dohnalová Definice Infarkt myokardu je akutní ložisková nekróza srdečního svalu vzniklá na podkladě uzávěru či extrémního zúžení věnčité tepny zásobující příslušnou oblast. Příčiny v 90 %
Mgr. Martina Dohnalová Definice Infarkt myokardu je akutní ložisková nekróza srdečního svalu vzniklá na podkladě uzávěru či extrémního zúžení věnčité tepny zásobující příslušnou oblast. Příčiny v 90 %
Kardiochirurgický indikační seminář CABG vs. PCI Indikace k operaci aortálních a mitrálních vad
 Kardiochirurgický indikační seminář CABG vs. PCI Indikace k operaci aortálních a mitrálních vad Doc. MUDr. Tomáš Kovárník, PhD. II. Interníklinika kardiologie a angiologie VFN a 1. LF UK Kardio team Ø
Kardiochirurgický indikační seminář CABG vs. PCI Indikace k operaci aortálních a mitrálních vad Doc. MUDr. Tomáš Kovárník, PhD. II. Interníklinika kardiologie a angiologie VFN a 1. LF UK Kardio team Ø
Práce anesteziologické sestry u implantace aortální chlopně katetrizační metodou
 Práce anesteziologické sestry u implantace aortální chlopně katetrizační metodou Lenka Rychetníková, Lenka Pleskotová Klinika anesteziologie, resuscitace a intenzívní medicíny Fakultní nemocnice Hradec
Práce anesteziologické sestry u implantace aortální chlopně katetrizační metodou Lenka Rychetníková, Lenka Pleskotová Klinika anesteziologie, resuscitace a intenzívní medicíny Fakultní nemocnice Hradec
Klinika kardiologie IKEM. Autor: Dagmar Tomášová Spoluautoři: Anna Nechvílová, Enikő Szőllősová
 Problematika ošetřovatelské péče u pacientky se srdečním selháním na podkladě dilatační kardiomyopatie při pozdní kardiotoxicitě doxorubicinu kazuistika Klinika kardiologie IKEM Autor: Dagmar Tomášová
Problematika ošetřovatelské péče u pacientky se srdečním selháním na podkladě dilatační kardiomyopatie při pozdní kardiotoxicitě doxorubicinu kazuistika Klinika kardiologie IKEM Autor: Dagmar Tomášová
Soňa Fraňková Klinika hepatogastroenterologie, Transplantcentrum IKEM
 Soňa Fraňková Klinika hepatogastroenterologie, Transplantcentrum IKEM 1971 Combes poprvé popsal membranózní glomerulonefritidu asociovanou s HBV infekcí (depozita imunokomplexů) Různé typy glomerulární
Soňa Fraňková Klinika hepatogastroenterologie, Transplantcentrum IKEM 1971 Combes poprvé popsal membranózní glomerulonefritidu asociovanou s HBV infekcí (depozita imunokomplexů) Různé typy glomerulární
Výstupový test (step-test), Letunovova zkouška. - testy fyzické zdatnosti a reakce oběhového systému na zátěž
 Výstupový test (step-test), Letunovova zkouška - testy fyzické zdatnosti a reakce oběhového systému na zátěž 1 Hodnocení srdeční práce Hodnocení funkce systoly - ejekční frakce hodnotí funkční výkonnost
Výstupový test (step-test), Letunovova zkouška - testy fyzické zdatnosti a reakce oběhového systému na zátěž 1 Hodnocení srdeční práce Hodnocení funkce systoly - ejekční frakce hodnotí funkční výkonnost
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Elektronické srdce a plíce 24. Akutní klidová dušnost u starších nemocných (plicní edém při AIM) Paientk JB, 76 let 1. Popis případu a základní anamnéza: 76-letý pacient přivezen RZS (6/2011) pro plicní
Elektronické srdce a plíce 24. Akutní klidová dušnost u starších nemocných (plicní edém při AIM) Paientk JB, 76 let 1. Popis případu a základní anamnéza: 76-letý pacient přivezen RZS (6/2011) pro plicní
MECHANIKA SRDEČNÍ ČINNOSTI SRDCE JAKO PUMPA SRDEČNÍ CYKLUS SRDEČNÍ SELHÁNÍ
 MECHANIKA SRDEČNÍ ČINNOSTI SRDCE JAKO PUMPA SRDEČNÍ CYKLUS SRDEČNÍ SELHÁNÍ VZTAH DÉLKA - TENZE Pasivní protažení, aktivní protažení, izometrický stah, izotonický stah, auxotonní stah SRDEČNÍ VÝDEJ (MO)
MECHANIKA SRDEČNÍ ČINNOSTI SRDCE JAKO PUMPA SRDEČNÍ CYKLUS SRDEČNÍ SELHÁNÍ VZTAH DÉLKA - TENZE Pasivní protažení, aktivní protažení, izometrický stah, izotonický stah, auxotonní stah SRDEČNÍ VÝDEJ (MO)
Chronické komplikace DM a manifestace aterosklerózy - kazuistika
 Chronické komplikace DM a manifestace aterosklerózy - kazuistika MUDr. Ľubica Cibičková, Ph.D., Ústav patologické fyziologie LF UP Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických
Chronické komplikace DM a manifestace aterosklerózy - kazuistika MUDr. Ľubica Cibičková, Ph.D., Ústav patologické fyziologie LF UP Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických
Plicní embolizace (PE)
 Plicní embolizace Plicní embolizace (PE) (uzavření částí až celého tepenného plicního řečiště vmetkem) Odhady incidence plicní embolizace (PE( PE) se v závislosti na použité metodice pohybují kolem 11
Plicní embolizace Plicní embolizace (PE) (uzavření částí až celého tepenného plicního řečiště vmetkem) Odhady incidence plicní embolizace (PE( PE) se v závislosti na použité metodice pohybují kolem 11
CHIRURGICKÁ LÉČBA CHLOPENNÍCH VAD
 Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Funkce srdečních chlopní 1923 Cuttler zavřená mitrální komisurotomie 1952 Hufnagel - kuličková protéza do DA 1953 Gibbon - mimotělní oběh
Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Funkce srdečních chlopní 1923 Cuttler zavřená mitrální komisurotomie 1952 Hufnagel - kuličková protéza do DA 1953 Gibbon - mimotělní oběh
Nekoronární perkutánní intervence
 Nekoronární perkutánní intervence Otázky ke kardiologické atestaci I Petr Toušek III.Interní-kardiologická klinika FNKV a 3.LF UK Nekoronární perkutánní intervence Dělení (EPCI Textbook) Intervence pro
Nekoronární perkutánní intervence Otázky ke kardiologické atestaci I Petr Toušek III.Interní-kardiologická klinika FNKV a 3.LF UK Nekoronární perkutánní intervence Dělení (EPCI Textbook) Intervence pro
Co všechno musíte vědět o bradyarytmiích a bojíte se, že se vás zeptají. MUDr. Kamil Sedláček Klinika kardiologie IKEM
 Co všechno musíte vědět o bradyarytmiích a bojíte se, že se vás zeptají MUDr. Kamil Sedláček Klinika kardiologie IKEM 6.4.2013 Bradykardie Definice bradykardie jsou definovány jako pomalý komorový rytmus,
Co všechno musíte vědět o bradyarytmiích a bojíte se, že se vás zeptají MUDr. Kamil Sedláček Klinika kardiologie IKEM 6.4.2013 Bradykardie Definice bradykardie jsou definovány jako pomalý komorový rytmus,
STRATEGIE KARDIOVERZE U FIBRILACE SÍNÍ. Jiří Kettner. Klinika kardiologie, IKEM, Praha
 STRATEGIE KARDIOVERZE U FIBRILACE SÍNÍ Jiří Kettner Klinika kardiologie, IKEM, Praha Kardioverze Kardioverzí rozumíme výkon, který směřuje k obnovení normálního srdečního rytmu. Elektrická kardioverze
STRATEGIE KARDIOVERZE U FIBRILACE SÍNÍ Jiří Kettner Klinika kardiologie, IKEM, Praha Kardioverze Kardioverzí rozumíme výkon, který směřuje k obnovení normálního srdečního rytmu. Elektrická kardioverze
MUDr.Jana Bednářová Krajská zdravotní, a.s., Masarykova nemocnice Ústí nad Labem Emergency
 Trombembolická nemoc postrach internistů MUDr.Jana Bednářová Krajská zdravotní, a.s., Masarykova nemocnice Ústí nad Labem Emergency Akutní plicní embolie vzniká nejčastěji důsledkem náhlé trombembolické
Trombembolická nemoc postrach internistů MUDr.Jana Bednářová Krajská zdravotní, a.s., Masarykova nemocnice Ústí nad Labem Emergency Akutní plicní embolie vzniká nejčastěji důsledkem náhlé trombembolické
Ošetřovatelské aspekty péče u pacientů s plicní arteriální hypertenzí léčených Remodulinem
 Ošetřovatelské aspekty péče u pacientů s plicní arteriální hypertenzí léčených Remodulinem Dagmar Hetclová 1. Interní klinika kardiologická, FN Olomouc Plicní arteriální hypertenze (PAH) plicní hypertenze
Ošetřovatelské aspekty péče u pacientů s plicní arteriální hypertenzí léčených Remodulinem Dagmar Hetclová 1. Interní klinika kardiologická, FN Olomouc Plicní arteriální hypertenze (PAH) plicní hypertenze
Operace v časné poúrazové fázi u triage pozitivních traumat F.Vyhnánek +, J. Štefka ++, D. Jirava ++, M. Očadlík ++, V. Džupa +++, M.
 Operace v časné poúrazové fázi u triage pozitivních traumat F.Vyhnánek +, J. Štefka ++, D. Jirava ++, M. Očadlík ++, V. Džupa +++, M.Fric ++++ +Traumatologické centrum FNKV, ++ Chirurgická klinika +++
Operace v časné poúrazové fázi u triage pozitivních traumat F.Vyhnánek +, J. Štefka ++, D. Jirava ++, M. Očadlík ++, V. Džupa +++, M.Fric ++++ +Traumatologické centrum FNKV, ++ Chirurgická klinika +++
Cizí těleso v srdci. Téma přednášky: Autor: Spoluautoři: Miroslav Horák,FN Hradec Králové,Kardiochirurgická klinika
 Téma přednášky: Cizí těleso v srdci Autor: Miroslav Horák,FN Hradec Králové,Kardiochirurgická klinika Spoluautoři: doc. MUDr. Jan Harrer, Csc MUDr. Miroslav Brtko, Ph.D Iveta Najmanová Úvod: Otevřené poranění
Téma přednášky: Cizí těleso v srdci Autor: Miroslav Horák,FN Hradec Králové,Kardiochirurgická klinika Spoluautoři: doc. MUDr. Jan Harrer, Csc MUDr. Miroslav Brtko, Ph.D Iveta Najmanová Úvod: Otevřené poranění
Tranzitorní á ischemick á k ata a k pohle hl d d neurol i og cké kké sestry Komplexní cerebrovaskulární centrum FN O s O trava t Bc.
 Tranzitorní ischemická ataka pohled neurologické sestry Komplexní cerebrovaskulární centrum FN Ostrava Bc. Kamila Carbolová Cévní mozková příhoda 2. - 3. místo v počtu č úmrtí (umírá 12 35% CMP) 1. místo
Tranzitorní ischemická ataka pohled neurologické sestry Komplexní cerebrovaskulární centrum FN Ostrava Bc. Kamila Carbolová Cévní mozková příhoda 2. - 3. místo v počtu č úmrtí (umírá 12 35% CMP) 1. místo
KAZUISTIKA 1. Komorové tachykardie. Tachykardie. Únor Jan Šimek 2. interní klinika VFN
 Tachykardie Komorové tachykardie Jan Šimek 2. interní klinika VFN Definice: zrychlená srdeční aktivita o frekvenci nad 100/min (Tedy QRS komplexy jsou vzdáleny 3 velké čtverce nebo méně) Klinický obraz:
Tachykardie Komorové tachykardie Jan Šimek 2. interní klinika VFN Definice: zrychlená srdeční aktivita o frekvenci nad 100/min (Tedy QRS komplexy jsou vzdáleny 3 velké čtverce nebo méně) Klinický obraz:
Obr.1 Žilní splavy. https://s-media-cache-ak0.pinimg.com/564x/c3/91/8c/c3918c00db875bb460cf868b26ee1a0c.jpg
 TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
Fitness for anaesthesia
 Fitness for anaesthesia Richard Pradl KARIM FN a LF UK Plzeň ČSARIM, Plzeň 2015 04/10/2015 Cílem předoperačního hodnocení stavu pacienta je pokles morbidity spojené s operačním výkonem, zvýšení efektivity
Fitness for anaesthesia Richard Pradl KARIM FN a LF UK Plzeň ČSARIM, Plzeň 2015 04/10/2015 Cílem předoperačního hodnocení stavu pacienta je pokles morbidity spojené s operačním výkonem, zvýšení efektivity
Obsah. Alterace mentálního stavu a vědomí Anémie...57 Ascites...63 Bolesti břicha... 68
 Obsah Předmluva...17 Jak pracovat s k n ih o u... 21 I II Obecná čá st...23 Charakteristika oddelení urgentního příjm u...24 Přístup k pacientovi na urgentním příjmu...26 Komunikace na urgentním příjm
Obsah Předmluva...17 Jak pracovat s k n ih o u... 21 I II Obecná čá st...23 Charakteristika oddelení urgentního příjm u...24 Přístup k pacientovi na urgentním příjmu...26 Komunikace na urgentním příjm
Indikace chirurgické intervence u tupého a penetrujícího poranění hrudníku
 Indikace chirurgické intervence u tupého a penetrujícího poranění hrudníku F.Vyhnánek,D.Jirava, M.Očadlík Traumatologické centrum, Chirurgická klinika FNKV a 3. LF UK, Praha 20. výročí TC FN Ostrava, 23.11.2011
Indikace chirurgické intervence u tupého a penetrujícího poranění hrudníku F.Vyhnánek,D.Jirava, M.Očadlík Traumatologické centrum, Chirurgická klinika FNKV a 3. LF UK, Praha 20. výročí TC FN Ostrava, 23.11.2011
Markery srdeční dysfunkce v sepsi
 Markery srdeční dysfunkce v sepsi MUDr. Pavel Malina MUDr. Janka Franeková, Ph. D. Oddělení klinické biochemie Interní oddělení Nemocnice Písek, a.s. Pracoviště laboratorních metod IKEM Praha Colours of
Markery srdeční dysfunkce v sepsi MUDr. Pavel Malina MUDr. Janka Franeková, Ph. D. Oddělení klinické biochemie Interní oddělení Nemocnice Písek, a.s. Pracoviště laboratorních metod IKEM Praha Colours of
Ischemická choroba dolních končetin. MUDr. Miroslav Chochola, CSc.
 Ischemická choroba dolních končetin MUDr. Miroslav Chochola, CSc. Definice ICHDK Onemocnění, kdy tkáně DK trpí akutním nebo chron. nedostatkem kyslíku a živin potřebných pro jejích správnou funkci. ACC/AHA
Ischemická choroba dolních končetin MUDr. Miroslav Chochola, CSc. Definice ICHDK Onemocnění, kdy tkáně DK trpí akutním nebo chron. nedostatkem kyslíku a živin potřebných pro jejích správnou funkci. ACC/AHA
Úder srdečního hrotu Srdeční ozvy
 Úder srdečního hrotu Srdeční ozvy Fyziologický ústav Lékařská fakulta Masarykova univerzita 2015 Kateřina Fialová Úder srdečního hrotu Srdeční ozvy Vyšetření zevních projevů srdeční činnosti pomocí smyslů
Úder srdečního hrotu Srdeční ozvy Fyziologický ústav Lékařská fakulta Masarykova univerzita 2015 Kateřina Fialová Úder srdečního hrotu Srdeční ozvy Vyšetření zevních projevů srdeční činnosti pomocí smyslů
