Znalosti sester v intenzivní péči o problematice centrálních žilních katétrů
|
|
|
- Miroslav Němeček
- před 7 lety
- Počet zobrazení:
Transkript
1 MASARYKOVA UNIVERZITA LÉKAŘSKÁ FAKULTA Katedra ošetřovatelství Bc. Pavla Oháňková Znalosti sester v intenzivní péči o problematice centrálních žilních katétrů Diplomová práce Vedoucí práce: Mgr. Petra Juřeníková, Ph.D. Brno 2014
2 Prohlašuji, že jsem diplomovou práci vypracovala samostatně a použila pouze uvedené bibliografické a elektronické zdroje. V Brně dne: 25. dubna 2014 Podpis:. Bc. Pavla Oháňková
3 Děkuji Mgr. Petře Juřeníkové, Ph.D. za odborné vedení diplomové práce a cenné rady při jejím zpracování. Za jazykovou korekturu textu děkuji paní Haně Rajnohové.
4 OBSAH ÚVOD... 7 TEORETICKÁ ČÁST CENTRÁLNÍ VENÓZNÍ KATÉTRY Historie centrálních venózních katétrů Dělení centrálních venózních katétrů Typy centrálních venózních katétrů Katétry podle počtu vstupů Materiály centrálních venózních katétrů Indikace k zavedení centrálního venózního katétru Kontraindikace centrálního venózního katétru ZAJIŠTĚNÍ CENTRÁLNÍCH VENÓZNÍCH PŘÍSTUPŮ Příprava k zajištění centrálního žilního přístupu Edukace pacienta Příprava pacienta Příprava pomůcek Příprava personálu a prostředí Techniky zavedení centrálních venózních katétrů Přístupy pro centrální venózní kanylaci Zavedení katétru přes vena jugularis interna Zavedení katétru přes vena jugularis externa Zavedení katétru přes vena subclavia Zavedení katétru přes vena femoralis Extrakce centrálního venózního katétru Indikace k odstranění katétru Postup při odstraňování katétru Komplikace při extrakci centrálního žilního katétru KOMPLIKACE CENTRÁLNÍ VENÓZNÍ KANYLACE Časné komplikace Pozdní komplikace KATÉTROVÉ INFEKCE
5 4.1 Dělení a terminologie katétrových infekcí Patogeneze a etiologie katétrových infekcí Rizikové faktory katétrových infekcí Prevence katétrové infekce Postup při podezření na katétrovou sepsi OŠETŘOVATELSKÁ PÉČE O CENTRÁLNÍ VENÓZNÍ KATÉTR Péče bezprostředně po zavedení katétru Převazy a kontrola místa vpichu Výměna infuzních linek Proplachování katétru Aplikace léků a roztoků Odběry krve Měření centrálního žilního tlaku Intermitentní měření Kontinuální měření ZNALOSTI SESTER O CENTRÁLNÍCH VENÓZNÍCH KATÉTRECH EMPIRICKÁ ČÁST CÍLE PRÁCE A HYPOTÉZY METODIKA VÝZKUMU Výzkumná metoda Výzkumná populace Pilotní šetření Distribuce dotazníků Metodika statistického zpracování dat ANALÝZA A INTERPRETACE VÝSLEDKŮ Interpretace výsledků jednotlivých položek dotazníku Demografické údaje Údaje o centrálních žilních katétrech na pracovištích Znalostní položky Statistické testování hypotéz ve vztahu ke stanoveným cílům Cíl č Cíl č Cíl č
6 9.2.4 Cíl č DISKUZE Limitace výzkumu Doporučení pro praxi ZÁVĚR ANOTACE ANNOTATION BIBLIOGRAFICKÉ A ELEKTRONICKÉ ZDROJE SEZNAM ZKRATEK SEZNAM TABULEK SEZNAM GRAFŮ SEZNAM PŘÍLOH
7 ÚVOD Problematika centrálních venózních katétrů (dále jen CVK) je stále aktuální a poměrně často diskutované téma. Péče o pacienta s CVK a o katétr samotný patří v intenzivní péči k nejčastějším činnostem sester. Přesto se však v praxi často setkáváme s neznalostí této problematiky ze strany všeobecných sester a péči založené na zvyklostech, které neodpovídají platným doporučením a praxi založené na důkazech. CVK patří v péči o kriticky nemocné k základním přístupům do krevního řečiště, a invazivním vstupům vůbec, jeho kanylace, následná přítomnost v těle pacienta i jeho odstraňování s sebou však nesou řadu rizik a možných komplikací. Znalost problematiky spojené s CVK, včetně možných rizik, patří dle mého názoru k základům, které se od sester pracujících v intenzivní péči vyžadují a očekávají. Svými znalostmi o této problematice mohou sestry v intenzivní péči výrazně přispět ke snížení výskytu komplikací nebo alespoň k jejich včasné identifikaci. Proto jsem se rozhodla zaměřit svoji diplomovou práci na zjištění úrovně znalostí sester z chirurgických a interních jednotek intenzivní péče o CVK a tyto znalosti porovnat. Práce je členěna na část teoretickou a empirickou. Teoretická část obsahuje šest kapitol, které podrobněji přibližují problematiku CVK, a to jejich historii, indikace a kontraindikace, zavádění a odstraňování CVK, komplikace, katétrové infekce a ošetřovatelskou péči o CVK. Do teoretické části byla zahrnuta také kapitola věnující se znalostem. Empirická část je zaměřena na analýzu dat a výsledky výzkumného šetření, které bylo realizováno formou dotazníkového šeření u sester pracujících na interních a chirurgických jednotkách intenzivní péče (dále jen JIP). Součástí empirické části jsou také vypracované standardní ošetřovatelské postupy pro vybrané výkony u pacienta s CVK. 7
8 TEORETICKÁ ČÁST 1 CENTRÁLNÍ VENÓZNÍ KATÉTRY Kanylace centrálního žilního řečiště a zavedení centrálního venózního katétru patří v intenzivní péči k základním výkonům. Jedná se o katétry, které jsou zaváděny do tzv. centrální žíly, tedy horní nebo dolní duté žíly, kanylací některé z jejich větví. (Hamilton & Bodenham, 2009, p. 14; Naňka & Elišková, 2009, p. 391) Národní síť pro bezpečnost ve zdravotnictví (National Healthcare Safety Network) definovala obecně centrální katétr jako katétr, jehož konec ústí ve velké cévě (Brungs & Lender, 2006, p. 723) Ve většině případů se katétr zavádí do v. cava superior a jeho konec se ideálně nachází v kavo-atriální junkci, která tvoří přechod mezi dutou žílou a pravou srdeční síní. (Černý, 2000, p. 42) 1.1 Historie centrálních venózních katétrů S rozvojem CVK nepřímo souvisely pokusy sahající do dávné historie, mezi něž patří mj. experimenty s aplikací infuzí a transfuzí. Z počátku byly pokusy prováděny na zvířatech, později i na člověku a mnohdy byly jejich následky fatální. Roku 1844 kanyloval Bernard krkavici a levou srdeční komoru u koně, poté i pravou komoru a vnitřní jugulární žílu pomocí dlouhého rtuťového teploměru. Je známý také pitvou psa, kterému trubicí perforoval pravou komoru, a způsobil tím intraperikardiální krvácení. Zaznamenal tak první komplikaci centrální žilní kanylace. Chauveau a Marey poprvé popsali riziko arytmie jako možné komplikace zavádění katétru při pokusech o měření intrakardiálního tlaku speciálním katétrem u zvířat. (Hamilton & Bodenham, 2009, p. 1-3) Za zakladatele centrální žilní katetrizace je považován Werner Forssmann. Jeho původním záměrem bylo umožnit aplikaci léků při resuscitaci přímo do srdce. Nejprve tyto pokusy prováděl na mrtvolách, kdy zaváděl katétr do žil v loketní jamce na levé končetině, kde katétr procházel menším počtem zakřivení. Protože nedostal povolení 8
9 od Dr. Schneidera, pod jehož vedením pracoval na chirurgickém oddělení, aplikovat své experimenty na pacienty, rozhodl se Forssmann v roce 1929 provést pokus na sobě. Kolega mu zavedl do žíly pravé loketní jamky ureterální katétr o velikosti 4 Fr do vzdálenosti 35 cm. O týden později postoupil katétr přes žílu ve znecitlivěné loketní jamce až do pravé síně a svůj úspěch nechal zdokumentovat na oddělení radiologie. Jediná klinická situace, kdy Forssmann katétr použil, bylo podání epinefrinu, glukózy a strophanthinu ženě s terminální hnisavou peritonitidou po perforaci appendixu. Po dočasném zlepšení stavu došlo u pacientky k relapsu a následnému úmrtí. Během pitvy bylo zjištěno, že katétr prošel pravou síní a jeho špička se nacházela v dolní duté žíle. (Beheshti, 2011, p. 184; Hamilton & Bodenham, 2009, p. 3-4) Forssmann uvedl, že takovýto katétr by mohl být využíván k odběrům žilní krve z centrálního venózního řečiště nebo k podávání léků. Jeho lékařští kolegové ovšem nesdíleli stejné nadšení z tohoto objevu a o jeho práci nebyl velký zájem. (Hamilton & Bodenham, 2009, p. 4) V roce 1952 představil Aubaniac infraklavikulární přístup pro kanylaci centrálního žilního řečiště a popsal první použití CVK u poraněného vojáka. Později byla technika zavedení CVK přes v. subclavia modifikována Wilsonem. Roku 1965 zavedl Yoffa supraklavikulární přístup jako způsob prevence pneumotoraxu. Přístup přes v. jugularis interna uvedl v roce 1968 Ian English pro monitorování centrálního žilního tlaku a aplikaci tekutin. Roku 1953 byla vyvinuta Seldingerova technika, kterou v roce 1968 Branthwaite a Bradley použili k zavedení kanyly vybavené termistorem přes v. jugularis interna při výzkumu měření srdečního výdeje pomocí termodiluční metody. Přístup cestou v. femoralis poprvé popsali v roce 1966 Hohn a Lambert. V roce 1970 byl představen koncept tunelizování katétrů. (Beheshti, 2011, p. 184; Hamilton & Bodenham, 2009, p. 1-9,62, 95; Herman, Musil a kol., 2011, p. 118) 1.2 Dělení centrálních venózních katétrů V současné době existuje celá řada typů CVK. Volba správného katétru závisí na řadě faktorů, mezi které patří mj. indikace a předpokládaná doba jeho používání, technika 9
10 zavedení, celkový stav nemocného a další. Výběr CVK je tedy u každého pacienta individuální Typy centrálních venózních katétrů Netunelizované katétry, katétry pro akutní péči- jsou určeny ke krátkodobému použití (5-10 dní), běžně se zavádí u akutně nemocných k monitorování centrálního žilního tlaku (central venous pressure, dále jen CVP) a aplikaci infuzí, dále při chirurgických výkonech a anestezii. CVK určené pro akutní péči jsou vyrobeny z polyuretanu, mají více vstupů a jsou indikovány tam, kde je nutný krátkodobý přístup do krevního řečiště. (Hamilton & Bodenham, 2009, p. 50, 53, 64) Midline katétry- většinou jsou silikonové a mají omezenou dobu použití 2-4 týdny. Zavádí se přes žíly v loketní jamce a jsou navrženy tak, aby jejich špička byla uložena ve v. basilica nebo v. cephalica. (Hamilton & Bodenham, 2009, p. 66) Periferně zavedené centrální katétry (PICC)- jsou vyrobeny z polyuretanu nebo silikonu a mohou mít různý počet lumen. Slouží ke střednědobé terapii od 6 týdnů až po 1 rok. Zavádí se přes v. basilica, v. cephalica nebo v. mediana cubiti a špička katétru by měla být uložena nejlépe v dolní části horní duté žíly. PICC může být opatřený chlopní, která je vhodná zejména při opakovaných krevních infekcích nebo zpětném návratu krve do katétru (Groshongův katétr). Chlopeň zaznamená tlak v lumen katétru a při jeho poklesu se uzavře. Spíše než v intenzivní péči jsou PICC využívány pro ambulantní terapii nebo při operačních výkonech. U pacientů s hematoonkologickým onemocněním zvyšují riziko trombotických komplikací. V našich podmínkách není tato metoda příliš používaná, je doporučována při poruchách krevní srážlivosti nebo při nutnosti dlouhodobého přístupu do centrálního žilního řečiště. (Černý, 2000, p. 38; Hamilton & Bodenham, 2009, p. 54, 66-67; Zadák, 2008, p. 248) Tunelizované CVK- slouží k dlouhodobému používání (více než 30 dní), jsou rovněž z polyuretanu nebo silikonu s různým počtem lumen. Katétr je zavedený skrze kožní tunel, což snižuje šíření infekce z kůže do cévního řečiště. Tyto CVK 10
11 jsou opatřeny Dacronovou manžetou, která vyvolá zánětlivou reakci, následnou fibrózu a tím umožňuje prorůstání tkáně k upevnění katétru v podkoží (obvykle za 3-4 týdny). Manžeta rovněž zabraňuje šíření infekce a možnému zalomení katétru. Dále jsou k dispozici katétry s chlopní nebo bez chlopně. Typ bez chlopně (Hickmanův a Broviackův) má otevřenou špičku a samostatnou svorku na každém lumen. Katétry s chlopní existují dva, a to již zmíněný Groshongův, který je silikonový a nevyžaduje proplach heparinem k udržení průchodnosti, a dále PASV (Pressure Activated Safety Valve). Chlopeň zde automaticky brání zpětnému toku krve, což eliminuje nutnost heparinového proplachu. Při infuzi je chlopeň otevřena minimálním tlakem. Je navržena tak, aby při vzestupu CVP zůstala uzavřena. Při odběrech krve je tlaku dosaženo aspirací. (Hamilton & Bodenham, 2009, p. 51, 69-71; Zadák, 2008, p. 248) Dialyzační/aferézní kanyly- silikonové nebo polyuretanové katétry, které mají poměrně velký otvor a jsou tužší konzistence, aby nedocházelo ke kolapsu stěny vyvolanému podtlakem při dialýze. Mohou být opatřeny chlopní. Většinou je na konci lumen otvor a několik dalších po stranách pro lepší průtok a míšení krve. Dialyzační/aferézní kanyly mohou být buď jako dva funkčně oddělené katétry (např. Tesio), které jsou zavedené paralelně tak, aby jejich špičky byly v žíle uloženy mírně odděleně, nebo jako kombinace dvoj či trojcestného katétru s jedním lumen umístěným 3-5 cm nad ostatními, aby nedocházelo k recirkulaci již ošetřené krve (např. Vygon). Každý vstup katétru je opatřen svorkou a jeho konec musí být uložen v dolní části v. cava superior, v pravé síni nebo ve v. cava inferior. K zabránění trombotických komplikací u těchto katétrů jsou nutné heparinové proplachy. Dialyzační/aferézní kanyly lze rovněž tunelizovat. (Hamilton & Bodenham, 2009, p. 52, 71-72) Implantované porty- jsou určené k dlouhodobému intermitentnímu používání (3 měsíce až rok). Plastový nebo titanový port (komůrka) je implantován do kapsy vytvořené v podkoží. V něm se nachází silná silikonová membrána, která umožňuje provádět punkce pomocí speciální jehly. Port se zavádí do podkoží v oblasti hrudníku cca 3 cm laterálně od hrudní kosti po provedení malého řezu. Následně je fixován k fascii m. pectoralis. Lze jej zavést také do horní části paže. V porovnání s ostatními přístupy mají nejnižší riziko infekčních komplikací a jsou 11
12 komfortnější pro pacienta. Nevýhodou je jejich vysoká cena a omezené možnosti řešení poruchy nebo poškození portu. Často se využívají u pacientů s cystickou fibrózou k opakovanému podávání antibiotik, v onkologii či pediatrii. (Hamilton & Bodenham, 2009, p , 71; Zadák, 2008, p. 251) Katétry podle počtu vstupů CVK se liší také podle počtu jednotlivých lumen, který se může pohybovat od 1 do 5. Vícecestné katétry jsou určeny především pro kriticky nemocné pacienty, protože poskytují možnost současně aplikovat vzájemně inkompatibilní látky nebo monitorovat CVP. Jednotlivá lumen totiž odděluje tenká stěna a jejich otvory jsou ve vzdálenosti minimálně 1 cm, což brání míšení aplikovaných roztoků a léků. Vícecestné CVK ovšem nepředstavují pouze výhody, ale také výrazně vyšší riziko vzniku infekce. (Hamilton & Bodenham, 2009, p. 64; O'Grady et al., 2011, p. 164; Pittiruti, 2009, p. 366; Zadák a kol., 2007, p. 50) U vícecestných katétrů rozlišujeme distální, proximální a mediální vstupy. Distální otvor se nachází na konci u špičky, leží tedy nejblíže k srdci. Proximální otvor je od špičky katétru nejvzdálenější. Počet mediálních vstupů, které leží mezi distálním a proximálním otvorem, závisí na počtu lumen CVK. Největší bývá zpravidla otvor distální. (Zadák a kol., 2007, p. 50) 1.3 Materiály centrálních venózních katétrů Výběr vhodného materiálu CVK je důležitým aspektem celé kanylace, kterým lze předejít řadě komplikací. Výroba CVK z různých materiálů se začala rozvíjet od roku Nejprve to byly katétry z polyetylénu a polyvinylchloridu, které však byly spojeny s častými komplikacemi, především trombotickými. Proto výrobci hledali pro intravaskulární katétry lepší materiály. Mezi ně patřil např. tetrafluoretylen a později teflon a silikon. Právě poslední dva znamenaly významný pokrok v zajištění bezpečného 12
13 dlouhodobého žilního přístupu. V současné době jsou CVK vyráběny především z polyuretanu a silikonu. (Hamilton & Bodenham, 2009, p. 5; Zadák, 2008, p. 242) Polyuretanové katétry jsou tromborezistentní a odolné vůči většině chemických látek. Použití alkoholových dezinfekčních přípravků může ale tyto katétry poškodit. Po zavedení vlivem tělesné teploty změknou, díky čemuž snižují také riziko mechanického poškození cévy. Jejich povrch je hladký a při ohýbání nevytváří ostrý zlom. Díky odolnosti nedochází k poškozování povrchu katétru ani při dlouhodobém zavedení. Silikonové katétry jsou rovněž tromborezistentní, měkké, ohebné a kompatibilní s většinou látek, včetně alkoholových dezinfekcí. Poškodit je ale může peroxid nebo povidon-jód (např. Betadine). Oproti polyuretanu jsou méně pevné v tahu a mohou prasknout, proto vyžadují omezený tlak při průtoku infuze. Díky své měkkosti jsou také snáz stlačitelné okolní tkání a mohou se obtížněji zavádět. (Hamilton & Bodenham, 2009, p ; Zadák, 2008, p. 242) Katétry z jiných materiálů, jako např. výše uvedený polyetylén nebo polyvinylchlorid, se dnes již nepoužívají, protože jsou spojeny s vyšším rizikem komplikací. Snadněji u nich dochází k ucpávání, zalamování a malpozicím, ke vzniku sraženin a jsou méně odolné vůči adhezím. S tím souvisí také zvýšená incidence infekčních komplikací. (Maďar a kol., 2006, p. 74) Kromě klasických CVK lze použít i katétry potažené gelovou vrstvou. Ta obsahuje látky, které snižují adherenci mikrobů, zabraňují tvorbě fibrinového povlaku a vzniku sraženin. Tato vrstva může být nasycena heparinem, antiseptickými a antibiotickými látkami nebo kovy (např. stříbrem). Z antiseptik a antibiotik jsou pro impregnaci katétrů používány především kombinace rifampicinu a minocyklinu nebo sulfadiazinu stříbrného a chlorhexidinu. (Hamilton & Bodenham, 2009, p. 210; Zadák, 2008, p ) 13
14 1.4 Indikace k zavedení centrálního venózního katétru CVK umožňují dlouhodobý vstup do krevního řečiště. Před zavedením každého CVK je třeba dobře zvážit přínos i možná rizika pro pacienta. (O'Grady et al., 2011, p. 164) K hlavním indikacím centrální žilní kanylace patří následující: rychlé doplnění objemu tekutin není možné zajistit periferní žilní přístup aplikace léků (např. katecholaminy, antibiotika) zajištění parenterální výživy monitorování CVP monitorování srdečního výdeje zavedení plicnicového katétru eliminační metody (hemodialýza, hemoperfúze) zajištění dočasné kardiostimulace opakované krevní odběry odsátí vzduchu při vzniku vzduchové embolie (Černý, 2000, p. 38; Naňka & Elišková, 2009, p. 390; Ševčík et al., 2003, p. 14) 1.5 Kontraindikace centrálního venózního katétru Absolutní kontraindikace zavedení CVK v podstatě neexistují. Vzhledem k tomu, že je k dispozici více možných přístupových cest do centrálního žilního řečiště, může lékař zvolit takové místo k zavedení CVK, které je spojeno s nejnižším rizikem komplikací. Mezi relativní kontraindikace CVK můžeme zařadit především tyto: anatomické odchylky (např. posttraumatické, pooperační, postradiační) poruchy krevní srážlivosti velké riziko pneumotoraxu omezená plicní rezerva, která brání pacientovi tolerovat případný pneumotorax deformity hrudní stěny, které mohou ztěžovat zavedení CVK 14
15 infekce v předpokládaném místě zavedení CVK poranění cévy způsobené traumatem nebo předchozími pokusy o kanylaci syndrom horní duté žíly nespolupracující nebo agresivní pacient pacient neschopný tolerovat Trendelenburgovu polohu pro kanylaci v. jugularis interna existují dále specifické kontraindikace, jako těžké onemocnění a. carotis nebo kontralaterální hematom po předchozím pokusu o zavedení CVK, protože hrozí riziko vzniku bilaterálního hematomu a následný útlak dýchacích cest. (Criner et al., 2010, p ; Černý, 2000, p. 38) 15
16 2 ZAJIŠTĚNÍ CENTRÁLNÍCH VENÓZNÍCH PŘÍSTUPŮ Pro úspěšné zavedení CVK a zajištění jeho životnosti s minimem rizik pro pacienta je důležitá správně zvolená technika inserce katétru, vhodné místo a také příprava pacienta k výkonu, na které se z velké části podílí všeobecná sestra. 2.1 Příprava k zajištění centrálního žilního přístupu Příprava k vlastní kanylaci centrálního žilního řečiště tvoří jednu z neopomenutelných částí celého výkonu. Úkolem sester je zajistit přípravu pacienta, pomůcek a prostředí, proto se od nich očekávají určité znalosti a dovednosti v této problematice Edukace pacienta Poučení a seznámení nemocného s výkonem je úlohou lékaře. Mělo by být základem přípravy pacienta a umožnit mu spolupodílet se na procesu rozhodování všude tam, kde je to možné. Nesprávná nebo nedostatečná edukace může vést k nadměrnému strachu a nespolupráci nemocného, a tím i k řadě komplikací. Informace jsou poskytovány jak verbálně, tak písemně, formou informovaného souhlasu, kterým nemocný současně dává svolení k výkonu. Pacient by měl být seznámen s tím, co je to CVK, a se zvoleným typem, jeho výhodami a nevýhodami, průběhem výkonu, možnými komplikacemi, s problematikou péče o katétr a jeho odstranění. Pokud je to z časového hlediska možné, je výhodné výkon nebo katétr demonstrovat např. pomocí obrázků či schémat, které nemocnému pomohou lépe pochopit problematiku. Zvláště vhodné je umožnit pacientovi osahat si a prohlédnout katétry, které budou zavedeny dlouhodobě (např. porty). Dobře informovaní pacienti mohou také v případě následujících kanylací upozornit lékaře na předchozí komplikace nebo obtíže, aby jim bylo možno příště předejít. (Hamilton & Bodenham, 2009, p. 35; Weinstein & Plumer, 2007, p ) 16
17 2.1.2 Příprava pacienta Samozřejmostí je příprava pacienta po psychické stránce, která úzce souvisí s uvedenou edukací. Fyzikální příprava zahrnuje mj. posouzení celkového stavu pacienta, jeho tělesné konstituce, anatomických poměrů a abnormalit. Všechny tyto a další faktory ovlivňují rozhodnutí lékaře o výběru nejvhodnějšího místa vpichu s minimalizací rizik. U dlouhodobých vstupů je vhodné posoudit i kosmetický efekt katétru, volnočasové aktivity, zaměstnání nemocného a jeho preferované oblečení. (Hamilton & Bodenham, 2009, p. 37) Před kanylací sestra umyje kůži v oblasti místa vpichu vodou a mýdlem. Co se týče holení místa vpichu, většina autorů se shoduje, že v případě nutnosti odstranění ochlupení není vhodné používat břitvu, ale spíše elektrický strojek nebo ochlupení ostříhat nůžkami. Holením může dojít k mikrotraumatizaci kůže, která usnadňuje průchod mikroorganismů a vznik infekce. (Alexander et al., 2010, p. 212; Lippincott, 2007, p. 120; Lippincott, 2009, p. 369; Weinstein & Plumer, 2007, p ) Lippincott (2007, p. 120) uvádí, že rozhodne-li lékař o nutnosti místo vpichu oholit, je vhodné to provést v předvečer výkonu, aby se snížilo podráždění kůže. Pro dezinfekci kůže má být dle guidelines u pacientů od 2 měsíců věku používán chlorhexidin o koncentraci nad 0,5 % s alkoholem. Pokud je kontraindikován, lze použít 70% alkohol nebo jodová antiseptika. Přípravek je nutné nechat na kůži zaschnout dle doporučení výrobce. (ASA, 2012, p. 542; O'Grady et al., 2011, p. 164; Pittiruti et al., 2009, p. 370) Během výkonu leží pacient na zádech a specifika polohy závisí na místě kanylace. Pro zavedení CVK cestou v. subclavia je nejvhodnější uložit nemocného do mírné Trendelenburgovy polohy s hlavou otočenou kontralaterálně, která usnadňuje vstup do žíly a vede ke zvýšení CVP a krevní náplně. Tím se zároveň snižuje riziko vzduchové embolie. Přístup do cévy zlepšuje také podložení zad mezi rameny srolovaným ručníkem způsobujícím hyperextenzi krku a vyzvednutí klavikuly. Pro vstup do v. jugularis interna je pacient rovněž v Trendelenburgově poloze a hlavu má v extenzi otočenou na opačnou stranu. Tato poloha zvýrazní orientační body pro vpich tvořené m. sternocleidomastoideus a stabilizuje žílu. Při kanylaci v. femoralis má pacient podložené kyčle, natažené dolní končetiny, stehno je v zevní rotaci a abdukci. Pro 17
18 zvýšení náplně cévy je možno pacienta uložit do anti-trendelenburgovy polohy (Hamilton & Bodenham, 2009, p. 84, 95; Herman, Musil a kol., 2011, p. 119, 120; Weinstein & Plumer, 2007, p ) Příprava pomůcek Sestra připraví všechny pomůcky potřebné ke kanylaci centrálního žilního řečiště, sterilní pomůcky nachystá na sterilní stolek. pomůcky k dezinfekci kůže- sterilní tampóny, dezinfekční přípravek pomůcky pro zajištění asepse- čepice, ústenka, sterilní plášť, sterilní rukavice, sterilní roušky pomůcky k lokální anestezii- injekční jehla a stříkačka, lokální anestetikum (např. trimecain) pomůcky k vlastní kanylaci- set obsahující katétr příslušné velikosti, skalpel, nůžky, fyziologický roztok (dále FR 1/1), sterilní gáza šicí materiál, sterilní krytí další pomůcky- např. infuzní roztok, zkumavky pro odběry krve, emitní miska atd. (Lippincott, 2009, p. 366; Watcher et al., 2005, p. 217) V současné době existují průmyslově vyráběné jednorázové sterilní sety pro centrální žilní kanylaci, které obsahují většinu potřebných pomůcek (např. MediSet od firmy Hartmann). Výhodou těchto setů je úspora času personálu a nákladů, možnost rychlého použití a menší pravděpodobnost, že sestra opomene některou z pomůcek přichystat. ( Příprava personálu a prostředí Celý výkon musí probíhat za maximálně aseptických podmínek a na zavádění CVK by se měl podílet pouze kvalifikovaný personál. Před přístupem k pacientovi provedou lékař i sestra mytí rukou nebo dezinfekci alkoholovým přípravkem. Lékař je oblečen ve sterilním plášti, čepici, sterilních rukavicích a ústa si chrání ústenkou. (ASA, 2012, p. 542; O'Grady et al., 2011, p. 164; Pittiruti et al., 2009, p. 366) Sestra zajistí, 18
19 aby měl lékař kolem sebe při kanylaci dostatek prostoru a zároveň, aby byly zachovány aseptické podmínky. Stejně tak je nutné počítat s možnými komplikacemi a připravit k dosahu pomůcky k jejich řešení. Jejich včasné rozpoznání usnadňuje monitorování pacienta během výkonu. (Weinstein & Plumer, 2007, p. 291) 2.2 Techniky zavedení centrálních venózních katétrů CVK lze zavádět několika způsoby, obecně rozlišujeme techniku perkutánní a chirurgickou. perkutánně Nejužívanější je technika zavádění CVK přes vodič, neboli Seldingerovou metodou. (Černý, 2000, p. 38) Spočívá v punkci žíly jehlou a následném zavedení flexibilního zavaděče. Jehla se poté odstraní a do vény je zaveden příslušný katétr. Místo vpichu je možno rozšířit pomocí dilatátoru. (Zadák a kol., 2007, p. 48) Technikou přes jehlu je katétr zaveden do žíly současně s jehlou. Po zavedení katétru je jehla, která byla umístěna uvnitř něj, vyjmuta a katétr samotný je zaveden dále podél žíly. Tímto způsobem jsou zaváděny i periferní žilní katétry. Poslední možností je zavedení CVK skrze jehlu, kdy je nejprve zavedena jehla se širším průsvitem a jejím otvorem je poté do žíly zaveden katétr. Nevýhodou této metody je možné krvácení kolem katétru způsobené tím, že samotný katétr je menší než otvor po punkční jehle. (Hamilton & Bodenham, 2009, p. 62; Zadák a kol., 2007, p. 48) chirurgicky Chirurgicky jsou zaváděny dlouhodobé a tunelizované CVK a implantované porty. (Černý, 2000, p. 38; Zadák, 2008, p. 251) 19
20 2.3 Přístupy pro centrální venózní kanylaci Jak již bylo uvedeno, CVK je možno zavádět kanylací větví horní nebo dolní duté žíly. Zvolení vhodného místa pro CVK je nutné k prevenci komplikací Zavedení CVK je kompetencí lékaře, který volí místo vpichu na základě posouzení anatomických poměrů pacienta, jeho celkového stavu a přidružených onemocnění, předpokládané doby ponechání CVK a v neposlední řadě podle svých znalostí a zkušeností. (Criner et al., 2010, p. 56; Černý, 2000, p. 39; Zadák, 2008, p. 244) Možnosti přístupu do centrálního žilního řečiště: v. subclavia v. jugularis interna v. jugularis externa v. femoralis v. basilica, v. cephalica, v. mediana cubiti, v. axilaris, v. brachiocephalica pro PICC (Černý, 2000, p. 39; Criner et al., 2010, p. 56; Weinstein & Plumer, 2007, p. 289) Každá přístupová cesta představuje určité výhody i nevýhody. Pro zavedení CVK jsou nejčastěji užívané v. jugularis interna, příp. externa, v. subclavia a v. femoralis, proto budou dále blíže rozebrány pouze tyto přístupy Zavedení katétru přes vena jugularis interna V. jugularis interna spolu s a. carotis a n. vagus tvoří krční nervově-cévní svazek uložený ve vagina carotica. Probíhá za m. sternocleidomastoideus směrem šikmo za art. sternoclavicularis. Při otočení hlavy kontralaterálně vede po spojnici mezi sternoklavikulárním kloubem a ušním lalůčkem. Punkci je vhodnější provádět vpravo vzhledem k pokračování žíly přímo do pravé srdeční síně. Pro kanylaci vnitřní jugulární žíly je možno použít hned několik přístupů, např. horní, dolní, přední, zadní apod. (Criner et al., 2010, p. 56; Hamilton & Bodenham, 2009, p. 82; Zadák a kol., 2007, 53) 20
21 Jednou z možností je užití předního přístupu. Jehla prochází trojúhelníkem tvořeným sternálním a klavikulárním úponem kývače a klíční kostí, mediálně probíhá karotida, kterou lze nahmatat. Vrchol trojúhelníku slouží jako orientační bod. Jehla je od něj vedena pod úhlem 45 kaudálně ke stejnostranné prsní bradavce a současně je pomocí jehly prováděna lokální anestezie. Pokud se žílu nepodaří punktovat do hloubky 5 cm, vedeme jehlu po jejím povytažení mírně laterálně. Při aspiraci krve je nutné zhodnotit, zda nedošlo k punkci karotidy, která se projevuje pulzací a jasně červenou barvou krve. V případě nabodnutí a. carotis je nutné jehlu vyjmout a provést mírnou kompresi místa vpichu na 5-10 minut. Pokusy o zavedení CVK do v. jugularis interna v tomto případě neopakujeme ani na druhé straně, protože případná punkce i druhé karotidy může mít závažné následky. (Hamilton & Bodenham, 2009, p. 80; Zadák a kol., 2007, p ) Zadní přístup do v. jugularis interna spočívá v zavedení jehly 1 cm kraniálním směrem od bodu, kde zevní krční žíla překračuje laterální okraj kývače. Jehla je zaváděna šikmo pod bříško m. sternocleidomastoideus a směřuje do jugulární jamky. Žíla je většinou nabodnuta v hloubce 5-6 cm. (Zadák a kol., 2007, p. 54) Výhody kanylace v. jugularis interna spočívají především ve snadné lokalizaci a přístupu. Technika je bezpečnější než při kanylaci v. subclavia a spojena s nižší incidencí komplikací (např. pneumotorax- levostranná kanylace ale jeho riziko zvyšuje). Při punkci vpravo představuje relativně krátkou vzdálenost do v. cava superior a umožňuje vést katétr přímým směrem. V neposlední řadě patří mezi výhody také široký žilní průsvit. (Černý, 2000, p. 41; Ševčík et al., 2003, p. 14; Zadák a kol., 2007, p ) Mezi nevýhody patří riziko nabodnutí a. carotis nebo poškození vertebrálních tepen a s tím související riziko vzniku cévní mozkové příhody. Možná je i punkce a poranění průdušnice nebo jícnu a poškození ductus thoracicus při kanylaci vlevo. Vyšší je také riziko vzduchové embolie. Při vzniku hematomu, který bývá většinou následkem punkce karotidy, může dojít k obstrukci dýchacích cest. Poškozeny mohou být i sympatické nervy (tzv. Hornerův syndrom). K nevýhodám patří také obtížnější fixace katétru, jeho snadnější dislokace a omezení pohyblivosti krku pacienta. U pacientů s tracheostomií stoupá riziko infikování CVK produkovaným hlenem. (Černý, 2000, p. 41; Hamilton & Bodenham, 2009, p. 88; Zadák a kol., 2007, p. 54) 21
22 2.3.2 Zavedení katétru přes vena jugularis externa Takto zavedený CVK je většinou používán jako dočasné zajištění žilního systému, zejména u pacientů s koagulopatií. Provádí se nejlépe po uložení pacienta do Trendelenburgovy polohy a otočením hlavy kontralaterálně, aby se žíla naplnila krví. Náplň může být podpořena navíc stlačením vény prstem druhé ruky těsně nad klavikulou. Vpich se provádí v polovině spojnice mezi klíční kostí a angulus mandibulae. Žíla je fixována mezi ukazovákem a palcem, protože často uhýbá před jehlou. U velkého počtu nemocných je žíla i při dobré náplni obtížně identifikovatelná. Dobře viditelná je obvykle u obézních pacientů. (Hamilton & Bodenham, 2009, p. 89; Zadák a kol., 2007, p. 55) Výhody využití v. jugularis externa pro kanylaci žilního řečiště spočívají v její snadné lokalizaci a možnosti zavést katétr pod zrakovou kontrolou. To umožňuje v akutních případech použít pro kanylaci i běžný periferní žilní katétr. Metoda vylučuje riziko pneumotoraxu a umožňuje snadnou zástavu případného krvácení. Vzhledem k tomu, že tato žíla nemá tak široký průsvit jako ostatní, obsahuje velké množství chlopní, často má klikatý průběh a u některých pacientů se rozvětvuje, může být zavedení katétru obtížné. Zevní jugulární žíla vstupuje do podklíčkové žíly pod ostrým úhlem, což také ztěžuje přístup a zavedení katétru do v. subclavia. (Černý, 2000, p. 41; Hamilton & Bodenham, 2009, p. 90; Zadák a kol., 2007, p ) Zavedení katétru přes vena subclavia Pro kanylaci v. subclavia existuje několik možných technik. Nejpoužívanější je infraklavikulární přístup. Jehla je zavedena ze vzdálenosti jedné třetiny délky klavikuly od art. sternocostalis těsně při jejím dolním okraji a poté pod úhlem 30 za klíční kostí ve frontální rovině. Směřuje mediálním a mírně kraniálním směrem za art. sternocostalis. Vedení jehly obvykle odpovídá směru k ušnímu lalůčku na opačné straně. Punkční jehlou je zároveň také prováděna lokální anestezie. Při kanylaci dochází k překonávání odporů, a to při průniku kůží, lig. costoclaviculare a cévní stěnou. Důležitá je aspirace k ověření umístění jehly. Po nasátí žilní krve stříkačkou je do žíly zavedený katétr. 22
23 Méně často užívaný supraklavikulární přístup je nevýhodný pro obtížné ošetřování a fixaci katétru. Klíční kost představuje také jistou překážku pro případnou tunelizaci. Jehla směřuje skrze bod tvořený laterálním okrajem klavikulární hlavy m. sternocleidomastoideus. Je vedena mediálním a kaudálním směrem k v. subclavia asi 2-3 cm za art. sternoclavicularis. Podklíčková žíla je částečně zakryta klavikulou, proto je pro kanylaci vhodné použití ultrazvuku. Výhodnější je provádět kanylaci vpravo, protože katétr je zde veden téměř přímým směrem k v. subclavia a je tak pravděpodobnější úspěšnost i při zavádění CVK naslepo. (Hamilton & Bodenham, 2009, p. 111; Zadák a kol., 2007, p. 246) Kanylace podklíčkové žíly je výhodná pro svůj snadný přístup a široký cévní průsvit. Ve srovnání s vnitřní krční žílou se CVK zavedený cestou v. subclavia snadněji fixuje a neomezuje mobilitu pacienta. Incidence trombóz a infekčních komplikací je nižší. Žilní přístup přes v. subclavia je výhodný u pacientů s mozkovým edémem, protože kanylace nevyžaduje manipulování s hlavou. K rizikům souvisejícím se zaváděním katétru do podklíčkové žíly patří možnost poranění brachiálního plexu, n. phrenicus, perforace průdušnice nebo punkce a poškození a. subclavia. V případě krvácení při punkci podklíčkové tepny není možné místo komprimovat. Ze všech přístupových cest do centrálního žilního systému je v. subclavia spojena s nejvyšším rizikem pneumotoraxu. (Černý, 2000, p. 41; Ševčík a kol., 2003, p. 14) Zavedení katétru přes vena femoralis Jedná se o přístup do dolní duté žíly. Zavedení katétru přes femorální žílu patří k technicky nejméně náročným. V současné době je však již používána zřídka, a to v případech, kdy je kontraindikován přístup přes. v. subclavia a v. jugularis interna, nebo je jeho zajištění spojeno s vysokým rizikem. Dále je používán u imobilních pacientů nebo nemocných v bezvědomí. V. femoralis je spolu s a. femoralis a n. femoralis součástí nervově-cévního svazku. Lékař třemi prsty levé ruky palpuje a zároveň chrání femorální tepnu a poté vede jehlu podél prstů, těsně pod a mírně kraniálně k lig. inquinale. Žíla se u osob s normální tělesnou konstitucí nachází asi 2 cm pod kůží, u silnějších jedinců je uložena hlouběji. 23
24 U hubených osob je kanylace problematická, protože žíla je zkolabovaná a je náročné ji nabodnout nebo aspirovat krev. Snadno může také dojít k průniku jehly skrz žílu. (Zadák a kol., 2007, p. 55) Femorální žíla má široký průsvit a její lokalizace je snadná. Kromě toho umožňuje kontinuální kardiopulmonální resuscitaci bez přerušení během zajištění žilního vstupu. Kanylací CVK přes v. femoralis odpadají rizika jako pneumotorax nebo obtížně stavitelné krvácení. (Černý, 2000, p. 41; Zadák a kol., 2007, p. 55) Vzhledem k lokalizaci katétru dochází u mobilních pacientů často k jeho dislokaci a je příčinou diskomfortu. Podobně jako u předchozích žilních vstupů, i tento je spojen s rizikem punkce arterie. Jedním z největších rizik je vznik ileofemorální trombózy. U pacientů, kteří mají v anamnéze hlubokou žilní trombózu, nebo je u nich aktuálně přítomna, je zavedení CVK cestou v. femoralis kontraindikováno. Z ošetřovatelského hlediska je nevýhodou obtížná fixace katétru a zvýšené riziko infekčních komplikací. (Černý, 2000, p. 41; Hamilton & Bodenham, 2009, p. 94; Ševčík a kol., 2003, p. 14) CVK může být zaváděn pod ultrazvukovou kontrolou. (Hamilton & Bodenham, 2009, p. 143) Poloha každého katétru musí být po inserci ověřena rentgenovým snímkem. (Zadák, 2008, p. 251) Pokud při zavádění CVK nebyly zcela zajištěny maximálně aseptické podmínky, např. v rámci akutního zajištění pacienta, je nutné katétr do 48 hodin vyměnit. (O'Grady et al., 2011, p. 164) 2.4 Extrakce centrálního venózního katétru Stejně jako zavedení katétru, tak i jeho odstranění spadá do kompetencí lékaře. Tato skutečnost by měla být v praxi respektována, protože při extrakci CVK mohou nastat různé komplikace, které mohou mít pro pacienta až fatální následky. Přesto, že je doporučeno každý katétr, který již není nezbytný, co nejdříve odstranit, každá extrakce CVK by měla být dobře uvážena. (ASA, 2012, p. 544; Macklin, 2010, p. 119; O'Grady et al., 2011, p. 164) Po jeho vyjmutí totiž může dojít k situaci, kdy bude potřeba znovu zavést a opět zahájit léčbu. (Hamilton & Bodenham, 2009, p. 238) 24
25 2.4.1 Indikace k odstranění katétru ukončení léčby překročení doby použitelnosti CVK diagnostikovaná a nevyřešená sepse zalomení katétru nebo závada, kterou nelze opravit neřešitelná okluze katétru prokázaná trombóza neřešitelná flebitida (Hamilton & Bodenham, 2009, p. 239) Postup při odstraňování katétru Podobně jako při inserci katétru je nutné pacientovi vysvětlit výkon k získání jeho spolupráce a zmírnění strachu. Stejně důležité je zajištění maximální asepse. Sestra před odstraněním katétru zastaví všechny infuze, čímž přispěje k zachování aseptických podmínek a zabrání případnému úniku tekutin do okolních tkání. Před výkonem je nutná hygienická dezinfekce rukou a lékař by měl použít sterilní rukavice a ústenku. Ideální poloha je vleže rovně na zádech nebo Trendelenburgova poloha. Tím se zvýší CVP a eliminuje se riziko vzduchové embolie. Sestra, která lékaři asistuje, odstraní krytí z katétru, zkontroluje vzhled místa vpichu a provede jeho dezinfekci. Poté lékař nůžkami odstraní stehy a za mírného tlaku sterilní gázou na místo vpichu katétr pomalu vytahuje. V této fázi je vhodné provést Valsalvův manévr k prevenci vzduchové embolie. Tlak na místo vpichu brání i případnému krvácení. Po odstranění by měl být CVK zkontrolován, a to především jeho špička a délka. Při podezření na infekci se špička katétru odesílá ke kultivaci. Sestra překryje místo vpichu gázovým krytím, které brání vniknutí vzduchu, a pacient zůstává v poloze rovně na zádech. V následující hodině by měl být nemocný monitorován a sledovány známky případných komplikací. (Hamilton & Bodenham, 2009, p. 241; Lippincott, 2009, p. 371) Při podezření na trombózu nesmí být katétr odstraněn před provedením vyšetření k ověření její lokalizace a velikosti. (Macklin, 2010, p. 119) 25
26 2.4.3 Komplikace při extrakci centrálního žilního katétru Těmto komplikacím je často možno předejít, pokud je s nimi personál dostatečně seznámen. krvácení- většinou působením tlaku na místo vpichu po chvíli ustane, někdy je ale nutné jej zastavit naložením stehů. Při poranění cévy může dojít ke krvácení do tělesných dutin a ve vzácných případech ke vstupu katétru do tepny a následnému arteriálnímu krvácení. vzduchová embolie- ke vniknutí vzduchu může dojít během vytahování katétru nebo následně cestou, která po něm zůstává. Riziko je vyšší při extrakci tunelizovaných CVK. infekce- u těžce infikovaných pacientů se mohou příznaky projevit již několik minut po odstranění CVK. Infekční sraženina může způsobit tzv. septickou tromboflebitidu. katétrová embolizace- příčinou je odlomení nebo odříznutí katétru, zejména při použití nadměrné síly, ostrými nástroji při chirurgické extrakci nebo při tzv. pinch-off syndromu, který vzniká kompresí katétru mezi klavikulou a prvním žebrem. Část katétru se tak dostává do a. pulmonalis nebo srdečních dutin. nemožnost vyjmout katétr- příčinou může být zauzlení nebo zalomení CVK, které bývá častější u katétrů s postranními otvory, kdy dojde k jeho spojení s žilní stěnou pomocí trombu. To vyžaduje chirurgické odstranění nebo radiologickou kontrolu. bradykardie- příčinou může být vyvíjení velkého tlaku na místo vpichu při extrakci katétru z krčních žil cévní mozková příhoda- masáž místa vpichu může způsobit uvolnění aterosklerotického plátu nebo trombu do a. carotis a následně mozkovou příhodu (Hamilton & Bodenham, 2009, p. 177, 242; Macklin, 2010, p. 119; Zadák, 2008, p. 258, 262) 26
27 3 KOMPLIKACE CENTRÁLNÍ VENÓZNÍ KANYLACE Zavedení CVK s sebou riziko řady komplikací, od banálních až po život ohrožující. Ty mohou nastat již při samotném zavádění katétru nebo v pozdějším období, dělíme je tedy na časné a pozdní. (Černý, 2000, p. 46; Schulmeister, 2010, p. 133) 3.1 Časné komplikace Vadné součásti CVK Tato komplikace je poměrně vzácná a její příčinou může být vadný materiál nebo nesprávné zacházení s katétrem ze strany personálu. Často je obtížné zjistit, zda závada existovala již před zavedením katétru. (Schulmeister, 2010, p. 133) Nemožnost zavést CVK Významným faktorem je zkušenost personálu, který se podílí na zavedení CVK. Příčinou mohou být také anatomické odchylky pacienta, nevhodný materiál zvoleného CVK, nefunkční nástroje ke kanylaci, nevhodná doba nebo zavádění CVK ve spěchu. Umístění katétru znesnadňuje i hypovolemie nebo výrazná obezita. Řada začínajících lékařů má často také strach při potížích se zavedením katétru přivolat zkušenějšího lékaře. (Zadák, 2008, p. 257) Poškození CVK Katétr může být poškozen ostrými nástroji (nůžkami nebo skalpelem), ke kterému dochází hlavně při zavádění portů. Malé narušení CVK nemusí být rozpoznáno a nemusí činit pacientovi žádné potíže. Při větším poškození může dojít k embolizaci do plic či srdečních dutin nebo ke zlomení katétru. Porušení podkožní části CVK způsobuje únik aplikovaných látek do okolní tkáně. (Schulmeister, 2010, p. 134) Chybné zavedení CVK Jednou z častých chyb je kontakt katétru se stěnou srdeční síně, kde může způsobit trombózu či proniknutí do perikardu, nebo zavedení katétru až do pravé komory s následnými poruchami srdečního rytmu. CVK může proniknout také do pohrudniční dutiny, kam jsou následně aplikovány infuzní roztoky a vzniká fluidotorax. 27
28 Při kanylaci v. subclavia může dojít k otočení katétru do v. jugularis, projevující se pálením a pícháním v krku. Po podání koncentrovaných látek pak může vzniknout až trombóza. Při zavedení CVK do v. mamaria interna působí katétr na rentgenu jako správně zavedený, pacient při aplikaci koncentrovaných látek pociťuje bolest pod sternem. (Zadák, 2008, p. 258, 260) Vzduchová embolie Nejrizikovějším momentem je zavádění a odstraňování CVK, příp. časné období po odstranění. Riziko vzduchové embolie se zvyšuje při náhlém poklesu CVP, pokud je místo vpichu uloženo výše než srdce (např. v polosedě), při nádechu pacienta, zvláště při spontánní ventilaci a při použití širokých CVK. Vzduchové bublinky se šíří do krevního oběhu, dostávají se do plicních kapilár a časem se vstřebají. Vzduch se může dostat tepenným oběhem do mozku a způsobit cévní mozkovou příhodu. Ohroženi jsou zvláště nemocní s pravo-levými srdečními zkraty. Vzduchová embolie se projevuje cyanózou, dušností, úzkostí, tachykardií, hypotenzí, bolestí na hrudi, poruchami vědomí až selháním životních funkcí a smrtí, může být ale i asymptomatická. Objem vzduchu představující riziko pro pacienta není zcela objasněn. (Černý, 2000, p. 47; Hamilton & Bodenham, 2009, p. 177; Zadák, 2008, p ) Punkce tepny, krvácení, hematom Vzhledem k tomu, že většina žil užívaných ke kanylaci centrálního žilního řečiště probíhá v blízkosti tepen, existuje riziko jejich nabodnutí. Ohroženy jsou a. carotis, a. vertebralis, a. subclavia, a. femoralis, a. brachialis, včetně jejich větví. Punkce arterie se projevuje pulzující jasně červenou krví. Důsledkem bývá hematom, cévní mozková příhoda, pseudoaneuryzma, trombóza, hemotorax, disekce cévy, srdeční tamponáda, retroperitoneální krvácení, ischemie končetin nebo tvorba A-V píštělí. Fatálním následkem punkce tepny je vykrvácení pacienta. Závažnost stavu se odvíjí od lokalizace punkce a antikoagulační léčby. Při nabodnutí tepny musí být ukončeny další pokusy zavedení CVK. Pacient je intenzivně monitorován, včetně pulzace na končetině na straně kanylace, auskultace plic a rentgenu hrudníku. (Černý, 2000, p. 46; Hamilton & Bodenham, 2009, p. 181; Zadák, 2008, p. 258) 28
29 Poruchy srdečního rytmu Jsou běžným jevem při zavádění katétru a většinou je způsobuje přímá stimulace myokardu. Převážně se jedná o síňové arytmie, obvykle nevyžadující léčbu. Poruchy rytmu, které přetrvávají, jsou způsobeny hlubokým zavedením katétru až do blízkosti pravé komory a častěji se vyskytují také u PICC. Prevencí závažnějších arytmií je monitorování EKG během zavádění katétru. (Černý, 2000, p. 47; Hamilton & Bodenham, 2009, p ) Pneumotorax Nejčastěji bývá komplikací kanylace v. subclavia. Jedná se o nahromadění vzduchu v pleurální dutině, které je způsobeno nabodnutím plíce jehlou, vodičem, dilatátorem nebo katétrem. Riziko pneumotoraxu stoupá u pacientů na umělé plicní ventilaci s PEEP, plicním emfyzémem a při zavádění CVK nezkušeným personálem, zejména při opakovaných pokusech o kanylaci. U ventilovaných pacientů může být tento stav nebezpečný, neboť důsledkem přetlaku v dýchacích cestách se může rozvinout tenzní pneumotorax. V tomto případě je nutná okamžitá punkce a drenáž hrudníku založená na pozitivním poslechovém nálezu. Rozvoj pneumotoraxu po kanylaci centrálního žilního řečiště může trvat i několik dní. (Černý, 2000, p. 46; Hamilton & Bodenham, 2009, p. 176; Zadák, 2008, p. 259) Perforace žíly Během zavádění CVK může být způsobena jehlou, vodičem nebo dilatátorem. V rámci pozdních komplikací je příčinou chemické nebo mechanické poškození stěny cévy naléhajícím katétrem. Tento stav je spojen s vysokou mortalitou. Při rozsáhlém krvácení dochází k nekontrolovatelnému krvácení do hrudníku nebo břicha. Odstranění CVK by mělo být v případě perforace cévy zváženo, protože může obturovat otvor a zpomalovat krvácení. (Hamilton & Bodenham, 2009, p. 185) Poranění okolních struktur Poškozeny mohou být prakticky všechny tkáně a struktury v okolí cévy. Příčinou bývá poranění jehlou nebo útlak hematomem. Nejčastěji jsou poškozeny lymfatické cévy nebo nervy. Punkce lymfatických cév je většinou asymptomatická, v případě velkého úniku lymfy do pleurálního prostoru vzniká chylotorax. K poranění nervů dochází zejména při kanylaci podklíčkové žíly nebo v. jugularis interna, nejčastěji jsou poškozeny n. recurrens, n. phrenicus, n. vagus a plexus brachialis. Při poranění nervů 29
30 nebo podezření na něj je indikováno ultrazvukové vyšetření. Vzácně bývá poškozena také trachea nebo jícen. (Černý, 2000, p. 47; Hamilton & Bodenham, 2009, p ; Zadák, 2008, p. 260) Poranění ductus thoracicus K této komplikaci dochází při levostranné kanylaci žil. Častější je u pacientů se zvýšeným venózním tlakem (např. selhávání pravého srdce), jaterní cirhózou nebo portální hypertenzí. (Zadák, 2008, p. 259) 3.2 Pozdní komplikace Neúmyslné poškození a extrakce CVK K poškození CVK může dojít mj. během jeho ošetřování. Příčinou bývá poškození nůžkami během stříhání krytí, použití nevhodné dezinfekce vzhledem k materiálu katétru apod. Při nešetrné manipulaci vzniká také riziko nechtěného vyjmutí CVK, a to jak ze strany personálu, tak samotného pacienta. Proto je nutné zvláště u dlouhodobých CVK poučit nemocného o správném zacházení s CVK. (Schulmeister, 2010, p ) Extravazace tekutiny Únik izotonické tekutiny většinou nevede k žádným závažnějším důsledkům, ale většina látek podávaných přes CVK je hypertonických a dráždí žilní stěnu. Při jejich úniku mimo cévu dochází k těžkým flebitidám, povrchovému poškození končetin nebo k nekrózám. Proto je důležitá správná poloha katétru v žíle. U implantovaných portů, které jsou uloženy blízko povrchu kůže, může docházet k erozím. (Černý, 2000, p. 47; Hamilton & Bodenham, 2009, p. 201; Schulmeister, 2010 p. 136) Poškození kůže Příčinou podráždění a poškození kůže mohou být dezinfekční přípravky či používané krytí, zejména u pacientů s citlivou kůží. Proto je nutné místo vpichu pravidelně sledovat. (Schulmeister, 2010 p. 136) Pinch-off syndrom Jedná se o kompresi CVK mezi klavikulou a prvním žebrem u katétrů zavedených cestou v. subclavia. Dochází k němu spíše u dlouhodobých CVK. Projevuje se 30
31 nemožností aspirovat z katétru krev a odporem při aplikaci infuzí. Postupně může způsobit mechanickou obstrukci katétru, jeho oslabení a následnou embolizaci úlomku. (Herman, Musil a kol., 2011, p. 123; Schulmeister, 2010, p. 138) Trombóza Zavedený CVK může vést k poškození cévní stěny a přirozenou reakcí je tvorba trombu. Riziko se zvyšuje u diabetiků, pacientů s nádorovým onemocněním, trombofílií, u těhotných, imobilních, hemodialyzovaných pacientů nebo po operačním zákroku. Výskyt trombózy je poměrně častým jevem, který většinou probíhá bez příznaků. Trombus se může tvořit buď kolem katétru, nebo adherovat ke stěně cévy. V některých případech se kombinuje s infekcí CVK a vzniká tzv. infekční trombus. Riziko trombózy lze snížit výběrem vhodného materiálu katétru a správným umístěním špičky katétru do místa s laminárním prouděním bez naléhání na stěnu žíly, aby se katétr mohl volně vznášet. Ke vzniku trombu přispívá také únik parenterální výživy kanálem po vpichu kolem CVK. (Hamilton & Bodenham, 2009, p ; Herman, Musil a kol., 2011, p. 122; Zadák, 2008, p. 260) Okluze katétru Příčinou může být trombus, tuková nebo fibrinová sraženina. Jedná se o častou komplikaci, zejména u tenkých CVK, implantovaných portů a dlouhodobých katétrů určených k parenterální výživě. Zprůchodnění katétru u trombotických okluzí spočívá v aplikaci urokinázy a heparinu, u netrombotických uzávěrů je možno podat HCl, NaOH nebo naplnit katétr na několik hodin etanolem. CVK by neměl být nikdy zprůchodňován vyvíjením tlaku stříkačkou. (Zadák, 2008, p. 261) Embolizace katétru Viz kapitola Infekční komplikace Této problematice je podrobněji věnována následující kapitola. 31
32 4 KATÉTROVÉ INFEKCE Infekční komplikace související s intravaskulárními katétry tvoří rozsáhlou problematiku. Převážná většina infekcí krevního řečiště u pacientů je zapříčiněna přítomností CVK. Intravaskulární infekce patří mezi nejčastější nozokomiální nákazy na pracovištích intenzivní a resuscitační péče. Jejich výskyt vede ke zvýšení nákladů, doby hospitalizace, ale také morbidity a mortality pacientů. (Maďar a kol., 2006, p. 78; Ševčík et al., 2003, p. 114) 4.1 Dělení a terminologie katétrových infekcí Infekce související s CVK lze rozdělit na lokální a systémové. Lokální infekce postihují místo vpichu nebo podkožní tunel u tunelizovaných CVK, může se vyskytovat celulitida nebo tromboflebitida. Z příznaků může být přítomno zarudnutí, hnisavý exsudát nebo otok. Takovéto infekce by měly být včas odhaleny při pravidelném kontrolování místa vpichu sestrou. Systémové infekce se obvykle projevují horečkou bez zjevné příčiny. Bývá pozitivní hemokultura, která má být v ideálním případě odebrána z centrálního katétru a z periferní krve. (Hamilton & Bodenham, 2009, p. 207) V rámci katétrových infekcí se rozlišují dva základní pojmy, a to CLABSI a CRBSI. CLABSI (central line-associated bloodstream infection) je definována jako laboratorně potvrzená primární infekce krevního řečiště, která vzniká u pacienta s CVK zavedeným minimálně 48 hodin před rozvojem infekce, po vyloučení příčiny infekce z jiné části organismu. Míra CLABSI je vyjádřena jako počet infekcí na 1000 dní při zavedeném CVK. (Miller & Maragakis, 2012, p. 413; O'Grady et al., 2011, p. 167) CRBSI (catheter-related bloodstream infection) vyžaduje specifická laboratorní vyšetření, která podrobně identifikují katétr jako zdroj infekce (např. kultivace špičky katétru). (Miller & Maragakis, 2012, p. 413) 32
33 V praxi je více používán termín CLABSI, nicméně může vést k nadhodnocení skutečné míry výskytu infekcí souvisejících s CVK. Některé katétrové infekce jsou totiž sekundárně způsobeny jinými stavy (např. pankreatitida), které nemusí být rozpoznány. (O'Grady et al., 2011, p. 167) 4.2 Patogeneze a etiologie katétrových infekcí Existuje několik možných způsobů vzniku katétrové infekce: 1. extraluminálně- jedná se o nejčastější způsob u krátkodobých CVK, mikroorganismy migrují z povrchu kůže přes místo vpichu po povrchu katétru a vytváří na jeho špičce kolonizace. K takto vzniklé infekci může přispět nedostatečná nebo nevhodně zvolená dezinfekce místa vpichu při zavádění CVK, krátká doba působení přípravku nebo traumatizace kůže při holení. 2. intraluminálně- k migraci patogenů dochází uvnitř lumen katétru, příčinou je předchozí kontaminace rozbočovače katétru, konektorů apod. Takto vznikají infekce převážně u dlouhodobých CVK. 3. hematogenně- je méně častou příčinou infekce 4. kontaminací léků a roztoků- jedná se rovněž o poměrně vzácnou cestu vzniku infekce, příčinou je kontaminace infuzních roztoků nebo léků při jejich výrobě nebo přípravě před aplikací 5. zavlečením mikroorganismů během zavádění CVK- tento způsob vzniku infekce je obdobný jako extraluminální, patogen je zavlečen na distální část CVK během jeho zavádění (Hamilton & Bodenham, 2009, p. 207; Miller & Maragakis, 2012, p ; O'Grady et al., 2011, p. 168) Pokud mikroorganismy získají přístup k povrchu katétru, začne se tvořit biofilm složený z polysacharidů, tzv. glykokalyx. Jeho funkcí je umožnit bakteriím uchytit se na površích a zajistit jim ochranu. (Hamilton & Bodenham, 2009, p. 209) Nejčastějšími původci katétrových infekcí jsou dle CDC (Center for Disease Control and Prevention) koaguláza-negativní stafylokoky (Staphylococcus epidermidis), enterokoky, Staphylococcus aureus a kandidy. Většina těchto mikroorganismů je 33
34 součástí pacientovy kožní mikroflóry. Na JIP pak stoupá výskyt infekcí vyvolaných rezistentními kmeny, zejména Methicilin-rezistentní Staphylococcus aureus (MRSA). Z gramnegativních bakterií jsou častými původci E. coli, enterobakterie, Pseudomonas aeruginosa nebo Klebsiella pneumoniae (Hamilton & Bodenham, 2009, p. 209; O'Grady et al., 2011, p ). Maďar a kol. (2006, p. 76) uvádí, že gramnegativní bakterie jsou spojeny s častějším vznikem sepse a vyšší mortalitou pacientů. Zdrojem těchto bakterií mohou být ruce personálu při nedostatečné hygieně rukou, kontaminované léky, infuzní roztoky apod. Roli ve vzniku infekce hrají také vlastnosti mikroorganismů, a to především jejich schopnost adheze k různým povrchům. Ta je u jednotlivých druhů mikrobů odlišná. Některé druhy také produkují substance, které jim zajišťují ochranu před pohlcováním leukocyty a zvyšují jejich rezistenci vůči antibiotikům. (Maďar a kol., 2006, p. 74) 4.3 Rizikové faktory katétrových infekcí Vznik infekce související s CVK lze do jisté míry ovlivnit znalostí a následnou eliminací rizikových faktorů. Mezi ně patří: věk pacienta- riziko infekce je vyšší u dětí pohlaví- vyšší riziko infekce bylo zaznamenáno u mužů základní a přidružená onemocnění- imunodeficity, hematologická, kardiovaskulární a gastrointestinální onemocnění dlouhodobá hospitalizace před zavedením CVK materiál katétru- polyuretanové a silikonové CVK mají vyšší odolnost vůči adherenci mikroorganismů nerovnost povrchu CVK- usnadňuje adherenci mikrobů přítomnost více katétrů vícecestné CVK parenterální výživa- roztoky parenterální výživy vytváří pro některé mikroorganismy vhodné prostředí k růstu; zjištěna byla např. vyšší incidence mykotických infekcí zavedení CVK do v. femoralis nebo v. jugularis int. 34
35 mikrobiální kolonizace v místě vpichu nedostatečný aseptický přístup při zavádění CVK zavádění CVK v urgentních situacích doba ponechání CVK kolonizace tracheostomie (Hamilton & Bodenham, 2009, p. 209; Maďar a kol., 2006, p ; The Joint Commission, 2012, p. 4) 4.4 Prevence katétrové infekce Vzniku katétrové infekce je nutno předcházet již od samotného rozhodnutí o zavedení CVK. Základním kritériem je, aby se na zavádění a péči o katétr podílel pouze školený a zkušený personál. Důležité je pravidelné seznamování zdravotníků s nejnovějšími poznatky praxe založené na důkazech. (The Joint Commission, 2012, p ) Na prevenci infekce se kromě sester podílí značnou mírou také lékař, a to zejména zvážením rizik a přínosu CVK pro pacienta před jeho zavedením, výběrem vhodného místa vpichu a dodržením aseptického přístupu během inserce. Kromě toho je při výběru místa vpichu nutno zvážit i ostatní faktory, které mohou ovlivnit vznik infekce, jako jsou např. otevřené rány v okolí, tracheostomie, popáleniny či infekce kůže. Důležitý je i výběr vhodného typu CVK, a to dle předpokládané doby ponechání katétru, přítomnosti rizikových faktorů pro vznik infekce apod. Pokud je to možné, měl by být preferován katétr s minimálním počtem lumen. Guidelines pro prevenci infekcí spojených s intravaskulárními katétry doporučují použití katétrů impregnovaných antibiotiky nebo antiseptiky u pacientů, kteří mají CVK zavedený déle než 5 dní a míra infekce u nich neklesá i přes dodržování strategie pro prevenci infekce. Tato strategie zahrnuje mj. školení personálu, který se podílí na péči o CVK, používání chlorhexidinu s koncentrací nad 0,5 % pro dezinfekci kůže před zavedením katétru a dodržování maximálních bariérových opatření. (O'Grady et al., 2011, p. 165) ASA (American Society of Anesthesiologists) doporučuje použití katétrů impregnovaných antibiotiky nebo kombinací chlorhexidinu a sulfadiazinu stříbrného u pacientů s rizikem infekce a dále dle předpokládané doby použití a finančních nákladů. Upozorňuje však, že použití katétrů potažených antibiotiky nenahrazuje další 35
36 opatření v rámci prevence infekce. (ASA, 2012, p. 543) Kapounová (2007, p. 95) uvádí, že při použití impregnovaných katétrů se riziko infekce začíná zvyšovat až den po zavedení. Výsledky studie srovnávající výskyt infekce při použití standardního CVK v porovnání s CVK impregnovaným chlorhexidin glukonátem a Oligon katétrem (impregnace stříbrem) neukázaly při krátkodobém zavedení CVK (cca 7 dní) významný rozdíl v incidenci infekce či kolonizace. (Arvaniti et al., 2012, p. 427) Riziko infekce se zvyšuje také s počtem pokusů o kanylaci centrálního řečiště. K předcházení neúspěšných pokusů je nutné, aby CVK zaváděl zkušený lékař a je-li to možné, je vhodné během inserce použít ultrazvukovou kontrolu. (O'Grady et al., 2011, p. 164) Zavádění CVK, stejně jako následná péče, musí probíhat za maximálně aseptických podmínek. Před zavedením katétru a před každým následným přístupem k němu je nezbytná důsledná hygiena rukou personálu a používání ochranných pomůcek. Právě hygiena rukou je považována za jedno z klíčových opatření v předcházení katétrové infekce. (The Joint Commission, 2012, p. 42) Během zavádění CVK používá lékař sterilní plášť, ústenku, čepici a sterilní rukavice. Okolí místa vpichu je sterilně zarouškováno, nejnovější guidelines pak doporučují rouškování celého těla pacienta. Pro dezinfekci kůže jsou doporučeny přípravky obsahující chlorhexidin o minimální koncentraci 0,5 % s alkoholem, případně 70% alkoholové dezinfekce či jodové přípravky. Dezinfekční prostředek musí schnout po dobu určenou výrobcem. (ASA, 2012, p. 542; O'Grady et al., 2011, p. 164) K prevenci infekce není běžně u pacientů bez významné imunosuprese doporučována systémová antibiotická profylaxe. Výhodná ale může být u pacientů s nádorovým onemocněním, imunodeficitem či u rizikových novorozenců. (ASA, 2012, p. 542) Všechna tato opatření spadají převážně do úlohy lékaře za asistence sestry. Následná péče o CVK, a tudíž i prevence infekce, je ovšem kompetencí sestry. Veškeré ošetřovatelské úkony spojené s CVK do jisté míry ovlivňují výskyt katétrové infekce u pacienta. Ošetřovatelská péče je podrobně popsána v kapitole 5. 36
37 4.5 Postup při podezření na katétrovou sepsi Podezření na katétrovou sepsi u pacienta s CVK by vždy měla vzbudit přítomnost horečky a třesavky bez jiné zjevné příčiny infekce. Mohou, ale nemusí, se současně vyskytovat i lokální známky infekce místa vpichu. Sestra zajistí odběry krevních vzorků na hemokultury, a to z periferní krve i z CVK. V případě, že není možné získat vzorek krve z periferní žíly, zajistí sestra odběr minimálně dvou krevních vzorků z různých lumen CVK. Odběr musí být proveden před zahájením antibiotické léčby. Periferní krev je vhodné odebírat z více míst, aby se předešlo falešnému výsledku. Optimální je odběr 3-4 krevních vzorků získaných během prvních 24 hodin od podezření na sepsi a další po hodinách od zahájení léčby. Před samotným krevním odběrem musí sestra velmi důkladně dezinfikovat místo vpichu, aby nedošlo k ovlivnění výsledků kontaminací mikrobiální flórou z povrchu kůže. Obvyklý objem krve u dospělých činí 20 ml, který se po 10 ml rozdělí do aerobní a anaerobní lahve. Anaerobní lahev se plní jako první. (Halm et al., 2011, p ; Mermel et al., 2009, p. 2) Dále sestra provede také stěr z místa vpichu CVK a z konusu napojeného na infuzní linku a odešle ke kultivaci. V případě pozitivní hemokultury či záchytu infekce v místě vpichu je nutné CVK odstranit. (Hamilton & Bodenham, 2009, p. 190; Kapounová, 2007, p. 95; Zadák a kol., 2007, p. 57) Nedoporučuje se odstraňovat CVK pouze na základě výskytu izolované horečky; při průkazu jiné příčiny horečky nebo při neinfekčním původu by mělo být rozhodnutí o odstranění katétru pečlivě zváženo. (O'Grady et al., 2011, p. 166) Po odstranění katétru se jeho špička sterilně odstřihne a odešle ke kultivaci. U kriticky nemocných musí být před vyjmutím CVK zajištěn dostatečný počet periferních žilních vstupů, případně se intravenózně aplikují antibiotika a po 30 minutách lze zavést nový CVK. V ostatních případech je doporučeno zavádět nový katétr s odstupem hodin až dní pro prevenci jeho kolonizace. (Kapounová, 2007, p. 95; Mermel et al., 2009, p. 1) 37
38 5 OŠETŘOVATELSKÁ PÉČE O CENTRÁLNÍ VENÓZNÍ KATÉTR Úkolem všeobecné sestry je asistovat lékaři při zavádění CVK a následně zajistit ošetřovatelskou péči o katétr. Dle Vyhlášky č. 55/2011 Sb. o činnostech zdravotnických pracovníků a jiných odborných pracovníků má k hodnocení a ošetřování CVK kompetence všeobecná sestra a porodní asistentka u ženy v těhotenství, při porodu, v šestinedělí nebo s gynekologickým onemocněním a dále pod odborným dohledem při poskytování vysoce specializované péče. (p. 484, 486, 509) Důslednou ošetřovatelskou péčí o katétr může sestra zabránit vzniku komplikací, a s tím souvisejícím prodloužením hospitalizace, vyššími náklady a vyšší úmrtností pacientů. 5.1 Péče bezprostředně po zavedení katétru Vzhledem k možným komplikacím, způsobených nejen samotným zavedením CVK, ale také lokální anestezií, musí být pacient bezprostředně po výkonu monitorován. Standardně je monitorován krevní tlak, pulz, pulzní oxymetrie a dechová frekvence. Dále sestra kontroluje místo vpichu a případné prosakování krytí. Jak již bylo zmíněno, po inserci CVK následuje rentgenové ověření polohy katétru. (Hamilton & Bodenham, 2009, p. 222) 5.2 Převazy a kontrola místa vpichu Převazy CVK musí probíhat za aseptických podmínek s použitím ochranných pomůcek. Po odstranění původního krytí si sestra vymění rukavice, dezinfikuje kůži přípravkem obsahujícím chlorhexidin (příp. alkoholem nebo jodovým přípravkem) a očistí místo vpichu i povrch katétru sterilní štětičkou směrem od středu ven. Tento postup se opakuje většinou třikrát. Odstraněna musí být i zaschlá krev. Dezinfekční 38
39 přípravek musí být kompatibilní s materiálem katétru. Na místo vpichu se nedoporučuje aplikovat lokální antibiotické masti, s výjimkou dialyzačních kanyl. (Kapounová, 2007, p. 76; Lippincott, 2007, p. 123; Macklin, 2010, p ; O'Grady et al., 2011, p. 165; Zadák, 2008, p. 252) K překrytí místa vpichu mohou být použita gázová nebo transparentní semipermeabilní krytí. Běžně je upřednostňováno transparentní krytí, které umožňuje lepší kontrolu místa vpichu, a tím prodlužuje i interval mezi jeho výměnami, chrání před pronikáním vlhkosti zvenčí a je pohodlnější. Tento typ krytí může být ponechán až po dobu 7 dní. Gázová krytí jsou preferována u pacientů, kteří se potí, při krvácení či mokvání místa vpichu. Jejich výměna se provádí každé 2 dny. Obecně platí, že převaz se provádí také v případě, je-li krytí znečištěné, uvolněné či vlhké. Kromě klasického krytí existuje také varianta s impregnací chlorhexidinem. Krytí má být dle zvyklosti oddělení označeno datem, podpisem sestry, případně dalšími údaji. V případě tunelizovaných katétrů je možno ponechat místo vpichu po 21 dnech od zavedení bez krytí. (ASA, 2012, p. 543; Hamilton & Bodenham, 2009, p. 225; Macklin, 2010, p ; O'Grady et al., 2011, p ) Místo vpichu musí sestra pravidelně kontrolovat a hodnotit pohledem nebo pohmatem přes krytí a dále vždy při výměně krytí. Při výskytu horečky nejasné etiologie, bolestivosti místa vpichu nebo při známkách infekce má být krytí odstraněno a místo vpichu důkladně vyšetřeno. (O'Grady et al., 2011, p. 165) 5.3 Výměna infuzních linek Infuzní linka zahrnuje soubor infuzních setů, trojcestných kohoutů, spojovacích hadiček, infuzních ramp a dalších komponent, které slouží k aplikaci infuzí. Výměnu infuzní linky má zajišťovat pouze kvalifikovaná sestra za použití sterilního stolku a ochranných pomůcek, ke kterým patří sterilní plášť a rukavice, ústenka a čepice. (Kapounová, 2007, p. 77) Výměna infuzních linek určených k aplikaci infuzních roztoků je doporučována s frekvencí minimálně 96 hodin, maximálně však jednou za 7 dní. Týdenní interval výměny je možno dodržet v případě, že je použit impregnovaný CVK a není-li přes 39
40 infuzní linku podávána parenterální výživa nebo krev. Linky určené k aplikaci tukových emulzí (včetně systémů all in one), transfuzních přípravků a krevních derivátů mají být měněny do 24 hodin od zahájení aplikace. Linky používané k aplikaci propofolu se mění každých 6-12 hodin dle doporučení výrobce. Výměna infuzní linky se provádí také vždy při zavádění nového CVK. (Kapounová, 2007, p. 77; O'Grady et al., 2011, p. 180) Před napojením nové infuzní linky musí být na sterilní roušce pečlivě dezinfikovány všechny výstupy CVK. Jsou-li používány bakteriální filtry, musí být umístěny co nejblíže k pacientovi a nesmí se přes ně aplikovat transfuze, plazma, tuky a furosemid. Jejich výměna se provádí dle doporučení výrobce. Vstupy katétru je před napojením nové linky nutno propláchnout FR 1/1, případně lékem z dávkovače, aby se odstranil vzduch. (Kapounová, 2007, p ) K prodloužení intervalu výměny infuzní linky je možno použít tzv. bezjehlové adaptéry (např. Posiflow). Vstup do infuzního systému je umožněn zasunutím konusu injekční stříkačky. Některé typy bezjehlových adaptérů zajišťují po vyjmutí stříkačky samovolný proplach infuzního vstupu. Jejich výměna se provádí současně s výměnou infuzní linky, obecně se nedoporučuje interval výměny kratší než 72 hodin. Vždy je třeba se řídit pokyny výrobce. (Kapounová, 2007, p. 77; O'Grady et al., 2011, p. 167) 5.4 Proplachování katétru Pro udržení průchodnosti CVK, kterou negativně ovlivňuje ulpívání fibrinu a lékových reziduí na vnitřním povrchu katétru, je třeba jeho jednotlivé vstupy pravidelně proplachovat. Přítomnost fibrinu a zbytků léků také usnadňuje adherenci mikroorganismů a zvyšuje riziko infekce. (Macklin, 2010, p. 116; Sona et al., 2012, p. 12) K proplachům CVK se nejčastěji používá čistý FR 1/1 nebo FR 1/1 s heparinem. Není zcela jednoznačné, která z těchto dvou metod proplachování je efektivnější. Byla provedena řada studií porovnávajících účinnost FR 1/1 a heparinového roztoku a většina z nich neprokázala, že by byl heparinový roztok účinnější pro udržení průchodnosti CVK než čistý FR 1/1. (Kannan, 2008; Macklin, 2010; Mitchell et al., 2009; Schallom et al., 2012; Sona et al., 2012, p. 18) Heparinový proplach by ale měl 40
41 být používán u dialyzačních kanyl, tunelizovaných katétrů a PICC bez chlopně. Stejně tak jej vyžadují implantované porty. (Hamilton & Bodenham, 2009, p ; Weinstein & Plumer, 2007, p. 314) Během proplachování lumen CVK musí být roztok aplikován plynule bez vyvíjení síly k překonání případného odporu. Doporučený interval mezi jednotlivými proplachy je uváděn od 8 hodin až po týden dle typu katétru. Implantovaný port se proplachuje po každém použití nebo jednou měsíčně, pokud není používán. Množství roztoku určeného k proplachu se řídí zvyklostmi oddělení, obvykle se pohybuje kolem 10 ml. Uvádí se, že optimální množství je dvojnásobek objemu katétru a přídatných komponent. Dále se CVK proplachuje FR 1/1 před a po aplikaci léků, jsou-li tyto léky inkompatibilní s roztokem podávaným pacientovi a mezi podáním jednotlivých léků. Doporučená koncentrace pro heparinový roztok je j. heparinu v 1 ml. (Hamilton & Bodenham, 2009, p. 232; Lippincott, 2007, p. 121; Macklin, 2010, p. 116; Weinstein & Plumer, 2007, p. 314) Pokud sestra při proplachování katétru narazí na odpor, nesmí jej nikdy silou překonávat, protože může dojít k poškození CVK, zejména silikonových, nebo k uvolnění případné sraženiny do oběhu. V tomto případě je nutno proplach přerušit, upravit polohu pacienta, je-li to možné vyzvat jej k zakašlání a hlubokému nádechu a postup opakovat. (Macklin, 2010, p. 116) Pokud je katétr nadále neprůchodný, je třeba zjistit příčinu a situaci řešit. Neprůchodný katétr může být zdrojem infekce či příčinou trombózy. Pro řešení této komplikace se nejčastěji používají malé dávky trombolytik (např. altepláza). Aplikují se do lumen katétru tak, aby ho vyplnily, a ponechají se v něm 1-2 hodiny. U zcela neprůchodných katétrů je možné aplikovat trombolytikum do katétru pomocí trojcestného kohoutu a dvou stříkaček. Jedna stříkačka je prázdná, druhá obsahuje trombolytikum, Obě se napojí na trojcestný kohout připojený ke katétru. Nejprve se kohout otočí tak, aby byl otevřen mezi katétrem a prázdnou stříkačkou. Tahem za píst stříkačky je v katétru vytvořen podtlak, který vede k nasávání trombolytika při otočení kohoutu směrem ke druhé stříkačce. (Hamilton & Bodenham, 2009, p. 229) Zadák (2008, p. 261) uvádí, že u netrombotických uzávěrů lze podat HCl, NaOH nebo katétr na několik hodin naplnit 70% etanolem. 41
42 5.5 Aplikace léků a roztoků I pro přípravu a aplikaci infuzních roztoků, léků a transfuzních přípravků platí zásada přísně aseptického postupu. Již během přípravy a ředění ordinovaných léků musí sestra zabránit jejich kontaminaci. Každý infuzní roztok má být označen identifikačními údaji pacienta, složením roztoku, datem a časem aplikace. Léky by se měly ředit nebo aplikovat do infuze bezprostředně před podáním. (Kapounová, 2007, p. 78) Před každou manipulací s CVK by měla sestra provést hygienu rukou a použít ochranné rukavice. Před i po rozpojení infuzní linky musí být vstupy katétru důkladně dezinfikovány s dodržením doby působení přípravku. Všechny vstupy, které nejsou používány, mají být sterilně kryty. Léky se aplikují do proximálního lumen, případně do mediálního, pokud není současně podávána parenterální výživa. Transfuzní přípravky a viskózní roztoky se aplikují do distálního či proximálního lumen, pro parenterální výživu je určen vstup mediální. Aplikace do CVK má probíhat v pořadí léky, elektrolyty, tukové emulze. (Josephson, 2004, p. 299; Kapounová, 2007, p. 78; O'Connell et al., 2009, p. 1036; O'Grady et al., 2011, p. 164; Zadák, 2008, p. 252) 5.6 Odběry krve Mezi indikace k zavedení CVK patří i opakované odběry krevních vzorků. I při tomto výkonu je důležité dodržování aseptického postupu, včetně hygieny rukou. Před vlastním odběrem krve je nutné zastavit podávání infuzí a odtáhnout z CVK malé množství krve, která se odstraní a není použita pro vyšetření. Důvodem je možné zkreslení výsledků způsobené přítomností léků, infuzních roztoků apod. (Frey, 2003, p. 286, 292) Macklin (2010, p. 118) uvádí, že minimální množství odtažené krve by mělo být 1,5x větší než objem katétru a přídatných komponent. Frey (2003, p. 291) doporučuje odtažení alespoň trojnásobku objemu katétru. Výjimku představuje odběr krve na hemokultury, kdy se předem žádná krev neodtahuje. (Hamilton & Bodenham, 2009, p. 230) Při podezření na infekci související s CVK je vhodné odebrat vzorek krve nejen ze samotného katétru, ale i z periferní žilní krve. (Macklin, 2010, p. 119). Další možností, jak zabránit zkreslení výsledků krevních odběrů, je aplikace 10 ml 42
43 FR 1/1 do CVK, následné odtažení 10 ml krve, které se zlikvidují, a poté odebrání vlastního vzorku. Po provedení odběru je nutné lumen katétru propláchnout. (Mendez, 2012, p. 250) Z literatury jednoznačně nevyplývá, který lumen by měl být pro krevní odběry z CVK upřednostňován. Frey (2003, p. 292) doporučuje u vícecestných katétrů použití co největšího lumen, což je obvykle distální, Weinstein & Plumer (2007, p. 69), Josephson (2004, p. 299) a Phillips (2010, p. 472) upřednostňují proximální vstup, protože zde je menší riziko kontaminace podávanými roztoky a léky, které jsou aplikovány do distálnějších lumen a odplavovány krevním proudem pryč. O'Connell et al. (2009, p. 1036) naopak uvádí, že krev má být odebírána z toho vstupu, který není používán k aplikaci roztoků. Krev z CVK lze odebírat injekční stříkačkou nebo přímo do zkumavek. Vhodnější je odběr stříkačkou a následné naplnění zkumavek. Tak lze regulovat podtlak vyvíjený na katétr. Nadměrným podtlakem ve zkumavkách může dojít k poškození žilní stěny nebo ovlivnění laboratorních výsledků. Čím menší stříkačka je pro odběr použita, tím menší podtlak vzniká. Rychlá aspirace krve může vést k hemolýze a ovlivnění hodnot kalia, natria, magnézia, glukózy, bilirubinu, kreatininu a amoniaku. Sestra musí při odběru dodržovat požadované množství krve v jednotlivých zkumavkách. Nesprávný objem krve rovněž ovlivňuje výsledky testů. (Macklin, 2010, p. 118) 5.7 Měření centrálního žilního tlaku CVP je tlak, který je vyvíjený na stěnu v. cava superior během žilního návratu a odráží tlak v pravé srdeční síni. Jedná se o ukazatel náplně cévního řečiště a funkce pravé komory. Fyziologická hodnota CVP se pohybuje mezi 0-8 mmhg nebo 3-11 cmh 2 O, dle způsobu měření. Příčinou zvýšení hodnot může být hypervolemie, centralizace oběhu při hypovolemii, selhávání pravé komory nebo plicní embolie. CVP bývá vyšší také u pacientů na umělé plicní ventilaci. Nízké hodnoty se pak vyskytují při hypovolemii či zvýšeném srdečním výdeji při hyperkinetické cirkulaci. Měření CVP lze provádět dvěma způsoby, a to intermitentně pomocí vodního sloupce (manometru) 43
44 či kontinuálně přes tlakový převodník. (Černý, 2000, p ; Zadák a kol., 2007, p. 59) Intermitentní měření Před měřením CVP je nutné nejprve vyměřit nulový (referenční) bod, který se nachází v úrovni pravé síně. Tomu odpovídá 4. mezižebří ve střední čáře axilární. Do této úrovně je umístěna nulová hodnota manometru. Vyměřený referenční bod je vhodné označit, aby byla všechna následující měření prováděna stejně. Při měření leží pacient na zádech narovno bez polštáře. V případě, že není schopen tuto polohu tolerovat, může být uložen do semi-fowlerovy polohy a tuto polohu je pak nutno dodržet při každém měření. Manometr se přes trojcestný kohout spojí s CVK a infuzí FR 1/1. Trojcestný kohout se otočí tak, aby byl uzavřen směrem k pacientovi, a manometr se naplní FR 1/1 z infuze. Poté se kohout uzavře směrem k infuzi a otevře k pacientovi. Tekutina v manometru postupně klesne a v závislosti na respiraci pacienta hodnota kolísá mezi dvěma hodnotami. Hodnota CVP se odečítá na konci exspiria. Po změření CVP sestra upraví polohu pacienta, která je pro něj pohodlná nebo ordinována lékařem. (Černý, 2000, p. 45; Lippincott, 2009, p ) Kontinuální měření Měření se provádí pomocí tlakového převodníku přes monitor vitálních funkcí. Pacient by měl ideálně zaujímat polohu na zádech a všechna měření se pak provádí ve stejné poloze. K měření se používá infuzní roztok se speciálním setem určeným pro měření CVP, který se napojí na CVK. Snímač na setu je umístěn do úrovně pravé síně, podobně jako při intermitentním měření. Systém je nutno zkalibrovat, a to tak, že se pomocí trojcestného kohoutu uzavře směrem k pacientovi a otevře do atmosféry. Na monitoru se stiskne příslušné tlačítko pro nulování, a jakmile se na něm objeví nula, systém je zkalibrován a může probíhat měření CVP. (Jevon & Ewens, 2012, p. 134; Lippincott, 2009, p. 453) K měření CVP se používá distální lumen katétru, protože je největší a nachází se nejblíže k srdci. (Josephson, 2004, p. 299) 44
45 6 ZNALOSTI SESTER O CENTRÁLNÍCH VENÓZNÍCH KATÉTRECH Pro termín znalost neexistuje v literatuře jednotná definice. Dle pedagogického slovníku je znalost soubor teoretických a praktických poznatků o sobě, o druhých a o světě, jež si člověk osvojil a jsou propojením objektivního poznání a subjektivní interpretace. Obsahem znalosti jsou pojmy, zákonitosti a jejich aplikace, formulované principy, metody řešení, postupy a také miskoncepce, tedy nesprávné, mylné interpretace. (Kolář a kol., 2012, p. 186) Znalosti jsou získávány procesem učení a přináší odpověď na otázku proč?, vědomosti pak představují informace s cílenou užitečností a vznikají aplikací informací a dat. Přináší odpověď na otázku jak? Znalostní řetězec je tvořen daty, informacemi, tedy zpracovanými daty, která mají pro člověka určitý význam, a znalostmi. (Truneček, 2004, p. 13) Dle Bloomovy taxonomie tvoří znalost, zapamatování si specifických informací, první kategorii cílů ve vzdělávání. Tato taxonomie je rozdělena do šesti kategorií cílů, které jsou uspořádány od nejméně náročných po nejnáročnější. Znalost je definována jako schopnost vybavit si různé pojmy, pracovní postupy či metody v situacích, které se podobají těm, ve kterých proběhlo původní učení. Na zapamatování specifických informací navazuje pochopení (porozumění), aplikace, analýza, syntéza a hodnotící posouzení. (Juřeníková, 2010, p. 30; Průcha a Veteška, 2012, p. 47; Skalková, 2007, p ) Hekelová (2012, p. 78) uvádí, že znalosti (teorie) a dovednosti (praxe) tvoří odbornost sester. Tyto dvě složky na sebe přirozeně navazují. Znalost, jako to, co člověk ví, a dovednost, to, co umí udělat, lze zahrnout pod pojem schopnosti. Znalosti či vědomosti tvoří základ senzomotorických dovedností. Zvláštním typem dovedností jsou pak návyky, tedy schopnosti, které jsou vykonávány spontánně. (Juřeníková, 2010, p. 41; Plamínek, 2010, p. 22) Na posouzení znalostí zdravotníků o problematice CVK byla zaměřena studie realizovaná v osmi aténských nemocnicích u celkem 246 sester a lékařů z JIP. Průzkum probíhal formou dotazníkového šetření na koronárních jednotkách, pracovištích respiračních chorob, obecné chirurgie, kardiochirurgie a traumatologie. 45
46 Dotazník, který byl rozdělen do tří částí, vycházel z guidelines oficiálních zdravotnických organizací a obsahoval otázky zaměřené na znalosti v oblasti prevence infekce související s CVK, dodržování postupů při zavádění CVK a při péči o něj. Průměrné procento správných odpovědí v první části dotazníku, tedy v otázkách zaměřených na prevenci infekce, činilo pouze 42,9 %. Na otázky v dalších částech dotazníku se odpovídalo podle i dodržování postupů souvisejících s CVK, a to vždy, často, zřídka nebo nikdy. Příkladem těchto otázek je provádění denní kontroly místa vpichu, používání přípravku s chlorhexidinem pro dezinfekci místa vpichu, proplachování lumen katétru po aplikaci tekutin nebo provádění hygieny rukou před přístupem k CVK. U většiny otázek respondenti odpověděli, že daný postup dodržují často nebo vždy. Překvapivě však u otázky týkající se dodržování hygieny rukou před přístupem k CVK odpovědělo pouze 66,2 % zdravotníků, že ji provádí často nebo vždy. Zajímavým zjištěním bylo, že vyšší úspěšnosti dosahovali respondenti ve věku nad 37 let a ti, kteří pracovali v soukromé nemocnici. Na základě celkového zhodnocení výsledků studie zdůrazňují autoři nutnost zvýšení teoretických znalostí a zlepšení postupů v péči o CVK u sester a lékařů pracujících na JIP. (Koutzavekiaris et al., 2011, p ) 46
47 EMPIRICKÁ ČÁST 7 CÍLE PRÁCE A HYPOTÉZY Cíl 1: Zjistit, jaké jsou rozdíly v teoretických znalostech sester z interních a chirurgických JIP v problematice CVK a ošetřovatelské péče o něj. 1H 0 : Předpokládám, že neexistuje statisticky významný rozdíl v souhrnu znalostí sester z interních a chirurgických JIP o problematice CVK a jeho ošetřování. 1H A : Předpokládám, že existuje statisticky významný rozdíl v souhrnu znalostí sester z interních a chirurgických JIP o problematice CVK a jeho ošetřování. Cíl 2: Zjistit rozdíly v teoretických znalostech sester z chirurgických a interních JIP týkajících se infekcí souvisejících s CVK. 2H 0 : Předpokládám, že neexistuje statisticky významný rozdíl v úrovni znalostí sester z interních a chirurgických JIP o infekčních komplikacích souvisejících s CVK a jejich prevenci. 2H A : Předpokládám, že existuje statisticky významný rozdíl v úrovni znalostí sester z interních a chirurgických JIP o infekčních komplikacích souvisejících s CVK a jejich prevenci. Cíl 3: Zjistit, zda existuje vztah mezi teoretickými znalostmi v problematice CVK u sester z interních a chirurgických JIP, délkou jejich praxe a vzděláním. 3H 0 : Předpokládám, že neexistuje statisticky významná závislost mezi délkou praxe sester pracujících na JIP a souhrnem znalostí o problematice CVK. 3H A : Předpokládám, že existuje statisticky významná závislost mezi délkou praxe sester pracujících na JIP a souhrnem znalostí o problematice CVK. 47
48 4H 0 : Předpokládám, že neexistuje statisticky významná závislost mezi dosaženým vzděláním sester pracujících na JIP a souhrnem znalostí o problematice CVK. 4H A : Předpokládám, že existuje statisticky významná závislost mezi dosaženým vzděláním sester pracujících na JIP a souhrnem znalostí o problematice CVK. Cíl 4: Vypracovat standardní ošetřovatelský postup pro péči o CVK dle aktuálních klinických poznatků. 48
49 8 METODIKA VÝZKUMU V této kapitole je popsána metodika a organizace výzkumného šetření, jehož cílem bylo porovnat znalosti sester z interních a chirurgických pracovišť intenzivní péče o problematice centrálních žilních katétrů. 8.1 Výzkumná metoda Pro získání informací potřebných ke zpracování diplomové práce byla zvolena kvantitativní metoda v podobě dotazníkového šetření. Výhodou této metody je anonymita, která může pozitivně ovlivnit ochotu vybraných pracovišť a respondentů k vyplnění dotazníku. Dále umožňuje získání dat od většího počtu respondentů v poměrně krátkém čase a zároveň získání dat z nemocnic ve více městech. Za nevýhodu dotazníkového šetření lze považovat možnost neobjektivních odpovědí, především na znalostní otázky, kdy si respondenti mohou dané informace dohledat z důvodu nepřítomnosti výzkumníka při vyplňování dotazníku. Dotazník (viz příloha č 1) obsahoval celkem 20 položek a byl rozdělen na položky demografické (položky č. 1-3), znalostní (položky č. 7-20) a doplňující údaje o CVK na pracovištích (položky č. 4-6). V úvodu dotazníku byli respondenti seznámeni s jeho účelem a s instrukcemi k vyplnění. Položky ke zjištění demografických údajů byly zařazeny na začátek dotazníku a zahrnovaly zjištění typu JIP, kde respondenti pracují, délku jejich praxe a dosažené vzdělání. Znalostní položky vycházely z guidelines pro prevenci infekcí souvisejících s intravaskulárními katétry z roku 2011, vydaných CDC (Center for Disease Control and Prevention), z odborné literatury a výsledků klinických studií. Položky byly zaměřené zejména na oblasti, které by dle mého názoru měly sestry pracující v intenzivní péči vědět z hlediska zajištění bezpečnosti pacienta s CVK a prevence komplikací. Každá správná odpověď byla hodnocena 1 bodem, nesprávná odpověď a odpověď nevím 0 body (viz příloha č. 2- Klíč správných odpovědí). Celkem mohli 49
50 respondenti ve znalostních položkách získat 14 bodů. Položky byly dále rozděleny podle cílů práce na položky vztahující se ke znalostem o problematice CVK a jeho ošetřování, za které mohli respondenti získat maximálně 9 bodů, a na položky vztahující se ke znalostem o infekčních komplikacích souvisejících s CVK a jejich prevenci, za které mohli získat maximálně 7 bodů. Některé položky dotazníku byly použity pro testování více hypotéz (položka č. 13 a č. 14). V doplňujících položkách o CVK na pracovištích bylo zjišťováno, jak často se respondenti na svém pracovišti setkávají s CVK, zda se pravidelně seznamují s doporučenými postupy pro péči o CVK a zda je na jejich pracovišti k dispozici standard, který vychází z nejnovějších doporučení. V dotazníku byly použity převážně položky uzavřené, jedna položka byla otevřená a jedna polouzavřená. Všechny položky měly pouze jednu správnou odpověď, s výjimkou položky zjišťující dosažené vzdělání respondentů. V úvodu dotazníky byly uvedeny instrukce k jeho vyplnění. K dosažení cíle č. 1 sloužily položky č. 1, č. 7 až 15 a položka č. 20. Pro dosažení cíle č. 2 byly použity položky č. 1, č. 13, č. 14 a č. 16 až 20. K cíli č. 3 se pak vztahovaly položky č. 2, č. 3 a č. 7 až Výzkumná populace Dotazník byl určen pro všeobecné sestry pracující na interních nebo chirurgických jednotkách intenzivní péče, což bylo jediným kritériem pro výběr respondentů. 8.3 Pilotní šetření Pro ověření srozumitelnosti a jednoznačnosti jednotlivých položek dotazníku byl v červnu 2013, před zahájením vlastního sběru dat, rozdán dotazník deseti sestrám pracujícím v intenzivní péči. Na základě jejich připomínek byly položky v dotazníku přeformulovány či doplněny. 50
51 8.4 Distribuce dotazníků Dotazníkové šetření probíhalo od července do října Celkem byly o povolení výzkumného šetření požádány 3 nemocnice v Brně a 2 v Olomouci, z nichž 3 byly fakultní (dále jen FN) a 2 vojenské (dále jen VN). S výjimkou VN Brno všechny reagovaly na oslovení a sběr dat umožnily. Výzkumné šetření probíhalo ve FN Brno, FN u sv. Anny v Brně, FN Olomouc a VN Olomouc. Jednotlivá pracoviště pro distribuci dotazníků byla vybrána na základě předpokladu, že se zde sestry často setkávají s pacienty s CVK. S výjimkou II. chirurgické kliniky FN U sv. Anny reagovala všechna oslovená pracoviště a sběru dat se zúčastnila. Přehled pracovišť, na kterých probíhalo výzkumné šetření, je uveden v Tabulce č. 1. Tabulka č. 1- Přehled pracovišť Pracoviště Počet distribuovaných dotazníků FN Brno Interní hematologická a onkologická klinika 13 Interní gastroenterologická klinika 13 Neurologická klinika 10 Interní kardiologická klinika 9 Klinika popálenin a rekonstrukční chirurgie 15 Chirurgická klinika 15 Klinika úrazové chirurgie 10 Neurochirurgická klinika 8 FN u sv. Anny I. neurologická klinika 12 I. interní kardioangiologická klinika 10 Neurochirurgická klinika 12 II. chirurgická klinika 10 FN Olomouc Neurologická klinika 32 Hemato-onkologická klinika 25 51
52 III. interní klinika- nefrologická, revmatologická 17 a endokrinologická II. interní klinika- gastro-enterologická 10 a hepatologická I. interní klinika- kardiologická 10 Oddělení intenzivní péče chirurgických oborů 15 Kardiochorurgická klinika 15 Neurochirurgická klinika 15 I. chirurgická klinika 10 Traumatologické oddělení 10 VN Olomouc Interní oddělení 8 Chirurgické oddělení 12 Po schválení výzkumného šetření byly dotazníky osobně předány vrchním či staničním sestrám jednotlivých pracovišť, které zajistily jejich distribuci. Tito vedoucí pracovníci zároveň obdrželi informace o cílech diplomové práce a byly jim předány instrukce k vyplnění dotazníků. 8.5 Metodika statistického zpracování dat Před zahájením výzkumného šetření byly stanoveny cíle práce a hypotézy. Výsledky odpovědí respondentů na jednotlivé položky dotazníku jsou vyjádřeny v tabulkách pomocí absolutních a relativních í. Ze všech navrácených dotazníků byly vyřazeny ty, které byly neúplné, ostatní dotazníky byly očíslovány a data statisticky zpracována pomocí programů Microsoft Office Excel 2007 a STATISTICA 12. Před zahájením testování jednotlivých hypotéz byly zformulovány statistické hypotézy, a to nulová, vyjadřující nulový rozdíl či vztah mezi sledovanými proměnnými, a alternativní hypotéza, popírající platnost nulové hypotézy. Před výběrem statistických testů byla zjišťována normalita dat pomocí Shapiro-Wilkova testu. Test ukázal, že data nejsou normálně rozložena, proto byly pro testování hypotéz 52
53 zvoleny neparametrické testy. (Budíková, Králová & Maroš, 2010, p. 134, ) Hypotézy 1H0 a 2H0 byly testovány pomocí Mann-Whitneyova U testu, hypotézy 3H0 a 4H0 byly testovány pomocí Kruskal-Wallisova testu. Byla stanovena hladina významnosti p 0,05. Pro hodnocení rozdílů mezi jednotlivými skupinami byl použit Kruskal Wallisův test, vícenásobné porovnání průměrného pořadí pro všechny skupiny. 53
54 9 ANALÝZA A INTERPRETACE VÝSLEDKŮ V této kapitole je prezentována deskriptivní analýza dat, která byla dále použita k testování hypotéz. Pro účely této diplomové práce bylo distribuováno celkem 314 dotazníků, z toho 147 na interní pracoviště intenzivní péče a 167 na chirurgická pracoviště intenzivní péče. Z celkového počtu 314 rozdaných dotazníků se jich vrátilo 280, což činí 89,17 %. Z těchto dotazníků muselo být dalších 26 vyřazeno, protože byly neúplné nebo nebyly vyplněny dle uvedených pokynů. K analýze dat bylo tedy použito celkem 254 dotazníků, z toho 130 pocházelo z JIP interního zaměření a 124 z JIP chirurgického zaměření. 9.1 Interpretace výsledků jednotlivých položek dotazníku V této podkapitole jsou formou tabulek uvedeny výsledky odpovědí respondentů na jednotlivé položky v dotazníku. Většina tabulek prezentuje výsledky pro obě testované skupiny respondentů, tedy sestry z interních JIP a sestry z chirurgických JIP, zvlášť Demografické údaje Položky č. 1 až 4 v dotazníku byly zaměřené na zjištění demografických údajů o respondentech. Výsledky jsou uvedeny v následujících tabulkách. 54
55 Tabulka č. 2- Typ JIP Zaměření JIP Absolutní Relativní (%) Interní ,18 Chirurgická ,82 Celkem Položka č. 1 v dotazníku zjišťovala typ pracoviště respondentů (viz Tabulka). Dotazník byl distribuován pouze na JIP, a to chirurgického a interního zaměření. Z celkového počtu 254 (100 %) respondentů jich 130 (51,18 %) pracuje na JIP interního typu a 124 (48,82 %) na JIP chirurgického typu. Tabulka č. 3- Délka praxe respondentů Interní JIP Chirurgická JIP Celkem Rel. Rel. Rel. Délka praxe Abs. Abs. Abs. (%) (%) (%) do 12 měsíců 7 5, , ,09 13 měsíců-5 let 28 21, , , let 39 30, , , let 16 12, , , let 22 16, , ,39 21 a více let 18 13, , ,20 Celkem Položka č. 2 zjišťovala délku praxe respondentů. Podle odpovědí respondentů byly výsledky kategorizovány do 6 skupin (viz Tabulka č. 3, Graf č. 1). U sester z interních JIP byla nejvíce zastoupena skupina s délkou praxe 6-10 let, a to 39 (30 %) z celkového počtu 130 (100 %) respondentů. Druhou nejpočetnější skupinu tvořily sestry s délkou praxe 13 měsíců až 5 let, a to 28 (21,54 %) sester. Celkem 22 (16,92 %) respondentů spadalo do kategorie délky praxe let. Délku praxe 21 a více let uvedlo 18 (13,58 %) sester, 16 (12,31 %) sester bylo zahrnuto do kategorie délka praxe let a délku praxe do 12 měsíců deklarovalo 7 (5,38 %) respondentů. 55
56 U sester z chirurgických pracovišť intenzivní péče byla nejvíce zastoupena kategorie délka praxe 13 měsíců-5 let a 6-10 let. Z celkového počtu 124 (100 %) sester spadalo do každé z těchto skupin 32 (25,81 %) respondentů. Skupinu sester s praxí let představovalo 24 (19,35 %) sester. Kategorie délka praxe 21 a více let byla zastoupena 13 (10,48 %) respondenty, kategorie délka praxe let pak zahrnovala 12 (9,68 %) sester. Stejně jako u sester z interních JIP, byla i v případě chirurgických pracovišť nejméně zastoupena kategorie délka praxe do 12 měsíců, a to celkovým počtem 11 (8,87 %) respondentů. Průměrná délka praxe všech respondentů činila 10,72 let (sm. odch. 7,81). Nejkratší doba praxe byla 1 měsíc, nejdelší 34 let. Průměrná délka praxe respondentů pracujících na interních JIP byla 11,68 let (sm. odch. 8,35). Průměrná délka praxe respondentů z chirurgických JIP byla 9,73 let (sm. odch. 7,11) Interní JIP Chirurgické JIP Celkem 10 0 do 12 měsíců 13 měsíců-5 let 6-10 let let let 21 a více let Graf č. 1- Délka praxe respondentů 56
57 Tabulka č. 4- Nejvyšší dosažené vzdělání Interní JIP Chirurgická JIP Celkem Rel. Rel. Rel. Vzdělání Abs. Abs. Abs. (%) (%) (%) Středoškolské 41 31, , ,59 Vyšší odborné 17 13, , ,92 Vysokoškolské 22 16, , ,69 Středoškolské + specializace 23 17, , ,57 Vyšší odborné + specializace 10 7,69 8 6, ,09 Vysokoškolské + specializace 17 13, , ,14 Celkem V položce č. 3 bylo zjišťováno nejvyšší dosažené vzdělání respondentů (viz Tabulka č. 4). Zde mohli dotazovaní označit více odpovědí. Na základě odpovědí respondentů byly pro statistické zpracování dat vytvořeny kategorie tak, že respondenti s bakalářským a magisterským vzděláním byli zahrnuti do jedné kategorie, tedy vysokoškolské vzdělání. Respondenti, kteří uvedli jako získanou specializaci ARIP i jiné specializační vzdělání, byli zahrnuti do jedné kategorie. Z celkového počtu 254 (100 %) respondentů uvedlo 59 (25,59 %) sester jako nejvyšší dosažené vzdělání středoškolské, 43 (16,93 %) dotazovaných uvedlo vyšší odborné vzdělání a vysokoškolské vzdělání uvedlo 50 (19,69 %) sester. Středoškolské vzdělání se specializací označilo 37 (14,57 %) respondentů, vyšší odborné vzdělání se specializací uvedlo 18 (7,09 %) dotazovaných sester a vysokoškolského vzdělání se specializací dosáhlo 41 (16,14 %). Vzdělání s jiným specializačním vzděláním než ARIP neuvedl žádný z respondentů. Jako získané specializační vzdělání uváděli respondenti kromě ARIP ošetřovatelskou péči v interních či chirurgických oborech. 57
58 Interní JIP Chirurgické JIP Celkem Graf č. 2- Dosažené vzdělání respondentů Údaje o centrálních žilních katétrech na pracovištích Položky č. 4-6 v dotazníku zjišťovaly doplňující informace k problematice znalostí sester o CVK, které mohly souviset s úrovní znalostí. Výsledky jsou zpracovány v následujících tabulkách. Tabulka č. 5- Frekvence výskytu CVK na oddělení Interní JIP Chirurgická JIP Celkem Setkávání se s Rel. Rel. Abs. Rel. Abs. Abs. CVK (%) (%) (%) Stále 81 62, , ,78 Často 43 33, , ,28 Zřídka 6 4,62 4 3, ,94 Vůbec 0 0,00 0 0,00 0 0,00 Celkem
Vstupy do žilního systému. Věra Šeděnková KARIM FNO
 Vstupy do žilního systému Věra Šeděnková KARIM FNO Témata přednášky Indikace a možnosti přístupů Přístupy do periferního žilního systému Přístupy do centrálního žilního systému Intraoseální přístup Základní
Vstupy do žilního systému Věra Šeděnková KARIM FNO Témata přednášky Indikace a možnosti přístupů Přístupy do periferního žilního systému Přístupy do centrálního žilního systému Intraoseální přístup Základní
Centrální žilní katetrizace
 Centrální žilní katetrizace Autor: Jana Kašparová, Školitel: MUDr. Vladislav Kutěj Využití centrální žilní katetrizace Katetrizace centrální žíly je v podmínkách intenzivní či resuscitační péče často používanou
Centrální žilní katetrizace Autor: Jana Kašparová, Školitel: MUDr. Vladislav Kutěj Využití centrální žilní katetrizace Katetrizace centrální žíly je v podmínkách intenzivní či resuscitační péče často používanou
Zajištění arteriálního řečiště
 Zajištění arteriálního řečiště Arteriální katetr Používá se jako vstup do tepenného řečiště pacienta, nejčastěji přes: arteria radialis, arteria femoralis arteria dorsalis pedis. A. radialis A. femoralis
Zajištění arteriálního řečiště Arteriální katetr Používá se jako vstup do tepenného řečiště pacienta, nejčastěji přes: arteria radialis, arteria femoralis arteria dorsalis pedis. A. radialis A. femoralis
ARO. Nemocnice Havlíčkův Brod
 ARO Nemocnice Havlíčkův Brod Dělení žilních vstupů Podle předpokládané doby zavedení: Krátkodobé periferní žilní kanyla - 72-96 hodin centrální žilní katetr - 1-3 týdny Střednědobé midline - 1-3 měsíce
ARO Nemocnice Havlíčkův Brod Dělení žilních vstupů Podle předpokládané doby zavedení: Krátkodobé periferní žilní kanyla - 72-96 hodin centrální žilní katetr - 1-3 týdny Střednědobé midline - 1-3 měsíce
Péče o intravaskulární katétry založená na důkazech. Zdeňka Knechtová
 Péče o intravaskulární katétry založená na důkazech Zdeňka Knechtová 16. 5. 2017 Co bude obsahem sdělení? Jaké typy intravaskulárních katétrů jsou používány v České republice? Na základě čeho jsou intravaskulární
Péče o intravaskulární katétry založená na důkazech Zdeňka Knechtová 16. 5. 2017 Co bude obsahem sdělení? Jaké typy intravaskulárních katétrů jsou používány v České republice? Na základě čeho jsou intravaskulární
Ošetřování portů a permanentních katétrů. O. Ulrych KARIM VFN a 1 LF UK Praha
 Ošetřování portů a permanentních katétrů O. Ulrych KARIM VFN a 1 LF UK Praha Kompetence při ošetřování Písemně pověřená Proškolená Odpovědná Pracovní postup Mechanická očista Dezinfekce Vpich ( port )
Ošetřování portů a permanentních katétrů O. Ulrych KARIM VFN a 1 LF UK Praha Kompetence při ošetřování Písemně pověřená Proškolená Odpovědná Pracovní postup Mechanická očista Dezinfekce Vpich ( port )
Hrudní drenáž z pohledu chirurga Hanke I.,
 Hrudní drenáž z pohledu chirurga Hanke I., Chirurgická klinika FN Brno a LF MU Brno Hrudní drenáž Při drenáži hrudníku zavádíme drén do pohrudniční dutiny k dlouhodobému odsávání vzduchu nebo tekutiny.
Hrudní drenáž z pohledu chirurga Hanke I., Chirurgická klinika FN Brno a LF MU Brno Hrudní drenáž Při drenáži hrudníku zavádíme drén do pohrudniční dutiny k dlouhodobému odsávání vzduchu nebo tekutiny.
Příloha č. 1 1
 Příloha č. 1 1 2 3 4 5 6 7 Příloha č. 2 8 9 10 11 12 13 14 Příloha č. 3 15 16 17 18 19 20 21 22 Příloha č. 4 Dotazník Vážené sestry, chtěla bych Vás požádat o spolupráci při zpracování praktické části
Příloha č. 1 1 2 3 4 5 6 7 Příloha č. 2 8 9 10 11 12 13 14 Příloha č. 3 15 16 17 18 19 20 21 22 Příloha č. 4 Dotazník Vážené sestry, chtěla bych Vás požádat o spolupráci při zpracování praktické části
Doporučené postupy. Indikace Zavádění Ošetřování. Na podkladě WoCoVA a GAVeCeLT
 SPPK SPPK Založena v roce 2007 Původní záměr: zajištění dostupnosti dlouhodobých cévních vstupů pro indikované nemocné Současný cíl (od roku 2014): zajištění optimálního cévního vstupů pro každého nemocného
SPPK SPPK Založena v roce 2007 Původní záměr: zajištění dostupnosti dlouhodobých cévních vstupů pro indikované nemocné Současný cíl (od roku 2014): zajištění optimálního cévního vstupů pro každého nemocného
Centrální žilní katétr
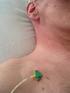 Centrální žilní katétr Mgr. Renata Vytejčková, Ústav ošetřovatelství 3. LF UK Charakteristika: zajištěný vstup do CŽŘ Ústí nejčastěji v pravé síni Úvodem několik historických mezníků: 1929 Werner Forssmann
Centrální žilní katétr Mgr. Renata Vytejčková, Ústav ošetřovatelství 3. LF UK Charakteristika: zajištěný vstup do CŽŘ Ústí nejčastěji v pravé síni Úvodem několik historických mezníků: 1929 Werner Forssmann
Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové
 Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové Jednotka intenzivní péče Plicní kliniky Aplikují se: Streptokináza Talek Autologní krev Hospitalizovaný + informovaný pacient se zavedeným
Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové Jednotka intenzivní péče Plicní kliniky Aplikují se: Streptokináza Talek Autologní krev Hospitalizovaný + informovaný pacient se zavedeným
*Indikace a možnosti přístupů *Přístupy do periferního žilního systému *Přístupy do centrálního žilního systému *Intraoseální přístup
 Indikace a možnosti přístupů Přístupy do periferního žilního systému Přístupy do centrálního žilního systému Intraoseální přístup Intratracheální přístup Základní indikace aplikace léků aplikace tekutin
Indikace a možnosti přístupů Přístupy do periferního žilního systému Přístupy do centrálního žilního systému Intraoseální přístup Intratracheální přístup Základní indikace aplikace léků aplikace tekutin
Odběry vzorků u pacientů s podezřením na infekci krevního řečiště
 Odběry vzorků u pacientů s podezřením na infekci krevního řečiště Eva Krejčí Centrum klinických laboratoří, Zdravotní ústav se sídlem v Ostravě Lékařská fakulta Ostravské univerzity Infekce krevního řečiště
Odběry vzorků u pacientů s podezřením na infekci krevního řečiště Eva Krejčí Centrum klinických laboratoří, Zdravotní ústav se sídlem v Ostravě Lékařská fakulta Ostravské univerzity Infekce krevního řečiště
VYSOKÁ ŠKOLA POLYTECHNICKÁ JIHLAVA. Invazivní cévní vstupy v ošetřovatelské praxi
 VYSOKÁ ŠKOLA POLYTECHNICKÁ JIHLAVA Katedra zdravotnických studií Invazivní cévní vstupy v ošetřovatelské praxi Bakalářská práce Autor: Romana Černovská Vedoucí práce: Mgr. Lukáš Cakl Jihlava 2016 Abstrakt
VYSOKÁ ŠKOLA POLYTECHNICKÁ JIHLAVA Katedra zdravotnických studií Invazivní cévní vstupy v ošetřovatelské praxi Bakalářská práce Autor: Romana Černovská Vedoucí práce: Mgr. Lukáš Cakl Jihlava 2016 Abstrakt
OTI, žilní přístup. L.Dadák ARK FNUSA. ARK FNUSA, Brno
 OTI, žilní přístup L.Dadák ARK FNUSA www.med.muni.cz/~ldadak/iii/ Zajištění dýchacích cest neinvazivní vzduchovody laryngeální maska kombirourky invazivní OTI, NTI koniotomie, koniopunkce tracheostomie
OTI, žilní přístup L.Dadák ARK FNUSA www.med.muni.cz/~ldadak/iii/ Zajištění dýchacích cest neinvazivní vzduchovody laryngeální maska kombirourky invazivní OTI, NTI koniotomie, koniopunkce tracheostomie
DOPORUČENÝ OŠETŘOVATELSKÝ POSTUP. Příprava a asistence při pravostranné srdeční katetrizaci
 DOPORUČENÝ OŠETŘOVATELSKÝ POSTUP Příprava a asistence při pravostranné srdeční katetrizaci Značka: PSKSSP/OP/2011/09 TYP STANDARDU: procesuální KDO HO VYDÁVÁ, SCHVALUJE Odborný garant: Pracovní skupina
DOPORUČENÝ OŠETŘOVATELSKÝ POSTUP Příprava a asistence při pravostranné srdeční katetrizaci Značka: PSKSSP/OP/2011/09 TYP STANDARDU: procesuální KDO HO VYDÁVÁ, SCHVALUJE Odborný garant: Pracovní skupina
LÉČBA STENÓZY VNITŘNÍ KAROTICKÉ TEPNY
 LÉČBA STENÓZY VNITŘNÍ KAROTICKÉ TEPNY Autor: Martin Baláž Školitel: MUDr. Petr Dráč, Ph.D. Charakteristika, výskyt Stenóza vnitřní krkavice je zúžení hlavní tepny zásobující mozek okysličenou krví. Nedostatečný
LÉČBA STENÓZY VNITŘNÍ KAROTICKÉ TEPNY Autor: Martin Baláž Školitel: MUDr. Petr Dráč, Ph.D. Charakteristika, výskyt Stenóza vnitřní krkavice je zúžení hlavní tepny zásobující mozek okysličenou krví. Nedostatečný
Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527
 Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Příjemce: Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Příjemce: Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
HEMODIALÝZA. MUDr. Anna Klíčová
 HEMODIALÝZA MUDr. Anna Klíčová Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických předmětů na LF UP a FZV UP Reg. č.: CZ.1.07/2.2.00/15.0313 Hemodialýza Jedna z metod
HEMODIALÝZA MUDr. Anna Klíčová Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických předmětů na LF UP a FZV UP Reg. č.: CZ.1.07/2.2.00/15.0313 Hemodialýza Jedna z metod
Infuzní terapie II.- doplňky.
 Infuzní terapie II.- doplňky. Krystaloidy nízkomolekulární roztoky, jsou buď plné (1/1), poloviční (1/2), 1/3, 1/5. Část roztoku je nahrazena 5% G. Např. 1/3 roztok obsahuje 1/3 iontového roztoku a 2/3
Infuzní terapie II.- doplňky. Krystaloidy nízkomolekulární roztoky, jsou buď plné (1/1), poloviční (1/2), 1/3, 1/5. Část roztoku je nahrazena 5% G. Např. 1/3 roztok obsahuje 1/3 iontového roztoku a 2/3
VÍME VŠE O PREVENCI NEMOCNIČNÍ INFEKCÍ SPOJENÝCH S KATETRIZACÍ CENTRÁLNÍ ŽÍLY?
 VÍME VŠE O PREVENCI NEMOCNIČNÍ INFEKCÍ SPOJENÝCH S KATETRIZACÍ CENTRÁLNÍ ŽÍLY? Jarmila Kohoutová Oddělení nemocniční hygieny FNOL VI. Markův den, Korunní pevnůstka Olomouc, 12.11.2015 KRITÉRIA CDC laboratorně
VÍME VŠE O PREVENCI NEMOCNIČNÍ INFEKCÍ SPOJENÝCH S KATETRIZACÍ CENTRÁLNÍ ŽÍLY? Jarmila Kohoutová Oddělení nemocniční hygieny FNOL VI. Markův den, Korunní pevnůstka Olomouc, 12.11.2015 KRITÉRIA CDC laboratorně
MSM Vzdělávací kurz pro periferní kanylaci Martina Lamprechtová Martina Miroslava Miroslava Vraspírová
 Vzdělávací kurz pro periferní kanylaci Martina Lamprechtová Miroslava Vraspírová 1 2 Přehled i.v. kanyl Periferní i.v. kanyly různých velikostí. 3 Místa žilní punkce Volba místa vpichu se řídí anatomickými
Vzdělávací kurz pro periferní kanylaci Martina Lamprechtová Miroslava Vraspírová 1 2 Přehled i.v. kanyl Periferní i.v. kanyly různých velikostí. 3 Místa žilní punkce Volba místa vpichu se řídí anatomickými
Intravaskulární přístup v urgentní medicíně
 Intravaskulární přístup v urgentní medicíně Jana Kubalová ZZS JMK Kurz urgentní medicíny, 16. 4. 2016 Indikace k zavedení přístupu do krevního oběhu Aplikace léků Aplikace tekutin a parenterální výživy
Intravaskulární přístup v urgentní medicíně Jana Kubalová ZZS JMK Kurz urgentní medicíny, 16. 4. 2016 Indikace k zavedení přístupu do krevního oběhu Aplikace léků Aplikace tekutin a parenterální výživy
Život zachraňující výkony aneb 4H/4T z pohledu traumatologa. Milan Krtička Klinika úrazové chirurgie FN Brno, LF MU
 Život zachraňující výkony aneb 4H/4T z pohledu traumatologa Milan Krtička Klinika úrazové chirurgie FN Brno, LF MU Cíl Seznámení s principy provedení akutní hrudní drenáže, perikardiocentézy a resuscitativní
Život zachraňující výkony aneb 4H/4T z pohledu traumatologa Milan Krtička Klinika úrazové chirurgie FN Brno, LF MU Cíl Seznámení s principy provedení akutní hrudní drenáže, perikardiocentézy a resuscitativní
Navigace centrálních žilních vstupů. Viktor Maňásek, Vendelín Chovanec
 Navigace centrálních žilních vstupů Viktor Maňásek, Vendelín Chovanec 30.1.2019 Druhy žilních katétrů Periferní katetry (flexila, midline) Centrální katetry centrální venozní kanyla (CVK) netunelizovaná
Navigace centrálních žilních vstupů Viktor Maňásek, Vendelín Chovanec 30.1.2019 Druhy žilních katétrů Periferní katetry (flexila, midline) Centrální katetry centrální venozní kanyla (CVK) netunelizovaná
Periferní žilní kanylace
 Periferní žilní kanylace Mgr. Renata Vytejčková Charakteristika nabodnutí periferní žíly za účelem předpokládané dlouhodobé i.v. aplikace - aplikace speciálního katétru určeného pro i.v. aplikace Indikace
Periferní žilní kanylace Mgr. Renata Vytejčková Charakteristika nabodnutí periferní žíly za účelem předpokládané dlouhodobé i.v. aplikace - aplikace speciálního katétru určeného pro i.v. aplikace Indikace
ZÁZNAM POHOVORU S LÉKAŘEM
 Strana 1 / 5 Vážená pacientko, vážený paciente, vážení rodiče, vzhledem k Vašemu zdravotnímu stavu (zdravotnímu stavu Vašeho dítěte) je Vám doporučeno provedení výše uvedeného zákroku (výkonu). Před vlastním
Strana 1 / 5 Vážená pacientko, vážený paciente, vážení rodiče, vzhledem k Vašemu zdravotnímu stavu (zdravotnímu stavu Vašeho dítěte) je Vám doporučeno provedení výše uvedeného zákroku (výkonu). Před vlastním
Přístupy punkce v. subclavia
 Punkční techniky Venepunkce Péče o katetry a venózní linku Hrudní punkce Perikardiální punkce Abdominální punkce Lumbální punkce Trepanobiopsie Punkce sleziny Kloubní punkce Punkce kostní dřeně, uzliny
Punkční techniky Venepunkce Péče o katetry a venózní linku Hrudní punkce Perikardiální punkce Abdominální punkce Lumbální punkce Trepanobiopsie Punkce sleziny Kloubní punkce Punkce kostní dřeně, uzliny
Jak lze kýlu léčit: 1.Operační léčba je jedinou možností jak kýlu léčit. V současné době je používáno několik postupů :
 Tříselná kýla Tříselná kýla (hernie) je vyklenutí výstelky břišní dutiny společně s orgány dutiny břišní (nejčastěji kličky tenkého střeva) defektem ve stěně břišní (kýlní branka ) do podkoží. Vzniká v
Tříselná kýla Tříselná kýla (hernie) je vyklenutí výstelky břišní dutiny společně s orgány dutiny břišní (nejčastěji kličky tenkého střeva) defektem ve stěně břišní (kýlní branka ) do podkoží. Vzniká v
Cévní mozková příhoda. Petr Včelák
 Cévní mozková příhoda Petr Včelák 12. 2. 2015 Obsah 1 Cévní mozková příhoda... 1 1.1 Příčiny mrtvice... 1 1.2 Projevy CMP... 1 1.3 Případy mrtvice... 1 1.3.1 Česko... 1 1.4 Diagnóza a léčba... 2 1.5 Test
Cévní mozková příhoda Petr Včelák 12. 2. 2015 Obsah 1 Cévní mozková příhoda... 1 1.1 Příčiny mrtvice... 1 1.2 Projevy CMP... 1 1.3 Případy mrtvice... 1 1.3.1 Česko... 1 1.4 Diagnóza a léčba... 2 1.5 Test
DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI
 DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI MUDr. Ing. Jan Beneš Klinika anesteziologie, perioperační a intenzivní medicíny Univerzita J. E. Purkyně v Ústí nad Labem Masarykova nemocnice
DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI MUDr. Ing. Jan Beneš Klinika anesteziologie, perioperační a intenzivní medicíny Univerzita J. E. Purkyně v Ústí nad Labem Masarykova nemocnice
Rány. Kritéria, dělení, ošetření
 Rány Kritéria, dělení, ošetření Co je rána? Každé porušení kůže Sliznice Povrchu některého orgánu Má tyto vlastnosti: krvácí Bolí Může dojít ke ztrátě tkáně Dělení ran a jejich vznik Řezná tlakem a tahem
Rány Kritéria, dělení, ošetření Co je rána? Každé porušení kůže Sliznice Povrchu některého orgánu Má tyto vlastnosti: krvácí Bolí Může dojít ke ztrátě tkáně Dělení ran a jejich vznik Řezná tlakem a tahem
- Kolaps,mdloba - ICHS angina pectoris - ICHS infarkt myokardu - Arytmie - Arytmie bradyarytmie,tachyarytmie
 NÁHLÁ POSTIŽENÍ OBĚHOVÉHO SYSTÉMU NEODKLADNÁ ZDRAVOTNICKÁ POMOC 27.2.--9.3.2012 BRNO 27.2. POSTIŽENÍ TEPEN - Onemocnění věnčitých tepen věnčité tepny zásobují srdeční sval krví a tedy i kyslíkem - Onemocnění
NÁHLÁ POSTIŽENÍ OBĚHOVÉHO SYSTÉMU NEODKLADNÁ ZDRAVOTNICKÁ POMOC 27.2.--9.3.2012 BRNO 27.2. POSTIŽENÍ TEPEN - Onemocnění věnčitých tepen věnčité tepny zásobují srdeční sval krví a tedy i kyslíkem - Onemocnění
METODICKÝ LIST. TÉMA: ÚVOD punkce
 METODICKÝ LIST TÉMA: ÚVOD punkce Zpracovala: Mgr. Petra Bednářová Datum: březen 2012 ANOTACE: Zdravotnický asistent pod odborným dohledem všeobecné sestry nebo lékaře připravuje pacienty k diagnostickým
METODICKÝ LIST TÉMA: ÚVOD punkce Zpracovala: Mgr. Petra Bednářová Datum: březen 2012 ANOTACE: Zdravotnický asistent pod odborným dohledem všeobecné sestry nebo lékaře připravuje pacienty k diagnostickým
Vstupy do žilního řečiště. J.Lejsek
 Vstupy do žilního řečiště J.Lejsek Zajištění přístupu do centrální žíly je v systému péče o šokové stavy velmi častým výkonem. Mezi indikace k zavedení centrálního žilního katetru (CŽK) patří: infúze roztoků
Vstupy do žilního řečiště J.Lejsek Zajištění přístupu do centrální žíly je v systému péče o šokové stavy velmi častým výkonem. Mezi indikace k zavedení centrálního žilního katetru (CŽK) patří: infúze roztoků
Invazivní vyšetření srdce a srdečních cév (srdeční katetrizace, koronarografie) Invazivní léčba srdečních cév (perkutánní koronární angioplastika)
 Invazivní vyšetření srdce a srdečních cév (srdeční katetrizace, koronarografie) Invazivní léčba srdečních cév (perkutánní koronární angioplastika) INFORMOVANÝ SOUHLAS PACIENTA (ZÁKONNÉHO ZÁSTUPCE) S POSKYTNUTÍM
Invazivní vyšetření srdce a srdečních cév (srdeční katetrizace, koronarografie) Invazivní léčba srdečních cév (perkutánní koronární angioplastika) INFORMOVANÝ SOUHLAS PACIENTA (ZÁKONNÉHO ZÁSTUPCE) S POSKYTNUTÍM
Ošetřovatelská péče PICC katétr. Hana Šebelová, Jana Špačková, Petra Kouřilová, Dagmar Minaříková FN Brno - IHOK
 Ošetřovatelská péče o PICC katétr Hana Šebelová, Jana Špačková, Petra Kouřilová, Dagmar Minaříková FN Brno - IHOK PICC katétr Periferií implantovaný centrální žilní katétr Zavádí se pod UZ kontrolou Zajišťuje
Ošetřovatelská péče o PICC katétr Hana Šebelová, Jana Špačková, Petra Kouřilová, Dagmar Minaříková FN Brno - IHOK PICC katétr Periferií implantovaný centrální žilní katétr Zavádí se pod UZ kontrolou Zajišťuje
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP.
 ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
H R U D N Í D R E N Á Ž. Jakubec, P. Klinika plicních nemocí a tuberkulózy FN a LF UP Olomouc
 H R U D N Í D R E N Á Ž Jakubec, P. Klinika plicních nemocí a tuberkulózy FN a LF UP Olomouc Indikace hrudní drenáže v pneumologii 1/ Pneumotorax : spontánní primární a sekundární, iatrogenní, barotrauma
H R U D N Í D R E N Á Ž Jakubec, P. Klinika plicních nemocí a tuberkulózy FN a LF UP Olomouc Indikace hrudní drenáže v pneumologii 1/ Pneumotorax : spontánní primární a sekundární, iatrogenní, barotrauma
Colours of Sepsis, Ostrava,
 DRUHY KATETRŮ V INTENZIVNÍ PÉČI Martin Polák SPPK Interní oddělení, Klaudiánova nemocnice Mladá Boleslav JIP interních oborů Oblastní nemocnice Příbram, a.s. Colours of Sepsis, Ostrava, 1.2.2019 Jaké
DRUHY KATETRŮ V INTENZIVNÍ PÉČI Martin Polák SPPK Interní oddělení, Klaudiánova nemocnice Mladá Boleslav JIP interních oborů Oblastní nemocnice Příbram, a.s. Colours of Sepsis, Ostrava, 1.2.2019 Jaké
Maturitní témata. Předmět: Ošetřovatelství
 Maturitní témata Předmět: Ošetřovatelství 1. Ošetřovatelství jako vědní obor - charakteristika a základní rysy - stručný vývoj ošetřovatelství - významné historické osobnosti ošetřovatelství ve světě -
Maturitní témata Předmět: Ošetřovatelství 1. Ošetřovatelství jako vědní obor - charakteristika a základní rysy - stručný vývoj ošetřovatelství - významné historické osobnosti ošetřovatelství ve světě -
Poranění hrudníku (převzato od BATLS nutno lehce upravit pro civilní účely)
 Poranění hrudníku (převzato od BATLS nutno lehce upravit pro civilní účely) Incidence Hrudní poranění se vyskytují velmi často nejen v civilním, ale i vojenském prostředí: Přibližně 10 % všech válečných
Poranění hrudníku (převzato od BATLS nutno lehce upravit pro civilní účely) Incidence Hrudní poranění se vyskytují velmi často nejen v civilním, ale i vojenském prostředí: Přibližně 10 % všech válečných
Punkce perikardiálního výpotku Pořízka V. KK IKEM
 Punkce perikardiálního výpotku Pořízka V. KK IKEM 11. 4. 2014 Perikardiální výpotek příčiny Mechanické: komplikace katetrizačních výkonů, trauma, poststernotomický sy Závažná celková onemocnění: celkové
Punkce perikardiálního výpotku Pořízka V. KK IKEM 11. 4. 2014 Perikardiální výpotek příčiny Mechanické: komplikace katetrizačních výkonů, trauma, poststernotomický sy Závažná celková onemocnění: celkové
Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/
 Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Příjemce: Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Příjemce: Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
CÉVKOVÁNÍ. Zavedení permanentního močového katétru
 CÉVKOVÁNÍ Zavedení permanentního močového katétru Pomůcky permanentní Folleyův katétr fyziologický roztok F 1/1 injekční stříkačka dle velikosti balonku 10-20 ml sběrný močový sáček sterilní tampony dezinfekční
CÉVKOVÁNÍ Zavedení permanentního močového katétru Pomůcky permanentní Folleyův katétr fyziologický roztok F 1/1 injekční stříkačka dle velikosti balonku 10-20 ml sběrný močový sáček sterilní tampony dezinfekční
Hrudní drenáž - existuje jediný správný způsob?
 Hrudní drenáž - existuje jediný správný způsob? Ivo Hanke Kardiochirurgická klinika Lékařské fakulty UK v Hradci Králové a FN Hradec Králové Hrudní drenáž Kdo Okolnosti Komu Hrudní drenáž Při drenáži hrudníku
Hrudní drenáž - existuje jediný správný způsob? Ivo Hanke Kardiochirurgická klinika Lékařské fakulty UK v Hradci Králové a FN Hradec Králové Hrudní drenáž Kdo Okolnosti Komu Hrudní drenáž Při drenáži hrudníku
Vývoj kompetencí sester. Mgr. Jana Sehnalová Krajská nemocnice Liberec a.s., ARO Technická univerzita v Liberci, FZS
 Mgr. Jana Sehnalová Krajská nemocnice Liberec a.s., ARO Technická univerzita v Liberci, FZS Co to jsou kompetence? pravomoc rozsah působnosti souhrn vědomostí a dovedností umožňující vykonávat určitou
Mgr. Jana Sehnalová Krajská nemocnice Liberec a.s., ARO Technická univerzita v Liberci, FZS Co to jsou kompetence? pravomoc rozsah působnosti souhrn vědomostí a dovedností umožňující vykonávat určitou
Problematika PICC katétru zkušenosti ve FN Brno. L.Brázdilová, H.Šebelová, J.Špačková Interní hematologická a onkologická klinika FN Brno
 Problematika PICC katétru zkušenosti ve FN Brno L.Brázdilová, H.Šebelová, J.Špačková Interní hematologická a onkologická klinika FN Brno 24.10.2018 PICC Peripherally Inserted Central Catheter střednědobý
Problematika PICC katétru zkušenosti ve FN Brno L.Brázdilová, H.Šebelová, J.Špačková Interní hematologická a onkologická klinika FN Brno 24.10.2018 PICC Peripherally Inserted Central Catheter střednědobý
Syndrom horní hrudní apertury (TOS) z pohledu instrumentářky. Eva Juřenová, Uršula Cimalová
 Syndrom horní hrudní apertury (TOS) z pohledu instrumentářky Eva Juřenová, Uršula Cimalová Anatomie horní hrudní apertury - Pro uvedení do problematiky TOS je nutno anatomicky vymezit tento prostor. -Anatomicky
Syndrom horní hrudní apertury (TOS) z pohledu instrumentářky Eva Juřenová, Uršula Cimalová Anatomie horní hrudní apertury - Pro uvedení do problematiky TOS je nutno anatomicky vymezit tento prostor. -Anatomicky
DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER?
 DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER? Mgr. Ivana Kupečková, MBA KARIM Fakultní nemocnice Hradec Králové ČAS sekce ARIP PROTOKOLY / DOPORUČENÉ POSTUPY Jsou to sady postupů předepsaných
DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER? Mgr. Ivana Kupečková, MBA KARIM Fakultní nemocnice Hradec Králové ČAS sekce ARIP PROTOKOLY / DOPORUČENÉ POSTUPY Jsou to sady postupů předepsaných
Tisková konference k realizaci projektu. vybavení komplexního. Olomouc, 9. listopadu 2012
 Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
Hemodynamický efekt komorové tachykardie
 Hemodynamický efekt komorové tachykardie Autor: Kristýna Michalčíková Výskyt Lidé s vadami srdce, kteří během svého života prodělali srdeční infarkt, trpí zúženými věnčitými tepnami zásobujícími srdce
Hemodynamický efekt komorové tachykardie Autor: Kristýna Michalčíková Výskyt Lidé s vadami srdce, kteří během svého života prodělali srdeční infarkt, trpí zúženými věnčitými tepnami zásobujícími srdce
Příloha III. Úpravy příslušných částí Souhrnu údajů o přípravku a Příbalové informace
 Příloha III Úpravy příslušných částí Souhrnu údajů o přípravku a Příbalové informace Poznámka: Tento Souhrn údajů o přípravku, Označení na obalu a Příbalová informace jsou výsledkem posuzovacího řízení.
Příloha III Úpravy příslušných částí Souhrnu údajů o přípravku a Příbalové informace Poznámka: Tento Souhrn údajů o přípravku, Označení na obalu a Příbalová informace jsou výsledkem posuzovacího řízení.
KOMPLIKACE AKUTNÍHO INFARKTU MYOKARDU V PŘEDNEMOCNIČNÍ NEODKLADNÉ PÉČI
 KOMPLIKACE AKUTNÍHO INFARKTU MYOKARDU V PŘEDNEMOCNIČNÍ NEODKLADNÉ PÉČI MUDr. Robin Šín ZZS Plzeňského kraje ZZS Libereckého kraje ČVUT v Praze, Fakulta biomedicínského inženýrství Úvod nekróza části myokardu
KOMPLIKACE AKUTNÍHO INFARKTU MYOKARDU V PŘEDNEMOCNIČNÍ NEODKLADNÉ PÉČI MUDr. Robin Šín ZZS Plzeňského kraje ZZS Libereckého kraje ČVUT v Praze, Fakulta biomedicínského inženýrství Úvod nekróza části myokardu
Regionální anestezie na dětské klinice FN Olomouc. Stanislava Weinlichová FN Olomouc Klinika anestezie, resuscitace a intenzivní medicíny
 Regionální anestezie na dětské klinice FN Olomouc Stanislava Weinlichová FN Olomouc Klinika anestezie, resuscitace a intenzivní medicíny Regionální = svodná anestezie (RA) = anestezie v určité oblasti
Regionální anestezie na dětské klinice FN Olomouc Stanislava Weinlichová FN Olomouc Klinika anestezie, resuscitace a intenzivní medicíny Regionální = svodná anestezie (RA) = anestezie v určité oblasti
Městnavé srdeční selhání Centrální žilní tlak
 Městnavé srdeční selhání Centrální žilní tlak Radovan Uvízl Klinika anestezie, resuscitace a intenzivní medicíny LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických
Městnavé srdeční selhání Centrální žilní tlak Radovan Uvízl Klinika anestezie, resuscitace a intenzivní medicíny LF UP a FN Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických
Dialyzační léčba u seniorů. Jana Landerová Klinika nefrologie, VFN, Praha
 Dialyzační léčba u seniorů Jana Landerová Klinika nefrologie, VFN, Praha 16. 4. 2019 Možnosti léčby při selhání ledvin Dialýza Hemodialýza Náhrada funkce ledvin Peritoneální dialýza Transplantace Preemptivní
Dialyzační léčba u seniorů Jana Landerová Klinika nefrologie, VFN, Praha 16. 4. 2019 Možnosti léčby při selhání ledvin Dialýza Hemodialýza Náhrada funkce ledvin Peritoneální dialýza Transplantace Preemptivní
Obr.1 Žilní splavy. https://s-media-cache-ak0.pinimg.com/564x/c3/91/8c/c3918c00db875bb460cf868b26ee1a0c.jpg
 TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
ZLOMENINY KLÍČNÍ KOSTI
 ZLOMENINY KLÍČNÍ KOSTI Operační řešení na chirurgii nemocnice Boskovice prim. MUDr. Radek Bousek info@nembce.cz www.nembce.cz Zlomeniny klíční kosti - časté zlomeniny vznikající obvykle nepřímým mechanismem
ZLOMENINY KLÍČNÍ KOSTI Operační řešení na chirurgii nemocnice Boskovice prim. MUDr. Radek Bousek info@nembce.cz www.nembce.cz Zlomeniny klíční kosti - časté zlomeniny vznikající obvykle nepřímým mechanismem
Kompetence záchranáře. MUDr. Mgr. Dita Mlynářová
 Kompetence záchranáře MUDr. Mgr. Dita Mlynářová Způsobilost k výkonu povolání zdravotnického pracovníka Způsobilost k výkonu povolání zdravotnického pracovníka a jiného odborného pracovníka má dle zákona
Kompetence záchranáře MUDr. Mgr. Dita Mlynářová Způsobilost k výkonu povolání zdravotnického pracovníka Způsobilost k výkonu povolání zdravotnického pracovníka a jiného odborného pracovníka má dle zákona
Kdy přistupujeme k monitoraci hemodynamiky
 Monitorace hemodynamiky na KARIM FN Brno Novotný Zdeněk, DiS ORIM II, KARIM FN Brno Kdy přistupujeme k monitoraci hemodynamiky Monitorace hemodynamiky slouží ke sledování a vyhodnocování údajů z kardivaskulárního
Monitorace hemodynamiky na KARIM FN Brno Novotný Zdeněk, DiS ORIM II, KARIM FN Brno Kdy přistupujeme k monitoraci hemodynamiky Monitorace hemodynamiky slouží ke sledování a vyhodnocování údajů z kardivaskulárního
Oběhová soustava - cirkulace krve v uzavřeném oběhu cév - pohyb krve zajišťuje srdce
 Oběhová soustava - cirkulace krve v uzavřeném oběhu cév - pohyb krve zajišťuje srdce Krevní cévy tepny (artérie), tepénky (arterioly) - silnější stěna hladké svaloviny (elastická vlákna, hladká svalovina,
Oběhová soustava - cirkulace krve v uzavřeném oběhu cév - pohyb krve zajišťuje srdce Krevní cévy tepny (artérie), tepénky (arterioly) - silnější stěna hladké svaloviny (elastická vlákna, hladká svalovina,
Anestézie u dětí v neurochirurgii. Michal Klimovič
 Anestézie u dětí v neurochirurgii Michal Klimovič Klinika dětské anesteziologie a resuscitace MU Brno XIX. kongres ČSARIM 2012 Vliv anesteziologických postupů na zvýšení ICP Strach, bolest Kašel Anestetika
Anestézie u dětí v neurochirurgii Michal Klimovič Klinika dětské anesteziologie a resuscitace MU Brno XIX. kongres ČSARIM 2012 Vliv anesteziologických postupů na zvýšení ICP Strach, bolest Kašel Anestetika
Ošetřovatelské postupy I V. Podklady pro přípravu ke zkoušce. Tématické okruhy:
 Ošetřovatelské postupy I V. Podklady pro přípravu ke zkoušce Tématické okruhy: 1) Infekce spojené se zdravotní péčí (nozokomiální infekce) Infekce spojené se zdravotní péčí základní terminologie Prevence
Ošetřovatelské postupy I V. Podklady pro přípravu ke zkoušce Tématické okruhy: 1) Infekce spojené se zdravotní péčí (nozokomiální infekce) Infekce spojené se zdravotní péčí základní terminologie Prevence
 Péče o pacienta po direktní PCI se zaměřením na ošetřovatelské problémy FNO Kardiologie Koronární jednotka Vypracovala: Pavlína Holá, DiS. Indikace k direktní PCI: používá se jako základní léčba AIM zpravidla
Péče o pacienta po direktní PCI se zaměřením na ošetřovatelské problémy FNO Kardiologie Koronární jednotka Vypracovala: Pavlína Holá, DiS. Indikace k direktní PCI: používá se jako základní léčba AIM zpravidla
Polohování v anestézii
 Polohování v anestézii Vlasta Dostálová Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova, Lékařská fakulta v Hradci Králové Fakultní nemocnice Hradec Králové Cíl Usnadnit chirurgický
Polohování v anestézii Vlasta Dostálová Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova, Lékařská fakulta v Hradci Králové Fakultní nemocnice Hradec Králové Cíl Usnadnit chirurgický
Uzavřená infuzní linka
 Pracovní skupina Aesculap Akademie Bezpečnost personálu Uzavřená infuzní linka info@bezpecnostpersonalu.cz Definice Soustava žilního vstupu, spojovacích hadiček, infuzních setů, hadiček lineárních dávkovačů,
Pracovní skupina Aesculap Akademie Bezpečnost personálu Uzavřená infuzní linka info@bezpecnostpersonalu.cz Definice Soustava žilního vstupu, spojovacích hadiček, infuzních setů, hadiček lineárních dávkovačů,
Autorem materiálu a všech jeho částí, není-li uvedeno jinak, je Mgr. Eva Strnadová.
 p ř e d m ě t : v y b r a n é k a p i t o l y c h i r u r g i e Autorem materiálu a všech jeho částí, není-li uvedeno jinak, je Mgr. Eva Strnadová. z p r a c o v a l a : M g r. E v a S t r n a d o v á
p ř e d m ě t : v y b r a n é k a p i t o l y c h i r u r g i e Autorem materiálu a všech jeho částí, není-li uvedeno jinak, je Mgr. Eva Strnadová. z p r a c o v a l a : M g r. E v a S t r n a d o v á
Obr. 1 Vzorec adrenalinu
 Feochromocytom, nádor nadledvin Autor: Antonín Zdráhal Výskyt Obecně nádorové onemocnění vzniká následkem nekontrolovatelného množení buněk, k němuž dochází mnoha různými mechanismy, někdy tyto příčiny
Feochromocytom, nádor nadledvin Autor: Antonín Zdráhal Výskyt Obecně nádorové onemocnění vzniká následkem nekontrolovatelného množení buněk, k němuž dochází mnoha různými mechanismy, někdy tyto příčiny
METODICKÝ LIST. TÉMA: ÚVOD drény a drenáže
 METODICKÝ LIST TÉMA: ÚVOD drény a drenáže Zpracovala: Mgr. Petra Bednářová Datum: únor 2012 ANOTACE: Zdravotnický asistent pod odborným dohledem všeobecné sestry nebo lékaře připravuje pacienty k diagnostickým
METODICKÝ LIST TÉMA: ÚVOD drény a drenáže Zpracovala: Mgr. Petra Bednářová Datum: únor 2012 ANOTACE: Zdravotnický asistent pod odborným dohledem všeobecné sestry nebo lékaře připravuje pacienty k diagnostickým
KARIM VFN PRAHA. M. Gregorovičová. strana 1
 KARIM VFN PRAHA M. Gregorovičová strana 1 KARIM KARIM AMB - Centrum pro léčbu bolesti - Kanylační centrum - Anesteziologické ambulance Lůžková část KARIM - Resuscitační péče 16 lůžek - Pooperační péče
KARIM VFN PRAHA M. Gregorovičová strana 1 KARIM KARIM AMB - Centrum pro léčbu bolesti - Kanylační centrum - Anesteziologické ambulance Lůžková část KARIM - Resuscitační péče 16 lůžek - Pooperační péče
Oběhová soustava. Krevní cévy - jsou trubice různého průměru, kterými koluje krev - dělíme je: Tepny (artérie) Žíly (vény)
 Oběhová soustava - Zajišťuje stálý tělní oběh v uzavřeném cévním systému - motorem je srdce Krevní cévy - jsou trubice různého průměru, kterými koluje krev - dělíme je: Tepny (artérie) - pevné (krev proudí
Oběhová soustava - Zajišťuje stálý tělní oběh v uzavřeném cévním systému - motorem je srdce Krevní cévy - jsou trubice různého průměru, kterými koluje krev - dělíme je: Tepny (artérie) - pevné (krev proudí
ZOBRAZOVACÍ VYŠETŘOVACÍ METODY RENTGENOLOGICKÉ
 ZOBRAZOVACÍ VYŠETŘOVACÍ METODY RENTGENOLOGICKÉ Markéta Vojtová RTG Nativní Kontrastní baryové jodové Nativní RTG Bez přípravy, bez použití kontrastní látky 1) RTG srdce a plic 2) RTG břicha Na tzv. hladinky
ZOBRAZOVACÍ VYŠETŘOVACÍ METODY RENTGENOLOGICKÉ Markéta Vojtová RTG Nativní Kontrastní baryové jodové Nativní RTG Bez přípravy, bez použití kontrastní látky 1) RTG srdce a plic 2) RTG břicha Na tzv. hladinky
1 500,-Kč ,-Kč. semenných váčků, dělohy, vaječníků, trávicí trubice, cév zde uložených a uzlin. Lékař vydá zprávu a závěr.
 Název Typy vyšetření Popis vyšetření Cena Ultrazvuková/Sonografická Sonografické vyšetření horní poloviny břicha Jedná se o vyšetření jater, žlučových cest, slinivky břišní, 1 500,-Kč vyšetření sleziny,
Název Typy vyšetření Popis vyšetření Cena Ultrazvuková/Sonografická Sonografické vyšetření horní poloviny břicha Jedná se o vyšetření jater, žlučových cest, slinivky břišní, 1 500,-Kč vyšetření sleziny,
OBSAH. 1. Úvod 11. 2. Základní neonatologické definice 14 2.1. Klasifikace novorozenců 14 2.2. Základní demografické pojmy a data 15
 OBSAH 1. Úvod 11 2. Základní neonatologické definice 14 2.1. Klasifikace novorozenců 14 2.2. Základní demografické pojmy a data 15 3. Prenatální a postnatální růst 18 3.1. Prenatální období 18 3.2. Postnatální
OBSAH 1. Úvod 11 2. Základní neonatologické definice 14 2.1. Klasifikace novorozenců 14 2.2. Základní demografické pojmy a data 15 3. Prenatální a postnatální růst 18 3.1. Prenatální období 18 3.2. Postnatální
TEPNY LIDSKÉHO TĚLA. Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje
 TEPNY LIDSKÉHO TĚLA Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje Září 2010 Mgr. Jitka Fuchsová TEPNY TEPNA = arteria vede krev okysličenou vede krev
TEPNY LIDSKÉHO TĚLA Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje Září 2010 Mgr. Jitka Fuchsová TEPNY TEPNA = arteria vede krev okysličenou vede krev
Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527
 Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Příjemce: Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Projekt: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Příjemce: Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Ošetřovatelská péče o implantabilní podkožní port
 Ošetřovatelská péče o implantabilní podkožní port Hana Šebelová Jana Špačková FN Brno - IHOK Doporučení Společnosti pro porty a permanentní katetry (SPPK) Doporučení SPPK pro volbu, zavedení a ošetřování
Ošetřovatelská péče o implantabilní podkožní port Hana Šebelová Jana Špačková FN Brno - IHOK Doporučení Společnosti pro porty a permanentní katetry (SPPK) Doporučení SPPK pro volbu, zavedení a ošetřování
CHIRURGICKÁ STABILIZACE HRUDNÍ STĚNY U POLYTRAUMATU S BLOKOVOU ZLOMENINOU ŽEBER
 CHIRURGICKÁ STABILIZACE HRUDNÍ STĚNY U POLYTRAUMATU S BLOKOVOU ZLOMENINOU ŽEBER F. Vyhnánek +, M. Očadlík ++, D. Škrabalová +++ + Traumatologické centrum FNKV ++ Chirurgická klinika 3.LF UK a FNKV ++ +Radiodiagnostická
CHIRURGICKÁ STABILIZACE HRUDNÍ STĚNY U POLYTRAUMATU S BLOKOVOU ZLOMENINOU ŽEBER F. Vyhnánek +, M. Očadlík ++, D. Škrabalová +++ + Traumatologické centrum FNKV ++ Chirurgická klinika 3.LF UK a FNKV ++ +Radiodiagnostická
Polohování provádíme za účelem:
 Název předmětu NEODKLADNÁ ZDRAVOTNICKÁ POMOC 27.2.--9.3.2012 BRNO 27.2. Polohování provádíme za účelem: doplnění léčby zlepšení stavu postiženého předcházení komplikací úlevy a pohodlí postiženého Je důležité
Název předmětu NEODKLADNÁ ZDRAVOTNICKÁ POMOC 27.2.--9.3.2012 BRNO 27.2. Polohování provádíme za účelem: doplnění léčby zlepšení stavu postiženého předcházení komplikací úlevy a pohodlí postiženého Je důležité
KARDIOVASKULÁRNÍ SYSTÉM
 KARDIOVASKULÁRNÍ SYSTÉM - stručná fyziologie - monitorace ARK 1.LF UK a TN Praha Kardiovaskulární systém Kardiovaskulární systém se skládá ze 2 základních oddílů: centrálního (srdce) a periferního (krevní
KARDIOVASKULÁRNÍ SYSTÉM - stručná fyziologie - monitorace ARK 1.LF UK a TN Praha Kardiovaskulární systém Kardiovaskulární systém se skládá ze 2 základních oddílů: centrálního (srdce) a periferního (krevní
NeuroBloc. botulinový toxin typu B injekční roztok, U/ml
 NeuroBloc botulinový toxin typu B injekční roztok, 5 000 U/ml Důležité bezpečnostní informace určené lékařům Účelem této příručky je poskytnout lékařům, kteří jsou oprávněni předepisovat a aplikovat přípravek
NeuroBloc botulinový toxin typu B injekční roztok, 5 000 U/ml Důležité bezpečnostní informace určené lékařům Účelem této příručky je poskytnout lékařům, kteří jsou oprávněni předepisovat a aplikovat přípravek
UNIVERZITA PARDUBICE FAKULTA ZDRAVOTNICKÝCH STUDIÍ
 UNIVERZITA PARDUBICE FAKULTA ZDRAVOTNICKÝCH STUDIÍ BAKALÁŘSKÁ PRÁCE 2018 Petra Nyklová Univerzita Pardubice Fakulta zdravotnických studií Ošetřovatelská péče o střednědobé a dlouhodobé centrální žilní
UNIVERZITA PARDUBICE FAKULTA ZDRAVOTNICKÝCH STUDIÍ BAKALÁŘSKÁ PRÁCE 2018 Petra Nyklová Univerzita Pardubice Fakulta zdravotnických studií Ošetřovatelská péče o střednědobé a dlouhodobé centrální žilní
NABÍDKA KURZŮ 1.pol Odbor personalistiky - Oddělení vzdělávání
 NABÍDKA KURZŮ 1.pol. 2018 Odbor personalistiky - Oddělení vzdělávání Kurz kanylace periferní žíly a péče o žilní vstup všeobecným sestrám (popř. porodním asistentkám, zdravotnickým záchranářům, radiologickým
NABÍDKA KURZŮ 1.pol. 2018 Odbor personalistiky - Oddělení vzdělávání Kurz kanylace periferní žíly a péče o žilní vstup všeobecným sestrám (popř. porodním asistentkám, zdravotnickým záchranářům, radiologickým
měli vědět, i když nejsme potápěči
 Dekompresní stavy - co bychom měli vědět, i když nejsme potápěči Štěpán Novotný Hana Pácová Oddělení hyperbarické a potápěčské medicíny, Kűbeck s.r.o., Kladno Oddělení kardiostimulace, Oblastní nemocnice
Dekompresní stavy - co bychom měli vědět, i když nejsme potápěči Štěpán Novotný Hana Pácová Oddělení hyperbarické a potápěčské medicíny, Kűbeck s.r.o., Kladno Oddělení kardiostimulace, Oblastní nemocnice
Úder srdečního hrotu Srdeční ozvy
 Úder srdečního hrotu Srdeční ozvy Fyziologický ústav Lékařská fakulta Masarykova univerzita 2015 Kateřina Fialová Úder srdečního hrotu Srdeční ozvy Vyšetření zevních projevů srdeční činnosti pomocí smyslů
Úder srdečního hrotu Srdeční ozvy Fyziologický ústav Lékařská fakulta Masarykova univerzita 2015 Kateřina Fialová Úder srdečního hrotu Srdeční ozvy Vyšetření zevních projevů srdeční činnosti pomocí smyslů
Dle studií nalezených v rámci literární rešerše jsou nejčastějšími příčinami poškození při hrudní drenáži tyto faktory:
 POŠKOZENÍ PACIENTA PŘI HRUDNÍ DRENÁŽI ZJIŠTĚNÉ RIZIKO Národní systém hlášení nežádoucích událostí obdržel hlášení o nežádoucí události při hrudní drenáži s následkem úmrtí pacienta. Při rešerši zahraničních
POŠKOZENÍ PACIENTA PŘI HRUDNÍ DRENÁŽI ZJIŠTĚNÉ RIZIKO Národní systém hlášení nežádoucích událostí obdržel hlášení o nežádoucí události při hrudní drenáži s následkem úmrtí pacienta. Při rešerši zahraničních
MUDr. Kateřina Menčíková Domácí hospic Cesta domů
 MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
Ambulantní program koronárních katetrizací a následná péče o pacienta po propuštění. Bronislav Janek Klinika kardiologie IKEM
 Ambulantní program koronárních katetrizací a následná péče o pacienta po propuštění Bronislav Janek Klinika kardiologie IKEM Co je to ambulantní katetrizace? Jednodenní vyšetření a ošetření bez hospitalizace
Ambulantní program koronárních katetrizací a následná péče o pacienta po propuštění Bronislav Janek Klinika kardiologie IKEM Co je to ambulantní katetrizace? Jednodenní vyšetření a ošetření bez hospitalizace
Problematika dialyzovaných pacientů s MRSA
 Problematika dialyzovaných pacientů s MRSA Mgr. Irena Stašková Petra Lacinová Dialyzační středisko Praha Homolka B. Braun Avitum s.r.o. MRSA Methicilin rezistentní S. aureus Představuje významnou zdravotní
Problematika dialyzovaných pacientů s MRSA Mgr. Irena Stašková Petra Lacinová Dialyzační středisko Praha Homolka B. Braun Avitum s.r.o. MRSA Methicilin rezistentní S. aureus Představuje významnou zdravotní
Mízní systém lymfa, tkáňový mok vznik, složení, cirkulace. Stavba a funkce mízních uzlin. Slezina. Somatologie Mgr. Naděžda Procházková
 Mízní systém lymfa, tkáňový mok vznik, složení, cirkulace. Stavba a funkce mízních uzlin. Slezina. Somatologie Mgr. Naděžda Procházková Míza Lymfa Krevní kapiláry jsou prostupné pro určité množství bílkovin
Mízní systém lymfa, tkáňový mok vznik, složení, cirkulace. Stavba a funkce mízních uzlin. Slezina. Somatologie Mgr. Naděžda Procházková Míza Lymfa Krevní kapiláry jsou prostupné pro určité množství bílkovin
Intervenční radiologie-nevaskulární
 Intervenční radiologie-nevaskulární M. Roček, J.H. Peregrin Klinika zobrazovacích metod, FN Motol a 2. LF KU, Praha DRENÁŽ ŽLUČOVÝCH CEST Obstrukce: Maligní tumor (hlavy) pankreatu tumor žlučníku cholangiokarcinom
Intervenční radiologie-nevaskulární M. Roček, J.H. Peregrin Klinika zobrazovacích metod, FN Motol a 2. LF KU, Praha DRENÁŽ ŽLUČOVÝCH CEST Obstrukce: Maligní tumor (hlavy) pankreatu tumor žlučníku cholangiokarcinom
Úvod do trombofilie. MUDr. Dagmar Riegrová, CSc.
 Úvod do trombofilie MUDr. Dagmar Riegrová, CSc. Název projektu: Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických předmětů na Lékařské fakultě a Fakultě zdravotnických
Úvod do trombofilie MUDr. Dagmar Riegrová, CSc. Název projektu: Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických předmětů na Lékařské fakultě a Fakultě zdravotnických
Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám
 VY_32_INOVACE_PPM15460NÁP Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám Číslo projektu: CZ.1.07/1.5.00/34.0883 Název projektu: Rozvoj vzdělanosti Číslo šablony: III/2 Datum vytvoření:
VY_32_INOVACE_PPM15460NÁP Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám Číslo projektu: CZ.1.07/1.5.00/34.0883 Název projektu: Rozvoj vzdělanosti Číslo šablony: III/2 Datum vytvoření:
Problematika centrálního ţilního katétru z pohledu sestry a pacienta
 Jihočeská univerzita v Českých Budějovicích Zdravotně sociální fakulta Problematika centrálního ţilního katétru z pohledu sestry a pacienta Bakalářská práce Vedoucí práce: Autor práce: Mgr. František Dolák
Jihočeská univerzita v Českých Budějovicích Zdravotně sociální fakulta Problematika centrálního ţilního katétru z pohledu sestry a pacienta Bakalářská práce Vedoucí práce: Autor práce: Mgr. František Dolák
Hygiena rukou a používání rukavic. MUDr. Bohdana Rezková, Ph.D. Ústav ochrany a podpory zdraví LF MU
 Hygiena rukou a používání rukavic MUDr. Bohdana Rezková, Ph.D. Ústav ochrany a podpory zdraví LF MU Mikroflóra pokožky rukou Rezidentní (stálá) mikroflóra kůže - mikroorganizmy vyskytující se v hlubších
Hygiena rukou a používání rukavic MUDr. Bohdana Rezková, Ph.D. Ústav ochrany a podpory zdraví LF MU Mikroflóra pokožky rukou Rezidentní (stálá) mikroflóra kůže - mikroorganizmy vyskytující se v hlubších
Embolie plodovou vodou. Radka Klozová KARIM 2.LF UK a FN Motol Praha
 Embolie plodovou vodou Radka Klozová KARIM 2.LF UK a FN Motol Praha EPV Závažná akutní porodnická komplikace s vysokou mateřskou a fetální mortalitou Vzácná komplikace, ale nejobávanější Připomíná anafylaxi
Embolie plodovou vodou Radka Klozová KARIM 2.LF UK a FN Motol Praha EPV Závažná akutní porodnická komplikace s vysokou mateřskou a fetální mortalitou Vzácná komplikace, ale nejobávanější Připomíná anafylaxi
2 Antisepse, asepse, způsoby sterilizace, dezinfekce... 23. 3 Etiologie ran a proces hojení... 24
 Obsah Předmluva... 13 OBECNÁ CHIRURGIE 1 Vyšetření chirurgického pacienta... 16 1.1 Anamnéza... 16 1.2 Fyzikální vyšetření..................................... 18 1.3 Paraklinická vyšetření... 20 1.4 Předoperační
Obsah Předmluva... 13 OBECNÁ CHIRURGIE 1 Vyšetření chirurgického pacienta... 16 1.1 Anamnéza... 16 1.2 Fyzikální vyšetření..................................... 18 1.3 Paraklinická vyšetření... 20 1.4 Předoperační
ZÁZNAM POHOVORU S LÉKAŘEM
 Strana 1 / 5 Vážená pacientko, vážený paciente, vážení rodiče, vzhledem k Vašemu zdravotnímu stavu (zdravotnímu stavu Vašeho dítěte) je Vám doporučeno provedení výše uvedeného zákroku (výkonu). Před vlastním
Strana 1 / 5 Vážená pacientko, vážený paciente, vážení rodiče, vzhledem k Vašemu zdravotnímu stavu (zdravotnímu stavu Vašeho dítěte) je Vám doporučeno provedení výše uvedeného zákroku (výkonu). Před vlastním
