UNIVERZITA KARLOVA V PRAZE, PŘÍRODOVĚDECKÁ FAKULTA. Katedra buněčné biologie
|
|
|
- Daniela Soukupová
- před 5 lety
- Počet zobrazení:
Transkript
1 UNIVERZITA KARLOVA V PRAZE, PŘÍRODOVĚDECKÁ FAKULTA Katedra buněčné biologie Bakalářská práce Dendritické buňky a autoimunitní choroby se zaměřením na diabetes mellitus 1. typu Iveta Chrástová Vedoucí práce: Doc. MUDr. Kateřina Štechová, Ph.D. Praha 2010
2 Poděkování Ráda bych poděkovala své školitelce Doc. MUDr. Kateřině Štechové, Ph.D. za odborné a cenné rady při psaní bakalářské práce. Prohlašuji, ţe jsem bakalářskou práci vypracovala samostatně s pouţitím uvedené literatury a po konzultaci se svou školitelkou. Praha, srpen 2010 Iveta Chrástová - 2 -
3 Obsah Abstrakt Abstract Seznam zkratek Úvod Nespecifická imunita Specifická imunita Dendritické buňky Myeloidní DC Plazmacytoidní DC Receptory na povrchu DC PAMP receptory Toll-like receptory NOD-like receptory (NLR) C-lektinové receptory (CLR) DC-SIGN DCAL DCIR DCAR BDCA RIG-I like receptory (RLR) DAMP-receptory Role DC v imunopatologii Revmatoidní artritida Roztroušená skleróza Systémový lupus erythematodes Psoriáza Atopická dermatitida DC a diabetes 1. typu Závěr Seznam pouţité literatury
4 Abstrakt Dendritické buňky (DC) představují účinné buňky prezentující antigen. Vyvíjejí se z CD34+ hematopoetických buněk v kostní dřeni a jsou specializované na vychytávání, zpracování a prezentaci antigenů T lymfocytům. Rozlišujeme dva typy DC, myeloidní a plazmacytoidní. Myeloidní DC (mdc) vznikají z hematopoetických progenitorových buněk pod vlivem GM-CSF a TNF-α nebo z monocytů v kultuře s GM-CSF a IL-4. Působením CD40L dozrávají a produkují velké mnoţství IL-12, který podporuje vývoj Th1 lymfocytů. Na diferenciaci plazmacytoidních DC (pdc) z hematopoetických buněk se podílí Flt3-L a dále CD40L a IL-3 a jejich zásadní funkcí je produkce IFN I jako odpověď na setkání s viry. Plazmacytoidní DC jsou tedy důleţité při obraně proti patogenům, udrţují antivirový stav. Patogen je rozpoznán přes receptory TLR7 a TLR9. Na svém povrchu mají DC i další skupiny receptorů, které rozpoznávají cizorodé struktury, jako například C-lektinové receptory, RIG-I-like receptory a NOD-like receptory. Dendritické buňky hrají roli v autoimunitních onemocněních, kde imunitní systém rozpoznává vlastní struktury organismu a aktivuje vůči nim imunitní odpověď. Na patologii daných onemocnění se podílejí díky své schopnosti aktivovat a polarizovat T lymfocyty. Právě polarizace T lymfocytů ve směru Th1 je typicky pozorována u značné části autoimunitních onemocnění, jako je např. revmatoidní artritida, roztroušená skleróza, psoriáza či diabetes mellitus 1. typu. Dendritické buňky představují díky tomu slibný budoucí cíl imunoterapie těchto onemocnění. Klíčová slova: diabetes mellitus 1. typu dendritické buňky, mdc, pdc, autoimunitní onemocnění, - 4 -
5 Abstract Dendritic cells (DC) are professional antigen-presenting cells (APC) that play an essential role in the induction of immune responses. DCs develop from CD34+ hematopoietic stem cells in bone marrow and their role is uptake, processing and presentation of antigens to T cells. DCs can be divided into two distinct subset of cells, myeloid a plasmacytoid DCs. Myeloid DCs (mdc) develop from hematopoietic cells in the presence of GM-CSF and TNF-α or from monocytes in the culture with GM-CSF and IL-4, then with CD40L they mature and produce a large number of IL-12, which is important in driving CD4+ T cell to type Th1. The development of pdc is CD40L and IL-3 dependent and Flt3-L supports this process as well. The essential role of pdc is that they secrete a large amounts of type I IFN in the responses to viruses and so they maintain the antiviral stage. To recognize the viruses pdc express Toll-like receptors 7/9. DCs have on the surface also other groups of receptors, e.g. C-type lectin-like receptors, RIG-I-like receptors and NOD-like receptors. They play the role in the various diseases, mostly autoimmune diseases, in which the immune system recognizes self tissues and activates against them the immune response. Dendritic cells function is that they are competent to activate T cells, in the most cases Th1 lymfocytes are responsible for these diseases developement, e.g. rheumatoid arthritis, multiple sclerosis, psoriasis and type 1 diabetes mellitus. Significant is also in the future the using of DCs in immunotherapy. Keywords: dendritic cells, mdc, pdc, autoimmune diseases, type 1 diabetes mellitus - 5 -
6 Seznam zkratek AD atopická dermatitida (atopic dermatitis) APC buňka prezentující antigen (antigen-presenting cell) BCR receptor B lymfocytů pro antigen (B-cell receptor) BDCA-2 (blood dendritic cell antigen 2) CARD (caspase recruitment domains) CCL2 (chemokine (C-C motif) ligand 2) CCR chemokinový receptor (chemokine receptor) CD diferenciační antigen (cluster of differentiation) CLR C-lektinové receptory (C-type lectin-like receptors) CNS centrální nervová soustava CpG (Cytosin-phosphatidyl-Guanosin) CR komplementový receptor (complement receptor) CRD doména rozpoznávající sacharidy (carbohydrate recognition domain) CXCR (CXC chemokine receptor) DAMP struktury charakteristické pro poškozenou tkáň (damageassociated molecular patterns) DC dendritická buňka (dendritic cell) DCAL-1 (dendritic cell-associated lectin 1) DCAR (dendritic cell immunoactivating receptor) DCIR (dendritic cell immunoreceptor) DC-SIGN (DC-specific ICAM-grabbing non-integrin) DNA deoxyribonukleová kyselina dsrna dvouvláknová ribonukleová kyselina Flt3-L (FMS-like tyrosine kinase 3 ligand) GAD glutamát-dekarboxyláza gal-1 galektin-1 GM-CSF faktor stimulující kolonie granulocytů a makrofágů (granulocyte-monocyte colony-stimulating factor) gp glykoprotein H 4 R histaminový H 4 receptor HCV (hepatitis C virus) HIV (human immunodeficiency virus) HMGB1 (High-mobility group box 1) HPC hematopoetická progenitorová buňka (hematopoetic cell) Hsp protein teplotního šoku (heat shock protein) ICAM mezibuněčná adhezivní molekula (intercellular adhesive molecule) IFN interferon Ig imunoglobulin IL interleukin ILT-7 (immunoglobulin-like transcript 7) inkt (invariant natural killer T cell) ITAM aktivační motiv imunoreceptorů zaloţený na tyrosinu (immunoreceptor tyrosine-based activation motif) ITIM inhibiční motiv imunoreceptorů zaloţený na tyrosinu (immunoreceptor tyrosine-based inhibition motif) - 6 -
7 LAMP (lysosome-associated membrane protein) LC Langerhansova buňka (Langerhans cell) LFA adhezivní molekula leukocytů (leukocyte-function-associated antigen) LPS lipopolysacharid LRR struktury bohaté na leucin (leucine-rich repeats) MAC makrofág MBP (myelin basic protein) MC ţírná buňka (mast cell) MD2 (myeloid differentiation protein 2) mdc myeloidní dendritická buňka (myeloid dendritic cell) MDR (multi-drug resistance) MHC hlavní histokompatibilitní komplex (major histocompatibility complex) MOG (myelin oligodendrocyte glycoprotein) MS roztroušená skleróza (multiple sclerosis) MyD88 (myeloid differentiation factor 88) NAIP5 (neuronal apoptosis-inhibitory protein 5) NK přirozený zabíječ (natural killer) NLR receptory skupiny NOD (NOD-like receptor) NLRC4 NLR protein s CARD4 doménou NOD (non-obese diabetic mouse) PAMP struktury charakteristické pro patogenní mikroorganismy (pathogen-associated molecular patterns) pdc plazmacytoidní dendritická buňka (plasmacytoid dendritic cell) P-gp P-glykoprotein PLP (proteolipid protein) PRR receptory pro mikrobiální komponenty (pathogen recognition receptors) RA revmatoidní artritida (rheumatoid arthritis) RIP (rat insulin promoter) RLR receptory skupiny RIG-I (RIG-I-like receptor) SIV (simian immunodeficiency virus) SLE systémový lupus erythematodes (systemic lupus erythematosus) ssrna jednovláknová ribonukleová kyselina T1D diabetes 1. typu (type 1 diabetes) Tc cytotoxický T lymfocyt (cytotoxic T cell) TCR receptor T lymfocytů pro antigen (T-cell receptor) TGF transformující růstový faktor (transforming growth factor) Th pomocný T lymfocyt (helper T cell) TIR (Toll/IL-1 receptor homology) TLR receptory skupiny Toll (Toll-like receptors) TNF faktor nekrotizující nádory (tumor necrosis factor) TPO (thrombopoietin) Treg regulační T lymfocyt (regulatory T cell) TSLP (thymic stromal lymphopoietin) VCAM cévní adhezivní molekula (vascular cell adhesion molecule) - 7 -
8 1 Úvod Dendritické buňky (DC) představují účinné buňky prezentující antigen (APC) T lymfocytům. Vyvíjejí se z hematopoetických buněk v kostní dřeni a jsou specializované na vychytávání antigenů v periferních tkáních a jejich zpracování a prezentaci T lymfocytům v lymfatické uzlině. K jejich aktivaci, schopnosti stimulovat T lymfocyty a tím imunitní odpověď, dochází za přítomnosti cizorodých struktur nebo i poškozené vlastní tkáně organismu. Různé mikrobiální, případně virové proteiny se váţí na specifické receptory na povrchu DC a aktivují signalizační kaskády, které vedou k produkci cytokinů, a ty pak regulují imunitní odpověď. Dendritické buňky se uplatňují v mechanismech specifické i nespecifické imunity. Na povrchu DC se vyskytují receptory pro bakteriální komponenty a jiné cizorodé struktury, po jejichţ navázání dochází k fagocytóze. Patogen je posléze endocytován do intracelulárních váčků, které se spojí s lysozomy. Uvnitř těchto organel jsou proteázy, které zajistí rozštěpení cizorodých struktur a zničení patogena. V kůţi aktivně fagocytují Langerhansovy buňky (LC), které jsou označovány jako nezralé myeloidní DC (mdc). Pokud je v kůţi přítomna infekce, LC migrují do lymfatických uzlin a aktivují T lymfocyty. Tato práce dále popisuje vyuţití a funkci DC v imunopatologii, hlavně u autoimunitních chorob, zejména u diabetu 1. typu. V případě autoimunitních chorob se jedná o poruchu periferní tolerance, kdy dochází k aktivaci destruktivní imunitní odpovědi reakcí na vlastní struktury organismu. Vznikají autoreaktivní klony T lymfocytů a případně B lymfocytů, produkujících autoprotilátky. Autoantigenem můţe být například kolagen II u revmatoidní artritidy, myelin u roztroušené sklerózy, nukleové kyseliny u systémového lupusu erythematodes, glutamát-dekarboxyláza nebo inzulin v případě diabetu 1. typu. Rozpoznáním těchto struktur se aktivuje neadekvátní imunitní odpověď, vedoucí k destrukci tkání. Část textu je také věnována moţnosti terapie daných onemocnění
9 2 Nespecifická imunita Vrozená (nespecifická) imunita tvoří první bariéru proti infekci. Účastní se jí většina buněk odvozených z myeloidní vývojové linie, a to makrofágy, granulocyty, ţírné buňky a dendritické buňky. Makrofágy se vyvíjejí z monocytů a stejně jako dendritické buňky mají na povrchu receptory pro různé bakteriální komponenty a jiné cizorodé struktury. Po navázání bakterie na dané receptory dochází k fagocytóze. Patogen je endocytován do intracelulárních váčků, které později splynou s lysozomy, a tím je patogen zničen. Signalizací přes tyto receptory jako odpověď na cizorodé struktury se aktivuje produkce prozánětlivých cytokinů (IL-1β, IL-6, TNF-α) (1). Další účinnou zbraní nespecifické sloţky imunitního systému je komplement, který zahrnuje soubor proteinů plazmy. Aktivuje se v přítomnosti patogenů, následně se štěpí na fragmenty, které pokryjí povrch mikrobů. Ty jsou pak rozeznány komplementovými receptory na povrchu makrofágů a dochází opět k fagocytóze (1). Roli v nespecifické imunitě ale sehrávají i další faktory. De facto i kůţi a slizniční povrchy můţeme řadit mezi prostředky nespecifické imunity (1). 3 Specifická imunita Imunitní systém musí být schopný aktivovat imunitní odpověď proti různým patogenům. Důleţitou sloţkou specifické (adaptivní, získané) imunity jsou lymfocyty. Na svém povrchu mají vysoce variabilní receptory pro antigen, které zprostředkují rozpoznání a vazbu antigenu. Kaţdý lymfocyt má unikátní typ tohoto receptoru, liší se strukturou vazebného místa. V nepřítomnosti infekce většina lymfocytů v tkáních má podobu malých, nenápadných buněk s malým počtem buněčných kompartmentů. Takto jsou charakterizovány neaktivní lymfocyty (naivní), které se ještě nesetkaly s antigenem. Po aktivaci antigenem se z nich stávají plně funkční lymfocyty, tvz. efektorové lymfocyty. Některé aktivované B a T lymfocyty se diferencují do tzv. paměťových buněk, ze kterých se po opětovném setkání s antigenem stávají rychle reagující efektorové buňky (1). Rozlišujeme B lymfocyty, které se po vazbě antigenu na BCR (B-cell receptor) diferencují na plazmatické buňky, jejichţ hlavní funkcí je produkce protilátek, imunoglobulinů (Ig) (1)
10 T lymfocyty váţou antigen přes TCR (T-cell receptor) a dělí se do několika buněčných podtypů buněk. Cytotoxické T lymfocyty (Tc) zabíjí buňky infikované viry nebo jinými intracelulárními patogeny. Dalším typem jsou pomocné T lymfocyty (Th), které se vyznačují schopností aktivace B buněk nebo makrofágů. Regulační T lymfocyty (Tregs) potlačují aktivitu ostatních lymfocytů a tím pomáhají kontrolovat imunitní odpověď (1). 4 Dendritické buňky Dendritické buňky (dále DC) jsou velmi účinné buňky prezentující antigen (APC) a stojí tedy na pomezí mezi mechanismy specifické a nespecifické imunity. Vyvíjejí se z CD34+ hematopoetických buněk (HPC) v kostní dřeni (2). Jsou specializované na vychytávání, zpracování, transport a prezentaci antigenů T lymfocytům. Přítomnost mikrobiálních, virových produktů či poškozené tkáně způsobí migraci DC do lymfatických uzlin a jejich přeměnu na buňky prezentující antigen. Aktivace DC je povaţována za jednu z nezbytných jevů k aktivaci primární a sekundární imunitní odpovědi. Nezralé DC se vyznačují nízkou epxresí MHC proteinů (major histocompatibility complex) a B7 kostimulačních molekul (CD80, CD86). Sídlí v periferních tkáních, kde sbírají antigeny z okolního prostředí, zpracovávají je a prezentují v asociaci s MHC molekulami na povrchu. Extracelulární materiál přijímají fagocytózou (případně makropinocitózou) přes receptory (například mannosový receptor a DEC 205). Tyto receptory rozpoznávají mnoho bakterií a virů, jejichţ fragmenty jsou posléze prezentovány na MHC II. třídy. Komplex MHC II a peptidu je rozpoznán CD4+ T lymfocyty, které se tím aktivují a stimulují imunitní odpověď. Při aktivaci T lymfocytů jsou nutné 2 signály od DC, jeden při rozpoznání peptidu pomocí TCR a druhý signál je uskutečněn pomocí kostimulačních molekul CD28 na povrchu T lymfocytu a CD80/86 u DC. Také se uplatňují adhezivní molekuly (například ICAM-1, ICAM-2, LFA-1) a koreceptory CD4 nebo CD8. Dendritické buňky jsou schopné tzv. cross prezentace, kdy jsou extracelulární virové partikule vychytány fagocytózou nebo makropinocytózou a virové peptidy jsou poté navázány na MHC I. třídy. Komplexem MHC I a peptid dochází ke stimulaci antivirové odpovědi přes CD8+ T lymfocyty (1). Rozlišujeme myeloidní a plazmacytoidní DC, oba typy nesou CCR7, který je důleţitý pro migraci DC do lymfatických tkání (3)
11 4.1 Myeloidní DC Jsou charakterizovány jako CD123- (IL-3Rα) /CD11c+ (CR4) (4) a na jejich povrchu se vyskytují myeloidní markery CD13 a CD33. Nezralé mdc se vyvíjejí z CD34+ hematopoetických progenitorových buněk (HPC) pod vlivem GM-CSF a TNF- nebo z monocytů v kultuře s GM-CSF a IL-4. Po působení CD40L (CD40ligand) dozrávají a produkují velké mnoţství IL-12, který stimuluje přeměnu T lymfocytů do podoby Th1. Na svém povrchu mají toll-like receptory TLR1, TLR2, TLR3, TLR4, TLR5 a TLR8 (3), které po vazbě cizorodých struktur způsobí aktivaci mdc. Myeloidní DC pak mohou polarizovat CD4+ T buňky do Th1 lymfocytů (5) a aktivovat imunitní odpověď. Jako nezralé mdc jsou označovány Langerhansovy buňky (LC), které se vyskytují v kůţi. Aktivně fagocytují a obsahují Birbeckova granula, která jsou vyuţita pro akumulaci langerinu, transmembránového lektinu specifického pro vazbu mannosy. Na jejich povrchu se ale nevyskytují kostimulační molekuly. V přítomnosti infekce v kůţi, LC sbírají antigeny a migrují do lymfatických uzlin. Tam ztrácí schopnost vychytávat antigeny a naopak se zvyšuje počet MHC molekul na povrchu. Dále se zvyšuje exprese kostimulačních a adhezivních molekul, které jsou důleţité pro interakci s T buňkami. Tím se z nich stávají zralé DC (1). Na Obr. 1 jsou znázorněny povrchové molekuly mdc, jedná se zejména o receptory (DC-SIGN) a molekuly adhezivní (ICAM-1, ICAM-2, LFA-1), kostimulační (B7.1, B7.2) a MHC glykoproteiny. Obr. 1 Myeloidní DC a povrchové markery (převzato z (1))
12 4.2 Plazmacytoidní DC Morfologicky se podobají plazmatickým buňkám (zralé vývojové stadium B lymfocytů), které produkují protilátky. Oba typy buněk mají výrazné drsné endoplazmatické retikulum, kde probíhá syntéza proteinů. Na diferenciaci pdc z CD34+ hematopoetických buněk se podílí Flt3-L (Flt3-ligand). Bylo prokázáno, ţe TNF- blokuje vývoj pdc v kultuře s Flt3-L, zatímco thrombopoietin (TPO) společně s Flt3-L vývoj stimulují (6). Plazmacytoidní DC mají povrchové markery CD123+ (IL-3Rα) / CD11c (CR4) (4) a jejich růstovými faktory jsou CD40L a IL-3. Po aktivaci antigenem indukují produkci Th2 typu cytokinů (IL-4, IL-10) (5). Plazmacytoidní DC produkují přes 95 % IFN I v periferní krvi jako odpověď na setkání s viry a jsou tedy důleţité při obraně proti patogenům, udrţují antivirový stav. V obraně proti virům se uplatňují toll-like receptory TLR7 a TLR9 (viz. Obr. 2) (3), které rozpoznávají nukleovou kyselinu viru a jsou intracelulárně lokalizované. Po vazbě ligandu na TLR se aktivuje signalizační kaskáda vedoucí k produkci IFN I. Lidské pdc produkují všechny subtypy IFN I, hlavně IFN- /. Produkcí IFN I aktivují mdc, T a B lymfocyty a NK buňky (7). Mezi další receptory patří BDCA-2 z C-lektinové rodiny transmembránových glykoproteinů, ILT-7, pre-t buněčný receptor (TCR ), Fc RI (7), IL-3R a Flt-3 (8). Obr. 2 Plazmacytoidní DC a povrchové markery (převzato z (1)) Plazmacytoidní DC se akumulují v periferních tkáních během virové infekce, v koţních lézích při psoriáze, případně ve svalu či plicích. Migraci pdc do nelymfoidních tkání zajišťuje chemerin, který je produkován endoteliálními buňkami. Jeho exprese je zvýšena v kůţi postiţené psoriázou (9). Některé studie prokázaly, ţe pdc prezentují hlavně endogenní antigeny. Exogenní antigeny mohou přijímat endocytózou například přes receptory BDCA-2, Siglec-H, DCIR
13 5 Receptory na povrchu DC Imunitní systém uţívá různé receptory k rozpoznání a tvorbě odpovědi na přítomnost patogenů. Tyto receptory rozpoznávají povrchové cizorodé struktury (především opakující se vzory), například sacharidové či lipidové struktury specifické pro mikrobiální povrch, které nejsou přítomny na povrchu hostitelské buňky. Některé z receptorů přímo aktivují fagocytózu (makrofág-mannosový receptor), jiné podporují produkci sekretovaných molekul s úlohou opsonizační a tím zlepšují fagocytózu nebo aktivují komplement. Rozlišujeme dvě skupiny receptorů, a to PAMP a DAMP receptory, které se dále člení na další podskupiny. Podrobněji budou popsány PAMP receptory. Tab. 1 Receptory na povrchu DC (převzato a upraveno z (10)). PAMP receptory toll-like receptory TLR 1-10 intracelulární NLR, TLR 3, 7, 9 C-lektinové receptory dectin-1, dectin-2, DEC205, BDCA-2 makrofág-mannosový receptor RIG-I-like receptory MDA5, LGP2 receptory aktivované proteázou PAR 1-3 DAMP receptory komplementové hcr 1-3, mc3ar, mc5ar prostanoidní DP1, EP2, EP4, IP neuropeptidové NK1, CGRPR purinergní P2X, P2Y receptory pro Heat shock proteiny CD14, CD36, CD PAMP receptory Toll-like receptory Toll-like receptory (dále TLR) a jiné receptory, rozpoznávající cizorodé struktury (PAMPs) na mikroorganismech, jsou důleţité při obraně proti patogenům a jsou významnými nástroji vrozené imunity. Na průnik mikrobů reagují epiteliální buňky produkcí antimikrobiálních peptidů a jiných intermediátů, uvolněním cytokinů jako reakcí na zánět. Imunitní odpověď je doprovázena aktivací dendritických buněk a T lymfocytů
14 Hlavní strukturou TLR je transmembránový protein s leucin-bohatými repeticemi v N-terminální extracelulární doméně a cytoplazmatická část je podobná struktuře IL-1 receptoru (TIR doména) (11). U člověka rozeznáváme TLR 1-10, přičemţ u myši se popisují také TLR Toll-like receptory se vyskytují na různých buněčných typech a ve dvou základních lokalizacích. V plazmatické membráně se nacházejí TLR 1, 2, 4-6 a intracelulárně lokalizované v endoplazmatickém retikulu nebo endosomech jsou TLR 3, Rozpoznávají rozmanité molekuly, například lipidy (TLR 1, 2, 4, 6), proteiny (TLR5) nebo nukleové kyseliny (TLR 3, 7-9). Jsou schopné rozpoznat ligandy exogenní produkované mikroby nebo endogenní a extracelulární molekuly jako hyaluronan, Hsp (heat-shock proteins) a fibronektin (12). Po navázání ligandů dochází k aktivaci signalizační kaskády, vedoucí k produkci interferonů a prozánětlivých cytokinů IL-6, TNF-, IL-1 a IL-12. Tyto cytokiny pak ovlivňují okolní buňky k produkci chemokinů a adhezivních molekul (hlavně CD80 a CD86) (13), které jsou důleţité pro aktivaci imunitní odpovědi. Důleţitá je i regulace signalizace přes TLR, nadměrná aktivace můţe vést k různým patologickým stavům, ateroskleróze či autoimunitnímu onemocnění (12). Toll-like receptory se vyskytují na některých nádorových buňkách. Studie ukazují, ţe exprese TLR na těchto buňkách je spojena s růstem nádoru. Toll-like receptory 5 a 9 mohou mít důleţitou roli při rozvoji nádoru děloţního čípku, zatímco signalizace přes TLR 4 bývá narušena (14)
15 Tab. 2 Toll-like receptory a jejich ligandy (převzato a upraveno z (12)). receptor TLR1 (s TLR2) TLR2 TLR3 TLR4 TLR5 TLR7, TLR8 TLR9 ligand lipoproteiny peptidoglykan lipoteichoová kyselina (gram-pozitivní bakterie) lipoarabinomannan (mycobakterie) glykolipidy poriny (Neisseria) zymosan (Saccharomyces cerevisiae) dsrna lipopolysacharid (gram-negativní bakterie) mannan (Candida albicans) heat shock proteins (Hsp) (Chlamydia pneumoniae) F protein (RhinoSyncitial Virus) flagellin ssrna (hlavně s guanosinem a uridinem) imidazochinolin bakteriální a virová DNA CpG DNA Vazbou mikrobiálních, virových nebo jiných cizorodých struktur na TLR dochází ke změnám funkce dendritických buněk. Například TLR4 rozpoznává lipopolysacharid (LPS), endotoxin gram-negativních bakterií. Bylo zjištěno, ţe stimulací DC pomocí LPS se sníţila jejich schopnost migrovat do tkání a naopak se projevila funkce vychytávání antigenu. Asi po 4 hod po stimulaci LPS uţ DC neprokazují schopnost endocytózy antigenu, ale zvýšila se migrace do lymfatických tkání (15). Při aktivaci TLR jejich ligandy dochází k aktivaci signalizační kaskády (viz. Obr. 3), vedoucí přes různé signalizační molekuly, a jejíţ výsledkem je produkce cytokinů
16 Obr. 3 Signalizace přes TLR Myeloidní diferenciační faktor 88 (MyD88) je universálním adaptorem pro většinu TLR, kromě TLR3. Přes MyD88 dochází k aktivaci proteinů rodiny IRAK, včetně IRAK1 a IRAK4. Po aktivaci TLR proteiny IRAK disociují od MyD88 a fosforylovaný IRAK-1 interaguje s TRAF6. Aktivace TRAF6 stimuluje další molekulu TAK1, která společně s TAB1, TAB2 a TAB3 aktivuje signalizační dráhy přes IKK komplex a MAPK. Fosforylace TAK1 a TAB2 iniciuje disociaci TRAF6/TAK1/TAB1/TAB2 od membrány do cytosolu a IRAK-1 je degradován. TAK1 je aktivní, to vyplývá z fosforylace a degradace IκB. Dochází k aktivaci transkripčního faktoru NF-κB, který kontroluje expresi genů prozánětlivých cytokinů. U TLR7/8 a TLR9 je dráha stejná po TRAF6, poté dochází k aktivaci regulačního faktoru IRF-7 a tím k produkci IFN I. U TLR3 je signalizace závislá na adaptorových molekulách TRIF a TRAM. Po vazbě molekuly TRIF s TRAF6 dochází ke stimulaci TAK1 a nakonec k aktivaci transkripčního faktoru NF-κB. C-terminální doména molekuly TRIF obsahuje RIP homotypický interakční motiv (RHIM) a díky němu asociuje s RIP1. Negativní forma RIP1 inhibuje aktivaci NF-κB. Signalizační dráhou přes TRIF dochází k aktivaci IRF3 a následně k indukci produkce IFN I (převzato z (12))
17 5.1.2 NOD-like receptory (NLR) Většina NLR je lokalizována v cytoplazmě. Skládají se z centrální nukleotid-vazebnéoligomerizační domény a C-terminální domény LRR (COOH-terminal leucine-rich repeats), která je důleţitá pro vazbu ligandu. Také obsahují například kaspázovou doménu (CARD). NOD1 a NOD2 detekují degradační produkty buněčné stěny bakterií, hlavně fragmenty peptidoglykanu. Tyto molekuly se dostávají do cytosolu hostitelské buňky endocytózou, specifickým transporterem, případně pomocí pórů v membráně vytvořených bakteriemi. NOD1 je stimulován fragmenty obsahující meso-diaminopimelovou kyselinu a NOD2 muramyl-dipeptidy (16, 17). NOD-like receptory v hematopoetických a endoteliálních buňkách jsou spojené s lokálními a systémovými infekčními onemocněními. Na Obr. 4 je znázorněna signalizační kaskáda přes receptory NLR. Obr. 4 Funkce NLR NOD1 a NOD2 stejně jako TLR aktivují transkripční faktor NF-κB a tím stimulují genovou expresi proil-1β. Druhá signalizační dráha s NLRC4 a NAIP5 vede ke štěpení proil-1β, tím vznikne aktivní forma prozánětlivého cytokinu IL-1β. Některé NLR aktivují pyroptosu, zánětlivou smrt buňky (převzato z (18)) C-lektinové receptory (CLR) Stejně jako TLR patří mezi PRRs (pattern recognition receptors). Rozpoznávají cizorodé struktury, od nukleových kyselin viru aţ po mikrobiální komponenty. C-lektinové receptory se odlišují v tom, ţe váţou specifické sacharidové struktury přes jejich sacharidrozpoznávající doménu (CRD). Tato doména obsahuje místo pro vazbu vápníku, který je esenciální pro vazbu ligandu. Jejich primární funkcí je vazba antigenu. Můţeme rozlišit dvě
18 skupiny CLR na základě orientace amino konce (N-konec). Typ I má N-konec extracelulárně, u typu II je lokalizovaný v cytoplazmě. DC-SIGN Je charakterizován jako adhezivní receptor pro ICAM-3, který je přítomný na T buňkách. Přitom ICAM-3 je molekula důleţitá pro kontakt mezi DC a T buňkami (20). Receptor DC-SIGN obsahuje CRD doménu rozpoznávající mannosu a nachází se výhradně na DC, případně na makrofázích. V cytoplazmatické části se nachází motiv, který propůjčuje receptoru schopnost endocytózy. Po vazbě ligandu dochází k endocytóze komplexu receptorligand do pozdního endozomu nebo lysozomu. Doposud byly objeveny jako ligand lentiviry (včetně HIV-1, HIV-2, SIV-2). DC-SIGN se uplatňuje jako HIV-1R (receptor), vychytává HIVg120 a usnadňuje přenos HIV na T buňky (21). Otázkou ale zůstává, jakým způsobem se HIV-1 viriony chrání proti degradaci v buněčných kompartmentech o nízkém ph. DC-SIGN byl také objeven jako buněčný receptor pro HCV (hepatitis C virus), RNA virus, způsobující onemocnění jater. Genom HCV kóduje mnoho plášťových proteinů, které jsou glykosylovány navázanou mannosou. Jeden z těchto proteinů, E2, se váţe na receptor DC-SIGN (22). DCAL-1 Tento receptor je charakterizován jako typ II, transmembránový. Jeho exprese je omezena na hematopoetické buňky, speciálně na DC, B lymfocyty, ale T lymfocyty a monocyty jej nemají. DCAL-1 postrádá tři cysteinové zbytky potřebné k formaci sacharidrozpoznávající domény. Pouţitím DCAL-1 fúzního proteinu byla identifikována populace CD4+ CD45RA+ T buněk, které mají na povrchu DCAL-1 ligand. Inkubací se solubilním DCAL-1 se zvýšila proliferace CD4+ T buněk a sekrece IL-4. Receptor se tedy můţe chovat jako kostimulační molekula, stimuluje vývoj CD4+ T buněk do Th2 sekrecí IL-4 (23). DCIR Indukuje negativní signály přes inhibiční imunoreceptor s motivem ITIM v cytoplazmatické části. Extracelulární lektinová doména je podobná jako u aktivačního receptoru DCAR, který se nachází v podobných tkáních jako DCIR. Cytoplazmatická část receptoru DCAR ale neobsahuje signalizační motiv ITIM a je velmi krátká
19 DCIR kontroluje produkci IFN- zprostředkovanou přes TLR9. Aktivací receptoru dochází k inhibici produkce IFN- (24). Toto přispělo k pochopení, jak mohou DC imunitní odpověď aktivovat a také inhibovat. DCIR tedy reguluje funkce pdc a toto můţe být v budoucnosti vyuţito v prevenci některých onemocnění. DCAR V transmembránové části se vyskytuje pozitivně nabitá aminokyselina arginin, která je důleţitá pro asociaci receptoru DCAR s Fc receptorem ( řetězcem). Gamma řetězec obsahuje aktivační imunoreceptor ITAM, skládající se z tyrosinových zbytků, které jsou důleţité při vedení aktivačního signálu. V přítomnosti řetězce Fc receptoru a DCAR dochází k mobilizaci vápníku a k fosforylaci buněčných proteinů přes fosforylované tyrosinové zbytky (25). Signál z ITAM-motivu je převeden na DCAR přes adaptorovou molekulu, kterou můţe být DAP12. Takto poskytuje buňkám prezentujícím antigen aktivační signál. BDCA-2 Receptor je povaţován za specifický marker na povrchu lidských pdc, jeho ligand zatím nebyl identifikován. Signalizace přes receptor je závislá na ITAM motivu v řetězci Fc receptoru, se kterým je spojen. V odpovědi na CpG-DNA dochází k potlačení produkce IFN-, IFN- a IL-6. U pdc se tím sníţí schopnost stimulovat CD4+ T buňky k proliferaci a produkovat IFN-. Tedy, BDCA-2 je schopen odvrátit prozánětlivou Th1 odpověď. Tím hrají pdc důleţitou roli při autoimunitních onemocněních, systémový lupus erythematodes je charakterizován právě zvýšenou produkcí IFN- / v koţních lézích, kde se pdc akumulují a váţou pomocí adhezivní molekuly L-selektinu. Ligand L-selektinu se vyskytuje na endoteliálních buňkách v koţních lézích (26) RIG-I like receptory (RLR) Spolu s TLR vnímají virovou nukleovou kyselinu. Rozpoznáním a vazbou ligandu se aktivuje signalizační kaskáda, vedoucí k produkci IFN I a ten přispívá k udrţení antivirového stavu. Do RLR rodiny receptorů patří RIG-I, MDA5 a LGP2. Obsahují ATP-dependentní helikázovou doménu. N-konec obsahuje dvě kaspázové domény (CARD). Receptor RIG-I se uplatňuje především při rozpoznávání RNA virů, MDA5 slouţí jako receptor pro picornaviry. LGP2 byl objeven jako negativní regulátor RIG-I a positivní regulátor MDA5. Stejně jako
20 RIG-I a MDA5 obsahuje helikázovou doménu, ale postrádá doménu CARD a tím i ztrácí schopnost signalizace (27, 28). 5.2 DAMP-receptory Toll-like receptory a jiné pattern recognition receptors (PRRs) mohou reagovat na endogenní molekuly produkované v odpovědi na oxidativní stress nebo poškozenou tkáň. Takové molekuly se označují damage associated molecular patterns (DAMPs) a jsou rozpoznány například pomocí receptoru CD14, který má důleţitou roli v aktivaci NF-κB jako odpověď na přítomnost nekrotické tkáně. Často bývá spojen s TLR, například komplex TLR4 CD14 MD2 nebo dimer TLR2-CD14 reagují na přítomnost LPS a peptidoglykanu (29). Solubilní CD14 byl nalezen v plazmě a uplatňuje se jako přenašeč pro bakteriální lipopolysacharid a fosfolipidy (fosfatidylinositol) do buňky (30). Mezi endogenní DAMP molekuly patří různé intracelulární proteiny, DNA, RNA a nukleotidy. Jsou lokalizované v jádře a cytoplazmě (např. HMGB1), v cytoplazmě (např. S100 proteiny) nebo v extracelulární matrix (např. kyselina hyaluronová). HMGB1 High-Mobility Group Box 1 (HMGB1) je skupina proteinů, vyskytujících se převáţně v jádře, kde jsou v asociaci s chromatinem. Z jádra jsou uvolňovány po nekrotické smrti buňky, také mohou být sekretovány makrofágy nebo DC v odpovědi na lipopolysacharid, IFN-γ a TNF-α (31). Při sekreci či uvolňování HMGB1 z buněk jsou tímto stimulovány monocyty, T buňky a endoteliální buňky k produkci cytokinů a prozánětlivých mediátorů (32). S100 proteiny Jedná se o skupinu více neţ 20 homologních intracelulárních proteinů charakterizovaných EF hand doménou, která obsahuje vazebné místo pro vápník. Funkce těchto proteinů jsou předmětem mnoha studií, můţe se jednat o regulaci buněčného cyklu, růst a migraci buňky, fosforylace proteinů a regulaci traskripčních faktorů (33). Vyskytují se převáţně na buňkách myeloidní vývojové řady, neutrofilech, monocytech a při zánětu i na keratinocytech. Uplatňují se v prozánětlivé imunitní odpovědi, včetně indukce produkce chemokinů a adhezivních molekul a stimulují makrofágy k produkci prozánětlivých cytokinů (34)
21 6 Role DC v imunopatologii Dendritické buňky vnímají buňky poškozené, napadené bakteriemi, kvasinkami nebo viry vazbou cizorodých struktur na receptory, například TLR. Cizorodé proteiny pak vystavují v kontextu s MHC proteiny na povrchu a tím stimulují naivní T buňky (viz. Obr. 5). Aktivací adaptivní imunitní odpovědi se uplatňují v patologii různých onemocněních, zvláště autoimunitních, kde mají důleţitou úlohu aktivované autoreaktivní T lymfocyty, které rozpoznávají vlastní struktury organismu a stimulují proti nim imunitní odpověď. Obr. 5 Prezentace antigenů T lymfocytům Antigen je rozpoznán receptorem TCR na povrchu T lymfocytu, a to ve formě peptidu navázaného na MHC gp na povrchu APC, například DC nebo makrofága. K aktivaci T lymfocytu je dále nutný kontakt kostimulačních molekul, CD28 na povrchu T lymfocytu a CD80/86 na povrchu APC. Interakce se také účastní koreceptor T lymfocytu CD4 (Th), případně CD8 (Tc) (převzato a upraveno z (1)). 6.1 Revmatoidní artritida Jedná se o chronické autoimunitní zánětlivé onemocnění synoviální membrány v kloubu. S postupným vývojem onemocnění se zánět přesouvá na okolní chrupavku a kost a to přináší pacientům bolest a invaliditu. Onemocnění je způsobeno autoreaktivními CD4+ T buňkami, které jsou aktivovány pomocí DC a prozánětlivými cytokiny produkovanými makrofágy. T buňky poté stimulují B buňky k přeměně v plazmatické buňky, které následně produkují autoprotilátky. Autoantigenem můţe být kolagen II, proteoglykany nebo například proteiny teplotního šoku (Hsps). Aktivované T buňky také produkují cytokiny, které stimulují makrofágy/monocyty, endoteliální buňky a fibroblasty k produkci
22 prozánětlivých cytokinů, jako například TNF-α, IL-1, IFN-γ. Také dochází k aktivaci metalloproteináz, které jsou odpovědné za destrukci tkání. Ke vzniku revmatoidní artritidy (RA) můţe přispívat reakce na bakteriální DNA nebo fragmenty buněčné stěny. V synoviu byla prokázána právě přítomnost bakteriální DNA a peptidoglykanu (35). Studie prokázaly, ţe u RA pacientů se mdc a pdc akumulují v synoviální tekutině, počet DC obou typů cirkulujících v krvi je sníţen. Přitom jen mnoţství mdc koreluje s aktivitou nebo stupněm onemocnění (36). Zmírnění projevů RA je spojeno s obnovou počtu pdc v periferní krvi. Plazmacytoidní DC poté mohou stimulovat naivní T buňky do podoby T regulačních buněk (Tregs), které mohou potlačit aktivaci Th1 buněk a tím se uplatňují v kontrole zánětlivých procesů (37). 6.2 Roztroušená skleróza Roztroušená skleróza (MS) je příklad chronického neurologického onemocnění, které je způsobené T lymfocyty. Dochází k rozvoji imunitní odpovědi proti antigenům v mozku a jejich destrukci, například MBP (myelin basic protein), PLP (proteolipid protein) a MOG (myelin oligodendrocyte glycoprotein). Vznikají léze charakteristické rozpadem myelinu, který je důleţitý pro obalení nervových axonů, čímţ je chrání. V těchto lézích se dále objeví infiltráty lymfocytů a makrofágů, obzvláště podél krevních cév a postupně se dostávají i do bílé hmoty centrálního nervového systému (CNS). Lymfocyty a jiné krevní buňky nejsou schopné za normálního stavu prostupovat hematoencefalickou bariérou do mozku, ale v případě zánětlivého stavu je tato bariéra narušena. Autoreaktivní CD4+ T buňky migrují z krevního řečiště vazbou na adhezivní molekulu VCAM na endoteliálních buňkách. V CNS rozpoznají autoantigen navázaný na mikrogliových nebo dendritických buňkách, poté dochází k zánětlivé reakci a aktivaci ţírných buněk, komplementu, autoreaktivní B buňky produkují autoprotilátky proti myelinu. Nakonec dochází k demyelinizaci neuronu. U pacientů MS se objevují různé neurologické symptomy, například svalová slabost, ataxie, slepota a ochrnutí končetin. Byla prokázána přítomnost mdc a pdc v CNS, přesněji řečeno v cerebrospinální tekutině, přitom v přítomnosti zánětu je jejich počet zvýšen (38)
23 Další studie sledovala vliv myelinu na DC odvozené od monocytů. Buňky byly kultivovány na myelinu, stimulovány LPS a byla analyzována aktivace DC díky expresi povrchových markerů a sekreci cytokinů a chemokinů. Fagocytózou myelinu tedy dochází k aktivaci, maturaci a navození funkce DC (odvozených z monocytů) a i ke sníţení exprese CCR7 na zralých DC, který je důleţitý pro jejich migraci do lymfatických tkání. Dochází tedy k redukci této migrace a i sníţení schopnosti aktivovat T buňky (39). K imunoterapii by mohl být pouţit P-glykoprotein (P-gp), regulátor imunitní odpovědi, v rámci ovlivnění DC maturace a aktivace T buněk. Jedná se o transportní protein skupiny MDR (multi-drug resistance) a byl detekován na endoteliálních buňkách hematoencefalické bariéry, na monocytech, DC, T a B buňkách. Jeho funkcí je transport prozánětlivých molekul, například steroidů, prostaglandinů a cytokinů, čímţ se můţe uplatnit jako regulátor imunitní odpovědi. Bylo potvrzeno, ţe P-gp inhibuje funkci DC regulací sekrece prozánětlivých cytokinů (40). 6.3 Systémový lupus erythematodes Systémový lupus erythematodes (SLE) je autoimunitní onemocnění, charakterizované postiţením různých orgánů v důsledku poruchy tolerance k vlastním tkáním, včetně kůţe, kloubů, ledvin a centrálního nervového systému (CNS). Pro onemocnění je typická přítomnost autoprotilátek proti různým autoantigenům, především proti nukleovým kyselinám. Dochází k tvorbě imunitních komplexů s autoprotilátkami proti nukleovým kyselinám nebo nukleoproteinům. Přes vazbu autoprotilátek na FcγRII na povrchu pdc jsou nukleové kyseliny transportovány aţ do endosomů. Plazmacytoidní DC jsou poté neustále aktivovány signalizací přes TLR7/9 k produkci IFN I (IFN-α) (41), coţ způsobí trvalou aktivaci a maturaci mdc z monocytů, které prezentují autoantigen CD4+ T buňkám. Můţe dojít ke vzniku autoreaktivních klonů T buněk a následně k aktivaci B buněk, produkujících autoprotilátky. Nezralé DC hrají důleţitou roli v udrţení periferní tolerance a brání tím aktivaci autoreaktivních T buněk. U SLE se změnou funkce DC dochází ke ztrátě tolerance k autoantigenům. Při maturaci DC je důleţitý transkripční faktor NF-κB, který můţe být aktivován prozánětlivými cytokiny a signalizací přes TLR. Studie ukazují, ţe inhibicí transkripčního faktoru NF-κB dochází k udrţení DC v nezralém stavu a tím k projevu
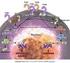
24 imunitní tolerance. Celkově dochází ke zlepšení klinických projevů SLE a ke sníţení počtu autoprotilátek (42). 6.4 Psoriáza Jedná se o chronické zánětlivé autoimunitní onemocnění kůţe, případně kloubů s různými stupni projevů u jednotlivých pacientů. Dochází k defektům v diferenciaci a růstu buněk v epidermis. Onemocnění je způsobeno prozánětlivými CD4+ T buňkami (Th1), které produkují IFN-γ, nebo se mohou uplatňovat Th17 buňky produkující interleukin IL-17 (43). Th1 a Th17 buňky interagují s koţními DC, makrofágy, ţírnými buňkami a neutrofily. Tyto buňky se pak společně účastní vyvolání zánětlivého stavu (viz. Obr. 6). Obr. 6 Patogeneze psoriázy DC a makrofágy (MAC) aktivují T buňky, které se poté diferencují do podoby Th1 buněk, které produkují zánětlivý cytokin IFN-γ, nebo vznikají Th17 buňky a produkují IL-17. T buňky pak interagují s ţírnými buňkami (MC), do kůţe jsou přilákány neutrofily. Produkce různých cytokinů udrţuje zánětlivý stav, který vede k proliferaci keratinocytů (převzato a upraveno z (44))
25 Dendritické buňky vnímají virové nukleové kyseliny přes TLR, které jsou umístěné v intracelulárních kompartmentech, zvláště endosomech. Neodpovídají ale na samotné nukleové kyseliny uvolněné do extracelulárního prostředí. Musí tedy dojít k endocytóze viru, přičemţ nukleové kyseliny jsou uvolněny do endozomu. U psoriázy pdc rozpoznávají DNA, která je dále transportována a rozpoznávána přes endozomální TLR9 a to v komplexu s antimikrobiálním peptidem LL37. Studie také prokázala, ţe LL37 je schopný vazby s RNA, která byla uvolněna při smrti buňky. Takto v komplexu je RNA chráněna před degradací a transportována do endosomu DC. Komplexy RNA-LL37 aktivují TLR7 a stejně jako DNA- LL37 spouští sekreci IFN-α, ale jen komplex s RNA je schopný aktivace mdc přes TLR8, coţ vede k produkci IL-6 a TNF-α. Přítomnost RNA-LL37 komplexů byla studií prokázána v koţních lézích pacientů s psoriázou (45). V kůţi pacientů byly objeveny DC markery, například CD1a, CD83, CD207 (Langerin), CD208 (DC-LAMP) CD209 (DC-SIGN). CD208 je silně exprimován na basální membráně keratinocytů a také na DC v dermis. Jedná se o integrální membránový protein z LAMP rodiny (lysosome-associated membrane protein), je vysoce glykosylovaný a 90 % tohoto proteinu je lokalizováno v lumen lysozomů (46). V koţních lézích se akumulují pdc, ale také neutrofily a ţírné buňky. Byl objeven chemerin, prozánětlivý chemotaktický faktor, jehoţ exprese byla lokalizována na fibroblastech, ţírných buňkách a endoteliálních buňkách. Uplatňuje se při migraci DC do nelymfoidních tkání, u vývoje psoriázy je důleţitým faktorem, který stimuluje DC k akumulaci v kůţi. Jeho exprese je spíše specifická pro časné fáze vývoje onemocnění (9). 6.5 Atopická dermatitida Obecně je označována jako zánětlivý stav kůţe, ale nejedná se o autoimunitní onemocnění, nicméně DC se v patologii atopické dermatitidy (AD) také uplatňují. U osob trpících touto chorobou se objevují poruchy vrozené i získané imunitní odpovědi a z toho vyplývá zvýšená vnímavost k bakteriálním, virovým či kvasinkovým infekcím. Koţní léze jsou charakterizovány přítomností Th2 cytokinů, a to v případě akutní AD. Th2 buňky a eosinofily jsou lákány pomocí chemokinů, které jsou produkovány keratinocyty. V chronickém stavu dochází k infiltraci eosinofilů a makrofágů
26 Pro akutní stav AD je dále charakteristická exprese chemokinových receptorů CCR5 a CCR6 na DC (47). Při chronickém stavu byl v koţních lézích objeven IFN-γ, který hraje důleţitou roli v apoptóze keratinocytů a přispívá k zánětu (48). V kůţi přítomné ţírné buňky (MC) se uplatňují v Th2 imunitní odpovědi v asociaci s IgE protilátkami. Po jejich aktivaci navázáním IgE na receptor FcεRI dochází k degranulaci a sekreci velkého mnoţství mediátorů (např. histamin, prostaglandiny, leukotrieny, cytokiny, chemokiny). Tímto MC hrají roli v první obraně proti mikrobům a také v alergických reakcích. Ţírné buňky také mohou ovlivňovat adaptivní imunitní odpověď stimulací maturace DC v zánětlivých tkáních, současně ale potlačují produkci IL-12 dendritickými buňkami. Tím dochází k potlačení Th1 odpovědi a aktivaci Th2 buněk (49), coţ potom vede přes aktivaci B buněk k produkci protilátek IgE plazmatickými buňkami. Epidermální DC exprimují histaminový H 4 receptor (H 4 R). Studie prokázala, ţe histamin a agonisté H 4 R vazbou a signalizací přes histaminový receptor na DC odvozených z monocytů potlačují produkci chemokinu CCL2 (Th2 odpověď) a Th1 cytokinu IL-12 (50). K potlačení projevů AD se běţně pouţívají kortikosteroidy, které jsou ale při dlouhodobém pouţívání spojeny s vedlejšími účinky. V terapii AD se uplatňuje jejich schopnost stimulace apoptózy DC (51)
27 Zkoumán byl také vliv UV záření na imunitní odpověď (viz. Obr. 7). Při nízké dávce UV záření dochází ke sníţení počtu Langerhansových buněk a tím k potlačení lokální imunitní odpovědi. Při systémové odpovědi mohou vyšší dávky UV záření stimulovat keratinocyty k produkci cytokinů, potlačujících imunitní odpověď. Jedná se hlavně o cytokin IL-10. V sekretované formě můţe regulovat imunitní odpověď, některé druhy Hsp mohou aktivovat DC přes TLR 2, 4 (52). Obr. 7 Potlačení imunitní odpovědi UV zářením UV záření reguluje tvorbu ligandů TLR, Hsp (1, 2). Vazbou těchto stresových signálů na TLR dojde k aktivaci signalizační kaskády (3, 4), vedoucí k produkci cytokinů IL-10 a TNF-α (5). Potlačení imunitní odpovědi je podpořeno také cytokinem IL-10, sekretovaným T regulačními lymfocyty (Tregs) (převzato a upraveno z (52))
28 7 DC a diabetes 1. typu Diabetes 1. typu (T1D) představuje autoimunitní onemocnění, charakterizované destrukcí insulin-produkujících β buněk pankreatických Langerhansových ostrůvků. Autoreaktivní Th1 buňky rozpoznávají některé autoantigeny, jako např. glutamátdekarboxylázu (GAD) a inzulin a postupně dochází k orgánové destrukci. K aktivaci T buněk jsou důleţité DC, které sbírají a zpracovávají antigeny a prezentují je T buňkám. Při T1D dochází k poškození na některé úrovni kontroly imunitní tolerance k vlastním tkáním. V thymu dochází k negativní selekci T lymfocytů pomocí specializovaných DC a tím jsou zničeny klony T lymfocytů, které rozpoznají s vysokou afinitou endogenní proteiny. V případě úniku autoreaktivních T lymfocytů z thymu se musí tyto buňky vyhnout regulačním, zvláště antigen-specifickým kontrolním mechanismům. Infiltrací leukocytů do pankreatických ostrůvků dochází k vývoji zánětu, DC migrují do těchto míst sekundárně, a to v důsledku šíření zánětu nebo například kvůli abnormální remodelaci Langerhansových ostrůvků. Experimentálně bylo pozorováno vymizení autoreaktivních T lymfocytů z pankreatu poté, co z něj byly odstraněny DC a makrofágy (53). Tím ovlivňují destrukci β-buněk a zásah na této úrovni představuje další moţnost budoucí terapie diabetu 1. typu. Při vývoji T1D se objevuje abnormální maturace nebo jiné defekty DC. Tolerance k vlastním tkáním můţe být obnovena a zachována působením DC, které byly stimulovány k maturaci pomocí GM-CSF (54). Vyvíjí se tím ochrana proti vzniku diabetu, a to za účasti nezralých DC a regulačních T buněk (Tregs) s jejich schopností potlačení aktivity ostatních T buněk. V časné fázi diabetu DC produkují jen malé mnoţství IFN-α, který je důleţitý na udrţení antivirového stavu a podporuje aktivaci Th1 buněk. Interferon IFN-α můţe mít více funkcí, v časných fázích onemocnění stimuluje maturaci DC a Th1 imunitní odpověď, vedoucí k destrukci tkání. V pozdější fázi se můţe uplatnit při potlačení funkce DC a Th1 odpovědi (55). V souvislosti s diabetem některé studie poukazují na galektin-1 jako moţný způsob léčby autoimunitních onemocnění. Jedná se o endogenní lektin, který rozpoznává především galaktosidázu nebo oligosacharidy přítomné na glykoproteinech nebo glykolipidech. Mezi
29 jeho ligandy patří také například CD45, CD7, CD3. Galektin-1 (gal-1) má regulační funkci na aktivované T buňky, včetně indukce apoptózy a potlačení Th1 imunitní odpovědi. Bylo zjištěno, ţe epiteliální buňky v thymu se vyznačují právě expresí gal-1, který pak spouští apoptózu thymocytů a tím hraje roli v potlačení imunitní odpovědi zaloţené na T buňkách. Nachází se i v imunologicky privilegovaných tkáních, jako například v mozku, placentě, varlatech a také byl objeven na regulačních T buňkách. Na myším modelu byl zkoumán vliv gal-1-dc (transgenní) na léčbu T1D díky regulačnímu vlivu na aktivované T buňky. Byla pozorována apoptóza T buněk a došlo k redukci počtu IFN-γ-sekretujících CD4+ T buněk v pankreatu (56). Vliv gal-1-dc na aktivované T buňky můţe tedy pomoci k likvidaci autoreaktivních T buněk v časných fázích onemocnění, kdy uţ jsou tyto T buňky aktivovány. Ke zpomalení vývoje diabetu došlo stimulací buněk kostní dřeně Flt3-ligandem (57). Výsledkem bylo zvýšení počtu mdc a T regulačních buněk v pankreatu. Přitom je známo, ţe Tregs hrají důleţitou roli v zachování periferní tolerance a tím prevenci autoimunitních onemocnění. Flt3-L by tedy mohl mít úlohu v zachování periferní tolerance. Mnoho studií se zabývá moţností vyuţití nezralých DC k terapii T1D na NOD myších, a to díky jejich schopnosti indukovat toleranci k vlastním tkáním. Nezralé DC byly kultivovány na kulturách s myším sérem a poté vystaveny působení peptidů inzulinu. Ukázalo se, ţe tyto generované DC chrání NOD myši před onemocněním T1D (58). U diabetu byl na NOD myších objeven deficit v produkci IL-4. Pokud byly DC pozměněny tak, aby se vyznačovaly produkcí IL-4 (DC/IL-4), bylo pozorováno oddálení nebo i zabránění vzniku hyperglykemie. Ochranný efekt DC/IL-4 se objevuje pouze v případě, ţe DC mají na svém povrchu MHC glykoproteiny. Uţití takto modifikovaných DC by se tedy mohlo vyuţít v terapii k prevenci diabetu (59). Dendritické buňky jsou schopny regulovat autoimunitní procesy díky jejich vlivu na imunitní odpověď. Při přenesení genu pro IL-10 do DC byla pozorována na myším modelu inhibice aktivity T lymfocytů in vitro a indukce imunitní tolerance. Interleukin IL-10 přitom hraje důleţitou roli v ovlivnění imunitní odpovědi. Dochází k inhibici vývoje Th1 lymfocytů a naivní T buňky se v přítomnosti IL-10 vyvinou v T regulační buňky (Tregs), jejichţ důleţitou funkcí je zachování tolerance k vlastním tkáním. Studie potvrzuje, ţe DC modifikované genem pro IL-10 mohou napomáhat k vývoji imunitní tolerance k Langerhansovým ostrůvkům pankreatu (60)
30 Jako moţná terapie T1D se jeví být vyuţití DC sloučených in vitro s apoptotickými tělísky z β buněk pankreatu. Apoptotická tělíska jsou malé, membránou uzavřené váčky, jejichţ formace zabraňuje úniku potenciálně toxických sloţek do okolí. Tímto také tvoří ochranu před zánětem a autoimunitními reakcemi, případně degradaci tkání. Nezralé DC byly sloučeny s apoptotickými buňkami, odvozenými z β buněčné linie NIT-1. Po fagocytóze těchto buněk bylo pozorováno sníţení exprese kostimulačních molekul CD40 a CD86 a sníţená sekrece prozánětlivých cytokinů. Navíc, tyto DC jiţ neodpovídaly zvýšenou expresí kostimulačních molekul na aktivaci lipopolysacharidem. V experimentu na NOD myším modelu došlo při zásahu na této úrovni ke zlepšení diabetu, a to i v případě, ţe jiţ byla pankreatická destrukce v pokročilém stadiu (61). Invariantní NKT buňky (inkt) jsou schopné po stimulaci α-galactosylceramidem utlumit autoimunitní procesy. Po počáteční fázi aktivace inkt buňky přejdou do stavu neodpovídavosti (anergie) a indukují vznik DC, které inhibují diferenciaci efektorových T lymfocytů, tlumí zánět a tím autoimunitní projevy (62). Jiná studie ukazuje na moţnost vyuţití HMGB1 (High-mobility group box 1) u diabetu. Jedná se o komplex jaderných proteinů, usnadňujících vazbu transkripčních faktorů na DNA. Extracelulární HMGB1 je schopný aktivovat buňky APC a tím zprostředkovat Th1 imunitní odpověď. Můţe být také pasivně sekretován z poškozených pankreatických β buněk. Blokováním funkce dochází k významné inhibici vývoje diabetu, při experimentální terapii s vyuţitím HMGB1 protilátek bylo pozorováno sníţení počtu CD11c+CD11b+ DC a zvýšení počtu CD4+Foxp3+ Tregs v pankreatu (63). K obnově periferní tolerance by mohl být uţitečný TSLP (thymic stromal lymphopoietin). Byl objeven na thymových epiteliálních buňkách a je schopen aktivace DC. Aktivované DC se pak vyznačují sníţenou produkcí prozánětlivých cytokinů, kostimulačních molekul CD80/86 a MHC glykoproteinů II. třídy. Podporují také vznik CD4+Foxp3+ Tregs, které se zasluhují o udrţení periferní tolerance (64). Jistý terapeutický potenciál se zdají mít Tregs. Studie prokázala, ţe naivní CD4+Foxp3- T buňky mohou být přeměněny na Foxp3+ Tregs po vystavení účinku TGF-β. Tyto Tregs indukované pomocí TGF-β (itregs) vlastní všechny charakteristiky přirozených Tregs, mohou se díky inhibici proliferace autoreaktivních T buněk uplatnit v prevenci autoimunity. U DC vystavených účinku itregs in vivo dochází ke sníţení exprese CD80/86 kostimulačních molekul a potlačení jejich schopnosti aktivovat specifické T buňky (65)
PREZENTACE ANTIGENU A REGULACE NA ÚROVNI Th (A DALŠÍCH) LYMFOCYTŮ PREZENTACE ANTIGENU
 PREZENTACE ANTIGENU A REGULACE NA ÚROVNI Th (A DALŠÍCH) LYMFOCYTŮ PREZENTACE ANTIGENU Podstata prezentace antigenu (MHC restrikce) byla objevena v roce 1974 V současnosti je zřejmé, že to je jeden z klíčových
PREZENTACE ANTIGENU A REGULACE NA ÚROVNI Th (A DALŠÍCH) LYMFOCYTŮ PREZENTACE ANTIGENU Podstata prezentace antigenu (MHC restrikce) byla objevena v roce 1974 V současnosti je zřejmé, že to je jeden z klíčových
Specifická imunitní odpověd. Veřejné zdravotnictví
 Specifická imunitní odpověd Veřejné zdravotnictví MHC molekuly glykoproteiny exprimovány na všech jaderných buňkách (MHC I) nebo jenom na antigen prezentujících buňkách (MHC II) u lidí označovány jako
Specifická imunitní odpověd Veřejné zdravotnictví MHC molekuly glykoproteiny exprimovány na všech jaderných buňkách (MHC I) nebo jenom na antigen prezentujících buňkách (MHC II) u lidí označovány jako
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Výukové materiály: http://www.zoologie.upol.cz/osoby/fellnerova.htm Prezentace navazuje na základní znalosti Biochemie a cytologie. Bezprostředně
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Výukové materiály: http://www.zoologie.upol.cz/osoby/fellnerova.htm Prezentace navazuje na základní znalosti Biochemie a cytologie. Bezprostředně
Obsah. Seznam zkratek Předmluva k 6. vydání... 23
 Obsah Seznam zkratek... 17 Předmluva k 6. vydání... 23 1 Základní pojmy, funkce a složky imunitního systému... 25 1.1 Hlavní funkce imunitního systému... 25 1.2 Antigeny... 25 1.3 Druhy imunitních mechanismů...
Obsah Seznam zkratek... 17 Předmluva k 6. vydání... 23 1 Základní pojmy, funkce a složky imunitního systému... 25 1.1 Hlavní funkce imunitního systému... 25 1.2 Antigeny... 25 1.3 Druhy imunitních mechanismů...
Antigeny. Hlavní histokompatibilitní komplex a prezentace antigenu
 Antigeny Hlavní histokompatibilitní komplex a prezentace antigenu Antigeny Antigeny: kompletní (imunogen) - imunogennost - specificita nekompletní (hapten) - specificita antigenní determinanty (epitopy)
Antigeny Hlavní histokompatibilitní komplex a prezentace antigenu Antigeny Antigeny: kompletní (imunogen) - imunogennost - specificita nekompletní (hapten) - specificita antigenní determinanty (epitopy)
Imunitní systém.
 Imunitní systém Karel.Holada@LF1.cuni.cz Klíčová slova Imunitní systém Antigen, epitop Nespecifická, vrozená Specifická, adaptivní Buněčná a humorální Primární a sekundární lymfatické orgány Myeloidní
Imunitní systém Karel.Holada@LF1.cuni.cz Klíčová slova Imunitní systém Antigen, epitop Nespecifická, vrozená Specifická, adaptivní Buněčná a humorální Primární a sekundární lymfatické orgány Myeloidní
Jan Krejsek. Funkčně polarizované T lymfocyty regulují obranný i poškozující zánět
 Funkčně polarizované T lymfocyty regulují obranný i poškozující zánět Jan Krejsek Ústav klinické imunologie a alergologie, FN a LF UK v Hradci Králové ochrana zánět poškození exogenní signály nebezpečí
Funkčně polarizované T lymfocyty regulují obranný i poškozující zánět Jan Krejsek Ústav klinické imunologie a alergologie, FN a LF UK v Hradci Králové ochrana zánět poškození exogenní signály nebezpečí
Protinádorová imunita. Jiří Jelínek
 Protinádorová imunita Jiří Jelínek Imunitní systém vs. nádor l imunitní systém je poslední přirozený nástroj organismu jak eliminovat vlastní buňky které se vymkly kontrole l do boje proti nádorovým buňkám
Protinádorová imunita Jiří Jelínek Imunitní systém vs. nádor l imunitní systém je poslední přirozený nástroj organismu jak eliminovat vlastní buňky které se vymkly kontrole l do boje proti nádorovým buňkám
ÚVOD DO TRANSPLANTAČNÍ IMUNOLOGIE
 ÚVOD DO TRANSPLANTAČNÍ IMUNOLOGIE Základní funkce imunitního systému Chrání integritu organizmu proti škodlivinám zevního a vnitřního původu: chrání organizmus proti patogenním mikroorganizmům a jejich
ÚVOD DO TRANSPLANTAČNÍ IMUNOLOGIE Základní funkce imunitního systému Chrání integritu organizmu proti škodlivinám zevního a vnitřního původu: chrání organizmus proti patogenním mikroorganizmům a jejich
SKANÁ imunita. VROZENÁ imunita. kladní znalosti z biochemie, stavby membrán n a fyziologie krve. Prezentace navazuje na základnz
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Prezentace navazuje na základnz kladní znalosti z biochemie, stavby membrán n a fyziologie krve Rozšiřuje témata: Proteiny přehled pro fyziologii
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Prezentace navazuje na základnz kladní znalosti z biochemie, stavby membrán n a fyziologie krve Rozšiřuje témata: Proteiny přehled pro fyziologii
T lymfocyty. RNDr. Jan Lašťovička, CSc. Ústav imunologie 2.LF UK, FN Motol
 T lymfocyty RNDr. Jan Lašťovička, CSc. Ústav imunologie 2.LF UK, FN Motol Klasifikace T lymfocytů Lymfocyty exprimující TCR nebo Lymfocyty exprimující koreceptory CD4 a CD8 Regulační T lymfocyty Intraepiteliální
T lymfocyty RNDr. Jan Lašťovička, CSc. Ústav imunologie 2.LF UK, FN Motol Klasifikace T lymfocytů Lymfocyty exprimující TCR nebo Lymfocyty exprimující koreceptory CD4 a CD8 Regulační T lymfocyty Intraepiteliální
Obsah. Seznam zkratek... 15. Předmluva k 5. vydání... 21
 Obsah Seznam zkratek... 15 Předmluva k 5. vydání... 21 1 Základní pojmy, funkce a složky imunitního systému... 23 1.1 Hlavní funkce imunitního systému... 23 1.2 Antigeny... 23 1.3 Druhy imunitních mechanismů...
Obsah Seznam zkratek... 15 Předmluva k 5. vydání... 21 1 Základní pojmy, funkce a složky imunitního systému... 23 1.1 Hlavní funkce imunitního systému... 23 1.2 Antigeny... 23 1.3 Druhy imunitních mechanismů...
Intracelulární detekce Foxp3
 Intracelulární detekce Foxp3 Ústav imunologie 2.LFUK a FN Motol Daniela Rožková, Jan Laštovička T regulační lymfocyty (Treg) Jsou definovány funkčně svou schopností potlačovat aktivaci a proliferaci CD4+
Intracelulární detekce Foxp3 Ústav imunologie 2.LFUK a FN Motol Daniela Rožková, Jan Laštovička T regulační lymfocyty (Treg) Jsou definovány funkčně svou schopností potlačovat aktivaci a proliferaci CD4+
Výskyt MHC molekul. RNDr. Ivana Fellnerová, Ph.D. ajor istocompatibility omplex. Funkce MHC glykoproteinů
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc = ajor istocompatibility omplex Skupina genů na 6. chromozomu (u člověka) Kódují membránové glykoproteiny, tzv. MHC molekuly, MHC molekuly
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc = ajor istocompatibility omplex Skupina genů na 6. chromozomu (u člověka) Kódují membránové glykoproteiny, tzv. MHC molekuly, MHC molekuly
STRUKTURNÍ SKUPINY ADHEZIVNÍCH MOLEKUL
 STRUKTURNÍ SKUPINY ADHEZIVNÍCH MOLEKUL - INTEGRINY LIGANDY) - SELEKTINY (SACHARIDOVÉ LIGANDY) - ADHEZIVNÍ MOLEKULY IMUNOGLOBULINOVÉ SKUPINY - MUCINY (LIGANDY SELEKTIN - (CD5, CD44, SKUPINA TNF-R AJ.) AKTIVACE
STRUKTURNÍ SKUPINY ADHEZIVNÍCH MOLEKUL - INTEGRINY LIGANDY) - SELEKTINY (SACHARIDOVÉ LIGANDY) - ADHEZIVNÍ MOLEKULY IMUNOGLOBULINOVÉ SKUPINY - MUCINY (LIGANDY SELEKTIN - (CD5, CD44, SKUPINA TNF-R AJ.) AKTIVACE
Imunitní systém člověka. Historie oboru Terminologie Členění IS
 Imunitní systém člověka Historie oboru Terminologie Členění IS Principy fungování imunitního systému Orchestrace, tj. kooperace buněk imunitního systému (IS) Tolerance Redundance, tj. nadbytečnost, nahraditelnost
Imunitní systém člověka Historie oboru Terminologie Členění IS Principy fungování imunitního systému Orchestrace, tj. kooperace buněk imunitního systému (IS) Tolerance Redundance, tj. nadbytečnost, nahraditelnost
OBRANNÝ IMUNITNÍ SYSTÉM
 Mgr. Šárka Vopěnková Gymnázium, SOŠ a VOŠ Ledeč nad Sázavou VY_32_INOVACE_02_3_04_BI2 OBRANNÝ IMUNITNÍ SYSTÉM Základní znaky: není vrozená specificky rozpoznává cizorodé látky ( antigeny) vyznačuje se
Mgr. Šárka Vopěnková Gymnázium, SOŠ a VOŠ Ledeč nad Sázavou VY_32_INOVACE_02_3_04_BI2 OBRANNÝ IMUNITNÍ SYSTÉM Základní znaky: není vrozená specificky rozpoznává cizorodé látky ( antigeny) vyznačuje se
6. T lymfocyty a specifická buněčná imunita
 Obsah: 5. B lymfocyty a specifická látková imunita 5.1 Protilátky (imunoglobuliny, Ig) 5.2 Receptor B lymfocytů (BCR) a další signalizační molekuly 5.3 Subpopulace a vývoj B lymfocytů 5.4 Aktivace B lymfocytů
Obsah: 5. B lymfocyty a specifická látková imunita 5.1 Protilátky (imunoglobuliny, Ig) 5.2 Receptor B lymfocytů (BCR) a další signalizační molekuly 5.3 Subpopulace a vývoj B lymfocytů 5.4 Aktivace B lymfocytů
Systém HLA a prezentace antigenu. Ústav imunologie UK 2.LF a FN Motol
 Systém HLA a prezentace antigenu Ústav imunologie UK 2.LF a FN Motol Struktura a funkce HLA historie struktura HLA genů a molekul funkce HLA molekul nomenklatura HLA systému HLA asociace s nemocemi prezentace
Systém HLA a prezentace antigenu Ústav imunologie UK 2.LF a FN Motol Struktura a funkce HLA historie struktura HLA genů a molekul funkce HLA molekul nomenklatura HLA systému HLA asociace s nemocemi prezentace
RECEPTORY CYTOKINŮ A PŘENOS SIGNÁLU. Jana Novotná
 RECEPTORY CYTOKINŮ A PŘENOS SIGNÁLU Jana Novotná Co jsou to cytokiny? Skupina proteinů a peptidů (glykopeptidů( glykopeptidů), vylučovaných živočišnými buňkami a ovlivňujících buněčný růst (též růstové
RECEPTORY CYTOKINŮ A PŘENOS SIGNÁLU Jana Novotná Co jsou to cytokiny? Skupina proteinů a peptidů (glykopeptidů( glykopeptidů), vylučovaných živočišnými buňkami a ovlivňujících buněčný růst (též růstové
Variabilita takto vytvořených molekul se odhaduje na , což je více než skutečný počet sloučenin v přírodě GENETICKÝ ZÁKLAD TĚŽKÉHO ŘETĚZCE
 PROTILÁTKY Specifické rozpoznání v imunitním systému zprostředkují speciální proteinové molekuly jediné, které nejsou vytvářeny podle genetické matrice, ale nahodilým přeskupováním genových segmentů GENETICKÝ
PROTILÁTKY Specifické rozpoznání v imunitním systému zprostředkují speciální proteinové molekuly jediné, které nejsou vytvářeny podle genetické matrice, ale nahodilým přeskupováním genových segmentů GENETICKÝ
rní tekutinu (ECF), tj. cca 1/3 celkového množstv
 Představují tzv. extracelulárn rní tekutinu (ECF), tj. cca 1/3 celkového množstv ství vody v tělet (voda tvoří 65-75% váhy v těla; t z toho 2/3 vody jsou vázanv zané intracelulárn rně) Lymfa (míza) Tkáňový
Představují tzv. extracelulárn rní tekutinu (ECF), tj. cca 1/3 celkového množstv ství vody v tělet (voda tvoří 65-75% váhy v těla; t z toho 2/3 vody jsou vázanv zané intracelulárn rně) Lymfa (míza) Tkáňový
nejsou vytvářeny podle genetické přeskupováním genových segmentů Variabilita takto vytvořených což je více než skutečný počet sloučenin v přírodě
 PROTILÁTKY Specifické rozpoznání v imunitním systému zprostředkují speciální proteinové molekuly jediné, které nejsou vytvářeny podle genetické matrice, ale nahodilým přeskupováním genových segmentů Variabilita
PROTILÁTKY Specifické rozpoznání v imunitním systému zprostředkují speciální proteinové molekuly jediné, které nejsou vytvářeny podle genetické matrice, ale nahodilým přeskupováním genových segmentů Variabilita
Ivana FELLNEROVÁ Katedra zoologie PřF UP v Olomouci
 Ivana FELLNEROVÁ Katedra zoologie PřF UP v Olomouci Druhy imunitních reakcí NESPECIFICKÁ (vrozená) imunitní reakce SPECIFICKÁ (adaptivní, získaná) imunitní reakce infekce hodiny 0 6 12 1 3 dny 5 7 Prvotní
Ivana FELLNEROVÁ Katedra zoologie PřF UP v Olomouci Druhy imunitních reakcí NESPECIFICKÁ (vrozená) imunitní reakce SPECIFICKÁ (adaptivní, získaná) imunitní reakce infekce hodiny 0 6 12 1 3 dny 5 7 Prvotní
Autophagie a imunitní odpověd. Miroslav Průcha Klinická imunologie Nemocnice Na Homolce, Praha
 Autophagie a imunitní odpověd Miroslav Průcha Klinická imunologie Nemocnice Na Homolce, Praha Ostrava, 29. ledna 2019 Historie Nobel Prize 2016 Yoshinori Ōsumi https:p//nobeltpizrog/utplodss/2l018//06/ohsuiillchtul
Autophagie a imunitní odpověd Miroslav Průcha Klinická imunologie Nemocnice Na Homolce, Praha Ostrava, 29. ledna 2019 Historie Nobel Prize 2016 Yoshinori Ōsumi https:p//nobeltpizrog/utplodss/2l018//06/ohsuiillchtul
T lymfocyty. RNDr. Jan Lašťovička, CSc. Ústav imunologie 2.LF UK, FN Motol
 T lymfocyty RNDr. Jan Lašťovička, CSc. Ústav imunologie 2.LF UK, FN Motol Klasifikace T lymfocytů Lymfocyty exprimující TCR ab nebo gd Lymfocyty exprimující koreceptory CD4 a CD8 Regulační T lymfocyty
T lymfocyty RNDr. Jan Lašťovička, CSc. Ústav imunologie 2.LF UK, FN Motol Klasifikace T lymfocytů Lymfocyty exprimující TCR ab nebo gd Lymfocyty exprimující koreceptory CD4 a CD8 Regulační T lymfocyty
2) Vztah mezi člověkem a bakteriemi
 INFEKCE A IMUNITA 2) Vztah mezi člověkem a bakteriemi 3) Normální rezistence k infekci Infekční onemocnění je nejčastější příčina smrti na světě 4) Faktory ovlivňující vážnost infekce 1. Patogenní faktory
INFEKCE A IMUNITA 2) Vztah mezi člověkem a bakteriemi 3) Normální rezistence k infekci Infekční onemocnění je nejčastější příčina smrti na světě 4) Faktory ovlivňující vážnost infekce 1. Patogenní faktory
Změny v parametrech imunity v průběhu specifické alergenové imunoterapie. Vlas T., Vachová M., Panzner P.,
 Změny v parametrech imunity v průběhu specifické alergenové imunoterapie Vlas T., Vachová M., Panzner P., Mechanizmus SIT Specifická imunoterapie alergenem (SAIT), má potenciál ovlivnit imunitní reaktivitu
Změny v parametrech imunity v průběhu specifické alergenové imunoterapie Vlas T., Vachová M., Panzner P., Mechanizmus SIT Specifická imunoterapie alergenem (SAIT), má potenciál ovlivnit imunitní reaktivitu
VÝZNAM REGULACE APOPTÓZY V MEDICÍNĚ
 REGULACE APOPTÓZY 1 VÝZNAM REGULACE APOPTÓZY V MEDICÍNĚ Příklad: Regulace apoptózy: protein p53 je klíčová molekula regulace buněčného cyklu a regulace apoptózy Onemocnění: více než polovina (70-75%) nádorů
REGULACE APOPTÓZY 1 VÝZNAM REGULACE APOPTÓZY V MEDICÍNĚ Příklad: Regulace apoptózy: protein p53 je klíčová molekula regulace buněčného cyklu a regulace apoptózy Onemocnění: více než polovina (70-75%) nádorů
IMUNOGENETIKA I. Imunologie. nauka o obraných schopnostech organismu. imunitní systém heterogenní populace buněk lymfatické tkáně lymfatické orgány
 IMUNOGENETIKA I Imunologie nauka o obraných schopnostech organismu imunitní systém heterogenní populace buněk lymfatické tkáně lymfatické orgány lymfatická tkáň thymus Imunita reakce organismu proti cizorodým
IMUNOGENETIKA I Imunologie nauka o obraných schopnostech organismu imunitní systém heterogenní populace buněk lymfatické tkáně lymfatické orgány lymfatická tkáň thymus Imunita reakce organismu proti cizorodým
Imunopatologie. Viz také video: 15-Imunopatologie.mov. -nepřiměřené imunitní reakce. - na cizorodé netoxické antigeny (alergie)
 Imunopatologie -nepřiměřené imunitní reakce - na cizorodé netoxické antigeny (alergie) - na vlastní antigeny (autoimunita) Viz také video: 15-Imunopatologie.mov Imunopatologické reakce Reakce I.S. podobné
Imunopatologie -nepřiměřené imunitní reakce - na cizorodé netoxické antigeny (alergie) - na vlastní antigeny (autoimunita) Viz také video: 15-Imunopatologie.mov Imunopatologické reakce Reakce I.S. podobné
CYTOKINY, ADHESIVNÍ MOLEKULY - klíčové molekuly pro mezibuněčnou komunikaci, buněčná migrace a mezibuněčná signalizace. Ústav imunologie LF UP
 CYTOKINY, ADHESIVNÍ MOLEKULY - klíčové molekuly pro mezibuněčnou komunikaci, buněčná migrace a mezibuněčná signalizace Ústav imunologie LF UP Mezibuněčná komunikace základ fungování organizmů K zajištění
CYTOKINY, ADHESIVNÍ MOLEKULY - klíčové molekuly pro mezibuněčnou komunikaci, buněčná migrace a mezibuněčná signalizace Ústav imunologie LF UP Mezibuněčná komunikace základ fungování organizmů K zajištění
HLA - systém. Marcela Vlková
 HLA - systém Marcela Vlková Hlavní histokompatibilitní komplex Jedná se o genetický systém, který je primárně zodpovědný za rozeznávání vlastního od cizorodého (Major Histocompatibility Complex). U člověka
HLA - systém Marcela Vlková Hlavní histokompatibilitní komplex Jedná se o genetický systém, který je primárně zodpovědný za rozeznávání vlastního od cizorodého (Major Histocompatibility Complex). U člověka
Teorie protinádorového dohledu Hlavní funkcí imunitního systému je boj proti infekcím
 Teorie protinádorového dohledu Hlavní funkcí imunitního systému je boj proti infekcím Experimentální práce dokazují, že imunitní systém zároveň rozeznává a eliminuje nádorové buňky Dunn et al 2002; Dunn
Teorie protinádorového dohledu Hlavní funkcí imunitního systému je boj proti infekcím Experimentální práce dokazují, že imunitní systém zároveň rozeznává a eliminuje nádorové buňky Dunn et al 2002; Dunn
Nespecifické složky buněčné imunity. M.Průcha
 Nespecifické složky buněčné imunity M.Průcha Nespecifická imunita Vzájemná provázanost nespecifické přirozené a adaptivní specifické imunity Lymfatické orgány a tkáně Imunokompetentní buňky Nespecifická
Nespecifické složky buněčné imunity M.Průcha Nespecifická imunita Vzájemná provázanost nespecifické přirozené a adaptivní specifické imunity Lymfatické orgány a tkáně Imunokompetentní buňky Nespecifická
III/2- Inovace a zkvalitnění výuky prostřednictvím IVT
 GYMNÁZIUM TÝN NAD VLTAVOU, HAVLÍČKOVA 13 Číslo projektu Číslo a název šablony klíčové aktivity Tematická oblast CZ.1.07/1.5.00/34.0437 III/2- Inovace a zkvalitnění výuky prostřednictvím IVT Člověk a příroda
GYMNÁZIUM TÝN NAD VLTAVOU, HAVLÍČKOVA 13 Číslo projektu Číslo a název šablony klíčové aktivity Tematická oblast CZ.1.07/1.5.00/34.0437 III/2- Inovace a zkvalitnění výuky prostřednictvím IVT Člověk a příroda
Atestační otázky z oboru alergologie a klinická imunologie
 Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru alergologie a klinická imunologie Okruh základy imunologie 1. Buňky, tkáně a orgány imunitního
Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru alergologie a klinická imunologie Okruh základy imunologie 1. Buňky, tkáně a orgány imunitního
Imunopatologie. Luděk Bláha
 Imunopatologie Luděk Bláha blaha@recetox.muni.cz Imunopatologie nepřiměřené imunitní reakce na cizorodé netoxické antigeny (alergie) na vlastní antigeny (autoimunita) Viz také video: 15-Imunopatologie.mov
Imunopatologie Luděk Bláha blaha@recetox.muni.cz Imunopatologie nepřiměřené imunitní reakce na cizorodé netoxické antigeny (alergie) na vlastní antigeny (autoimunita) Viz také video: 15-Imunopatologie.mov
Humorální imunita. Nespecifické složky M. Průcha
 Humorální imunita Nespecifické složky M. Průcha Humorální imunita Výkonné složky součásti séra Komplement Proteiny akutní fáze (RAF) Vztah k zánětu rozdílná funkce zánětu Zánět jako fyziologický kompenzační
Humorální imunita Nespecifické složky M. Průcha Humorální imunita Výkonné složky součásti séra Komplement Proteiny akutní fáze (RAF) Vztah k zánětu rozdílná funkce zánětu Zánět jako fyziologický kompenzační
EXTRACELULÁRNÍ SIGNÁLNÍ MOLEKULY
 EXTRACELULÁRNÍ SIGNÁLNÍ MOLEKULY 1 VÝZNAM EXTRACELULÁRNÍCH SIGNÁLNÍCH MOLEKUL V MEDICÍNĚ Příklad: Extracelulární signální molekula: NO Funkce: regulace vazodilatace (nitroglycerin, viagra) 2 3 EXTRACELULÁRNÍ
EXTRACELULÁRNÍ SIGNÁLNÍ MOLEKULY 1 VÝZNAM EXTRACELULÁRNÍCH SIGNÁLNÍCH MOLEKUL V MEDICÍNĚ Příklad: Extracelulární signální molekula: NO Funkce: regulace vazodilatace (nitroglycerin, viagra) 2 3 EXTRACELULÁRNÍ
Komplementový systém a nespecifická imunita. Jana Novotná Ústav lékařské chemie a biochemie 2 LF UK
 Komplementový systém a nespecifická imunita Jana Novotná Ústav lékařské chemie a biochemie 2 LF UK IMUNITA = OBRANA 1. Rozpoznání vlastní a cizí 2. Specifičnost imunitní odpovědi 3. Paměť zachování specifických
Komplementový systém a nespecifická imunita Jana Novotná Ústav lékařské chemie a biochemie 2 LF UK IMUNITA = OBRANA 1. Rozpoznání vlastní a cizí 2. Specifičnost imunitní odpovědi 3. Paměť zachování specifických
VZTAH DÁRCE A PŘÍJEMCE
 TRANSPLANTAČNÍ IMUNITA Transplantace je přenos buněk, tkáně nebo orgánu z jedné části těla na jinou nebo z jednoho jedince na jiného. Transplantační reakce je dána genetickými rozdíly mezi dárcem a příjemcem.
TRANSPLANTAČNÍ IMUNITA Transplantace je přenos buněk, tkáně nebo orgánu z jedné části těla na jinou nebo z jednoho jedince na jiného. Transplantační reakce je dána genetickými rozdíly mezi dárcem a příjemcem.
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie PřF UP Olomouc
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie PřF UP Olomouc ZÁNĚT - osnova Obecná charakteristika zánětu Klasifikace zánětu: podle průběhu podle příčiny podle patologicko-anatomického obrazu Odpověď
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie PřF UP Olomouc ZÁNĚT - osnova Obecná charakteristika zánětu Klasifikace zánětu: podle průběhu podle příčiny podle patologicko-anatomického obrazu Odpověď
Biochemie imunitního systému. Jana Novotná
 Biochemie imunitního systému Jana Novotná Imunita Imunitní systém integrovaný systém v těle, systém využívající integraci mezi orgány, tkáněmi, buňkami a jejich produkty v boji proti různým patogenům.
Biochemie imunitního systému Jana Novotná Imunita Imunitní systém integrovaný systém v těle, systém využívající integraci mezi orgány, tkáněmi, buňkami a jejich produkty v boji proti různým patogenům.
Zhoubné nádory druhá nejčastější příčina úmrtí v rozvinutých zemích. Imunologické a genetické metody: Zlepšování dg. Zlepšování prognostiky
 NÁDOROVÁ IMUNOLOGIE Zhoubné nádory druhá nejčastější příčina úmrtí v rozvinutých zemích. Imunologické a genetické metody: Zlepšování dg. Zlepšování prognostiky NÁDOROVÁ IMUNOLOGIE Vztahy mezi imunitním
NÁDOROVÁ IMUNOLOGIE Zhoubné nádory druhá nejčastější příčina úmrtí v rozvinutých zemích. Imunologické a genetické metody: Zlepšování dg. Zlepšování prognostiky NÁDOROVÁ IMUNOLOGIE Vztahy mezi imunitním
Játra a imunitní systém
 Ústav klinické imunologie a alergologie LF MU, RECETOX, PřF Masarykovy univerzity, FN u sv. Anny v Brně, Pekařská 53, 656 91 Brno Játra a imunitní systém Vojtěch Thon vojtech.thon@fnusa.cz Výběr 5. Fórum
Ústav klinické imunologie a alergologie LF MU, RECETOX, PřF Masarykovy univerzity, FN u sv. Anny v Brně, Pekařská 53, 656 91 Brno Játra a imunitní systém Vojtěch Thon vojtech.thon@fnusa.cz Výběr 5. Fórum
IMUNITA PROTI INFEKCÍM. Ústav imunologie 2.LF UK Praha 5- Motol
 IMUNITA PROTI INFEKCÍM Ústav imunologie 2.LF UK Praha 5- Motol Brána vstupu Nástroje patogenicity Únikové mechanismy Množství Geny regulující imunitní reakce Aktuální kondice hostitele Epiteliální bariéry
IMUNITA PROTI INFEKCÍM Ústav imunologie 2.LF UK Praha 5- Motol Brána vstupu Nástroje patogenicity Únikové mechanismy Množství Geny regulující imunitní reakce Aktuální kondice hostitele Epiteliální bariéry
Výukové materiály:
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Výukové materiály: http://www.zoologie.upol.cz/zam.htm Prezentace navazuje na základní znalosti z biochemie, stavby a funkce membrán. Rozšiřuje
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Výukové materiály: http://www.zoologie.upol.cz/zam.htm Prezentace navazuje na základní znalosti z biochemie, stavby a funkce membrán. Rozšiřuje
Univerzita Palackého v Olomouci. Bakalářská práce
 Univerzita Palackého v Olomouci Bakalářská práce Olomouc 2014 Barbora Lukášová Univerzita Palackého v Olomouci Přírodovědecká fakulta Katedra zoologie T lymfocyty funkční populace a jejich význam v imunitním
Univerzita Palackého v Olomouci Bakalářská práce Olomouc 2014 Barbora Lukášová Univerzita Palackého v Olomouci Přírodovědecká fakulta Katedra zoologie T lymfocyty funkční populace a jejich význam v imunitním
LYMFOCYTY A SPECIFICKÁ IMUNITA
 LYMFOCYTY A SPECIFICKÁ IMUNITA SPECIFICKÁ IMUNITA = ZÍSKANÁ IMUNITA = ADAPTIVNÍ IMUNITA ZÁKLADNÍ IMUNOLOGICKÁ TERMINOLOGIE SPECIFICKÁ IMUNITA humorální - zprostředkovaná protilátkami buněčná - zprostředkovaná
LYMFOCYTY A SPECIFICKÁ IMUNITA SPECIFICKÁ IMUNITA = ZÍSKANÁ IMUNITA = ADAPTIVNÍ IMUNITA ZÁKLADNÍ IMUNOLOGICKÁ TERMINOLOGIE SPECIFICKÁ IMUNITA humorální - zprostředkovaná protilátkami buněčná - zprostředkovaná
Funkce imunitního systému
 Téma: 22.11.2010 Imunita specifická nespecifická,, humoráln lní a buněč ěčná Mgr. Michaela Karafiátová IMUNITA je soubor vrozených a získaných mechanismů, které zajišťují obranyschopnost (rezistenci) jedince
Téma: 22.11.2010 Imunita specifická nespecifická,, humoráln lní a buněč ěčná Mgr. Michaela Karafiátová IMUNITA je soubor vrozených a získaných mechanismů, které zajišťují obranyschopnost (rezistenci) jedince
INTRACELULÁRNÍ SIGNALIZACE II
 INTRACELULÁRNÍ SIGNALIZACE II 1 VÝZNAM INTRACELULÁRNÍ SIGNALIZACE V MEDICÍNĚ Příklad: Intracelulární signalizace: aktivace Ras proteinu (aktivace receptorové kinázy aktivace Ras aktivace kinázové kaskády
INTRACELULÁRNÍ SIGNALIZACE II 1 VÝZNAM INTRACELULÁRNÍ SIGNALIZACE V MEDICÍNĚ Příklad: Intracelulární signalizace: aktivace Ras proteinu (aktivace receptorové kinázy aktivace Ras aktivace kinázové kaskády
Imunitní odpověd - morfologie a funkce, nespecifická odpověd, zánět. Veřejné zdravotnictví
 Imunitní odpověd - morfologie a funkce, nespecifická odpověd, zánět Veřejné zdravotnictví Doporučená literatura Jílek : Základy imunologie, Anyway s.r.o., 2002 Stites : Základní a klinická imunologie,
Imunitní odpověd - morfologie a funkce, nespecifická odpověd, zánět Veřejné zdravotnictví Doporučená literatura Jílek : Základy imunologie, Anyway s.r.o., 2002 Stites : Základní a klinická imunologie,
mechanická bariéra kůže a slizničních epitelů anaerobní prostředí v lumen střeva přirozená mikroflóra slzy
 BARIÉRY MECHANICKÉ A FYZIOLOGICKÉ BARIÉRY mechanická bariéra kůže a slizničních epitelů hlenová vrstva, deskvamace epitelu baktericidní látky a ph tekutin anaerobní prostředí v lumen střeva peristaltika
BARIÉRY MECHANICKÉ A FYZIOLOGICKÉ BARIÉRY mechanická bariéra kůže a slizničních epitelů hlenová vrstva, deskvamace epitelu baktericidní látky a ph tekutin anaerobní prostředí v lumen střeva peristaltika
PAMPs. DAMPs. (Pathogen-Associated Molecular Patterns) (Danger, Damage-Associated Molecular Patterns) Druhy imunitních reakcí
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Druhy imunitních reakcí NESPECIFICKÁ (vrozená) imunitní reakce SPECIFICKÁ (adaptivní, získaná) imunitní reakce infekce hodiny 0 6 12 1 3 dny
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Druhy imunitních reakcí NESPECIFICKÁ (vrozená) imunitní reakce SPECIFICKÁ (adaptivní, získaná) imunitní reakce infekce hodiny 0 6 12 1 3 dny
KOMPLEMENT ALTERNATIVNÍ CESTA AKTIVACE KLASICKÁ CESTA AKTIVACE (LEKTINOVÁ CESTA) (humorálních, protilátkových):
 KOMPLEMENT Soustava ALTERNATIVNÍ CESTA AKTIVACE (humorálních, protilátkových): KLASICKÁ CESTA AKTIVACE (LEKTINOVÁ CESTA) ZÁKLADNÍ SLOŽKY SÉROVÉ C1 (q, r, s) C2 C3 C4 Faktor B Faktor D MBL C5 C6 C7 C8 C9
KOMPLEMENT Soustava ALTERNATIVNÍ CESTA AKTIVACE (humorálních, protilátkových): KLASICKÁ CESTA AKTIVACE (LEKTINOVÁ CESTA) ZÁKLADNÍ SLOŽKY SÉROVÉ C1 (q, r, s) C2 C3 C4 Faktor B Faktor D MBL C5 C6 C7 C8 C9
Věkově závislá predispozice k autoimunitnímu diabetu Prof. MUDr. Marie Černá, DrSc.
 Věkově závislá predispozice k autoimunitnímu diabetu Prof. MUDr. Marie Černá, DrSc. Ústav lékařské genetiky 3. lékařská fakulta Univerzity Karlovy Osnova 1. Epidemiologie DM1 u nás a ve světě 2. Historie
Věkově závislá predispozice k autoimunitnímu diabetu Prof. MUDr. Marie Černá, DrSc. Ústav lékařské genetiky 3. lékařská fakulta Univerzity Karlovy Osnova 1. Epidemiologie DM1 u nás a ve světě 2. Historie
Progrese HIV infekce z pohledu laboratorní imunologie
 Progrese HIV infekce z pohledu laboratorní imunologie 1 Lochmanová A., 2 Olbrechtová L., 2 Kolčáková J., 2 Zjevíková A. 1 OIA ZÚ Ostrava 2 klinika infekčních nemocí, FN Ostrava HIV infekce onemocnění s
Progrese HIV infekce z pohledu laboratorní imunologie 1 Lochmanová A., 2 Olbrechtová L., 2 Kolčáková J., 2 Zjevíková A. 1 OIA ZÚ Ostrava 2 klinika infekčních nemocí, FN Ostrava HIV infekce onemocnění s
Krevní skupiny a jejich genetika. KBI / GENE Mgr. Zbyněk Houdek
 Krevní skupiny a jejich genetika KBI / GENE Mgr. Zbyněk Houdek Systém AB0 V lidské populaci se vyskytují jedinci s krevní skupinou A, B, AB a 0. Jednotlivé krevní skupiny se od sebe liší tím zda erytrocyty
Krevní skupiny a jejich genetika KBI / GENE Mgr. Zbyněk Houdek Systém AB0 V lidské populaci se vyskytují jedinci s krevní skupinou A, B, AB a 0. Jednotlivé krevní skupiny se od sebe liší tím zda erytrocyty
Základy imunologických metod: interakce antigen-protilátka využití v laboratorních metodách
 Základy imunologických metod: interakce antigen-protilátka využití v laboratorních metodách Obecné principy reakce antigenprotilátka 1929 Kendall a Heidelberg Precipitační reakce Oblast nadbytku protilátky
Základy imunologických metod: interakce antigen-protilátka využití v laboratorních metodách Obecné principy reakce antigenprotilátka 1929 Kendall a Heidelberg Precipitační reakce Oblast nadbytku protilátky
LC v epidermis jsou nezral
 P.Barták Praha LC v epidermis jsou nezral LC jsou v epidermis nezralé po setkání s Ag přesun do lymfatik během cesty v lymfatických kapilárách dozrávají v uzlinách prezentují Ag Dendritické buňky v kožním
P.Barták Praha LC v epidermis jsou nezral LC jsou v epidermis nezralé po setkání s Ag přesun do lymfatik během cesty v lymfatických kapilárách dozrávají v uzlinách prezentují Ag Dendritické buňky v kožním
Kůže: kompartment imunitního systému
 Kůže: kompartment imunitního systému Jindřich Lokaj Ústav klinické imunologie a alergologie LF MU Brno Workshop on Atopic Dermatitis Prague 2006 PROLOG životu všech tvorů je vlastní schopnost odolávat
Kůže: kompartment imunitního systému Jindřich Lokaj Ústav klinické imunologie a alergologie LF MU Brno Workshop on Atopic Dermatitis Prague 2006 PROLOG životu všech tvorů je vlastní schopnost odolávat
Stanovení cytokinového profilu u infertilních žen. Štěpánka Luxová 2. ročník semináře reprodukční medicíny
 Stanovení cytokinového profilu u infertilních žen Štěpánka Luxová 2. ročník semináře reprodukční medicíny 26.2.2018 Obsah Tolerance plodu Th lymfocyty, cytokiny Stanovení intracelulárních cytokinů v IML
Stanovení cytokinového profilu u infertilních žen Štěpánka Luxová 2. ročník semináře reprodukční medicíny 26.2.2018 Obsah Tolerance plodu Th lymfocyty, cytokiny Stanovení intracelulárních cytokinů v IML
Co jsou imunodeficience? Imunodeficience jsou stavy charakterizované zvýšenou náchylností k infekcím
 Imunodeficience. Co jsou imunodeficience? Imunodeficience jsou stavy charakterizované zvýšenou náchylností k infekcím Základní rozdělení imunodeficiencí Primární (obvykle vrozené) Poruchy genů kódujících
Imunodeficience. Co jsou imunodeficience? Imunodeficience jsou stavy charakterizované zvýšenou náchylností k infekcím Základní rozdělení imunodeficiencí Primární (obvykle vrozené) Poruchy genů kódujících
Obranné mechanismy člověka a jejich role v průběhu infekčních onemocnění
 Obranné mechanismy člověka a jejich role v průběhu infekčních onemocnění Obranu proti infekci zajišťuje imunitní systém Při infekci dochází ke střetu dvou živých organismů mikroba a hostitele Mikroorganismy
Obranné mechanismy člověka a jejich role v průběhu infekčních onemocnění Obranu proti infekci zajišťuje imunitní systém Při infekci dochází ke střetu dvou živých organismů mikroba a hostitele Mikroorganismy
BUŇKY NESPECIFICKÉ FUNKČNÍ CHARAKTERISTIKA BUNĚK. Buňky zánětlivé reakce. Buňky prezentující antigen. Buňka přirozené cytotoxicity
 BUŇKY NESPECIFICKÉ IMUNITY A JEJICH FUNKCE FUNKČNÍ CHARAKTERISTIKA BUNĚK Buňky zánětlivé reakce Neutrofil Eosinofil zejména v infekčním (bakteriálním) zánětu. s výraznou fagocytární a baktericidní aktivitou
BUŇKY NESPECIFICKÉ IMUNITY A JEJICH FUNKCE FUNKČNÍ CHARAKTERISTIKA BUNĚK Buňky zánětlivé reakce Neutrofil Eosinofil zejména v infekčním (bakteriálním) zánětu. s výraznou fagocytární a baktericidní aktivitou
Dendritické buňky MASARYKOVA UNIVERZITA. Bakalářská práce PŘÍRODOVĚDECKÁ FAKULTA
 MASARYKOVA UNIVERZITA PŘÍRODOVĚDECKÁ FAKULTA Ústav experimentální biologie Oddělení fyziologie a imunologie živočichů Dendritické buňky Bakalářská práce Brno 2007 Jana Daňková Vedoucí práce: Mgr. Monika
MASARYKOVA UNIVERZITA PŘÍRODOVĚDECKÁ FAKULTA Ústav experimentální biologie Oddělení fyziologie a imunologie živočichů Dendritické buňky Bakalářská práce Brno 2007 Jana Daňková Vedoucí práce: Mgr. Monika
IMUNOLOGIE: VELKÝ OBOR OD MOLEKUL K PACIENTŮM CCA 20 NOBELOVÝCH CEN
 IMUNOLOGIE: VELKÝ OBOR OD MOLEKUL K PACIENTŮM CCA 20 NOBELOVÝCH CEN ZÁKLADNÍ ÚKOLY IMUNITNÍHO SYSTÉMU: - OBRANA PROTI PATOGENŮM - ODSTRAŇOVÁNÍ ABNOMÁLNÍCH BUNĚK (NÁDOROVÝCH, POŠKOZENÝCH ) BUŇKY IMUNITNÍHO
IMUNOLOGIE: VELKÝ OBOR OD MOLEKUL K PACIENTŮM CCA 20 NOBELOVÝCH CEN ZÁKLADNÍ ÚKOLY IMUNITNÍHO SYSTÉMU: - OBRANA PROTI PATOGENŮM - ODSTRAŇOVÁNÍ ABNOMÁLNÍCH BUNĚK (NÁDOROVÝCH, POŠKOZENÝCH ) BUŇKY IMUNITNÍHO
Struktura a funkce biomakromolekul
 Struktura a funkce biomakromolekul KBC/BPOL 10. Struktury signálních komplexů Ivo Frébort Typy hormonů Steroidní hormony deriváty cholesterolu, regulují metabolismus, osmotickou rovnováhu, sexuální funkce
Struktura a funkce biomakromolekul KBC/BPOL 10. Struktury signálních komplexů Ivo Frébort Typy hormonů Steroidní hormony deriváty cholesterolu, regulují metabolismus, osmotickou rovnováhu, sexuální funkce
Struktura a funkce imunitního systému. Igor Hochel
 Struktura a funkce imunitního systému Igor Hochel Imunitní systém a jeho funkce Imunitní systém je adaptační a regulační soustava vzájemně kooperujících molekul, buněk a tkání, která se spolu s endokrinní
Struktura a funkce imunitního systému Igor Hochel Imunitní systém a jeho funkce Imunitní systém je adaptační a regulační soustava vzájemně kooperujících molekul, buněk a tkání, která se spolu s endokrinní
Bunka a bunecné interakce v patogeneze tkánového poškození
 Bunka a bunecné interakce v patogeneze tkánového poškození bunka - stejná genetická výbava - funkce (proliferace, produkce látek atd.) závisí na diferenciaci diferenciace tkán - specializovaná produkce
Bunka a bunecné interakce v patogeneze tkánového poškození bunka - stejná genetická výbava - funkce (proliferace, produkce látek atd.) závisí na diferenciaci diferenciace tkán - specializovaná produkce
Roztroušená skleróza - modelové imunopatologické onemocnění. Ústav klinické imunologie a alergologie LF UK a FN Hradec Králové
 Roztroušená skleróza - modelové imunopatologické onemocnění Jan Krejsek Ústav klinické imunologie a alergologie LF UK a FN Hradec Králové ochrana zánět poškození imunitní systém exogenní signály nebezpečí
Roztroušená skleróza - modelové imunopatologické onemocnění Jan Krejsek Ústav klinické imunologie a alergologie LF UK a FN Hradec Králové ochrana zánět poškození imunitní systém exogenní signály nebezpečí
Masarykova univerzita Přírodovědecká fakulta Ústav biochemie. Bakalářská práce
 Masarykova univerzita Přírodovědecká fakulta Ústav biochemie Bakalářská práce Brno 2016 Barbora Plšková Masarykova univerzita Přírodovědecká fakulta Ústav biochemie Signalizace pomocí Toll-like receptorů
Masarykova univerzita Přírodovědecká fakulta Ústav biochemie Bakalářská práce Brno 2016 Barbora Plšková Masarykova univerzita Přírodovědecká fakulta Ústav biochemie Signalizace pomocí Toll-like receptorů
The cell biology of rabies virus: using stealth to reach the brain
 The cell biology of rabies virus: using stealth to reach the brain Matthias J. Schnell, James P. McGettigan, Christoph Wirblich, Amy Papaneri Nikola Skoupá, Kristýna Kolaříková, Agáta Kubíčková Historie
The cell biology of rabies virus: using stealth to reach the brain Matthias J. Schnell, James P. McGettigan, Christoph Wirblich, Amy Papaneri Nikola Skoupá, Kristýna Kolaříková, Agáta Kubíčková Historie
CZ.1.07/1.5.00/34.0527
 Projekt: Příjemce: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Projekt: Příjemce: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Regulační T buňky a infekce
 Regulační T buňky a infekce Ludmila Prokešová Ústav imunologie a mikrobiologie 1. LF UK SZÚ 25. 10. 2016 Imunitní reakce jsou hlavní obranou proti infekci Jsou velmi přesně regulovány Musí být vhodně voleny
Regulační T buňky a infekce Ludmila Prokešová Ústav imunologie a mikrobiologie 1. LF UK SZÚ 25. 10. 2016 Imunitní reakce jsou hlavní obranou proti infekci Jsou velmi přesně regulovány Musí být vhodně voleny
Využití průtokové cytometrie při monitorování pacientů na biologické léčbě
 Využití průtokové cytometrie při monitorování pacientů na biologické léčbě Setkání uživatelů průtokové cytometrie Beckman Coulter Valeč 14.5.2018 Irena Francová VFN Praha, ÚLBLD KIA Biologická léčba moderní,
Využití průtokové cytometrie při monitorování pacientů na biologické léčbě Setkání uživatelů průtokové cytometrie Beckman Coulter Valeč 14.5.2018 Irena Francová VFN Praha, ÚLBLD KIA Biologická léčba moderní,
Imunitní systém jako informační soustava. Cytokiny M.Průcha
 Imunitní systém jako informační soustava Cytokiny M.Průcha Imunitní systém - úkoly Zachování homeostázy Zachování integrity makroorganismu Rozpoznání cizího a vlastního Imunitní systém - signální systém
Imunitní systém jako informační soustava Cytokiny M.Průcha Imunitní systém - úkoly Zachování homeostázy Zachování integrity makroorganismu Rozpoznání cizího a vlastního Imunitní systém - signální systém
VÝZNAM ADJUVANTNÍCH PROSTŘEDKŮ V MODERNÍCH VAKCÍNÁCH
 VÝZNAM ADJUVANTNÍCH PROSTŘEDKŮ V MODERNÍCH VAKCÍNÁCH Prof. MUDr. Jiří Beran, CSc. Centrum očkování a cestovní medicíny Hradec Králové Subkatedra tropické a cestovní medicíny IPVZ Praha Adjuvantní prostředek
VÝZNAM ADJUVANTNÍCH PROSTŘEDKŮ V MODERNÍCH VAKCÍNÁCH Prof. MUDr. Jiří Beran, CSc. Centrum očkování a cestovní medicíny Hradec Králové Subkatedra tropické a cestovní medicíny IPVZ Praha Adjuvantní prostředek
Václav Hořejší Ústav molekulární genetiky AV ČR. IMUNITNÍ SYSTÉM vs. NÁDORY
 Václav Hořejší Ústav molekulární genetiky AV ČR IMUNITNÍ SYSTÉM vs. NÁDORY PROTINÁDOROVÁ IMUNITA - HISTORIE 1891 W. Coley - otec imunoterapie 1957 F.M. Burnet hypotéza imunitního dozoru 1976 A.W. Bruce
Václav Hořejší Ústav molekulární genetiky AV ČR IMUNITNÍ SYSTÉM vs. NÁDORY PROTINÁDOROVÁ IMUNITA - HISTORIE 1891 W. Coley - otec imunoterapie 1957 F.M. Burnet hypotéza imunitního dozoru 1976 A.W. Bruce
ZÁNĚT osnova. ZÁNĚT: definice; vymezení pojmu. DRUHY ZÁNĚTU: podle průběhu
 ZÁNĚT osnova Výukové materiály: http://www.zoologie.upol.cz/osoby/fellnerova.htm Obecná charakteristika zánětu Klasifikace zánětu podle průběhu podle příčiny podle patologicko-anatomického obrazu Odpověď
ZÁNĚT osnova Výukové materiály: http://www.zoologie.upol.cz/osoby/fellnerova.htm Obecná charakteristika zánětu Klasifikace zánětu podle průběhu podle příčiny podle patologicko-anatomického obrazu Odpověď
MUDr Zdeněk Pospíšil
 MUDr Zdeněk Pospíšil Imunita Charakteristika-soubor buněk,molekul a humorálních faktorů majících schopnost rozlišit cizorodé látky a odstranit je /rozeznává vlastní od cizích/ Zajišťuje-homeostazu,obranyschopnost
MUDr Zdeněk Pospíšil Imunita Charakteristika-soubor buněk,molekul a humorálních faktorů majících schopnost rozlišit cizorodé látky a odstranit je /rozeznává vlastní od cizích/ Zajišťuje-homeostazu,obranyschopnost
SPECIFICKÁ A NESPECIFICKÁ IMUNITA
 STŘEDNÍ ŠKOLA ZDRAVOTNICKÁ A VYŠŠÍ ODBORNÁ ŠKOLA ZDRAVOTNICKÁ ŽĎÁR NAD SÁZAVOU SPECIFICKÁ A NESPECIFICKÁ IMUNITA MGR. IVA COUFALOVÁ SPECIFICKÁ A NESPECIFICKÁ IMUNITA i když imunitní systém funguje jako
STŘEDNÍ ŠKOLA ZDRAVOTNICKÁ A VYŠŠÍ ODBORNÁ ŠKOLA ZDRAVOTNICKÁ ŽĎÁR NAD SÁZAVOU SPECIFICKÁ A NESPECIFICKÁ IMUNITA MGR. IVA COUFALOVÁ SPECIFICKÁ A NESPECIFICKÁ IMUNITA i když imunitní systém funguje jako
ZÁKLADY IMUNOLOGIE V.Hořejší, J.Bartůňková, T.Brdička, R.Špíšek. 6. vydání Triton, Praha (k dostání v Lípové ulici)
 ZÁKLADY IMUNOLOGIE V.Hořejší, J.Bartůňková, T.Brdička, R.Špíšek 6. vydání Triton, Praha 2017 (k dostání v Lípové ulici) PRAKTIKA prof. J.Černý ZKOUŠKA písemná seznam otázek, ppt prezentace: k dispozici
ZÁKLADY IMUNOLOGIE V.Hořejší, J.Bartůňková, T.Brdička, R.Špíšek 6. vydání Triton, Praha 2017 (k dostání v Lípové ulici) PRAKTIKA prof. J.Černý ZKOUŠKA písemná seznam otázek, ppt prezentace: k dispozici
Buněčný cyklus. Replikace DNA a dělení buňky
 Buněčný cyklus Replikace DNA a dělení buňky 2 Regulace buněčného dělení buněčný cyklus: buněčné dělení buněčný růst kontrola kvality potomstva (dceřinných buněk) bránípřenosu nekompletně zreplikovaných
Buněčný cyklus Replikace DNA a dělení buňky 2 Regulace buněčného dělení buněčný cyklus: buněčné dělení buněčný růst kontrola kvality potomstva (dceřinných buněk) bránípřenosu nekompletně zreplikovaných
Apoptóza Onkogeny. Srbová Martina
 Apoptóza Onkogeny Srbová Martina Buněčný cyklus Regulace buněčného cyklu 1. Cyklin-dependentní kináza (Cdk) cyclin Regulace buněčného cyklu 2. Retinoblastomový protein (prb) E2F Regulace buněčného cyklu
Apoptóza Onkogeny Srbová Martina Buněčný cyklus Regulace buněčného cyklu 1. Cyklin-dependentní kináza (Cdk) cyclin Regulace buněčného cyklu 2. Retinoblastomový protein (prb) E2F Regulace buněčného cyklu
Struktura a funkce imunitního systému
 truktura a funkce imunitního systému Igor Hochel část II Hlavní histokompatibilní komplex imunologicky významná oblast genomu obratlovců funkce: presentace antigenu specifickému receptoru T lymfocytů TCR
truktura a funkce imunitního systému Igor Hochel část II Hlavní histokompatibilní komplex imunologicky významná oblast genomu obratlovců funkce: presentace antigenu specifickému receptoru T lymfocytů TCR
Herpetické viry a autoimunita. K.Roubalová Vidia s.r.o.
 Herpetické viry a autoimunita K.Roubalová Vidia s.r.o. Vztah infekce k autoimunitnímu onemocnění Infekce = příčina autoimunitního onemocnění Infekce = spouštěč autoimunitního procesu Infekce progrese onemocnění
Herpetické viry a autoimunita K.Roubalová Vidia s.r.o. Vztah infekce k autoimunitnímu onemocnění Infekce = příčina autoimunitního onemocnění Infekce = spouštěč autoimunitního procesu Infekce progrese onemocnění
(akt , pro IMUNL)
 OBSAH (akt. 20.11.2015, pro IMUNL) 7. Úvod do imunogenetiky 7.1 MHC glykoproteiny a jejich polymorfismus 7.1.1 MHC glykoproteiny 1. třídy 7.1.2 MHC glykoproteiny 2. třídy 7.1.3. Geny kódující MHC molekuly
OBSAH (akt. 20.11.2015, pro IMUNL) 7. Úvod do imunogenetiky 7.1 MHC glykoproteiny a jejich polymorfismus 7.1.1 MHC glykoproteiny 1. třídy 7.1.2 MHC glykoproteiny 2. třídy 7.1.3. Geny kódující MHC molekuly
Terapeutické klonování, náhrada tkání a orgánů
 Transfekce, elektroporace, retrovirová infekce Vnesení genů Vrstva fibroblastů, LIF Terapeutické klonování, náhrada tkání a orgánů Selekce ES buněk, v nichž došlo k začlenění vneseného genu homologní rekombinací
Transfekce, elektroporace, retrovirová infekce Vnesení genů Vrstva fibroblastů, LIF Terapeutické klonování, náhrada tkání a orgánů Selekce ES buněk, v nichž došlo k začlenění vneseného genu homologní rekombinací
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Studijní materiály na: http://www.zoologie.upol.cz/zam.htm Prezentace navazuje na základní znalosti Biochemie a cytologie. Bezprostředně navazuje
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Studijní materiály na: http://www.zoologie.upol.cz/zam.htm Prezentace navazuje na základní znalosti Biochemie a cytologie. Bezprostředně navazuje
Imunitní systém. Přesnější definice: Tkáně a buňky lidského těla schopné protektivně reagovat na vlivy působící proti udržení homeostázy.
 Imunitní systém Systém tkání buněk a molekul zajišťujících odolnost organismu vůči infekčním chorobám Přesnější definice: Tkáně a buňky lidského těla schopné protektivně reagovat na vlivy působící proti
Imunitní systém Systém tkání buněk a molekul zajišťujících odolnost organismu vůči infekčním chorobám Přesnější definice: Tkáně a buňky lidského těla schopné protektivně reagovat na vlivy působící proti
Imunitní systém. Získaná adaptivní specifická (je potřeba imunizace ) Vrozená imunita (není potřeba imunizace) řasinky)
 Imunitní systém 629 Imunitní systém Vrozená imunita (není potřeba imunizace) o Fyzikální bariéry (kůže, sliznice, řasinky) o Biologické bariéry (symbionti) o Chemické bariery (ph, hlen) o Solubilní faktory
Imunitní systém 629 Imunitní systém Vrozená imunita (není potřeba imunizace) o Fyzikální bariéry (kůže, sliznice, řasinky) o Biologické bariéry (symbionti) o Chemické bariery (ph, hlen) o Solubilní faktory
BUNĚČNÁ TRANSFORMACE A NÁDOROVÉ BUŇKY
 BUNĚČNÁ TRANSFORMACE A NÁDOROVÉ BUŇKY 1 VÝZNAM BUNĚČNÉ TRANSFORMACE V MEDICÍNĚ Příklad: Buněčná transformace: postupná kumulace genetických změn Nádorové onemocnění: kolorektální karcinom 2 3 BUNĚČNÁ TRANSFORMACE
BUNĚČNÁ TRANSFORMACE A NÁDOROVÉ BUŇKY 1 VÝZNAM BUNĚČNÉ TRANSFORMACE V MEDICÍNĚ Příklad: Buněčná transformace: postupná kumulace genetických změn Nádorové onemocnění: kolorektální karcinom 2 3 BUNĚČNÁ TRANSFORMACE
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc
 RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Výukové materiály: http://www.zoologie.upol.cz/osoby/fellnerova.htm Obsah přednášky IF Definice základních imunologických pojmů imunologie,
RNDr. Ivana Fellnerová, Ph.D. Katedra zoologie, PřF UP Olomouc Výukové materiály: http://www.zoologie.upol.cz/osoby/fellnerova.htm Obsah přednášky IF Definice základních imunologických pojmů imunologie,
Buněčné jádro a viry
 Buněčné jádro a viry Struktura virionu Obal kapsida strukturni proteiny povrchove glykoproteiny interakce s receptorem na povrchu buňky uvnitř nukleocore (ribo )nukleova kyselina, virove proteiny Lokalizace
Buněčné jádro a viry Struktura virionu Obal kapsida strukturni proteiny povrchove glykoproteiny interakce s receptorem na povrchu buňky uvnitř nukleocore (ribo )nukleova kyselina, virove proteiny Lokalizace
Doc. RNDr. Antonín Lojek, CSc. RNDr. Milan Číž, PhD. Mgr. Lukáš Kubala, Ph.D. Oddělení patofyziologie volných radikálů Biofyzikální ústav AV ČR, Brno
 Doc. RNDr. Antonín Lojek, CSc. RNDr. Milan Číž, PhD. Mgr. Lukáš Kubala, Ph.D. Oddělení patofyziologie volných radikálů Biofyzikální ústav AV ČR, Brno Témata přednášek Datum 18. 9. 25. 9. 2. 10. 9. 10.
Doc. RNDr. Antonín Lojek, CSc. RNDr. Milan Číž, PhD. Mgr. Lukáš Kubala, Ph.D. Oddělení patofyziologie volných radikálů Biofyzikální ústav AV ČR, Brno Témata přednášek Datum 18. 9. 25. 9. 2. 10. 9. 10.
Molekulární mechanismy diferenciace a programované buněčné smrti - vztah k patologickým procesům buněk. Aleš Hampl
 Molekulární mechanismy diferenciace a programované buněčné smrti - vztah k patologickým procesům buněk Aleš Hampl Tkáně Orgány Živé buňky, které plní různé funkce (podpora struktury, přijímání živin, lokomoce,
Molekulární mechanismy diferenciace a programované buněčné smrti - vztah k patologickým procesům buněk Aleš Hampl Tkáně Orgány Živé buňky, které plní různé funkce (podpora struktury, přijímání živin, lokomoce,
RIZIKOVÉ PROALERGICKÉ FAKTORY PRO NOVOROZENCE A PŘEDŠKOLÁKY. Václava Gutová FN Plzeň
 RIZIKOVÉ PROALERGICKÉ FAKTORY PRO NOVOROZENCE A PŘEDŠKOLÁKY. Václava Gutová FN Plzeň Proč stoupá počet alergiků? Proč je tolik dětí s ekzémem? Proč je naše dítě alergické, když my nejsme? Antibiotika?
RIZIKOVÉ PROALERGICKÉ FAKTORY PRO NOVOROZENCE A PŘEDŠKOLÁKY. Václava Gutová FN Plzeň Proč stoupá počet alergiků? Proč je tolik dětí s ekzémem? Proč je naše dítě alergické, když my nejsme? Antibiotika?
