LÉČEBNĚ-REHABILITAČNÍ PLÁN A POSTUP U ZLOMENIN PROXIMÁLNÍHO FEMURU
|
|
|
- František Musil
- před 6 lety
- Počet zobrazení:
Transkript
1 Masarykova univerzita Lékařská fakulta LÉČEBNĚ-REHABILITAČNÍ PLÁN A POSTUP U ZLOMENIN PROXIMÁLNÍHO FEMURU Bakalářská práce v oboru fyzioterapie Vedoucí bakalářské práce: Mgr. Alena Sedláková Autor: Michala Filipková Brno, březen 2015
2 Jméno a příjmení autora: Název bakalářské práce: Michala Filipková Léčebně-rehabilitační plán a postup u zlomenin proximálního femuru Title of the bachelor s thesis: Medical rehabilitation program and process after fractures of the proximal femur Pracoviště: Vedoucí bakalářské práce: Katedra fyzioterapie a rehabilitace LF MU Mgr. Alena Sedláková Rok obhajoby: 2015 Souhrn: Tato bakalářská práce řeší problematiku zlomenin proximálního konce kosti stehenní. Práce je rozdělena do tří částí, z nichž každá popisuje toto poranění z jiného pohledu. Obecná část obsahuje anatomické spojitosti, klasifikaci zlomenin, diagnostické metody a léčbu. Ve speciální části jsou popsány jednotlivé možnosti komplexní léčebné rehabilitace, zejména kinezioterapie. Praktická část zahrnuje uplatnění předchozích teoretických poznatků při rehabilitaci konkrétního pacienta. Abstract: This bachelor thesis deals with the issue of fractures of the proximal end of the femur. The thesis is divided into three parts, each of which describes this injury from a different perspective. The general part contains anatomical background, classification of fractures, diagnostic methods and treatment. In the special part, there are described various options of a complex rehabilitation treatment, especially kinesiotherapy. The practical part includes the application of the preceding theoretical knowledge in the rehabilitation process of the specific patient. Klíčová slova: Keywords: stehenní kost, zlomenina, osteosyntéza, rehabilitace femur, fracture, osteosynthesis, rehabilitation Souhlasím, aby práce byla půjčována ke studijním účelům a byla citována dle platných norem.
3 Prohlašuji, že jsem bakalářskou práci vypracovala samostatně pod vedením Mgr. Aleny Sedlákové a uvedla v seznamu literatury všechny použité literární a odborné zdroje. V Brně dne
4 Velmi bych chtěla poděkovat vedoucí mé bakalářské práce Mgr. Aleně Sedlákové za odborný dohled, cenné rady a především za vstřícný přístup a její velikou trpělivost. Také bych chtěla poděkovat panu J. S. za ochotu spolupracovat při zpracovávání kazuistiky.
5 OBSAH 1 PŘEHLED TEORETICKÝCH POZNATKŮ OBECNÁ ČÁST ANATOMIE Struktura kosti stehenní Kolodiafyzární úhel a torzní úhel Stavba kyčelního kloubu Svaly kyčelního kloubu Svaly stehna Cévní výživa Nervové zásobení BIOMECHANIKA KYČELNÍHO KLOUBU Kinematika kyčelního kloubu Statika kyčelního kloubu Dynamika kyčelního kloubu ROZDĚLENÍ ZLOMENIN OBECNĚ DIAGNOSTIKA ZLOMENIN Anamnéza Klinické vyšetření Zobrazovací metody KLINICKÝ OBRAZ ZLOMENIN LÉČENÍ ZLOMENIN Hojení kostí Konzervativní léčba Chirurgická léčba Komplikace léčby ČLENĚNÍ ZLOMENIN PROXIMÁLNÍHO FEMURU Zlomeniny hlavice Zlomeniny krčku... 38
6 Zlomeniny trochanterické Izolované zlomeniny trochanterů SPECIÁLNÍ ČÁST KOMPLEXNÍ REHABILITACE U ZLOMENIN PROX. FEMURU Rehabilitace během hospitalizace Rehabilitace po propuštění z nemocnice LÉČEBNÁ REHABILITACE Léčebná tělesná výchova Využívané terapeutické metody Vertikalizace a nácvik chůze o berlích Prevence pádů Postup LTV u zlomenin na trakci Postup LTV u zlomenin po osteosyntéze Postup LTV u zlomenin po kloubní náhradě Ergoterapie Fyzikální terapie Hydroterapie Balneoterapie Mechanoterapie Termoterapie Fototerapie Elektroterapie PSYCHOLOGICKÁ A SOCIÁLNÍ PROBLEMATIKA NÁVRH PLÁNU UCELENÉ REHABILITACE KAZUISTIKA ZÁKLADNÍ ÚDAJE ANAMNÉZA DIAGNÓZA PŘI PŘIJETÍ LÉKAŘSKÁ VYŠETŘENÍ A LÉČBA NEMOCNÉHO ZAPOJENÍ AUTORKY DO LÉČEBNĚ-REHABILITAČNÍHO PROCESU... 73
7 2.5.1 VSTUPNÍ KINEZIOLOGICKÝ ROZBOR KRÁTKODOBÝ REHABILITAČNÍ PLÁN PRŮBĚH LÉČEBNÉ REHABILITACE VÝSTUPNÍ KINEZIOLOGICKÝ ROZBOR DLOUHODOBÝ REHABILITAČNÍ PLÁN ZÁVĚŘ SEZNAM LITERATURY PŘÍLOHY... 91
8 POUŽITÉ SYMBOLY A ZKRATKY a., aa. ADL AGR CMP DET DG DK, DKK DM EKG HK, HKK IM LDK, PDK lig. LTV m., mm. n., nn. TEN PIR PNF post. r., rr. RTG RZP v., vv. arteria, arteriae Activities of Daily Living antigravitační relaxace cévní mozková příhoda distanční elektroterapie dechová gymnastika dolní končetina, dolní končetiny diabetes mellitus elektrokardiogram horní končetina, horní končetiny infarkt myokardu levá dolní končetina, pravá dolní končetina ligamentum léčebná tělesná výchova musculus, musculi nervus, nervi trombembolická nemoc postizometrická relaxace proprioceptivní neuromuskulární facilitace posterior ramus, rami rentgenový rychlá zdravotnická pomoc vena, venae Poznámka: V seznamu nejsou uvedeny všeobecně známé symboly a zkratky nebo používané jen ojediněle, které jsou vysvětleny v textu.
9 ÚVOD V dnešní době zlomeniny proximálního femuru představují každodenní problematiku ortopedických a především traumatologických pracovišť. Většina pacientů, kteří jsou s touto diagnózou hospitalizováni, mají průměrný věk kolem 77 let. Tato skutečnost je dána především stárnutím populace, ale i faktem, že dochází ke zvyšování průměrné délky života. Lze tedy předpokládat, že i nadále bude počet pacientů s tímto typem zlomenin narůstat. U stárnoucí populace obecně dochází k řadě negativních změn, z nichž většina se stává rizikovými faktory této problematiky. Nejčastější změnou bývá postupný úbytek kostní hmoty, který vede nejen k odvápnění kostí, ale zhoršuje i jejich kvalitu a následnému vzniku osteoporózy. Tím je tedy kost více náchylná ke vzniku zlomeniny. Dalšími rizikovými faktory bývá vysoký počet přidružených chorob, které poté komplikují či ohrožují samotnou léčbu. Můžeme tedy říct, že i stáří jako takové představuje jistý rizikový faktor. Obecným principem léčby těchto typů zlomenin je dosažení maximální možné kvality života. Při léčbě se řeší komplexní stav pacienta a je kladen důraz na jeho samoobslužnost, soběstačnost, a aby se vrátil do původního prostředí i v období po úraze. Pokud se rozhodujeme o typu léčby, je většinou u těchto pacientů volbou číslo jedna léčba operační. Nespornou výhodou chirurgického výkonu s využitím vhodného typu osteosyntézy je možnost časné rehabilitační léčby, která předchází vzniku různých komplikací v důsledku inaktivity. V České republice utrpí zlomeninu proximálního femuru ročně přibližně osob, z nichž dvě třetiny představují ženy. Je to dáno tím, že otázka osteoporózy se týká spíše ženské populace ( vid ). Tato bakalářská práce nastiňuje problematiku zlomenin proximálního femuru jednak z hlediska klasifikace těchto zlomenin, jejich léčby a možných komplikací. Ale především poukazuje na využití jednotlivých fyzioterapeutických postupů a metod, které pomáhají pacientovi zmírnit nebo úplně odstranit možné následky zlomeniny. 9
10 1 PŘEHLED TEORETICKÝCH POZNATKŮ 1.1 OBECNÁ ČÁST ANATOMIE Struktura kosti stehenní Kost stehenní, femur, je považována za nejdelší, nejmohutnější a rovněž také za nejsilnější rourovitou kost lidského těla. Řadíme ji mezi kosti dlouhého typu, a z hlediska stavby ji můžeme rozdělit na tři hlavní části. Dvě koncové části proximální a distální epifýza a prostřední část diafýza. Proximální konec zahrnuje hlavici, caput femoris, a krček, collum femoris. Tělo kosti stehenní, corpus femoris, představuje diafýzu a distální konec vybíhá ve dva kloubní hrboly, condyli femoris (Čihák, 2011; Dylevský, 2009). Caput femoris má kulovitý tvar, na jejíž dorzální straně se nachází různě hluboká trojboká jamka, fovea capitis, která slouží pro úpon nitrokloubního vazu, lig. capitis femoris. Hlavice femuru nese kloubní plochu pro acetabulum kosti pánevní a společně tvoří základ kloubu kyčelního. Pomocí oploštěného krčku, collum femoris, je hlavice spojena s tělem kosti. Na hranici mezi krčkem a tělem femuru vybíhá tzv. velký chocholík, trochanter major, který jde laterokraniálně, a kuželovitý malý chocholík, trochanter minor, který směřuje mediálně a dozadu. Velký trochanter představuje významný orientační bod na dolní končetině. Vpředu oba trochantery spojuje drsná čára, linea intertrochanterica, která slouží pro úpon ventrální části kloubního pouzdra. Na vnitřní straně velkého trochanteru se nachází zřetelná jamka, fossa trochanterica, a vzadu pak oba trochantery spojuje zřetelná hrana, crista intertrochanterica (Dylevský, 2009; Páč, 2009). Corpus femoris jde od malého trochanteru šikmo mediokaudálně a bez výrazné hranice přechází do distální epifýzy kosti. Tělo femuru je mírně prohnuté konvexitou dopředu. Na zadní straně těla femuru se pod velkým trochanterem nachází značně rozsáhlá drsnatina, tuberositas glutea, pod malým trochanterem pak sestupuje vyvýšená krátká čára, linea pectinea. Středem zadní strany těla kosti stehenní se táhne nápadná čára, linea aspera, která se skládá ze dvou souběžných linií, labium mediale et laterale. Obě tyto linie se rozbíhají proximálně k oběma trochanterům a také distálně ke kloubním hrbolům, kde tvoří hladkou plošku trojúhelníkovitého tvaru, facies poplitea (Čihák, 2011; Dylevský, 2009). 10
11 Distální konec kosti stehenní se rozšiřuje v obou směrech a je zakončen dvěma kloubními hrboly, condylus medialis et lateralis. Každý z kondylů má jiné postavení, profil i obvod. Mediální kondyl je užší a delší, za to kondyl laterální kratší a širší. Na zadní straně jsou kondyly odděleny jámou, fossa intercondylaris, která je proximálně ohraničena hranou, linea intercondylaris. Vpředu je pak oba spojuje prohnutá kloubní plocha, facies patellaris, která slouží pro kontakt femuru s čéškou. Na jejich bocích se nacházejí vyvýšeniny, které tvoří menší hrbolky, epicondylus medialis et lateralis (Čihák, 2011; Dylevský, 2009) Kolodiafyzární úhel a torzní úhel Kolodiafyzární úhel je tvořen dvěma dlouhými osami, z nichž jedna prochází krčkem kosti stehenní a druhá tělem femuru. U novorozenců může tento úhel dosahovat až 160. V průběhu života se zmenšuje, kdy jeho fyziologická hodnota je u dospělého člověka kolem 125. U hodnot kolodiafyzárního úhlu nad 135 se krček nachází ve valgózním postavení, naopak hodnoty nižší než 120 považujeme za varózní postavení krčku (Dylevský, 2009). Dalším úhlem, který ovlivňuje pohyb kyčelního kloubu je i tzv. torzní úhel (anteverzní / retroverzní úhel). Tento úhel svírá dlouhá osa krčku femuru s frontální rovinou, která je proložena kondyly kosti stehenní. Hodnoty torzního úhlu se u dospělého člověka pohybují mezi Pokud se krček nachází před frontální rovinou, jedná se o anteverzi. Je-li krček za frontální rovinou, mluvíme o retroverzi (Dylevský, 2009) Stavba kyčelního kloubu Kyčelní kloub, articulatio coxae, patří mezi jednoduchý kulový kloub omezený (enarthrosis), který spojuje kost stehenní s pletencem dolní končetiny. Kloubní plochy tvoří centrální část kosti pánevní jamka kyčelní kosti, acetabulum, a proximální konec kosti stehenní hlavice femuru (Bartoníček, 2004; Dylevský, 2009). Acetabulum tvarově připomíná dutou polokouli, které se nachází v místě, kde se stýkají těla všech tří pánevních kostí. Na jeho stavbě se nejmenší částí podílí kost stydká, os pubis, která tvoří dolní přední část jamky, a to pouze necelou jednou pětinou. Největší podíl má kost sedací, os ischii, která zaujímá více než dvě pětiny jamky a vytváří dolní zadní část. Třetí kost kyčelní, os ilium, se na celkovém rozsahu jamky podílí téměř dvěma pětinami a tvoří její horní část. Za nejsilnější část acetabula je považován jeho horní okraj, který je zpevněn 11
12 pomocí dvou systémů kostních trámců. V klinické praxi se označuje jako stříška, kdy její sklon a velikost má velmi důležitý význam pro stabilizaci hlavice kosti stehenní. Vlastní kloubní plochu tvoří poloměsíčitá plocha, facies lunata, která nevyplňuje celou jamku a jako jediná je pokryta kloubní, tj. hyalinní chrupavkou. Ve středové části acetabula se nachází nepravidelná centrální vkleslina, fossa acetabuli, která je vyplněna polštářkem tukového vaziva, pulvinar acetabuli, a proto zde kloubní chrupavka chybí. Tento tukový polštář má významnou funkci v podobě absorbce nárazů, které přes hlavici femuru směřují proti slabému dnu kloubní jamky. Ventrokaudálně pak přes okraj jamky vybíhá hluboký zářez, incisura acetabuli, který dosahuje téměř až na spod jamky (Bartoníček, 2004; Dylevský, 2009). Silné pouzdro kyčelního kloubu začíná vpředu od acetabula, těsně při zevním okraji vazivového prstence, labrum acetabulare, a jde na ventrální plochu krčku femuru, přesněji podél linea intertrochanterica. Vzadu pak úpon kloubního pouzdra probíhá přibližně středem krčku, takže crista intertrochanterica zůstává mimo kloub pro úpony svalů. Labrum acetabulare se tedy nachází uvnitř kloubu a mezi oběma strukturami, tzn. vazivovým lemem a pouzdrem, vzniká cirkulární výchlipka kloubní dutiny. Díky tomuto vazivovému prstenci se zvětšuje kloubní povrch jamky tak, že se do ní zanořuje více než polovina hlavice femuru. Pokračováním a v podstatě částí labra je vazivový pruh, ligamentum transversum acetabuli, který přemosťuje incisura acetabuli. Dalším důležitým vazem, který vybíhá z fovea capitis femoris a jde dvěma rameny do lig. transversum acetabuli a přilehlé části incisura acetabuli, je ligamentum capitis femoris. Tento vaz co se týče délky, tvaru i mohutnosti je velmi variabilní a v některých případech může i chybět. Všechny tyto vazivové komponenty a vnitřní fibrózní vrstva pouzdra je pokryta synoviální výstelkou. Kromě toho je synoviální membránou potažena i celá přední plocha krčku femuru a mediální polovina jeho zadní plochy (Bartoníček, 2004). Součástí kloubního pouzdra jsou také čtyři vazy, jejichž hlavní funkcí je především jeho zesílení a které s pouzdrem prakticky srůstají v jeden celek. Nejvíce pouzdro zpevňují na jeho přední ploše, kde dosahuje tloušťky až 1 cm. Poměrně slabé je naopak na spodní ploše krčku a tam, kde na pouzdro naléhá šlacha m. iliopsoas. Jejich další velký význam spočívá v tom, že se podílejí na udržování rovnováhy vzpřímeného trupu a stabilitě kyčelních kloubů. Jelikož tyto klouby nejsou jen klouby, ve kterém se DK pohybuje vůči trupu, ale zároveň i nosnými a balančními klouby trupu. Mezi tyto čtyři vazy patří (Dylevský 2009): 12
13 Ligamentum iliofemorale začíná těsně pod spina iliaca anterior superior a v jeho průběhu se dělí na dva pruhy laterální kratší, mohutnější a mediální delší, ale slabší. Oba se pak upínají se na linea intertrochanterica, kdy laterální část spíše v blízkosti báze velkého trochanteru a mediální poblíž malého trochanteru. Tak že tvarem připomíná obrácené Y a jedná se o nejmohutnější vaz lidského těla vůbec. Svoji pevností zabraňuje záklonu trupu vůči kosti stehenní a ukončuje extenzi v kloubu (Bartoníček, 2004; Dylevský, 2009). Ligamentum pubofemorale sestupuje od horního okraje kosti stydké a po laterokaudální ploše pouzdra jde k mediální části linea intertrochanterica. V průběhu se připojuje k předchozímu vazu a těsně před jeho úponem s ním splývá. Tento vaz omezuje zevní rotaci a abdukci v kloubu kyčelním (Bartoníček, 2004; Dylevský, 2009). Ligamentum ischiofemorale se nachází na zadní ploše pouzdra. Začíná nad tuber ischiadicum a směřuje k zevnímu pruhu iliofemorálního vazu, se kterým splývá. Tento krátký a poměrně silný vaz omezuje vnitřní rotaci a addukci v kloubu (Čihák, 2011; Dylevský, 2009). Zona orbicularis obkružuje a podchycuje krček femuru v jeho nejužším místě, ale neupíná se na něj. Vytváří tzv. prstencovité pokračování obou předchozích vazů. Nejlépe je vytvořen na horní ploše krčku (Čihák, 2011; Dylevský, 2009) Svaly kyčelního kloubu Svaly kyčelní, musculi coxae, jsou rozloženy kolem kyčelního kloubu a můžeme je rozdělit na svaly skupiny přední a svaly skupiny zadní (Páč, 2009). Přesnější rozdělení podle Čiháka (2011) je následující: přední skupina: m. iliopsoas zadní povrchová skupina: m. gluteus maximus, m. gluteus medius, m. gluteus minimus, m. tensor fasciae latae zadní hluboká skupina pelvitrochanterické svaly: m. piriformis, m. obturatorius internus, m. gemellus superior et inferior, m. quadratus femoris 13
14 Musculus iliopsoas patří mezi nejmohutnější flexor kyčelního kloubu, je tvořen dvěma samostatnými jednotkami, a to m. psoas major a m. iliacus. Musculus psoas major začíná od bederní páteře, přesněji od disci intervertebrales a vazivových snopců po její straně, jeho svalové bříško poté sestupuje směrem kaudálně. Musculus iliacus odstupuje z fossa iliaca a v jeho průběhu se u linea terminalis přikládá ke svalu předchozímu. Zde s ním srůstá a společně za průchodu pod lig. inguinale skrz lacuna musculorum sestupují na stehno, kde se společnou šlachou upínají na trochanter minor. Kromě jeho hlavní funkce, kdy se podílí na vykročení při chůzi, je také pomocným adduktorem kyčelního kloubu spojeným se zevní rotací. Inervován je pak přímými vlákny lumbálního plexu a pomocí větévek z n. femoralis. Při jeho obrně je chůze téměř nemožná, chybí totiž vykročení (Čihák, 2011; Páč, 2009). Musculus gluteus maximus je mohutný sval, který leží nejpovrchněji. Začíná ze široka od linea glutea post. lopaty kosti kyčelní, od okraje kosti křížové, kostrče a od thorakolumbální fascie. Jeho snopce sestupují distálním a laterálním směrem a poté se upínají na tuberositas glutea kosti stehenní, část snopců pak končí ve stehenní fascii a v tractus iliotibialis. Funkcí tohoto svalu je především extenze v kyčelním kloubu (zanožení), má také velký vliv při udržování vzpřímené postavy, kdy tahem za tractus iliotibialis pomáhá fixovat kolenní kloub v extenzi. Inervaci zajišťuje n. gluteus superior (Čihák, 2011; Páč, 2009). Musculus gluteus medius je částečně kryt průběhem svalu předchozího. Jeho začátek jde od zevní plochy lopaty kosti kyčelní mezi linea glutea anterior a posterior, kraniálně až ke crista iliaca. Snopce sbíhají směrem distálním a silná šlacha pak končí na předním, horním a zadním okraji trochanter major femoris. Tento sval je velmi významný při udržování rovnováhy vzpřímeného těla a při chůzi, díky možností akce ve více směrech. Přední snopce se podílí na flexi a pronaci, zadní na extenzi a supinaci, a střední porce svalu umožňuje abdukci kyčelního kloubu. Inervace jde přes n. gluteus superior (Čihák, 2011; Páč, 2009). Musculus gluteus minimus je zcela překryt m. gluteus medius a jeho průběh i tvar má shodný s ním, takže je uložen nejhlouběji. Odstupuje od zevní plochy lopaty kosti kyčelní mezi linea glutea inferior a anterior. Jeho úponová šlacha jde na přední a horní okraj velkého trochanteru. Zajišťuje abdukci a flexi v kloubu kyčelním a je inervován přes n. gluteus superior (Čihák, 2011; Páč, 2009). 14
15 Musculus tensor fasciae latae se nachází nejventrálněji z gluteálních svalů. Jde od zevní plochy kosti kyčelní při spina iliaca anterior superior, jeho svalové bříško dosahuje až na rozhraní mezi proximální a prostřední třetinu stehna a tam přechází do tractus iliotibialis. Jeho prostřednictvím se poté upíná na zevní plochu laterálního kondylu tibie. Sval funkčně pomáhá při flexi, abdukci a vnitřní rotaci kyčelního kloubu, ale hlavně napíná tractus iliotibialis, a tím zabezpečuje stabilitu kolena při jeho extenzi ve stoji. Inervace je stejná jako u předchozího svalu, tedy n. gluteus superior (Čihák, 2001; Páč, 2009). Musculus piriformis je z pelvitrochanterických svalů uložen nejkraniálněji a odstupuje od laterální části facies pelvina křížové kosti. Sestupuje laterálním směrem, prochází skrz foramen ischiadicum majus, a tím ho dělí na foramen suprapiriforme a infrapiriforme. Poté se upíná na trochanter major femoris. Zajišťuje zevní rotaci stehna a je také abduktorem při flektovaném kyčelním kloubu. Inervován je pomocí plexus sacralis (Čihák, 2011; Páč, 2009). Musculus obturatorius internus začíná v pánvi na vnitřní ploše membrana obturatoria a jejím kostním orámování. Svalové snopce se vytáčejí z pánve skrze foramen ischiadicum minus a jde laterálně k úponu do fossa intertrochanterica na dorzální straně femuru. Jedná se o zevní rotátor kyčelního kloubu a rovněž jeho inervace jde přes plexus sacralis (Čihák, 2011; Páč, 2009). Musculus gemellus superior jde od spina ossis ischii, prochází nad předchozím svalem, kde se připojuje k jeho hornímu okraji a spolu s ním končí ve fossa intertrochanterica. Tento sval je také zevním rotátorem kyčelního kloubu a inervaci zajišťují větve plexus sacralis (Čihák, 2011; Páč, 2009). Musculus gemellus inferior odstupuje od tuber ischiadicum, jde laterálním směrem a přikládá se zdola na šlachu m. obturatorius internus. Společně s ní jde k úponu do fossa intertrochanterica. Stejně jako tři předešlé svaly i m. gemellus inferior dělá femorální supinaci a je inervován větévkami z plexus sacralis (Čihák, 2011; Páč, 2009). Musculus quadratus femoris tvoří čtyřhranné ploché svalové bříško, napnuté mezi zevním okrajem tuber ischiadicum a crista intertrochanterica femoris. Funkce tohoto svalu je stejná jako u všech pelvitrochanterických svalů, a to supinace v kyčelním kloubu. Inervace je rovněž zprostředkována pomocí plexus sacralis (Čihák, 2011; Páč, 2009). 15
16 Svaly stehna Svaly stehenní, musculi femoris, vytváří mohutnou skupinu svalů, které obalují kost stehenní, a dělíme je do tří skupin. Podle Páče (2009) to je skupina přední, mediální a zadní, do kterých patří následující svaly. přední skupina: m. rectus femoris, m. sartorius mediální skupina: m. gracilis, m. adductor longus, m. adductor brevis, m. adductor magnus, m. pectineus, m. obturatorius externus zadní skupina: m. semitendinosus, m. semimembranosus, m. biceps femoris Musculus rectus femoris řadíme mezi svaly dvoukloubové a je jednou ze čtyř hlav m. quadriceps femoris. Sval má dva odstupy, a to caput rectum a caput reflexum. Caput rectum odstupuje od spina iliaca anterior inferior, caput reflexum pak tvoří malé políčko nad acetabulem. V distální části stehna se spojuje s ostatními třemi hlavami do mohutné šlachy, která se upíná na basis patellae. Jejím pokračováním je lig. patellae, které se poté připojuje na tuberositas tibie. Jedná se o pomocný flexor kyčelního kloubu a jeho inervaci zajišťuje n. femoralis (Čihák, 2011; Grim, 2001). Musculus sartorius začíná krátkou šlachou od spina iliaca anterior superior. Pokračuje mediokaudálně přes stehno a končí na vnitřní straně tibie na mediálním kondylu. Zde spolu se šlachami m. gracilis a m. semitendinosus tvoří společný úpon, tzv. pes anserinus. Tento dlouhý štíhlý sval přispívá při flexi kloubu kyčelního a kolenního, také zajišťuje zevní rotaci bérce. Inervován je rovněž přes n. femoralis (Čihák, 2011; Grim, 2001). Musculus gracilis je dlouhý štíhlý sval, který je nejpovrchněji uloženým svalem mediální skupiny. Začátek má ventrokaudálně od symfýzy, sestupuje distálním směrem a prostřednictvím pes anserinus se upíná na vnitřní plochu tibie, pod mediálním kondylem. Provádí addukci v kloubu kyčelním a pomocnou flexi kolene. Inervaci zajišťuje n. obturatorius (Čihák, 2011; Páč, 2009). Musculus adductor longus odstupuje od kosti stydké, mezi tuberculum pubicum a symfýzou. Jde laterokaudálně a upne se na prostřední část labium mediale lineae asperae femoris. Jeho funkce je především addukce kyčle, poté pomocná flexe a zevní rotace, a inervován je cestou n. obturatorius (Čihák, 2011; Páč, 2009). 16
17 Musculus adductor brevis má trojúhelníkovitý tvar a svým užším koncem začíná na os pubis na rozhraní mezi ramus superior a ramus inferior. Sestupuje distálně a laterálně, a končí na proximální třetině labium mediale lineae asperae femoris. Zajišťuje stejnou funkci jako předešlý sval, tedy addukci, pomocnou flexi a zevní rotaci kloubu kyčelního. Inervace je rovněž přes n. obturatorius (Čihák, 2011; Páč, 2009). Musculus adductor magnus je nejmohutnějším adduktorem mediální skupiny a tvoří hlubokou vrstvu skupiny. Jeho začátek se táhne na dolním okraji os coxae, od ramus inferior ossis pubis po tuber ischiadicum. Jde distálním směrem a jeho proximální část se upíná téměř po celé délce labium mediale lineae asperae femoris, která je inervována z n. obturatorius. Distální část se poté připojuje až na proximální okraj vnitřního epikondylu femuru a inervaci jí zajišťuje n. ischiadicus. Mezi oběma částmi vzniká v distální třetině otvor, hiatus tendineus, kterým prochází a. femoralis a v. femoralis do zákolenní jamky (Čihák, 2011; Naňka, 2009). Musculus pectineus leží nejproximálněji z celé mediální skupiny a směřuje šikmo distálně. Tento plochý sval jde od pecten ossis pubis a končí na linea pectinea femoris, kdy kraniálním úponem dosahuje až na trochanter minor femoris. Je rovněž adduktorem, pomocným flexorem a zevním rotátorem kyčelního kloubu. Inervace je z n. obturatorius a navíc dostává vlákna z n. femoralis (Čihák, 2011; Naňka, 2009). Musculus obturatorius externus patří mezi hlubokou vrstvu svalů skupiny. Začíná na zevní ploše membrana obturatoria a jejím kostěném ohraničení, klade se na zadní stranu krčku femuru a upíná se na fossa trochanterica. Provádí převážně supinaci v kyčelním kloubu, ale je i pomocným adduktorem. Inervaci zajišťuje n. obturatorius (Čihák, 2011; Naňka, 2009). Musculus semitendinosus má od distální třetiny svého svalového bříška šikmo probíhající šlašitou vložku, která zaujímá přibližně polovinu jeho délky. Odstupuje od tuber ischiadicum, probíhá mediálně a jde společně s m. sartorius a m. gracilis do pes anserinus, tedy mediálního kondylu tibie. Funkčně se podílí na extenzi a addukci kyčle. Jeho inervace jde přes n. ischiadicus (Čihák, 2011; Naňka, 2009). 17
18 Musculus semimembranosus začíná stejně jako předchozí sval na tuber ischiadicum. Jeho horní část je membranózně aponeuroticky změněna a dolní má masité svalové bříško, které sestupuje distálně a mediálně. Úponová šlacha má dvě části, jeden pruh se připojuje na proximální část tibie, druhý pak jde na zadní stranu pouzdra kolenního kloubu a tam přechází do lig. popliteum obliquum. Rovněž dělá pomocnou extenzi a addukci v kloubu kyčelním, a má i stejnou inervaci (Čihák, 2011; Páč, 2009). Musculus biceps femoris je tvořen dvěma hlavami caput longum a caput breve, které se v průběhu svalu spojují ve společné bříško. Začátek caput longum je stejný jako u předchozích dvou svalů, tedy tuber ischiadicum, caput breve pak odstupuje od střední třetiny labium laterale lineae asperae femoris. Po spojení obě hlavy sestupují na zevní stranu kolenního kloubu, kde se jako jednotná šlacha upínají na caput fibulae. Pouze dlouhá hlava svalu se funkcí podobá svým předchozím zástupcům, zajišťuje tedy extenzi a addukci v kloubu kyčelním. Inervaci řídí n. ischiadicus (Čihák, 2011; Grim, 2001) Cévní výživa Výživu a cévní zásobení pro oblast proximálního femuru zajišťují cévy celkem ze tří zdrojů. První a nejdůležitější význam má perikapsulární okruh při bázi krčku, který se na výživě krčku a hlavice femuru podílí po celou dobu života. Cévní okruh tvoří především větve a. circumflexa femoris medialis et lateralis, tyto hluboké cévy odstupují od a. profunda femoris, která je pokračováním hlavní větve a. femoralis. Zbylé dva zdroje poté zastupuje a. lig. capitis femoris a r. ascendens a. nutriciae femoris. Dalším vytvořeným okruhem je cévní okruh po obvodu acetabula. Ten vznikl hlavně z větví a. glutea superior et inferior, a. obturatoria, a. pudenda interna, a. circumflexa femoris medialis, podílely se na něm i drobné větvičky odstupující přímo z a. femoralis a a. profunda femoris (Bartoníček, 2004). Arterie odstupující z obou okruhů jsou určeny pro výživu pouzdra kyčelního kloubu, jedná se o povrchové a hluboké arterie. Větvičky povrchových arterií jdou skrz fibrózní vrstvu, kterou vyživují a poté končí ve vrstvě synoviální. Hluboké arterie probíhají pod synoviální vrstvou, jak v pouzdru, tak po povrchu kosti, kde jdou až k okrajům kloubní plochy (Bartoníček, 2004). 18
19 Nervové zásobení Svalstvo v oblasti kloubu kyčelního a svaly stehna jsou zásobeny pomocí nervů bederní a křížové oblasti, nervi lumbales et sacrales, které vytvářejí ze svých větví mohutnou pleteň, plexus lumbosacralis. Tu dělíme ji do dvou částí horní plexus lumbalis a dolní plexus sacralis. Inervace této oblasti je hlavně zajištěna prostřednictvím pěti silnějších nervů a znalost jejich průběhu je velmi důležitá, a to z hlediska případné volby operačních přístupů ke kyčelnímu kloubu (Bartoníček, 2004; Dylevský, 2009). Plexus lumbalis (Th12-L4) Pleteň leží po stranách bederní páteře uvnitř m. psoas major a tvoří jí především silná vlákna spinálních nervů ze segmentů L1-L3, k nim se přidávají slabší vlákna z Th12 a silnější z L4. Z tohoto plexu vycházejí dva nervy, které inervují svaly na mediální a přední straně stehna, a jsou to (Naňka, 2009): N. femoralis (L2-L4) patří mezi nejsilnější a nejdelší smíšený nerv této pleteně. Probíhá po laterální straně m. psoas major, prochází skrz lacuna musculorum na přední stranu stehna a poté se dělí na řadu motorických větví, rr. musculares, zásobující příslušné svaly. Dále na řadu senzitivních větví, rr. cutanei anteriores, které zajišťují inervaci kůže na přední ploše stehna a na dlouhou senzitivní větev, n. saphenus (Čihák, 2011). N. obturatorius (L2-L4) vystupuje jako jediný na mediální straně m. iliopsoas. Po průchodu přes canalis obturatorius se větví na r. anterior, který inervuje většinu adduktorů a odstupuje z něj sensitivní větev, r. cutaneus, pro kůži na vnitřní straně stehna. A také na r. posterior, který je rovněž motorický a vydává větve, rr. articulares, pro kyčelní kloub (Čihák, 2011). Plexus sacralis (L4-S4) Jedná se o nejmohutnější nervovou pleteň, která se nachází laterálně od kosti křížové a leží na m. piriformis. Je tvořena předními větvemi všech sakrálních nervů, připojují se k ní i vlákna předních větví lumbálních nervů L4 a L5 a zespoda n. coccygeus. Z této pleteně odstupují nervy pro inervaci pelvitrochanterických svalů a pro mm. glutei. Jedná se o tyto tři (Naňka, 2009): 19
20 N. gluteus superior (L4-S1) je čistě motorický nerv, který po výstupu z pánve přes foramen suprapiriforme se dostává do krajiny hýžďové, kde inervuje příslušné svaly (Čihák, 2011). N. gluteus inferior (L5-S2) prochází z pánve ve foramen infrapiriforme a rozděluje se na několik větví. Jedná se o převážně motorický nerv, ale má i senzitivní vlákna, kterými zásobuje oblast zadní části pouzdra kloubu kyčelního. Motoricky inervuje pouze jeden hýžďový sval (Čihák, 2011). N. ischiadicus (L4-S3) je považován za nejsilnější a nejdelší smíšený nerv lidského těla. Jde přes foramen infrapiriforme na zadní stranu stehna, kde je kryt m. gluteus maximus. Poté vstupuje pod dlouhou hlavu m. biceps femoris a v podélné ose stehna se dostává až do fossa poplitea. Při průběhu se v různé výšce dělí na své konečné větvě: n. tibialis a n. fibularis communis. Svalová vlákna zásobují svaly zadní skupiny stehna a podílí se na inervaci jednoho z adduktorů. Senzitivní větve pak zajišťují inervaci pro kyčelní a kolenní kloub (Čihák, 2011) BIOMECHANIKA KYČELNÍHO KLOUBU Kinematika kyčelního kloubu Jak již bylo dříve uvedeno, kloub kyčelní patří mezi kloub kulový omezený neboli enarthrosis, proto jsou v něm pohyby možné skoro všemi směry. V kloubu je tedy možné provádět flexi, extenzi, abdukci, addukci, zevní a vnitřní rotaci a pohyby cirkumdukční. Naopak pohyby klouzavé nejsou možné. Celkový rozsah a pohyblivost kloubu je dána mohutností, tvarovou úpravou artikulujících kostí a silnými kloubními vazy (Bartoníček, 2004). Rozsahy pohybů v kyčelním kloubu dle Véleho (2006): Flexe neboli přednožení v rovině sagitální je při extendovaném koleni možná do 90, při flektovaném pak až 150, kdy je tento rozsah omezován objemem měkkých tkáni břicha a stehna. Extenze je vlastně zpětný pohyb stejného rozsahu a ve stejné rovině. Pokud pohyb pokračuje za vertikální osu těla, jedná se již o hyperextenzi, která dosahuje rozsahu max. do
21 Abdukce je pohyb ve frontální rovině a jedná se o pohyb laterálním směrem. Je možná do 45 a její rozsah omezuje elasticita adduktorů. Addukce se provádí ve stejné rovině a jde vlastně o pohyb opačným směrem ve stejném rozsahu. Když se končetina dostane přes osu těla, mluvíme poté o hyperaddukci. Vnitřní rotace má rozsah kolem 35, a však počátek mírného odporu (fyziologická bariéra) můžeme zaznamenat již při Zevní rotace se provádí opačným směrem a dosahuje cca 40. Vzhledem k vzpřímenému držení těla je kloub kyčelní jedním z nejvíce zatěžovaných a namáhaných kloubů, a to hlavně u osob s větší tělesnou hmotností a osob nosících těžká břemena. Tudíž při počínajícím příznaku poruch kyčelního kloubu, který může naznačovat vývoj směrem ke koxartróze, dochází k omezení rozsahu pohybu různým směrem podle určité posloupnosti. Jedná se o tzv. capsular pattern (kloubní vzor) podle Cyriaxe. Kdy omezena je nejprve vnitřní rotace, poté abdukce a nakonec zevní rotace (Véle, 2006) Statika kyčelního kloubu Zatížení kyčelního kloubu je tvořeno dvěma komponentami, a to dynamickým tahem svalstva v oblasti kyčle a statickým tlakem tělesné hmotnosti. Výsledná zátěž ovlivňuje nosné části kloubu, kdy dochází k elastické deformaci chrupavky a je dále přenášena na subchondrální oblast až na vlastní kloubní komponenty kostí (Dungl, 2005). Při bipedálním stoji působí na kyčelní klouby celková hmotnost těla a výsledná síla zatížení je rozložena symetricky. Naopak je tomu při oporné fázi kroku, tedy stoji na jedné DK, kdy reakční síla působící na kloub je čtyřnásobkem hmotnosti těla a její celková velikost je ovlivněna inklinací pánve, polohou páteře, polohou nezatížené DK či HKK. Vliv na zatížení kyčelního kloubu mají také různé hodnoty kolodiafyzárního úhlu. Výsledná síla zatížení je větší v případě zvětšeného kolodiafyzárního úhlu, naopak menší výslednici sil nacházíme u zmenšeného kolodiafyzárního úhlu (Dungl, 2005). 21
22 Dynamika kyčelního kloubu Dynamika pohybu v kloubu kyčelním se nejvíce projevuje právě při chůzi. Dle Véleho (2006) lze chůzi definovat jako složitý sekvenční fázový pohyb, který probíhá periodicky podle určitého časového pořádku (timing). Tato složitá pohybová činnost ovlivňuje celý pohybový aparát, od hlavy až k patě. Při chůzi pro každou končetinu rozlišujeme tři pohybové fáze, kterými dle Véleho (2006) jsou: a) fáze švihu DK postupuje vpřed a ztrácí kontakt s opornou plochou. b) fáze opory začíná položením paty DK na opornou plochu a po celý čas je končetina s opornou bází v kontaktu. c) fáze dvojí opory obě DKK jsou současně ve styku s opornou bází. Chůze představuje primární pohybovou funkci ve smyslu samostatnosti a nezávislosti jedince. Lokomoce člověka je obecně významně ovlivněna nastavením pánve a kyčelních kloubů. Právě pánev je místem, kde dochází k přenosu sil mezi vertikalizovaným trupem a pohybujícími se DKK. Jelikož je kostěná pánev vcelku rigidní strukturou, její rozhodující pohyby se dějí především v kyčelních kloubech a odtud jsou přenášeny na bederní páteř. Stejně to funguje i naopak, tedy pohyby páteře se výrazně promítají do kloubů kyčelních (Dylevský, 2009a) ROZDĚLENÍ ZLOMENIN OBECNĚ Zlomeninu definujeme jako porušení kontinuity kostní tkáně vznikající v důsledku úrazu či onemocnění. Dochází k ní vlivem působení zevní síly, která překročí pevnost a pružnost dané kosti. Právě z hlediska těchto sil, ať už mechanického nebo patofyziologického charakteru, rozlišujeme tři základní skupiny zlomenin (Zeman, 2011). Jsou to: úrazové zlomeniny vznikají působením jednorázového úrazového násilí u primárně zdravých kostí. patologické zlomeniny jsou vyvolané minimálním násilím působícím na kost oslabenou patologickým procesem (př. kostní tumory, metastázy, chronické záněty). únavové zlomeniny vznikají při opakovaném přetěžování zdravé kosti, patří zde např. zlomeniny žeber u astmatiků trpících záchvaty kašle nebo tzv. pochodová zlomenina pod hlavičkou 2. či 3. metatarzu. (Maňák, 2005; Višňa, 2004) 22
23 Zevní násilí působící na kost může být přímé, kdy linie lomu se nachází přímo v místě působení násilí kopnutí, náraz, přejetí kolem automobilu, nebo nepřímé tzv. přenesené, což znamená, že násilí je přeneseno ze vzdálenějšího místa v ose kosti, př. zlomenina kosti bérce nad lyžařskou botou (Maňák, 2005). Dalším kritériem rozdělení zlomenin je porušení kožního krytu, kdy zlomeniny dělíme na: zavřené zlomenina nekomunikuje se zevním prostředím a kožní kryt je v místě léze neporušen, ale okolní měkké tkáně bývají různě pohmožděny. otevřené kožní kryt je perforován a zlomenina tedy komunikuje se zevním prostředím, proto zde hrozí riziko rozvoje lokální infekce, jelikož kostní fragmenty jsou vždy kontaminovány mikroorganismy ze zevního prostředí. (Maňák, 2005) Otevřené zlomeniny se dále podle Tscherneho dělí do 4 stupňů: I. stupeň většinou se jedná o jednoduché zlomeniny, kožní kryt je poraněn ostrým kostním hrotem zevnitř s minimální nebo chybějící kontuzí měkkých tkání, riziko infektu je zde nízké. II. stupeň spadají zde všechny typy zlomenin, dochází k protětí kožního krytu s ohraničenou kontuzí měkkých tkání a kůže, bakteriální kontaminace je středně těžká. III. stupeň opět zde patří všechny typy zlomenin s rozsáhlou destrukcí kůže a měkkých tkání, často poranění nervů a velkých cév, kontaminace rány bývá značná. IV. stupeň jedná se o subtotální nebo totální amputaci, poškození hlavních cév a nervových svazků, infekce je zde pravidlem. (Maňák, 2005; Višňa, 2004) Ostatní klasifikace zlomenin: dle mechanismu vzniku: - kompresivní zlomeniny - impresivní zlomeniny - tahové zlomeniny - ohybové zlomeniny 23
24 dle charakteru a průběhu lomné linie: - víceúlomkové - příčné - šikmé - spirální - tříštivé dle počtu úlomků: - dvouúlomkové - víceúlomkové - tříštivé dle vzájemného postavení úlomků: - nedislokované - dislokované: posun do strany (dislocatio ad latus) posun z osy (dislocatio ad axim) posun rotační (dislocatio ad peripheriam) posun do délky (dislocatio ad longitudinem) dle charakteru lomu: - úplné - neúplné dle lokalizace na kosti: - diafyzární - metafyzární - epifyzární (Zeman, 2011) V dnešní době se pro hodnocení lokalizace, typu a závažnosti zlomenin pohybového aparátu nejvíce využívá klasifikace společnosti AO známá jako systém CCF. V tomto systému je poté určitý typ zlomeniny vyjádřen pomocí čtyřmístného kódu složeného z číslic a písmen, jejichž význam je následující (Višňa, 2004): 1. číslice určuje oblast lidského skeletu, kde se zlomenina nachází, určuje tedy číslo postižené kosti od 1 do číslice specifikuje, která část kosti je poraněna (1 proximální oblast, 2 diafýza, 3 distální konec). 24
25 3. písmeno vyjadřuje u kloubních konců rozsah postižení kloubní plochy (A mimokloubní, B částečně nitrokloubní, C kompletně nitrokloubní) a u diafýzy povahu zlomeniny danou počtem úlomků (A jednoduché, B zlomeniny s mezifragmentem, C komplexní s roztříštěním kosti). 4. číslice pak objasňuje stupeň závažnosti poranění a určují ji hodnoty 1 až 3. (Višňa, 2004) DIAGNOSTIKA ZLOMENIN Anamnéza I přestože se v rámci diagnostických postupů v dnešní době využívají spíše moderní vyšetřovací metody, stále mají dobře odebrané anamnestické údaje svou nezastupitelnou roli a díky těmto informacím je možné učinit přesné diagnostické závěry (Zeman, 2011). Při odebírání anamnézy je důležité klást otázky cíleně, abychom získali co nejvíce potřebných informací. Údaje, které nám poskytne sám pacient, označujeme jako anamnézu přímou. V některých případech není nemocný schopen tyto informace poskytnout a jsou tedy získány od rodinných příslušníků, doprovázejících osob, či lékařů záchranné služby. Jsou to případy jako vážná poranění, těžká onemocnění a změny v psychickém stavu pacienta. Jedná se pak o anamnézu nepřímou (Zeman, 2011). Kompletní anamnéza by měla obsahovat dle Koláře (2009) následující složky: osobní anamnéza zde zjišťujeme informace o onemocněních, úrazech a operácích, které pacient prodělal, ale také o současných chorobách pro které je sledován a léčen. rodinná anamnéza nám pomůže objasnit možný výskyt dědičných onemocnění, protože se ptáme na choroby nejbližších přímých rodinných příslušníků, tedy rodičů a sourozenců. pracovní anamnéza zaměřujeme se na přesný charakter zaměstnání pacienta a na jeho pracovní prostředí, jelikož vliv současného zaměstnání i zaměstnání minulých může často souviset se vznikem dané choroby či úrazu nemocného. sociální anamnéza podstatné jsou informace o rodinné situaci, partnerském vztahu, počtu dětí, finanční situaci a hmotném zabezpečení pacienta i jeho rodiny, dále nás zajímají volnočasové aktivity, sporty a koníčky, které pacient provozuje. 25
26 alergologická anamnéza zjišťujeme především alergie na léky a kontrastní látky, důležité je také si ozřejmit typ alergické odpovědi (dechové obtíže, kožní reakce, anafylaktický šok). farmakologická anamnéza zajímá nás, zda pacient užívá nějaké léky chronicky, ptáme se na jejich název, dávkování, pravidelnost užívání i na to, kdo daný lék indikoval. anamnéza nynějšího onemocnění ptáme se na důvody a současné problémy, které pacienta vedly k vyhledání lékaře, zjišťujeme co nejpřesnější informace o aktuálním poranění, tedy bolest a její charakter, ztuhlost, úlevové polohy, neobratnost a další potřebná data Klinické vyšetření Jestliže je zraněná osoba dopravena do zdravotnického zařízení, musí být provedeno pečlivé vyšetření, při kterém se postupuje šetrným, klidným a věcným způsobem s ohledem na psychický stav zraněné osoby (Zeman, 2011). Před začátkem objektivního vyšetření je důležité nejprve odložit oděv zraněného, aby bylo možné provést nejen lokální vyšetření, ale i porovnání se zdravou stranou a v neposlední řadě také vyloučení možných dalších průvodních zranění (Zeman, 2011). Obsah objektivního vyšetření: aspekce pozorujeme především charakter kůže, stav měkkých tkání tzn. otok, hematomy, různé oděrky a otevřené rány. Dále sledujeme polohu končetiny, zpravidla bývá nepřirozená a končetina má netypický tvar. palpace vyšetření vždy zahajujeme od neporaněných míst, abychom hned zprvu nevyprovokovali větší bolestivost a snížilo by se riziko vzniku šoku nebo jeho zhoršení. Zjišťujeme přítomnost patologické pohyblivosti, zkoušíme tlakovou a tahovou bolest a také si ověřujeme pérový odpor v kloubech, který je příznakem luxace. testování kožní citlivosti jelikož při zlomenině může dojít k poškození nervového zásobení kostními úlomky, přikládá se tomuto vyšetření velká váha. Zkoušku citlivosti provádíme pomocí hrotu jehly, dále vyšetřujeme poruchy vnímání tepla a taktilního čití. 26
27 prokrvení sledujeme především prokrvení periferně od zlomeniny, oboustranně zjišťujeme teplotní změny kůže a tep na typických místech, poté údaje srovnáváme. funkční testování vyšetřujeme aktivní i pasivní pohyblivost ve všech kloubech sledované části těla, zpravidla zjišťujeme přítomnost omezení pohybu respektive jeho rozsahu. Nikdy nesmíme překonávat odpor, aby nedošlo k poškození kloubu. (Zeman, 2011; Žvák, 2006) Zobrazovací metody Zobrazovací metody mají rozhodující úlohu při stanovování stupně a typu poranění pohybového aparátu. Základní a nejvíce využívanou metodou při průkazu zlomenin je rentgenové vyšetření, mimoto lze použít počítačovou tomografii (CT) nebo magnetickou rezonanci (MR). Vzácně se provádí ultrazvukové vyšetření nebo angiografie. Při rentgenovém a CT vyšetření musí být striktně dodržována veškerá radiačně-hygienická opatření, protože je používáno ionizující záření (Višňa, 2004). Rentgenové vyšetření Je indikováno vždy až po podrobném klinickém vyšetření. Využívá se především při průkazu nebo vyloučení zlomeniny, dále lze pomocí RTG snímku určit typ zlomeniny, její přibližné stáří a postavení úlomků. Kdy v případě vzájemného oddálení kostních úlomků je dobře viditelné projasnění lomné linie. Naopak při vpáčení fragmentů bývá lomná linie často velmi špatně zřetelná. RTG snímky se zhotovují většinou ve dvou na sebe kolmých projekcích, zpravidla to bývá předozadní a bočné zobrazení. Tato metoda se využívá i při kontrole stavu po repozici a v průběhu hojení kostí (Višňa, 2004; Zeman, 2011). CT vyšetření Počítačová tomografie se využívá především u zlomenin v anatomických oblastech, které jsou na klasickém RTG snímku hůře rozpoznatelné. Doplňuje či upřesňuje tedy výsledky předchozích vyšetření, a to zejména u zlomenin pánve, acetabula, kyčelního kloubu, patní kosti a poranění páteře. Metodu lze uplatnit i při zobrazování zlomenin baze lební nebo kompresivních fraktur lebky. Vyšetření se provádí buď po intravenózním podání kontrastní látky nebo nativně (Višňa, 2004; Žvák, 2006). 27
28 MR vyšetření Velmi velkou výhodou MR vyšetření, na rozdíl od klasického RTG nebo CT vyšetření, je, že nezatěžuje nemocného škodlivým ionizujícím zářením. Využívá se především díky detailnímu zobrazení nejen skeletu, ale i chrupavčitých částí kloubů, svalů, vazů, šlach a měkkých tkání. Magnetická rezonance se v dnešní době uplatňuje i v diagnostice únavových zlomenin, mikrotraumat nebo kontuzí kostí. U poranění páteře a míchy je hlavní úlohou této metody zobrazení stupně kontuze míchy či kompresi míchy ploténkou, hematomem nebo kostními fragmenty (Višňa, 2004; Žvák, 2006) KLINICKÝ OBRAZ ZLOMENIN Klinický nález je nedílnou součástí při celkové diagnostice zlomenin. Při lokálním vyšetření poté zjišťujeme množství průvodních symptomů, které můžeme rozdělit na příznaky nejisté a jisté (Višňa, 2004). Nejisté příznaky zlomenin Prvním nejistým symptomem je přítomnost hematomu (krevního výronu), který může mít charakter plošný nebo tumorózní. Podle lokalizace zlomeniny se hematom projeví v různé formě, kdy např. při zlomeninách žeber dochází k vylití krve do dutiny hrudní a tvorbě pneumotoraxu, dále při nitrokloubních zlomeninách se krevní výron tvoří v kloubní dutině a nakonec při zlomeninách báze lební vzniká tzv. brýlový hematom. Krevní ztráty se pohybují od malého množství až po velké, které mohou vést k hemoragickému šoku (Zeman, 2011). U žádné čerstvé zlomeniny prakticky nechybí bolest různé povahy. Pokud je ale současně poškozena mícha nebo nervové kmeny v důsledku úrazu či onemocnění, může tento příznak chybět. Kromě bolestivosti spontánní zjišťujeme bolest tlakovou, tahovou, ev. poklepovou. Spolehlivou známkou zlomeniny je přítomnost bolesti při tlaku v ose kosti (Zeman, 2011). V důsledku poranění měkkých tkání bývá dalším symptomem edém (otok), který může společně s hematomem vést až ke vzniku kompartment syndromu (Maňák, 2005). V neposlední řadě dochází i k poruše funkce končetiny, která se jednak vztahuje k povaze zlomeniny, tak svým rozsahem odpovídá i subjektivním pocitům zraněného na bolest. Funkce u určitých zlomenin, jimiž bývají nedislokované zlomeniny, nemusí být výrazně ovlivněna (Zeman, 2011). 28
29 Jisté příznaky zlomenin K jistým znakům patří deformita, která vzniká v důsledku tahu svalů za jednotlivé úlomky kosti a přímým působením násilí. Rozsah deformity se poté odvíjí od druhu a stupně dislokace, které bývají primární, sekundární nebo terciární. Dislokace zlomenin primární vznikají na podkladě prvotního násilí, sekundární dislokace jsou způsobené tahem svalových skupin a terciární poté vznikají druhotnou změnou polohy, chybnou imobilizací nebo manipulací (Zeman, 2011). Další jistý symptom prokazatelný většinou jen u kostí dlouhého typu je patologická pohyblivost. Čím vzdáleněji je lomná linie od kloubu, tím je potvrzení patologické pohyblivosti jednodušší. Tudíž u zlomenin páteře či pánve se prokazuje obtížně (Zeman, 2011). Krepitace je způsobena vzájemným pasivním třením lomných ploch proti sobě. Dochází při ní k velmi prudké bolesti, a tudíž není vhodné ji provádět. Většinou se neobjevuje u patologických zlomenin a při interpozici měkkých tkání (Zeman, 2011). Nejjistějším průkazem zlomeniny bývá rentgenové vyšetření. Pořizuje se snímek se zobrazením obou kloubů, které sousedí se zlomeninou a provádí se nejméně ve dvou na sebe kolmých rovinách. Při nejasnosti je možné udělat vyšetření zdravé strany a poté obě porovnat (Zeman, 2011) LÉČENÍ ZLOMENIN Nejdůležitějším měřítkem úspěšnosti při léčbě zlomenin je snaha dosáhnout co nejlepšího funkčního výsledku, takovým předpokladem bývá mimo jiné i správné anatomické postavení kostních úlomků (Zeman, 2011) Hojení kostí Kostní hojení je proces, který se začne odehrávat po poranění kosti, tedy po zlomenině. Jedná se o vlastnost kostní tkáně, která trvá po celý život a její rychlost záleží na věku jedince. Podstatou správných reparativních procesů při kostním hojení je především dobrá kvalita cévního zásobení kosti (Maňák, 2005). 29
30 Typy kostního hojení hojení sekundární (spontánní) podstatou tohoto hojení je vytvoření kompletní kostní jizvy, tzv. svalku, kdy je nutná přítomnost dostatečného krevního zásobení ze tří oblastí, a to z periostu, z endostu a cév Haverských kanálů. Tvorba svalku po té probíhá ve třech fázích. V první zánětlivé fázi dochází pomocí bílých krevních elementů, především monocytů a granulocytů, k likvidaci nekrotické tkáně v oblasti zlomeniny. Další elementy, přesněji makrofágy a neutrofily, provádí infiltraci hematomu v místě lomu. Následující reparační fáze je charakteristická přeměnou hematomu na specifickou granulační tkáň, která obsahuje fibroblasty, endotelové buňky, později endoblasty a chondroblasty. Z granulační tkáně se poté stává vazivový svalek. V třetí remodelační fázi probíhá remineralizace, remodelace a následně osifikace. Vazivový svalek se tedy přeměňuje na neuspořádanou kostní tkáň, kdy díky působení tahu svalů při cvičení a vlivem zatěžování končetiny dochází k uspořádávání kostních lamel ve směru působící zátěže a k funkční přestavbě kostní tkáně. Způsob tohoto hojení je typický u konzervativního řešení zlomenin a u relativně stabilních osteosyntéz, jako jsou zevní fixatéry a nitrodřeňové hřebování (Pokorný, 2002; Višňa, 2004). hojení primární (kontaktní) zde se nejedná přímo o přirozené hojení kosti. Lze jej ale docílit u stabilních osteosyntéz s kompresí úlomků, kdy jednotlivé kostní fragmenty na sebe pod tlakem naléhají a lomná linie je téměř nepatrná. Hlavní roli při hojení zde mají především cévy z Haverských kanálů, které přímo prorůstají z jednoho fragmentu do druhého. Pokud je linie o něco málo širší, dochází poté k pronikání kapilár a osteoblastů z periostu přímo do lomné linie. Při tomto typu hojení nedochází k přeměně svalku, probíhá tedy přímo bez jeho přítomnosti (Pokorný, 2002; Višňa, 2004) Konzervativní léčba Je jednou ze dvou základních metod používaných při léčení zlomenin a obecně ji lze považovat za méně rizikovou. Tento způsob ošetření můžeme použít u většiny zlomenin, a tím je i úspěšně vyléčit. Existují tři základní požadavky, které je nutno splnit k dosažení přijatelného výsledku léčby zlomenin. Jsou to: 30
31 I. přesná repozice úlomků II. retence úlomků dostatečně dlouhou a správnou imobilizací či fixací III. přiměřená rehabilitace (Zeman, 2011) Repozice by se měla uskutečnit co nejdříve, nejlépe v den úrazu. Jde o provedení tahu a protitahu, eventuelně o využití tlaku a rotace v lokální či celkové anestezii, kdy tahové a tlakové síly působí proti silám primárního mechanizmu úrazu. Díky anestezii dojde k potlačení bolesti a ke zmírnění svalového napětí, které právě představuje největší překážku dobře a úspěšně zvládnutých repozičních manévrů. Při řešení dislokovaných zlomenin se může využít několik metod léčby. Jednak lze provést zavřenou manipulaci, která se provádí spíše v lokální anestezii a její princip byl popsán výše. Další možností volby je trakční léčba, která se užívá u zlomenin pertrochanterického masivu. V tomto případě je tah proti dislokačním silám zajištěn závažím, které je připevněné přes kladku ke Kirschnerovu drátu, a tím je docíleno požadované extenze. Kirschnerův drát prochází přes kost pod místo zlomeniny. Tato metoda se dnes využívá pouze jako dočasné řešení u pacientů, kteří nejsou na operační výkon z interních důvodů připraveni (Koudela, 2002; Zeman, 2011). Imobilizace se využívá proto, aby zlomené kosti poskytla dostatečný klid ke zhojení pevným svalkem. Délka znehybnění by měla být dostatečně dlouhá, proto je lepší imobilizaci raději o týden prodloužit než zkrátit. U nedislokovaných zlomenin je třeba okamžité znehybnění vhodnou metodou. Nejužívanější volbou imobilizace je sádrový obvaz, jehož základním prvkem je dlaha složená z několika přeložených vrstev suchého sádrového obvazu. Po namočení a přiložení se fixuje několika kruhovými otáčkami. Při aplikaci sádrového obvazu musíme dbát na to, aby v místech kostních prominencí byl dobře podložen a formován v důsledku vzniku možného tlakového poškození. Další možností volby imobilizace bývají ortézy, měkké bandáže, kontinuální trakce a jiné speciální materiály, které nahrazují sádrovou fixaci. Důležitou zásadou téměř každé imobilizace, až na některé výjimky, bývá znehybnění dvou sousedních kloubů. Z hlediska trofiky svalů, vazivových tkání a dalších struktur má déletrvající imobilizace škodlivý vliv. V průběhu léčby může totiž docházet ke svalovým atrofiím, kontrakturám, ochabnutí, omezení hybnosti kloubů a dalším. Souhrnně lze tyto projevy označit pojmem zlomeninová nemoc (Maňák, 2005; Zeman, 2011). Rehabilitace zajišťuje znovuobnovení funkce končetiny po proběhlém úraze. Jejím cílem je zlepšení cirkulace krve, tudíž zamezení vzniku trombózy, dále posílení svalstva, nácvik 31
32 správných pohybových stereotypů, zabránění tuhosti kloubů díky mobilizaci a nácvik koordinace svalových skupin (Zeman, 2011) Chirurgická léčba Při léčbě chirurgické platí stejné tři základní principy jako u léčby předchozí, tzn. repozice, stabilizace a rehabilitace. Operací se však dá dosáhnout mnohem stabilnější fixace zlomenin než při léčbě konzervativní a není obvykle nutná přídatná zevní imobilizace. Další výhodou je možná časná rehabilitace, kterou lze začít téměř okamžitě po provedení operace. Díky tomu významně klesá nebezpečí, které vyplývá z inaktivity tkání (atrofie, kontraktury). Na druhou stranu se zde vyskytuje zvýšené riziko vzniku infekce (Koudela, 2002; Zeman, 2011). Podle Zemana (2011) by se mělo dodržovat těchto šest základních zásad operační léčby: 1. šetrná operační technika 2. přesná repozice úlomků 3. stabilní fixace úlomků 4. drenáž 5. časná mobilizace 6. pozdní zatěžování Následné indikace k operačnímu řešení podle Koudely (2002) jsou: otevřené zlomeniny nitrokloubní zlomeniny s dislokací diafyzární zlomeniny u dospělých nestabilní zlomeniny zlomeniny spojené s nervovým a vaskulárním postižením zlomeniny, u kterých dosáhneme lepšího postavení úlomků Operační technikou u této problematiky, která se zde uplatňuje dominantním způsobem, bývá osteosyntéza. Jedná se o metodu stabilizace zlomeniny spojením kostních úlomků pomocí různých kovových materiálů. V dnešní době se používají materiály, které při reakci s organismem nekorodují, dobře odolávají tlaku, tahu i torzi, a současně zajišťují stabilní spojení kostí (Zeman, 2011). 32
33 Možností dělení osteosyntéz z různých hledisek existuje celá řada. Podle Zemana (2011) je příhodné dělení dle způsobu uložení osteosyntetického materiálu z hlediska praktického využití. Toto dělení je následující: a) vnitřní osteosyntézy - intraosální - extraosální b) metody zevní fixace Intraosální osteosyntézy jejich princip spočívá v zavedení kovového materiálu, jako jsou hřeby, dráty a pruty do dřeňové dutiny. Patří sem tyto typy (Zeman, 2011): nitrodřeňové hřeby využívají se při fixaci dlouhých kostí. Hřeby mohou být předvrtané, kdy se před zavedením kovového hřebu dřeňová dutina rozšíří předvrtáním na potřebný průsvit v důsledku lepší stability osteosyntézy, jedná se o tzv. Küntscherovu metodu. Nevýhodou této techniky je právě větší porušení cévní sítě dřeňové dutiny a také větší zátěž operační. Nebo se dají použít hřeby nepředvrtané, které se přímo zatlučou do dutiny a tím je jejich zavedení rychlejší a jednodušší. Jejich nevýhodou je ale obecně menší stabilita, dále pak větší výskyt pakloubů a možná komplikace v podobě zalomení zajišťovacích šroubů. Právě pro lepší stabilitu, a to zejména rotační a délkovou, je nutné zajištění hřebů, a to tak, že jsou nad a pod zlomeninou fixovány příčně zavedenými šrouby, které jimi procházejí. Buď může být zajištění statické, kdy šroub jde pouze skrz kruhové otvory v hřebu, nebo dynamické, které díky oválnému otvoru v hřebu umožní limitovaný pohyb v podélné ose (Koudela, 2002; Krška, 2011). Enderova osteosyntéza jde o instalaci několika kovových prutů do kosti. I přesto že není rigidní, považuje se za velmi stabilní (Zeman, 2011). Hacketalova osteosyntéza princip spočívá v zavedení svazku Kirschnerových drátů do dřeňové dutiny. Není až tak stabilní (Zeman, 2011). 33
34 Extraosální osteosyntézy kovový materiál je aplikován pod měkké tkáně, na povrchu kosti subperiostálně. Podle Zemana (2011) se jedná o tyto druhy: dlahová osteosyntéza je jednou z nejvíce používaných technik u zlomenin v oblasti epifýz a u některých zlomenin metafýz. Při její aplikaci se využívá principu interfragmentární komprese, která zajistí absolutní stabilitu a lze ji dosáhnout různými způsoby. Princip spočívá v přiložení dlahy přímo na povrch kosti do oblasti zlomeniny a jejím připevnění ke kosti pomocí šroubů, tím jsou poté kostní úlomky tlačeny proti sobě. Existují různé typy dlah například kompresní, neutralizační, podpůrná apod. Díky využití dlahy je tedy možná dokonalá repozice, stabilizace a dalším plusem této metody je poté skoro okamžité započetí funkční léčby. Naopak se zde vyskytují i určité nevýhody jako např. zásah do místa zlomeniny, riziko poruchy hojení, nežádoucí vliv na periostální cévní zásobení kosti a velký podíl komplikací při špatném provedení (Krška, 2011; Zeman, 2011). osteosyntéza samostatnými šrouby obecně je šroub základním elementem skoro každé osteosyntézy. Při jeho samostatném použití lze docílit relativně dobrého pojení kostí, i když pevnost proti zevním silám není obzvlášť velká. Šrouby mohou být různých šířek, délek, strmostí závitů, zhotoveny z různých materiálů (Krška, 2011; Zeman, 2011). tahová cerkláž princip spočívá v adaptační fixaci úlomků pomocí Kirschnerových drátů v podélné ose spojenou s protitahem. Ten zajišťuje anulování tahových sil svalstva a kompresi úlomků v místě zlomeniny (Zeman, 2011). Zevní fixace podstatou těchto technik je, že hlavní část konstrukce je ponechána vně kožního krytu. Pomocí specifického pinu (hřebu), který je umístěn jednak do kosti a jednak do tyčí, případně do rámu je zajištěna stabilita fragmentů. Obecně má zevní fixatér tyto komponenty: pin, tyče a svorky. Jako pin se využívají Schanzovy šrouby, Steinmannovy hřeby, Kirschnerovy dráty a další. Svorky fungují jako upevnění pinů do tyčí nebo rámů a také k vzájemnému upevnění tyčí a rámů mezi sebou. Dle typu konstrukce máme zevní fixátory svorkové (tyčové), rámové (rám + Kirschnerovy dráty), hybridní (kombinace rámů a tyčí) a modulární. Existuje zde určitá možnost selhání fixátoru, která může být dána buď mechanickým selháním nebo primárně špatnou montáží, tato nevýhoda bývá často spojena se vznikem infektu podél jednotlivých pinů (Krška, 2011). 34
35 Indikace této metody podle Kršky (2011) jsou následující: zavřené zlomeniny s těžkým pohmožděním měkkých tkání otevřené zlomeniny 2. a 3. typu dle Tscherneho infikované zlomeniny mnohočetné zlomeniny a polytraumata artrodézy korekční osteotomie prolongace zlomenin Osteosyntézu můžeme dělit i z hlediska její stability. Kdy rozlišujeme osteosyntézu adaptační a osteosyntézu stabilní. U adaptační osteosyntézy je potřebná ještě následující imobilizace, ať už sádrovým obvazem nebo ortézou. Patří sem např. osteosyntéza samotnými šrouby, Kirschnerovy dráty, cerklážní drátěné smyčky aj. Stabilní osteosyntéza představuje pevné sjednocení úlomků bez nutnosti přídatné imobilizace a může být buď absolutní, kterou lze dosáhnout pomocí šroubů a dlah, nebo relativní. Tento typ se poté vyskytuje např. u zevního fixátoru, nitrodřeňových šroubů a podobně (Krška, 2011). Po úplném zhojení kosti je vhodné kovový materiál odstranit. Především pevnost srůstu zlomeniny určuje vhodnou dobu, kdy by se měl kovový materiál vyjmout. Někdy je možné odstranění uskutečnit za pár týdnů, někdy to může být i s časovým odstupem až dvou let. Ponechání kovového implantátu v těle příliš dlouho může vést ke kostní přestavbě s možností vzniku spontánní zlomeniny nebo únavě materiálu a následně k jeho zlomení (Zeman, 2011) Komplikace léčby Při léčbě zlomenin se může vyskytnout řada komplikací, které se týkají buď přímo postižené kosti, nebo okolních tkání, případně celého organismu. Patři zde (Koudela, 2002): Infekce rozvíjí se buď při otevřené zlomenině, nebo vzniká jako komplikace operačního zákroku. Infekce se může projevit ve formě akutní, kterou lze zvládnout intenzivní operační léčbou, provádí se opakované chirurgické vyčištění od infikované tkáně a laváž, doplněnou následně o antibiotika. Mnohem častěji přechází do stádia chronického, kde vzniká infikovaný pakloub nebo je následek v podobě afunkční končetiny se ztuhlými okolními klouby a opětovnými píštělemi. Tento stav může trvat i desítky let (Koudela, 2002). 35
36 Avaskulární nekróza vzniká jako důsledek poškození cévního zásobení kosti v okamžiku, kdy dojde k jejímu zlomení. Při nekróze poté dochází k těžkým poruchám kongruence kloubu a k odstartování artrózy. Nejčastějšími místy jsou hlavice kosti stehenní nebo kost hlezenní. K přerušení cév může také dojít při operačním výkonu (Koudela, 2002). Pakloub jedná se o stav, kdy nedojde mezi jednotlivými fragmenty zlomeniny ke kostěnému srůstu. Na RTG snímku je pak viditelná štěrbina lomu, zaoblení lomných ploch zlomeniny a sklerotizace úlomků. Pacient trpí bolestí při zatížení končetiny a v místě původní zlomeniny může dojít k patologické pohyblivosti (Maňák, 2005). Rozdělení pakloubů je následující: A. paklouby vitální jejich příčina vzniku bývá většinou nedostatečná stabilizace a imobilizace původních zlomenin. Cévní zásobení a předpoklad hojení je dostačující (Koudela, 2002). hypertrofický pakloub charakterizován přítomností velkého periostálního svalku a kvalitním prokrvením. normotrofický pakloub často následkem nestabilní osteosyntézy. oligotrofický pakloub vzniká při špatné konzervativní léčbě, kdy se nepodařila dokonalá repozice úlomků. (Koudela, 2002) B. paklouby avitální u těchto pakloubů je cévní zásobení nepostačující, tudíž jsou zde hojení i léčba velmi náročné a často neúspěšné. Provádí se opakované operační zákroky, spongioplastiky a stabilizace různými typy osteosyntéz. Jestliže se do pakloubu dostane infekce, často terapie končí amputací (Koudela, 2002). dystrofický pakloub charakterizován přítomností nekrotického fragmentu, kde se jedna část přihojí k základnímu úlomku a druhá zůstává nekrotická. nekrotický pakloub vyskytuje se především u tříštivých zlomenin, kdy některé fragmenty jsou zcela bez cévního zásobení. defektní pakloub vzniká při otevřené tříštivé zlomenině, u které primárním úrazem došlo ke ztrátě kosti. atrofický pakloub jedná se o terminální stadium předchozích typů, dochází ke kompletní ztrátě výživy, osteoporóze a k fibrotickým změnám. (Koudela, 2002) 36
37 Sudeckův syndrom je v podstatě neurocirkulační onemocnění, které vzniká v důsledku poškození cévní inervace. V první fázi se v postižené oblasti vytvoří obraz zánětu, tzn. kůže je zčervenalá, teplá a potí se, často je přítomen otok. Dochází také k atrofii svalů a každý pohyb je pro pacienta velmi bolestivý. V další fázi se přidává kožní cyanóza, ztrácí se ochlupení, kůže je naopak chladná a potí se. Svalstvo i podkožní vazivo nadále atrofuje. Posledním stavem je poté nevratná atrofie s těžkým funkčním nedostatkem, kvůli fibróze a kloubním kontrakturám (Zeman, 2011). Další komplikace zahrnují například opožděné hojení, zástava růstu kosti, zkrácení nebo naopak přerůst kosti, dále zhojení v nesprávném postavení a kombinací všech výše uvedených komplikací vede k rozvoji artrózy (Koudela, 2002) ČLENĚNÍ ZLOMENIN PROXIMÁLNÍHO FEMURU Zlomeniny hlavice Jedná se o typ zlomeniny, která se izolovaně vyskytuje poměrně vzácně. Skoro vždy bývá součástí kombinovaného poranění kloubu kyčelního, kdy k ní dochází společně s luxací kyčle a zlomeninou acetabula. Často k jejímu vzniku dochází při vyvinutí velkého násilí, např. při autonehodách (Maňák, 2005; Žvák, 2006). Klasifikace zlomenin dle Pipkina: I. typ odlomení kaudálního segmentu hlavice v místě pod úponem lig. capitis femoris (oblast fovea capitis), tento fragment se nachází mimo nosnou plochu, jeho spontánní přihojení zde není možné a nachází se v kloubu jako volné tělísko (Pokorný, 2002). II. typ odlomení většího mediokraniálního fragmentu od fovea capitis femoris. Sice má cévní zásobení, ale tím, že se nachází v zátěžové oblasti, vyvíjí se zde poúrazová artróza (Pokorný, 2002). III. typ je kombinací fraktury 1. nebo 2. typu s mediální zlomeninou krčku stehenní kosti (Zeman, 2014). IV. typ zahrnuje zlomeninu 1. nebo 2. typu se současným odlomením dorzokraniálního okraje acetabula (Zeman, 2014). 37
38 Diagnostika: Klinicky bývá velmi složitá, jelikož se zlomenina na běžném RTG snímku často přehlédne. Proto je nutno provést CT vyšetření, které nám podá podrobnou informaci o velikosti a poloze úlomku. Přítomnost fragmentu se také většinou prokáže po repozici luxace, kdy dojde k neúplné nebo nedokonalé kongruenci kloubních ploch. Vždy je nutné provést také neurologické vyšetření, jelikož může dojít k poranění n. ischiadicus, který je zhmožděn úlomky acetabula nebo hlavicí kosti stehenní. Příznaky jsou poté porucha čití a paréza (Zeman, 2014; Žvák, 2006). Léčba: Na prvním místě je provedení zavřené repozice luxace kyčelního kloubu, která by se měla provést co nejdříve z důvodu možné komplikace v podobě avaskulární nekrózy hlavice femuru. Ošetření zlomeniny je poté operační a její typ je závislý na mnoha faktorech, jako celkový stav a věk pacienta, typ zlomeniny. U prvního typu provádíme chirurgické vyjmutí kostního úlomku, druhý typ je indikován k osteosyntéze pomocí šroubků či tkáňového lepidla. U třetího typu je vhodné užití aloplastiky kloubu kyčelního a při posledním typu se provede rekonstrukce acetabula s ošetřením úlomku (Zeman, 2014; Žvák, 2006) Zlomeniny krčku Tento typ zlomenin se vyskytuje u dvou rozdílných skupin pacientů. Malou část tvoří mladí jedinci, u nichž zlomeniny vznikají působením značně velkého násilí, což bývá u dopravních úrazů nebo pádů z výšky. Zbytek tvoří populace staršího věku, u nichž je tento typ úrazu výsledkem pouhého pádu, jelikož staří lidé často trpí osteoporózou, poruchou koordinace, dále mají slabší svalovinu a celkově jejich skelet ztrácí na své pevnosti (Zeman, 2014; Žvák, 2006). Klasifikace dle uložení lomné linie podle Maňáka (2005): subkapitální linie lomu se táhne těsně pod hlavicí femuru mediocervikální linie lomu probíhá středem krčku femuru bazicervikální linie lomu se nachází při bázi krčku femuru 38
39 Klasifikace dle Gardena (prognostické rozdělení): 1. stádium zaklíněné abdukční fraktury s dobrou prognózou 2. stádium úplné fraktury bez dislokace 3. stádium dislokované fraktury bez přerušení cévního zásobení 4. stádium kompletní dislokace i porucha výživy (Zeman, 2014) Klasifikace dle stability zlomeniny podle Pauwelse (dnes bez praktického významu): I. typ lomná linie svírá s horizontálou úhel menší než 30, jedná se o zaklíněné, abdukční zlomeniny, kdy kompresní síly jsou v převaze nad střižnými a jsou relativně stabilní. II. typ lomný úhel v rozmezí 30 až 50, kompresní i střižné síly jsou vyrovnané a zlomeniny jsou ještě také relativně stabilní. III. typ lomná linie přesahuje úhel 50, střižné síly jsou v převaze nad kompresními a jde o nejméně stabilní zlomeniny, které jsou i nejvíce nepříznivé pro léčbu. (Žvák, 2006) Diagnostika: U nezaklíněných zlomenin zaznamenáváme typický klinický obraz, což je nemožnost zvednout končetinu od podlahy, její zkrácení a zevní rotace končetiny v poloze vleže. Dále pacient udává bolestivost při manipulaci kyčle a někdy může bolest propagovat do oblasti kolenního kloubu. K potvrzení diagnózy slouží RTG vyšetření ve dvou projekcích (Zeman, 2014). Léčba: Jasně zde dominuje léčba chirurgická. U mladších jedinců s kvalitní spongiózou se provádí repozice zlomeniny v lehké hyperkorekci s fixací úlomků pomocí tahových šroubů pro zabránění jejich distrakci. Ve starším věku pacientů cca do 60 let, kteří jsou v dobrém biologickém stavu je vhodná některá z technik osteosyntézy, např. proximální femorální hřeb, kanylované spongiózní šrouby, dynamický skluzný šroub či různé modifikace gama hřebu. U pacientů nad 60 let věku je indikována aloplastika kyčelního kloubu s následnou možností časné mobilizace a zatížení (Zeman, 2014; Žvák, 2006). 39
40 Možnosti aloplastiky: cervikokapitální endoprotéza (CKP) jde o cementovaný implantát, který nahrazuje proximální část kosti stehenní, tedy krček a hlavici, při zachování jamky acetabula. Skládá se z femorální komponenty, dříku s krčkem, hlavice. Nejprve je do femuru pomocí cementu implantován dřík s krčkem, poté se na krček nasadí vhodná hlavice a je do acetabula zakloubena. Tuto endoprotézu volíme především u velmi starých a polymorbidních nemocných (Krška, 2011). totální endoprotéza (TEP) nahrazuje současně krček, hlavici a kloubní jamku acetabula. Jedná se tedy o kompletní výměnu kyčelního kloubu. Její výhodou oproti osteosyntéze je mnohem kratší doba potřebného odlehčování končetiny. TEP je metodou volby u biologicky starších pacientů, u kterých by použití osteosyntézy zvýšilo riziko komplikací (Višňa, 2004) Zlomeniny trochanterické Jde o zlomeniny postihující oblast obou trochanterů. Objevují se u nemocných ve věku řádově o 10 let vyšším než u jedinců se zlomeninami krčku a predisponující faktory vzniku těchto zlomenin jsou totožné jako u zlomenin krčku. Podle vztahu k velkému a malému trochanteru je dělíme na zlomeniny pertrochanterické a subtrochanterické, kdy se vyskytují převážně zlomeniny pertrochanterické. V praxi se využívá základní klasifikace na stabilní a nestabilní typy, které se určují podle velikosti a stupně dislokace odlomené části trochanter minor a podle defektu dorzomediální části kosti tzv. Adamsova oblouku, což je silně zesílená mediální část kortikalis krčku začínající od malého trochanteru (Višňa, 2004; Zeman, 2014). Diagnostika: Klinický obraz je stejný jako u zlomenin krčku, tedy bolest při pohybu v kyčli, zkrácení končetiny, neschopnost zvednout nataženou končetinu a její zevní rotace. Charakter zlomeniny opět potvrdí RTG vyšetření ve dvou projekcích (Zeman, 2014). Léčba: Opět se zde využívá terapie především operační, jejímž cílem je obnovení stability Adamsova oblouku. Jednoznačnou volbou je stabilní osteosyntéza, aby se mohl pacient co nejdříve mobilizovat (Višňa, 2004). 40
41 Metody osteosyntézy: DHS (dynamický skluzný šroub) do středu krčku a hlavice femuru se zavede silný šroub, na jehož bázi je nasazeno pouzdro dlahy, díky němuž je možný skluz šroubu o komprese úlomků kosti proti sobě. Dalšími šrouby je pak dlaha připevněna k tělu femuru. Využití tohoto typu šroubu bývá u stabilních trochanterických zlomenin a jeho výhodou je časná zátěž operované končetiny, kdy zhruba po dvou měsících je možný plný došlap (Višňa, 2004). PFN (proximální femorální hřeb) princip spočívá v zavedení hřebu z místa vrcholu velkého trochanteru do dřeňové dutiny. Délka implantátu bývá různá a kopíruje tvar horního konce stehenní kosti. K zafixování hřebu se skrz něj do krčku femuru implantuje šroub a souběžně nad ním je zaveden antirotační pin. Jeho distální konec je také zajištěn šroubem. Tento typ hřebu indikujeme u pacientů s nestabilní trochanterickou zlomeninou, jelikož má velmi dobrou stabilitu a umožňuje zatížení ještě před zhojením zlomeniny (Višňa, 2004). gama hřeb jde o stabilizaci pomocí nitrodřeňového hřebu v kombinaci se skluzným šroubem (Maňák, 2005). Enderovy pruty metoda se v dnešní traumatologii užívá zcela minimálně, vzhledem k jejímu velkému množství komplikací. Technika se provádí tak, že z mediálního kondylu kosti stehenní se do dřeňové dutiny zavedou tři až čtyři kovové pruty, které směřují vzhůru přes linii lomu až do hlavice femuru (Višňa, 2005) Izolované zlomeniny trochanterů Izolované zlomeniny jak velkého tak malého trochanteru se vyskytují poměrně výjimečně. Mechanismus vzniku je buď tahem svalů, kdy dojde k odtržení úponové části kosti nebo u velkého trochanteru v důsledku přímého násilí (Zeman, 2014). Diagnostika: Klinicky je přítomna bolest při snaze o rotační pohyb v kyčli a bolest tlaková (Zeman, 2014). 41
42 Léčba: Většinou stačí klid na lůžku po dobu 3-4 týdnů, pokud úlomky nejsou výrazně dislokovány. Jinak se provádí tahová cerkláž. Operační fixace u malého trochanteru však není indikována (Zeman, 2014). 42
43 1.2 SPECIÁLNÍ ČÁST KOMPLEXNÍ REHABILITACE U ZLOMENIN PROX. FEMURU Podle Světové zdravotnické organizace (WHO) je pojem ucelená rehabilitace vymezen jako souhrn veškerých prostředků s cílem zmírnit tíhu stavů, které nemocného dostávají do omezujících či znevýhodňujících situací, a umožnit handicapovaným a zdravotně postiženým lidem se co nejdříve opětovně zařadit a zapojit do aktivního společenského života (Dvořák, 2007). Jde tedy o to, že ucelená rehabilitace neřeší pouze otázky zdravotní péče, ale zaměřuje se i na další různé aspekty, které se vzájemně propojují. Lze ji tedy rozdělit do následujících složek: léčebná rehabilitace provádí se ve zdravotnických zařízeních týmem zdravotníků. sociální rehabilitace úzce navazuje na léčebnou a jejím cílem je vytvoření optimálních předpokladů pro jedince k opětovnému návratu do společnosti. pracovní rehabilitace jde o přípravu na pracovní uplatnění a následovné vlastní zařazení do pracovního procesu. pedagogická rehabilitace zaměřuje se na vzdělávání dětí a mládeže se zdravotním postižením v rámci speciální pedagogiky. (Votava, 2005) Komplexní péče o nemocného by měla být zajištěna skupinou odborníků, jejichž vzájemnou spoluprací je dosahování požadovaných cílů léčby. Jedná se o tzv. rehabilitační tým, který se skládá z lékaře, fyzioterapeuta, ergoterapeuta, klinického psychologa, sociální pracovnice a v případě pacientů s poruchou řeči také logopeda. Prospěšným členem týmu je i speciální pedagog (Votava, 2005) Rehabilitace během hospitalizace Po přijetí pacienta na traumatologické oddělení pro zlomeninu proximálního femuru by mělo být provedeno celkové předoperační vyšetření a pacient by měl podstoupit operační léčbu do 24 hodin od začátku hospitalizace. U pacientů se zlomeninou krčku femuru je vhodné provést osteosyntézu do 6 hodin od úrazu, z hlediska nižšího výskytu komplikace v podobě avaskulární nekrózy hlavice kosti stehenní. Pokud klinický stav pacienta není optimální, dochází ke krátkému odkladu operace a nemocnému je aplikována extenční dlaha 43
44 pro zmírnění bolesti. Časně po operaci je zajištěno monitorování EKG, saturace kyslíkem, měření krevního tlaku, sledování rovnováhy minerálů a hydratace, a z hlediska prevence TEN je nasazena antikoagulační terapie ( vid ). Často pacient po prodělané operaci trpí bolestmi v oblasti operované dolní končetiny, kterou lze tlumit pomocí farmakologických preparátů a zároveň lze využít aplikaci lokální negativní termoterapie, tedy kryosáčků. Z hlediska prevence dekubitů, vzniku svalových kontraktur a regulace svalového tonu je v rámci rehabilitačního ošetřovatelství velmi důležité polohování, které by se mělo provádět zhruba po dvou až třech hodinách. V rámci pooperační péče je také velmi vhodné bandážování DKK, které působí nejen jako prevence vzniku TEN ale i proti otokům, jelikož zajišťuje žilní návrat krve a lepší odtok lymfy. Pro povzbuzení krevní cirkulace se také s pacientem provádí cévní gymnastika. Dále využíváme prvky respirační fyzioterapie pro zlepšení dechové funkce (Kolář, 2009). Přípravou k vertikalizaci pacienta bývá cvičení zaměřené na postiženou oblast společně s ostatními částmi těla. Ze začátku s operovanou končetinou cvičíme pasivně nebo s dopomocí, poté přecházíme na aktivní cvičení. Co se týče nepostižených části těla, využíváme zde kondiční cvičení, cvičení proti mírnému odporu, protahovací cviky atd. Cílem tedy je zlepšení rozsahu pohybu v kloubech a zvýšení svalové síly. Při zlepšení stavu pacienta přecházíme tedy k vertikalizaci nejdříve do sedu a při dobré toleranci do stoje, kde nesmíme zapomenout na odlehčování operované dolní končetiny. Po zvládnutí stoje následuje nácvik chůze ze začátku s pomocí pultového chodítka, později podpažních berlí. Opět dbáme na odlehčování operované DK, kdy míru zátěže určuje lékař, který operaci provedl. Nejprve trénujeme chůzi po rovném terénu, až tuto fázi pacient zvládá, přecházíme na nácvik chůze po schodech (Kolář, 2009) Rehabilitace po propuštění z nemocnice Pokud pacient zvládá základní dovednosti lokomoce a mobility a jeho rehabilitace probíhá bez problémů, může být 10. až 14. den hospitalizace propuštěn do domácí péče nebo přechází do ambulantní rehabilitační péče. Pacientům, kteří nejsou dostatečné soběstační, je nutné zajistit pokračování terapie v rehabilitačním ústavu, na lůžkách následné péče (Klusoňová, 2011; Kolář, 2009). 44
45 Pacient před propuštěním do domácí péče by měl být upozorněn, aby končetinu zbytečně nepřetěžoval, např. dlouhým stáním či neúměrně dlouhou chůzí. Dále by se mu měli doporučit vhodné činnosti a sportovní aktivity, ale i ty, kterých by se měl vyvarovat. Především riziko pádů a opětné možnosti zlomeniny či luxace zde představuje největší nebezpečí. V neposlední řadě je pacientovi vysvětlena také péče o jizvu (Hromádková, 2002). Obvyklá doba odlehčování operované končetiny se odvíjí od zvolené operační techniky. U osteosyntézy je doba odlehčování stanovena na minimálně šest týdnů, kdy k úplnému zhojení obvykle dochází za tři měsíce od operace. Stejné doporučení platí i pro cervikokapitální náhradu. Po totální náhradě je doporučena doba odlehčení rovněž šest až dvanáct týdnů, kdy se řídí podle bolestivosti a subjektivních pocitů pacienta. Zhruba po třech až čtyřech měsících pacient má povoleno začít berle postupně odkládat, ale na zvládání delších vzdáleností se stále doporučuje používat berle, nebo alespoň vycházkovou hůl ( vid ; Klusoňová, 2011) LÉČEBNÁ REHABILITACE Léčebná rehabilitace se považuje za nezbytnou součást zdravotní péče a jejím hlavním cílem je co nejlépe a nejrychleji znovu obnovit porušenou či ztracenou funkci. Snaží se také co nejvíce minimalizovat přímé následky zdravotního postižení vzhledem k celkovému zdraví pacienta. LR je odstartována v okamžiku, kdy započne léčba patologického stavu pacienta a končí, když se tento stav z hlediska zdravotního dostane do normy a pro další zlepšení již zdravotnická opatření nestačí (Dvořák, 2007). Podle Dvořáka (2007) lze léčebnou rehabilitaci klasifikovat do čtyř etap: 1. léčba a prevence sekundárních změn provázející původní onemocnění etapa se zaměřuje na předcházení druhotných změn, eventuelně jejich časné a kvalitní ovlivnění, pokud již vznikly. Mohou jimi být například poruchy trofiky tkání v důsledku imobilizace nebo poruchy svalové koordinace či úponové bolesti při dekompenzaci degenerativních procesů nosných kloubů. 2. učení kompenzačních mechanismů z hlediska postiženého orgánu cílem této etapy je, aby funkční úbytek postiženého orgánu či celé soustavy byl při nácviku náhradních mechanismů minimální. 45
46 3. výcvik nepostižených částí těla a jejich substitučních mechanismů zde je snaha nahradit zcela ztracenou funkci funkcí jinou, tedy např. výcvik hmatu je substitučním prvkem u nevidomých. 4. výcvik a udržení tělesné zdatnosti v této etapě se jedná o zlepšení celkového stavu organismu. Snažíme se tedy cíleně zvyšovat i udržovat zdatnost pacienta na vyšší úrovni, než potřebuje pro zvládání běžných denních činností. Prostředky léčebné rehabilitace Existuje celá řada terapeutických prostředků, které se v léčebné rehabilitaci využívají, kdy jejich hlavní smysl právě spočívá v dosažení maximální redukce funkčního deficitu. Tyto metody by měly na sebe navazovat a vzájemně se doplňovat. K těmto prostředkům řadíme: léčebná tělesná výchova (kinezioterapie) nácvik denních činností indikace a aplikace technických pomůcek poradenská činnost motivace pacienta fyzikální terapie lázeňská léčba včetně balneoterapie aplikace léků (Dvořák, 2007; Kolář, 2009) Léčebná tělesná výchova LTV neboli kinezioterapie patří k nejčastěji užívaným metodám a je rovněž hlavním léčebným prvkem v rehabilitaci. Začíná se provádět co nejdříve, a to v okamžiku, kdy to umožní zdravotní stav pacienta. Jde o cvičení, které pacient vykonává pod vedením fyzioterapeuta a je velmi důležité, aby se během celé doby aktivně zapojoval. Jejím cílem je tedy zvládnutí potřebného pohybu v takové míře, aby nemocnému umožnila realizovat motorické činnosti každodenního života (Dvořák, 2007; Votava, 2005). Podle celkové strategie LTV jsou v podstatě možné dva základní přístupy: 1. analytický využívá především základní jednoduché pohyby (flexe či extenze v kloubu) nebo pohybové jednotky (předpažení, unožení) a jejich opětovné natrénování. Zaměřuje se tedy na zdokonalení lokálních pohybových funkcí 46
47 postiženého segmentu. Naučené pohyby se poté skládají a utvářejí složitější pohybové stereotypy. 2. syntetický je zaměřen na pohyb jako celek, tedy koordinovaných po sobě jdoucích, dílčích souhybů v rámci daného pohybového stereotypu. Tento postup většinou navazuje na předchozí zvládnuté analytické cvičení nebo jej lze využít hned od počátku. Cílem je poté dosažení plynule a ekonomicky provedeného pohybu v nejlepším možném pohybovém vzoru. (Dvořák, 2007) Léčebnou tělesnou výchovu můžeme rozdělit dle různých hledisek: a) podle místa provádění: na lůžku v tělocvičně v terénu park, les, hřiště ve vodě v domácím prostředí specifická prostředí jeskyně, přímořské prostředí b) podle počtu pacientů: individuální terapeut po celou dobu může podrobně hodnotit a kontrolovat zdravotní stránku pacienta. skupinová terapie dvou a více pacientů, kteří mají stejnou či podobnou diagnózu nebo terapeutické zaměření. c) podle zaměření na pohybovou složku: zvýšení svalové síly zvětšení rozsahu kloubní pohyblivosti zlepšení koordinace pohybu zlepšení rychlosti pohybu či pohybové reakce nácvik správných pohybových stereotypů celkové zlepšení kondice schopnost relaxace (Dvořák, 2007) 47
48 Využívané terapeutické metody Polohování Je jedním z hlavních prvků rehabilitačního ošetřovatelství, který se využívá k prevenci následků úrazu a jeho vhodné provedení má hlavní vliv na pozdější funkční obnovu celého organismu. Polohují se především části těla, které úplně ztratily schopnost aktivního pohybu, dále ty, jejichž hybnost je omezena částečně anebo segmenty těla, jejichž postavení není fyziologické. Polohování má své zásady a postupy, které je nutno dodržovat. Poloha pacienta by se měla měnit přibližně každé dvě hodiny včetně noci. Neměla by být bolestivá, nepohodlná a dává se velký pozor na tzv. predilekční místa, což jsou oblasti, kde prominuje kostěná struktura těsně pod kůží (Kolář, 2009). Polohování je důležité nejen z hlediska vzniku kontraktur, svalových atrofií a deformací kloubů, ale hlavně působí v prevenci eventuelně léčbě dekubitů. Tím že zlepšuje prokrvení jednotlivých částí těla a pomáhá odlehčení kůže. Dalším cílem je vyloučení bolesti, zlepšení oběhových funkcí, prevence pneumonie, zabránění poškození periferních nervů a v neposlední řadě zlepšení pozornosti a bdělosti pacienta. Existuje několik druhů polohování, které se poté volí podle toho, jakého cíle chceme dosáhnout (Kolář, 2009). Pasivní pohyb Jde o typ cvičení, kdy se pacientovo tělo nebo spíše jeho části pohybují díky působením zevní síly a on sám nevykonává žádnou svalovou aktivitu. Nejčastější zevní silou bývá síla terapeuta, ale využívá se také gravitace, elasticity Thera-Bandu nebo přístrojů v podobě např. motodlahy. Pasivní pohyby se provádí s naprosto uvolněným svalstvem a nesmí jít přes bolest. Při provádění je důležitá jednak správná fixace, nikdy ne přes dva klouby, dále správné držení daného segmentu, kdy úchop musí být pevný, ale jemný a v neposlední řadě se musí pohyby vykonávat plynule a pomalu (Haladová, 2004). Hlavní význam pasivního cvičení spočívá v zachování hybnosti v kloubech, umožnění snížení rozvoje spasticity, zabránění vzniku kontraktur a především při jeho provádění dochází k dráždění proprioceptorů a tím ke stimulaci pohybového aparátu (Kolář, 2009). 48
49 Aktivní pohyb Patří mezi stěžejní metody kinezioterapie a jedná se o pohyb vyvolaný působením síly, která vzniká při samostatném zapojení svalů pacienta. Existují různé formy aktivního pohybu: aktivní pohyb s dopomocí jde o stejnosměrný pohyb vykonávaný svaly pacienta společně s působením zevní síly. Touto silou je myšlena manuální pomoc terapeuta, který kontroluje, reguluje a především vede daný pohyb. Využívá se u pacientů, kteří nejsou schopni se hýbat či koordinovat pohyb samostatně nebo při reedukaci nesprávně prováděných pohybů (Dvořák, 2007). aktivní pohyb s odporem pacient včetně gravitace při pohybech překonává ještě další přídatnou zevní sílu. Odpor může být zajištěn přístrojem, náčiním, závažím, nejčastěji však odpor při cvičení dává terapeut (Haladová, 2004). aktivní pohyb s odlehčením při pohybu dochází k zmenšení nebo vyrušení vlivů gravitace, a to např. při cvičení ve vodě, kdy je pacient nadlehčován působením hydrostatického vztlaku nebo při cvičení v závěsu postiženého tělesného segmentu (Dvořák, 2007). Kondiční cvičení Základním cílem u všech pacientů je snaha udržet jejich stávající fyzický stav, tedy pohyblivost kloubů, svalový tonu, nervosvalovou koordinaci a svalovou sílu. K tomuto cíli využíváme kondiční cvičení, díky kterému udržujeme a pravidelným cvičením zlepšujeme pacientovu fyzikou kondici. Volba cviků je rozmanitá, lze je obměňovat, přizpůsobovat a vhodně vybírat stavu pacienta a terapeut dbá na jejich správné provádění. Kondiční cvičení je tedy účinnou prevencí vzniku různých komplikací při imobilizaci. Zabraňuje svalovým atrofiím a omezení hybnosti v nepostižených kloubech, dále pomáhá urychlovat regenerační a reparační procesy, přispívá ke zlepšení látkové výměny a pozitivně působí na psychický stav pacienta. Kontraindikace tohoto cvičení je pouze u pacientů v těžkých stavech jako velká ztráta krve, šokový stav, otřes mozku, horečka nebo nebezpečí embolie (Haladová, 2004). 49
50 Dechová gymnastika Je jednou z metod respirační fyzioterapie a užívá se i u pacientů, kteří netrpí onemocněním dýchacího systému. Zařazujeme ji buď na začátek cvičební jednotky k aktivaci nebo při ukončení cvičení ke zklidnění. Dechová gymnastika má řadu využití, kdy ji využíváme u pacientů s onemocněním bronchiálního stromu nebo přímo plicní tkáně. Zde je jejím cílem udržet, eventuelně zlepšit funkci dýchání. Dále ji provádíme při dlouhodobém léčení či mobilizaci, v pooperační péči a všude tam, kde je snížena ventilace plic. Rytmus dýchání si pacient určuje vždy sám, nikdy do něj terapeut násilně nezasahuje (Haladová, 2004). V běžné praxi se nejčastěji využívá: a) statická DG jde o využití samostatného dýchání bez doprovodného souhybu horních či dolních končetin. Nejčastěji se cvičí vsedě nebo vleže na zádech, přičemž je důležitá správná korekce držení těla. Náročnost cvičení je poté dána vzájemnou polohou končetin vůči trupu. Dechovou aktivitu pacient zaměřuje hlavně do oblasti hrudníku, břicha, zad a pánve (Kolář, 2009). b) dynamická DG dechové pohyby trupu jsou spojené s pohyby končetin. Zaměřuje se na nácvik správného stereotypu dýchání při současném pohybu. Při cvičení je vždy jedna fáze pohybu spojena s nádechem a druhá poté s výdechem. Důležité je, aby pacient při provádění cviků nezadržoval dech. Cvičení je již energeticky náročnější a vede postupně ke zlepšení kondice pacienta (Haladová, 2004). c) mobilizační DG jde o skloubení dýchání a jeho fází, léčebných poloh a pohybů jednotlivých částí těla. Tento typ dechové gymnastiky se zaměřuje na přetěžované oblasti těla (Kolář, 2009). Cévní gymnastika Je velmi důležitá především jako prevence žilních komplikací v podobě TEN a otoků dolních končetin. Zahrnuje jednoduché pohyby, kdy pacient provádí střídavě dorzální a plantární flexi nohy nebo elevaci a spuštění dolních končetin. Při tomto cvičení dochází ke kontrakci lýtkového svalstva, která působí jako žilní pumpa a tím brání stagnaci krve v žilách dolních končetin (Dvořák, 2007). 50
51 Izometrické cvičení Při izometrickém stahu svalu dochází ke zvýšení svalového napětí bez jeho zkrácení. Tento typ cvičení se využívá především u pacientů imobilních anebo u pacientů se znehybněním kloubu pevnou fixací. Izometrické cvičení se aplikuje s cílem posílit oslabené svalové skupiny těla a zabránit rozvoji atrofie. V praxi se nejčastěji cvičí izometrie m. quadriceps femoris, kdy postupným propnutím kolena dochází ke stahu svalu s nejvyšším úsilím po dobu několik vteřin a poté následuje dostatečná relaxace na jeho zotavení. Izometrické cvičení lze dále využít k posílení fixátorů lopatek, prsních svalů nebo svalů pletence ramenního (Dvořák, 2007). Relaxace Je nedílnou součástí a základním prvkem celého rehabilitačního procesu. Relaxací rozumíme navození tělesného i duševního klidu. Pokud se uvolnění týká jednoho anebo několika svalů určité oblasti, jedná se o relaxaci místní. Jestliže dochází všeobecně ke snížení napětí svalstva a zároveň i k uvolnění duševního napětí, hovoříme o relaxaci celkové. Při správném tréninku relaxace jsou důležité určité zásady, a to přiměřená teplota místnosti, klidné prostředí, pozvolný postup nácviku a především vyloučení bolestivé aferentace, která brání uvolnění svalového napětí (Dvořák, 2007; Haladová, 2004). Větší specifikace je následující: relaxace místní využívá pasivní, kyvadlové pohyby, houpání, různé závěsy, techniku PIR nebo tlumivé působení pravidelného dýchání s prodlouženým výdechem (Dvořák, 2007). relaxace celková lze ji dosáhnout různými způsoby a v praxi se nejvíce využívají: 1. Schultzův autogenní trénink provádí se pod slovním vedením terapeuta, kdy nemocný leží na zádech a má lehce zavřené oči. Terapeut polohlasem a sugestivně navozuje pacientovi pocity tepla a tíže, kdy postupně dochází k uvolňování celkového napětí v pohybovém aparátu a působí také pozitivním efektem na autonomní funkce (Dvořák, 2007). 2. Progresivní relaxace neboli Jacobsonova metoda učí pacienta si uvědomovat rozdíl mezí stahem svalu a jeho uvolněním. Nácvik začíná od malých svalových skupin, jako jsou prsty ruky či nohy a po zvládnutí přechází k větším. Pro větší uvolnění se relaxace kombinuje s dechovými pohyby (Haladová, 2004). 51
52 Postizometrická relaxace Je metodou volby při uvolnění hypertonických, často bolestivých oblastí ve svalu, tzv. lokálních svalových spasmů. Tato hypertonická vlákna se při svalové kontrakci stahují přednostně a jsou permanentně ve zvýšeném napětí. Principem PIR je minimální izometrická kontrakce svalu proti minimálnímu odporu, kdy se aktivují právě jen ta nejvíce dráždivá vlákna. Doba izometrie bývá kolem deseti sekund a odpor je kladen rukou terapeuta. Poté následuje relaxace, při níž terapeut sleduje a opět kontaktem kontroluje uvolňování svalu. Napětí svalu povoluje postupně a je velmi důležité, aby terapeut uvolnění násilně nezvyšoval, nejedná se zde o protažení svalu. Relaxace trvá do té doby, dokud terapeut pozoruje její prohlubování. Celý postup se opakuje z dosažené polohy při relaxaci, tedy neopouštíme získaný terén, celkem asi 3-5x. Pro zvýšení účinku PIR kombinujeme s pohledem očí a dýcháním (Dvořák, 2007). Jistou modifikací postizometrické relaxace, při které místo odporu kladeného terapeutem je využita gravitační síla, je antigravitační relaxace. Při této technice úpravou polohy těla uplatňujeme právě tíhovou sílu jak ve fázi izometrie, tak i při relaxaci. Doba izomerie je zde prodloužena na dvacet sekund a výhodou AGR je možnost provádět ji i jako autoterapii (Dvořák, 2007). Senzomotorická stimulace Tato metodika, jejímž autorem je prof. Vladimír Janda a rehabilitační pracovnice Marie Vávrová, vyplývá z provázanosti aferentní a eferentní informace při řízení pohybu. Zpočátku se využívala jen pro terapii nestabilního kotníku a kolena, ale dnes je velmi důležitým prvkem při terapii funkčních poruch pohybového systému, především stabilizačních svalů (Kolář, 2009). Metodika senzomotorické stimulace pracuje s modelem dvoustupňového motorického učení. V 1. stupni se jedinec učí zvládnout nový pohyb opakovaným prováděním a postupně si vytvořit základní pohybový program. Tento proces se odehrává za vysoké aktivity mozkové kůry, především v oblasti frontálního a parietálního laloku a jeho řízení bývá velmi únavné a náročné. Proto se mozek snaží o zjednodušení a přesunutí řízení pohybu na nižší úroveň, a to subkortikálně. Nastává 2. stupeň neboli automatizace, kdy řízení pohybu na úrovni subkortikální je mnohem méně náročné a umožní rychlé provádění pohybů. Nevýhodou je, že pokud se na této úrovni ukotví chybný pohybový vzor, jde již velice obtížně změnit (Pavlů, 2003). 52
53 Mezi hlavní cíle této metody řadíme zlepšení svalové koordinace, držení těla a stabilizace trupu při stoji a chůzi, dále úpravu při poruchách rovnováhy, ovlivnění poruch propriocepce, která se vyskytují u neurologických onemocnění, a v neposlední řadě začlenění nových pohybových vzorů do každodenních aktivit života (Kolář, 2009). Z praktického hlediska se jedná o soustavu balančních cvičení, které se provádí v různých posturálních polohách, především ve vertikálním postavení. Při cvičení se využívá řada pomůcek, a to kulové a válcové úseče, balanční sandály, točna, fitter, minitrampolína, Posturomed, gymnastické míče, overbally a další. Při samotném provádění se poté postupuje od distálních částí k proximálním. Začíná se korekcí chodidla, tedy úpravou příčné a podélné klenby nohy pomocí tzv. malé nohy, dále se pak koriguje zámek kolena, provádí se stabilizace pánve a hlídá se správné postavení hlavy a pletenců ramenních. Cvičí se na boso pro lepší využití propriocepce z plosky nohy, nikdy nesmí působit bolest a nejít přes únavu pacienta (Haladová, 2004; Pavlů, 2003). Proprioceptivní neuromuskulární facilitace Tento koncept PNF je založen na neurofyziologickém podkladě. Jeho podstatou je cílené ovlivňování činnosti motoneuronů předních rohů míšních pomocí aferentních impulsů, které přicházejí jednak z proprioceptivních orgánů, jimiž jsou svalová vřeténka, šlachová tělíska a kloubní receptory. A mimoto také ze sluchových, zrakových a taktilních exteroceptorů. Proprioceptivní receptory jsou stimulovány prostřednictvím přesně daných úchopů, hmatů, pomocí pasivních či aktivních pohybů diagonálním směrem, ale i pomocí statické či dynamické práce proti adekvátnímu manuálnímu odporu. Exteroceptivními stimuly poté jsou manuální kontakt terapeuta s určitými segmenty pacientova těla, dále zraková stimulace, kdy pacient sleduje vlastní pohybovou činnost, a také verbální stimulace, při které terapeut dává slovní pokyny pacientovi (Kolář, 2009). Spektrum využití jednotlivých prvků nebo celé metody PNF je velmi široké. Lze ji aplikovat při onemocněních CNS jako např. u centrálních paréz, ataxii, roztroušené skleróze, dále u stavů po zlomeninách, poranění vazů, šlach či svalů, u kloubních kontraktur, také při ortopedických poruchách, tedy degenerativním onemocnění končetin a páteře, v pooperační péči kolenních a kyčelních kloubů, ale i při poškození periferních nervů (Pavlů, 2003). 53
54 Vertikalizace a nácvik chůze o berlích Vertikalizace je zpravidla zahájena, když dojde ke zlepšení zdravotního stavu pacienta. Při dlouhodobé horizontální poloze na lůžku se poté při nácviku sedu a následně stoje mohou u pacienta objevit nepříjemné pocity a komplikace. Proto je velmi důležité postupný přechod a sledování pacienta při vertikalizaci, aby nedocházelo k nevolnosti, slabosti, dechové tísni nebo dokonce až k ortostatickému kolapsu (Haladová, 2004). První etapou vertikalizace je posazování na lůžku s nataženými dolními končetinami. Pacient se sám pomocí hrazdičky přitáhne horními končetinami, zvedne trup a přejde do sedu. Eventuelně mu může dopomoct terapeut. Pro lepší stabilitu trupu a pohodlí je možné zvýšit zádovou opěrku. V této poloze lze poté provádět kondiční cvičení se zaměřením na horní a dolní končetiny. Když pacient tento sed bez problémů zvládá, lze přejít do posazení na lůžku se spuštěnými bérci. Před posazením by měl mít pacient zabandážované DKK z důvodu prevence žilních komplikací či ortostatického kolapsu. Posazování se provádí přes zdravý bok s pokrčenými dolními končetinami, mezi kterými má pacient vložen polštář nebo molitanový klín k zabránění nechtěným pohybům kyčle, a to addukci přes střední čáru a zevní rotaci. Dochází k odlehčení a zvednutí horní poloviny těla pomocí HKK, kdy se pacient zapře nejprve vrchní a poté spodní HK, a současně ke spuštění bérců z postele. Ze začátku opět pacientovi při této vertikalizaci pomáháme se zvednutím trupu a sesunutím bérců mimo lůžko. Při sedu nesmí pacientovi bérce volně viset z postele a nesmí dojít k útlaku podkolenní jamky o hranu lůžka, proto se chodidla podloží stoličkou nebo bedýnkou, aby spočívala na pevné podložce. Je tím současně zajištěna i lepší stabilita. Délka sezení se řídí podle pocitů pacienta a i v této poloze lze provádět aktivní cvičení horních a dolních končetin. Přidává se cvičení hlavou a trupem, při kterém se provádí nácvik rovnováhy prostřednictvím tzv. rytmické stabilizace, při níž dochází k vychylování trupu různými směry (Haladová, 2004). Vertikalizaci do stoje většinou zahajujeme 3. den po operaci, kdy pacient dokáže bez obtíží sedět na lůžku déle jak 15 minut. Do stoje jdeme postupně, přes sed se spuštěnými bérci, při němž se pacient přidržuje pultového chodítka nebo podpažních berlí. Ve stoji musí mít většinu váhy těla na zdravé dolní končetině, aby došlo k odlehčení té operované, která je pouze položena chodidlem na zemi. Pro lepší bezpečnost a stabilitu se terapeut staví k postižené straně a dle potřeby jistí pacienta kolem pasu nebo v podpaží. Až když je pacient ve stoji jistý a stabilní, můžeme přejít k nácviku chůze (Haladová, 2004). 54
55 Před samotným začátkem chůze musíme pacientovi nejprve správně nastavit podpažní berle. Jejich délka by měla být shodná se vzdáleností od podpažní jamky po podlahu. Je důležité také zkontrolovat technický stav berlí, tedy nedotažení či chybění šroubků a vhodnou obuv pacienta, která musí být pevná, ale pohodlná. Nácvik začínáme správným stojem s berlemi a jejich manipulací. Pokud pacienta berle tlačí v podpaží nebo na nich visí, je nutné jejich délku upravit. Poté již pokračujeme vlastní chůzí, nejprve se pacient učí chodit po rovině a po zvládnutí následuje nácvik chůze po schodech. Při chůzi stojí terapeut za pacientem, koriguje jeho pohyb fixací za pánev a musí jít stejným tempem. Stejné postavení terapeut zastává i při chůzi do schodů, naopak při chůzi dolů stojí před pacientem (Haladová, 2004). Při nácviku se nejčastěji používá chůze třídobá, která umožňuje částečné zatížení nebo plné odlehčení operované končetiny. Dá se ale využít i chůze čtyřdobá či dvojdobá (Haladová, 2004). Chůze po rovině: 1. doba obě berle současně 2. doba operovaná končetina mezi berle 3. doba krok zdravou končetinou před berle Chůze do schodů: 1. doba zdravá končetina 2. doba operovaná končetina 3. doba obě berle současně Chůze ze schodů: 1. doba současně obě berle 2. doba operovaná končetina 3. doba zdravá končetina (Haladová, 2004) Při nácviku chůze, ať už po rovině nebo po schodech, je velmi důležité dávat pozor na dělání nejčastějších chyb, a to špatné kladení chodidel, špatná délka kroku, dále sklánění hlavy a koukání těsně před sebe anebo cirkumdukce s elevací pánve. Tyto chyby se musejí hned opravit (Haladová, 2004). 55
56 Prevence pádů Pády jsou obecně jednou z hlavních příčin úrazů ve stařeckém věku, při kterých dochází nejčastěji ke zlomeninám, a to zejména proximálního konce kosti stehenní. Problematika pádů úzce souvisí jednak s instabilitou a také s imobilitou. U osob ve věku nad 65 let se toto riziko značně zvyšuje a minimálně jednou ročně upadne asi 30% seniorů žijících v domácím prostředí při každodenních domácích činnostech ( vid ; Weber, 2000). Jednotlivé příčiny pádů: mechanické pády jsou způsobeny v důsledku vnějších příčin a tvoří asi čtvrtinu všech pádů. Většinou k nim dochází při běžných činnostech v domácnosti, a to nejčastěji v koupelně, na toaletě a na schodech. Další velká rizika představují kluzká nerovná podlaha, prahy dveří, špatné osvětlení, okraje koberců, předložky či koberečky a různé překážky v pokojích ( vid ). symptomatické pády jde o pády vyskytující se v důsledku somatické nemoci. Často bývá typické, že dochází ke kombinaci dvou a více chorob a seskupování daných příčin. Jsou zde zahrnuty onemocnění pohybového aparátu, cerebrovaskulární a neurologická onemocnění, kardiovaskulární onemocnění, metabolické poruchy, smyslová onemocnění, poruchy psychiky ve smyslu demence, deprese, delirantních stavů a také nežádoucí účinky užívaných léků ( vid ). Ke snížení rizika vzniku pádů se využívají jistá preventivní opatření, především vhodná úprava a přehlednost prostředí, tzn. odstranění prahů, malých koberečků a jiných překážek, které je nutno v bytě překračovat, dobré osvětlení, protiskluzná opatření především v koupelnách, dále pak oprava schodišť v domech a také úprava obrubníků a přechodů v blízkém okolí. Vzhledem k horší stabilitě a jistotě při stoji a chůzi u seniorů se doporučuje používání různých kompenzačních pomůcek v podobě madel na toaletách či v koupelně, holí s protiskluznými hroty, berlí apod. Důležitá je i pevná, pohodlná a dobře zavázaná obuv ( vid ). K prevenci pádů patří i celkový pacientův režim. Důležité je zlepšit techniku stoje a chůze, zvýšit svalovou sílu, flexibilitu kloubů a udržet celkově dobrou kondici. Proto v rámci prevence doporučujeme pacientovi cvičit minimálně třikrát do týdne. Dále je velmi vhodné pacientovi do jeho rehabilitačního programu zařadit také nácvik pádů, tím se sníží riziko 56
57 poranění, zlepší se jeho koordinace a naučí se správně vstát bez cizí pomoci. Nácvik začínáme na žíněnce, eventuelně karimatce, kde se pacient různě otáčí a učí se zvládnout zacházet s lokomočními pomůckami. Po zvládnutí zkouší pády z nižších poloh, jako sed a klek. Když přejdeme do nácviků pádů ze stoje, zprvu je pacient trénuje na plochu v úrovni kolen a postupně až na podlahu. Při vlastním pádu nejprve pacient musí odhodit berle, či jinou pomůcku, a poté zmírnit náraz pokrčením horních končetin. Podstatné je učit pacienta i pád nazad, kdy se musí přetočit na bok a opět tlumit náraz pomocí dobře nastavených horních končetin. Tato škola pádů se učí zejména v rehabilitačních ústavech a lázeňských zařízeních (Dvořák, 2007; Haladová, 2004) Postup LTV u zlomenin na trakci Pokud je operační výkon z jistých důvodů odložen, pacient je uložen na lůžko a postižená končetina je fixována na extenční dlaze v mírné abdukci buď tahem za tuberositas tibie anebo za kondyly kosti stehenní. Při cvičení během imobilizace využíváme prvky statické a dynamické dechové gymnastiky, jíž cvičební jednotku většinou zahajujeme. Dále provádíme kondiční cvičení zdravé DK a dáváme pozor, aby nedošlo k pohybům v nemocné kyčli. Klademe důraz na zlepšení svalové síly HKK, jelikož je pacient bude potřebovat při nácviku chůze o berlích. Na postižené končetině lze aktivně cvičit prsty, pohyby v hlezenním kloubu a izometrii stehenních a hýžďových svalů. Důležitý je i nácvik posazení na podložní mísu vleže z hlediska prevence vzniku dekubitů v sakrální oblasti, která je právě kvůli vynucené poloze na zádech silně zatěžována ( vid ; Hromádková, 2002) Postup LTV u zlomenin po osteosyntéze Tato kapitola je zpracována podle Hromádkové (2002) a podle článku z (vid ). 1. den Než začneme s cvičební jednotkou a poté i po jejím ukončení, je důležité zkontrolovat polohu pacienta. Vleže na zádech jsou DKK na šířku pánve, operovaná dolní končetina je v mírné abdukci a podložena do lehké flexe v kloubu kolenním i kyčelním. Pod paty obou DKK je vložena antidekubitní podložka. Při poloze vleže na zdravém boku musí mít pacient 57
58 mezi koleny větší polštář nebo klín z důvodu zabránění addukce operované DK přes střední čáru. Končetina je opět v mírné flexi v koleni a kyčli. Poté zahájíme LTV dechovým cvičením, cévní gymnastikou a kondičním cvičením zdravých částí těla. S operovanou DK pacient cvičí aktivní pohyby prstů, hlezna a posiluje končetinu formou izometrie m. quadriceps femoris a gluteálních svalů. Pomocí měkkých technik můžeme na postižené DK uvolnit periferii a provést mobilizaci pately. 2. den Zopakujeme cvičení z předchozího dne a přidáváme lehké pohyby v kolenním a kyčelním kloubu operované DK. Pacient pohyby cvičí v odlehčené poloze s dopomocí a může provádět flexi, extenzi a abdukci v kyčli a flexi a extenzi v kolenu. Pacienta také již vertikalizujeme do sedu se spuštěnými bérci a pokud se cítí velmi dobře, lze po domluvě s lékařem zkusit i stoj. 3. den Cvičení a jeho postup je opět shodné jako předešlý den. Podle rozhodnutí lékaře můžeme pacienta vertikalizovat do stoje, ale s absolutním vyloučením zátěže. Operovaná DK je tedy pouze položena chodidlem na podlaze. Začínáme také trénovat chůzi nejprve s využitím pultového chodítka, později jej zaměňujeme za podpažní berle. Zatím pacient zkouší chůzi na krátkou vzdálenost, tedy jen po pokoji den V těchto dnech již lze aktivně cvičit všechny pohyby v kyčelním a kolenním kloubu. Rozsah pohybů je limitován bolestivostí pacienta. Stále ale vynecháváme pohyby do addukce přes střední čáru a pohyby do zevní rotace můžeme velmi opatrně zkoušet. Pacient se zvolna přetáčí na bok a břicho a v těchto polohách může i cvičit. Na břiše se hlavně zaměřujeme na izometrii a izotonii hýžďových svalů a také na izotonické kontrakce flexorů a extenzorů kolena. Pokračujeme usilovným tréninkem chůze po rovině, zvětšujeme její vzdálenost i dobu. Když pacient bez problémů zvládá chůzi po rovném terénu, přecházíme na nácvik techniky chůze po schodech. Vhodné je do cvičební jednotky zařadit i různá odporová cvičení, prvky ze senzomotorické stimulace k cvičení rovnováhy a cvičení s pomůckami. Takto pacient pokračuje v cvičebním programu a stále odlehčuje operovanou DK po dobu šesti týdnů. Poté je podle vyšetření lékaře a jeho doporučeni pacientovi dovoleno postupné zvětšování zátěže a odkládání pomůcek pro lokomoci. 58
59 Postup LTV u zlomenin po kloubní náhradě Text této kapitoly je zpracován dle Hromádkové (2002) a Koláře (2009). 1. den Pacient je v poloze vleže na zádech, mezi koleny má vložen dostatečně velký polštář nebo klín, tudíž je operovaná DK udržována v mírné abdukci. Kyčelní i kolenní kloub je v mírné semiflexi, prsty směřují vzhůru a hlezno je v dorzální flexi. Cvičení začínáme dechovou a cévní gymnastikou, dále provádíme aktivní cvičení prstů nohy, kroužení, přitahování a propínání v hlezenním kloubu. Pomocí izometrie posilujeme svaly přední strany stehna a svalstvo hýžďové. Důležité je zařadit do cvičení zvedání pánve pomocí opory o pokrčenou zdravou DK a samozřejmě posilovací cviky na HKK. Podle doporučení lékaře polohujeme pacienta na zdravý bok, kdy mezi koleny musí mít opět vložený polštář k zabránění nechtěné hyperaddukce. 2. den Cvičení probíhá obdobně jako první den. Pokud se pacient cítí v dobrém stavu, přidáváme kondiční cvičení. Zaměřujeme se na posílení svalů ramenního pletence a svalů zadní skupiny paže, kvůli následné vertikalizaci do sedu, stoje a hlavně pro opěrnou funkci HKK při chůzi o podpažních berlích. S operovanou DK cvičíme v odlehčení a s terapeutovou dopomocí. Přidáme nácvik sedu na lůžku se spuštěnými bérci, kdy posazujeme vždy přes zdravou stranu. V sedu poté provádíme cvičení kotníků, ohýbaní a natahování kolen a můžeme zařadit i rytmickou stabilizaci den Cvičební program je obdobný jako v předchozích dnech. Snažíme se zvyšovat flexi kyčelního i kolenního kloubu operované DK stále s mírnou dopomocí, přidáváme v kyčli pohyb do abdukce, a to tak, že pacient sune operovanou DK po podložce, pata od podložky se nezvedá. V tyto dny pacienta vertikalizujeme do stoje a následně trénujeme chůzi o podpažních berlích, kdy klademe důraz na správný stereotyp chůze. Operovanou dolní končetinu pacient jen lehce přikládá na zem. 59
60 5. den I nadále pokračujeme ve stejné cvičební jednotce jako předešlé dny. Kyčelní kloub cvičíme aktivně s lehkou dopomocí do flexe do 90. Při chůzi postupně prodlužujeme vzdálenost, dáváme pozor na správné postavení operované DK, tedy špičky směřují vpřed a končetina se nesmí vytáčet zevně. Kontrolujeme i délku kroků a rytmus chůze den V poloze na zádech už pacient cvičí aktivně všechny dovolené pohyby. Právě u operované DK se stále vyhýbá pohybům, které by mohly vést k luxaci kyčelního kloubu. Mezi zakázané pohyby patří flexe přes 90, zevní rotace a addukce přes střed těla. Pacient se může začít přetáčet na bok a břicho, kdy má vždy mezi koleny polohovací polštář a provádí jej přes zdravý bok. Na břiše pak může cvičit izometrii hýžďových svalů, propínání kolen se špičkami opřenými o podložku, aktivně flexi kolenního kloubu a také aktivní extenzi s dopomocí v kyčelním kloubu. V tyto dny se zaměřujeme hlavně na nácvik běžných denních činností a sebeobsluhy, tzn. chůze na toaletu, osobní hygiena, sed na zvýšenou židli u stolu. Pacient již trénuje i chůzi po schodech den V tomto období dochází k vytažení stehů a pacient už samostatně zvládá úkony sebeobsluhy na lůžku i mimo něj a většinou si samostatně i chodí. Před propuštěním z nemocnice pacienta edukujeme ohledně domácího cvičení a správné životosprávy. Přibližně po třech až šesti měsících může pacient operovanou DK plně zatěžovat Ergoterapie Jedná se o samostatný léčebný obor s mnoha specifiky, který hraje velmi významnou roli v komplexním rehabilitačním procesu. Ergoterapie se u osob se zdravotním postižením snaží obnovit a udržet schopnost samostatně zvládat přirozené a běžné lidské činnosti, jak pracovního tak i zájmového charakteru. Primárním cílem je také umožnit pacientům vykonávat aktivity, které jsou pro jejich život důležité a potřebné, dále přispět k udržení adekvátní kvality života a plnému zapojení do společnosti. Při terapii využívá specifické diagnostické a léčebné postupy, metody i činnosti, které lze aplikovat u jedinců každého věku 60
61 s dočasným nebo trvalým fyzickým, smyslovým, psychickým nebo mentálním postižením (Kolář, 2009). Podle Votavy (2005) lze ergoterapii rozdělit podle využívaných činností do čtyř oblastí: 1. ergoterapie zaměřená na trénink ADL do této oblasti zahrnujeme nácvik činností, které pacient běžně během dne provádí. Jde buď o bazální ADL, kde patří oblékání, osobní hygiena, jezení, přesuny a mobilita. Nebo o rozšířené ADL, které obsahují domácí práce, nákup a přípravu jídla, manipulaci s penězi, telefonování, využívání dopravních prostředků. 2. ergoterapie cílená na postiženou oblast tato forma vyžaduje odborné znalosti pohybového systému a lepší vybavení pracoviště ergoterapie. Jsou zde kladeny stejné požadavky jako u individuální kinezioterapie, které by měla léčba splňovat. Pohybová aktivita je cílená, přesná a postupná. Cvičí se v různých polohách, sed či stoj, trénují se kognitivní funkce a pacient je také motivován tím, co během činnosti vytváří. 3. kondiční ergoterapie zaměřuje se především na odvrácení pacientovy pozornosti od nepříznivého vlivu jeho zdravotního stavu a snaží se jej udržet v dobré duševní pohodě. Program se sestavuje především podle pacientových zájmů tak, že zahrnuje jeho oblíbené sportovní aktivity, rukodělné činnosti nebo různé společenské hry. 4. ergoterapie zaměřená na předpracovní hodnocení a trénink testuje a posuzuje předpoklady pacienta a jeho motivaci pro budoucí pracovní uplatnění pomocí různých modelových činností. Každý typ operační intervence, který se u zlomenin proximálního femuru využívá, má svá určitá doporučení a režimová opatření. Tato poučení pacient dostává nejen od ošetřujícího lékaře a fyzioterapeuta, ale i od ergoterapeuta. Obzvlášť u pacientů po aloplastice kyčelního kloubu je nutné, aby v podstatě po zbytek života dodržoval určité zásady životosprávy. Jedná se především o jistá pohybová omezení, která by mohla vést k luxaci kloubní náhrady. Těmito pohyby jsou: flexe přes 90, rotace a addukce přes osu těla (Klusoňová, 2011). 61
62 Režimová opatření v rámci lůžka Pacient by měl dávat přednost pevnému lůžku a mít jeden polštář pod hlavou. Vleže na zádech nevytáčí ani nekříží operovanou DK, tedy koleno a špička nohy směřují do stropu a celá končetina je v lehké abdukci. Při přetáčení na zdravý bok, na břicho anebo při vstávání musí mít pacient mezi koleny polštář. Zhruba po dvou měsících může pacient zkoušet ležet na operované straně (Klusoňová, 2011). Režimová opatření v rámci sedu Opět je nutné upravovat postavení operované DK. Pacient při sedu zatěžuje obě poloviny hýždí rovnoměrně. DKK jsou mírně od sebe, kolenní a kyčelní klouby jsou ve flexi 90 a chodidla směřují rovnoběžně. V sedu je rovněž zakázáno křížit a rotovat DKK a není ani vhodné předklánět, uklánět nebo rotovat trup. Pacient se učí, jak si lze v sedu bezpečně obléct kalhoty, ponožky a obout boty. Nevhodná a zakázaná místa na sezení jsou měkká a nízká křesla, sedání do vany a v prvních měsících se dokonce ani nedoporučuje řízení automobilu. Později pacient nacvičuje jak správně do auta nasedat, vysedat z něj a společně s ergoterapeutem řeší i úpravu sedadla (Klusoňová, 2011). Režimová opatření v rámci chůze Základem je vhodná obuv. Správným typem je sportovní obuv, sandály s pevným opatkem nebo polobotky s měkkou podrážkou. Co se týče domácí obuvi i ta musí mít silnější podrážku a pevně držet na noze. Na zimní období by měl pacient na berle či hole používat protiskluzné hroty, při chůzi po schodech, v nerovném, mokrém či kluzkém terénu by měl dávat větší pozor. Ze začátku by se neměl přetěžovat a přepínat své síly, chodit pravidelně na kontroly, a když pocítí jakoukoliv bolest v oblasti kyčle, by měl také navštívit lékaře. Před ukončením výcviku ergoterapeut vysvětlí pacientovi, jak se pohybovat v městském prostředí, jak používat veřejnou dopravu, jak zvládnout nakupování a přenášení nákupu s využitím batohu. Doporučí se pacientovi vhodné sportovní aktivity jako plavání, nenáročná turistika, jízda na kole a vyvarovat by se měl především doskokům a prudkým pohybům (Klusoňová, 2011). 62
63 Režimová opatření v rámci domácího prostředí Z hlediska bezpečného pohybu pro pacienta je velmi nutné domácí prostředí upravit. Podle dané situace se navrhne zvýšení postele, úprava křesel a židlí. Dále je nezbytný nástavec na toaletní mísu. V rámci osobní hygieny je pro pacienta vhodnější sprchový kout se stabilní sedačkou, pokud má v koupelně vanu, musí na její okraj nainstalovat sedačku. Pro lepší bezpečnost jsou do koupelny zabudována madla, úchyty a protiskluzné podložky před i do vany, stejně tak i do sprchového boxu. Vhodné jsou i celkové úpravy podlah ve zbytku bytu. Pro usnadnění sebeobslužných činností doporučí ergoterapeut některé z kompenzačních pomůcek jako podavač předmětů, uklízecí pomůcky s dlouhou násadou, nazouvač ponožek či punčoch, kartáč nebo houba na holi a také naučí pacienta s nimi zacházet (Klusoňová, 2011) Fyzikální terapie Hydroterapie Jedná se o metodickou aplikaci vody, díky níž na organismus nepůsobí jen tepelná energie, ale i mechanická, pohybová, eventuelně i specifické chemické přísady. Využití vodního prostředí při léčbě je indikováno až po úplném zhojení jizvy a vytažení stehů, což bývá obvykle kolem třetího týdne od operace (Capko, 1998; Kolář, 2009). Hydrokinezioterapie Už ze samotného názvu lze říci, že jde o léčebnou tělesnou výchovu realizovanou ve vodě. Při cvičení v tomto prostředí na pacienta kromě vlivů tepelných bezprostředně působí především vlivy mechanické, tedy hydrostatický tlak, vztlak a přirozený odpor. Díky působení tohoto tlaku na muskuloskeletální aparát dochází k mnoha pozitivním změnám, které se projevují zlepšením hybnosti a snížením svalové tonu. Zároveň tlak vody ovlivňuje DKK prostřednictvím lehké komprese, tudíž povzbuzuje návrat žilní krve a také vstřebávání otoků. Celkové uvolnění je podpořeno vztlakem, díky němuž dochází k zmírnění bolestivosti kloubů a kostí, protože je redukována hmotnost pacienta. Odpor vodního prostředí lze využít k posílení svalových skupin ve smyslu cvičení proti odporu, přičemž nedochází k omezení rozsahu pohybu v kloubech a vnímání bolesti je sníženo ( vid ). 63
64 Vířivá lázeň Využívá se buď částečná lázeň, pouze pro dolní končetiny, nebo celkové koupele. Tato procedura se aplikuje především u stavů po operacích a úrazech pohybového aparátu. Jejími hlavními účinky jsou zlepšení prokrvení, metabolismu a současná aktivace kožních receptorů dolních končetin (Capko, 1998). Perličková lázeň Díky bublinkám plynu, které stoupají ode dna na povrch, působí na kůži jemným masážním efektem a celkově pacienta zklidňují (Capko, 1998) Balneoterapie Je léčba pomocí přírodních léčivých zdrojů, tedy peloidy, plyny, přírodními minerálními vodami a klimatem. Aplikace těchto léčivých zdrojů se děje vždy pod lékařským dohledem za účelem zlepšení stavu po operaci, celkové regenerace a uzdravení postižených tkání. Balneoterapie se využívá především v lázeňských zařízeních, kde jsou pacientovi stanovena opatření, co se týče kinezioterapie, fyzikální léčby, farmakoterapie a diety. Lázeňská péče, která je zaměřena na stavy po aloplastikách a těžkých frakturách, je umožněna především v lázních Bohdaneč, Jáchymov a Darkov (Jandová, 2009; vid ) Mechanoterapie Techniky měkkých tkání Díky měkkých technikám lze manuálně ošetřit reflexní změny, které se vyskytují ve vrstvách kůže, podkoží, fascií a svalech. Tuto techniku můžeme také využít i v péči o jizvu. Při ošetřování jizvy nejčastěji používáme tzv. esíčka nebo podkovu, kdy pomocí palců a zbytků prstů vytvoříme kožní řasu, a tím uvolňujeme vrstvy kůže a podkoží proti spodině. Další možností je aplikace tlakové masáže, kterou zahajujeme třetí až čtvrtý týden od operace, jelikož po vytažení stehů má jizva sníženou mechanickou odolnost. Provádíme ji tlakem na jizvu proti pevné spodině pomocí prstu v délce třiceti sekund. Následně tlak uvolníme až do doby, než se opět místo prokrví a zrůžoví. Pro úplnou péči o jizvu pacienta poučíme, aby zhruba od druhého týdne od operace ji začal promašťovat nedráždivými krémy, čímž se 64
65 zabraňuje jejímu vysychání a dráždění. Mezi další opatření patří i ochrana před přímým sluncem minimálně prvního půl roku, jelikož v tomto období je jizva náchylnější ke zvýšené pigmentaci. Tuto celkovou péči by měl pacient dodržovat minimálně po jeden rok (Rychlíková, 2004; vid ). Vakuum-kompresivní terapie Tato metoda má výrazný antiedematózní a trofiku podporující účinek. Jedná se o střídání podtlaku a přetlaku v uzavřeném válci, kde má pacient umístěnou končetinu. Podtlak způsobuje pasivní hyperémii, a tudíž je zlepšen přítok krve. Naopak díky přetlaku je krev z kapilárního řečiště vytlačována, díky tomu se urychluje žilní návrat i odtok lymfy (Poděbradský, 2009). Motodlaha Motorická dlaha se využívá u pasivní pohybové léčby. Rehabilitace končetiny je prováděna pomocí tohoto elektricky poháněného přístroje, kdy lze nastavit přesný rozsah pohybu v kloubu, který od pacienta očekáváme. Využívá se především pro rychlejší obnovení kloubní pohyblivosti a zamezuje vznik komplikací způsobených imobilizací. K dalším efektům této léčby patří podpora hojení vaziva a chrupavek, rychlejší vstřebávání otoků, zlepšení krevní a lymfatické cirkulace a zamezení ztuhlosti. Je důležité si uvědomit, že tento druh pasivního cvičení musíme brát jen jako vhodnou doplňkovou terapii ( vid ) Termoterapie Metodou volby pro danou problematiku je negativní termoterapie prostřednictvím kryosáčků, díky nimž dochází ke zmírnění otoku a mají také analgetický efekt. Přikládají se v místě pooperační rány přes několik vrstev bavlněné látky na dobu přibližně 15 minut. Jejich teplota bývá -18 C a tím způsobí v dané oblasti vazokonstrikci, ochlazení tkáně a dojde i ke zpomalení metabolismu. Organismus na tuto reakci odpoví krátkou vazodilatací a zrychlením krevní cirkulace (hyperémií), tudíž dochází ke snížení otoku. Dalším účinkem je snížení vedení nervových impulzů, tedy zmírnění bolestivosti (Poděbradský, 2009). 65
66 Fototerapie Indikací této terapie bývá hlavně ovlivnění pooperační jizvy. Při této léčbě využíváme polarizovaného záření, které může být navíc monochromatické laser, nebo polychromatické biolampa (Poděbradský, 2009). Laser Laserový paprsek má své specifické vlastnosti, kterými kromě monochromatičnosti a polarizace je koherence a malá rozbíhavost. Jeho velkou výhodou je aplikace nejen na jizvy starší, keloidní či bolestivé, ale lze jej aplikovat i na jizvy čerstvé (Poděbradský, 2009). Účinky laseru jsou následující: biostimulační vyšší mitotická aktivita, aktivace tvorby kolagenu, regenerace poškozených tkání, novotvorba cév a zrání epitelu protizánětlivý aktivace makrofágů a monocytů, rychlejší proliferace lymfocytů a zvýšená fagocytóza analgetický uvolnění endorfinů, normalizace místního ph, zlepšení mikrocirkulace, svalová relaxace (Poděbradský, 2009) Biolampa Její účinky jsou obdobné jako u laseru, ale především působí biostimulačně, tedy zpomaluje degenerativní procesy, urychluje metabolické pochody a aktivuje činnost fibroblastů (Capko, 1998) Elektroterapie Vzhledem k tomu, že se dnes téměř všechny zlomeniny proximálního femuru řeší operačně implantací kovového materiálu, je většina fyzikální terapie využívající elektrické proudy kontraindikována. Výjimkou ale je bezkontaktní nízkofrekvenční elektroterapie, kdy do této oblasti patří distanční elektroterapie a magnetoterapie (Poděbradský, 2009). 66
67 Distanční elektroterapie Při této terapii vzniká elektrický proud v tkáni indukcí z elektromagnetického pole speciálního aplikátoru, kdy v tomto případě dochází k potlačení magnetické složky. Jde o bezkontaktní aplikátor, který se přikládá těsně nad pokožku. Intenzita vznikajícího proudu v tkáni je přibližně 20x menší než u běžné kontaktní elektroterapie, tudíž zde kovový implantát pod místem aplikace není překážkou. Další výhodou DET je možnost aplikace přes sádrovou fixaci. V problematice zlomenin proximálního konce kosti stehenní jsou indikovány Bassetovy proudy, jedná se o pulzní monofázické proudy s frekvencí 72 Hz (Poděbradský, 2009). Účinky DET jsou následující: zlepšení hojení měkkých tkání protizánětlivý a analgetický vliv vazodilatace s myorelaxačním efektem (Poděbradský, 2009) Magnetoterapie Pulzní nízkofrekvenční magnetoterapii lze použít, pokud je implantát kompletně vyroben z diamagnetických kovů. Mezi požadované efekty této léčby lze zahrnout disperzní a trofotropní účinek, oba zřetelně zabraňují tuhnutí měkkých tkání a tvorbu pakloubů. Dalšími klady jsou zrychlené hojení, analgetický, myorelaxační a antiedematózní efekt (Poděbradský, 2009) PSYCHOLOGICKÁ A SOCIÁLNÍ PROBLEMATIKA Podle předchozích poznatků o zlomeninách proximálního femuru víme, že se tato problematika týká především osob seniorského věku. Tito pacienti současně trpí řadou polymorbidit, tudíž je léčba celkově velmi náročná jak pro samotného pacienta, tak i pro zdravotnický personál. Zlomenina vždy pro pacienta znamená velkou zátěž a nese s sebou riziko pozdějších komplikací, které jsou právě důsledkem poměrně vysoké mortality. Do jednoho roku od zlomeniny umírá každý pátý pacient. Klíčovou roli v samotném úspěchu léčby a rehabilitace hraje stav psychické a kognitivní způsobilosti pacienta před samotným 67
68 zraněním. Zlomeniny proximálního konce kosti stehenní nejsou jen problémem medicínským, ale i sociálním a ekonomickým ( vid ). Jak už bylo dříve zmíněno, tyto zlomeniny představují značný zásah nejen do pacientova života, ale i jeho rodiny. Většina pacientů ztrácí dočasně nebo trvale svou soběstačnost a jsou poté odkázáni na pomoc své rodiny nebo sociálních pracovníků. U nemocných nad 65 let jich zhruba polovina potřebuje následnou dlouhodobou geriatrickou péči. Pacienta, už když je v nemocnici, může jeho situace ovlivňovat v negativným smyslu a vyčerpávat. Dostavují se stavy úzkosti a deprese, kdy např. odmítá cvičit, spolupracovat, brát předepsané léky apod. V takovém případě by se tyto problémy měly řešit v rámci psychologické rehabilitace daným odborníkem. Po operaci by pacienti měli být edukováni ohledně přesunů, oblékání, osobní hygieny, manipulace s lokomočními pomůckami a také ohledně řešení architektonických bariér v jejich bytě a okolním prostředí. Podle stavu pacienta a jeho sociálního zajištění se před propuštěním z nemocnice rozhodne, jestli je dále odeslán do léčebny pro dlouhodobě nemocné nebo domů do péče rodiny ( vid ) NÁVRH PLÁNU UCELENÉ REHABILITACE Na sestavení plánu ucelené rehabilitace se společně podílejí odborníci z jednotlivých oborů léčebné, pracovní, sociální, psychologické a pedagogické oblasti. Cílem tohoto plánu je optimální a rychlá resocializace pacienta a minimalizace následků jeho zranění. Podle časového intervalu se rehabilitační plán dělí na krátkodobý a dlouhodobý (Votava, 2005). Krátkodobý rehabilitační plán Tento program obvykle započne první pooperační den a trvá nejdéle šest měsíců. Během této doby je pacient nejdříve hospitalizován v nemocnici, poté propuštěn buď do domácí péče, nebo do ústavu, z kterého byl původně přijat. Další pokračování rehabilitace se děje ambulantně, ale častěji je pacientovi doporučena zhruba třítýdenní léčba v lázeňském zařízení nebo ve specializovaném rehabilitačním ústavu. Rehabilitační plán je vždy pro každého pacienta individuální a sestaven podle jeho potřeb. V hospitalizační fázi se zaměřujeme především na zlepšení rozsahu pohybu v kloubu, zvýšení svalové síly a zlepšení celkové kondice prostřednictvím kinezioterapie. Dalším důležitým aspektem je, aby pacient zvládl správnou techniku chůze s lokomočními pomůckami nejen po rovině, ale i v nerovném terénu 68
69 a hlavně po schodech. Také s pacientem vykonáváme nácvik bazálních ADL, vysvětlíme mu správnou péči o jizvu a v neposlední řadě ho edukujeme ohledně zakázaných pohybů. Dlouhodobý rehabilitační plán Jde o kombinaci a souhrn veškerých potřebných a klíčových opatření, z nichž některá bude pacient muset dodržovat po zbytek života. Dlouhodobý plán probíhá v domácím prostředí, ve kterém se provedou nezbytně nutné úpravy domácnosti i okolního prostředí. Je důležité, aby pacient respektoval stanovená režimová opatření, tedy minimálně dvakrát do týdne cvičil doporučenou sestavu, dodržoval správnou životosprávu, vyhýbal se fyzicky náročným aktivitám a docházel na pravidelné lékařské prohlídky. Také se v rámci režimových opatření pacientovi doporučí vhodné sportovní činnosti jako plavání, jízda na kole nebo lehká turistika. 69
70 2 KAZUISTIKA 2.1 ZÁKLADNÍ ÚDAJE Jméno (iniciály) pacienta: J. S. Pohlaví: muž Věk: 86 let Krevní tlak (při příjmu): 167/69 mm Hg Tepová frekvence (při příjmu): 114/min Výška: 178 cm Tělesná hmotnost: 78 kg BMI: 24,6 (normostenik) V pondělí byl pacient přijat na I. chirurgické klinice Fakultní nemocnice u sv. Anny v Brně z důvodu pertrochanterické fraktury levé dolní končetiny. Operační výkon byl z interních důvodů odložen a pacient byl do té doby ponechán na extenční dlaze. Operace proběhla v úterý Celková doba hospitalizace probíhala na traumatologickém oddělení dané kliniky až do středy , kdy byl pacient převezen do Doléčovacího a rehabilitačního oddělení Fakultní nemocnice u sv. Anny v Brně. 2.2 ANAMNÉZA Rodinná anamnéza Matka trpěla srdeční vadou a zemřela v 32 letech. Otec zemřel v 55 letech po návratu z koncentračního tábora. Sourozenci také po smrti. Z prvního manželství má jednu dceru. Osobní anamnéza Pacient se léčí na potíže s prostatou. Jiné choroby typu DM, CMP, IM, onemocnění plic, jater či ledvin neguje. Podstoupil cholecystektomii. 70
71 Farmakologická anamnéza Prostenal. Alergie U pacienta nezjištěny žádné alergie. Fyziologické funkce Časté močení v důsledku potíží s prostatou, jinak bez dysurie. Stolice formovaná, bez patologických příměsí. Spánek nekvalitní, časté buzení kvůli prostatě. Chuť k jídlu je normální, pacient nedrží žádnou dietu. Abusus Přibližně do 60 let příležitostné kouření i alkohol, dnes neguje. Jeden šálek kávy denně. Rehabilitační anamnéza Pacient v předchozích letech nepodstoupil žádnou rehabilitační léčbu. Pracovní a sociální anamnéza Pacient je vyučeným cukrářem. Pracoval ve zbrojovce, poté ve slévárně, kde prováděl velmi fyzicky namáhavou práci především na záda a HKK. Od 60 let v důchodu. Příležitostná práce na zahrádce. Pacient bydlí v menším rodinném domku, překonává tři schody do patra. Je vdovec, dcera bydlí naproti v domě a denně chodí pečovatelka. Sportovní anamnéza Pacient neprovozoval závodně žádný sport. Dříve rekreačně jízda na kole a v dnešní době pouze procházky se psem. Nynější onemocnění V pondělí se pacientovi ráno zatočila hlava a upadl. Nemohl se následně postavit a pociťoval bolest v levé dolní končetině. Dcera zavolala RZP. Na událost si pamatuje. 71
72 2.3 DIAGNÓZA PŘI PŘIJETÍ Pacient byl přijat a hospitalizován pro nedislokovanou pertrochanterickou frakturu levé dolní končetiny. 2.4 LÉKAŘSKÁ VYŠETŘENÍ A LÉČBA NEMOCNÉHO Dne byl pacient přivezen rychlou zdravotnickou pomocí a přijat z výše uvedeného důvodu na I. chirurgické klinice ve Fakultní nemocnici u sv. Anny v Brně. Klinický stav při přijetí Pacient je při vědomí, rámcově orientovaný, komunikuje a spolupracuje. Hlava je poklepově nebolestivá, mezocefalická. Zornice jsou izokorické, reagují na osvit a konvergenci. Nos, oči, uši jsou bez sekrece. Dutina ústní je čistá, jazyk se plazí středem. Krk je symetrický, náplň krčních žil nezvětšena a hybnost šíje je volná všemi směry. Hrudník symetrický, dýchání alveolární a čisté. Poklepově je hrudník nebolestivý. Akce srdeční pravidelná. Břicho je palpačně nebolestivé a volně prohmatné bez známek peritoneálního dráždění. Síla a svalový tonus HKK v normě. LDK je držena ve fixaci a její hybnost nelze vyšetřit. Na PDK je svalová síla a tonus v normě. Pulzace obou DKK hmatné do periferie. Operační léčba V den příjmu v rámci interního předoperačního vyšetření byla na EKG zjištěna fibrilace síní, přechodně se objevila tachykardie, SF až 150/min. Subjektivně si pacient na nic nestěžoval. Z tohoto důvodu operace prozatím odložena a pacientovi byla do té doby naložena extenční dlaha. Operační výkon byl nakonec proveden následující den, tedy Osteosyntéza byla provedena v klidné celkové anestezii. Řez byl veden nad velkým trochanterem a po proniknutí ke kosti byla trepanována dřeňová dutina. Po vodiči byl zaveden proximální femorální hřeb, který byl zajištěn do hlavice femuru dvěma proximálními šrouby a distálně byl zaveden dynamický jistící šroub. Poté následovalo sešití ran po anatomických vrstvách. Kontrolní RTG snímek byl proveden na sále. 72
73 Ordinace léčebné rehabilitace Pooperační stav pacienta se vyvíjel bez komplikací. Byl převezen z jednotky intenzivní péče na traumatologické oddělení číslo 43 I. chirurgické kliniky FN USA. Lékařem byl naordinován obvyklý léčebně-rehabilitační postup po osteosyntéze proximálního femuru. Každodenní rehabilitace se konala až do a následující den byl pacient převezen do Doléčovacího a rehabilitačního oddělení FN USA, kde jeho rehabilitace pokračovala. 2.5 ZAPOJENÍ AUTORKY DO LÉČEBNĚ-REHABILITAČNÍHO PROCESU Do rehabilitačního procesu jsem se zapojila ve středu , tedy první den od pacientovy operace. Po vzájemném seznámení jsem panu J. S. nastínila náplň daného dne a odebrala anamnézu, poté následovala cvičební jednotka na daný den VSTUPNÍ KINEZIOLOGICKÝ ROZBOR Vstupní kineziologické vyšetření jsem provedla , druhý den po operaci, a jelikož pacient nebyl doposud vertikalizován do stoje, nebylo možné některá vyšetření kineziologického rozboru provést. Jednalo se především o vyšetření statiky ve frontální a sagitální rovině, dynamické vyšetření pánve a páteře a v neposlední řadě i o vyšetření chůze. Vyšetření svalového testu a goniometrie jsem provedla ve standardních i modifikovaných polohách. Vyšetření vleže na zádech Pacient při vyšetření ležel na rovném, upraveném nemocničním lůžku v poloze na zádech. aspekce při prvotním pohledu pozoruji abdukci a zevní rotaci obou dolních končetin, kdy výraznější rotace se jeví na PDK. Obě kolena jsou v mírné semiflexi. V okolí velkého trochanteru, v místě pooperační rány, a proximální části stehna LDK se nachází poměrně výrazný otok, který zasahuje až ke kolenu. Zde již není tak zřetelný. Pooperační rána je přelepena sterilním krytím. Dále si všímám vybočení kolen do O, tedy jejich varozity. Na DKK je mírně zhoršená trofika kůže, a to především na přední ploše bérců. Kůže je zde sušší, až šupinatá. Na levé horní končetině v oblasti distálního konce předloktí dorzálně, těsně nad zápěstím, je větší tíhový tukový váček, který pacientovi nijak nepřekáží ani v jeho oblasti nepociťuje 73
74 bolest. Hrudník je symetrický a při nádechu se rozvíjející. Dechová vlna postupuje distoproximálním směrem, ale přesto je patrné spíše dýchání břišní. Hlava je v ose. palpace při šetrné palpaci pacient neudává bolestivost v okolí pooperační rány. Ozřejmila jsem si mírně snížený svalový tonus m. quadriceps femoris, který byl výraznější na LDK. Přední horní spiny se nacházejí ve stejné výšce. Na obou DKK zjišťuji mírně ulpívající patelu směrem proximo-distálním a jsou patrné i drásoty při jejím pohybu. Antropometrické vyšetření dle Haladové (2011) Vyšetření bylo provedeno vleže na zádech. Pro výrazný otok v oblasti pooperační rány LDK nebylo možné provést některá měření, jelikož bylo obtížné vypalpovat velký trochanter. Tudíž na operované dolní končetině nebyla měřena její anatomická délka a ani délka stehna. Tab. č. 1: Délkové rozměry dolních končetin měřená délka [cm] zdravá PDK operovaná LDK stehno 46 x bérec funkční anatomická 91 x umbilikomaleolární Tab. č. 2: Obvodové rozměry dolních končetin měřený obvod [cm] zdravá PDK operovaná LDK stehno koleno lýtko kotníky hlavice metatarsů
75 Goniometrické vyšetření dle Haladové (2011) Vyšetření rozsahu pohybů v kyčelních a kolenních kloubech jsem většinou prováděla vleže na zádech. Některé rozsahy vzhledem k aktuálnímu stavu pacienta musely být měřeny v modifikovaných polohách a některé nemohl provést vůbec. Addukce a rotace LDK nemohla být vyšetřena z důvodu časného pooperačního stavu, jelikož tyto pohyby nejsou prozatím povoleny. Ani extenze DKK nebyla měřena. Při flexi PDK si pacient stěžoval na docela výraznou bolest v okolí velkého trochanteru a v bedrech. Tab. č. 3: Goniometrie kyčelních kloubů měřený aktivní pohyb zdravá PDK operovaná LDK flexe extenze x X abdukce addukce 9 X zevní rotace 18 X vnitřní rotace 10 X Tab. č. 4: Goniometrie kolenních kloubů měřený aktivní pohyb zdravá PDK operovaná LDK flexe extenze 0 0 Vyšetření svalové síly dle Jandy (2004) V tomto případě bylo vyšetření svalové síly provedeno spíše orientačně, jelikož nemohly být dodrženy přesně stanovené vyšetřovací polohy pro jednotlivé pohyby a svaly. Některé pohyby byly tedy vyšetřeny opět v modifikovaných polohách. Rotace včetně addukce na LDK nebyly testovány ze stejného důvodu jak u goniometrického vyšetření. Bylo také vynecháno testování abdukce na zdravé DK, protože pacient nesmí ležet na operovaném boku. Nebyla testována ani extenze kyčelních kloubů a flexe kloubů kolenních. 75
76 Tab. č. 5: Orientační funkční svalový test kyčelních kloubů testovaný pohyb zdravá PDK operovaná LDK flexe 3+ 2 extenze x X abdukce x 2 addukce 3+ X zevní rotace 3 X vnitřní rotace 3 X Tab. č. 6: Orientační funkční svalový test kolenních kloubů testovaný pohyb zdravá PDK operovaná LDK flexe x X extenze 3+ 3 Při vyšetření zkrácených svalů jsem zjistila oboustranné zkrácení ischiokrurálního svalstva (1. stupeň). Hodnocení sebeobsluhy a přesunů v rámci lůžka Pan J. S. bez obtíží zvládá přesouvání na lůžku směrem nahoru i do stran. Pro usnadnění přesunů dokáže nazvednout pánev nad podložku a pomocí HKK využít hrazdičku a přitáhnout se za ni. Síla HKK je tedy velmi dobrá. Bez problémů si pán zvládá podat věci ze stolečku vedle postele nebo je na něj zpět položit KRÁTKODOBÝ REHABILITAČNÍ PLÁN Pacient pan J. S. absolvoval hospitalizační fázi léčebné rehabilitace na traumatologickém oddělení 43 Fakultní nemocnice u sv. Anny v Brně, která probíhala od středy až do úterý Následující den, tedy ve středu byl pacient převezen do Doléčovacího a rehabilitačního oddělení téže nemocnice v Novém Lískovci v Brně. 76
77 V průběhu tohoto období jsme se v rámci pooperačních komplikací věnovali dechové gymnastice, především lokalizovanému dýchání, dýchání proti odporu a její dynamické oblasti, a gymnastice cévní. Dalším cílem bylo obnovení rozsahu pohybu a zlepšení svalové síly v kyčelním kloubu operované DK, celkové zlepšení kondice, posílení svalů pletence ramenního a HKK, aby pacient později bez obtíží zvládal manipulaci s lokomočními pomůckami. K tomu jsem využila prvky z kinezioterapie, kdy nejprve probíhalo cvičení operované DK pasivní formou, poté aktivně s dopomocí a nakonec pacient cvičil plně sám. K lepší aktivaci, zapojení a posílení svalů potřebných pro chůzi a stoj jsem využila prvků z PNF, prosté izometrie a následně cvičení s využitím overballu a odporu. Také jsem neopomněla protažení zkrácených svalů, odstranění reflexních změn pomocí měkkých technik a případné kloubní blokády jsem ošetřila mobilizačními technikami. LTV probíhala zpočátku vleže na lůžku, poté i vsedě. Vertikalizaci do sedu se spuštěnými bérci pacient prováděl standardním postupem. K nácviku stoje a posléze i chůze využíval pultového chodítka. V rehabilitačním plánu byl zahrnut i nácvik správného stereotypu chůze s podpažními berlemi, chůze po rovině a poté i po schodech, instruktáž a nácvik režimových opatření v rámci ADL a v neposlední řadě i edukace ohledně péče o jizvu po odstranění stehů. Vzhledem k určitým komplikacím, které u pacienta nastaly, zatím zvládl pouze chůzi v pultovém chodítku. Následná realizace tohoto plánu by měla tedy probíhat v Doléčovacím a rehabilitačním oddělení v Novém Lískovci v Brně, kde byl pacient přeložen PRŮBĚH LÉČEBNÉ REHABILITACE 1. návštěva středa (1. den po operaci) Pacient byl již umístěn na standardním pokoji. Při mém příchodu odpočíval vleže na zádech a byl ve velmi dobré náladě. Při první návštěvě jsem se zaměřila spíše na ukázání dané cvičební jednotky tak, že jsem si pouze odebrala anamnézu a provedla prvotní vyšetření aspekcí a palpací. Cvičební jednotku jsme začali prvky dechové gymnastiky, tedy lokalizovaným dýcháním a dýcháním proti odporu. Následovala cévní gymnastika a procvičení aker DKK. Při palpačním vyšetření jsem zjistila oboustranně ulpívající patelu, proto jsem provedla jejich mobilizaci. Pokračovali jsme izometrickým cvičením quadricepsů a hýžďových svalů, pasivním a aktivním cvičení s dopomocí LDK a zařadila jsem i lehké kondiční cvičení zbylých částí těla. 77
78 Dále jsme s panem J. S. pokračovali posílením svalstva HKK, mezilopatkových a prsních svalů. Vzhledem k následné únavě pacienta jsme se dohodli na zbytku vstupního vyšetření až při druhé návštěvě. Před ukončením návštěvy jsem ještě pana J. S. edukovala ohledně provádění cévní gymnastiky během dne. 2. návštěva čtvrtek (2. den po operaci) Pacient se cítil odpočatý a v lepší kondici, takže jsme hned přešli k dokončení vstupního kineziologického rozboru, který je podrobně popsán v kapitole Po zvládnutí vyšetření se pan J. S. necítil unaveně, tudíž jsme zopakovali cvičební jednotku z předchozího dne a poté jsem pacienta vertikalizovala přes zdravou stranu do sedu se spuštěnými bérci. Pacient nejevil známky ortostatické hypotenze a po zvyknutí byl sed stabilní. V této pozici ještě proběhlo procvičení hlezenních, kolenních a kyčelních kloubů a posílení svalstva DKK. Na konci cvičení byla pacientovi dána motodlaha na 40 minut. Při cvičení si pacient stěžoval na mírnou bolest v oblasti velkého trochanteru operované dolní končetiny. Otok v proximální oblasti stehna LDK stále přetrvává, ale spíše ustoupil distálně na koleno, kde mi přišel o něco málo výraznější než předešlý den. 3. návštěva pátek (3. den po operaci) Při mém příchodu pan J. S. seděl na lůžku se spuštěnými bérci, tak jsme zahájili cvičební jednotku v této poloze. Stejně jako v minulých dnech jsme začali lokalizovaným dýcháním, dýcháním proti odporu a poté jsem zařadila i dynamickou dechovou gymnastiku. Následovala řada kondičních a posilovacích cviků na HKK, posílení mezilopatkového a prsního svalstva. Do cvičení jsem také zařadila protahovací cviky na zádové svalstvo a páteř. Dále jsme přešli na cévní gymnastiku, aktivní cvičení zdravé dolní končetiny a cvičení s dopomocí dolní končetiny operované. Dnes jsme se zaměřili i na posílení abduktorů a adduktorů DKK s využitím overballu a odporového cvičení. Po cvičení následovala vertikalizace do stoje s využitím pultového chodítka. Lékařem byla povolena 50% zátěž operované dolní končetiny, pacient tedy smí LDK pouze přikládat chodidlem na podlahu. Zpočátku měl pacient tendenci flektovat kolena, vysazovat pánev a hodně se zapírat HKK do chodítka. Opravila jsem pacientovi tedy jeho chyby a poté si už na ně sám dával pozor. Vzhledem k únavě, která se začala ve stoji projevovat, se pacient posadil 78
79 a chvíli si odpočinul. Vertikalizace do stoje proběhla s přestávkami ještě dvakrát. Nakonec jsem pacientovi na operovanou dolní končetinu opět nastavila motodlahu na 40 minut. Před odchodem jsem ještě s panem J. S. slovně zopakovala některé cviky a snažila se ho motivovat na cvičení přes víkend. 4. návštěva pondělí (6. den po operaci) Dnes byl pacient ve velmi dobrém rozpoložení. Podle jeho slov se cítil opět o něco lépe a přes víkend se snažil samostatně cvičit, co jsi pamatoval. Otok operované dolní končetiny v oblasti pooperační rány se stále pomalu zmenšuje, i když jsem dnes zpozorovala mírně oteklé okolí kotníků. Také jsem si všimla, že se pacientovi vytvořil hematom v oblasti vnitřní strany stehna LDK. I tentokrát jsme rehabilitaci započali prvky dechové gymnastiky, následovala cévní gymnastika a kondiční cvičení všech částí těla. Cvičení proběhlo vleže na zádech a po mobilizaci obou patel následovala vertikalizace do sedu, při níž byla nutná dopomoc. Vsedě jsme pokračovali posilovacími cviky na HKK, prsní a mezilopatkové svalstvo. Dále jsme zopakovali protahovací cviky na páteř a svaly zad. Na DKK jsme aktivně procvičili všechny klouby, ale s LDK stále cvičíme s dopomocí. S využitím overballu a odporu jsme posílili především adduktory a abduktory stehen a zaměřili se i na posílení flexorů kyčelních kloubů. Následovala vertikalizace do stoje prostřednictvím pultového chodítka, kdy bylo patrné výrazně zlepšení. I když při nepozornosti stále docházelo ke stejným chybám, flexe v kolenou a vysazení pánve. Vertikalizace do stoje byla s menšími přestávkami provedena celkem třikrát a v důsledku pacientovi únavy jsme nácvik chůze přeložili na další den. Pro zlepšení rozsahu pohybu v kyčelním kloubu operované DK byla pacientovi opět dána motodlaha. 5. návštěva úterý (7. den po operaci) Když jsem dorazila za panem J. S., seděl na posteli se spuštěnými bérci. Provedli jsme tedy cvičební jednotku v této poloze. Naším dnešním cílem bylo zaměřit se na chůzi v pultovém chodítku, proto jsem cvičení mírně upravila a zkrátila. Už při příchodu pacient budil dojem, že dnes nemá svůj den. Zpočátku cvičení úplně odmítal, jen si stěžoval na bolesti zad a operované DK a byl velmi pasivní. Snažila jsem se ho povzbudit, motivovat a vysvětlit mu, proč je cvičení tak důležité. Cvičební jednotku jsme zahájili zopakováním dechové a cévní gymnastiky, pokračovali jsme kondičním cvičením a 79
80 posilovacími cviky na horní i dolní končetiny s využitím izometrie a také odporu. V průběhu cvičení jsem si s pacientem povídala a snažila se ho trošku rozptýlit, nakonec se mu nálada zlepšila a začal se i více snažit. Následovala vertikalizace do stoje s využitím pultového chodítka. Poté jsme chtěli začít s chůzí, jenže nastala komplikace v podobě nemožnosti zvednout chodidlo operované DK od podlahy, provést flexi v kyčli a vykročit. S dopomocí nakonec zvládl pár kroků vpřed i vzad. Před odchodem jsem pacientovi ještě dala operovanou DK na motodlahu. 6. návštěva středa (8. den po operaci) Cvičební jednotka proběhla jednak vleže na lůžku, tak i vsedě. Průběh cvičení byl podobný předchozím dnům, zahrnoval tedy dechovou a cévní gymnastiku, kondiční cvičení, posilovací cviky na HKK, prsní a mezilopatkové svalstvo a především na flexory, abduktory a adduktory kyčle operované DK. Pro zaktivování a lepší zapojení svalstva LDK v oblasti kyčle, které se podílejí především na chůzi, jsem využila některých prvků z PNF. Po vertikalizaci do sedu, při které je stále nutná mírná dopomoc, následoval stoj v pultovém chodítku a trénování chůze. U pacienta stále přetrvával problém s vykročením operované DK, tedy s flexí v kyčelním a kolenním kloubu a současným zvednutím chodidla od podlahy. Opět byla nutná dopomoc, ale zvládl o něco více kroků než předchozí den. 7. návštěva čtvrtek (9. den po operaci) Vzhledem k potížím s chůzí, hlavně tedy s vykročením operované dolní končetiny, jsem se při dnešní cvičební jednotce více zaměřila na LDK. Právě na LDK jsem opět využila prvků z PNF, pomocí overballu jsme posílili abduktory a adduktory stehna. Následovalo kondiční cvičení všech částí těla a samozřejmě jsem na začátku cvičení nezapomněla zařadit dechovou i cévní gymnastiku. V sedu jsme ještě provedli pár cviků pro zlepšení rozsahu pohybu a svalové síly obou DKK. Poté jsme přešli do stoje opět s využitím pultového chodítka a následovalo trénování chůze. Dnes přišlo výrazné zlepšení, jelikož pan J. S. zvládl chůzi v chodítku bez dopomoci. I když při krocích úplně nezvedal celé chodidlo LDK od země, ušel krátkou vzdálenost zcela sám. I při chůzi se občas vyskytovaly stejné chyby jako při prvních vertikalizacích do stoje, tedy flektování kolen a vysazování pánve. Po slovní opravě si na ně pacient dával pozor. 80
81 8. návštěva pátek (10. den po operaci) Pacient po minulých dnech byl zase v dobré náladě a náplní dnešního rehabilitačního programu bylo opět zaměření na zlepšení chůze. Před samostatným cvičením proběhl vzhledem k potřebě pacienta v rámci ADL nácvik přesunu z lůžka na toaletní křeslo. Cvičební jednotka proběhla vsedě na lůžku formou posilování zaměřené především na flexory, abduktory a adduktory stehen. Dále byl obsah cvičení podobný jako v předchozích dnech, tedy na začátku proběhla dechová a cévní gymnastika, poté kondiční cvičení, posílení svalů HKK a různé cviky na zlepšení rozsahu pohybů operované DK. Vsedě jsme s pacientem také trénovali stavění na špičku/patu a zvedání LDK na schůdek a zpět. Po vertikalizaci do stoje v pultovém chodítku jsme přešli do chůze. U pana J. S. došlo dnes k dalšímu pokroku a zvládl chůzi v chodítku téměř po celém pokoji. Stereotyp chůze přesto není ideální, pacient má stále problém s úplným odlepením chodidla od podlahy. 9. návštěva pondělí (13. den po operaci) Když jsem dnes dorazila za panem J. S., přišel mi málo komunikativní skoro až apatický a celkově vypadal velmi špatně. Svěřil se mi, že se v pátek odpoledne dozvěděl o úmrtí manželky a řekl, že na žádné cvičení nemá náladu. Chvíli jsme si pouze povídali a já se pána J. S. snažila trochu podpořit. Nakonec jsme se domluvili, že provedu alespoň výstupní kineziologický rozbor, jelikož měl být v nejbližší době převezen do Doléčovacího a rehabilitačního oddělení v Novém Lískovci v Brně. Výsledky výstupního kineziologického rozboru jsou uvedeny v kapitole Po provedení výstupního vyšetření mi pacient pověděl, že by i lehké cvičení zvládl, tak jsme zopakovali prvky dechové i cévní gymnastiky, procvičili jsme DKK a provedli lehké kondiční cvičení zbytku těla. Poté jsem zkusila pacienta přemluvit k vertikalizaci alespoň do sedu. Nejprve to úplně odmítl, jelikož se mi přiznal, že v pátek odpoledne spadl z postele a bojí se, že se to stane znovu. Ujistila jsem ho, že budu u něj celou dobu stát a dávat pozor, aby se nic takového nestalo. Posléze tedy zvládl posazení se spuštěnými bérci, i když se zpočátku cítil nejistě. Dokonce jsem si všimla i mírného zlepšení jeho stavu, jelikož si se mnou začal o něco více povídat a párkrát se i usmál. Po nějaké době opět přešel do stejného stavu jako v úvodu a chtěl si jen lehnout a nic nedělat. 81
82 10. návštěva úterý (14. den po operaci) Naše dnešní setkání s panem J. S. bylo poslední, jelikož ho čekal převoz na výše zmiňované oddělení, který se nakonec uskutečnil ve středu Měla jsem pocit, že se cítil o něco lépe a byl i pozitivněji naladěn. Rehabilitační vstup jsem opět jako jiné dny zahájila dechovou a cévní gymnastikou, následovalo kondiční cvičení všech částí těla, posílení svalstva dolních i horních končetin s využitím overballu a odporu. Zařadila jsem také prvky z PNF na zaktivování a lepší zapojení problémových svalů operované DK. Cvičební jednotka proběhla vleže i vsedě na lůžku. Dnes pacient zvládl i vertikalizaci do stoje s využitím pultového chodítka, ale na chůzi se necítil. I ve stoji působil celkem nestabilně a po chvíli se začala projevovat značná únava VÝSTUPNÍ KINEZIOLOGICKÝ ROZBOR Výstupní kineziologický rozbor jsem provedla v pondělí , tedy 13. den od operace. Jelikož je lékařem povolena pouze 50% zátěž operované DK, proběhla některá vyšetření v modifikovaných polohách, viz vstupní kineziologický rozbor, a některé testy nebylo možné provést vůbec. Do výsledku výstupního kineziologického rozboru jsou zahrnuta pouze data, která se liší od hodnot vstupního kineziologického vyšetření. Pacient pan J. S. je orientován osobou, místem i časem. Vyšetření vleže na zádech Pacient při tomto vyšetření ležel na zádech na upraveném, rovném nemocničním lůžku. aspekce pozoruji stále mírnou abdukci a zevní rotaci obou DKK. Otok v okolí pooperační rány LDK téměř vymizel, ale stále je mírně oteklá oblast kolena. Na vnitřní a zadní straně stehna LDK stále výrazně rozšířený hematom. palpace hybnost obou patel DKK výrazně zlepšena, drásoty již téměř vymizely. Svalový tonus m. quadriceps femoris na obou DKK zlepšen. 82
83 Antropometrické vyšetření Vyšetření proběhlo stejným způsobem jako při vstupním rozboru. Díky možné palpovatelnosti velkého trochanteru LDK mohla být změřena anatomická délka dané končetiny i délka stehna. Byly také zaznamenány změny při měření obvodů především na operované dolní DK. Tab. č. 7: Délkové rozměry při výstupním vyšetření měřená délka [cm] zdravá PDK operovaná LDK stehno anatomická délka Tab. č. 8: Porovnání obvodových rozměrů stehna operované LDK měřený obvod [cm] vstupní vyšetření výstupní vyšetření stehno Z výsledků je patrné, že obě DKK jsou totožné délky. Díky ustoupení otoku na operované dolní končetině došlo k zmenšení obvodu stehna. Goniometrické vyšetření Vyšetření prokázalo jisté změny od vstupního rozboru, tedy zlepšení rozsahu pohyblivosti nejen v obou kyčelních kloubech DKK, ale i v kloubech kolenních. Při flexi PDK pacient již nepociťuje tak výraznou bolest v oblasti velkého trochanteru a bedrech, jaká byla na začátku. Tab. č. 9: Goniometrie kyčelních kloubů měřený aktivní pohyb zdravá PDK operovaná LDK flexe abdukce
84 Tab. č. 10: Goniometrie kolenních kloubů měřený aktivní pohyb zdravá PDK operovaná LDK flexe Vyšetření svalové síly Došlo k zvýšení svalové síly na obou DKK jak u svalů v oblasti kyčelních tak i kolenních kloubů Tab. č. 11: Orientační funkční svalový test kyčelních kloubů testovaný pohyb zdravá PDK operovaná LDK flexe 4 3 abdukce x 3 zevní rotace 4 x vnitřní rotace 4 x Tab. č. 12: Orientační funkční svalový test kolenních kloubů testovaný pohyb zdravá PDK operovaná LDK extenze 4 3+ Ischiokrurální svalstvo na obou DKK je bez známek výraznějšího zkrácení. Hodnocení sebeobsluhy a přesunů v rámci lůžka Pacient zvládá samostatně přetáčení na zdravý bok a při vertikalizaci do sedu na lůžku se spuštěnými bérci je ještě nutná lehká asistence. V rámci ADL aktivit také zvládá s mírnou dopomocí přesuny na toaletní křeslo a zpět. 84
85 Hodnocení stoje a chůze Pacient je schopen modifikovaného stoje prostřednictvím pultového chodítka. Stoj je poměrně stabilní, při nesoustředěnosti se pacient stále dopouští stejných chyb, a to mírné flexi kolen, vysazení pánve a navíc předklonu hlavy a koukání do země. Po upozornění je pacient schopen chybu opravit. Chůzi zvládá s využitím pultového chodítka. Pacient je schopen se tímto způsobem pohybovat v rámci pokoje, delší vzdálenosti zatím nezvládá. Při chůzi je stálým problémem plné odvíjení operované DK od podlahy DLOUHODOBÝ REHABILITAČNÍ PLÁN Pacient pan J. S. prošel na lůžkovém oddělení dané kliniky teprve první fází léčebné rehabilitace během hospitalizace a poté byl přemístěn do Doléčovacího a rehabilitačního oddělení, kde jeho rehabilitační program bude pokračovat. Až podle výsledků z tohoto zdravotnického zařízení bude možné navrhnout dlouhodobě rehabilitační plán, kterým se pacient bude muset po propuštění do domácí péče řídit. V průběhu této první fáze byla pacientovi povolena pouze 50% zátěž operované dolní končetiny. Pokud budou následná kontrolní vyšetření v pořádku, bude možné pacientovi postupně zvyšovat míru zátěže operované DK podle doporučení lékaře. I když pacient v průběhu prvních čtrnácti dní, při kterých jsem měla možnost ho navštěvovat a pracovat s ním, prošel jistými pokroky, usuzuji, že bude po propuštění do domácí péče nutná následná pomoc rodiny nebo odborného pracovníka. A to v rámci dodržování režimových opatření, která sebou prodělané onemocnění nese, a také v rámci rozšířených ADL činností, jako nákup a příprava jídla, zvládání úklidu a domácích prací. Dále bude nutné provést jisté úpravy domácího prostředí a pacient by měl být vybaven i potřebnými kompenzačními pomůckami. Jelikož pacient během hospitalizace ovdověl, bude velmi důležitá i podpora a psychologická pomoc především ze strany rodiny a blízkých osob. Aby se pacient s touto situací vyrovnal co nejlépe a v nejkratší možné době. Jestliže se u pacienta bude pokračování léčby vyvíjet v příznivém smyslu, může do svého programu opět zařadit lehké procházky se svým psem v nenáročném terénu. Hlavně je třeba se poté vyvarovat aktivitám, které s sebou přináší další riziko pádu. 85
86 3 ZÁVĚŘ Náplní mojí bakalářské práce byla problematika zlomenin proximální oblasti stehenní kosti a jejich následná léčba. Při psaní jsem shrnutí teoretických poznatků k danému tématu rozdělila na dva celky, obecnou a speciální část. Každá část popisuje toto poranění z trochu odlišné perspektivy, ale zcela nepochybně mají mezí sebou určitý vzájemný vztah. Do obecné části jsem zařadila kompletní anatomický popis dané oblasti, včetně nezbytné biomechaniky kyčelního kloubu a kineziologický poznámek. Dále jsem se v ní věnovala zlomeninám z hlediska jejich hojení, klasifikace, diagnostických postupů, možností léčby a případných komplikací. Speciální část jsem zaměřila z pohledu ucelené rehabilitace na její průběh během a po skončení hospitalizace. Kdy jsem zde zahrnula možnosti léčebné tělesné výchovy, náhled využívajících fyzioterapeutických metod a konceptů, ergoterapeutická opatření, dané možnosti fyzikální terapie a také náhled sociální a psychologické problematiky. V kazuistice jsem se poté snažila využít předchozí teoretické poznatky a aplikovat je u konkrétního pacienta. Jejím obsahem je popis jeho kompletního rehabilitačního procesu po prodělané operační léčbě zlomeniny proximálního femuru a výsledky, kterých při léčbě dosáhl. I když jsem před zpracováváním této práce měla již jisté znalosti dané problematiky z průběhu studia, i přesto jsem při psaní teoretické části získala mnoho nových a užitečných informací. Díky tomu, jsem si vytvořila komplexní náhled na tuto problematiku, který jistě v dalším vzdělávání a praxi využiji. Největším přínosem ale byla možnost nabyté vědomosti využít při práci s konkrétním pacientem. Cennou zkušeností pro mne bylo také zjištění, že spolupráce s pacientem není vždy úplně ideální a vyžaduje velkou trpělivost. Z hlediska mé zkušenosti jsem došla k závěru, že fyzioterapeut z velké části funguje jako psycholog, jelikož právě po téhle stránce je nejdůležitější pacienta podporovat. 86
87 4 SEZNAM LITERATURY 1. BARTONÍČEK, Jan a Jiří HEŘT. Základy klinické anatomie pohybového aparátu. 1. vyd. Praha: Maxdorf, 2004, 256s. ISBN CAPKO, Ján. Základy fyziatrické léčby. 1. vyd. Praha: Grada Publishing, 1998, 394s. ISBN ČIHÁK, Radomír. Anatomie 1. 3.vyd. Praha: Grada Publishing, 2011, 552s. ISBN ČIHÁK, Radomír. Anatomie upr. a dopl. vyd. Praha: Grada-Avicenum, 2004, 673 s. ISBN DUNGL, Pavel. Ortopedie. 1. vyd. Praha: Grada, 2005, 1273 s. ISBN DVOŘÁK, Radmil. Základy kinezioterapie. 3. vyd. Olomouc: Univerzita Palackého, 2007, 104s. ISBN DYLEVSKÝ, Ivan Funkční anatomie. 1. vyd. Praha: Grada Publishing, 2009, 544s. ISBN DYLEVSKÝ, Ivan. 2009a Speciální kineziologie. 1. vyd. Praha: Grada Publishing, 2009, 184s. ISBN GRIM, Miloš a Rastislav DRUGA. Základy anatomie 1.: Obecná anatomie a pohybový systém. 1. vyd. Praha: Galén, 2001, 155 s. ISBN HALADOVÁ, Eva a Ludmila NECHVÁTALOVÁ. Vyšetřovací metody hybného systému. 3. vyd. Brno: Národní centrum ošetřovatelství a nelékařských zdravotnických oborů, 2011, 135 s. ISBN HALADOVÁ, Eva. Léčebná tělesná výchova. Vyd. 3. Brno: Národní centrum ošetřovatelství a nelékařských zdravotnických oborů, 2007, 135 s. ISBN HROMÁDKOVÁ, Jana. Fyzioterapie. 1. vyd. Jihlava: H&H Vyšehradská s.r.o., 2002, 428s. ISBN JANDA, Vladimír. Svalové funkční testy. Vyd. 1. Praha: Grada Publishing, 2004, 328s. ISBN JANDOVÁ, Dobroslava. Balneologie. 1. vyd. Praha: Grada Publishing, 2009, 424s. ISBN KLUSOŇOVÁ, Eva. Ergoterapie v praxi. Vyd. 1. Brno: Národní centrum ošetřovatelství a nelékařských zdravotnických oborů, 2011, 264 s. ISBN
88 16. KOLÁŘ, Pavel et al. Rehabilitace v klinické praxi. 1. vyd. Praha: Galén, 2009, 713s. ISBN KOUDELA, Karel et al. Ortopedická traumatologie. 1. vyd. Praha: Karolinum, 2002, 147s. ISBN KRŠKA, Zdeněk. Techniky a technologie v chirurgických oborech: vybrané kapitoly. 1. vyd. Praha: Grada Publishing, 2011, 262 s. ISBN MAŇÁK, Pavel a Eduard WONDRÁK. Traumatologie: repetitorium pro studující lékařství. 5. vyd. Olomouc: Univerzita Palackého, 2005, 96 s. ISBN NAŇKA, Ondřej, Miloslava ELIŠKOVÁ, Oldřich ELIŠKA a Lubomír HOUDEK. Přehled anatomie. 2., dopl. a přeprac. vyd. Praha: Galén, 2009, xi, 416 s. ISBN PÁČ, Libor a Ladislava HORÁČKOVÁ. Anatomie člověka. 1. vyd. Brno: Masarykova univerzita, 2009, 146 s. ISBN PAVLŮ, Dagmar. Speciální fyzioterapeutické koncepty a metody: Koncepty a metody spočívající převážně na neurofyziologické bázi. 2 opravené vyd. Brno: Akademické nakladatelství CERM, s.r.o., 2003, 239 s. ISBN PODĚBRADSKÝ, Jiří a Radana, PODĚBRADSKÁ. Fyzikální terapie: Manuál a algoritmy. 1. vyd. Praha: Grada Publishing, 2009, 200 s. ISBN POKORNÝ, Vladimír et al. Traumatologie. Vyd. 1. Praha: Triton, 2002, 307 s. ISBN X. 25. RYCHLÍKOVÁ, E. Manuální medicína: Průvodce diagnostikou a léčbou vertebrogenních poruch. 3. rozš. vyd. Praha: Maxdorf, 2004, 530 s. ISBN SIEGELOVÁ, Jarmila et al. Pokyny pro vypracování bakalářské práce: v oboru fyzioterapie a léčebná rehabilitace. 1. vyd. Brno: Masarykova univerzita, 2004, 17 s. ISBN VÉLE, František. Kineziologie: přehled klinické kineziologie a patokineziologie pro diagnostiku a terapii poruch pohybové soustavy. 2. rozš. a přeprac. vyd. Praha: Triton, 2006, 375 s. ISBN VIŠŇA, Petr a Jiří HOCH. Traumatologie dospělých: učebnice pro lékařské fakulty. Praha: Maxdorf, 2004, 157s. ISBN
89 29. VOTAVA, Jiří. Ucelená rehabilitace osob se zdravotním postižením. 1. vyd. Praha: Karolinum, 2005, 207 s. ISBN WEBER, Pavel et al. Minimum z klinické gerontologie: pro lékaře a sestru v ambulanci. 1. vyd. Brno: IDV PZ, 2000, 151 s. ISNB ZEMAN, Miroslav a Zdeněk Krška. Chirurgická propedeutika. 3. přeprac. a dopl. vyd. Praha: Grada Publishing, s. ISBN ZEMAN, Miroslav a Zdeněk KRŠKA. Speciální chirurgie. 3., dopl. a přeprac. vyd. Praha: Galén, c2014, xviii, 511 s. ISBN ŽVÁK, Ivo. Traumatologie ve schématech a RTG obrazech. 1. vyd. Praha: Grada, 2006, 207 s. ISBN
90 Elektronické zdroje 1. [vid ] 2. [vid ] 3. [vid ] 4. [vid ] 5. [vid ] 6. [vid ] 7. [vid ] 8. [vid ] 9. [vid ] [vid ] [vid ] Dho_femuru.png [vid ] [vid ] [vid ] [vid ] [vid ] [vid ] 90
91 5 PŘÍLOHY I. (obr. 1): Typy zlomenin proximálního femuru ( vid ) II. (obr. 2): Proximální femorální hřeb ( vid ) III. (obr. 3): Proximální femorální hřeb I. ( vid ) IV. (obr. 4): Dynamický skluzný šroub ( vid ) V. (obr. 5): Dynamický skluzný šroub I. ( vid ) VI. (obr. 6): Cervikokapitální náhrada ( vid ) VII. (obr. 7): Cervikokapitální náhrada I. ( vid ) VIII. (obr. 8): Kirschnerova extenze na Braunově dlaze ( vid ) IX. (obr. 9): RTG snímek pacienta při příjmu anteroposteriorní projekce X. (obr. 10): RTG snímek pacienta po osteosyntéze PNF anteroposteriorní projekce 91
92 Příloha I (obr. 1): Typy zlomenin proximálního femuru
93 Příloha II. (obr. 2): Proximální femorální hřeb Příloha III. (obr. 3): Proximální femorální hřeb I.
94 Příloha IV. (obr. 4): Dynamický skluzný šroub Příloha V. (obr. 5): Dynamický skluzný šroub I.
95 Příloha VI. (obr. 6): Cervikokapitální náhrada Příloha VII. (obr. 7): Cervikokapitální náhrada I.
96 Příloha VIII. (obr. 8): Kirschnerova extenze na Braunově dlaze
97 Příloha IX. (obr. 9): RTG snímek pacienta při příjmu anteroposteriorní projekce
98 Příloha X. (obr. 10): RTG snímek pacienta po osteosyntéze PNF anteroposteriorní projekce
Příloha 1 Svaly kyčelního kloubu Příloha 2 Pohybový režim po TEP kyčelního kloubu Příloha 3 Vybrané prvky Bobath konceptu 3 a) Bridging 3 b) Plná
 11. PŘÍLOHY Příloha 1 Svaly kyčelního kloubu Příloha 2 Pohybový režim po TEP kyčelního kloubu Příloha 3 Vybrané prvky Bobath konceptu 3 a) Bridging 3 b) Plná extenze/ flexe v kyčli 3 c) Protažení zkráceného
11. PŘÍLOHY Příloha 1 Svaly kyčelního kloubu Příloha 2 Pohybový režim po TEP kyčelního kloubu Příloha 3 Vybrané prvky Bobath konceptu 3 a) Bridging 3 b) Plná extenze/ flexe v kyčli 3 c) Protažení zkráceného
Svaly dolní končetiny
 Svaly dolní končetiny Mm. coxae Musculus iliopsoas ZAČÁTEK:disci intervertebrales a vazivové snopce po straně bederní páteře, fossa iliaca ÚPON: trochanter minor femoris INERVACE: plexus lumbalis FUNKCE:
Svaly dolní končetiny Mm. coxae Musculus iliopsoas ZAČÁTEK:disci intervertebrales a vazivové snopce po straně bederní páteře, fossa iliaca ÚPON: trochanter minor femoris INERVACE: plexus lumbalis FUNKCE:
Příloha II Speciální vyšetřovací testy kolenního kloubu. Příloha IV Příklady aplikace tejpů a kinezio-tejpů na kolenní kloub
 5 PŘÍLOHY Příloha I/A Vazy v oblasti kolenního kloubu Příloha I/B Svaly v oblasti kolenního kloubu Příloha I/C Přehled svalů v okolí kolenního kloubu Příloha II Speciální vyšetřovací testy kolenního kloubu
5 PŘÍLOHY Příloha I/A Vazy v oblasti kolenního kloubu Příloha I/B Svaly v oblasti kolenního kloubu Příloha I/C Přehled svalů v okolí kolenního kloubu Příloha II Speciální vyšetřovací testy kolenního kloubu
Svaly a osteofasciální prostory DK, hlavní kmeny cév a nervů
 Svaly a osteofasciální prostory DK, hlavní kmeny cév a nervů Svaly dolní končetiny - musculi membri inferioris 1. Svaly kyčelní - musculi coxae 2. Svaly stehna - musculi femoris 3. Svaly bérce - musculi
Svaly a osteofasciální prostory DK, hlavní kmeny cév a nervů Svaly dolní končetiny - musculi membri inferioris 1. Svaly kyčelní - musculi coxae 2. Svaly stehna - musculi femoris 3. Svaly bérce - musculi
Svaly dolní končetiny
 Svaly dolní končetiny SVALY DOLNÍ KONČETINY (musculi membri inferioris) pocházejí z hypaxiální svaloviny bederní a křížové oblasti inervovány nervy bederní pleteně (přední skupina svalů pletence a přední
Svaly dolní končetiny SVALY DOLNÍ KONČETINY (musculi membri inferioris) pocházejí z hypaxiální svaloviny bederní a křížové oblasti inervovány nervy bederní pleteně (přední skupina svalů pletence a přední
Plexus lumbalis et sacralis
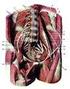 Plexus lumbalis et sacralis Plexus lumbalis L1-L4 senzoricky kůži v bederní oblasti a kůži na přední a mediální ploše stehna a bérce motoricky zadní a částečně boční skupinu břišních svalů, dále přední
Plexus lumbalis et sacralis Plexus lumbalis L1-L4 senzoricky kůži v bederní oblasti a kůži na přední a mediální ploše stehna a bérce motoricky zadní a částečně boční skupinu břišních svalů, dále přední
TOPOGRAFICKÁ ANATOMIE DOLNÍ KONČETINY
 TOPOGRAFICKÁ ANATOMIE DOLNÍ KONČETINY Václav Báča, David Kachlík Tereza Smržová, Martin Holek, Katarína Hubčíková, Radek Jakša Ústav anatomie 3. LF UK, Praha podpořeno grantem FRVŠ 1101/2008/F3 FORAMEN
TOPOGRAFICKÁ ANATOMIE DOLNÍ KONČETINY Václav Báča, David Kachlík Tereza Smržová, Martin Holek, Katarína Hubčíková, Radek Jakša Ústav anatomie 3. LF UK, Praha podpořeno grantem FRVŠ 1101/2008/F3 FORAMEN
M.psoas major. M.iliacus
 Svaly DK. Svaly kyčelní Dělíme na skupinu přední a zadní: Přední skupina: M.iliopsoas Zadní skupina: Mm.glutei (maximus, medius, minimus) M.piriformis Mm.gemelli M.obturatorius internus M.quadratus femoris
Svaly DK. Svaly kyčelní Dělíme na skupinu přední a zadní: Přední skupina: M.iliopsoas Zadní skupina: Mm.glutei (maximus, medius, minimus) M.piriformis Mm.gemelli M.obturatorius internus M.quadratus femoris
Krční páteř. Pohyby v kloubu. Anatomie. Martin Vanko rukověť ke zkoušce z anatomie v Norman s academy
 Krční páteř Pohyby v kloubu 1. Flexe mm. scaleni, m. sternocleidomastoideus, mm. praevertebrales 2. Extenze (dorzální flexe) m. trapezius (pars superior), m. splenius capitis et cervicis, m. erector spinae,
Krční páteř Pohyby v kloubu 1. Flexe mm. scaleni, m. sternocleidomastoideus, mm. praevertebrales 2. Extenze (dorzální flexe) m. trapezius (pars superior), m. splenius capitis et cervicis, m. erector spinae,
6 PŘÍLOHY. Č. 1 Souhlas etické komise. Č. 2 Vzor informovaného souhlasu. Č. 3 Seznam tabulek. Č. 4 Seznam zkratek. Č. 5 Obrázky
 6 PŘÍLOHY Č. 1 Souhlas etické komise Č. 2 Vzor informovaného souhlasu Č. 3 Seznam tabulek Č. 4 Seznam zkratek Č. 5 Obrázky Příloha č. 2 - Vzor informovaného souhlasu INFORMOVANÝ SOUHLAS Vážená paní, vážený
6 PŘÍLOHY Č. 1 Souhlas etické komise Č. 2 Vzor informovaného souhlasu Č. 3 Seznam tabulek Č. 4 Seznam zkratek Č. 5 Obrázky Příloha č. 2 - Vzor informovaného souhlasu INFORMOVANÝ SOUHLAS Vážená paní, vážený
Regionální anestezie dolní končetiny. Pavel Suk Anesteziologicko-resuscitační klinika FN u svaté Anny v Brně 2004
 Regionální anestezie dolní končetiny Pavel Suk Anesteziologicko-resuscitační klinika FN u svaté Anny v Brně 2004 Rozdělení bloky nervů z plexus lumbalis n. femoralis (blok 3v1 ) n. cutaneus femoris lateralis
Regionální anestezie dolní končetiny Pavel Suk Anesteziologicko-resuscitační klinika FN u svaté Anny v Brně 2004 Rozdělení bloky nervů z plexus lumbalis n. femoralis (blok 3v1 ) n. cutaneus femoris lateralis
Svaly dolní končetiny
 Svaly dolní končetiny SVALY DOLNÍ KONČETINY (musculi membri inferioris) Svaly dolní končetiny pocházejí z hypaxiální svaloviny bederní a křížové oblasti. Jsou proto inervovány nervy bederní (přední skupina
Svaly dolní končetiny SVALY DOLNÍ KONČETINY (musculi membri inferioris) Svaly dolní končetiny pocházejí z hypaxiální svaloviny bederní a křížové oblasti. Jsou proto inervovány nervy bederní (přední skupina
Seznam příloh. Vyjádření etické komise. Znění informovaného souhlasu pacienta. Výstupní vyšetření z tabulky
 Seznam příloh Příloha 1 Příloha 2 Příloha 3 Příloha 4 Příloha 5 Příloha 6 Příloha 7 Příloha 8 Příloha 9 Vyjádření etické komise Znění informovaného souhlasu pacienta Vstupní vyšetření z 14. 1. 2013 - tabulky
Seznam příloh Příloha 1 Příloha 2 Příloha 3 Příloha 4 Příloha 5 Příloha 6 Příloha 7 Příloha 8 Příloha 9 Vyjádření etické komise Znění informovaného souhlasu pacienta Vstupní vyšetření z 14. 1. 2013 - tabulky
Masarykova univerzita Lékařská fakulta LÉČEBNĚ-REHABILITAČNÍ PLÁN A POSTUP U ZLOMENIN PROXIMÁLNÍHO FEMURU
 Masarykova univerzita Lékařská fakulta LÉČEBNĚ-REHABILITAČNÍ PLÁN A POSTUP U ZLOMENIN PROXIMÁLNÍHO FEMURU Bakalářská práce v oboru fyzioterapie Vedoucí bakalářské práce: Mgr. Alena Sedláková Autor: Štěpán
Masarykova univerzita Lékařská fakulta LÉČEBNĚ-REHABILITAČNÍ PLÁN A POSTUP U ZLOMENIN PROXIMÁLNÍHO FEMURU Bakalářská práce v oboru fyzioterapie Vedoucí bakalářské práce: Mgr. Alena Sedláková Autor: Štěpán
6 Přílohy. 6.1 Žádost o vyjádření etické komise UK FTVS
 6 Přílohy 6.1 Žádost o vyjádření etické komise UK FTVS 6.2 Návrh informovaného souhlasu INFORMOVANÝ SOUHLAS V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou o lidských
6 Přílohy 6.1 Žádost o vyjádření etické komise UK FTVS 6.2 Návrh informovaného souhlasu INFORMOVANÝ SOUHLAS V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou o lidských
crista iliaca musculus gluteus medius ligamentum inguinale musculus sartorius patella vena saphena magna musculus semitendinosus musculus
 Dolní končetina Viz také tabule 470, 471 7 pohled zepředu anterior superior tensor fasciae latae ligamentum inguinale sartorius gluteus medius pohled zezadu gluteus maximus trochanter major femoris vastus
Dolní končetina Viz také tabule 470, 471 7 pohled zepředu anterior superior tensor fasciae latae ligamentum inguinale sartorius gluteus medius pohled zezadu gluteus maximus trochanter major femoris vastus
6 Přílohy Seznam příloh
 6 Přílohy Seznam příloh Příloha č. 1 Žádost o vyjádření etické komise UK FTVS Příloha č. 2 Návrh informovaného souhlasu pacienta Příloha č. 3 Seznam použitých zkratek Příloha č. 4 Seznam vložených obrázků
6 Přílohy Seznam příloh Příloha č. 1 Žádost o vyjádření etické komise UK FTVS Příloha č. 2 Návrh informovaného souhlasu pacienta Příloha č. 3 Seznam použitých zkratek Příloha č. 4 Seznam vložených obrázků
Přehled svalů a svalových skupin
 Přehled svalů a svalových skupin SVALY ZAD A TRUPU sval trapézový (kápovitý) m. trapezius funkce: extenze hlavy, napomáhá vzpažení horní vlákna zvednutí lopatky střední vlákna přitažení lopatky k páteři
Přehled svalů a svalových skupin SVALY ZAD A TRUPU sval trapézový (kápovitý) m. trapezius funkce: extenze hlavy, napomáhá vzpažení horní vlákna zvednutí lopatky střední vlákna přitažení lopatky k páteři
Příloha č. 1. Informovaný souhlas pacienta
 6. PŘÍLOHY Příloha č. 1 Informovaný souhlas pacienta V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou o lidských právech a biomedicíně č. 96/2001, Vás žádám o souhlas
6. PŘÍLOHY Příloha č. 1 Informovaný souhlas pacienta V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou o lidských právech a biomedicíně č. 96/2001, Vás žádám o souhlas
LÉČEBNÁ REHABILITACE U DĚTÍ S DĚTSKOU MOZKOVOU OBRNOU V POOPERAČNÍM OBDOBÍ
 LÉČEBNÁ REHABILITACE U DĚTÍ S DĚTSKOU MOZKOVOU OBRNOU V POOPERAČNÍM OBDOBÍ Klára Svobodová, Dis. PaedDr. Irena Zounková, Ph.D. Předmět: Fyzioterapie v klinických oborech, ZS, 2NMgr Téma: metodické postupy
LÉČEBNÁ REHABILITACE U DĚTÍ S DĚTSKOU MOZKOVOU OBRNOU V POOPERAČNÍM OBDOBÍ Klára Svobodová, Dis. PaedDr. Irena Zounková, Ph.D. Předmět: Fyzioterapie v klinických oborech, ZS, 2NMgr Téma: metodické postupy
Zlomeniny - fraktury. Jde o trvalé oddálení dvou částí přerušené kostní tkáně. Druhy zlomenin: traumatická zlomenina, která vzniká u zdravých kostí
 Zlomeniny, dysplazie, luxace, subluxace, pohmoždění svalů, zánět šlach, křivice, osteomalacie, osteoporóza, hypertrofická osteodystrofie, dna, podvýživa, otylost. Zlomeniny - fraktury Jde o trvalé oddálení
Zlomeniny, dysplazie, luxace, subluxace, pohmoždění svalů, zánět šlach, křivice, osteomalacie, osteoporóza, hypertrofická osteodystrofie, dna, podvýživa, otylost. Zlomeniny - fraktury Jde o trvalé oddálení
6 PŘÍLOHY SEZNAM PŘÍLOH
 6 PŘÍLOHY SEZNAM PŘÍLOH Příloha č. 1 - vyjádření etické komise UK FTVS Příloha č. 2 - vzor informovaného souhlasu pacienta Příloha č. 3 - seznam obrázků Příloha č. 4 - seznam tabulek Příloha č. 5 - seznam
6 PŘÍLOHY SEZNAM PŘÍLOH Příloha č. 1 - vyjádření etické komise UK FTVS Příloha č. 2 - vzor informovaného souhlasu pacienta Příloha č. 3 - seznam obrázků Příloha č. 4 - seznam tabulek Příloha č. 5 - seznam
Příloha č. 1 - Žádost o vyjádření etické komise FTVS UK
 6 PŘÍLOHY Příloha č. 1 - Žádost o vyjádření etické komise FTVS UK Příloha č. 2 - Návrh informovaného souhlasu Příloha č. 3 - Seznam použitých zkratek Příloha č. 4 - Seznam tabulek Příloha č. 5 - Seznam
6 PŘÍLOHY Příloha č. 1 - Žádost o vyjádření etické komise FTVS UK Příloha č. 2 - Návrh informovaného souhlasu Příloha č. 3 - Seznam použitých zkratek Příloha č. 4 - Seznam tabulek Příloha č. 5 - Seznam
Zlomeniny bérce. Autor: Chmela D. Výskyt
 Zlomeniny bérce. Autor: Chmela D. Výskyt Bérec se skládá ze dvou kostí, kosti holenní tibie a kosti lýtkové fibuly. Dlouhé kosti se rozdělují na diafýzu prostřední část a epifýzu proximální a distální
Zlomeniny bérce. Autor: Chmela D. Výskyt Bérec se skládá ze dvou kostí, kosti holenní tibie a kosti lýtkové fibuly. Dlouhé kosti se rozdělují na diafýzu prostřední část a epifýzu proximální a distální
TYPY KLOUBNÍCH SPOJENÍ
 BIOMECHANIKA KLOUBY TYPY KLOUBNÍCH SPOJENÍ SYNARTRÓZA VAZIVO (syndesmóza) sutury ligamenta KOST (synostóza) křížové obratle CHRUPAVKA (synchondróza) symfýza SYNOVIÁLNÍ (diartróza) 1-5 mm hyalinní chrupavka
BIOMECHANIKA KLOUBY TYPY KLOUBNÍCH SPOJENÍ SYNARTRÓZA VAZIVO (syndesmóza) sutury ligamenta KOST (synostóza) křížové obratle CHRUPAVKA (synchondróza) symfýza SYNOVIÁLNÍ (diartróza) 1-5 mm hyalinní chrupavka
Svalová dysbalance, její důsledky, svaly zkrácené a oslabené
 Svalová dysbalance, její důsledky, svaly zkrácené a oslabené Hlavním důsledkem svalové dysbalance je to, že namísto vyváženého zatěžování kloubů a vyváženého tvaru těla dochází k nerovnoměrnému zatěžování
Svalová dysbalance, její důsledky, svaly zkrácené a oslabené Hlavním důsledkem svalové dysbalance je to, že namísto vyváženého zatěžování kloubů a vyváženého tvaru těla dochází k nerovnoměrnému zatěžování
BIOMECHANIKA KOLENNÍ KLOUB
 BIOMECHANIKA KOLENNÍ KLOUB KOLENNÍ KLOUB (ARTICULATIO( GENU) Složený kloub, největší a nejsložitější v lidském těle. 3 kosti - femur, tibie, patela 3 oddíly - mediální, laterální, patelofemorální 4 ligamenta
BIOMECHANIKA KOLENNÍ KLOUB KOLENNÍ KLOUB (ARTICULATIO( GENU) Složený kloub, největší a nejsložitější v lidském těle. 3 kosti - femur, tibie, patela 3 oddíly - mediální, laterální, patelofemorální 4 ligamenta
Efektivita časné fyzioterapie po operaci totální náhrady kyčelního kloubu
 Jihočeská univerzita v Českých Budějovicích Zdravotně sociální fakulta Efektivita časné fyzioterapie po operaci totální náhrady kyčelního kloubu Bakalářská práce Vedoucí práce: Mgr. Marek Zeman Autor:
Jihočeská univerzita v Českých Budějovicích Zdravotně sociální fakulta Efektivita časné fyzioterapie po operaci totální náhrady kyčelního kloubu Bakalářská práce Vedoucí práce: Mgr. Marek Zeman Autor:
Variace Svalová soustava
 Variace 1 Svalová soustava 21.7.2014 16:15:35 Powered by EduBase BIOLOGIE ČLOVĚKA SVALOVÁ KOSTERNÍ SOUSTAVA Stavba a funkce svalů Sval ( musculus ) hybná, aktivní část pohybového aparátu, kosterní sval
Variace 1 Svalová soustava 21.7.2014 16:15:35 Powered by EduBase BIOLOGIE ČLOVĚKA SVALOVÁ KOSTERNÍ SOUSTAVA Stavba a funkce svalů Sval ( musculus ) hybná, aktivní část pohybového aparátu, kosterní sval
Anatomie I přednáška 3. Spojení kostí. Klouby.
 Anatomie I přednáška 3 Spojení kostí. Klouby. Obsah přednášek Úvod. Přehled studijní literatury. Tkáně. Epitely. Pojiva. Stavba kostí. Typy kostí. Růst a vývoj kostí. Spojení kostí. Klouby. Páteř, spojení
Anatomie I přednáška 3 Spojení kostí. Klouby. Obsah přednášek Úvod. Přehled studijní literatury. Tkáně. Epitely. Pojiva. Stavba kostí. Typy kostí. Růst a vývoj kostí. Spojení kostí. Klouby. Páteř, spojení
Kosti pánevního pletence a pánve. Roviny a směry pánevní. Kosti horní a dolní končetiny. Somatologie Mgr. Naděžda Procházková
 Kosti pánevního pletence a pánve. Roviny a směry pánevní. Kosti horní a dolní končetiny. Somatologie Mgr. Naděžda Procházková Pánev - PELVIS Je složena: 2 kosti pánevní OSSA COXAE Kost křížová OS SACRUM
Kosti pánevního pletence a pánve. Roviny a směry pánevní. Kosti horní a dolní končetiny. Somatologie Mgr. Naděžda Procházková Pánev - PELVIS Je složena: 2 kosti pánevní OSSA COXAE Kost křížová OS SACRUM
KŘÍŽOVÁ PLETEŇ (plexus sacralis)
 KŘÍŽOVÁ PLETEŇ (plexus sacralis) KŘÍŽOVÁ PLETEŇ (plexus sacralis) křížová pleteň je tvořena spojkami z předních větví L4 Co je to největší nervová pleteň v těle uložena po stranách křížové kosti, jde přes
KŘÍŽOVÁ PLETEŇ (plexus sacralis) KŘÍŽOVÁ PLETEŇ (plexus sacralis) křížová pleteň je tvořena spojkami z předních větví L4 Co je to největší nervová pleteň v těle uložena po stranách křížové kosti, jde přes
6 PŘÍLOHY. Seznam příloh
 6 PŘÍLOHY Seznam příloh Příloha I. Příloha II. Příloha III. Příloha IV. Příloha V. Příloha VI. Informovaný souhlas Vyjádření etické komise Seznam použitých zkratek Seznam ilustrací Seznam tabulek Ilustrace
6 PŘÍLOHY Seznam příloh Příloha I. Příloha II. Příloha III. Příloha IV. Příloha V. Příloha VI. Informovaný souhlas Vyjádření etické komise Seznam použitých zkratek Seznam ilustrací Seznam tabulek Ilustrace
6. Přílohy. Příloha č. 1 Etická komise. Příloha č. 2 Informovaný souhlas. Příloha č. 3 Seznam zkratek a použitých symbolů. Příloha č.
 6. Přílohy Příloha č. 1 Etická komise Příloha č. 2 Informovaný souhlas Příloha č. 3 Seznam zkratek a použitých symbolů Příloha č. 4 Seznam tabulek Příloha č. 5 Seznam obrázků Příloha č. 6 Fotodokumentace
6. Přílohy Příloha č. 1 Etická komise Příloha č. 2 Informovaný souhlas Příloha č. 3 Seznam zkratek a použitých symbolů Příloha č. 4 Seznam tabulek Příloha č. 5 Seznam obrázků Příloha č. 6 Fotodokumentace
KAZUISTIKA PACIENTA S ARTRÓZOU KYČELNÍHO KLOUBU A SYNDROMEM BOLESTIVÉHO RAMENE
 UNIVERZITA KARLOVA V PRAZE FAKULTA TĚLESNÉ VÝCHOVY A SPORTU Katedra fyzioterapie Bakalářská práce KAZUISTIKA PACIENTA S ARTRÓZOU KYČELNÍHO KLOUBU A SYNDROMEM BOLESTIVÉHO RAMENE vedoucí práce PhDr. Jitka
UNIVERZITA KARLOVA V PRAZE FAKULTA TĚLESNÉ VÝCHOVY A SPORTU Katedra fyzioterapie Bakalářská práce KAZUISTIKA PACIENTA S ARTRÓZOU KYČELNÍHO KLOUBU A SYNDROMEM BOLESTIVÉHO RAMENE vedoucí práce PhDr. Jitka
BIOMECHANIKA BIOMECHANIKA KOSTERNÍHO SUBSYSTÉMU
 BIOMECHANIKA BIOMECHANIKA KOSTERNÍHO SUBSYSTÉMU MECHANICKÉ VLASTNOSTI BIOLOGICKÝCH MATERIÁLŮ Viskoelasticita, nehomogenita, anizotropie, adaptabilita Základní parametry: hmotnost + elasticita (akumulace
BIOMECHANIKA BIOMECHANIKA KOSTERNÍHO SUBSYSTÉMU MECHANICKÉ VLASTNOSTI BIOLOGICKÝCH MATERIÁLŮ Viskoelasticita, nehomogenita, anizotropie, adaptabilita Základní parametry: hmotnost + elasticita (akumulace
Poranění a zlomeniny dolní končetiny. Markéta Vojtová VOŠZ a SZŠ Hradec Králové
 Poranění a zlomeniny dolní končetiny Markéta Vojtová VOŠZ a SZŠ Hradec Králové Luxace kyčelního kloubu Méně časté poranění Nejčastěji dorzální luxace mechanismem je síla v podélné ose femuru se současnou
Poranění a zlomeniny dolní končetiny Markéta Vojtová VOŠZ a SZŠ Hradec Králové Luxace kyčelního kloubu Méně časté poranění Nejčastěji dorzální luxace mechanismem je síla v podélné ose femuru se současnou
Příloha č. 1: Potvrzený formulář Etickou komisí UK FTVS
 Příloha č. 1: Potvrzený formulář Etickou komisí UK FTVS Příloha č. 2: Vzor informovaného souhlasu INFORMOVANÝ SOUHLAS V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou
Příloha č. 1: Potvrzený formulář Etickou komisí UK FTVS Příloha č. 2: Vzor informovaného souhlasu INFORMOVANÝ SOUHLAS V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou
6. Přílohy. Příloha č. 1: Vyjádření etické komise. Příloha č. 2: Vzor informovaného souhlasu pacienta
 6. Přílohy Příloha č. 1: Vyjádření etické komise Příloha č. 2: Vzor informovaného souhlasu pacienta Příloha č. 3: Fotodokumentace terapie cvičení na Redcordu cvik č. 1 Příloha č. 4: Fotodokumentace terapie
6. Přílohy Příloha č. 1: Vyjádření etické komise Příloha č. 2: Vzor informovaného souhlasu pacienta Příloha č. 3: Fotodokumentace terapie cvičení na Redcordu cvik č. 1 Příloha č. 4: Fotodokumentace terapie
Oslabení pohybové soustavy 1 / 6
 Oslabení pohybové soustavy 1 / 6 Obsah OSLABENÍ POHYBOVÉ SOUSTAVY... 2 SVALOVÉ DYSBALANCE... 2 Svalová dysbalance v rámci horního zkříženého syndromu... 3 Svalová dysbalance v rámci dolního zkříženého
Oslabení pohybové soustavy 1 / 6 Obsah OSLABENÍ POHYBOVÉ SOUSTAVY... 2 SVALOVÉ DYSBALANCE... 2 Svalová dysbalance v rámci horního zkříženého syndromu... 3 Svalová dysbalance v rámci dolního zkříženého
Příloha č. 6 Závislost teploty kůže na délce expozice. Příloha č. 8 Grafické znázornění a hodnocení rozsahu popálenin pacienta
 PŘÍLOHY Příloha č. 1 Souhlas etické komise UK FTVS Příloha č. 2 Vzor informovaného souhlasu Příloha č. 3 Seznam zkratek Příloha č. 4 Seznam tabulek Příloha č. 5 Stavba kůže s ilustrací hloubky popálení
PŘÍLOHY Příloha č. 1 Souhlas etické komise UK FTVS Příloha č. 2 Vzor informovaného souhlasu Příloha č. 3 Seznam zkratek Příloha č. 4 Seznam tabulek Příloha č. 5 Stavba kůže s ilustrací hloubky popálení
Anatomie. Pavel Hráský, hrasky@ftvs.cuni.cz
 Anatomie Pavel Hráský, hrasky@ftvs.cuni.cz Obsah přednášky: svaly zádové svaly hrudníku svaly břicha svaly krku svaly horní končetiny svaly dolní končetiny Musculidorsi svaly zádové Zádovésvaly jsou rozprostřeny
Anatomie Pavel Hráský, hrasky@ftvs.cuni.cz Obsah přednášky: svaly zádové svaly hrudníku svaly břicha svaly krku svaly horní končetiny svaly dolní končetiny Musculidorsi svaly zádové Zádovésvaly jsou rozprostřeny
Tejpování. Mgr. Jana Kuncová, DiS. Metodický seminář sekce OB 13.-15. 11. 2015
 Tejpování Metodický seminář sekce OB 13.-15. 11. 2015 Mgr. Jana Kuncová, DiS Funkce tejpu Ochranná omezení pohybu kvůli ochraně poraněné tkáně a tím i zmírnění bolestivosti, při sportu jako prevence poranění
Tejpování Metodický seminář sekce OB 13.-15. 11. 2015 Mgr. Jana Kuncová, DiS Funkce tejpu Ochranná omezení pohybu kvůli ochraně poraněné tkáně a tím i zmírnění bolestivosti, při sportu jako prevence poranění
Zlomeniny a poranění kloubů a svalů
 Zlomeniny a poranění kloubů a svalů NEODKLADNÁ ZDRAVOTNICKÁ POMOC 27.2.-9.3.2012 BRNO Úrazy pohybového ústrojí 1. místo v úmrtnosti do 40 let věku 40% úrazů nastává v dopravě 2004 - zranění u dopravních
Zlomeniny a poranění kloubů a svalů NEODKLADNÁ ZDRAVOTNICKÁ POMOC 27.2.-9.3.2012 BRNO Úrazy pohybového ústrojí 1. místo v úmrtnosti do 40 let věku 40% úrazů nastává v dopravě 2004 - zranění u dopravních
6. PŘÍLOHY 6.1 Seznam příloh
 6. PŘÍLOHY 6.1 Seznam příloh Příloha č.1 Příloha č.2 Příloha č.3 Příloha č.4 Příloha č.5 Příloha č.6 Žádost o vyjádření etické komise UK FTVS Informovaného souhlasu pacienta, vzor Seznam použitých zkratek
6. PŘÍLOHY 6.1 Seznam příloh Příloha č.1 Příloha č.2 Příloha č.3 Příloha č.4 Příloha č.5 Příloha č.6 Žádost o vyjádření etické komise UK FTVS Informovaného souhlasu pacienta, vzor Seznam použitých zkratek
Otázka: Opěrná soustava. Předmět: Biologie. Přidal(a): Kostra. Kosterní (opěrná) soustava:
 Otázka: Opěrná soustava Předmět: Biologie Přidal(a): Kostra Kosterní (opěrná) soustava: základem je kost, soubor kostí v těle = kostra 206 230 kostí (novorozenec 300) tvoří pouze 14% tělesné hmotnosti
Otázka: Opěrná soustava Předmět: Biologie Přidal(a): Kostra Kosterní (opěrná) soustava: základem je kost, soubor kostí v těle = kostra 206 230 kostí (novorozenec 300) tvoří pouze 14% tělesné hmotnosti
6 P ÍLOHY. P íloha. 1 - Vyjád ení etické komise. P íloha. 2 - Informovaný souhlas. P íloha. 3 - Seznam obrázk. P íloha. 4 - Seznam tabulek
 6 PÍLOHY Píloha. 1 - Vyjádení etické komise Píloha. 2 - Informovaný souhlas Píloha. 3 - Seznam obrázk Píloha. 4 - Seznam tabulek Píloha. 5 - Seznam zkratek PÍLOHA. 1 - VYJÁDENÍ ETICKÉ KOMISE PÍLOHA. 2
6 PÍLOHY Píloha. 1 - Vyjádení etické komise Píloha. 2 - Informovaný souhlas Píloha. 3 - Seznam obrázk Píloha. 4 - Seznam tabulek Píloha. 5 - Seznam zkratek PÍLOHA. 1 - VYJÁDENÍ ETICKÉ KOMISE PÍLOHA. 2
PŘÍLOHA I: Žádost o vyjádření etické komise (kopie) PŘÍLOHA II: Vzor informovaného souhlasu pacienta
 Přílohy PŘÍLOHA I: Žádost o vyjádření etické komise (kopie) PŘÍLOHA II: Vzor informovaného souhlasu pacienta PŘÍLOHA III: Použité symboly a zkratky PŘÍLOHA IV: Seznam tabulek PŘÍLOHA V: Anatomie kolenního
Přílohy PŘÍLOHA I: Žádost o vyjádření etické komise (kopie) PŘÍLOHA II: Vzor informovaného souhlasu pacienta PŘÍLOHA III: Použité symboly a zkratky PŘÍLOHA IV: Seznam tabulek PŘÍLOHA V: Anatomie kolenního
Biomechanická studie patologicky vyvinutého kyčelního spojení z hlediska následných chirurgických operací
 FSI VUT v Brně Ústav mechaniky těles, mechatroniky a biomechaniky Biomechanická studie patologicky vyvinutého kyčelního spojení z hlediska následných chirurgických operací Doktorand: Ing. Michal Vaverka
FSI VUT v Brně Ústav mechaniky těles, mechatroniky a biomechaniky Biomechanická studie patologicky vyvinutého kyčelního spojení z hlediska následných chirurgických operací Doktorand: Ing. Michal Vaverka
Univerzita Palackého v Olomouci Fakulta tělesné kultury
 Univerzita Palackého v Olomouci Fakulta tělesné kultury VROZENÁ DYSPLAZIE KYČELNÍHO KLOUBU A MOŽNOSTI LÉČBY V REHABILITACI Diplomová práce (bakalářská) Autor: Anna Beranová, fyzioterapie Vedoucí práce:
Univerzita Palackého v Olomouci Fakulta tělesné kultury VROZENÁ DYSPLAZIE KYČELNÍHO KLOUBU A MOŽNOSTI LÉČBY V REHABILITACI Diplomová práce (bakalářská) Autor: Anna Beranová, fyzioterapie Vedoucí práce:
SPOJENÍ KOSTÍ. 1. Kosti jsou plynule spojeny některým z pojiv: vazivem (articulatio fibrosa) chrupavkou (articulatio cartilaginea) kostí (synostosis)
 SPOJENÍ KOSTÍ 1. Kosti jsou plynule spojeny některým z pojiv: vazivem (articulatio fibrosa) chrupavkou (articulatio cartilaginea) kostí (synostosis) 2. Kosti se navzájem dotýkají styčnými plochami spojení
SPOJENÍ KOSTÍ 1. Kosti jsou plynule spojeny některým z pojiv: vazivem (articulatio fibrosa) chrupavkou (articulatio cartilaginea) kostí (synostosis) 2. Kosti se navzájem dotýkají styčnými plochami spojení
9. Seznam příloh. Příloha č.1 Vyjádření etické komise
 9. Seznam příloh Příloha č.1 Vyjádření etické komise Příloha č.2 Informovaný souhlas Informovaný souhlas a poučení probanda Souhlasím s provedením diagnostického vyšetření a měření v laboratoři BEZ (biomechaniky
9. Seznam příloh Příloha č.1 Vyjádření etické komise Příloha č.2 Informovaný souhlas Informovaný souhlas a poučení probanda Souhlasím s provedením diagnostického vyšetření a měření v laboratoři BEZ (biomechaniky
Hodnocení operační léčby kyčelního kloubu při diagnóze femoro-acetabulární impingement syndrom
 UNIVERZITA KARLOVA V PRAZE FAKULTA TĚLESNÉ VÝCHOVY A SPORTU Hodnocení operační léčby kyčelního kloubu při diagnóze femoro-acetabulární impingement syndrom Diplomová práce Vedoucí diplomové práce: Vypracoval:
UNIVERZITA KARLOVA V PRAZE FAKULTA TĚLESNÉ VÝCHOVY A SPORTU Hodnocení operační léčby kyčelního kloubu při diagnóze femoro-acetabulární impingement syndrom Diplomová práce Vedoucí diplomové práce: Vypracoval:
Anatomie I přednáška 7. Svaly zad.
 Anatomie I přednáška 7 Svaly zad. Svaly zad I. 4 vrstvy (od povrchu k hlouběji uloženým) 1. vrstva (povrchová) sval trapézový široký sval zádový 2. vrstva zdvihač lopatky svaly rhombické Svaly spinohumerální
Anatomie I přednáška 7 Svaly zad. Svaly zad I. 4 vrstvy (od povrchu k hlouběji uloženým) 1. vrstva (povrchová) sval trapézový široký sval zádový 2. vrstva zdvihač lopatky svaly rhombické Svaly spinohumerální
Svalová dysbalance, svaly zkrácené a oslabené
 Svalová dysbalance, svaly zkrácené a oslabené Důsledkem svalové dysbalance je to, že namísto vyváženého zatěžování kloubů a vyváženého tvaru těla dochází k nerovnoměrnému zatěžování kloubů a k vadnému
Svalová dysbalance, svaly zkrácené a oslabené Důsledkem svalové dysbalance je to, že namísto vyváženého zatěžování kloubů a vyváženého tvaru těla dochází k nerovnoměrnému zatěžování kloubů a k vadnému
Fyzioterapie po poranění měkkého kolene se zaměřěním na zkřížené vazy
 Univerzita Karlova v Praze 1. lékařská fakulta Bakalářská práce Fyzioterapie po poranění měkkého kolene se zaměřěním na zkřížené vazy Zuzana Krausová 2006/2007 Univerzita Karlova v Praze 1. lékařská fakulta
Univerzita Karlova v Praze 1. lékařská fakulta Bakalářská práce Fyzioterapie po poranění měkkého kolene se zaměřěním na zkřížené vazy Zuzana Krausová 2006/2007 Univerzita Karlova v Praze 1. lékařská fakulta
Publikováno z 2. lékařská fakulta Univerzity Karlovy (http://www.lf2.cuni.cz)
 Publikováno z 2. lékařská fakulta Univerzity Karlovy (http://www.lf2.cuni.cz) Kosti končetin Průběh zkoušení Student dostane od vyučujícího několik kostí z horní a z dolní končetiny. Student kosti správně
Publikováno z 2. lékařská fakulta Univerzity Karlovy (http://www.lf2.cuni.cz) Kosti končetin Průběh zkoušení Student dostane od vyučujícího několik kostí z horní a z dolní končetiny. Student kosti správně
REHABILITACE NA ORTOPEDICKÉM ODDĚLENÍ. Mgr. Michaela Veselá KTLR FNUSA
 REHABILITACE NA ORTOPEDICKÉM ODDĚLENÍ Mgr. Michaela Veselá KTLR FNUSA Definice rehabilitace Dle WHO: RHB zahrnuje všechny prostředky, směřující ke zmírnění tíže omezujících a znevýhodňujících stavů a umožňuje
REHABILITACE NA ORTOPEDICKÉM ODDĚLENÍ Mgr. Michaela Veselá KTLR FNUSA Definice rehabilitace Dle WHO: RHB zahrnuje všechny prostředky, směřující ke zmírnění tíže omezujících a znevýhodňujících stavů a umožňuje
6 PŘÍLOHY. Seznam příloh: Příloha č.1 vyjádření etické komise FTVS UK. Příloha č.2 - vzor informovaného souhlasu pacienta. Příloha č.
 6 PŘÍLOHY Seznam příloh: Příloha č.1 vyjádření etické komise FTVS UK Příloha č.2 - vzor informovaného souhlasu pacienta Příloha č.3 seznam zkratek Příloha č.4 seznam tabulek Příloha č.5 seznam obrázků
6 PŘÍLOHY Seznam příloh: Příloha č.1 vyjádření etické komise FTVS UK Příloha č.2 - vzor informovaného souhlasu pacienta Příloha č.3 seznam zkratek Příloha č.4 seznam tabulek Příloha č.5 seznam obrázků
PÁTEŘ. Komponenty nosná hydrodynamická kinetická. Columna vertebralis 24 pohybových segmentů, 40 % délky těla
 BIOMECHANIKA PÁTEŘ PÁTEŘ Komponenty nosná hydrodynamická kinetická Columna vertebralis 24 pohybových segmentů, 40 % délky těla PÁTEŘ STRUKTURA Funkce: stabilizace, flexibilita, podpora, absorpce nárazu,
BIOMECHANIKA PÁTEŘ PÁTEŘ Komponenty nosná hydrodynamická kinetická Columna vertebralis 24 pohybových segmentů, 40 % délky těla PÁTEŘ STRUKTURA Funkce: stabilizace, flexibilita, podpora, absorpce nárazu,
Obsah. Předmluva...13
 Obsah Předmluva...13 1 Pohyb jako základní projev života...17 1.1 Pohyb obecně...17 1.2 Pohybové chování...17 1.3 Vliv pohybu na životní pochody...18 1.4 Vztah pohybu k funkci CNS...19 1.5 Psychomotorické
Obsah Předmluva...13 1 Pohyb jako základní projev života...17 1.1 Pohyb obecně...17 1.2 Pohybové chování...17 1.3 Vliv pohybu na životní pochody...18 1.4 Vztah pohybu k funkci CNS...19 1.5 Psychomotorické
PŘÍLOHY. Seznam příloh
 PŘÍLOHY Seznam příloh Příloha I. Příloha II. Příloha III. Příloha IV. Příloha V. Informovaný souhlas Vyjádření etické komise Seznam použitých zkratek Seznam ilustrací Seznam tabulek PŘÍLOHA I. INFORMOVANÝ
PŘÍLOHY Seznam příloh Příloha I. Příloha II. Příloha III. Příloha IV. Příloha V. Informovaný souhlas Vyjádření etické komise Seznam použitých zkratek Seznam ilustrací Seznam tabulek PŘÍLOHA I. INFORMOVANÝ
Komplikace poranění pánevního kruhu
 Komplikace poranění pánevního kruhu Šrám J., Lukáš R., Taller S., Harcuba R. Traumatologicko - ortopedické centrum KN Liberec a.s. Mikulov 2015 Tento projekt je finančně podpořen z Programu na podporu
Komplikace poranění pánevního kruhu Šrám J., Lukáš R., Taller S., Harcuba R. Traumatologicko - ortopedické centrum KN Liberec a.s. Mikulov 2015 Tento projekt je finančně podpořen z Programu na podporu
Kazuistika pacienta po implantaci totální endoprotézy. kyčelního kloubu
 UNIVERZITA KARLOVA V PRAZE FAKULTA TĚLESNÉ VÝCHOVY A SPORTU Kazuistika pacienta po implantaci totální endoprotézy kyčelního kloubu Bakalářská práce Vedoucí bakalářské práce: Mgr. Ilona Kučerová Vypracovala:
UNIVERZITA KARLOVA V PRAZE FAKULTA TĚLESNÉ VÝCHOVY A SPORTU Kazuistika pacienta po implantaci totální endoprotézy kyčelního kloubu Bakalářská práce Vedoucí bakalářské práce: Mgr. Ilona Kučerová Vypracovala:
SZZK magisterská. - speciální a vývojová kineziologie - léčebná rehabilitace
 SZZK magisterská Studijní program: Studijní obor: Teoretická zkouška: Praktická zkouška: Specializace ve zdravotnictví Fyzioterapie - biomechanika člověka - speciální a vývojová kineziologie - léčebná
SZZK magisterská Studijní program: Studijní obor: Teoretická zkouška: Praktická zkouška: Specializace ve zdravotnictví Fyzioterapie - biomechanika člověka - speciální a vývojová kineziologie - léčebná
BIOMECHANIKA BIOMECHANIKA KLOUBŮ
 BIOMECHANIKA BIOMECHANIKA KLOUBŮ TYPY KLOUBNÍCH SPOJENÍ SYNARTRÓZA VAZIVO (syndesmóza) sutury ligamenta KOST (synostóza) křížové obratle CHRUPAVKA (synchondróza) symfýza SYNOVIÁLNÍ (diartróza) 1-5 mm hyalinní
BIOMECHANIKA BIOMECHANIKA KLOUBŮ TYPY KLOUBNÍCH SPOJENÍ SYNARTRÓZA VAZIVO (syndesmóza) sutury ligamenta KOST (synostóza) křížové obratle CHRUPAVKA (synchondróza) symfýza SYNOVIÁLNÍ (diartróza) 1-5 mm hyalinní
Přednáška Klinická kineziologie II Kinetika kloubů ruky
 Přednáška Klinická kineziologie II 25. 3. 2013 Kinetika kloubů ruky - pohyblivost ruky patří z největší části do oblasti jemné motoriky = větší roli zde hraje pohybová koordinace, než svalová síla - pro
Přednáška Klinická kineziologie II 25. 3. 2013 Kinetika kloubů ruky - pohyblivost ruky patří z největší části do oblasti jemné motoriky = větší roli zde hraje pohybová koordinace, než svalová síla - pro
Epidemiologická studie zlomenin proximálního femuru v roce 2007 Epidemilogy study of the proximal femur fracture in 2007
 UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ortopedicko-traumatologická klinika Jan Rajtmajer Epidemiologická studie zlomenin proximálního femuru v roce 2007 Epidemilogy study of the proximal femur
UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ortopedicko-traumatologická klinika Jan Rajtmajer Epidemiologická studie zlomenin proximálního femuru v roce 2007 Epidemilogy study of the proximal femur
Svaly horní končetiny
 Svaly horní končetiny Musculi humeri Musculus subscapularis ZAČÁTEK: facies costalis scapulae (fossa subscapularis) ÚPON: tuberculum minus humeri INERVACE: n. subscapularis FUNKCE: humerální pronace, addukce
Svaly horní končetiny Musculi humeri Musculus subscapularis ZAČÁTEK: facies costalis scapulae (fossa subscapularis) ÚPON: tuberculum minus humeri INERVACE: n. subscapularis FUNKCE: humerální pronace, addukce
INFORMOVANÝ SOUHLAS. Příloha č. 2 Vzor informovaného souhlasu
 Příloha č.1 Příloha č. 2 Vzor informovaného souhlasu INFORMOVANÝ SOUHLAS V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou o lidských právech a biomedicíně č. 96/2001,
Příloha č.1 Příloha č. 2 Vzor informovaného souhlasu INFORMOVANÝ SOUHLAS V souladu se Zákonem o péči o zdraví lidu ( 23 odst. 2 zákona č.20/1966 Sb.) a Úmluvou o lidských právech a biomedicíně č. 96/2001,
Kostra končetin EU peníze středním školám Didaktický učební materiál
 Kostra končetin EU peníze středním školám Didaktický učební materiál Anotace Označení DUMU: VY_32_INOVACE_BI1.3 Předmět: Biologie Tematická oblast: Biologie člověka Autor: RNDr. Marta Najbertová Datum
Kostra končetin EU peníze středním školám Didaktický učební materiál Anotace Označení DUMU: VY_32_INOVACE_BI1.3 Předmět: Biologie Tematická oblast: Biologie člověka Autor: RNDr. Marta Najbertová Datum
ILUSTRAČNÍ PŘÍKLADY OCENĚNÍ PRO POJISTNÉ PLNĚNÍ
 ILUSTRAČNÍ PŘÍKLADY OCENĚNÍ PRO POJISTNÉ PLNĚNÍ PRACOVNÍ NESCHOPNOST NÁSLEDKEM ÚRAZU HLAVA Pohmoždění hlavy bez otřesu mozku Pohmoždění hlavy bez otřesu mozku s hospitalizací Zlomenina kostí nosních bez
ILUSTRAČNÍ PŘÍKLADY OCENĚNÍ PRO POJISTNÉ PLNĚNÍ PRACOVNÍ NESCHOPNOST NÁSLEDKEM ÚRAZU HLAVA Pohmoždění hlavy bez otřesu mozku Pohmoždění hlavy bez otřesu mozku s hospitalizací Zlomenina kostí nosních bez
Klinika tělovýchovného lékařství a rehabilitace. Chyby při polohování. Markéta Stošková DiS.
 Klinika tělovýchovného lékařství a rehabilitace Chyby při polohování Markéta Stošková DiS. Zásady, které se často porušují Polohovat po 2 hodinách, podle potřeb pacienta i častěji, mikropolohování, v noci
Klinika tělovýchovného lékařství a rehabilitace Chyby při polohování Markéta Stošková DiS. Zásady, které se často porušují Polohovat po 2 hodinách, podle potřeb pacienta i častěji, mikropolohování, v noci
Anatomie kostry. Kostra psa. 1. lebka 2. obličej 3. dolní čelist 4. jazylka. 5. hrtanové a průdušnicové chrupavky.
 Anatomie kostry Kostra psa 1. lebka 2. obličej 3. dolní čelist 4. jazylka 5. hrtanové a průdušnicové chrupavky 1 / 6 6. krční obratle 7. hrudní obratle 8. bederní obratle 9. křížové obratle 10. ocasní
Anatomie kostry Kostra psa 1. lebka 2. obličej 3. dolní čelist 4. jazylka 5. hrtanové a průdušnicové chrupavky 1 / 6 6. krční obratle 7. hrudní obratle 8. bederní obratle 9. křížové obratle 10. ocasní
Hynek Lachmann, Bořek Tuček, Neurologická klinika FN Motol NERVY DK
 Hynek Lachmann, Bořek Tuček, Neurologická klinika FN Motol NERVY DK Plexus lumbosacralis Plexus lumbosacralis Plexus lumbalis N. iliohypogastricus L1 (event. L2) Často v průběhu kříží dolní pól ledviny
Hynek Lachmann, Bořek Tuček, Neurologická klinika FN Motol NERVY DK Plexus lumbosacralis Plexus lumbosacralis Plexus lumbalis N. iliohypogastricus L1 (event. L2) Často v průběhu kříží dolní pól ledviny
s přihlédnutím к fyzioterapeutické léčbě
 Univerzita Karlova v Praze 1. lékařská fakulta Bakalářská práce Název: Problematika artrózy kyčelního kloubu s přihlédnutím к fyzioterapeutické léčbě Autorka: Veronika Bryscejnová Vedoucí práce: as. MUDr.
Univerzita Karlova v Praze 1. lékařská fakulta Bakalářská práce Název: Problematika artrózy kyčelního kloubu s přihlédnutím к fyzioterapeutické léčbě Autorka: Veronika Bryscejnová Vedoucí práce: as. MUDr.
Lidská páteř (aneb trocha anatomie)
 Zdravá záda a správné dýchání doma i ve škole Dagmar Dupalová, Kateřina Neumannová, Martina Šlachtová -------------------------------------------------------------------------------------------------------------------
Zdravá záda a správné dýchání doma i ve škole Dagmar Dupalová, Kateřina Neumannová, Martina Šlachtová -------------------------------------------------------------------------------------------------------------------
Svaly hlavy m. temporalis m. masseter Svaly krku m. scaleni m. sternocleidomastoideus Svaly hrudníku m. intercostales ext m.
 Svaly hlavy Dvě funkční skupiny: 1. žvýkací svaly - začínají na kostech lebky, překlenují kloub čelisti a upínají se na dolní čelist, kterou pohybují - spánkový sval m. temporalis - žvýkací sval m. masseter
Svaly hlavy Dvě funkční skupiny: 1. žvýkací svaly - začínají na kostech lebky, překlenují kloub čelisti a upínají se na dolní čelist, kterou pohybují - spánkový sval m. temporalis - žvýkací sval m. masseter
OSSA MEMBRI INFERIORIS - KOSTRA DK
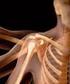 OSSA MEMBRI INFERIORIS - KOSTRA DK Cingulum membri inf. - Pletenec dolní končetiny Pánevní kost (os coxae) párová, dorsálně přiložena ke křížové kosti, ventrálně spojena symfýzou pletenec dolní končetiny
OSSA MEMBRI INFERIORIS - KOSTRA DK Cingulum membri inf. - Pletenec dolní končetiny Pánevní kost (os coxae) párová, dorsálně přiložena ke křížové kosti, ventrálně spojena symfýzou pletenec dolní končetiny
BŘICHO. Svinutí páteře neboli crunch. Cvik na přímý sval břišní. Skvělý cvik ke spálení tuků a získání plochého a svalnatého břicha.
 Svinutí páteře neboli crunch Cvik na přímý sval břišní. Skvělý cvik ke spálení tuků a získání plochého a svalnatého břicha. 4 série po 0 cvicích Nekřižte prsty za hlavou, abyste nestlačovala krční svaly.
Svinutí páteře neboli crunch Cvik na přímý sval břišní. Skvělý cvik ke spálení tuků a získání plochého a svalnatého břicha. 4 série po 0 cvicích Nekřižte prsty za hlavou, abyste nestlačovala krční svaly.
UNIVERZITA KARLOVA V PRAZE 1. LÉKAŘSKÁ FAKULTA DLOUHODOBÁ REHABILITACE U SENIORŮ PO FRAKTURÁCH KRČKU FEMURU
 UNIVERZITA KARLOVA V PRAZE 1. LÉKAŘSKÁ FAKULTA Bakalářský studijní program: SPECIALIZACE VE ZDRAVOTICTVÍ Studijní obor: FYZIOTERAPIE DLOUHODOBÁ REHABILITACE U SENIORŮ PO FRAKTURÁCH KRČKU FEMURU Bakalářská
UNIVERZITA KARLOVA V PRAZE 1. LÉKAŘSKÁ FAKULTA Bakalářský studijní program: SPECIALIZACE VE ZDRAVOTICTVÍ Studijní obor: FYZIOTERAPIE DLOUHODOBÁ REHABILITACE U SENIORŮ PO FRAKTURÁCH KRČKU FEMURU Bakalářská
Stavba a funkce svalových skupin trupu a končetin. Somatologie Mgr. Naděžda Procházková
 Stavba a funkce svalových skupin trupu a končetin. Somatologie Mgr. Naděžda Procházková Svaly hrudníku MM.THORACIS 1./ Svaly pletence HK Deltový sval M. DELTOIDEUS - upažení, předpažení, rozpažení - udržuje
Stavba a funkce svalových skupin trupu a končetin. Somatologie Mgr. Naděžda Procházková Svaly hrudníku MM.THORACIS 1./ Svaly pletence HK Deltový sval M. DELTOIDEUS - upažení, předpažení, rozpažení - udržuje
Fyzioterapie u pacientů se zlomeninou kosti stehenní v krčku
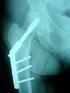 Jihočeská univerzita v Českých Budějovicích Zdravotně sociální fakulta Fyzioterapie u pacientů se zlomeninou kosti stehenní v krčku bakalářská práce Autor práce: Studijní program: Studijní obor: Pavlína
Jihočeská univerzita v Českých Budějovicích Zdravotně sociální fakulta Fyzioterapie u pacientů se zlomeninou kosti stehenní v krčku bakalářská práce Autor práce: Studijní program: Studijní obor: Pavlína
Poranění a zlomeniny kostí. Markéta Vojtová VOŠZ a SZŠ Hradec Králové
 Poranění a zlomeniny kostí Markéta Vojtová VOŠZ a SZŠ Hradec Králové Zlomeniny = narušení kontinuity kostní tkáně úrazem nebo onemocněním Mechanické x patofyziologické síly Spontánní x úrazové Kostní tkáň
Poranění a zlomeniny kostí Markéta Vojtová VOŠZ a SZŠ Hradec Králové Zlomeniny = narušení kontinuity kostní tkáně úrazem nebo onemocněním Mechanické x patofyziologické síly Spontánní x úrazové Kostní tkáň
Kinetická analýza. jak staticky tak dynamicky a určit situaci, která způsobuje krajní momenty a síly.
 Kinetická analýza umožňuje určit velikost sil a momentů působících na kloub, které jsou vyvozeny vahou těla působením svalů kladením odporu měkkých tkání vně aplikovaným zatížením jak staticky tak dynamicky
Kinetická analýza umožňuje určit velikost sil a momentů působících na kloub, které jsou vyvozeny vahou těla působením svalů kladením odporu měkkých tkání vně aplikovaným zatížením jak staticky tak dynamicky
KINEZIOLOGIE seminář. Martina Bernaciková
 KINEZIOLOGIE seminář Martina Bernaciková KH po domluvě mailem: bernacikova@fsps.muni.cz Podmínky ukončení možné 3 absence aktivní práce v hodině seminární práce závěrečný písemný test (ZK) OBSAH SEMINÁŘŮ
KINEZIOLOGIE seminář Martina Bernaciková KH po domluvě mailem: bernacikova@fsps.muni.cz Podmínky ukončení možné 3 absence aktivní práce v hodině seminární práce závěrečný písemný test (ZK) OBSAH SEMINÁŘŮ
I. Schematické znázornění plexus brachialis. Motorické nervy plexus brachialis. Motorické nervy lumbosakrálního plexu
 4 PŘÍLOHY I. Schematické znázornění plexus brachialis II. III. IV. Motorické nervy plexus brachialis Motorické nervy lumbosakrálního plexu Vyšetření reflexů V. Diagnosticky důležité testy svalové síly
4 PŘÍLOHY I. Schematické znázornění plexus brachialis II. III. IV. Motorické nervy plexus brachialis Motorické nervy lumbosakrálního plexu Vyšetření reflexů V. Diagnosticky důležité testy svalové síly
Zpracoval: Mgr. Jakub Krček SOŠ PO a VOŠ PO Frýdek Místek
 Zpracoval: Mgr. Jakub Krček SOŠ PO a VOŠ PO Frýdek Místek Zlomenina vzniká v důsledku přímého působení hrubé síly (tlaku, tahu nebo krutu) nebo přenosu síly z kloubů na kost u luxačních zlomenin. Příčinami
Zpracoval: Mgr. Jakub Krček SOŠ PO a VOŠ PO Frýdek Místek Zlomenina vzniká v důsledku přímého působení hrubé síly (tlaku, tahu nebo krutu) nebo přenosu síly z kloubů na kost u luxačních zlomenin. Příčinami
1.6 REHABILITAČNÍ PROGRAM PO UKONČENÍ HOSPITALIZACE LÉČEBNÁ TĚLESNÁ VÝCHOVA TERAPEUTICKÉ METODY/POSTUPY VHODNÉ PO IMPLANTACI
 Obsah ÚVOD... 7 1 TEORETICKÁ ČÁST... 8 1.1 ANATOMIE KYČELNÍHO KLOUBU... 9 1.1.1 Kyčelní kloub... 9 1.1.1.1 Kloubní jamka... 9 1.1.1.2 Kost stehenní... 10 1.1.1.3 Vazivový aparát... 10 1.1.1.4 Svaly kyčelního
Obsah ÚVOD... 7 1 TEORETICKÁ ČÁST... 8 1.1 ANATOMIE KYČELNÍHO KLOUBU... 9 1.1.1 Kyčelní kloub... 9 1.1.1.1 Kloubní jamka... 9 1.1.1.2 Kost stehenní... 10 1.1.1.3 Vazivový aparát... 10 1.1.1.4 Svaly kyčelního
Publikováno z 2. lékařská fakulta Univerzity Karlovy (https://www.lf2.cuni.cz)
 Publikováno z 2. lékařská fakulta Univerzity Karlovy (https://www.lf2.cuni.cz) Kosti končetin Průběh zkoušení Student dostane od zkoušejícího jednu z kostí horní nebo dolní končetiny. Student kost správně
Publikováno z 2. lékařská fakulta Univerzity Karlovy (https://www.lf2.cuni.cz) Kosti končetin Průběh zkoušení Student dostane od zkoušejícího jednu z kostí horní nebo dolní končetiny. Student kost správně
Pohybová soustava se zaměřením na dolní končetiny ve vztahu k cévnímu systému
 Masarykova univerzita v Brně Fakulta sportovních studií Katedra sportovní medicíny a zdravotní tělesné výchovy Pohybová soustava se zaměřením na dolní končetiny ve vztahu k cévnímu systému Bakalářská práce
Masarykova univerzita v Brně Fakulta sportovních studií Katedra sportovní medicíny a zdravotní tělesné výchovy Pohybová soustava se zaměřením na dolní končetiny ve vztahu k cévnímu systému Bakalářská práce
Úrazy opěrné soustavy
 Úrazy opěrné soustavy EU peníze středním školám Didaktický učební materiál Anotace Označení DUMU: VY_32_INOVACE_BI1.6 Předmět: Biologie Tematická oblast: Biologie člověka Autor: RNDr. Marta Najbertová
Úrazy opěrné soustavy EU peníze středním školám Didaktický učební materiál Anotace Označení DUMU: VY_32_INOVACE_BI1.6 Předmět: Biologie Tematická oblast: Biologie člověka Autor: RNDr. Marta Najbertová
DIAGNOSTIKA A LÉČBA NEJČASTĚJŠÍCH OSTEOPOROTICKÝCH ZLOMENIN
 UCEBNÍ ˇ TEXTY UNIVERZITY KARLOVY DIAGNOSTIKA A LÉČBA NEJČASTĚJŠÍCH OSTEOPOROTICKÝCH ZLOMENIN Václav Báca, ˇ Valér Džupa, Martin Krbec a kolektiv KAROLINUM Diagnostika a léčba nečastějších osteoporotických
UCEBNÍ ˇ TEXTY UNIVERZITY KARLOVY DIAGNOSTIKA A LÉČBA NEJČASTĚJŠÍCH OSTEOPOROTICKÝCH ZLOMENIN Václav Báca, ˇ Valér Džupa, Martin Krbec a kolektiv KAROLINUM Diagnostika a léčba nečastějších osteoporotických
Měření rozměrů těla. Díl 4.
 Měření rozměrů těla Díl 4. Při měření výškových rozměrů vycházíme ze základního antropometrického postavení: kdy je hlava v orientační rovině, (určená horními okraji zvukovodů a dolním okrajem očnice rovina
Měření rozměrů těla Díl 4. Při měření výškových rozměrů vycházíme ze základního antropometrického postavení: kdy je hlava v orientační rovině, (určená horními okraji zvukovodů a dolním okrajem očnice rovina
BIOMECHANIKA BIOMECHANIKA RAMENNÍHO PLETENCE
 BIOMECHANIKA BIOMECHANIKA RAMENNÍHO PLETENCE USPOŘÁDÁNÍ RAMENNÍHO PLETENCE Kosti: lopatka, kost klíční, kost pažní, kost hrudní Klouby: akromioklavikulární (AC), sternoklavikulární (SC), glenohumerální-ramenní
BIOMECHANIKA BIOMECHANIKA RAMENNÍHO PLETENCE USPOŘÁDÁNÍ RAMENNÍHO PLETENCE Kosti: lopatka, kost klíční, kost pažní, kost hrudní Klouby: akromioklavikulární (AC), sternoklavikulární (SC), glenohumerální-ramenní
Svaly ramenní = mm.humeri
 Svaly HK. Svaly ramenní = mm.humeri M.supraspinatus M.infraspinatus M.teres minor M.teres major M.subscapularis M.deltoideus Úponové části většiny svalů, které odstupují přímo od lopatky jsou klinicky
Svaly HK. Svaly ramenní = mm.humeri M.supraspinatus M.infraspinatus M.teres minor M.teres major M.subscapularis M.deltoideus Úponové části většiny svalů, které odstupují přímo od lopatky jsou klinicky
ossis ilii, s horním hřebenem crista iliaca. Tento hřeben přechází ve významné orientační body na pánvi přední horní trn kyčelní kosti a zadní horní t
 Dolní končetiny Dolní končetina membrum inferius je orgánem opory a lokomoce vzpřímeného těla po dvou končetinách. Když srovnáme dolní končetinu s horní končetinou, má dolní končetina stejné základní články,
Dolní končetiny Dolní končetina membrum inferius je orgánem opory a lokomoce vzpřímeného těla po dvou končetinách. Když srovnáme dolní končetinu s horní končetinou, má dolní končetina stejné základní články,
RTG snímky. Prosté snímky
 RTG snímky Prosté snímky Prosté snímky K získání obrazu využíváme schopnost tkání pohlcovat RTG záření Čím je tkáň hutnější tím více záření pohltí a na RTG snímku se vytvoří sytější stín ( snímek je negativ,
RTG snímky Prosté snímky Prosté snímky K získání obrazu využíváme schopnost tkání pohlcovat RTG záření Čím je tkáň hutnější tím více záření pohltí a na RTG snímku se vytvoří sytější stín ( snímek je negativ,
Ortopedie. Neuroortopedie. Jiří Jochymek, KDCHOT FN a LF MU Brno
 Ortopedie Neuroortopedie Jiří Jochymek, KDCHOT FN a LF MU Brno Neuroortopedie.. zabývá se chirurgickým řešením neurogenně podmíněných postižení pohybového aparátu Dětská mozková obrna ( DMO ) Poporodní
Ortopedie Neuroortopedie Jiří Jochymek, KDCHOT FN a LF MU Brno Neuroortopedie.. zabývá se chirurgickým řešením neurogenně podmíněných postižení pohybového aparátu Dětská mozková obrna ( DMO ) Poporodní
Polohování prevence a terapie dekubitů. Markéta Vojtová VOŠZ a SZŠ Hradec Králové
 Polohování prevence a terapie dekubitů Markéta Vojtová VOŠZ a SZŠ Hradec Králové Polohování Správné uložení těla nemocného díky změnám poloh Systematická, přesnými pravidly se řídící změna polohy pacienta
Polohování prevence a terapie dekubitů Markéta Vojtová VOŠZ a SZŠ Hradec Králové Polohování Správné uložení těla nemocného díky změnám poloh Systematická, přesnými pravidly se řídící změna polohy pacienta
