Diagnostika premaligních lézí dolního genitálního traktu u žen
|
|
|
- Miroslava Marková
- před 6 lety
- Počet zobrazení:
Transkript
1 MASARYKOVA UNIVERZITA Lékařská fakulta Gynekologicko-porodnická klinika LF MU a FN Brno Diagnostika premaligních lézí dolního genitálního traktu u žen Disertační práce v oboru gynekologie a porodnictví Školitelé: prim. MUDr. Josef Chovanec, Ph.D. prim. MUDr. Robert Hudeček, Ph.D. Autor: MUDr. Leopold Rotter Brno,
2 Disertační práce byla vypracována na Lékařské fakultě Masarykovy univerzity v Brně v rámci kombinované formy doktorského studia v oboru Gynekologie - porodnictví. Prohlašuji, že jsem tuto práci pod vedením svého školitele vypracoval samostatně a nepoužil jsem jinou, než citovanou literaturu. Se zapůjčováním disertační práce souhlasím. Uchazeč: MUDr. Leopold Rotter Gynekologicko-porodnická klinika LF MU a FN Brno Lékařská fakulta Masarykovy univerzity, Brno Reprofit International s.r.o. Školitelé: prim. MUDr. Josef Chovanec, Ph.D. Oddělení onkogynekologie, Masarykův onkologický ústav, Brno prim. MUDr. Robert Hudeček, Ph.D. Gynekologicko-porodnická klinika LF MU a FN Brno 2
3 Abstrakt Úvod. Cílem práce bylo ověřit nové možnosti v detekci prekanceróz dolního genitálního traktu, především děložního hrdla. Účelné využití těchto metod by mělo vést k včasnému záchytu prekanceróz, a také k redukci invazivních výkonů, které k diagnostice používáme. Metody. Vyšetřování bylo rozděleno do 3 dílčích studií. V první studii A byl testován nový spektroskopický systém Dynamic Spectral Imaging System (DySIS). Studie B stanovovala metylace v promotoru a genu E6 u Human Papilloma Virus 16 (HPV16) pozitivních klinických vzorků. Studie C prokazovala protein p16 a High Risk (HR) HPV metodou Hybride Capture 2 (hc2) a Polymerase chain reaction (PCR) v tekutých cytologiích (LBC) u endocervikálně lokalizovaných lézí peri, meno- a postmenopauzálních pacientek ověřených standardně histologicky. Výsledky. Ve studii A bylo vyšetřeno 28 pacientek na systému DySIS, které měly v onkologické cytologii (OC) nález ASC-H nebo HSIL. Bioptickým ověřením u 28 pacientek s cytologií ASC-H, HSIL bylo detegováno 19 High Grade (HG) lézí (CIN II, CIN III). Při vyloučení 4 pacientek s nehodnotitelným kolposkopickým nálezem byla predikce systému DySIS na HG lézi 13 a u expertní kolposkopie 14 pacientek. Ve studii B byl u HPV16 pozitivních vzorků zjišťován metylační status promotoru E6. Bylo vyšetřeno celkem 141 HPV16 pozitivních vzorků. Metylace v genu a promotoru E6 HPV16 byla přítomna v 81 % u žen s negativní OC i kolposkopií. Skupina CIN I vykazovala střední frekvenci metylace 62,5 %. Míra metylace nejvíce klesla u skupiny CIN II/III na 31,5 % a karcinomů na 43,4 %. Pokles výskytu metylace v genomu HPV16 odpovídal progresi onemocnění. Do studie C bylo zařazeno 63 pacientek s opakovaným výsledkem AGC-NOS, po protizánětlivé léčbě a s nehodnotitelnou kolposkopií. U všech byla odebrána LBC cytologie před zákrokem. Následně byl vyšetřen protein p16 a HR HPV pomocí hc2 a HPV 16 a 18 pomocí PCR a provedena diagnostická konizace. Pozitivita proteinu p16 byla v LBC u 18 pacientek. 7 pacientek s konečnou histologickou diagnózou HG Skvamózní intraepiteliální léze (SIL), 1 pacientka s Adenokarcinomem in situ (AIS) a 2 pacientky s LG SIL. U 8 pacientek s negativním histologickým výsledkem na dysplázii byl rovněž imunocytochemicky detegován protein p16. Jednalo se o pozitivitu v buňkách endometria anebo v tubární 3
4 metaplázii. 13 pacientek bylo HR HPV pozitivních v hc2. PCR byla zjištěna pozitivita HPV 16, 18 u 17 pacientek. Závěry. Podmínkou pro využití DySIS je přehledná atypická transformační zóna. DySIS systém zvyšuje pravděpodobnost detekce atypické léze děložního hrdla při přehledné ATZ při základním kolposkopickém vyšetření. Využití systému DySIS pro základní kolposkopické vyšetření a navedení k cíleným biopsiím je velkým přínosem a pomocí pro ambulantní gynekology. Pro expertní vyšetření DySIS není přínosem. Stanovením úrovně metylace genu E6 u HPV16 pozitivních žen, je možné predikovat reálné riziko rozvoje těžkých prekanceróz a karcinomů děložního hrdla. Imunocytochemickým průkazem proteinu p16 v LBC lze upřesnit výsledky typizace HR HPV. Pozitivita HR HPV a proteinu p16 znamená vysokou suspekci z HG léze děložního hrdla, negativita HR HPV a imunocytochemická pozitivita proteinu p16 velmi pravděpodně znamená, že stěr byl odebrán z endometria. Klíčová slova DySIS - p16 - LBC - metylace - E6 - HPV - prekancerózy - SIL 4
5 Abstract Background. The aim of the study was to test new possibilities in the detection of lower genital tract s dysplasia, especially of the cervix uteri. Effective use of these methods should lead to the early detection of dysplasia, and a reduction of invasive procedures that we use to diagnose. Methods. The investigation was divided into three sub-studies. The first, study A, tested a new spectroscopic system Dynamic Spectral Imaging System (DySIS). Study B determined methylation of the promoter and the E6 gene in clinical samples with Human Papilloma Virus 16 (HPV16) positivity. The study C detected protein p16 by immunocytochemistry and High Risk (HR) HPV by Hybrid Capture 2 (HC2) and polymerase chain reaction (PCR) in liquid based cytology (LBC). The LBC were collected from peri, meno-and postmenopausal patients with endocervical localized lesions. All cases LBC were verified by standard histologically samples. Results. In the study A 28 patients with PAP tests (OC) results ASC-H or HSIL were examined at the DySIS. All cases were verified in standard biopsy. High Grade ( HG) lesions (CIN II, CIN III) were detected in 19 cases. Excluding the 4 patients with unsatisfactory colposcopy was the prediction for HG lesions by DySIS 13 patients and 14 patients by expert colposcopy. In study B was in HPV16 positive samples detected E6 promoter methylation status. We examined 141 HPV16 positive samples. Methylation in gene promoter and HPV16 E6 was present in 81 % of women with negative OC and colposcopy. Group CIN I showed moderate methylation frequency of 62.5 %. The methylation level decreased in the group of CIN II / III to 31.5 % and to 43.4% in cervical carcinoma. These results in the methylation incidence in HPV 16 genom corresponded with disease progression. The study C included 63 patients with recurrent AGC- NOS result in OC, after antiinflammatory treatment and unsatisfactory colposcopy. In all cases were collected LBC before surgery. Protein p16 was detected by immunocytochemistry, HR HPV by HC2 and HPV 16, 18 by using PCR. Then diagnostic conization was performed. The immunocytochemistry positivity of p16 was in 18 patients. 7 patients with histological diagnosis of HG Squamous intraepithelial lesion (SIL), 1 patient with adenocarcinoma in situ (AIS) and 2 patients with low grade (LG) SIL. In 8 cases with negative results for histological dysplasia was also detected protein p16 by immunocytochemistry. It was positive in the cells of the endometrium or in the tubal 5
6 metaplasia. 13 patients were positive for HR HPV by HC2. PCR positivity HPV 16, 18 was detected in 17 patients. Conclusions. Conditions for the use DySIS is clear atypical transformation zone. DySIS system increases the likelihood of cervical atypical lesions detection in transparent atypical transformation zone (ATZ) in colposcopy. Using of DySIS for colposcopy and guidance to targeted biopsies is benefit for ambulatory gynecologists. For expert examination DySIS not suitable. The determination of the level methylation E6 in HPV16 positive women is possibility to predict the real risk of HG SIL and cervical carcinoma. The detection of p16 protein in the LBC by immunocytochemistry can refine the HR HPV typing results. p16 protein and HR HPV positivity is a high suspicion of HG cervical lesions. HR HPV negativity and p16 positive means that the material was removed from the endometrium. Keywords. DySIS - p16 - LBC - methylation - E6 - HPV - cervical dysplasia - SIL 6
7 Obsah: 1. Přehled o současném stavu problematiky Anatomie dolního genitální traktu Vulva Vagina (pochva) Cervix uteri Mikroskopická struktura dolního genitálního traktu Prekancerózy a karcinomy dolního genitálního traktu Prekancerózy a karcinom vulvy Prekancerózy a karcinom pochvy Prekancerózy a karcinom děložního hrdla Etiopatogeneze prekanceróz a karcinomů dolního genitálního traktu Lidské papillomaviry (human papilloma virus = HPV) Výskyt HPV Průběh HPV infekce a způsob přenosu Onkogenní potenciál virů HPV Obecná charakteristika buněčného cyklu Změny v buněčném cyklu při infekci HPV Rizikové faktory transformace Prevence HPV infekce Profylaktické vakcíny proti lidským papillomavirům Screeningové programy karcinomu děložního hrdla Diagnostika dysplázií dolního genitální traktu Kolposkopie Kolposkopické vyšetření Cervikografie Digitální kolposkopie Archivace a distribuce obrazů Spektroskopie Dynamic Spectral Imaging System (DySIS) LuViva Advanced Cervical Scan LUMA cervical imaging system Optical Coherence Tomography (OCT) 57 7
8 2. 3. Onkologická cytologie Klasická cytologie (konvenční OC, PAP test) Cytologie z tekutého média (Liquid Based Cytology - LBC) Počítačová analýza obrazu LBC Biomarkery v onkologické cytologii HPV testace Typy HPV testů HPV testace ve screeningu karcinomu děložního hrdla Metylace tumorsupresorových genů Histopatologické vyšetření Cíl práce Materiál a metody Dynamic Spectral Imaging System (DySIS) Metodologický postup Tkáňové vzorky z děložního hrdla Stanovení metylace v promotoru a genu E6 HPV PCR detekce HPV Určení metylace v promotoru a genu E Buněčné linie Statistická analýza Tekuté cytologie (liquid based cytology - LBC) z děložního hrdla Imunocytochemické vyšetření Hybride Capture 2 (hc2) Polymerázová řetězová reakce (PCR) HPV Tkáňové vzorky z děložního hrdla - přehledná histologická barvení Výsledky Studie A - DySIS Studie B - detekce metylace v genu a promotoru E6 u HPV16 pozitivních klinických vzorků Studie C - průkaz proteinu p16 v tekutých cytologiích (liquid based cytology - LBC), Hybride Capture 2 (hc2), PCR u endocervikálně lokalizovaných lézí peri, meno- a postmenopauzálních pacientek Diskuze Studie A 90 8
9 6. 2. Studie B Studie C Závěry Souhrn Souhrn Summary Přehled použité literatury Poděkování Publikace autora disertační práce Seznam zkratek Seznam obrázků Seznam tabulek 115 9
10 1. Přehled o současném stavu problematiky Karcinom děložního hrdla, především dlaždicobuněčný (spinocelulární) karcinom, je jedním z nejčastějších zhoubných nádorů u žen v celosvětovém měřítku. V roce 2012 bylo ve světě diagnostikováno více než nových případů a přibližně žen zemřelo v souvislosti s tímto onemocněním [105]. Dle údajů Systému pro Vizualizaci Onkologických Dat (SVOD) z roku 2010 byla incidence invazivního karcinomu děložního hrdla v České republice (ČR) 18,53 případů na žen a mortalita byla v tomto období 7,16 úmrtí na žen. To bylo v absolutních počtech 994 nově diagnostikovaných nádorů a 384 žen v roce 2010 na toto onemocnění zemřelo [104]. Prekancerózy a karcinomy děložního hrdla jsou sdruženy s infekcí vysoce rizikovými lidskými papillomaviry (High Risk Human Papilloma Virus HR HPV) [81, 22]. Prekancerózy se dělí na dlaždicové (skvamózní) a žlázové (glandulární). Skvamózní intraepiteliální léze (SIL) rozdělujeme na léze nízkého stupně ( low grade - LG SIL, LSIL, dříve cervikální intraepiteliální neoplázie I = CIN I) a léze vysokého stupně ( high grade - HG SIL, HSIL, dříve CIN II, III a karcinom in situ = CIS) [68]. Druhou skupinou jsou glandulární intraepiteliální léze zastoupené adenokarcinomem in situ (AIS) [63]. Z maligních epitelových nádorů je nejvíce zastoupen dlaždicobuněčný (spinocelulární) karcinom (60 80 %). Adenokarcinomy tvoří %. Další typy karcinomů děložního hrdla jsou vzácné [20]. V ostatních etážích dolního genitálního traktu žen např. na vulvě či v pochvě, je také výrazným etiologickým činitelem HR HPV virus [24]. Nálezy prekanceróz a karcinomů jsou v těchto místech vzácnější než výskyt lézí na děložním hrdle. Termínem neoplastický syndrom dolního genitálního traktu (lower genital tract neoplasia syndrome - LGTNS) bývá označován stav, který je charakterizován výskytem lézí v této lokalizaci kauzálně spjatými s infekcí HPV [13, 94]. U mužů jsou pak s výskytem HPV asociovány prekancerózy a karcinomy anální oblasti a penisu [70]. Screeningové programy pro prevenci karcinomů zevních rodidel, pochvy, penisu a konečníku zatím, bohužel, neexistují. Nelze opomenout ani lokalizaci hlavy a krku, kde se rovněž HPV infekce podílí na vzniku prekanceróz i karcinomů (ústa, hrtan, apod) [48]. Metody, které jsou používány k diagnostice prekanceróz a karcinomů v oblasti dolního genitálního traktu u žen, je možné rozdělit na dvě hlavní skupiny - metody prebioptické a bioptické. Nejlépe jsou aplikovatelné právě k diagnostice nálezů na děložním hrdle. Prebioptické metody jsou neinvazivní techniky signalizující možný přednádorový stav. K nim 10
11 patří kolposkopické vyšetření, spektroskopie, onkologická cytologie a HPV testace. Diagnóza by měla být potvrzena odběrem tkáně - biopsií. Se zavedením preventivních programů, především cytologického screeningu (onkologické exfoliativní cytologie), incidence cervikálního karcinomu ve vyspělých zemích klesá. Výsledky onkologické cytologie výrazně upřesňuje zavedení HPV testace do screeningu [64]. Na začátku roku 2008 Ministerstvo zdravotnictví ČR zahájilo celorepublikový screeningový program zaměřený na včasný záchyt karcinomu děložního hrdla. Zdravotní pojišťovny v ČR od 1. ledna 2014 zavedly adresné zvaní občanů k preventivním vyšetřením na rakovinu děložního hrdla, prsu, tlustého střeva a konečníku. S probíhající vakcinací proti lidským papillomavirům se očekává další pokles výskytu prekanceróz a karcinomu děložního hrdla a i ostatních HPV asociovaných onemocnění [53, 33, 72] Anatomie dolního genitální traktu Vulva Vulva je název pro vnější ženské pohlavní orgány. Skládá se z mons pubis, z poševní předsíně, v níž ústí močová trubice a pochva. Vpředu se nachází klitoris. Vulva je chráněna ze stran dvěma páry stydkých pysků (velkými a malými). Hartova linie, vestibulum je hranicí mezi keratinizujícím a nekeratinizujícím epitelem [66]. Poševní předsíň (vestibulum vaginae) je patrné po rozhrnutí malých labií, jeho vnějším okrajem je Hartova linie, pokrývá nepigmentovaný nekeratinizující dlaždicový epitel. Jde o oblast od vnějších okrajů hymenu k frenulu klitorisu, mediálně od malých labií, introitu vaginy a vnějšího ústí uretry (meatus urethrae), k zadní komisuře, proximálně od ní je kónická fossa navicularis. Laterálně od zadní komisury se nachází i ústí Bartholiniho žlázy, které v případě, že je žena sexuálně vzrušená, produkují lubrikující látku, která usnadňuje průnik při pohlavním styku. Ústí jsou malá (menší než 0,5 mm), klinicky rozeznatelná jen při obstrukci nebo zánětu. Podslizniční stroma v oblasti vestibula je bohatě vaskularizováno. Nejsou zde kožní adnexa, ale početné vyvýšené mikropapily, které pohledem mohou připomínat malé kondylomy. Poševní otvor je normálně zavřený a stěny pochvy se vzájemně dotýkají. Viditelnou částí klitorisu je cylindrický výčnělek (bulbus vestibuli, bulbus clitoridis), jeho báze a kavernózní tělesa (crura clitoridis) obklopují uretru a probíhají v přední stěně vaginy [36]. 11
12 Hymenální prstenec tvoří vnitřní hranici vestibula, je to membrána s otvůrky. Pozůstatky perforace jsou carunculae hymenales. Epitel hymenu neobsahuje žádná kožní adnexa. Velké stydké pysky (labia majora) jsou kožní řasy, které zcela nebo částečně zakrývají ostatní části vulvy. Barva vnější části velkých stydkých pysků je obvykle podobná barvě na jiných částech těla, i když to neplatí vždy. Vnitřní část, kůže podobná sliznici, je obvykle růžová nebo nahnědlá. Velké stydké pysky vzadu u řitního otvoru přecházejí do oblasti, která se nazývá hráz (perineum). Mezi nimi se nalézá stydká štěrbina (rima pudendi), v níž jsou malé stydké pysky. Vpředu přechází na mons pubis. Malé stydké pysky (labia minora) jsou laterální velmi citlivé měkké kožní řasy uvnitř velkých stydkých pysků, jejich velikost kolísá dle množství podkožního tuku. Vzadu se vytrácejí ve velkých labiích. Po porodu se zmenšují a v postmenopauze vymizí (resorbují). Jsou pokryté kůží podobající se sliznici. Je v ní také mnoho mazových žlázek. Malé stydké pysky uzavírají poševní předsíň. Obrázek 1: Anatomie vulvy. (převzato z Vagina (pochva) Ženská pochva je elastická fibromuskulární trubice, dlouhá 7 10 cm, přičemž přední stěna je o 2 cm kratší než zadní a průměr je kolísavý asi 3 5 cm. Spojuje vulvu na vnějšku s děložním hrdlem uvnitř. Končí klenbou poševní. Děložní hrdlo do pochvy ční shora. Když 12
13 žena stojí vzpřímená, pochva směřuje nahoru dozadu. S dělohou svírá úhel asi 45. Poševní vchod je na zadním konci vulvy, za ústím močové trubice. Nad pochvou je stydký pahorek. Poševní sliznice je silná 3 4 mm a má narůžovělou barvu, která však mění odstín v závislosti na fyziologických změnách. Roztažitelnost je umožněna záhyby (rugae), které umožní výrazně zvětšit její plochu. Délka, šířka a tvar pochvy se může velmi měnit. Normálně je pochva uzavřená, její stěny se dotýkají. Při pohlavním styku se dokáže prodloužit a rozšířit, a to dvakrát až třikrát. Nejvíce se rozšíří při porodu, a to až tak, aby jí mohla projít hlavička novorozence. Lubrikaci pochvy, k níž dochází při sexuálním vzrušení a jež výrazně usnadňuje frikční pohyby, zajišťují Bartholiniho žlázy uložené nedaleko poševního vchodu a děložního hrdla. Samotné stěny pochvy žlázy neobsahují. Před prvním pohlavním stykem je pochva panny chráněna panenskou blánou neboli hymenem. V pochvě pohlavně dospělé ženy je kyselé prostředí, které ji chrání před infekcí. V pochvě se však nachází nesterilní prostředí. V menopauze nastupuje zpravidla deficit estrogenů, sliznice atrofuje a rugae se vyhladí [36] Cervix uteri Děložní hrdlo je nejspodnější část dělohy, která prominuje do pochvy jako děložní čípek (portio vaginalis cervicis uteri). Představuje bariéru mezi dutinou děložního těla a pochvou. Má velmi silnou stěnu, která je tvořena hladkou svalovinou a velkým množstvím hustého kolagenního vaziva. Je kónického, cylindrického nebo soudkovitého tvaru, v závislosti na tom, zda žena rodila nebo ne. Sliznice, která z poševní strany pokrývá děložní čípek, je kryta vrstevnatým dlaždicovitým epitelem a nazývá se ektocervix. Kanálek děložního hrdla se otevírá do dělohy vnitřním děložním otvorem (ostium uteri internum) a ústí do vaginy na děložním hrdle zevním děložním otvorem (ostium uteri externum). Běžně je kanálek, který prochází děložním hrdlem a spojuje pochvu a dělohu, velmi úzký. Sliznice vystýlající děložní hrdlo tvoří podélné slizniční řasy, které do sebe zapadají a tak otvor dokonale uzavírají. Tato sliznice se nazývá endocervix a je pokryta jednovrstevným cylindrickým epitelem, jehož buňky sliznice produkují hlen [66, 36]. Jeho konzistence se mění v závislosti na pohlavním cyklu. V plodných dnech ženy se carakter vylučovaného hlenu mění, je řidší a dovoluje spermiím proniknout do dělohy. Sledování změn hlenu pro dosažení nebo vyhnutí se početí využívají metody tzv. přirozeného plánování rodičovství. Většina druhů hormonální antikoncepce zabraňuje řídnutí hlenu, a tak vytváří bariéru proti průniku spermií. Během těhotenství uzavírá děložní hrdlo hlenová zátka, která chrání děložní dutinu před průnikem mikroorganismů, ale i spermií. Uzávěra děložního hrdla zabraňuje průniku nečistot 13
14 a choroboplodných zárodků do dělohy, vejcovodů a břišní dutiny. Dá se říci, že hrdlo děložní (ektocervix i endocervix) patří k ochranným bariérám dělohy [36] Mikroskopická struktura dolního genitálního traktu V rodidlech se vyskytují fyziologicky dva typy epitelu: vrstevnatý dlaždicobuněčný epitel - na vulvě rohovějící, na vagině a ektocervixu nerohovějící. Druhým typem epitelu je žlázový jednořadý cylindrický epitel. Na děložním hrdle se vyskytují oba a setkávají se na rozhraní v podobě skvamokolumnární junkce (SCJ). Transformační zóna (TZ) místo s vyzrávajícím metaplastickým epitelem. Na bazální straně epitelií se nachází lamina basalis (bazální membrána). Jedná se o PAS - pozitivní vrstvu viditelnou optickým mikroskopem, která je bariérou regulující výměnu molekul mezi vazivem a ostatními tkáněmi. Obrázek 2: Mikroskopický obraz skvamokolumnární junkce (publikováno se svolením autora MUDr. P. Rotterové, Ph.D.) Pod ní se nachází vrstva vaziva - lamina propria. Slizniční vazivovytváří stromální papily vybíhající proti epitelu a je prostoupeno kolagenními a elastickými vlákny. Za normálních okolností do epitelů nepronikají krevní cévy. Živiny tedy difundují bazální membránou k epiteliím. Většina epitelových tkání je bohatě zásobena senzorickými zakončeními 14
15 nervových plexů uložených v lamina propria [66, 36]. Vrstevnatý dlaždicový epitel je velmi rozšířený a odolný epitel, který pokrývá v organismu všechny orgány, které jsou vystaveny nadměrné mechanické, tepelné, světelné nebo chemické zátěži. Nerohovějící dlaždicový epitel se skládá z 5 až 20 vrstev buněk, které se směrem k povrchu oplošťují a nabývají podoby dlaždic. Vyzrává z kulovitých bazálních buněk, které se poté odpoutají od bazální membrány a Obrázek 3: Schéma skvamokolumnární junkce posouvají se do vyšších vrstev (parabazální, intermediární a pak superficiální). Dále se oplošťují a buněčná jádra se zmenšují. Slizniční vazivo vybíhá proti epitelu v podobě papil, takže hranice epitel-vazivo bývá velmi nerovná [66, 36]. Žlázový epitel je jednořadý cylindrický epitel, tvoří výstelku četných tubulárních žlázových krypt. Ty odstupují otevřenými ústími do vazivového stromatu a větví se. Žlázy vylučující sekret na povrch epitelu se jedná se o žlázy exokrinní [66, 36]. Skvamokolumnární junkce (SCJ) je místo, (převzato z kde se stýká vrstevnatý dlaždicový epitel exocervixu a cylindrický epitel endocervixu. Leží před pubertou v ústí endocervikálního kanálu. S pozdějším prodlužováním rostoucího děložního hrdla, zvláště v těhotenství, se endocervikální epitel vychlípí navenek. Cylindrický epitel, vystavený kyselému prostředí pochvy, je nahrazován odolnějším metaplastickým dlaždicovým epitelem. Nová, tzv. funkční skvamokolumnární junkce se opět přesunuje výše směrem do ústí endocervikálního kanálu. Pás metaplastického epitelu mezi původní a novou (funkční) SCJ se nazývá transformační zóna (TZ). Tato labilní oblast je velmi citlivá na onkogenní podněty, proto právě zde vzniká většina cervikálních dlaždicobuněčných neoplazií. Pokud je cylindrický epitel evertován na ektocervix mluvíme o ektopii, druhotně vzniká ektropium (např. po traumatu hrdla vzniklého při vaginálním porodu) [66, 36]. 15
16 Obrázek 4: Transformační zóna v kolposkopickém obraze (autorský obrázek) Ke změnám epitelů dochází buď reepitelizací např. po fyzikální destrukci či excizi nebo nepřímou dlaždicobuněčnou metaplázií, která začíná ložiskovou proliferací a diferenciací rezervních buněk. Vytváří tenký nevrstvený epitel nezralý metaplastický, později většinou vyzrálý. Při působení onkogenních podnětů (např. HPV virus) se může metaplastický epitel měnit na epitel dysplastický a transformační zóna se pak v kolposkopickém obrazu nazývá atypická [36, 13] Prekancerózy a karcinomy dolního genitálního traktu Prekancerózy Prekancerózy (dysplázie) jsou intraepiteliální změny buněk, které jsou považovány za předstupeň maligního onemocnění. Mohou progredovat do invazivního nádoru, ale také spontánně regredovat. Dle rizika a míry pravděpodobnosti přechodu prekancerózy v invazivní nádorové onemocnění je klasifikujeme jako méně závažné - LOW GRADE a závažné HIGH grade prekancerózy. Nejčastější výskyt přednádorových změn je na děložním hrdle. Jedním 16
17 z klíčových momentů pro jejich rozvoj je perzistence infekce HPV, především vysoce rizikovými kmeny (HR HPV) [68, 24, 36]. Klinické projevy prekanceróz bývají nespecifické a ve většině případů minimální nebo žádné. Karcinomy Karcinom (z řeckého karkinôma) je zhoubné nádorové onemocnění vycházející z epitelu, nejčastěji vrstev kůže či sliznic. Jedná se o nádory z tkání ektodermálního či entodermálního původu. Většina karcinomů pochází z krycího nebo žlázového epitelu. Karcinomy tvoří cca 80 % maligních nádorů. Stejně jako prekancerózy jsou i některé maligní nádory, zvláště dolního genitálního traktu, asociovány s HPV infekcí [68, 20, 24, 93]: Hrdlo děložní > 99 % Vagina 50 % Vulva > 50 % Penis 50 % Řiť > 70 % Oropharynx 20 % Hrtan a dýchací trakt 10 % Prekancerózy a karcinom vulvy Prekancerózy vulvy Prekancerózy vulvy jsou relativně vzácné, maximum výskytu je mezi rokem života. Jejich progrese do invazivního stadia je velmi pomalá. Původní klasifikace rozlišovala, podobně jako na děložním hrdle, 3 stupně vulvární intraepitelové neoplázie (VIN). Nová klasifikace navíc zohledňuje podíl HPV na jejich vzniku [85, 25]. Klasifikace VIN [85, 25, 19]: Dlaždicové prekancerózy - VIN usual = obvyklý - HPV asociovaný typ (uvin) - HG léze differentiated = diferencovaný -typ neasociovaný s HPV (dvin) - HG léze Nedlaždicové prekancerózy Nejčastěji melanoma in situ, dysplastické névy a extramamární forma morbus Paget. 17
18 Prekancerózy žlázových lezí vulvy nejsou definovány. Pro uvin platí rizikové faktory jako pro HPV asociované léze přítomné jinde v dolním genitálním traktu. Bývá součástí tzv. neoplastického syndromu dolního genitálního traktu (lower genital tract neoplasia syndrome - LGTNS). Diferencovaný typ je etiopatogeneticky bez zjevného činitele, často se objevuje ve vyšším věku. U melanoma in situ je pak zřejmý vliv slunečního záření [4]. Tabulka 1: Rizikové faktory VIN [20] faktory: uvin dvin věk HR HPV ANO NE kouření ANO NE související VaIN, CIN ANO vzácně koexistující dermatózy NE ANO kofaktory imunosuprese spontánní mutace Klinicky se často vůbec nemusí projevovat, nejčastějším příznakem je pocit vulvárního dyskomfortu - svědění, pálení, dyspareunie, bolest. Při škrábání pak i krvácející eroze vyvolané mechanicky. Diagnostika je často obtížná, základem je rozšířená vulvoskopie s 5% kyselinou octovou, kterou je potřeba nechat déle působit, aby se vůbec změny zobrazily. Diagnóza musí být potvrzena odběrem histologie. Základem léčby je jejich chirurgické odstranění (exscize, vulvectomie, hemivulvectomie, laser ablace, laser skinning vulvectomie apod.) Maligní léze vulvy Jde o choroby s výrazně nižším výskytem než karcinom hrdla děložního. Bohužel, neexistuje žádný screeningový program, pro jejich vyhledávání. Diagnostika těchto relativně vzácných karcinomů je obtížná, a proto i jejich záchyt bývá pozdní. 18
19 Výskyt V České republice se incidence v posledních letech pohybuje mezi 3,5-4,2 (počet nových případů na žen za jeden rok). Mortalita je relativně vysoká 1,4-1,8 (počet zemřelých na tuto diagnózu na žen za jeden rok) [104]. Obrázek 5: Incidence a mortalita ZN vulvy (převzato z Ve většině případů postihuje ženy až po 50. roce. Průměrný věk žen s invazívními nádory vulvy je přibližně 69 let. U % nádorů vulvy se jedná o skvamózní karcinom, asi v 5 % se vyskytují melanomy a zbývajících 10 % zahrnují karcinomy Bartholiniho žlázy (1 3 %), sarkomy a ostatní vzácné nádory (tabulka 2) [20, 84]. Karcinomy vulvy jsou řazeny do dvou skupin, dle asociace s HPV infekcí [20, 25]: Typ I - nádory sdružené s HPV infekcí, vznikající v terénu uvin, bývají multifokální, rostou pomaleji a vyskytují se u mladších žen. Pacientky mají často v anamnéze VaIN nebo SIL. Invaze nádorů této skupiny nebývá hluboká. Typ II - představují četnější skupinu nádorů vulvy, nesouvisející s HPV infekcí. Vznikají v atrofickém epitelu, v jeho okolí histopatolog často nalézá lichen sclerosus et atrophicus nebo 19
20 skvamózní hyperplázii. Rostou agresivněji než typ I, infiltrativně a záhy metastázují do regionálních lymfatických uzlin (tříselných a femorálních), většinou u žen v postmenopauzálním věku (nejčastěji v 7. a 8. deceniu). V současné době stoupá výskyt prekanceróz vulvy souvisejících s HPV infekcí. Tyto léze bývají často zaměňovány za benigní kondylomata, a zejména mladé ženy přicházejí s plošně rozsáhlými nádory. I když stromální invaze těchto tumorů nebývá rozsáhlá, jejich ošetření je poměrně složité. Z výše uvedeného tedy vyplývá, že odhalením vulvárních prekanceróz a jejich odstraněním, je možné zamezit jejich další progresi do stadia zhoubného nádoru [85]. Symptomatologie Léze na vulvě vykazují velmi podobný klinický obraz. Více než 2/3 pacientek si stěžují na svědění a dráždění vulvární oblasti, většinou trvající měsíce i léta. Někdy pacientka udává nález vyvýšené bradavice, která svědí nebo po odření slabě krvácí. Bolesti a zapáchající sekrece jsou příznaky až pozdního stádia onemocnění. Je zarážející, že velkou část těchto nádorů diagnostikujeme v rozměrech v řádu centimetrů. Řada starších žen totiž ze strachu a studu odkládá vyšetření u gynekologa [20, 19]. Diagnostika Základem je gynekologické vyšetření s popisem pozorovaných změn a se zhodnocením jejich velikosti, lokalizace a vztahu k okolním strukturám. Rovněž je nutné palpační posouzení regionálních inguinálních uzlin. Pro podrobné prohlédnutí léze slouží vulvoskopické vyšetření. Z podezřelého ložiska provedeme odběr tkáně na histologické vyšetření (klíšťková biopsie, exscize). Při onkologicky pozitivním nálezu se provádějí doplňující vyšetření zpřesňující rozsah postižení [20, 19]. Léčba Základní metodou pro řešení většiny vulvárních karcinomů zůstává chirurgický výkon, jehož rozsah se řídí stadiem onemocnění, histologickým typem, věkem a klinickým stavem pacientky. Technicky se jedná o radikální výkony často s odstraněním regionálních lymfatických uzlin. Ke snížení radikality zákroku v posledních letech přispělo peroperační vyšetření sentinelové lymfatické uzliny. Jedná se o první spádovou lymfatickou uzlinu, do které vede lymfa od nádorového ložiska. 20
21 Tabulka 2: Histopatologická klasifikace nádorů vulvy dle WHO [95, 20] 1) epitelové nádory: z dlaždicového epitelu dlaždicobuněčný karcinom, bazaliom žlázové nádory Pagetova choroba nádory z Bartholinovy žlázy adenokarcinom, dlaždicobuněčný, adenoidně cystický, adenoskvamózní, malobuněčný karcinom nádory z kožních adnex sebaceózní karcinom, karcinomy z potních žlázek nádory ze specializovaných anogenitálních žlázek adenokarcinom mammárního typu 2) melanocytární nádory: maligní melanom 3) mezenchymální nádory: sarcoma bothryoides, leiomyosarkom, liposarkom, alveolární sarkom měkkých tkání, proximální typ epiteloidního sarkomu, epiteloidní sarkom Sekundární metastatické postižení: vzácné, např. z karcinomů hrdla děložního Pokud je histologické vyšetření odebrané uzliny negativní na přítomnost nádorových struktur, je velká pravděpodobnost, že nedošlo k disseminaci nádorových buněk do ostatních lymfatických uzlin a dále do těla. U časného stadia se doporučuje šetrnější chirurgický výkon - široká excize skalpelem nebo laserem. U pokročilejších stádií se provádí vulvektomie (odstranění stydkých pysků včetně klitorisu) s oboustrannou inguinofemorální lymfadenektomií. Radioterapie se uplatňuje jako doplňková metoda po léčbě chirurgické, výjimečně před chirurgickou léčbou. Ostatní léčebné modality mají minimální účinnost [20] Prekancerózy a karcinom pochvy Prekancerózy pochvy Jejich výskyt je vzácný, ale je možno sledovat mírný vzestup v jejich incidenci. Maximum výskytu je kolem roku života. Dlaždicové prekancerózy jsou děleny, podobně jako 21
22 cervikální léze, na léze nízkého stupně low grade vaginální intraepitelová neoplázie (LG VaIN) a léze high grade (HG VaIN). Podobně jako u dalších prekanceróz dolního genitálního traktu je zde výrazným etiologickým činitelem HR HPV [20, 98]. Proto je nutné po těchto lézích aktivně pátrat, zvláště při výskutu prekanceróz hrdla děložního. Nachází se obvykle v horní třetině pochvy, většinou jsou zcela asymptomatické, a často regredují spontánně. Diagnostika je obtížná, základem je rozšířená vaginoskopie s 5% kyselinou octovou. Diagnóza musí být potvrzena odběrem histologie. Základem léčby je chirurgické odstranění (exscize, kolpectomie, vaporizace laserem CO2, apod.) [20, 29]. Klasifikace VaIN [20, 29]: Dlaždicové prekancerózy - VaIN - léze nízkého stupně - LG VaIN - léze vysokého stupně - HG VaIN Nedlaždicové prekancerózy - vaginální adenóza Při každém expertním kolposkopickém vyšetření je třeba podrobně prohlédnout i pochvu. Platí to zvláště v těchto situacích [24, 20]: a) u pacientek dispenzarizovaných pro prekancerózu cervixu (SIL) b) po hysterektomii provedené proprekancerózu děložního hrdla c) po aktinoterapii z indikace karcinomu cervixu d) u pacientek na imunosupresní terapii Karcinom pochvy Výskyt maligního onemocnění pochvy je velmi vzácný. Incidence karcinomu pochvy je cca 0,7-0,9 na 100 tisíc žen za rok [104]. Souvislost s HR HPV infekcí má více než 50 % zhoubných nádorů pochvy [85]. 22
23 Obrázek 6: Incidence a mortalita ZN pochvy (převzato z Tabulka 3: Rizikové faktory prekanceróz a karcinomu pochvy [20] Věk nad 60 let infekce humánními papilomaviry (HPV) přítomnost vaginální intraepitelové neoplázie (VaIN) expozice diethylstilbestrol (DES) kouření karcinom hrdla děložního a vulvy předchozí radioterapie nebo chemoterapie prodělaná hysterektomie, dlouhodobá léčba sestupu rodidel pomocí vaginálního pesaru nízký sociálně ekonomický standard 23
24 Tabulka 4: Histopatologická klasifikace nádorů pochvy dle WHO [95, 20] 1) epitelové nádory: z dlaždicového epitelu dlaždicobuněčný karcinom žlázové nádory světlobuněčný, endometrioidní, mucinózní, mezonefrický adenokarcinom ostatní epitelové nádory adenoskvamózní karcinom, malobuněčný karcinom, adenoidně cystický karcinom, adenoidně bazocelulární karcinom, nediferencovaný karcinom 2) smíšené epitelové a mezenchymální nádory: maligní smíšený Mülleriánský nádor (karcinosarkom), adenosarkom, maligní smíšený nádor připomínající synoviální sarkom 3) mezenchymální nádory: sarcoma bothryoides, leiomyosarkom 4) melanocytární nádory: maligní melanom Sekundární metastatické postižení: jsou mnohem častější než nádory primární Symptomatologie: Příznaky se většinou objevují pozdě. Nepravidelné krvácení z pochvy je nejčastějším příznakem tohoto onemocnění. U pokročilých nálezů se přidává výrazný výtok, často zapáchající. Bolesti se vyskytují zřídka, spíše se objevují až když se tumor šíří do okolí. Z toho mohou rezultovat obtíže močového charakteru (polakisurie, strangurie) či ze strany gastrointestinálního traktu. Nádory pochvy jsou vzácné, a tak často zaznamenáme dlouhý interval neúspěšného léčení poševního výtoku až k exaktní onkologické diagnóze [20, 24]. Léčba: Léčba nádorů pochvy je složitá a vyžaduje individuální přístup. Vzhledem k vzácnosti tohoto onemocnění není vypracován optimální postup. Léčebný rozsah také limitují anatomické poměry v poševním okolí - zvláště přítomnost močového měchýře a rekta. U karcinomů postihujících poševní stěnu nebo s minimálním postižením parakolpií lze indikovat radikální chirurgickou léčbu částečné nebo totální odstranění pochvy (kolpektomii) s radikální 24
25 hysterektomií a pánevní lymfadenektomií. Alternativou je radioterapie, která je metodou volby u pokročilejších nálezů nebo pro celkově špatný zdravotní stav pacientky. Dle umístění zářiče je možno radioterapii rozdělit na zevní záření - teleterapii (zářič umístěn mimo tělo pacientky) a vnitřní záření - brachyterapii (radioaktivní látka umístěna do oblasti nádoru nebo do místa, kde byl nádor přítomen) [20, 85] Prekancerózy a karcinom děložního hrdla Prekancerózy děložního hrdla Patří mezi nejčastěji diagnostikované dysplázie dolního genitálního traktu. Vycházejí jak z dlaždicového, tak ze žlázového epitelu děložního hrdla, jejich incidence je v poměru 60-80:1 ve prospěch dlaždicových prekanceróz [68, 63]. Klasifikace prekanceróz děložního hrdla [68, 63]: skvamózní intraepiteliální léze (SIL) - léze nízkého stupně ( low grade - LG SIL) - dříve CIN I - léze vysokého stupně ( high grade - HG SIL) - dříve CIN II, III glandulární intraepiteliální léze - adenocarcinoma in situ Podobně jako u dalších prekanceróz dolního genitálního traktu je zde výrazným etiologickým činitelem HR HPV. U nálezů na děložním hrdle je asociace s HR HPV virem dokonce více než 99 % [90, 91, 93, 89]. Metody, které jsou používány k diagnostice prekanceróz a karcinomu děložního hrdla, je možné rozdělit na dvě hlavní skupiny - metody prebioptické a bioptické. Prebioptické metody jsou neinvazivní techniky signalizující možný přednádorový stav. K nim patří kolposkopické vyšetření, spektroskopie, onkologická cytologie a HPV testace [54]. Diagnóza by měla být potvrzena odběrem tkáně - biopsií. Vzorek klíšťkové biopsie děložního hrdla by měl být odebírán vždy cíleně pod kolposkopickou kontrolou. U nálezů lokalizovaných endocervikálně je adekvátní metodou odběru k histologické verifikaci diagnostická konizace. Panel odborníků definoval doporučené postupy pro řešení abnormálních nálezů v ČR ve screeningu cervikálních karcinomů na 12. Bauerově dni v roce 2008 [71]. Kolposkopie není využitelná jako screeningová metoda. Pro provádění specializovaných kolposkopických 25
26 vyšetření je potřebná funkční licence F017 pro expertní kolposkopii. V zahraničí jsou kolposkopická vyšetření většinou považována za expertní [36]. Tabulka 5: Rizikové faktory prekanceróz děložního hrdla [20] kontakt s HR HPV virem a jeho perzistence ve tkáni. sexuální chování, počet sexuálních partnerů v průběhu života, promiskuitní muž etnicky daná genetická predispozice (rozdíly haplotypu leukocytárního antigenu HLA) větší počet donošených dětí u mladých žen (trauma cervixu, imunosuprese) infekce dalšími sexuálně přenosnými patogeny (některé genotypy chlamydií) kouření cigaret (silné argumenty epidemiologické) poruchy imunity (zejména imunodeficience, HIV) medikamentózní imunosuprese počátek kohabitace v době pubertálních somatických změn poruchy výživy snízkou hladinou a-tokoferolů a vitaminu C, antioxidantů neúčast na screeningových vyhledávacích programech Léčba Prekancerózy hrdla děložního se léčí konizací, kterou odstraníme postiženou tkáň z děložního hrdla. Zákrok také provádíme jako diagnosticko - terapeutický tehdy, pokud máme podezření, že se jedná o endocervikální lokalizaci léze. Při volbě techniky konizace je nesmírně důležitý typ atypické transformační zóny, zda je povrchová nebo se zanořuje endocervikálně, a také zda pacientka plánuje ještě těhotenství. Často je dostačující velmi šetrné ošetření, kdy se odstraní jen změněná tkáň a poškození hrdla děložního je minimální [71]. Mnohdy není nutná nešetrná destrukce děložního hrdla, a to zejména do hloubky děložního hrdla. Zákrok se provádí většinou pomocí elektrotechnik (klička, jehla). Typ použitého nástroje se řídí nálezem nejčastěji jsou používány různé druhy elektrických kliček [62]. Konizace studeným nožem (skalpelem) nejsou dnes preferovány. Zákroky je možno provádět buď v krátké žilní anestézii nebo v lokálním znecitlivění [55]. 26
27 Tabulka 6: Faktory ovlivňující management prekanceróz děložního hrdla [20] věk parita gravidita předchozí ošetření děložního hrdla spolupráce pacientky historie onkologické cytologie probíhající zánět u mladších žen (pod 30 let) volit konzervativnější přístup u žen nerodících nebo plánujících graviditu konzervativnější přístup u těhotných i high grade léze jen sledovat, vyloučit invazi (mikroinvazi), odklad ošetření až po šestinedělí. zhodnocení, zda byl předchozí zákrok sanativní, je vizualizovatelná TZ po předchozím ošetření? u nespolupracujících pacientek volit radikálnější řešení opakované i lehce atypické nálezy nebo nejasné nálezy, např. perzistence AGC-NOS ev. ASC-US i po protizánětlivé terapii kontaktní špinění, překrytí obrazu zánětem, nadhodnocení cytologie i kolposkopie při zánětu Obrázek 7: ATZ I, II a technika konizace Přehledná atypická transformační zóna typu I, II: Povrchovou lézi (žlutou barvou) lze velmi šetrně zcela odstranit pomocí elektrické kličky (LOOP, LETZ, LEEP). Hrdlo děložní je tímto zákrokem poškozeno zcela minimálně. (převzato z 27
28 Obrázek 8: ATZ III, IV a technika konizace (převzato z Atypická transformační zóna typu III, IV (zanořená a částečně zanořená transformační zona): Prekanceróza (schematicky označeno žlutou barvou), která je lokalizována endocervikálně (často povrchově kolposkopicky není viditelná). Tento typ se řeší technikou vytnutí cervikálního kanálku pomocí elektrické jehly nebo je možná varianta použití úzkých LEEP kliček. I při této technice, je-li provedena šetrně, je nízké riziko následných komplikací, protože se odstraní poměrně málo stromatu děložního hrdla. Problematiku metody see and treat řeší současný konsenzus expertů v ČR rezervovaným přístupem, aby se zabránilo nadměrným výkonům. Výkon je přijatelný jen pro certifikovaného kolposkopického experta [51, 71, 36]. Dispenzarizace Po ošetření prekancerózy jsou pacientky dispenzarizovány. První kontrola je za 4-6 měsíců po výkonu, kdy se provádí kontrolní kolposkopie a odběr onkologické cytologie. Další interval u sanativně ošetřených HG lezí je po 6 měsících po dobu 2 let. U glandulárních prekanceróz (AIS) je pak dispenzarizace dlouhodobá. Je vhodno doplnit HR HPV test, který vykazuje vyšší senzitivitu. Zvláště u nejasných nálezů, zda byl výkon sanativní se test doporučuje za 9-12 měsíců od provedení výkonu [6, 20, 71, 83]. Karcinom děložního hrdla Karcinom děložního hrdla, především dlaždicobuněčný (spinocelulární) karcinom, je jedním z nejčastějších zhoubných nádorů u žen v celosvětovém měřítku. Dle údajů Systému pro Vizualizaci Onkologických Dat (SVOD) z roku 2010 byla incidence invazivního karcinomu děložního hrdla v České republice (ČR) 18,53 případů na žen a mortalita byla v tomto období 7,16 úmrtí na žen. To bylo v absolutních počtech 994 nově diagnostikovaných nádorů a 384 žen v roce 2010 na toto onemocnění zemřelo [104]. 28
29 Obrázek 9: Incidence a mortalita ZN hrdla děložního (převzato z Naprostá většina nádorů děložního hrdla jsou maligní epitelové nádory. V % je podíl spinocelulárních (dlaždicobuněčných) karcinomů. Adenokarcinomy tvoří % [63]. Ostatní formy jako velmi vzácné [66]. Rizikové faktory U karcinomu děložního hrdla jsou identické jako rizikové faktory prekanceróz v této lokalizaci. Klinické projevy Přednádorové stavy děložního hrdla je možno zachytit a poměrně snadno léčit před vznikem zhoubného onemocnění. Tyto stavy ale většinou nemají žádnou klinickou symptomatologii. Proto je velmi důležité zavedení screeningového programu na detekci prekanceróz děložního hrdla. Vzniklý zhoubný nádor se projeví až v poměrně pokročilém stádiu. Nejčastěji bývá zapáchající výtok a krvácení, zvláště kontaktní. Při šíření nádoru se mohou přidat bolest v podbřišku nebo příznaky vzniklé šířením nádoru do okolních tkání (obtíže při močení, krvácení z močové trubice či konečníku, otok dolních končetin vzniklý útlakem žilního či mízního systému apod.). Jedná se vždy o příznaky značně pokročilého onemocnění. 29
30 Tabulka 7: Histopatologická klasifikace nádorů děložního hrdla dle WHO [95, 20] 1) epitelové nádory: skvamózní (dlaždicobuněčné) léze žlázové (glandulární) nádory dlaždicobuněčný karcinom (rohovějící, nerohovějící, verukózní, kondylomatózní, papilární) mucinózní, endometroidní, klarocelulární, serózní, mezonefritický adenokarcinom ostatní epitelové nádory adenoskvamózní karcinom, karcinom ze skleněných buněk, adenoidně cystický karcinom, malobuněčný karcinom, nediferencovaný karcinom, serózní karcinom 2) mezenchymální nádory: leiomyosarkom, endocervikální stromální sarkom, endometrioidní stromální sarkom 3) smíšené epitelové a mezenchymální nádory: karcinosarkom (smíšený maligní mulleriánský nádor), Wilmsův nádor, adenosarkom 4) melanocytární nádory: maligní melanom Sekundární metastatické postižení: velmi vzácné V pozdních, většinou již inoperabilních stadiích, může být i silné, život ohrožující krvácení z tumoru děložního hrdla, které se mnohdy nedaří zastavit ani embolizací ilických cév. Tumorózní infiltrace dutiny břišní může vést k tlaku na uretery nebo jejich obstrukci s následným vznikem hydronefrózy ledvin s následnou nefrostomií. Při šíření tumorózní masy na střeva často vede k ileózním stavům s nutností zavedení stomie. Všechny tyto stavy výrazně omezující kvalitu života pacientek. Metastatický proces postupuje lymfatickou cestou do regionálních pánevních lymfatických uzlin [60]. Vzdálené metastázy, hematogenně, pak postihují zejména kosti, plíce, játra a paraaortální lymfatické uzliny. Kostní metastázy se často projeví vznikem spontánní patologické fraktury. U postižení plic pacientky mívají silný kašel s postupnými progredujícími záchvaty dušnosti. Mezi příznaky metastatického postižení mozku patří dvojité vidění, poruchy kinetiky, výpadky paměti či časté změny nálad a kolapsové stavy [20]. 30
31 Diagnostika Potvrzení diagnózy musí být vždy histologickým vyšetřením z provedené biopsie, při kterém patolog pod mikroskopem vzorek prohlédne a zjistí, zda se skutečně jedná o zhoubný nádor a určí jeho přesný typ. Pokud se podezření potvrdí, je třeba provést soubor vyšetření, směřující k určení rozsahu onemocnění tzv. staging. Léčba Časná stadia nádorů jsou léčena operačně. U mikroinvazivních karcinomů, u pacientek plánujících graviditu, je dostačujícím výkonem konizace. V ostatních případech je indikována hysterektomie. Riziko šíření těchto incipientních nádorů je mizivé a je tudíž zbytečné zatěžovat pacientku rozsáhlou operací. Pokud se jedná o nádor větší, je nutno provést operaci radikální. Během ní se odstraňují, kromě dělohy, i parametria, horní část pochvy a lymfatické pánevní uzliny (histologické vyšetření má zahrnovat 6 a více mízních uzlin). Pokud se tumor šíří do okolních struktur, je pouze operace nedostatečná. Doplňuje se radioterapie popřípadě chemoradioterapie [20, 82] Etiopatogeneze prekanceróz a karcinomů dolního genitálního traktu Společným faktorem vyvolávajícím v buňkách epitelů změny, které mohou vyústit do přednádorového a nádorového stadia, je lidský papilloma virus (HPV). HPV se nejvíce podílí na prekancerózách a karcinomech děložního hrdla (více než 99,9 %) [93, 97]. Vysoce rizikové kmeny HPV jsou sdruženy i s karcinomem vulvy, přibližně v 50 %, pochvy [67] a penisu. V % se vyskytují u karcinomu konečníku [92, 89] a ve 20 % u karcinomův orofaryngeální oblasti [37, 65]. Low risk HPV typ 6 a 11 jsou zodpovědné za vznik venerických kondylomat (condylomata accuminata) v genitoanální i orofaryngeální oblasti [34]. HPV je v současnosti nejčastější sexuálně přenosná infekce, se kterou se za život setká až % z nás [16] Lidské papillomaviry (human papilloma virus = HPV) Jsou to druhově (např. lidské) i tkáňově (např. afinita ke kůži nebo sliznici) specifické viry patřící do čeledi Papillomaviridae. U člověka se vyskytuje cca 130 genotypů HPV, z toho 40 genotypů HPV se nachází v genitoanální oblasti [92, 93, 89]. 31
32 Rozdělujeme je dle onkogenního potenciálu na vysoce rizikové high risk HPV (HR HPV) - typ 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 a nízce rizikové low risk HPV (LR HPV) - typ 6, 11,34, 40, 42, 43, 44, 54, 61, 70, 72, 74, 81 [92, 93, 97]. HPV viry jsou dále řazeny do rodů označovaných řeckými písmeny (α, β, atd.) a do druhů označovaných arabskými číslicemi (1, 2, atd). Genitální typy lidských papillomavirů (HPV) patří do rodu α, typy infikující kožní epitely do rodu β [92, 93]. Obrázek 10: Schéma HPV viru (převzato z Jsou to relativně malé neobalené DNA viry, jejich velikost je kolem 55 nm. Jsou složeny z dvacetistěnné (ikosahedrální) neobalené kapsidy. Genom je tvořen cirkulární dvouřetězovou DNA o velikosti 8 tisíc párů bazí [75]. Dva hlavní onkoproteiny vysoce rizikových HPV jsou E6 a E7. Písmeno E (z anglického early = časný) značí, že tyto dva proteiny jsou exprimovány v životním cyklu viru jako první. Písmeno "L" (z anglického LATE = pozdní) označuje jejich pozdní expresi. Genom HPV je složen ze šesti časných (E1, E2, E4, E5, E6, and E7) a dvou pozdních (L1 and L2) ORFs a z nekódujícího dlouhého kontrolního úseku (LCR). Poté, co jsou hostitelské buňky napadeny virem, je aktivován časný promotor a je transkribována RNA šesti časných proteinů. HPV genom se integruje do hostitelského genomu přerušením E2 ORF, bránící E2 potlačit E6 a E7 [39]. Tím dochází k tomu, že narůstá exprese E6 a E7. Její stupeň koreluje s typem léze. E6/E7 proteiny inaktivují dva tumor supresorové proteiny - p53 (je inaktivován E6) a prb (je inaktivován E7) [77]. p53 je nádorovým supresorem a reguluje buněčný cyklus ve fázy G1 a G2. Díky této vazbě E6 genu dojde k označení proteinu p53 pro degradaci a dochází ke ztrátě kontroly buněčné proliferace s následnou destabilizací genomu. E7 gen působí regulačně a díky vazbě na buněčný transkripční faktor E2F, který způsobuje přechod buňky do S fáze, dojde ke ztrátě kontroly proliferace [75, 12]. 32
33 Obrázek 11: Životní cyklus HPV viru (převzato z Výskyt HPV Celosvětově v dlaždicobuněčných karcinomech děložního hrdla je nejčastěji přítomen HPV typ 16, jehož prevalence na všech kontinentech přesahuje 50 % [90, 89]. V Evropě se blíží 58 %. Další, nejčastěji zastoupené HR HPV typy, seřazeny sestupně dle prevalence jsou HPV 18, 45, 31, 33, 52, 58 a 35. Všechny výše uvedené jsou společně s HPV 16 zodpovědné za 89 % karcinomů děložního hrdla [16, 89]. Geografické rozdíly ve výskytu HPV typů jsou mizivé. HPV 31 je třetím nejčastějším typem v Severní, Střední a Jižní Americe, HPV 33 pak v Africe a v Evropě, a typ HPV 58 v Asii. V adenokarcinomech je celosvětově nejčastěji zastoupený typ HPV 18 [81]. Máme k dispozici studie s výsledky analýz prevalence HPV typů u asymptomatických žen, žen s LSIL, HSIL a karcinomem děložního hrdla v České republice [90, 90, 91, 92, 93]. V České republice byla DNA humánních papillomavirů detegována v 94 % karcinomů děložního hrdla, HPV 16 byl prokázán v 76 % [91, 93]. Celkově bylo v karcinomech děložního hrdla v České republice (ČR) identifikováno 7 různých typů HPV [90, 91, 93]. V high grade lézích (HG SIL neboli HSIL) je nejčastěji zastoupený HPV 16 bez souvislosti s geografickou polohou, v Evropě 52 %, v Asii 34 %. Další typy dle snižující se prevalence 33
34 HPV 31, -58, -18, -33, -52, -35, -51, -56, -45, -39, -66. V ČR je výskyt HPV v HSIL lézích 93 %, z toho HPV 16 v 51,4 %. Celkově bylo v ČR v HSIL lézích identifikováno 10 různých typů HPV [90, 91, 93]. V low grade lézích (LSIL) je opět HPV 16 nejčastější detegovaný typ, a to ve 26 % HPV pozitivních lézích. Další typy v sestupném pořadí HPV 31, -51, -53, -56, -52, -18, -66, -58. V dalších 5 % lézí byly identifikovány ještě jiné typy HPV. Z hlediska geografie byly nalezeny významné rozdíly ve výskytu HPV 16 (29 % v Evropě, 16 % v Africe) a HPV 18 (12 % v Severní Americe a 5 % ve Střední a Jižní Americe). V ČR byla zjištěna prevalence HPV přes 50 %, a HPV 16 byl prokázán v polovině vzorků. Celkově bylo ČR u LSIL lézí identifikováno 12 různých typů HPV [90, 91, 93]. V ČR bylo vyšetřeno 651 žen s atypickým nálezem dle cytologie a HPV bylo prokázáno v 50,7 %. HPV 16 mezi 6,5-15 % a HPV 18 od 1,7 po 6 %. V závislosti na věku prevalence klesala, ve věkové skupině let byla nejvyšší (64,5 %), ve skupině let 31,9 %, a ve skupině let 21,3 % [92]. V ČR se HPV infekce u zdravých žen pohybuje kolem 22 % [91, 93] a HPV 16 byl prokázán u 38 % z těchto pozitivních žen [91, 93]. Z výše uvedeného vyplývá, že v závislosti na závažnosti léze roste prevalence HPV 16, -18, ale i Průběh HPV infekce a způsob přenosu Po kontaktu viru na sliznice nebo pokožku (nejčastěji pohlavním stykem) dochází při drobných poraněních (mikrotraumatech) k průniku do buněk. Viry přilnou ke vhodným receptorům na buněčném povrchu, dostanou se dovnitř buněk přes buněčnou membránu a jsou pohlceny do transportních váčků. V buňkách pak ztrácejí své proteinové obaly (kapsidy) a jejich DNA se inkorporuje do buněčného jádra, kde začíná proces množení virového genomu. Viry se chovají jako paraziti schopní využívat buněčný biochemický aparát k expresi svých genů k namnožení virových genomů a jejich zabalení do ochranných obalů [16]. Přenos HPV se děje v % pohlavním stykem (např. vaginálně, rektálně a ústy) [103]. Ostatní popsané cesty bez sexuální aktivity (například kontaminovaným ručníkem nebo prádlem) jsou možné, ale. Během pohlavního dráždění a zvláště pohlavního styku (i maximálně šetrného) vznikají mikroskopické trhlinky na pohlavních orgánech a ty jsou vstupní bránou pro přenos infekce. K přenosu infekce tak může dojít i u dívek, které sice zatím neměly pohlavní styk, ale jsou již sexuálně aktivní. Kondom nemusí chránit před jeho přenosem, ale omezuje riziko přenosu infekce (ať již z partnera na partnerku nebo naopak). Doba mezi nakažením a prvními příznaky infekce je většinou mezi několika týdny a 8 měsíci, vzácně je i delší. Většina nakažených nemusí mít žádné příznaky infekce. Imunitní systém 34
35 většiny žen se dokáže do 12 až 18 měsíců s nákazou vypořádat, tudíž lze předpokládat, že i imunitní systém mužů se dokáže vypořádat s touto infekcí za stejnou dobu [33] Onkogenní potenciál virů HPV Transformační aktivita jednotlivých subtypů se výrazně liší. Dle onkogenního potenciálu se HPV viry dělí na HPV typy s nízkým rizikem = LOW RISK (LR) vyvolávají pouze lehké přednádorové změny a tvorbu genitálních bradavic a HPV typy s vysokým rizikem = HIGH RISK (HR) vyvolávají vznik těžkých přednádorových a nádorových změn [68, 54]. S mírnou dysplázií jsou většinou asociovány LR HPV - typ 6, 11, 34, 40, 42, 43, 44, 54, 61, 70, 72, 74, 81. S těžkými dyspláziemi a maligními neopláziemi jsou spojeny HR HPV - typ 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 [53, 54]. Transformační aktivita je spojena s integrací virového genomu do genomu buňky. Vlastní transformační účinek obstarají produkty virových genů [16]. Obrázek 12: Změny ve tkáni po infekci HPV virem (převzato z Maligní transformace buňky je složitý a mnohastupňový proces. Obrázek 12 ukazuje změny, které probíhají po infekci HPV virem. Mezi zdravou tkání až po onkologické onemocnění existují plynulé přechody [76]. Virus přebírá kontrolní mechanismy buněčného cyklu 35
36 a preferuje své vlastní množení. Infikované buňky jsou geneticky nestabilní. Je narušen i průběh dělení a vznikají různě atypické a abnormální buňky [66] Obecná charakteristika buněčného cyklu Buněčné dělení je základem pro vývoj každého organismu. Jeho kontrola je stěžejní záležitostí a její narušení může mít za následek přeměnu normální buňky v buňku nádorovou. Takové buňky jsou následně schopny nekontrolovaného růstu bez působení regulačních mechanismům [75]. Rozdělení buněčného cyklu na několik základních fází podle biochemických a morfologických charakteristik, bylo navrženo v r Howardem a Pelcem, a je dnes obecně přijato. Buněčný cyklus je ukončen rozdělením mateřské buňky ve dvě dceřiné buňky, následuje jejich růst a nové dělení (viz tabulka 8 a obrázek 13) [76]. Obrázek 13: Fáze buněčného cyklu (převzato z www2.le.ac.uk ) Změny v buněčném cyklu při infekci HPV Integrace virové genetické informace do buněčného genomu otevře čtecí rámec virového genu E2 a způsobí jeho transkripci. To následně způsobí zvýšenou expresi virového E6 a E7 genu. Onkoproteiny E6 a E7 vysoce rizikových HPV typů interagují s produkty onkosupresorických genů (p53, p105rb) a to vede k jejich funkční inaktivaci. E7 uvolňuje transkripční faktor E2F z vazby na protein prb a urychluje degradaci proteinu prb a jemu příbuzných proteinů [35, 69]. Dochází ke snížení hladiny komplexu cyklinu D/cdk4, kterou způsobuje vysoká exprese inhibitoru cyklin dependentních kináz, proteinu p16 [52, 73] v buňkách s inaktivovaným proteinem prb. Nefunkční protein prb v těchto lézích umožňuje nekontrolovatelnou proliferaci a není schopen inaktivovat transkripci proteinu p16. V cervikálních prekancerózách a nádorech vyvolaných HPV lze tedy prokázat zvýšenou expresi proteinu p16 [50, 46, 28]. Protein p16 je zodpovědný za snížení hladiny komplexů cyklin D/cdk4, ale funkčně se díky HPV inaktivaci proteinu prb neuplatní. 36
37 Tabulka 8: Základní fáze buněčného cyklu [75] G0-fáze G1-fáze S-fáze G2-fáze M-fáze klidová fáze buněčného cyklu, buňka udržuje bazální metabolismus a plní své základní funkce probíhá syntéza všech typů RNA v jádře a proteosyntéza v cytoplazmě. Buňka roste. Je to interval mezi ukončením mitózy a začátkem syntézy DNA. Délku celého buněčného cyklu většinou určuje právě délka G1 -fáze v jádře se replikuje DNA a v cytoplazmě jsou syntetizovány histony. Po skončení S -fáze obsahuje buněčné jádro dvojnásobné množství DNA probíhá další růst buňky, prosteosyntéza, a ve zvýšené míře jsou syntetizovány proteiny pro výstavbu mitotického aparátu, zvláště tubulin. Je to interval mezi koncem syntézy DNA a začátkem mitózy. V G2 -fázi probíhá kontrola ukončení replikace DNA před vstupem do mitózy mitotická, sestává z 6 na sebe navazujících fází. Prvních pět (profáze, prometafáze, metafáze, anafáze, telofáze) představuje dělení jádra. Šestou fází je vlastní rozdělení buňky neboli cytokineze.mitotickým dělením je zabezpečen vznik dvou geneticky identických buněk Rizikové faktory transformace Základním faktorem je kontakt s HPV virem a jeho perzistence ve tkáni. Kromě toho jsou známy i další faktory zvyšující relativní riziko transformace buněk [28, 20]: - sexuální chování a počet sexuálních partnerů v průběhu života - etnicky daná genetická predispozice (rozdíly haplotypu leukocytárního antigenu HLA) - větší počet donošených dětí u mladých žen (trauma hrdla děložního, imunosuprese) - infekce dalšími sexuálně přenosnými patogeny (některé genotypy chlamydií) - kouření cigaret (silné argumenty epidemiologické) - poruchy imunity (zejména imunodeficience, HIV) - počátek kohabitace v době pubertálních somatických změn - poruchy výživy snízkou hladinou a-tokoferolů a vita minu C, antioxidantů - neúčast na screeningových vyhledávacích programech 37
38 1. 5. Prevence HPV infekce Nejúčinnější, a také často nejlevnější, v boji proti vzniku choroby, je její prevence. Primární prevence slouží k zamezení vzniku nemoci, sekundární pak ke včasnému záchytu již vzniklé nemoci [20, 103]. 1) Primární prevence sexuální abstinence Nejsnáze zabráníme infekci tak, že se vyhneme jejímu přenosu. Ten však probíhá i kontakty kůže, nemusí se jednat jen o pohlavní styk. K přenosu může dojít i při nekoitálních aktivitách. kondom Kondom snižuje riziko přenosu, ale k infekci může přesto dojít očkování proti HPV Moderní metoda, která vytvořením imunitní paměti chrání před infekcí a následným rozvojem onemocnění. Rozsah ochrany je dán počtem typů HPV, proti kterým vakcína chrání. 2) Sekundární prevence screening karcinomu hrdla děložního Děložní hrdlo je snadno dostupné, screening je v ČR založen na onkologické cytologii. Jedná se o nebolestivý stěr, který u nás bývá prováděn ženám po zahájení pohlavního života jednou ročně. Přestože prevence je plně hrazena zdravotními pojišťovnami, mnohé ženy této možnosti nevyužívají. Svého gynekologa řádně navštěvuje jen něco málo přes 50 % žen v reprodukčním věku. Většina zhoubných nádorů hrdla děložního se vyskytuje u žen, které prevenci opomenuly Profylaktické vakcíny proti lidským papillomavirům Nejnovější a nejspolehlivější metodou primární prevence proti HPV infekci je očkování. Termín vakcinace historicky souvisí s aplikací jednoho z prvních očkování proti variole, kdy byl v očkovací látce použit virus vakcinie. Po očkování dojde k imunizaci proti konkrétním typům viru obsaženým ve vakcíně [11]. Vakcíny proti HPV obsahují pouze obaly virů, neobsahují virovou genetickou informaci, která je nutná pro rozvoj infekce, nemohou proto způsobit onemocnění [53, 32]. V roce 2007 byla vakcinace proti HPV zahájena i v České Republice. Z celospolečenského hlediska (tj. pro plošné snížení výskytu karcinomu 38
39 děložního hrdla) má význam pouze celoplošná vakcinace, ale profit pro reprodukční zdraví a kvalitu života jedince je nesporný [30]. Od je očkování proti rakovině děložního hrdla dívkám ve 13. letech hrazeno z veřejného zdravotního pojištění. Na úhradu všech tří dávek očkovací látky mají nárok dívky v případě, že první dávka bude aplikována nejdříve v den jejich třináctých narozenin a nejpozději den před jejich čtrnáctými narozeninami. Aktuálně používané vakcíny působí na hlavní rakovinotvorné typy HPV - konkrétně typy HPV 16 a HPV 18. Ochrana proti těmto typům je absolutní. HPV 16 a HPV 18 jsou příčinou asi 70 % rakoviny děložního hrdla. Vakcíny mají navíc i různě vyjádřený podíl přídatné ochrany tzv. zkříženou ochranu (cross-protekce) proti dalším typům HPV [23, 72, 78]. Nejvyšší je prokázána proti HPV 31, HPV 33 a HPV 45 u vakcíny Cervarix a proti HPV 31 u vakcíny Silgard. Zkřížená ochrana může významně zvýšit účinek vakcíny [23]. Vakcíny také snižují riziko rozvoje rakoviny pochvy a zevních rodidel a rozvoj všech stupňů přednádorových změn děložního hrdla [101]. Jsou velmi bezpečné a rizika jejich podání jsou minimální. Injekce se aplikuje do ramenního svalu. Nejlepších výsledků a současně nejvyšší spolehlivosti je dosaženo u žen a dívek, které se ještě s HPV infekcí nesetkaly (HPV naivní populace) [61]. Každá žena, která byla očkována, má výrazně snížené riziko vzniku rakoviny děložního hrdla, přesto se u ní rakovina může objevit, protože vakcína nechrání proti všem rizikovým typům HPV. Je tedy nutné i u vakcinovaných žen pokračovat ve screeningu [30]. Kombinace očkování a pravidelných gynekologických kontrol je nejspolehlivější metodou k prevenci vážného onemocnění, kterým rakovina děložního hrdla bezesporu je. V ideálním případě by mělo být provedeno očkování ještě před započetím pohlavního života, avšak očkování je plně prospěšné i pro sexuálně aktivní ženy, které ještě nebyly nakaženy žádným z typů HPV virů obsažených ve vakcíně. Částečný prospěch z očkování mohou mít i ženy, které již byly nakaženy některým z typů HPV virů obsažených ve vakcíně. Tyto ženy pak získají imunitu proti zbylým typům HPV virů [61, 78]. Otevřená zatím zůstává otázka nutnosti revakcinace booster dávkou. Pro vývoj vakcíny bylo nezbytné znát přesný mechanismus průběhu papillomavirové infekce. Na infekci reaguje organismus, jak humorální, tak celulární imunitní odpovědí. Dochází k produkci neutralizačních IgG a sekrečních IgA protilátek. Pro eradikaci papillomavirů je rozhodující celulární imunita - specifické cytotoxické T-lymfocyty CD4+ a CD8+. Čas pro tuto eradikaci (clearing time) je uváděn v délce kolem 8-12 měsíců [32]. Imunitní odpověď vede k tomu, že vysoké procento (70-80 %) HPV infekcí má tranzitorní charakter [33]. Akceleraci vývoje směrem k cervikálnímu karcinomu může přinést imunosuprese (např. u HIV pozitivních) [42]. Další důležitý moment pro vývoj vakcíny byla konstrukce tzv. virus 39
40 - like partikulí (VLP). Jde o částice tvořené samoorganizovaným kapsidovým antigenem L1 viru, bez přítomnosti vlastní DNA. Protože za karcinogenní efekt jsou zodpovědny onkoproteiny E6 a E7 genů virové DNA, jde v případě VLP o neinfekční partikule, které mají zachovaný imunogenní efekt. Rekombinantními technikami jsou vneseny např. do některých bakterií či kvasinek, a jimi produkovány [30]. K dispozici máme dvě profylaktické vakcíny. Vakcína Silgard byla vyvinutá firmou Merck, Sharp and Dohme a je účinná jak proti dvěma typům HPV virů způsobujících rakovinu děložního hrdla (typy 16 a 18), tak proti dvěma typů HPV virů (typy 6 a 11), které jsou zodpovědné za tvorbu špičatých kondylomů. Vakcína Silgard od firmy Merck & Co., Inc. byla Obrázek 14: Vakcína Silgard (převzato z schválena dne pro použití v zemích Evropské unie (včetně České republiky) [107]. Silgard je vakcína k použití od věku 9 let k prevenci premaligních genitálních lézí (cervikálních, vulválních a vaginálních) a cervikálního karcinomu v příčinné souvislosti s jistými onkogenními typy lidského papilomaviru (HPV) a bradavic genitálu (condyloma acuminata) v příčinné souvislosti se specifickými typy HPV. Základní vakcinační řada sestává ze 3 samostatných 0,5 ml dávek podaných podle následujícího schématu: 0, 2, 6 měsíců. Potřeba podání dávky přeočkování nebyla stanovena [107]. Druhou vakcínou na trhu je Cervarix, vyvinutá společností GlaxoSmithKline, má být účinná pouze proti dvěma typům HPV virů (typy 16 a 18), které jsou zodpovědné za rakovinu děložního čípku. Tato HPV vakcína byla dne schválena pro použití v zemích EU. Cervarix je vakcína určená k podání dívkám ve věku od 9 let k prevenci premaligních genitálních lézí (cervikálních, vulvárních a vaginálních) a cervikálního karcinomu, které jsou způsobeny určitými onkogenními typy lidských papilomavirů (HPV). Očkovací schéma závisí na věku subjektu. U věku 9 až 14 let včetně se aplikují dvě dávky každá po 0,5 ml v 0, 6 měsících. Druhá dávka mezi 5 a 7 měsíci po 1. dávce. U žen od 15 let a starší seaplikují tři dávky každá po 0,5 ml v 0, 1,6 měsících. Druhá dávka mezi 1 a 2,5 měsíci po 1. dávce. Třetí dávka mezi 5 a 12 měsíci po 1. dávce [107]. 40
41 Účinnostní data jsou základem pro volbu vakcíny proti HPV v klinické praxi. Na základě probíhajících klinických studií upravují hlavní lékové agentury FDA a EMEA indikační spektrum vakcín. Efektivita obou vakcín je vysoká. Titry neutralizačních protilátek výrazně převyšují hodnoty dosažené přirozenou infekcí a udržují se na vysoké hladině. Po očkování je zabráněno nové infekci a perzistentní Obrázek 15: Vakcína Cervarix infekci vakcinovanými typy (definované v 6 nebo 12 měsíčním intervalu) ve100 (převzato % nebo téměř 100 % (podle způsobu hodnocení). Jako hlavní klinický cílový bod je proto hodnocen výskyt high grade lézí děložního hrdla (eticky nemůže být klinickým parametrem efektivity výskyt invazivního karcinomu). I zde je dosažena prakticky 100 % protekce lézí asociovaných s vakcinačními typy. Slibná je i cross-protekce proti typům HR -HPV 31 a 45 [71, 61, 78]. Kvadrivalentní vakcína pak významně redukuje i případy genitálních bradavic. Vakcíny nechrání před lézemi asociovanými s jinými typy HPV (vyjma popisované crossprotekce) a primárně nejsou určeny k léčbě již existujících lézí nebo genitálních bradavic [30, 61, 78] Screeningové programy karcinomu děložního hrdla V současné době probíhají v ČR tři screeningové programy: na kolorektální karcinom, na nádory prsu a karcinom děložního hrdla. Největší účast populace má program na screening karcinomu děložního hrdla, ale účast žen v tomto programu je pouze 50 %. Screening pro prevenci karcinomu děložního hrdla má upozornit na přítomnost přednádorových změn, které lze jednoduše odstranit a zabránit tak vzniku karcinomu. Léčba karcinomu je daleko náročnější a také mnohem méně úspěšná. Screenované by měly být všechny ženy. Poprvé poté, co zahájily sexuální život a pak v pravidelných ročních intervalech. Dnes je opakovaný screening prováděný v pravidelných intervalech nejlepší ochranou před vznikem karcinomu děložního hrdla. Každý rok by měla žena navštívit registrujícího gynekologa. Screening pro prevenci karcinomu děložního hrdla je prováděn vyšetřením cytologického stěru z děložního 41
42 hrdla (tzv. onkologická cytologie dříve PAP test) natřením přímo na podložní sklo nebo odběrem materiálu do tekutého média, tzv. liquid based cytology (LBC) [106]. Senzitivita klasické cytologie pro diagnostiku HG lézí a karcinomů je v rozmezí % v nejlépe organizovaných laboratořích [108]. V detekci závažných přednádorových změn je liquid based cytology (LBC) s klasickou cytologií podobná [3, 12, 47]. Při použití LBC je možné doplnit další vyšetření ze stejného vzorku (např. HPV test, cytoimunohistochemie p16, ostatní biomarkery, apod.) [18]. Nevýhodou je pak vyšší cena metody. Novinkou v cytologii je počítačová analýza obrazu LBC (Imaging system u ThinPrep Pap testu a Focal point processor u SurePath Pap). Dle některých studií mají vyšší senzitivitu v detekci HG lezí než klasická nebo LBC cytologie [59]. Nevýhodou je opět vysoká cena celého systému. Zavedení HPV testace do screeningových postupů v ČR dále zvýší citlivost screeningu a umožní prodloužit interval kontrol u HR HPV negativních žen s negativní cytologií na minimálně 3 roky [18]. Ve vyspělých zemích je HPV testace již nyní součástí doporučených postupů ve screeningu karcinomu děložního hrdla (Anglie, Finsko, Norsko, USA a jiné). Senzitivita u žen nad 30 let ve spojení s HPV testací stoupá nad 95 % [106]. Velkým pokrokem v posledních letech v ČR bylo oficiální zavedení screeningových programů, akreditace cytologických laboratoří a od roku 2014 i dlouho očekávané adresné zvaní žen k preventivním gynekologickým prohlídkám zdravotními pojišťovnami. Další možnost jak snižovat výskyt těchto chorob je plošná profylaktická vakcinace dívek proti HPV, která byla v ČR zahájena a je hrazena dívkám ve věku 13 let z veřejného zdravotního pojištění. Z možností jak dále zvýšit senzitivitu screeningu je zavedení HR HPV testace nebo duální p16/ki-67 imunocytochemický test v onkologické cytologii [15]. Screeningové programy pro prevenci karcinomů zevních rodidel (vulvy), pochvy, penisu a konečníku bohužel neexistují! 42
43 2. Diagnostika dysplázií dolního genitální traktu Metody používané k diagnostice dysplázií a karcinomů dolního genitálního traktu lze rozdělit na prebioptické a bioptické. K prebioptickým vyšetřením patří kolposkopie, skupina spektroskopických metod, onkologická cytologie (OC) a HPV typizace. Skupina neinvazivních prebioptických metod zaznamenala dynamičtější rozvoj. V kolposkopii je to digitalizace obrazu, v oblasti onkologické cytologie využití počítačové analýzy obrazu v tekutých cytologiích (Liquid Based Cytology - LBC) [8]. Na molekulárně genetické úrovni detekce deoxy- nebo ribonukleové kyseliny (DNA, RNA) HPV různými typy testů [88]. Přesnější k identifikaci lézí vysokého stupně je detekce onkogenů E6 a E7, resp. jejich mrna [79]. Dalším upřesněním u HR HPV pozitivních žen se jeví stanovení metylace tumorsupresorových genů [12]. Přesto diagnóza musí být potvrzena odběrem tkáně biopsií (nejlépe cílenou klíšťkovou biopsií nebo konizací). A) prebioptické metody - kolposkopie, spektroskopie - onkologická cytologie - HPV typizace B) bioptické metody - klíšťková biopsie - diagnostická konizace - separovaná abraze Kolposkopie Kolposkopické vyšetření Kolposkopie je technika, při které se pozoruje povrch dolního děložního traktu (nejčastěji děložního hrdla) pomocí binokulárního optického systému - kolposkopu, který umožňuje optické zvětšení pozorovaného obrazu. Od prvního pozorování děložního hrdla kolposkopem a jeho publikování v roce 1925 dr. Hansem Hinselmannem uběhla řada let a původní technika byla v mnohém výrazně vylepšena. V současné době nastupuje digitalizace obrazu a použití 43
44 počítačových algoritmů pro zpracování a korekce obrazu. Pozorovaná oblast je osvětlována silným zdrojem světla (v moderních přístrojích často Light-Emitting Diode= LED). Kolposkop má ohniskovou vzdálenost od pozorovaného povrchu kolem cm. Ta umožňuje manipulaci a použití instrumentů pro odběry vzorků (kleště pro knipsbiopsie, sety pro odběr onkologické cytologie, použití štětiček na aplikaci roztoků, apod.), a také komfort pro lékaře, který vyšetření provádí [100]. Kolposkopické vyšetření by mělo být doplněno fotografií nebo nákresem, následným popisem a zhodnocením. Kolposkopie se dělí na nativní a rozšířenou kolposkopii (obrázek 16). Při nativní kolposkopii je vyšetřovaná oblast pozorována bez podání jakéhokoliv roztoku nebo jen po setření tamponem napuštěným ve fyziologickém roztoku. Kolposkopie rozšířená využívá k eliminaci faktorů zhoršujících přehlednost (zejména hlen a krev) aplikaci roztoků, které současně zvýrazní případné změny ve tkáni. Nejčastěji se používá 5% roztok kyseliny octové nebo Lugolův roztok. Roztoky je nutno nanášet velkým namočeným vatovým tamponem a nechat působit minimálně sekund [20]. Obrázek 16: Nativní a rozšířená kolposkopie Nativní kolposkopie Rozšířená kolposkopie: 30 sekund po aplikaci 5% (autorské obrázky) kyseliny octové Kolposkopem jsou patrné povrchové změny sliznice a změny ve tvaru a uspořádání cév. Sleduje se celá řada jevů, které jsou podrobně popsány v kolposkopických atlasech [36, 100]. K popisu dlaždicových lézí se používá kolposkopická nomenklatura aktualizovaná v Barceloně v roce (tabulka 10). Závěrem je popisné vyjádření závažnosti 44
45 pozorovaných změn (nález suspektní z HG léze, nesuspektní apod.) [36]. Popis a diagnostika žlázových lézí je daleko obtížnější. Změny často nejsou vizualizovatelné, jsou zanořeny do hrdla, a také jsou často multifokální. Mnohdy je nezbytné použití nástrojů pro vizualizaci endocervixu (Koganova zrcadla, malý vatový tamponek, apod.). Hodnocení kolposkopického obrazu je vždy komplexní, nutno mít na posouzení nálezu dostatek času a po aplikaci kyseliny octové posuzovat nález dynamicky v čase [20, 100]. Obzvlášť to pak platí při vyšetření těhotných, kdy změny jsou často výrazně modifikovány graviditou. Pro hodnocení závažnosti skvamozních změn existují různé indexy - např. Reidův kolposkopický index (tabulka 9) [20]. Tabulka 9: Modifikovaný Reidův kolposkopický index 0 bodů 1 bod 2 body zbělení po sněhově bílé, šedobílé, lesklé šedé, matné, ústřicově kyselině octové transparentní bílé, perleťové Schillerův test mahagonově hnědé kropenatá pozitivita žluté, růžové cévy jemné cévní vzorce chybí hrubé cévní vzorce okraje a povrch geografické okraje, rovné okraje, hladký vystupující, olupující se, mikropapilární povrch povrch zesílené okraje, vnitřní demarkace 0-2 body: negativní nebo LG SIL (CIN I) 3-4 body: přechod LG SIL a HG SIL (CIN I-II) 5-8 bodů: horší než HG SIL (CIN II, CIN III) 45
46 Tabulka 10: Kolposkopická klasifikace Barcelona 2002 [20] Normální kolposkopické nálezy originální dlaždicový epitel cylindrický epitel transformační zóna Abnormální kolposkopické nálezy plochý, sněhově bílý acetopozitivní epitel sytý, ústřicově bílý acetopozitivní epitel,eventuálně nerovného povrchu* jemná mozaika hrubá mozaika* jemné puntíčkování hrubé puntíčkování* částečně jódpozitivní zóna- světle žlutá jódnegativní zóna - sytě žlutá* atypické cévy* Kolposkopické nálezy svědčící pro invazivní karcinom Nevyhovující kolposkopie - není viditelná skvamokolumnární junkce - těžký zánět, atrofie, poranění - čípek není viditelný Různé změny kondylomata keratóza eroze zánět atrofie deciduální změny polypy * HIGH GRADE léze (ostatní nálezy skupiny II. představují LOW GRADE léze) 46
47 Pro hodnocení kolposkopie děložního hrdla je velmi důležitá vizualizace oblasti - tzv. transformační zóny (TZ). Při působení onkogenních HR HPV virů se může vyzrávající metaplastický epitel měnit na epitel dysplastický a taková transformační zóna se pak v kolposkopickém obrazu nazývá atypická (ATZ). Velmi významná je její velikost a obzváště topografie. Dle toho rozlišujeme několik základních typů ATZ [20, 100, 36]. Obrázek 17: Topografie atypické transformační zóny (převzato z 47
48 Obrázek 18: Atypická transformační zóna a konkrétní kolposkopické nálezy a) ATZ I U tohoto typu je prekanceróza plně viditelná na exocervixu (proximální i distální konec léze) b) ATZ II U tohoto typu je léze plně viditelná na exocervixu, proximální konec je částečně zanořen do endocervixu, ale je vizualizovatelný c) ATZ III U tohoto typu je léze částečně viditelná na exocervixu, není ale možno vizualizovat její endocervikální konec d) ATZ IV Celá léze je zanořena v endocervixu a kolposkopicky není viditelná kolposkopický obraz je nehodnotitelný (autorské obrázky) 48
49 Obrázek 19: Nehodnotitelná kolposkopie. Zanořená transformační zona, kolposkopický obraz je nehodnotitelný. (autorský obrázek) Obrázek 20: Kolposkopie ATZ I. Přehledná ATZ I, hrubý bílý epitel + hrubá punktace, kolposkopicky suspekce z HG leze. Potvrzeno knipsbiopsií CIN III (autorský obrázek) 49
50 Obrázek 21: Kolposkopicky nesuspektní nález. Přehledná TZ, ektropium průměru cca 15mm s metaplázií (autorský obrázek) Obrázek 22: Invazivní adenokarcinom hrdla děložního Kolposkopicky suspektní invaze již s povrchovou nekrózou na horní porci. Biopticky potvrzen invazivní adenokarcinom hrdla děložního. (autorský obrázek) 50
51 Obrázek 23: Vulvoskopie uvin Vulvoskopicky vlevo od hráze nespecifická zarudlá eflorescence velikosti 2x1cm, biopsií zde potvrzena léze uvin (autorský obrázek) Obrázek 24: Vulvoskopie dvin. Vulvoskopicky v oblasti horní komisury až VIN, biopticky potvrzen diferencovaný VIN a mikroinvaze (autorský obrázek) 51
52 Pro provádění specializovaných kolposkopických vyšetření je nutná funkční licence pro expertní kolposkopii F017. Jejím cílem je definování minimálních standardů pro výkon kolposkopie (např. minimální počet diagnostikovaných HG lezí za rok, požadované technické vybavení, apod.). Senzitivita kolposkopie děložního hrdla pro premaligní léze je % v případě přehledné transformační zóny [36] Cervikografie Zaznamenání obrazu děložního hrdla fotoaparátem bylo publikováno prof. Štaflem v roce 1981 [87]. Snímky mohla pořídit i školená obsluha, která je předala expertům k vyšetření. Limitací byla nutnost pořízené snímky vyvolávat. Nyní je možné obrazy v reálném čase snímat digitální kamerou, elektronicky distribuovat a archivovat. Studie ukázaly, že senzitivita cervikografie je nižší než senzitivita konvenční onkologické cytologie, specificita je vyšší [81]. Etherington metodu modifikoval na přenos celé pořízené videosekvence [26] Digitální kolposkopie Rozvoj počítačových systémů, obzvlášť jejich rychlosti a paměťové kapacity, poskytujenové možnosti v manipulaci s obrazovými daty generovanými optickým kolposkopem (obrázek 25). Obraz je zpracován a převeden do počítačové podoby (tzv. digitalizace) stejně jako např. v digitálním fotoaparátu. Kvalitní digitální snímače standardně nabízí vysoké rozlišení obrazu, které umožní prohlédnout i drobné detaily [80]. Snímky je možné dále zpracovávat (úpravy barev, jasu, kontrastu, digitální korekce obrazu) a elektronicky distribuovat ( em, digitální úložiště, cloudové služby, speciální programy a aplikace) [57]. Obrázek 25: Digitální kolposkop ECLERIS (převzato z Archivace a distribuce obrazů Telemedicína je dálkový přenos lékařských informací od pacienta k lékaři, prostřednictvím telekomunikačních a informačních technologií. Picture Archiving and Communication 52
53 System (PACS) je koncept archivace biomedicínských obrazových informací a řízení přístupu k těmto informacím. Komunikace obvykle probíhá podle standardu Digital Imaging and Communications in Medicine (DICOM). Dálkové datové přenosy se dnes nejčastěji dějí celosvětovou sítí internet s možností šifrování přenosu dat [31] Spektroskopie Celá skupina nových technik využívá možností elektromagnetického spektra - infračerveného ( μm), viditelného ( μm) a ultrafialového ( μm). Jsou to neinvazivní metody, při které jsou pomocí elektromagnetického spektra různých délek studovány vlastnosti sledované tkáně [1, 17]. Většina popisovaných systémů slouží k diagnostice nálezů na děložním hrdle Dynamic Spectral Imaging System (DySIS) Je to kolposkopické vyšetření s dynamickým spektrálním zobrazením (Dynamic Spectral Imaging = DSI). Zaznamenává se rychlost zbělení epitelu (obrázek 27) hrdla děložního po aplikaci kyseliny octové v reálném čase. Počítač vytvoří barevné mapování a škála barev vyjadřuje riziko HG léze. Jednotlivé barvy odpovídají rychlosti zbělení po aplikaci kyseliny octové. Jakmile je aplikován na povrch děložního hrdla roztok kyseliny octové, DSI systém automaticky začíná s měřením a záznamem efektu zbělení v daném časovém úseku (do 3 minut) [102, 110]. Na konci vyšetření DySIS systém zobrazí barevnou mapu DySISmap (obrázek 28). Ta poskytuje detailní grafické Obrázek 26: Systém DySIS (převzato z vyhodnocení naměřených údajů, kde jednotlivé barvy na stupnici korelují s rychlostí změn 53
54 zbělení. Mapa je odvozena od patentované dynamické spektrální analýzy tkáně děložního hrdla. Barvy jsou rozděleny na mapě v závislosti na stupni aceto-bělení měřené DySIS během vyšetření. Pomocí intuitivní dotykové obrazovky je možno graficky označit místa vhodná k cílené knipsbiopsii. Kromě toho systém nabízí záznam digitálních kolposkopických obrazů v high definition (HD) rozlišení s uložením celé videosekvence. Ovládání je uživatelsky jednoduché a příjemné. Software pak umožnuje ukládání nálezů jednotlivých pacientek s propojenými záznamy v databázi a i jejich export na přenosná media nebo do PC [1]. Technická specifikace systému DySIS [58]: - Digitální zobrazení s rozlišením 1600x1200 pixelů - Jasně bílé LED (> hodin životnost) - 12,1 dotykový displej - Standardizovaný aplikátor kyseliny octové - Nejméně 250 GB prostoru pro záznam - VGA, LAN a USB porty - Volitelný 19 LCD monitor - Plná záruka CE a FDA certifikace Obrázek 27: Obrazové výstupy systému DiSYS. a) Nativní kolposkopie děložního hrdla v čase 0 sekund před aplikací kyseliny octové b) Po aplikaci roztoku kyseliny octové systém začíná ukládat digitální obrazy - zde v čase 10 sekund 54
55 c) Nález v čase 30 sekund d) Nález v čase 90 sekund (autorské obrázky) Obrázek 28: Obrazové výstupy systému DiSYS - počítačem vygenerovaná DySISmap. Místa s bílou barvou značí okrsky, kde došlo k rychlému zbělení po aplikaci kyseliny octové. Zde jsou také místa, kde je vysoké riziko přítomnosti HG léze a vhodné cílení knipsbiopsie. (autorský obrázek) 55
56 Dle literárních údajů je senzitivita metody DSI pro detekci HG lézí 79 % a pro konvenční kolsposkopii 55 % [57]. DSI je v detekci HG lézí děložního hrdla citlivější než kolposkopie. Citlivost narůstá, je-li barevné mapování kombinované se standardním kolposkopickým vyšetřením [57, 80] LuViva Advanced Cervical Scan Metoda využívající světlo pro detekci fyzikálních a chemických změn v tkáních, které mohou být přítomny u cervikálních abnormalit [102]. Systém nevyžaduje vzorek tkáně a nečeká se na laboratorní analýzu. Používá se sonda, která se přikládá na povrch pozorované tkáně (obrázek 29, 30) [40]. Výsledný počítačem generovaný scan je zobrazen na monitoru systému [2]. Obrázek 29: Přístroj LuViva (převzato z Obrázek 30: Schéma systému LuViva a jeho použití na děložním hrdle (převzato z 56
57 LUMA cervical imaging system Tento systém používá vlastností spektroskopie v tkáních in vivo. Účinnost LUMA (MediSpectra, Inc, MA, USA) pro detekce cervikálních lézí, byla prokázána u dvou prospektivních, randomizovaných studiích. Jeho použití vedlo k nárůstu o 25 % při průkazu HG léze z cílené biopsie v porovnání s kolposkopií [1, 96]. Americká FDA schválila tento přístroj v březnu Optical Coherence Tomography (OCT) Je to neinvazivní technika využívající infračerveného světla ke studiu vlastností tkáně (metabolických a strukturálních). Používá se sterilní sonda, která se přímo přikládá na zkoumanou tkáň. Ta vysílá Obrázek 31: Přístroj k provádění vyšetření OCT infračervené světlo, které se odráží od mikrostruktur tkání. Odražené světlo je zpracováno a vyhodnoceno počítačem (obrázek 31), a poté je vytvořen dvojrozměrný obraz (analogicky jako B-mod ultrazvuků) [10]. Rozlišení je v řádech mikrometrů. Výsledný obraz je interpretovatelný bez speciálního školení personálu (obrázek 32). (převzato z 57
58 Obrázek 32: Porovnání výstupu OCT s histologickým obrazem epitelu (převzato z 58
59 2. 3. Onkologická cytologie Onkologická cytologie zůstává stále základní screeningovou metodou. Cytologické vyšetření je metoda pomocná, nelze z ní určit přesnou diagnózu, pouze ukazuje míru podezření na přednádorové stavy. Může být jak falešně nadhodnocena i podhodnocena [108]. Nynější platná klasifikace k hodnocení onkologické cytologie je The Bethesda systém Cytolog může navrhnout kontrolu, která by měla být v souladu s aktuálními doporučeními Světové zdravotnické organizace, ale plnou zodpovědnost za další diagnostické či léčebné postupy nese gynekolog. The Bethesda systém 2001 [9]. Rozlišují se léze dlaždicobuněčného epitelu a léze cylindrického epitelu. Dlaždicobuněčný epitel - normální nález (negative for intraepitelial lesions or malignity, NILM) - atypický dlaždicobuněčný epitel (atypical squamous cells, ASC), případně atypický dlaždicobuněčný epitel nejasného významu (atypical squmous cells of undetermined significance, ASC-US) - atypický dlaždicobunečný epitel, u něhož nelze vyloučit high-grade léze (atypical squamous cells cannot exlude HSIL, ASC-H) Cylindrický epitel - normální nález (NILM) - atypický cylindrický epitel blíže nespecifikovaný (atypical glandular cells not otherwise specified, AGC-NOS) - atypický cylindrický epitel podezřelý z carcinoma in situ nebo invazivního karcinomu (atypical glandular cells suspicious for AIS or cancer, AGC-neoplastic) - adenokarcinom in situ (adenocarcinoma in situ, AIS) - invazivní adenokarcinom Aktuální verze systému Bethesda 2001 (Beková A, Slavík V 2003) : I. Kvalita stěru Je jedním z nejdůležitějších kritérií pro správnou interpretaci nálezu. Stěr má obsahovat buňky z exo- i endocervixu, a také buňky z transformační zóny. 59
60 Popis: dostatečný pro hodnocení - popisuje přítomnost, resp. nepřítomnost endocervikální komponenty a buněk z transformační zóny, popř. jiné faktory ovlivňující kvalitu: krev, zánět, cytolýza. Stačí 10 endocervikálních nebo metaplastických buněk pro indikaci transformační zóny. nedostatečný pro hodnocení uvedení důvodu: poškození preparátu, nevhodná fixace nebo těžký zánět či nekróza, atd. II. Interpretace cytologického nálezu a) Mikroorganismy: Trichomonas vaginalis, Candida, bakteriální vaginóza, Actinomyces, herpes simplex. b) Jiné nálezy: reaktivní buněčné změny spojené se zánětem, radiací, nitroděložní tělísko (IUD), žlázové buňky po hysterektomii, atrofie. c) Endometriální buňky u žen nad 40 let - do 40 let se neuvádějí. Dlaždicové buňky: normální - negativní pro lézi atypické dlaždicové buňky - ASC - neurčitého významu ASC-US: jde o změny naznačující SIL, ale nesplňující kritéria určující interpretace. Tato množina zahrnuje menšinu případů dříve označovaných jako ASCUS/R (spíše reaktivní), většinu případů, dříve označovaných jako ASCUS spíše SIL. Vylučuje případy HSIL. - nevylučující HSIL - ASC-H: cytologické změny naznačující HSIL, ale nesplňující kritéria pro definitivní interpretaci. Jsou indikací k biopsii. Nález ASC by měl být méně než 10 % všech cytologických nálezů za rok v cytologické laboratoři! LSIL: zahrnující HPV,CIN I HSIL: zahrnující CIN II, CIN III, charakteristiky suspektní invaze Dlaždicobuněčný karcinom Žlazové buňky: normální - negativní pro lézi 60
61 atypické - endocervikální buňky AGC-NOS, - endometriální buňky AGC-NOS, - glandulární buňky AGC-NOS atypické - endocervikální buňky spíše neoplastického původu AGC-NEO, - glandulární buňky spíše neoplastického původu AGC-NEO, - endocervikální karcinom in situ AIS adenokarcinom - endocervikální - endometriální - extrauterinní, blíže nespecifikovaný jiné maligní elementy III. Závěr Negativní pro intraepiteliální lézi nebo malignitu (zahrnuje i mikroorganismy a reaktivní buněčné změny). Epiteliální buněčné abnormality (dlaždicové, žlázové). Jiné bez neoplázie (endometriální buňky u ženy nad 40 let, atd.). IV. Doporučení laboratoře Doporučení uváděná na výsledcích z laboratoře jsou nepovinný údaj a měly by korespondovat s aktuálními doporučeními WHO a odborné společnosti. Pro cytologickou laboratoř jsou nepovinný údaj. Je nutné si uvědomit, že za další léčebný postup je plně právně zodpovědný ošetřující lékař - gynekolog. Výše popsané hodnocení se užívá u konvenčních cytologických stěrů i stěrů LBC Klasická cytologie (konvenční OC, PAP test) Již v r navrhl Papanicolau, zakladatel gynekologické cytologie, rutinní cytologické vyšetřování děložního hrdla k prevenci rakoviny děložního hrdla. Buněčný materiál setřený z děložního hrdla je přenesen na sklo a fixován, označen a spolu s průvodkou je odeslán do cytologické laboratoře k dalšímu zpracování. Každé sklo musí být pečlivě označeno a spolu s průvodkou je odesláno do cytologické laboratoře k dalšímu zpracování. Průvodka k cytologickému vyšetření by měla obsahovat údaje o pacientce (datum poslední menstruace, antikoncepce, těhotenství, vakcinace, apod.). V laboratoři je stěr dále obarven a následně 61
62 hodnocen v optickém mikroskopu. První prohlédnutí preparátu provádí cytotechnolog a každý podezřelý nález předá ke zhodnocení lékaři [99, 77]. Ten rozhodne, zda-li je nález abnormální a vytvoří závěr Cytologie z tekutého média (Liquid Based Cytology - LBC) LBC je novější technika umožňující odběr vyšetřovaných buněk do tekutého média, které je uvnitř malé nádobky (obrázek 33). Používají se komerční systémy (např. Surepath, Thin Prep). Preparáty zhotovené metodou LBC jsou přehlednější, s menším počtem artefaktů a buňky jsou na skle rozprostřeny v jedné tenké vrstvě. Díky okamžité a dokonalé fixaci jsou oproti konvenční cytologii lépe zachovány jaderné charakteristiky buněk nezbytné pro exaktní diagnostiku [21] K odběru vzorků pro LBC se doporučuje kartáček nebo štětička. Nástroj je 5x otočen kolem cervikálního ústí ve směru hodinových ručiček. Hlava kartáčku je oddělena a vložena do roztoku s fixativem (SurePath) nebo řádně vymáchána (Thin Prep). Buňky jsou ze suspenze odděleny centrifugací (Surepath) nebo filtrací (Thin Prep). Buňky jsou umístěny na sklo v oválném nebo okrouhlém poli pomocí sedimentace (Surepath) nebo kontrolovaného tlaku (Thin Prep). Pole pro mikroskopii má průměr 13 mm (Surepath) nebo 20mm (ThinPrep). Jak Surepath tak Thin Prep systémy jsou automatizované. V detekci závažných přednádorových změn je LBC s klasickou cytologií podobná [3, 47]. Obrázek 33: Odběrový set pro tekuté cytologie LBC (autorský obrázek) 62
63 Výhodou LBC je okamžitá fixace a tím zlepšení jaderných a cytoplazmatických detailů. Všechen odebraný materiál je k dispozici pro zpracování. Tenká vrtsva a konstantní rozsah pozorovaného pole snižují čas nutný pro screening oproti konvenčním nátěrům (obrázek 34a) a výrazně klesá podíl nereprezentativních preparátů. Nátěry na skle se vyznačují čistším pozadím a tím lepší viditelností epiteliálních buněk (obrázek 34b). LBC vzorky jsou vhodné pro doplňkové testy (např. na HPV test, cytoimunohistochemie p16, Ki-67, atd.) [18] a také pro automatizovanou analýzu. Nevýhodou LBC je především vyšší cena metody než u konvenční cytologie. Obrázek 34: Konvenční a LBC cytologický preparát a) Konvenční cytologie. Cytologický preparát v přehledném zvětšení pro skríning - objektiv 10 x - normální dlaždicové epitelie v kohezivních formacích. (publikováno se svolením autora MUDr. I. Kinkorové-Luňáčkové) 63
64 b) LBC cytologie. LBC stěr - objektiv 10 x - rovnoměrné rozložení buněk v tenké vrstvě, "čistější" pozadí. (publikováno se svolením autora MUDr. I. Kinkorové-Luňáčkové) Počítačová analýza obrazu LBC Novinkou v onkologické cytologii je počítačová image analýza LBC stěrů. Cervikální screening je velmi stereotypní a časově náročná práce. Proto byla snaha alespoň o částečnou automatizaci tohoto procesu. První statické buněčné skenery byly vyvinuty před 50 lety, k prvním patřil Cytoanalyser (Airborne Instruments laboratory New York) [109]. V klinické praxi ale uplatnění nenalezl, protože nebyl schopen komplexní analýzy nátěrů. Následné experimenty v průběhu dalších 40 let vyvinout komerčně úspěšný automatický skener pro cervikální screening byly rovněž neúspěšné. Až v poslední době došlo k významnému pokroku ve vývoji automatizovaných systémů. Ty umožnil rozvoj počítačových technologií umožňující zpracovat velké objemy dat a zároveň i rozvoj automatického zpracování vzorků a obrazově analytických programů. Systémy pracují tak, že počítač naskenuje celé mikroskopické sklo připravené technikou LBC a současně ho hodnotí. Většina automatizovaných systémů pro cervikální cytologii jsou statické obrazově analytické systémy, které zahrnují buněčný skener připojený k nezávislému interaktivnímu kontrolnímu systému, který nabízí vybrané obrazy screenerovi. K mikroskopu s motorizovaným stolkem je 64
65 připojena kamera, ta je spojena s výkonným počítačem vybaveným programem pro záznam a analýzu obrazů snímaných kamerou při skenování preparátu (obrázek 35). Optické signály snímané kamerou jsou konvertovány na digitální obrazy a uloženy na paměťová média (dnes nejčastěji disková pole). Počítač je vybaven programem pro analýzu a klasifikaci obrazů. Počítač vybírá obrazy s pravděpodobným obsahem abnormálních buněk a nabízí je cytotechnologovi k následnému vyhodnocení pod mikroskopem. Je používáno několik systémů pro hodnocení obrazu. U technologie Imaging system (ThinPrep Pap test) jsou označena suspektní zorná pole na sklech (souřadnice x-y) a tato skla jsou dále prohlížena v automatickém mikroskopu cytologem. U metody Focal point processor (SurePath Pap) je použit jiný algoritmus, který vybere skla s negativními nálezy, ostatní jsou předána cytologovi ke klasickému manuálnímu screeningu. Tento systém suspektní buňky na sklech neoznačuje. Nevýhodou je vysoká cena celého systému [109, 8]. Obrázek 35: Schéma Imaging systemu (ThinPrep Pap test) (publikováno se svolením autora MUDr. I. Kinkorové-Luňáčkové) 65
66 Biomarkery v onkologické cytologii K dalšímu zpřesnění prediktivní hodnoty onkologické cytologie se používá detekce biomarkerů pomocí imunocytochemických technik. Využití biomarkerů usnadňuje detekci abnormálních buněk ve stěru. Abnormální buňky jsou zvýrazněny na pozadí normálních, reaktivních nebo jiných nemaligních buněk, prostřednictvím imunocytochemického barvení. Používané biomarkery jsou [74, 28, 15]: Ki-67 - jaderný marker, detekuje zvýšenou proliferaci buněk, která nastává i při HPV infekci. p16 INK4a - antionkogen, regulátor buněčného cyklu, jeho hladina výrazně narůstá v HR HPV infikovaných buňkách. Je vysoce senzitivní a specifický marker dysplastických buněk hrdla děložního. HPV L1 kapsidový protein - je detegovatelný v LG lézích a mizí v HG lézích. BD ProEx C - je vysoce citlivé a specifické činidlo pro detekci HPV transformovaných buněk, obsahuje protilátky proti jaderným proteinům - minichromosome maintenance protein 2 (MCM 2) a topoisomerase II alpha (TOP2A). Duální p16/ki-67 imunocytochemický test je v současnosti k dispozici jako přídatný test ve screeningu karcinomu děložního hrdla (např. CINtec Plus) [15] HPV testace Molekulárně genetická detekce lidských papilomavirů identifikuje virovou deoxy- nebo ribonukleovou kyselinu (DNA, RNA). Sleduje se přítomnost nejčastějších karcinogenních HR HPV typů (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 a 68) [81, 93]. Odběr vzorku pro HPV test se provádí pomocí speciálního odběrového setu nebo je možno použít již odebraný materiál z LBC. Zajímavou novinkou je set pro samovyšetření HPV (self test) umožňující jednoduchý odběr vzorku samotnou ženou [41, 112]. Ten je následně zaslán do laboratoře ke stanovení DNA HPV Typy HPV testů Hybrid capture 2 Základní a nejdéle používaný test pro detekci HPV. Test deteguje přítomnost 13 nejčastějších karcinogenních HR HPV typů (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 a 68). Principem je denaturace DNA a hybridizace v tekutém médiu se směsí neznačených 66
67 celogenomových RNA sond specifických pro výše uvedené HR HPV typy. Specificky vychytané hybridy DNA-RNA jsou detekovány pomocí sekundární protilátky s navázanou alkalickou fosfatázou, která v konečné fázi štěpí přidaný substrát za vyzáření chemiluminiscence [49]. Chemiluminiscentní světlo je měřeno v luminometru a softwarem je vyjádřeno jako relativní světelné jednotky ve srovnání s kontrolami reakce [54]. Charakteristiky tohoto testu se staly nepodkročitelným minimem pro nové HPV screeningové testy. Detekce mrna Detekce aktivně přepisovaných onkogenů E6 a E7, resp. jejich mrna má eliminovat přítomnost přechodné, netransformující HPV infekce, kterou často zachytí DNA HPV test [79, 88]. Genotypizace HPV Je přesné stanovení jednotlivých HPV typů ve vyšetřovaném vzorku. Liší se použitou technologií a spektrem HPV, jež detekují. Velmi často je používána metoda amplifikace Polymerase chain reaction (PCR) - např. LinearArray HPV Genotyping Test, Inno LiPA HPV Genotyping Extra. Další testy používají technologii mikroarray čipů - např. PapilloCheck HPV-Screening Test. Používají se v epidemiologických studiích, v patologických laboratořích u fixovaných i čerstvých bioptických vzorků a k detekci HPV typů nezastoupených ve screeningovém testu [49, 54] HPV testace ve screeningu karcinomu děložního hrdla K preventivním programům se používají screeningové sety s odpovídající klinickou citlivostí, jejichž charakteristiky byly ověřeny dostatečným počtem studií [64, 18]. V současné době lze využít několik testů - Hybrid Capture 2, Cobas 4800 HPV test, Aptima HPV Assay, EIA kit HPV CP HR, Cervista HPV HR Test, Abbott Real Time High Risk HPV. Liší se použitou metodikou a také částečnou genotypizací nejrizikovějších typů [49] Metylace tumorsupresorových genů Dalším upřesněním u HR HPV pozitivních žen se jeví stanovení metylace tumorsupresorových genů. [39]. Byla popsána již v roce Tyto geny, které normálně brání rozvoji rakovinného bujení, jsou v případě metylace deaktivovány a jejich funkce je potlačena. [12, 37]. Nejčastěji bývají metylovaná E2 vazebná místa zodpovědná za represi či 67
68 aktivaci promotoru P97. Např. kompletně metylovaný genom HPV16 je inaktivní. Bylo prokázáno, že episomální genomy HPV16 se de- a metylují v závislosti na diferenciaci keratinocytu [7]. Metylace u asymptomatických HPV infekcí převyšuje míru metylace u prekanceróz a karcinomů. Metylace virové DNA může být i strategií viru, jak dlouhodobě udržet infekci v latentním stadiu a zvýšit její úspěšnost [43] Histopatologické vyšetření Vzorek klíšťkové biopsie děložního hrdla by měl být odebírán vždy cíleně pod kolposkopickou kontrolou. U nálezů lokalizovaných endocervikálně je adekvátní metodou odběru k histologické verifikaci diagnostická konizacenejlépe technikou cylindrické dissekce. Zlatým standardem histologie pak nadále zůstává hematoxylin - eozinový preparát. Použití imunohistochemických technik umožňuje patologům upřesnit a potvrdit diagnózu. Často je diferenciálně diagnosticky rozhodující použití imunohistochemie (např. protein p16, karcinom embryonální antigen CEA, estrogenové a progesteronové receptory) a molekulárních metod (např. PCR, in situ hybridizace, apod.) [77]. 68
69 Obrázek 36: Imunohistochemický průkaz p16 v CIN III. Imunohistochemický průkaz p16 v High Grade lézi (CIN II, III) (publikováno se svolením autora MUDr. P. Rotterové, Ph.D.) Obrázek 37: Imunohistologie p16 v CIN III. Atypický epitel CIN III (vlevo) je silně pozitivní ve všech buňkách, zatímco původní dlaždicový epitel (vpravo) je negativní. (publikováno se svolením autora MUDr. P. Rotterové, Ph.D.) 69
70 Diferenciální diagnostika reaktivních změn x HG léze CIN III Obrázek 38: Knipsbiopsie z kolposkopicky suspektního místa na děložním hrdle. Barveno hematoxylin - eozin, zvětšení 20x. Hyperplázie rezervních buněk a metaplázie - diferenciálně diagnosticky nutno vyloučit dysplastickou transformaci epitelu. (publikováno se svolením autora MUDr. P. Rotterové, Ph.D.) Obrázek 39: Imunohistochemický průkaz p16. Zvětšení 20x. Negativita p16 v hyperplastických rezervních a metaplastických buňkách vyloučila dysplastickou přeměnu epitelu. (publikováno se svolením autora MUDr. P. Rotterové, Ph.D.) 70
71 3. Cíl práce Vzhledem k závažnosti problematiky včasného záchytu přednádorových změn dolního genitálního traktu u žen, jsme si stanovili cíle disertační práce: 1. seznámení se s novou spektroskopickou metodou DYSIS a její využití v klinické praxi 2. využití nových molekulárních metod k predikci rizika progrese přednádorové léze děložního hrdla 3. imunocytochemický průkaz biomarkeru proteinu p16 a průkaz HR HPV v tekutých cytologiích (liquid based cytology - LBC) u abnormálních endocervikálních nálezů děložního hrdla u peri-, meno- a postmenopauzálních žen V předkládané disertační práci jsou uvedeny výsledky vyšetření, na nichž se podílela skupina klinických lékařů (gynekologů), patologů a molekulárních biologů, jmenovitě uvedená v závěru této práce. 71
72 4. Materiál a metody Ke splnění cílů disertační práce bylo vyšetřování rozděleno do 3 dílčích studií: A) DySIS System B) Stanovení metylace v promotoru a genu E6 u HPV16 pozitivních klinických vzorků C) průkaz proteinu p16v tekutých cytologiích (liquid based cytology - LBC), Hybride Capture 2, PCRu endocervikálně lokalizovaných lézí peri, meno- a postmenopauzálních pacientek Pacientky zahrnuté do všech uvedených studií podepsaly před vyšetřením informovaný souhlas s odběrem materiálu a jeho následným zpracováním. V první studii A byl testován nový spektroskopický systém DySIS, který byl zapůjčen do Centra onkologické prevence (COP) Reprofit International s.r.o. Výhradním dovozcem do ČR je firma DN Formed Brno s.r.o. Nejprve proběhlo mé odborné zaškolení a provedení 20 testovacích vyšetření na DSI systému pod dohledem zahraničního školitele. Následně jsem vyšetřil 28 pacientek odeslaných do COP pro atypické nálezy z onkologické cytologie. Jednalo se o skupinu pacientek s podezřením na HG léze děložního hrdla s nálezy ASC-H, HSIL v OC. Všechny nálezy byly následně biopticky verifikovány (cílená knipsbiopsie nebo diagnostická konizace). Posuzoval jsem vhodnost systému pro diagnostiku jednotlivých typů lézí v klinické praxi, a také jsem srovnal výsledky systému DySIS s kolposkopickým vyšetřením u těchto pacientek. Závěry byly prezentovány v únoru 2014 v přednášce na Jihomoravském krajském semináři a 103. doškolovacím semináři v Brně pořádaném Gynekologicko-porodnickou klinikou LF MU a FN Brno. Ve studii B jsme společně s týmem molekulárních biologů a patologů stanovovali metylaci promotoru a genu E6 v klinických vzorcích u HPV16 pozitivních pacientek. HPV16 byl detegován metodou PCR. Bylo vyšetřeno 141 vzorků, které byly odebrány pacientkám metodou kartáčkového stěru tekuté cytologie nebo chirurgickou resekcí karcinomů děložního hrdla v COP Gynekologicko-porodnické kliniky LF MU a FN Brno, v Sanatoriu Helios s.r.o., 72
73 v gynekologické ambulanci MUDr. Marie Čoupkové a v Masarykově onkologickém ústavu (MOÚ) v letech Vzorky byly odebírány kartáčkem do LBC se směsí alkoholů a skladovány při 4 C. Nádorová tkáň byla uchovávána v tekutém dusíku ve tkáňové bance MOÚ. Onkologická cytologie byla hodnocena dle klasifikace The Bethesda. Histologická diagnostika karcinomů byla prováděna v souladu s platnou WHO klasifikací. Přednádorové léze byly rozděleny podle nomenklatury CIN jako CIN I, II a III. Do studie byly zařazeny asymptomatické/zdravé ženy bez kolposkopických či cytologických abnormalit (n=21) a pacientky s CIN I (n=8), CIN II, III (n=89) a invazivními karcinomy děložního hrdla (n=23). Celkový medián věku souboru je 39 let s rozmezím let. Následně byl v těchto vzorcích zjišťován a vyhodnocován metylační status v genu a promotoru E6. Výsledky této studie byly publikovány v International Journal of Gynecological Cancer v r (viz příloha 11). Ve studii C byl imunocytochemicky detegován protein p16 v 63 tekutých cytologiích peri, meno- a postmenopauzálních pacientek. Tyto pacientky měly nehodnotitelný kolposkopický nález a perzistující výsledek AGC-NOS v OC i po protizánětlivé terapii. Ve stejných odběrech LBC těchto žen byly prokazovány i HR HPV prostřednictvím Hybride Capture 2, a také byla provedena typizace HPV 16, 18 pomocí vysoce specifické PCR. Po odběru materiálu do tekutého média pro výše zmíněná vyšetření byla provedena cylindrická dissekce děložního hrdla a abraze hrdla i těla děložního ve všech 63 případech. Tento materiál byl zpracován standardně pro histologické vyšetření. Výsledky této studie byly prezentovány na Cytologickém sjezdu v r v Bratislavě a publikovány ve sborníku abstrakt tohoto sjezdu (viz příloha 11) Dynamic Spectral Imaging System (DySIS) Metodologický postup Byl použit komerční produkt DySIS výrobce DySISmedical Ltd. Pacientky byly vyšetřovány v gynekologické poloze po zavedení gynekologického zrcadla. Pro provedení měření musí být zajištěno, že nedojde k posunu snímaného obrazu např. pohybem pacientky. Proto je používáno speciální gynekologické zrcadlo dodávané výrobcem, které je sterilizovatelné, kovové a vychází z klasického Cuzcova zrcadla. Je ale přímo uchyceno na rameno DySISu. 73
74 Po zafixování děložního hrdla se na povrch aplikuje 5% roztok kyseliny octové. Je používán dávkovací rozprašovací systém, který po stlačení uvolní předem definovaný objem roztoku. Poté DSI systém automaticky začíná s měřením a záznamem videosekvence, při které se sleduje rychlost zbělení tkáně v daném časovém úseku (do 3 minut). Na konci vyšetření DySIS systém zobrazípočítačem generovanou barevnou DySISmap. Následně jsem cíleně odebral klíšťkovou biopsii z označených míst systémem DySISmapu ATZ I, II. U nálezů, které DySISmap ukazovala jako nesuspektní, byla odebrána cílená knipsbiopsie při expertní kolposkopickém vyšetření. V případech zanořené transformační zóny typu ATZ III, IV jsem provedl diagnostickou konizaci s abrazí hrdla i těla děložního Tkáňové vzorky z děložního hrdla Materiál z cílených knipsbiopsií a diagnostických konizací děložního hrdla, včetně abradátů děložního hrdla i těla byly fixovány v 10% formalínu. Tkáňové bloky byly standardně zpracovány a zality do parafínu. K přehlednému barvení bylo použito barvení hematoxylin - eozin. Mikroskopické hodnocení preparátů prováděli nezávisle dva erudovaní patologové Stanovení metylace v promotoru a genu E6 HPV PCR detekce HPV16 Pro detekci HPV16 se použily primery P4 navržené Badalem et al. v r Jako kontroly sloužily buněčné linie SiHa (HPV16 pozitivní) a HT3 (HPV negativní). Detekce se prováděla ve dvou krocích první PCR probíhala s méně citlivou polymerázou PPP Master Mix (Top- Bio, Praha, ČR). Negativní nebo slabě pozitivní vzorky se analyzovaly druhou PCR s citlivou HotStar Taq polymerázou (Qiagen). Produkty PCR se detekovaly na 2% agarózovém gelu po barvení etidium bromidem Určení metylace v promotoru a genu E6 250 ng DNA HPV16 pozitivních vzorků se štěpilo 10 jednotkami metylačně-senzitivní restrikční endonukleázy McrBC při 37 C/4 h ve 25μl NE pufru 2 s 1% BSA (bovine serum albumin) a 1% dgtp (New England BioLabs, Ipswich, Massachusetts, USA). Po tepelné inaktivaci enzymu (20 min/70 C) následovala PCR amplifikace stejným způsobem jako při detekci HPV16. Pozitivní PCR amplifikace představuje nemetylovanou DNA (aktivní forma), naopak redukovaná amplifikace znamená přítomnost metylových skupin na cytosinech. 74
75 Buněčná linie SiHa představovala negativní kontrolu metylace, neboť obsahuje 1 2 aktivně přepisované kopie genomu HPV16, naopak linie CaSki slouží jako pozitivní kontrola, neboť obsahuje víc jak 500 kopií genomu HPV16 tandemově integrovaných do hostitelského genomu a převážně hypermetylovaných. PCR produkty se kvantifikovaly denzitometrií v TotalLab Softwaru (Nonlinear Dynamics, Newcastle upon Tyne, Velká Británie). Vzorky se klasifikovaly jako metylované, pokud intenzita signálu PCR produktu štěpené DNA poklesla oproti kontrolnímu vzorku o 30 a více procent Buněčné linie Adherentní buněčné linie CaSki, SiHa a HT3 jsou odvozené z karcinomů děložního hrdla a obsahují různý počet kopií genomu HPV16 (0 několik set). Buněčné linie byly kultivované v mediích Roswell Park Memorial Institute medium 1640 (RPMI1640) (CaSki, SiHa) a Dulbecco s modified Eagle s medium (DMEM, HT3) s 10% fetálním bovinním sérem, 1% penicilinem /streptomycinem a 300 mg/l glutaminu (vše Invitrogen-Gibco, Carlsbad, Kalifornie, USA) při 37 C ve vlhké atmosféře 5% CO2. Při nárůstu buněk na kultivačních miskách byly buňky 3x promyty studeným Phosphate Buffer Saline (PBS) a sklizeny pelety pro izolaci DNA zamraženy při -80 C Statistická analýza Statistická analýza byla provedena v softwaru STATISTICA 8.0 (StatSoft, Tulsa, Oklahoma, USA). Pearsonů v chí-square test statisticky determinoval HPV16 incidenci a HPV16 metylaci ve vztahu k diagnóze. Korelace mezi expresí genu E6 a metylací byla počítána Spearman Rank Order korelací a Mann-Whitney U testem Tekuté cytologie (liquid based cytology - LBC) z děložního hrdla Z děložního hrdla byl kartáčkem odebrán materiál do roztoku, který obsahoval směs polyethylenglykolu 500, etanolu a kyseliny octové. V tomto roztoku byl materiál fixován minimálně 48 hodin a skladován při 4 C Imunocytochemické vyšetření Odebraný materiál v roztoku se směsí alkoholů byl centrifugován na elektrostaticky upravená podložní skla (Superfrost Plus, Menzel). Endogenní peroxidázová aktivita byla blokována po 75
76 dobu 15 minut 3% roztokem H 2 O 2 ve fyziologickém roztoku pufrovaným fosfátem na ph 7,2 (PBS). Odmaskování antigenního epitopu bylo provedeno zahříváním skel s materiálem po dobu 40 minut při 94 Cv 1mM pufru EDTA - tetrasodná sůl EDTA, ph 8,0. Po promytí v PBS (3x 5 minut) byla skla z důvodu zablokování nespecifické vazebné aktivity převrstvena na dobu 15 minut roztokem 5% nízkotučného mléka v PBS. Komerční monoklonální protilátka proti proteinu p16 NCL-P firmy Novocastra, ředěná 1:200 v DAKO antibody diluent, byla aplikována na skla s materiálem při teplotě 4 Cpřes noc. Po trojím promytí v PBS byla nanesena anti-myší sekundární protilátka značená biotinem a následně ABC reagencie (Vector Elite ABC kit, Vector) dle návodu výrobce. Peroxidázová aktivita byla vizualizována kitem DAB+ (DAKO) Hybride Capture 2 (hc2) Test deteguje přítomnost nejčastějších karcinogenních HR HPV typů (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 a 68). Principem testu je denaturace DNA a hybridizace v tekutém médiu se směsí neznačených celogenomových RNA sond specifických pro výše uvedené HR HPV typy. Specificky vychytané hybridy DNA-RNA jsou detekovány pomocí sekundární protilátky s navázanou alkalickou fosfatázou, která v konečné fázi štěpí přidaný substrát za vyzáření chemiluminiscence. Chemiluminiscentní světlo je měřeno v luminometru a softwarem je vyjádřeno jako relativní světelné jednotky ve srovnání s kontrolami reakce. Je možná i částečná genotypizace HR HPV pozitivních pacientek, a to v následném testu pomocí sondy detekující bez rozlišení HPV 16, 18, Polymerázová řetězová reakce (PCR) HPV Materiál pro PCR byl odebrán z tekutých cytologií děložního hrdla. Detegovali jsme HPV 16 a HPV 18. Při 94 C byla denaturována vyšetřovaná DNA a rozdělena na dva prameny. Hybridizace pramenů probíhala při 58 C se startovacím primerem, extenze úseků nukleových kyselin při 72 C. Cyklus byl opakován 40 x, průkaz těchto úseků byl proveden gelovou elektroforézou. 76
77 Obrázek 40: PCR produkty detekce HPV 16 a 18. HPV 16 HPV 18 Kontrolní buněčné linie HPV bp, HPV bp buněčná linie SiHa - HPV 16 pozitivní buněčná linie HT3 - HPV negativní buněčná linie HeLa - HPV 18 pozitivní Tkáňové vzorky z děložního hrdla - přehledná histologická barvení Materiál z cylindrické dissekce děložního hrdla a abradátu hrdla i těla děložního byl fixován v 10% formalínu, tkáňové bloky byly zpracovány standardní histologickou technikou a zality do parafínu. Rutinně připravené vzorky v parafinových blocích byly nakrájeny na tloušťku 5 m. K přehlednému barvení bylo použito barvení hematoxylin - eozin. Mikroskopické hodnocení preparátů prováděli nezávisle dva erudovaní patologové. 77
78 5. Výsledky Studie A DySIS V tabulce 11 jsou uvedeny výsledky vyšetření souboru 28 pacientek na systému DySIS. Všechny vyšetřené pacientky měly v onkologické cytologii nález ASC-H nebo HSIL. Vyšetření probíhalo v roce 2013 v COP Reprofit International s.r.o., Brno. Průměrný věk žen byl 36,7 let. Pacientky byly odeslány k expertnímu kolposkopickému vyšetření do Centra Onkologické Prevence (COP). Nejprve byl soubor žen rozdělen dle hodnotitelnosti TZ pacientky s nehodnotitelným kolposkopickým nálezem nebyly systémem dále vyšetřeny. Pacientkám s ATZ I a II byl dále kolposkopicky i systémem DySIS hodnocen obraz na děložním hrdle k predikci HG léze. Každý nález byl verifikován histologicky buď cílenou biopsií nebo diagnostickou konizací s abrazí hrdla i těla děložního. Materiál k histologickému vyšetření byl standardně fixován, zpracován a barven hematoxylin - eozinem. Dvěma nezávislými patology byla stanovena konečná diagnóza. Tabulka 11: Predikce nálezů pomocí DySIS a expertní kolposkopie Histologická diagnóza Negativní na dysplázii (reaktivní změny, hyperplázie rezervních buněk) DySIS Počet predikce případů z HG DySIS Kolpo Kolpo predikce predikce predikce z N/LG z HG z N/LG Nehodnotitelná TZ = nehodnotitelný DySIS LG SIL (CIN I) HG SIL (CIN II, III) AIS Celkem
79 Vysvětlivky zkratek použitých v tabulce 11: HG- high grade N/LG - nesuspektní/low grade SIL - skvamózní intraepiteliální léze CIN - cervikální intraepiteliální neoplázie AIS - adenokarcinoma in situ Komentář k výsledkům v tabulce 11: Bioptickým ověřením u 28 pacientek s cytologií ASC-H, HSIL bylo detegováno 19 HG lézí (CIN II, CIN III). Při vyloučení 4 pacientek s nehodnotitelným kolposkopickým nálezem byla predikce systému DySIS na HG lézi 13 a u expertní kolposkopie 14 pacientek. 79
80 Obrázek 41: Kolposkopický výstup KOLPO: přehledná transformační zóna, metaplázie, kolposkopicky nesuspektní nález Obrázek 42: DySIS výstup DySIS: ukazuje na minimální riziko závažné prekancerózy na porci Biopticky: reaktivní změny HR HPV: test negativní 80
81 Obrázek 43: Kolposkopický výstup KOLPO: přehledná transformační zóna, v terénu metaplázie, na č. 7-8 okrsek jemné punktace, kolposkopicky LG léze Obrázek 44: DySIS výstup DySIS: na č.7 označen okrsek s podezřením na HG lézi KNIPS: HG SIL (CIN II) na č. 7 81
82 Obrázek 45: Kolposkopický výstup KOLPO: ATZ II, přehledná povrchová HG léze Obrázek 46: DySIS výstup DYSIS: na horní porci susp. HG léze (bílá barva) KNIPS: HG SIL (CIN III) 82
83 Obrázek 47: Kolposkopický výstup KOLPO: ATZ IV, zanořená nehodnotitelná TZ. Léze je zanořena endocervikálně Obrázek 48: DySIS výstup DYSIS: nehodnotitelný nález zanořena TZ KONIZACE: endocervikálně lokalizovaná HG SIL (CIN III) 83
84 Obrázek 49: Kolposkopický výstup KOLPO: ATZ IV, zanořená nehodnotitelná TZ. Léze je zanořena endocervikálně Obrázek 50: DySIS výstup DYSIS: nehodnotitelný nález zanořena TZ KONIZACE: endocervikálně lokalizovaná LG SIL (CIN I) 84
85 5. 2. Studie B - detekce metylace v genu a promotoru E6 u HPV16 pozitivních klinických vzorků U HPV16 pozitivních vzorků byl zjišťován metylační status promotoru E6. Vzorky byly rozděleny v jednotlivých patologických stavech děložního hrdla podle jejich metylačního statutu (tabulka 12). Metylace v genu a promotoru E6 HPV16 byla přítomna v 81 % u žen s negativní OC i kolposkopií. Skupina CIN I vykazovala střední frekvenci metylace 62,5 %. Míra metylace nejvíce klesla u skupiny CIN II/III na 31,5 % a karcinomů na 43,4 % (tabulka 12, obrázek 51). Pokles výskytu metylace v genomu HPV16 odpovídal progresi onemocnění. Incidence metylací u skupin s lézí děložního hrdla byla srovnávána se skupinou žen, které měly negativní cytologický a kolposkopický nález. Byla nalezena statisticky významná korelace v porovnání s CIN II/III (P<0,001) a karcinomy (P=0,015), zatímco u skupiny CIN I byl rozdíl shledán statisticky nevýznamný (P=0,21). Výsledky byly zpracovány pomocí Pearsonova chí-square testu (obrázek 52). Tabulka 12: Detekce metylačního stavu u HPV16 pozitivních vzorků děložního hrdla Stav HPV16 Negativní OC a kolpo CIN I CIN II, III Karcinom Metylovaný Nemetylovaný % zastoupení metylace 81 % 62,5 % 31,5 % 43,4 % 85
86 Obrázek 51: Výsledky analýzy metylačního štěpení. Použita endonukleáza McrBC u HPV16 pozitivních klinických vzorků. Linie CaSki je pozitivní kontrola metylace, neboť obsahuje více jak 500 integrovaných, tandemově uspořádaných a v naprosté většině metylovaných kopií genomu HPV16. Linie SiHa naopak představuje negativníkontrolu metylace, neboť má pouze 1-2 aktivní kopie genomu HPV16. V horním řádku jsou výsledky štěpených vzorků. Neštěpené kontroly, které jsou ve spodním řádku, prošly identickým protokolem jako štěpené vzorky. Jediným rozdílem je nepřítomnost McrBc v reakci. Vzorky hodnocené jako metylované (M), měly intenzitu štěpeného proužku minimálně o 30 % nižší než kontrolní neštěpený proužek. Vysvětlivky zkratek použitých v obrázku 51: OC a kolpo onkologická cytologie a kolposkopie, CIN - cervikální intraepiteliální neopláče, Vz. vzorek, M stylovaný, UM nemetylovaný Obrázek 52: Stanovení metylačního stavu. Genomová DNA HPV16 u negativních žen na dysplázii (dle OC a kolposkopie). Nejčastěji byla metylace zastoupena u zdravých žen, u skupiny s CIN I je metylace vyjádřena méně, ale statisticky nevýznamně. Nejméně byla vyjádřena v HG lezích (CIN II, III). 86
87 5.3. Studie C - průkaz proteinu p16 v tekutých cytologiích (liquid based cytology - LBC), Hybride Capture 2 (hc2), PCR u endocervikálně lokalizovaných lézí peri, meno- a postmenopauzálních pacientek V tabulce 13 jsou uvedeny výsledky imunocytochemického vyšetření proteinu p16 v tekutých cytologiích, Hybride Capture 2, PCR a diagnóza stanovená při histologickém vyšetření. Materiál byl odebrán od 63 pacientek v letech na Gynekologicko - porodnické klinice LF MU a FN Brno a v Sanatoriu Helios, s.r.o., Brno. Pacientky, jejichž průměrný věk byl 55,2 let, byly odeslány k expertnímu kolposkopickému vyšetření do Centra onkologické prevence (COP). Kolposkopický obraz byl však nehodnotitelný pro zanořenou TZ. OC bylo s opakovaným výsledkem AGC-NOS i po protizánětlivé léčbě. Byl odebrán materiál kartáčkem z exo- i endocervixu do tekutého média se směsí alkoholů (LBC), v něm byl fixován. Po výše popsaném odběru materiálu byla provedena cylindrická dissekce děložního hrdla a abraze hrdla i těla děložního. Vzorek LBC byl zpracován k imunocytochemickému vyšetření proteinu p16 za použití komerční monoklonální protilátky proti p16 NCL-P (Novocastra), hc2 a PCR. V trvalých histologických preparátech z provedených cylindrických dissekcí a abradátů hrdla i těla, standardně fixovaných, zpracovaných a barvených hematoxylin - eozinem, byla stanovena konečná diagnóza. Tabulka č. 13: Výsledky imunocytochemického vyšetření proteinu p16 v LBC Histologická diagnóza Negativní na dysplázii (reaktivní změny, tubální metaplázie, endometrium) p16 Počet pozitivní případů (LBC) Hybride PCR p16 Capture 2 HPV 16, 18 negativní pozitivní pozitivní (LBC) (LBC) (LBC) LG SIL (CIN I) HG SIL (CIN II, III) AIS Celkem
88 Vysvětlivky zkratek použitých v tabulce 13: SIL - skvamózní intraepiteliální léze CIN - cervikální intraepiteliální neoplázie AIS - adenokarcinom in situ LBC - liquid based cytology (tekuté cytologie) PCR Polymerase chain reaction Komentář k výsledkům v tabulce 13: Imunocytochemicky byla prokázána membránová i jaderná pozitivita p16 v LBC u 18 pacientek. 7 pacientek s konečnou diagnózou HG SIL, 1 pacientka s AIS a 2 pacientky s histologicky stanovenou diagnózou LG SIL. U 8 pacientek s negativním histologickým výsledkem na dysplázii byl rovněž imunocytochemicky detegován protein p16. Jednalo se o pozitivitu v buňkách endometria a u tubární metaplázie. V těchto lokalizacích je protein p16 pozitivní za fyziologických okolností. 13 pacientek bylo pozitivních HR HPV v Hybrid Capture 2. Specifickou próbou byla zjištěna pozitivita HPV 16,18 u 17 pacientek. Obrázek 53: p16 pozitivní dysplastické buňky u HG SIL (šipka). Použit odběr cytologie do tekutého media tzv. liquid based cytology (publikováno se svolením autora MUDr. P. Rotterové, Ph.D.) 88
89 Obrázek 54: p16 pozitivní buňky endometria bez dysplázie. Použit odběr cytologie do tekutého media tzv. liquid based cytology (publikováno se svolením autora MUDr. P. Rotterové, Ph.D.) 89
Prekancerózy cervicis uteri
 Prekancerózy cervicis uteri Ondřej Kuchyňa Epidemiologie Incidence ca cervicis uteri se u nás dlouhodobě pohybuje okolo 20/100 000 obyvatel /rok. Evropská unie 12.8/100 000/rok Primární prevence- preventivní
Prekancerózy cervicis uteri Ondřej Kuchyňa Epidemiologie Incidence ca cervicis uteri se u nás dlouhodobě pohybuje okolo 20/100 000 obyvatel /rok. Evropská unie 12.8/100 000/rok Primární prevence- preventivní
DIAGNOSTICKO TERAPEUTICKÝ ALGORITMUS CERVIKÁLNÍCH INTRAEPITELIÁLNÍCH NEOPLÁZIÍ L.ŠEVČÍK, P.GRAF, S.ĎURIANOVÁ
 Porodnicko-gynekologická klinika FN a LF OU v Ostravě přednosta: Doc. MUDr. Vít Unzeitig, CSc. DIAGNOSTICKO TERAPEUTICKÝ ALGORITMUS CERVIKÁLNÍCH INTRAEPITELIÁLNÍCH NEOPLÁZIÍ L.ŠEVČÍK, P.GRAF, S.ĎURIANOVÁ
Porodnicko-gynekologická klinika FN a LF OU v Ostravě přednosta: Doc. MUDr. Vít Unzeitig, CSc. DIAGNOSTICKO TERAPEUTICKÝ ALGORITMUS CERVIKÁLNÍCH INTRAEPITELIÁLNÍCH NEOPLÁZIÍ L.ŠEVČÍK, P.GRAF, S.ĎURIANOVÁ
Bioptická vyšetření materiálu z oblasti děložního čípku
 Bioptická vyšetření materiálu z oblasti děložního čípku klinicko-patologický seminář Podřipská nemocnice Roudnice n.labem 16. května 2005 MUDr. Jan Šťastný Diagnoza s.r.o. Progresivní změny na čípku Pseudotumory
Bioptická vyšetření materiálu z oblasti děložního čípku klinicko-patologický seminář Podřipská nemocnice Roudnice n.labem 16. května 2005 MUDr. Jan Šťastný Diagnoza s.r.o. Progresivní změny na čípku Pseudotumory
Patologie. Jaroslava Dušková. Sexuálně přenosných chorob III. Integrovaný preklinický blok Mikrobiologie, patologie, infekční lékařství
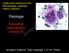 Integrovaný preklinický blok Mikrobiologie, patologie, infekční lékařství Patologie Sexuálně přenosných chorob III, Ústav patologie 1.LF UK, Praha Herpes annogenitalis Herpes labialis Herpes oralis - nátěr
Integrovaný preklinický blok Mikrobiologie, patologie, infekční lékařství Patologie Sexuálně přenosných chorob III, Ústav patologie 1.LF UK, Praha Herpes annogenitalis Herpes labialis Herpes oralis - nátěr
Gynekopatologie I. (vulva, vagína, děloha) P. Škapa
 Gynekopatologie I. (vulva, vagína, děloha) P. Škapa Lower Female Genital Tract (vulva, vagína, děložní hrdlo) Human PapillomaVirus (HPV) vulva vagína děložní hrdlo dlaždicový epitel dysplastické (prekancerózní)
Gynekopatologie I. (vulva, vagína, děloha) P. Škapa Lower Female Genital Tract (vulva, vagína, děložní hrdlo) Human PapillomaVirus (HPV) vulva vagína děložní hrdlo dlaždicový epitel dysplastické (prekancerózní)
KARCINOM POCHVY (VAGINY) INCIDENCE
 KARCINOM POCHVY (VAGINY) INCIDENCE Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. -7. deceniu, ale může být diagnostikován
KARCINOM POCHVY (VAGINY) INCIDENCE Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. -7. deceniu, ale může být diagnostikován
Základy klinické onkologie. Karcinom děložního čípku. Karel Zitterbart Klinika dětské onkologie LF MU a FN Brno
 Základy klinické onkologie Karcinom děložního čípku Karel Zitterbart Klinika dětské onkologie LF MU a FN Brno Gynekologické nádory Karcinom zevního genitálu - vulvy Karcinom pochvy Karcinom děložního čípku
Základy klinické onkologie Karcinom děložního čípku Karel Zitterbart Klinika dětské onkologie LF MU a FN Brno Gynekologické nádory Karcinom zevního genitálu - vulvy Karcinom pochvy Karcinom děložního čípku
Benigní endometriální polyp
 Nádory dělohy POLYPY přisedlé nebo polokůlovité útvary, které vyklenují sliznici zdroj krvácení etiologicky funkční, hyperplastické, nádorové (riziko maligní transformace hyperplastického polypu je však
Nádory dělohy POLYPY přisedlé nebo polokůlovité útvary, které vyklenují sliznici zdroj krvácení etiologicky funkční, hyperplastické, nádorové (riziko maligní transformace hyperplastického polypu je však
Adenokarcinomy děložního hrdla gastrického typu
 Adenokarcinomy děložního hrdla gastrického typu Iva Kinkorová Luňáčková Bioptická laboratoř sro. Plzeň Senec 28.6.2019 Karcinom děložního hrdla skvamózní karcinom - nejčastější - HPV etiologie ve vyspělých
Adenokarcinomy děložního hrdla gastrického typu Iva Kinkorová Luňáčková Bioptická laboratoř sro. Plzeň Senec 28.6.2019 Karcinom děložního hrdla skvamózní karcinom - nejčastější - HPV etiologie ve vyspělých
Nádory parenchymových orgánů
 Nádory parenchymových orgánů Plíce Maligní nádory Nemalobuněčné karcinomy Malobuněčný karcinom Dlaždicový karcinom plic Dlaždicový karcinom plic Adenokarcinom plic Adenokarcinom plic Malobuněčný karcinom
Nádory parenchymových orgánů Plíce Maligní nádory Nemalobuněčné karcinomy Malobuněčný karcinom Dlaždicový karcinom plic Dlaždicový karcinom plic Adenokarcinom plic Adenokarcinom plic Malobuněčný karcinom
Papillomaviry. Eva Hamšíková. ÚHKT, oddělení experimentální virologie
 Papillomaviry Eva Hamšíková ÚHKT, oddělení experimentální virologie Viry nitrobuněční parazité, životní cyklus závislý na buněčném aparátu, v současnosti známo asi 5 000 typů virů Papillomaviry malé viry
Papillomaviry Eva Hamšíková ÚHKT, oddělení experimentální virologie Viry nitrobuněční parazité, životní cyklus závislý na buněčném aparátu, v současnosti známo asi 5 000 typů virů Papillomaviry malé viry
Prevence nádorových onemocnění v primární péči. Kyasová Miroslava Katedra ošetřovatelství LF MU
 Prevence nádorových onemocnění v primární péči Kyasová Miroslava Katedra ošetřovatelství LF MU Prevence nádorových onemocnění v primární péči Význam časné detekce Multidisciplinární přístup v prevenci
Prevence nádorových onemocnění v primární péči Kyasová Miroslava Katedra ošetřovatelství LF MU Prevence nádorových onemocnění v primární péči Význam časné detekce Multidisciplinární přístup v prevenci
Patologie a klasifikace karcinomu prostaty, Gleasonův systém. MUDr. Marek Grega. Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole
 Patologie a klasifikace karcinomu prostaty, Gleasonův systém MUDr. Marek Grega Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole Nádory prostaty v z každé buňky, která vytváří komplexní uspořádání
Patologie a klasifikace karcinomu prostaty, Gleasonův systém MUDr. Marek Grega Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole Nádory prostaty v z každé buňky, která vytváří komplexní uspořádání
Modul obecné onkochirurgie
 Modul obecné onkochirurgie 1. Principy kancerogeneze, genetické a epigenetické faktory 2. Onkogeny, antionkogeny, reparační geny, instabilita nádorového genomu 3. Nádorová proliferace a apoptóza, důsledky
Modul obecné onkochirurgie 1. Principy kancerogeneze, genetické a epigenetické faktory 2. Onkogeny, antionkogeny, reparační geny, instabilita nádorového genomu 3. Nádorová proliferace a apoptóza, důsledky
Standard NLPP 5.2 PŘEDMĚT/VÝKON/PROCEDURA KARCINOM POCHVY SEKCE: NLPP STRANA PROCEDURY: 1/7
 1/7 1. Epidemiologie: Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. - 7. deceniu, ale může být diagnostikován
1/7 1. Epidemiologie: Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. - 7. deceniu, ale může být diagnostikován
Cervix uteri (hrdlo děložní)
 Cervix uteri (hrdlo děložní) Hrdlo dĕložní (cervix uteri) anatomie portio vaginalis ektocervix / exocervix = část hrdla vyčnívající do pochvy endocervix - zevní a vnitřní ústí portio supravaginalis Cervix
Cervix uteri (hrdlo děložní) Hrdlo dĕložní (cervix uteri) anatomie portio vaginalis ektocervix / exocervix = část hrdla vyčnívající do pochvy endocervix - zevní a vnitřní ústí portio supravaginalis Cervix
SOMATOLOGIE Vnitřní systémy
 SOMATOLOGIE Vnitřní systémy VY-32-INOVACE-56 AUTOR: Mgr. Ludmila Kainarová POHLAVNÍ SYSTÉM ŽENY FUNKCE 1. tvorba pohlavních buněk vajíček 2. tvorba pohlavních hormonů (estrogen,progesteron) 3. umožnění
SOMATOLOGIE Vnitřní systémy VY-32-INOVACE-56 AUTOR: Mgr. Ludmila Kainarová POHLAVNÍ SYSTÉM ŽENY FUNKCE 1. tvorba pohlavních buněk vajíček 2. tvorba pohlavních hormonů (estrogen,progesteron) 3. umožnění
Vybrané prognostické faktory metastáz maligního melanomu
 Vybrané prognostické faktory metastáz maligního melanomu Bukvová M., Mejzlík J. Klinika otorinolaryngologie a chirurgie hlavy a krku Pardubická krajská nemocnice a.s Maligní melanom neuroektodermální původ
Vybrané prognostické faktory metastáz maligního melanomu Bukvová M., Mejzlík J. Klinika otorinolaryngologie a chirurgie hlavy a krku Pardubická krajská nemocnice a.s Maligní melanom neuroektodermální původ
Prevalence HPV infekce v ČR
 Prevalence HPV infekce v ČR Ruth Tachezy Katedra genetiky a mikrobiologie, Přírodovědecká fakulta UK Praha, BIOCEV NRL pro papillomaviry a polyomaviry, ÚHKT, Praha HPV a asociovaná onemocnění 15 % = 2,2
Prevalence HPV infekce v ČR Ruth Tachezy Katedra genetiky a mikrobiologie, Přírodovědecká fakulta UK Praha, BIOCEV NRL pro papillomaviry a polyomaviry, ÚHKT, Praha HPV a asociovaná onemocnění 15 % = 2,2
Mikromorfologická diagnostika bronchogenního karcinomu z pohledu pneumologické cytodiagnostiky
 Mikromorfologická diagnostika bronchogenního karcinomu z pohledu pneumologické cytodiagnostiky P. Žáčková Pneumologická klinika 1. LFUK Thomayerova nemocnice Úvod a definice Každá buňka obsahuje informace
Mikromorfologická diagnostika bronchogenního karcinomu z pohledu pneumologické cytodiagnostiky P. Žáčková Pneumologická klinika 1. LFUK Thomayerova nemocnice Úvod a definice Každá buňka obsahuje informace
Informační brožura. Co je zhoubné onemocnení delozního hrdla? VERONICA
 Informační brožura Co je zhoubné onemocnení delozního hrdla? VERONICA Karcinom děložního hrdla je jedním z nejběžnějších a nejnebezpečnějších zhoubných gynekologických nádorů v ČR, i když jeho vzniku lze
Informační brožura Co je zhoubné onemocnení delozního hrdla? VERONICA Karcinom děložního hrdla je jedním z nejběžnějších a nejnebezpečnějších zhoubných gynekologických nádorů v ČR, i když jeho vzniku lze
Otázka: Rakovina děložního čípku. Předmět: Biologie. Přidal(a): Michaela Ježková. Teoretický úvod
 Otázka: Rakovina děložního čípku Předmět: Biologie Přidal(a): Michaela Ježková Teoretický úvod V této seminární práci jsem se rozhodla zaměřit na rakovinu děložního čípku a vysvětlit, jak a kde nádor vzniká
Otázka: Rakovina děložního čípku Předmět: Biologie Přidal(a): Michaela Ježková Teoretický úvod V této seminární práci jsem se rozhodla zaměřit na rakovinu děložního čípku a vysvětlit, jak a kde nádor vzniká
Hyperkeratóza ve stěrech z děložního hrdla - definice a její význam. Iva Kinkorová Luňáčková
 Hyperkeratóza ve stěrech z děložního hrdla - definice a její význam Iva Kinkorová Luňáčková XXV. Cytologický den, 11.10.2017 Definice hyperkeratóza je ochranná proliferační odpověď dlaždicového epitelu,
Hyperkeratóza ve stěrech z děložního hrdla - definice a její význam Iva Kinkorová Luňáčková XXV. Cytologický den, 11.10.2017 Definice hyperkeratóza je ochranná proliferační odpověď dlaždicového epitelu,
Cervix uteri (hrdlo děložní)
 Cervix uteri (hrdlo děložní) Dĕložní hrdlo (cervix uteri) - anatomie syn.: děložní krček děložní čípek (portio vaginalis cervicis) část hrdla vyčnívající do pochvy exocervix sliznice pokrývající z poševní
Cervix uteri (hrdlo děložní) Dĕložní hrdlo (cervix uteri) - anatomie syn.: děložní krček děložní čípek (portio vaginalis cervicis) část hrdla vyčnívající do pochvy exocervix sliznice pokrývající z poševní
Digitální učební materiál
 Digitální učební materiál Projekt CZ.1.07/1.5.00/34.0415 Inovujeme, inovujeme Šablona III/2 Inovace a zkvalitnění výuky prostřednictvím ICT (DUM) Tematická Vylučovací soustava Společná pro celou sadu oblast
Digitální učební materiál Projekt CZ.1.07/1.5.00/34.0415 Inovujeme, inovujeme Šablona III/2 Inovace a zkvalitnění výuky prostřednictvím ICT (DUM) Tematická Vylučovací soustava Společná pro celou sadu oblast
Rozbor léčebné zátěže Thomayerovy nemocnice onkologickými pacienty a pilotní prezentace výsledků péče
 Rozbor léčebné zátěže Thomayerovy nemocnice onkologickými pacienty a pilotní prezentace výsledků péče Výstupy analýzy dat zdravotnického zařízení a Národního onkologického registru ČR Prof. MUDr. Jitka
Rozbor léčebné zátěže Thomayerovy nemocnice onkologickými pacienty a pilotní prezentace výsledků péče Výstupy analýzy dat zdravotnického zařízení a Národního onkologického registru ČR Prof. MUDr. Jitka
Evropský den onemocnění prostaty 15. září 2005 Aktivita Evropské urologické asociace a České urologické společnosti
 Evropský den onemocnění prostaty 15. září 2005 Aktivita Evropské urologické asociace a České urologické společnosti prim. MUDr. Jan Mečl Urologické oddělení Krajská nemocnice Liberec Co je to prostata?
Evropský den onemocnění prostaty 15. září 2005 Aktivita Evropské urologické asociace a České urologické společnosti prim. MUDr. Jan Mečl Urologické oddělení Krajská nemocnice Liberec Co je to prostata?
Kdy a jak se projeví HPV vakcinace
 Kdy a jak se projeví HPV vakcinace Borek Sehnal Onkogynekologické centrum Gynekologicko-porodnická klinika 1. LF UK a Nemocnice Na Bulovce Praha Prohlášení Uvedená prezentace NENÍ sponzorována žádnou společností.
Kdy a jak se projeví HPV vakcinace Borek Sehnal Onkogynekologické centrum Gynekologicko-porodnická klinika 1. LF UK a Nemocnice Na Bulovce Praha Prohlášení Uvedená prezentace NENÍ sponzorována žádnou společností.
Současné trendy v epidemiologii nádorů se zaměřením na Liberecký kraj
 Institut biostatistiky a analýz, Lékařská a přírodovědecká fakulta, Masarykova univerzita, Brno Současné trendy v epidemiologii nádorů se zaměřením na Mužík J. Epidemiologie nádorů v ČR Epidemiologická
Institut biostatistiky a analýz, Lékařská a přírodovědecká fakulta, Masarykova univerzita, Brno Současné trendy v epidemiologii nádorů se zaměřením na Mužík J. Epidemiologie nádorů v ČR Epidemiologická
PREVALENCE A KONKORDANCE HPV V PÁRECH, VE KTERÝCH ŽENY MAJÍ GENITÁLNÍ BRADAVICE NEBO CERVIKÁLNÍ INTRAEPITELIÁLNÍ NEOPLAZII
 PREVALENCE A KONKORDANCE HPV V PÁRECH, VE KTERÝCH ŽENY MAJÍ GENITÁLNÍ BRADAVICE NEBO CERVIKÁLNÍ INTRAEPITELIÁLNÍ NEOPLAZII MUDr. FILIP ROB, Ph.D. RNDr. Ruth Tachezy, Ph.D., MUDr. Tomáš Pichlík, MUDr. Petr
PREVALENCE A KONKORDANCE HPV V PÁRECH, VE KTERÝCH ŽENY MAJÍ GENITÁLNÍ BRADAVICE NEBO CERVIKÁLNÍ INTRAEPITELIÁLNÍ NEOPLAZII MUDr. FILIP ROB, Ph.D. RNDr. Ruth Tachezy, Ph.D., MUDr. Tomáš Pichlík, MUDr. Petr
Předmluva 11. Seznam použitých zkratek 13. Úvod 17
 Obsah Předmluva 11 Seznam použitých zkratek 13 Úvod 17 1 Anatomie, fyziologie a estetická hlediska (O. Coufal V. Fait) 19 1.1 Vývoj mléčné žlázy a vývojové vady 19 1.2 Anatomie mléčné žlázy 20 1.3 Svaly
Obsah Předmluva 11 Seznam použitých zkratek 13 Úvod 17 1 Anatomie, fyziologie a estetická hlediska (O. Coufal V. Fait) 19 1.1 Vývoj mléčné žlázy a vývojové vady 19 1.2 Anatomie mléčné žlázy 20 1.3 Svaly
Mikroskopie versus kultivace, kdy, komu a proč? Jan Kestřánek PGK, FNHK
 Mikroskopie versus kultivace, kdy, komu a proč? Jan Kestřánek PGK, FNHK Vulvovaginální dyskomfort Akutní vulvovaginální dyskomfort (AVD): obtíže v oblasti zevního genitálu a pochvy jako je výtok, svědění
Mikroskopie versus kultivace, kdy, komu a proč? Jan Kestřánek PGK, FNHK Vulvovaginální dyskomfort Akutní vulvovaginální dyskomfort (AVD): obtíže v oblasti zevního genitálu a pochvy jako je výtok, svědění
MUDr. Petr KOVÁŘ. Rakovina hrdla děložního a onemocnění v souvislosti s HPV infekcí - nové možnosti prevence pomocí vakcinace
 Rakovina hrdla děložního a onemocnění v souvislosti s HPV infekcí - nové možnosti prevence pomocí vakcinace MUDr. Petr KOVÁŘ Gynprenatal s.r.o.- NZZ Havířov CAT Ostrava vzdělávací agentura (pro www kráceno)
Rakovina hrdla děložního a onemocnění v souvislosti s HPV infekcí - nové možnosti prevence pomocí vakcinace MUDr. Petr KOVÁŘ Gynprenatal s.r.o.- NZZ Havířov CAT Ostrava vzdělávací agentura (pro www kráceno)
Datové rozhraní pro předávání dat cervikálního screeningu k centrálnímu zpracování Verze 1.2 (1.12.2008)
 Datové rozhraní pro předávání dat cervikálního screeningu k centrálnímu zpracování Verze 1.2 (1.12.2008) EXPORTNÍ SOUBORY Cytologické vyšetření Soubor obsahuje jeden záznam pro každé provedené screeningové
Datové rozhraní pro předávání dat cervikálního screeningu k centrálnímu zpracování Verze 1.2 (1.12.2008) EXPORTNÍ SOUBORY Cytologické vyšetření Soubor obsahuje jeden záznam pro každé provedené screeningové
GYNEKOLOGICKÁ OPERATIVA 2013 a 2014. zpracovali: MUDr. Pavla Bohatá, MUDr. Hana Bartoňová, MUDr. Lukáš Dostálek
 GYNEKOLOGICKÁ OPERATIVA 2013 a 2014 zpracovali: MUDr. Pavla Bohatá, MUDr. Hana Bartoňová, MUDr. Lukáš Dostálek Objednání k operaci operační řešení indikuje ošetřující gynekolog objednání k operaci se provádí
GYNEKOLOGICKÁ OPERATIVA 2013 a 2014 zpracovali: MUDr. Pavla Bohatá, MUDr. Hana Bartoňová, MUDr. Lukáš Dostálek Objednání k operaci operační řešení indikuje ošetřující gynekolog objednání k operaci se provádí
Rakovina děložního čípku Co by měly pacientky vědět
 Rakovina děložního čípku Co by měly pacientky vědět Vejcovod Lidský papilomavirus (HPV) Vaječník Děloha Děložní čípek Co je HPV? HPV je běžným virem, jež postihuje ženy i muže. 1 Existuje více než 100
Rakovina děložního čípku Co by měly pacientky vědět Vejcovod Lidský papilomavirus (HPV) Vaječník Děloha Děložní čípek Co je HPV? HPV je běžným virem, jež postihuje ženy i muže. 1 Existuje více než 100
Primární prevence karcinomu děložního hrdla - HPV vakcinace. Iva Kinkorová Luňáčková
 Primární prevence karcinomu děložního hrdla - HPV vakcinace. Iva Kinkorová Luňáčková XXVI. Cytologický den Litomyšl 2018 Lidský papilomavirus - infekční částice - 55 nm Co je HPV - lidský papilomavirus?
Primární prevence karcinomu děložního hrdla - HPV vakcinace. Iva Kinkorová Luňáčková XXVI. Cytologický den Litomyšl 2018 Lidský papilomavirus - infekční částice - 55 nm Co je HPV - lidský papilomavirus?
Rizikové faktory, vznik a možnosti prevence nádorů močového měchýře
 Rizikové faktory, vznik a možnosti prevence nádorů močového měchýře MUDr. Libor Zámečník, Ph.D., FEBU, FECSM Urologická klinika VFN a 1.LF UK Praha Epidemiologie Zhoubné nádory močového měchýře jsou 9.
Rizikové faktory, vznik a možnosti prevence nádorů močového měchýře MUDr. Libor Zámečník, Ph.D., FEBU, FECSM Urologická klinika VFN a 1.LF UK Praha Epidemiologie Zhoubné nádory močového měchýře jsou 9.
CZ.1.07/1.5.00/34.0527
 Projekt: Příjemce: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Projekt: Příjemce: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Rocheáda v rozhodování aneb testování HPV ve screeningu cervikálního karcinomu 2013
 Rocheáda v rozhodování aneb testování HPV ve screeningu cervikálního karcinomu 2013 Igor Blanárik, Olga Bálková, Roche s.r.o., Diagnostics Division Konference AACL, Praha, 22. března 2013 Detekce HPV a
Rocheáda v rozhodování aneb testování HPV ve screeningu cervikálního karcinomu 2013 Igor Blanárik, Olga Bálková, Roche s.r.o., Diagnostics Division Konference AACL, Praha, 22. března 2013 Detekce HPV a
Epidemiologická onkologická data v ČR a jejich využití
 Institut biostatistiky a analýz Lékařská a Přírodovědecká fakulta Masarykova univerzita, Brno Současné trendy v epidemiologii nádorů se zaměřením na Mužík J. Epidemiologická onkologická data v ČR a jejich
Institut biostatistiky a analýz Lékařská a Přírodovědecká fakulta Masarykova univerzita, Brno Současné trendy v epidemiologii nádorů se zaměřením na Mužík J. Epidemiologická onkologická data v ČR a jejich
Standard. 1. Epidemiologie:
 1/10 1. Epidemiologie: Nádorové onemocnění vulvy postihuje převážně ženy ve vyšších věkových kategoriích nad 60 let. Poslední dobou však pozorujeme výskyt i v nižších věkových skupinách v souvislosti s
1/10 1. Epidemiologie: Nádorové onemocnění vulvy postihuje převážně ženy ve vyšších věkových kategoriích nad 60 let. Poslední dobou však pozorujeme výskyt i v nižších věkových skupinách v souvislosti s
Onkogynekologie. Ascites se nejčastěji vyskytuje u karcinomu: ovaria hrdla děložního těla děložního vulvy
 Apoptóza je: terminální proces buněčné diferenciace vedoucí k zániku buňky klonování buňky cytostatický efekt proces vyjadřující metastázování Ascites se nejčastěji vyskytuje u karcinomu: Carcinoma in
Apoptóza je: terminální proces buněčné diferenciace vedoucí k zániku buňky klonování buňky cytostatický efekt proces vyjadřující metastázování Ascites se nejčastěji vyskytuje u karcinomu: Carcinoma in
Téma hodiny: Anatomie ženského pohlavního ústrojí + návštěva gynekologa:
 Téma hodiny: Anatomie ženského pohlavního ústrojí + návštěva gynekologa: 1) vejcovody 8) vaječníky 2) močový měchýř 9) tračník 3) stydká kost 10) děloha 4) bod G 11) poševní klenba 5) klitoris 12) děložní
Téma hodiny: Anatomie ženského pohlavního ústrojí + návštěva gynekologa: 1) vejcovody 8) vaječníky 2) močový měchýř 9) tračník 3) stydká kost 10) děloha 4) bod G 11) poševní klenba 5) klitoris 12) děložní
Cytologické vyšetření
 Cytologie Cytologické vyšetření mikroskopické vyšetření jednotlivých buněk rozetřených na podložním skle - chybí kontinuita vyšetřované tkáně v histologickém řezu Materiál a způsoby odběru tekutý materiál
Cytologie Cytologické vyšetření mikroskopické vyšetření jednotlivých buněk rozetřených na podložním skle - chybí kontinuita vyšetřované tkáně v histologickém řezu Materiál a způsoby odběru tekutý materiál
UNIVERZITA PARDUBICE FAKULTA ZDRAVOTNICKÝCH STUDIÍ DIPLOMOVÁ PRÁCE. 2010 Bc. Lucie Mlatečková
 UNIVERZITA PARDUBICE FAKULTA ZDRAVOTNICKÝCH STUDIÍ DIPLOMOVÁ PRÁCE 2010 Bc. Lucie Mlatečková Univerzita Pardubice Fakulta zdravotnických studií Posouzení významu prevence v souvislosti se vznikem (pre)maligních
UNIVERZITA PARDUBICE FAKULTA ZDRAVOTNICKÝCH STUDIÍ DIPLOMOVÁ PRÁCE 2010 Bc. Lucie Mlatečková Univerzita Pardubice Fakulta zdravotnických studií Posouzení významu prevence v souvislosti se vznikem (pre)maligních
Patologie ženského pohlavního ústrojí
 Patologie ženského pohlavního ústrojí Záněty jednotný dutý systém snadný vzestupný postup infekce (až do dutiny břišní) typický příznak výtok (fluor) mikrobiologické vyšetření mikrobiální obraz poševní
Patologie ženského pohlavního ústrojí Záněty jednotný dutý systém snadný vzestupný postup infekce (až do dutiny břišní) typický příznak výtok (fluor) mikrobiologické vyšetření mikrobiální obraz poševní
VĚDA A VÝZKUM V PERIOPERAČNÍ PÉČI. Mgr. Markéta Jašková Dana Svobodová Gynekologicko-porodnická klinika Fakultní nemocnice Ostrava
 VĚDA A VÝZKUM V PERIOPERAČNÍ PÉČI Mgr. Markéta Jašková Dana Svobodová Gynekologicko-porodnická klinika Fakultní nemocnice Ostrava VĚDA A VÝZKUM NA GOS Detekce mutace genu BRCA1 a BRCA2, a to přímo z nádorové
VĚDA A VÝZKUM V PERIOPERAČNÍ PÉČI Mgr. Markéta Jašková Dana Svobodová Gynekologicko-porodnická klinika Fakultní nemocnice Ostrava VĚDA A VÝZKUM NA GOS Detekce mutace genu BRCA1 a BRCA2, a to přímo z nádorové
Kazuistiky. Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Znojmo, Jana Palacha 8 Intimní zdraví bez komplikací CZ.1.07/1.1.16/02.
 Kazuistiky 1. Kazuistiky z oblasti gynekologie Kazuistika č. 1 Pacientka B. K, 21 let, studentka VŠ, zdravá, nekuřačka, dosud se s ničím neléčila, v rodině bez výskytu onkologického onemocnění. Absolvovala
Kazuistiky 1. Kazuistiky z oblasti gynekologie Kazuistika č. 1 Pacientka B. K, 21 let, studentka VŠ, zdravá, nekuřačka, dosud se s ničím neléčila, v rodině bez výskytu onkologického onemocnění. Absolvovala
Hodnocení cervikální cytologie The Bethesda system 2014
 Hodnocení cervikální cytologie The Bethesda system 2014 Iva Kinkorová Luňáčková Bioptická laboratoř sro. Plzeň XXIV. Cytologický den Praha Terminologie musí být: 1. Výstižná a poskytovat klinicky relevantní
Hodnocení cervikální cytologie The Bethesda system 2014 Iva Kinkorová Luňáčková Bioptická laboratoř sro. Plzeň XXIV. Cytologický den Praha Terminologie musí být: 1. Výstižná a poskytovat klinicky relevantní
Obsah. Autoři. Předmluva. Introduction. Úvod. 1. Patogeneze a biologie metastatického procesu (Aleš Rejthar) 1.1. Typy nádorového růstu
 Obsah Autoři Předmluva Introduction Úvod 1. Patogeneze a biologie metastatického procesu (Aleš Rejthar) 1.1. Typy nádorového růstu 1.2. Šíření maligních nádorů 1.3. Souhrn 1.4. Summary 2. Obecné klinické
Obsah Autoři Předmluva Introduction Úvod 1. Patogeneze a biologie metastatického procesu (Aleš Rejthar) 1.1. Typy nádorového růstu 1.2. Šíření maligních nádorů 1.3. Souhrn 1.4. Summary 2. Obecné klinické
Zhoubné nádory penisu
 Zhoubné nádory penisu Definice Zhoubné nádory penisu jsou onemocnění s relativně řídkým výskytem.tvoří přibližně 0,5-1 % všech nádorů u mužů. Nejčastější jsou nádory epitelové. Spinocelulární karcinom
Zhoubné nádory penisu Definice Zhoubné nádory penisu jsou onemocnění s relativně řídkým výskytem.tvoří přibližně 0,5-1 % všech nádorů u mužů. Nejčastější jsou nádory epitelové. Spinocelulární karcinom
Graf 1. Vývoj incidence a mortality pacientů s karcinomem orofaryngu v čase.
 Karcinomy orofaryngu Autor: Michal Havriľak, Tadeáš Lunga Školitel: MUDr. Martin Brož, PhD. Incidence Incidence karcinomů orofaryngu má stoupající tendenci, která se připisuje častějšímu výskytu HPV pozitivních
Karcinomy orofaryngu Autor: Michal Havriľak, Tadeáš Lunga Školitel: MUDr. Martin Brož, PhD. Incidence Incidence karcinomů orofaryngu má stoupající tendenci, která se připisuje častějšímu výskytu HPV pozitivních
Zhoubné nádory čípku děložního Incidence a mortalita v České republice (2000) děložního abs. na 100 000 C53 incidence 1045 19,8 mortalita 363 6,9
 5.3 Karcinom děložního čípku Úvod Incidencí okolo 20 žen na 100 000 obyvatel ( 19,8 v r.2000) je rakovina děložního čípku druhým nejčastějším gynekologickým nádorovým onemocněním. Incidence je zhruba o
5.3 Karcinom děložního čípku Úvod Incidencí okolo 20 žen na 100 000 obyvatel ( 19,8 v r.2000) je rakovina děložního čípku druhým nejčastějším gynekologickým nádorovým onemocněním. Incidence je zhruba o
Prevence onemocnění čípku děložního a informovanost žen na okrese Prostějov
 UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD Ústav porodní asistence Věra Tisoňová Prevence onemocnění čípku děložního a informovanost žen na okrese Prostějov Bakalářská práce Vedoucí práce:
UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD Ústav porodní asistence Věra Tisoňová Prevence onemocnění čípku děložního a informovanost žen na okrese Prostějov Bakalářská práce Vedoucí práce:
Význam očkovo prevenci adenokarcinomů
 Význam očkovo kování v prevenci adenokarcinomů děložního hrdla Petr Halada, lékařská fakulta UK, porodnická a gynekologická klinika Hradec Králové, přednosta doc. MUDr. Jindřich Tošner, CSc. Karcinom dělod
Význam očkovo kování v prevenci adenokarcinomů děložního hrdla Petr Halada, lékařská fakulta UK, porodnická a gynekologická klinika Hradec Králové, přednosta doc. MUDr. Jindřich Tošner, CSc. Karcinom dělod
Systém podpory prevence vybraných nádorových onemocnění v ČR screeningové programy
 toto pro Vaše zdraví důležité preventivní vyšetření: vyšetření zaměřené na včasný záchyt zhoubného nádoru děložního čípku. V České republice každoročně onemocní zhoubným nádorem děložního čípku přibližně
toto pro Vaše zdraví důležité preventivní vyšetření: vyšetření zaměřené na včasný záchyt zhoubného nádoru děložního čípku. V České republice každoročně onemocní zhoubným nádorem děložního čípku přibližně
Guideline gynekologických zhoubných nádorů 2004/2005. Primární komplexní léčba operabilních stádií zhoubných nádorů děložního těla
 Guideline gynekologických zhoubných nádorů 2004/2005 Primární komplexní léčba operabilních stádií zhoubných nádorů děložního těla Svoboda B. 1, Kubecová M. 2, Rob L. 3, Stankušová H. 4, Cwiertka K. 5,
Guideline gynekologických zhoubných nádorů 2004/2005 Primární komplexní léčba operabilních stádií zhoubných nádorů děložního těla Svoboda B. 1, Kubecová M. 2, Rob L. 3, Stankušová H. 4, Cwiertka K. 5,
HPV COLLEGE se na Vás obrací se žádostí o spolupráci. Prosíme věnujte několik minut svého času přečtením následujících informací.
 VÝZVA HPV COLLEGE Vážená paní doktorko, pane doktore, kolegové, HPV COLLEGE se na Vás obrací se žádostí o spolupráci. Prosíme věnujte několik minut svého času přečtením následujících informací. HPV je
VÝZVA HPV COLLEGE Vážená paní doktorko, pane doktore, kolegové, HPV COLLEGE se na Vás obrací se žádostí o spolupráci. Prosíme věnujte několik minut svého času přečtením následujících informací. HPV je
Papillomaviry a HPV typizace (nejen) v roce 2015
 Papillomaviry a HPV typizace (nejen) v roce 2015 D. Konvalinka, J. Mazurová, I. Urbanovská, R. Měch, B. Kubová, J. Šimová, M. Uvírová, J. Dvořáčková CGB laboratoř a.s., Ostrava www.pathology.cz Aktuální
Papillomaviry a HPV typizace (nejen) v roce 2015 D. Konvalinka, J. Mazurová, I. Urbanovská, R. Měch, B. Kubová, J. Šimová, M. Uvírová, J. Dvořáčková CGB laboratoř a.s., Ostrava www.pathology.cz Aktuální
Variace Pohlavní soustava ženy
 Variace 1 Pohlavní soustava ženy 21.7.2014 16:03:50 Powered by EduBase BIOLOGIE ČLOVĚKA POHLAVNÍ SOUSTAVA POHLAVNÍ SOUSTAVA ŽENY Funkce pohlavního systému ženy 1. Zrání vajíček a jejich uvolňování z kůry
Variace 1 Pohlavní soustava ženy 21.7.2014 16:03:50 Powered by EduBase BIOLOGIE ČLOVĚKA POHLAVNÍ SOUSTAVA POHLAVNÍ SOUSTAVA ŽENY Funkce pohlavního systému ženy 1. Zrání vajíček a jejich uvolňování z kůry
Masarykova univerzita Lékařská fakulta
 Masarykova univerzita Lékařská fakulta VYUŽITÍ HPV TESTACE VE SCREENINGU KARCINOMU DĚLOŽNÍHO HRDLA Bakalářská práce v oboru zdravotní laborant Vedoucí diplomové práce: MUDr. Iva Zambo, Ph.D. Autor: Lenka
Masarykova univerzita Lékařská fakulta VYUŽITÍ HPV TESTACE VE SCREENINGU KARCINOMU DĚLOŽNÍHO HRDLA Bakalářská práce v oboru zdravotní laborant Vedoucí diplomové práce: MUDr. Iva Zambo, Ph.D. Autor: Lenka
Konsensus pro řešení abnormálních nálezů ve skríningu cervikálních karcinomů
 Konsensus pro řešení abnormálních nálezů ve skríningu cervikálních karcinomů Členové panelu Sekce kolposkopie a cervikální patologie ČGPS MUDr. Vladimír Dvořák (místopředseda sekce) Doc. MUDr. Pavel Freitag,
Konsensus pro řešení abnormálních nálezů ve skríningu cervikálních karcinomů Členové panelu Sekce kolposkopie a cervikální patologie ČGPS MUDr. Vladimír Dvořák (místopředseda sekce) Doc. MUDr. Pavel Freitag,
3. LÉKAŘSKÁ FAKULTA. Ústav pro péči o matku a dítě MALIGNÍ ONEMOCNĚNÍ ŽENSKÝCH RODIDEL VYHLEDÁVÁNÍ A PREVENCE
 UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ústav pro péči o matku a dítě Martina Svěráková MALIGNÍ ONEMOCNĚNÍ ŽENSKÝCH RODIDEL VYHLEDÁVÁNÍ A PREVENCE Gynaecological malignancy-screening and prevention
UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ústav pro péči o matku a dítě Martina Svěráková MALIGNÍ ONEMOCNĚNÍ ŽENSKÝCH RODIDEL VYHLEDÁVÁNÍ A PREVENCE Gynaecological malignancy-screening and prevention
Systém podpory prevence vybraných nádorových onemocnění v ČR screeningové programy
 Příloha č. 4 - Vzorové dopisy a) Přední strana Zde vedle loga MZ Vážený pane, muž varianta 1 (50-70 let; bez K) neabsolvoval toto pro Vaše zdraví důležité preventivní vyšetření: V České republice každoročně
Příloha č. 4 - Vzorové dopisy a) Přední strana Zde vedle loga MZ Vážený pane, muž varianta 1 (50-70 let; bez K) neabsolvoval toto pro Vaše zdraví důležité preventivní vyšetření: V České republice každoročně
HPV - Lidský papilomavirus průkaz DNA typů s vysokým rizikem kancerogenity. MUDr. Petra Novotná Laboratoře Mikrochem
 HPV - Lidský papilomavirus průkaz DNA typů s vysokým rizikem kancerogenity MUDr. Petra Novotná Laboratoře Mikrochem Lidský papilomavirus v elektronovém mikroskopu Neobalený DNA virus z čeledi Papillomaviridae
HPV - Lidský papilomavirus průkaz DNA typů s vysokým rizikem kancerogenity MUDr. Petra Novotná Laboratoře Mikrochem Lidský papilomavirus v elektronovém mikroskopu Neobalený DNA virus z čeledi Papillomaviridae
Funkce pohlavního systému ženy ovaria oocyty ova folikul Graafův folikul
 Funkce pohlavního systému ženy - zrání vajíček - produkce pohlavních hormonů - realizace pohlavního spojení = koitus - vytvoření vhodného prostředí pro vývoj plodu a jeho porod Vaječníky ovaria - párové
Funkce pohlavního systému ženy - zrání vajíček - produkce pohlavních hormonů - realizace pohlavního spojení = koitus - vytvoření vhodného prostředí pro vývoj plodu a jeho porod Vaječníky ovaria - párové
Evropské asociace proti rakovině děložního čípku
 Evropské asociace proti rakovině děložního čípku Založena 2002, řízena představenstvem 125 institucí ze 34 zemí Cíl: šířit informace o karcinomu hrdla děložního a možnostech prevence tohoto onemocnění
Evropské asociace proti rakovině děložního čípku Založena 2002, řízena představenstvem 125 institucí ze 34 zemí Cíl: šířit informace o karcinomu hrdla děložního a možnostech prevence tohoto onemocnění
UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD. Ústav porodní asistence. Dubová Hana. Dysplazie děložního čípku.
 UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD Ústav porodní asistence Dubová Hana Dysplazie děložního čípku Bakalářská práce Vedoucí práce: Prof. MUDr. Milan Kudela, CSc. OLOMOUC 2011 Prohlašuji,
UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD Ústav porodní asistence Dubová Hana Dysplazie děložního čípku Bakalářská práce Vedoucí práce: Prof. MUDr. Milan Kudela, CSc. OLOMOUC 2011 Prohlašuji,
UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD ÚSTAV PORODNÍ ASISTENCE BAKALÁŘSKÁ PRÁCE 2014 LUCIE BUKVOVÁ
 UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD ÚSTAV PORODNÍ ASISTENCE BAKALÁŘSKÁ PRÁCE 2014 LUCIE BUKVOVÁ UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD ÚSTAV PORODNÍ ASISTENCE
UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD ÚSTAV PORODNÍ ASISTENCE BAKALÁŘSKÁ PRÁCE 2014 LUCIE BUKVOVÁ UNIVERZITA PALACKÉHO V OLOMOUCI FAKULTA ZDRAVOTNICKÝCH VĚD ÚSTAV PORODNÍ ASISTENCE
Ilona Zajíčková, DiS. Barbora Kamencová, DiS.
 Autor: Ilona Zajíčková, DiS. Barbora Kamencová, DiS. mobilní nebo-li softwarová aplikace je aplikace vytvořená speciálně pro chytré telefony, tablety nebo jiná zařízení je to programové vybavení zařízení,
Autor: Ilona Zajíčková, DiS. Barbora Kamencová, DiS. mobilní nebo-li softwarová aplikace je aplikace vytvořená speciálně pro chytré telefony, tablety nebo jiná zařízení je to programové vybavení zařízení,
SCREENINGOVÉ PROGRAMY V ČR Z POHLEDU VZP ČR
 SCREENINGOVÉ PROGRAMY V ČR Z POHLEDU VZP ČR 5.12. 2013 MUDr. HANA ŠUSTKOVÁ, VZP ČR OBSAH 1. Screening karcinomu děložního hrdla 2. Mamografický screening 3. Screening kolorektálního karcinomu 4. Projekt
SCREENINGOVÉ PROGRAMY V ČR Z POHLEDU VZP ČR 5.12. 2013 MUDr. HANA ŠUSTKOVÁ, VZP ČR OBSAH 1. Screening karcinomu děložního hrdla 2. Mamografický screening 3. Screening kolorektálního karcinomu 4. Projekt
je nutno páchat sebevraždu? Lenka Čeganová, Laboratoř Trutnov
 Selhání cervikovaginální cytologie je ntno páchat sebevražd? Lenka Čeganová, Laboratoř Trtnov Cervikovaginální cytologie Žádný test v historii nebyl úspěšnější v boji s rakovino Ale: cervikovaginální
Selhání cervikovaginální cytologie je ntno páchat sebevražd? Lenka Čeganová, Laboratoř Trtnov Cervikovaginální cytologie Žádný test v historii nebyl úspěšnější v boji s rakovino Ale: cervikovaginální
PŘEŽÍVÁNÍ NEMOCNÝCH PO EXTIRPACI JÍCNU V ZÁVISLOSTI NA STADIU CHOROBY
 PŘEŽÍVÁNÍ NEMOCNÝCH PO EXTIRPACI JÍCNU V ZÁVISLOSTI NA STADIU CHOROBY Autor: Petra Ochmanová Školitel: Aujeský R., doc. MUDr. CSc. Výskyt V oficiálních statistických hodnoceních se obvykle udává celková
PŘEŽÍVÁNÍ NEMOCNÝCH PO EXTIRPACI JÍCNU V ZÁVISLOSTI NA STADIU CHOROBY Autor: Petra Ochmanová Školitel: Aujeský R., doc. MUDr. CSc. Výskyt V oficiálních statistických hodnoceních se obvykle udává celková
DIAGNOSTIKA A MONITOROVÁNÍ INFEKCÍ ZPŮSOBENÉ LIDSKÝMI PAPILLOMAVIRY VYSOCE RIZIKOVÉHO TYPU POMOCÍ REAL TIME PCR
 DIAGNOSTIKA A MONITOROVÁNÍ INFEKCÍ ZPŮSOBENÉ LIDSKÝMI PAPILLOMAVIRY VYSOCE RIZIKOVÉHO TYPU POMOCÍ REAL TIME PCR Michaela Kavanová, DiS. tel.: +420 221 985 476 mobil: +420 725 004 523 e-mail: michaela.kavanova@synlab.cz
DIAGNOSTIKA A MONITOROVÁNÍ INFEKCÍ ZPŮSOBENÉ LIDSKÝMI PAPILLOMAVIRY VYSOCE RIZIKOVÉHO TYPU POMOCÍ REAL TIME PCR Michaela Kavanová, DiS. tel.: +420 221 985 476 mobil: +420 725 004 523 e-mail: michaela.kavanova@synlab.cz
KOLOREKTÁLNÍ KARCINOM: VÝZVA PRO ZDRAVÝ ŽIVOTNÍ STYL, SCREENING A ORGANIZACI LÉČEBNÉ PÉČE
 KOLOREKTÁLNÍ KARCINOM: VÝZVA PRO ZDRAVÝ ŽIVOTNÍ STYL, SCREENING A ORGANIZACI LÉČEBNÉ PÉČE Brno, 29. května 2015: Moravská metropole se již počtvrté stává hostitelem mezinárodní konference Evropské dny
KOLOREKTÁLNÍ KARCINOM: VÝZVA PRO ZDRAVÝ ŽIVOTNÍ STYL, SCREENING A ORGANIZACI LÉČEBNÉ PÉČE Brno, 29. května 2015: Moravská metropole se již počtvrté stává hostitelem mezinárodní konference Evropské dny
SSOS_ZD_2.13 Ženská pohlavní soustava - opakování, kvíz
 Číslo a název projektu Číslo a název šablony CZ.1.07/1.5.00/34.0378 Zefektivnění výuky prostřednictvím ICT technologií III/2 - Inovace a zkvalitnění výuky prostřednictvím ICT DUM číslo a název SSOS_ZD_2.13
Číslo a název projektu Číslo a název šablony CZ.1.07/1.5.00/34.0378 Zefektivnění výuky prostřednictvím ICT technologií III/2 - Inovace a zkvalitnění výuky prostřednictvím ICT DUM číslo a název SSOS_ZD_2.13
ThinPrep Pap test a Imaging system. Iva Kinkorová Luňáčková
 ThinPrep Pap test a Imaging system Iva Kinkorová Luňáčková XXII. Cytologický den Brno 2014 Boj proti Ca děložního hrdla 1. celoplošná vakcinace mladých děvčat 2. organizovaný skríning (adresné výzvy)
ThinPrep Pap test a Imaging system Iva Kinkorová Luňáčková XXII. Cytologický den Brno 2014 Boj proti Ca děložního hrdla 1. celoplošná vakcinace mladých děvčat 2. organizovaný skríning (adresné výzvy)
Nové možnosti v diagnostice prekanceróz a karcinomu děložního hrdla Jiří Sláma
 Nové možnosti v diagnostice prekanceróz a karcinomu děložního hrdla Jiří Sláma Onkogynekologické centrum Gynekologicko porodnická klinika VFN a 1. LF UK Praha Případ ze studie ATHENA 44 let 1987 2002 roční
Nové možnosti v diagnostice prekanceróz a karcinomu děložního hrdla Jiří Sláma Onkogynekologické centrum Gynekologicko porodnická klinika VFN a 1. LF UK Praha Případ ze studie ATHENA 44 let 1987 2002 roční
Prevence. Markéta Vojtová VOŠZ a SZŠ Hradec Králové
 Prevence Markéta Vojtová VOŠZ a SZŠ Hradec Králové Prevence (1) Zaměření se proti nemocem a snaha jim předcházet Opírá se o nejnovější poznatky v etiopatogenezi, výsledky epidemiologických studií Je zaměřena
Prevence Markéta Vojtová VOŠZ a SZŠ Hradec Králové Prevence (1) Zaměření se proti nemocem a snaha jim předcházet Opírá se o nejnovější poznatky v etiopatogenezi, výsledky epidemiologických studií Je zaměřena
Maturitní témata. Předmět: Ošetřovatelství
 Maturitní témata Předmět: Ošetřovatelství 1. Ošetřovatelství jako vědní obor - charakteristika a základní rysy - stručný vývoj ošetřovatelství - významné historické osobnosti ošetřovatelství ve světě -
Maturitní témata Předmět: Ošetřovatelství 1. Ošetřovatelství jako vědní obor - charakteristika a základní rysy - stručný vývoj ošetřovatelství - významné historické osobnosti ošetřovatelství ve světě -
Vliv moderních operačních metod na indikaci lázeňské péče
 Michálkovická 18, Slezská Ostrava Vliv moderních operačních metod na indikaci lázeňské péče Bouřlivý rozvoj medicíny, jehož jsme v posledních několika desetiletích svědky, s sebou přináší nové operační
Michálkovická 18, Slezská Ostrava Vliv moderních operačních metod na indikaci lázeňské péče Bouřlivý rozvoj medicíny, jehož jsme v posledních několika desetiletích svědky, s sebou přináší nové operační
Zhoubné nádory ledvinné pánvičky a močovodu
 Zhoubné nádory ledvinné pánvičky a močovodu Definice Zhoubné nádory ledvinné pánvičky a močovodu v naprosté většině vycházejí z uroteliální výstelky horních močových cest a mají proto mnoho společných
Zhoubné nádory ledvinné pánvičky a močovodu Definice Zhoubné nádory ledvinné pánvičky a močovodu v naprosté většině vycházejí z uroteliální výstelky horních močových cest a mají proto mnoho společných
Informace ze zdravotnictví Olomouckého kraje
 Informace ze zdravotnictví Olomouckého kraje Ústavu zdravotnických informací a statistiky České republiky Ostrava 5 19. 9. 2011 Gynekologická péče - činnost oboru v Olomouckém kraji v roce 2010 Gynaecologic
Informace ze zdravotnictví Olomouckého kraje Ústavu zdravotnických informací a statistiky České republiky Ostrava 5 19. 9. 2011 Gynekologická péče - činnost oboru v Olomouckém kraji v roce 2010 Gynaecologic
BIOPTICKÝ SEMINÁŘ FN Poruba a CGB laboratoře Ostrava DNE
 BIOPTICKÝ SEMINÁŘ FN Poruba a CGB laboratoře Ostrava DNE 27.2.2013 Případ číslo biopsie 14286/2012 vcgb a 14939/2012 v FN Poruba MUDr Jan Nieslanik Prof.MUDr.Jirka Mačák CSc Doc.MUDr. Martin Tichý Šlo
BIOPTICKÝ SEMINÁŘ FN Poruba a CGB laboratoře Ostrava DNE 27.2.2013 Případ číslo biopsie 14286/2012 vcgb a 14939/2012 v FN Poruba MUDr Jan Nieslanik Prof.MUDr.Jirka Mačák CSc Doc.MUDr. Martin Tichý Šlo
Možnosti zapojení refrakterní populace do screeningu karcinomu děložního hrdla
 Možnosti zapojení refrakterní populace do screeningu karcinomu děložního hrdla Marián Hajdúch, Vladimíra Koudeláková Ústav molekulární a translační medicíny, Lékařská fakulta Univerzity Palackého, Hněvotínská
Možnosti zapojení refrakterní populace do screeningu karcinomu děložního hrdla Marián Hajdúch, Vladimíra Koudeláková Ústav molekulární a translační medicíny, Lékařská fakulta Univerzity Palackého, Hněvotínská
Obr.1 Žilní splavy. https://s-media-cache-ak0.pinimg.com/564x/c3/91/8c/c3918c00db875bb460cf868b26ee1a0c.jpg
 TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA. Filip Halada. Prevence karcinomu děložního hrdla Prevention of Cervical Cancer
 UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ústav pro péči o matku a dítě Filip Halada Prevence karcinomu děložního hrdla Prevention of Cervical Cancer Diplomová práce Praha, srpen 2009 Autor práce:
UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ústav pro péči o matku a dítě Filip Halada Prevence karcinomu děložního hrdla Prevention of Cervical Cancer Diplomová práce Praha, srpen 2009 Autor práce:
Indikátory kvality v programu screeningu karcinomu děložního hrdla v ČR O. Májek, J. Dušková, A. Beková, L. Dušek, V. Dvořák
 Indikátory kvality v programu screeningu karcinomu děložního hrdla v ČR O. Májek, J. Dušková, A. Beková, L. Dušek, V. Dvořák Úvod Účinnost screeningové cytologie Finsko a Švédsko: organizované programy
Indikátory kvality v programu screeningu karcinomu děložního hrdla v ČR O. Májek, J. Dušková, A. Beková, L. Dušek, V. Dvořák Úvod Účinnost screeningové cytologie Finsko a Švédsko: organizované programy
NÁDOROVÁ RIZIKA. poznejme OBSAH
 poznejme NÁDOROVÁ RIZIKA OBSAH Úvod... 3 Proč bychom se měli dozvědět o svých vlastních rizicích?... 4 Jaké jsou naše služby?... 4 Kdo by měl být vyšetřen?... 5 Jaký je postup při vyšetřování?... 6 Informace
poznejme NÁDOROVÁ RIZIKA OBSAH Úvod... 3 Proč bychom se měli dozvědět o svých vlastních rizicích?... 4 Jaké jsou naše služby?... 4 Kdo by měl být vyšetřen?... 5 Jaký je postup při vyšetřování?... 6 Informace
Informace ze zdravotnictví Jihočeského kraje
 Informace ze zdravotnictví Jihočeského kraje Ústavu zdravotnických informací a statistiky České republiky České Budějovice 8 23.6.2004 Gynekologická péče - činnost v Jihočeském kraji v roce 2003 Gynaecologic
Informace ze zdravotnictví Jihočeského kraje Ústavu zdravotnických informací a statistiky České republiky České Budějovice 8 23.6.2004 Gynekologická péče - činnost v Jihočeském kraji v roce 2003 Gynaecologic
Preventivní programy v onkologii. Prof. MUDr. Jan Žaloudík, CSc. Masarykův onkologický ústav Brno
 Preventivní programy v onkologii Prof. MUDr. Jan Žaloudík, CSc. Masarykův onkologický ústav Brno mediální obraz onkologie dnes.. skutečné pojištění.. onkologie zítra snad prevence, časný záchyt, cena /přínos
Preventivní programy v onkologii Prof. MUDr. Jan Žaloudík, CSc. Masarykův onkologický ústav Brno mediální obraz onkologie dnes.. skutečné pojištění.. onkologie zítra snad prevence, časný záchyt, cena /přínos
HE4 a CA125 na společné cestě s jasným cílem. Milada Nezvedová Oddělení klinické biochemie Nemocnice Znojmo
 HE4 a CA125 na společné cestě s jasným cílem Milada Nezvedová Oddělení klinické biochemie Nemocnice Znojmo Tumorové markery Definice nádorového markeru substance produkována nádorem nebo okolními tkáněmi
HE4 a CA125 na společné cestě s jasným cílem Milada Nezvedová Oddělení klinické biochemie Nemocnice Znojmo Tumorové markery Definice nádorového markeru substance produkována nádorem nebo okolními tkáněmi
Screening pro prevenci karcinomu hrdla děložního v 21. století
 Screening pro prevenci karcinomu hrdla děložního v 21. století Ruth Tachezy ÚHKT,, NRL pro PV www.papillomavirus papillomavirus.cz Od objevu po průkaz etiologické souvislosti 1983 izolován prvníhpv z karcinomu
Screening pro prevenci karcinomu hrdla děložního v 21. století Ruth Tachezy ÚHKT,, NRL pro PV www.papillomavirus papillomavirus.cz Od objevu po průkaz etiologické souvislosti 1983 izolován prvníhpv z karcinomu
Informace ze zdravotnictví Plzeňského kraje
 Informace ze zdravotnictví Plzeňského kraje Ústavu zdravotnických informací a statistiky České republiky Plzeň 3 19.9.2003 Gynekologická péče v roce 2002 Podkladem pro zpracování údajů o činnosti oboru
Informace ze zdravotnictví Plzeňského kraje Ústavu zdravotnických informací a statistiky České republiky Plzeň 3 19.9.2003 Gynekologická péče v roce 2002 Podkladem pro zpracování údajů o činnosti oboru
Úskalí diagnostiky kožních nádorů
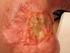 Úskalí diagnostiky kožních nádorů Vojáčková Naděžda Dermatovenerologická klinika UK 2. LF a Nemocnice Na Bulovce, Praha Přednosta: prof. MUDr. Jana Hercogová, CSc Things we knew, things we did Things we
Úskalí diagnostiky kožních nádorů Vojáčková Naděžda Dermatovenerologická klinika UK 2. LF a Nemocnice Na Bulovce, Praha Přednosta: prof. MUDr. Jana Hercogová, CSc Things we knew, things we did Things we
Nově diagnostikovaný nádor vaječníků: kasuistika
 Nově diagnostikovaný nádor vaječníků: kasuistika Nicoletta Colombo University of Milan-Bicocca European Institute of Oncology Milan, Italy Upozornění Informace uvedené v této prezentaci mohou odkazovat
Nově diagnostikovaný nádor vaječníků: kasuistika Nicoletta Colombo University of Milan-Bicocca European Institute of Oncology Milan, Italy Upozornění Informace uvedené v této prezentaci mohou odkazovat
RADA A POUČENÍ LÉKAŘE
 RADA A POUČENÍ LÉKAŘE Obsah: Uživatelky kombinované hormonální antikoncepce Léčebné účinky kombinované hormonální antikoncepce Kontraindikace kombinované hormonální antikoncepce Vysvětlivky: COC = z anglického
RADA A POUČENÍ LÉKAŘE Obsah: Uživatelky kombinované hormonální antikoncepce Léčebné účinky kombinované hormonální antikoncepce Kontraindikace kombinované hormonální antikoncepce Vysvětlivky: COC = z anglického
Pořadové číslo projektu: CZ.1.07/1.4.00/ Datum:
 ZŠ Litoměřice, Ladova Ladova 5 Litoměřice 412 01 www.zsladovaltm.cz vedeni@zsladovaltm.cz Pořadové číslo projektu: CZ.1.07/1.4.00/21.0948 Pořadové číslo projektu: CZ.1.07/1.4.00/21.0948 Šablona: Šablona:
ZŠ Litoměřice, Ladova Ladova 5 Litoměřice 412 01 www.zsladovaltm.cz vedeni@zsladovaltm.cz Pořadové číslo projektu: CZ.1.07/1.4.00/21.0948 Pořadové číslo projektu: CZ.1.07/1.4.00/21.0948 Šablona: Šablona:
Měkkotkáňovýtumor kazuistika. MUDr. Kucharský Jiří RDK FN Brno a LF MUNI Brno
 Měkkotkáňovýtumor kazuistika MUDr. Kucharský Jiří RDK FN Brno a LF MUNI Brno 71- letá pacientka Anamnéza Rodinná anamnéza: otec zemřel po ochrnutí, matka CMP infarkt myokardu 2014, hypotyreoza, hypertenze,
Měkkotkáňovýtumor kazuistika MUDr. Kucharský Jiří RDK FN Brno a LF MUNI Brno 71- letá pacientka Anamnéza Rodinná anamnéza: otec zemřel po ochrnutí, matka CMP infarkt myokardu 2014, hypotyreoza, hypertenze,
