Perikardiocentéza po srdeèní operaci naše zkušenosti
|
|
|
- Bohumila Šmídová
- před 8 lety
- Počet zobrazení:
Transkript
1 Původní práce Perikardiocentéza po srdeèní operaci naše zkušenosti M. Kolek, R. Brát Kardiochirurgické centrum FN Ostrava, prim. MUDr. Radim Brát, Ph.D. Souhrn: Úvod: Perikardiální výpotek po srdeční operaci je běžný, ale jen u malé části nemocných progreduje a manifestuje se srdeční tamponádou. Přesná diagnóza a správně časovaná perikardiocentéza jsou nezbytné pro úspěšné zvládnutí této život ohrožující komplikace. Cílem tohoto sdělení je prezentovat zkušenosti pracoviště s prováděním echokardiografií kontrolované perikardiocentézy u nemocných po kardiochirurgickém výkonu. Pacienti a metody: V období od prosince roku 2004 do listopadu roku 2007 bylo na našem pracovišti operováno nemocných. Evakuační punkce klinicky významného perikardiálního výpotku byla provedena u 48 (2,2 %) z nich. Výsledky: Signifikantně častěji byla indikována po operacích chlopenních vad (7,1 %, p < 0,001), výkonech na kořeni aorty (8,2 %, p < 0,001) a chirurgické ablaci fibrilace síní (6,6 %, p < 0,001), tj. po výkonech spojených s nutností antikoagulační léčby v pooperačním období. Perikardiocentéza pod kontrolou echokardiografie byla primárně technicky a terapeuticky úspěšná ve 100 % případů, nezaznamenali jsme žádné komplikace. Časový odstup od operace byl 6 80 dní (medián 13 dní). Jednorázově bylo získáno ml výpotku (medián 450 ml). U 45 nemocných (93,8 %) byl perikardiální katétr ponechán na aktivním sání, doba drenáže činila 1 6 dní (medián 1 den), odpad z drénu byl ml (medián 145 ml, průměr 328 ml). K recidivě významného výpotku s nutností opakování perikardiální punkce došlo u 4 (8,3 %) nemocných. Užití perikardiálního katétru za účelem drenáže perikardiální dutiny (po předchozím jednorázovém odsátí výpotku) bylo spojeno s nižší rekurencí významného výpotku a s nižší pravděpodobností opakování perikardiocentézy. Závěr: Evakuační punkce perikardiálního výpotku prováděná za echokardiografické kontroly se osvědčila jako efektivní a bezpečná primární metoda léčby perikardiálních výpotků po srdeční operaci. Klíčová slova: perikardiální výpotek srdeční tamponáda perikardiocentéza echokardiografie chirurgie srdce Pericardiocentesis after cardiac surgery our experience Summary: Pericardial effusion after cardiac surgery is common, but only in a small part of patients it has progressive character and cardiac tamponade occurs. Accurate diagnosis and well-timed pericardiocentesis are necessary to effective management of this life threatening complication. The study aimed at presentation of our centre outcomes of echocardiographically-guided pericardiocentesis in patients after cardiac surgery. Methods: Between December 2005 and November 2007, 2,232 patients underwent open-heart surgery in our centre. At 48 (2.2%) of them pericardiocentesis for clinically significant pericardial effusion was performed. Results: Pericardiocentesis was significantly more frequent after valve surgery (7.1%, p < 0.001), aortic root surgery (8.2%, p < 0.001) and surgical ablation of atrial fibrillation (6.6%, p < 0.001), i.e. in patients who had received postoperative anticoagulation therapy. Echo-guided pericardiocentesis was technically and therapeutically successful in 100% of cases and no complications were registered. The time elapsed between surgery and puncture was in range 6 to 80 days (median, 13 days). The median volume initially aspirated was 450 ml (range, 50 to 1,550 ml). Forty five patients (93.8%) had extended catheter drainage with active suction, the median duration of the drainage was 1 day (range, 1 to 6 days), the mean volume of catheter drainage was 328 ml (median, 145 ml; range, 20 to 2,950 ml). Four patients (8.3%) required repeated pericardiocenteses because of recurrence of significant pericadial effusion. Extended pericardial catheter drainage (after initial evacuation of the effusion) was associated with a significant reduction of recurrence of significant pericadial effusion and with lower probability of repeated pericardiocentesis. We can conclude, echo-guided pericardiocentesis was effective and safe method for primary treatment of postoperative pericardial effusions. Key words: pericardial effusion cardiac tamponade pericardiocentesis echocardiography cardiac surgery Úvod Přítomnost perikardiálního výpotku po kardiologické operaci není neobvyklá. Incidence bývá uváděna v rozmezí od 55 do 75 % [1,2]. Výskyt významného perikardiálního výpotku se známkami srdeční tamponády je přibližně 0,8 4 % [2 5]. Velká část klinických projevů (subjektivních obtíží a objektivních známek) srdeční tamponády je nespecifických, mohou být mylně přičítány pooperačnímu stavu nebo jiným pooperačním komplikacím. Zlatým standardem z hlediska diagnostiky perikardiálního 334 Vnitř Lék 2008; 54(4):
2 Tab. 1. Podíl perikardiocentéz u jednotlivých typů kardiochirurgických výkonů (všechny operace v období od 12/2004 do 11/2007). operace perikardiocentéza n pouze revaskularizace ,3 pouze chlopeň ,1 revaskularizace + chlopeň ,9 jiné a kombinované výkony ,6 z toho chirurgie kořene aorty ,2 chirurgická ablace fibrilace síní ,6 celkem ,2 Tab. 2. Indikace k perikardiocentéze. klinické + echo známky srdeční tamponády pouze echo známky srdeční tamponády 10 20,8 progredující velký perikardiální výpotek bez známek tamponády lokalizovaná kolekce tekutiny s útlakem některého srdečního oddílu 2 4,2 celkem Tab. 3. Lokalizace perikardiálního výpotku. cirkulární 7 14,6 lokalizovaný 41 85,4 při inferolaterální stěně levé komory při laterální stěně levé komory 1 2,4 při pravostranných srdečních oddílech 8 19,5 celkem výpotku a srdeční tamponády je echokardiografie [6]. Perikardiocentéza prováděná pod echokardiografickou kontrolou je považována za bezpečnou a efektivní metodu léčby významného perikardiálního výpotku se známkami srdeční tamponády. Cílem tohoto sdělení je prezentovat zkušenosti našeho pracoviště s prováděním perikardiocentézy po srdeční operaci. Soubor nemocných a metodika V období od prosince roku 2004 do listopadu roku 2007 bylo na našem pracovišti operováno nemocných. U 48 (2,2 %) z nich byla provedena evakuační punkce perikardiálního výpotku. Tento soubor zahrnoval 19 žen (40 %) a 29 mužů (60 %). Věk nemocných zahrnutých do souboru se pohyboval v rozmezí od 20 do 80 let, věkový průměr činil 62,4 let. Spektrum všech provedených výkonů ve sledovaném období a počet, resp. podíl perikardiocentéz u jednotlivých typů výkonů, uvádí tab. 1. Významně častější byla evakuační punkce perikardiálního výpotku po chlopenní chirurgii (7,1 %, p < 0,001), výkonech na kořeni aorty (8,2 %, p < 0,001) a chirurgické ablaci levé síně pro fibrilaci síní (pomocí kryoenergie; 6,6 %, p < 0,001), naopak nízká byla potřeba perikardiocentézy po izolované chirurgické revaskularizaci. Z této studie byli vyloučeni pacienti s pooperačním krvácením (> 150 ml/hod déle než 4 hod), kteří byli reoperováni do 48 hod po primární operaci. Nemocní po chirurgické revaskularizaci a po suprakoronární náhradě vzestupné aorty byli po operaci léčeni kyselinou acetylsalicylovou v dávce 200 mg/den (při její kontraindikaci jinými antiagregancii). Antikoagulační léčbu nefrakcionovaným nebo nízkomolekulárním heparinem a následně kumarinovými preparáty (warfarin) obdrželi pacienti po výkonu na chlopních a po kombinovaných výkonech. Cílová hodnota INR (mezinárodní normalizovaný poměr International Normalized Ratio) se pohybovala v rozmezí 2 3,5. U nemocných po současné revaskularizaci a chirurgické ablaci fibrilace síní se volba antitrombotické léčby odvíjela od typu a trvání fibrilace síní v předoperačním a časném pooperačním období. Echokardiografické vyšetření bylo prováděno u všech pacientů standardně 6. pooperační den, časněji jen pokud bylo klinické podezření na významný perikardiální výpotek. Užíván byl přístroj Hewlett-Packard Sonos 5500 nebo Philips EnVisor C. Lokalizace a velikost perikardiálního výpotku byly hodnoceny v parasternální dlouhé a krátké ose levé komory, v apikální 4dutinové a 2dutinové projekci, ev. ze subkostální projekce. Výpotky byly klasifikovány jako difuzní (cirkulární), obr. 1, nebo lokalizované (podél posterolaterální stěny levé komory, při pravé komoře nebo síni atd), obr. 2. Pulzně-dopplerovské vyšetření transmitrálního, transtrikuspidálního nebo aortálního průtoku bylo prováděno z apikálních projekcí. Byla měřena šíře dolní duté žíly a posuzovány její změny s respirací. Diagnóza srdeční tamponády Vnitř Lék 2008; 54(4):
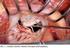
3 Obr. 1. Velký perikardiální výpotek lokalizovaný cirkulárně kolem obou komor, transtorakální echokardiografie, apikální 4dutinová projekce. LV levá komora, RV pravá komora, PE perikardiální výpotek (obr. 3) byla postavena na následujících echokardiografických známkách: diastolický kolaps pravé síně a komory, kolaps levé komory (v závažných případech), dilatovaná a v inspiriu nekolabující (< 35 % svého diametru) dolní dutá žíla, zvýšená variabilita průtokových rychlostí mitrálním, trikuspidálním nebo aortálním ústím v závislosti na dýchání při nádechu výrazné snížení průtoku mitrální a aortální chlopní (> 25 %) a zvýšení průtoku trikuspidálním ústím (méně přesné). Pacienti se středně velkým nebo velkým perikardiálním výpotkem byli echokardiograficky kontrolováni denně nebo obden (dle zvážení vyšetřujícího lékaře). Indikace k perikardiocentéze vycházela ze syntézy echokardiografického a klinického obrazu. Mezi klasické klinické projevy srdeční tamponády patří dušnost, slabost, tachykardie, paradoxní pulz, hypotenze a zvýšená náplň krčních žil. Kromě tamponujících výpotků jsme indikovali k evakuační punkci i progredující velké výpotky (separace listů perikardu více než 20 mm u cirkulárního a nad mm u lokalizovaného výpotku), bez jednoznačných klinických nebo echokardiografických známek srdeční tamponády. Předpokladem byla Obr. 2. Velký perikardiální výpotek lokalizovaný při boční stěně levé komory, lineární echogenita ve výpotku (šipka) odpovídá zavedenému vodiči při perikardiocentéze, transtorakální echokardiografie, apikální 4dutinová projekce. LV levá komora, PE perikardiální výpotek separace listů perikardu v místě předpokládané punkce alespoň 10 mm. Perikardiocentéza byla provedena vždy pod echokardiografickou kontrolou. Perikardiální drén (pigtail) (Cook Medical Inc.) zavedený Seldingerovou metodou byl zpravidla ponechán na aktivním sání (15 25 cm vodního sloupce) a posléze extrahován dle dynamiky ztrát z drénu a vývoje echokardiografického nálezu (velikosti reziduálního výpotku). Statistická analýza Pro statistickou analýzu dat byl použit Fisherův exaktní test na hladině významnosti 0,05. Výsledky Indikace perikardiocentézy Časový odstup perikardiocentézy od operace byl 6 80 dní, medián 13 dní. Indikací k punkci perikardu (tab. 2) byl nejčastěji progredující velký perikardiální výpotek bez jednoznačných známek srdeční tamponády 24 nemocných (50 %), následovaly velké výpotky s klinickými i echokardiografickými známkami srdeční tamponády 12 nemocných (25 %). Obr. 3. Lokalizovaný velký perikardiální výpotek komprimující pravostranné srdeční oddíly, transtorakální echokardiografie, subkostální 4dutinová projekce. LA levá síň, LV levá komora, RA pravá síň, RV pravá komora, PE perikardiální výpotek Lokalizace perikardiálního výpotku Výpotky byly lokalizované u 41 (85,4 %) a difuzní u 7 (14,6 %) nemocných (tab. 3). Pokud se jedná o lokalizované výpotky, maximální separace listů perikardu byla zjištěna nejčastěji při inferolaterální stěně levé srdeční komory 78 % pacientů (vztaženo k celkovém počtu lokalizovaných výpotků). V souladu s těmito nálezy byla perikardiocentéza provedena nejčastěji z apikálního, resp. apikolaterálního přístupu 39 (81,3 %) případů (tab. 4). Ostatní přístupy byly použity relativně vzácně. Charakteristiky perikardiálního výpotku Jednorázově bylo při vlastní punkci odsáto ml výpotku (medián 450 ml), tab. 5. U 45 nemocných (93,8 %) byl perikardiální drén ponechán na aktivním sání, doba drenáže činila 1 6 dní, medián 1 den. Odpad z drénu byl ml (medián 145 ml, průměr 328 ml). Tedy celkové množství výpotku se pohybovalo mezi ml (medián 640 ml, průměr 778 ml). Specifická váha výpotku kolísala od do 1 045, medián Ve vzorku 336 Vnitř Lék 2008; 54(4):
4 Tab. 4. Přístup při perikardiocentéze. apikální 39 81,3 subxifoidální 2 4,2 levé parasternum 4 8,3 pravé parasternum 3 6,3 celkem Tab. 5. Perikardiální punktát. minimum maximum průměr medián množství výpotku jednorázové odsátí (ml) ,1 450 množství výpotku odpad na aktivním sání (ml) ,2 145 množství výpotku celkem (ml) ,8 640 specifická váha výpotku doba drenáže (dny) 1 6 1,7 1 hemoglobin (g/l) ,4 54,5 hematokrit 0,02 0,37 0,2 0,18 Tab. 6. Maximální hodnota INR v období mezi operací a perikardiocentézou. < ,9 2 3, ,2 > 3, ,6 neznámé 1 2,3 celkem punktátu byly stanoveny hodnoty hemoglobinu a hematokritu. Hemoglobin dosahoval hodnot g/l, medián 55 g/l, hematokrit osciloval v rozmezí 0,02 0,37, medián 0,18. Kultivační vyšetření punktátu bylo provedeno u 43 (89,6 %) nemocných, vždy s negativním výsledkem. Úspěšnost a komplikace perikardiální punkce Perikardiocentéza byla primárně technicky a terapeuticky úspěšná ve 100 % případů. K recidivě významného výpotku s nutností opakování perikardiální punkce došlo 4krát (8,3 %; z toho ve 2 případech předcházelo jen jednorázové odsátí výpotku bez ponechání perikardiálního drénu). Perikardiocentéza byla provedena s odstupem 1 11 dní (medián 4 dny) od 1. punkce. Jednorázově bylo získáno ml (medián 180 ml, průměr 370 ml) tekutiny specifické váhy U 3 nemocných byl perikardiální pigtail ponechán po dobu 1 4 dní na aktivním sání, odpad z drénu činil ml (medián 80 ml). U posledního pacienta byl výpotek výrazně septovaný, s významným reziduem i po odsátí 200 ml tekutiny, stav byl vyřešen chirurgickou drenáží perikardu. Nezaznamenali jsme žádnou komplikaci ve smyslu poranění srdečních struktur, arytmií, infekce, pneumotoraxu nebo úmrtí v souvislosti s perikardiocentézou. Pooperační mortalita Třicetidenní mortalita souboru byla 8,3 % (zemřeli 4 pacienti). Příčinou smrti byl u prvního nemocného kardiogenní šok, u druhého multiorgánové selhání s terminálním krvácením do horní části gastrointestinálního traktu a u zbývajících 2 septický šok 1krát při těžké osteomyelitidě sterna a 1krát při oboustranné bronchopneumonii. Predikovaná mortalita dle EuroSCORE činila 6,4 %. Pooperační antitrombotická medikace Pouze antiagregační terapií kyselinou acetylsalicylovou bylo po operaci léčeno 5 nemocných (10,4 %). Antikoagulační léčbu nefrakcionovaným nebo nízkomolekulárním heparinem a následně kumarinovými preparáty (warfarin) obdrželo 43 (89,6 %) pacientů. V období mezi operací a perikardiocentézou byla u jednotlivých nemocných dosažena maximální hodnota INR v rozmezí od 1,35 do 5,93, medián 2,7. Rozložení hodnot INR do jednotlivých pásem (subterapeutické, terapeutické a nadhraniční) je uvedeno v tab. 6. Z ní je patrné, že přibližně 1/4 nemocných měla maximální hodnotu INR nadhraniční, 1/2 v terapeutickém rozmezí a zbylá část subterapeutickou. Antikoagulační léčba se tedy jednoznačně podílela na progresi perikardiálního výpotku, respektive pacienti po operaci chlopenní vady, ale také po chirurgické ablaci fibrilace síní, dospěli významně častěji do stadia hemodynamicky významného perikardiálního výpotku s nutností perikardiocentézy (viz také tab. 1). Chirurgie kořene aorty a ascendentní aorty byla také asociována se signifikantně frekventnější evakuační punkcí perikardiálního výpotku (jak bylo uvedeno výše viz soubor a metodika). Vnitř Lék 2008; 54(4):
5 Diskuse U nemocných po kardiochirurgických výkonech běžně nacházíme malý nebo středně velký perikardiální výpotek. Avšak srdeční tamponáda způsobená obvykle velkým výpotkem je relativně vzácná příčina morbidity a mortality těchto nemocných. V poměrně velké prospektivní studii [2] byl perikardiální výpotek zjištěn u 64 % (498 ze 780) pacientů po operaci srdce. Jeho přítomnost byla častěji asociována s provedením chirurgické revaskularizace myokardu než s náhradou chlopně nebo jiným výkonem. Výpotek byl malý u 68,4 %, středně velký u 29,8 % a velký u 1,6 % nemocných. Lokalizované výpotky (57,8 %) byly častější než difuzní (42,2 %). Srdeční tamponáda se vyvinula u 1,9 % nemocných a byla významně častější po náhradě chlopně než po revaskularizaci nebo jiném typu výkonu. Tyto závěry potvrdili i další autoři, např. Mangi [7]. V jeho práci byla pozdní srdeční tamponáda také častější po izolované operaci chlopenní vady oproti samostatné chirurgické revaskularizaci nebo kombinovaným výkonům (revaskularizace a operace chlopenní vady) 76 % pacientů podstupujících perikardiocentézu (33 ze 42) bylo po izolované operaci chlopenní vady. Meurin [3] se zabýval problematikou pozdní srdeční tamponády (vznik s odstupem 15 dní a déle po srdeční operaci). Jeho retrospektivní práce zahrnovala nemocných. Perikardiální výpotek byl signifikantně častější po chirurgické revaskularizaci myokardu než po náhradě chlopně. Incidence srdeční tamponády globálně činila 4 % a byla významně vyšší po náhradě chlopně než po revaskularizaci. Jiní autoři [1] nalezli perikardiální výpotek po náhradě chlopně nebo chirurgické revaskularizaci myokardu v 77 % případů, ale jeho přítomnost nezávisela na charakteru kardiochirurgického výkonu ani typu antitrombotické léčby. Lehce vyšší incidence perikardiálních výpotků (na hranici statistické významnosti) byla při užití levé vnitřní mamární tepny v rámci revaskularizace. V souboru Suehira [5] 9 z 359 pacientů po kardiologické operaci (2,5 %) dospělo do stadia velkého perikardiálního výpotku mezi 11. až 55. pooperačním dnem (v průměru po 18,6 dnech). Jen u 1 nemocného byla klinicky jasně vyjádřena srdeční tamponáda, u ostatních byly přítomny středně závažné symptomy typu zvýšené únavnosti, váhového úbytku a námahové dušnosti. Při echokardiografickém vyšetření byl perikardiální výpotek přítomen za zadní stěnou levé komory u všech 9 pacientů, před přední stěnou byl detekován jen u 1 z nich. Perikardiální drén zavedený perkutánně pod echokardiografickou kontrolou byl ponechán na sání hod, evakuováno bylo ml výpotku (průměrně 475 ml). Lindenberger et al [8] ve své práci popisují zkušenosti s prováděním perkutánní perikardiocentézy pod echokardiografickou kontrolou u perikardiálních výpotků různé etiologie. Nejčastějším důvodem k punkci byl stav po kardiochirurgickém výkonu, resp. chlopenní chirurgie. Výpotky se staly hemodynamicky významnými mezi 0. až 56. pooperačním dnem (medián 12 dní) a průměrná hodnota INR v době punkce byla 2,28 (rozmezí 1,5 4,5). Tsang [4] shromáždila data o 245 perikadiocentézách po kardiologické operaci. Incidence klinicky významného pooperačního perikardiálního výpotku vyžadujícího perikardiocentézu byla 0,8 %. Nejčastěji byla punkce perikardu potřebná po srdeční transplantaci (8,4 %), nejméně často po izolované chirurgické revaskularizaci (0,2 %). Klasická echokardiografická kritéria srdeční tamponády nesplňovalo 29 % velkých výpotků (> 400 ml) indikovaných k perikardiocentéze. Evakuační punkce perikardiálního výpotku pod echokardiografickou kontrolou byla úspěšná v 97 % všech případů a u 96 % lokalizovaných výpotků. Použité přístupy: 71 % paraapikální, 12 % subkostální, 5 % levý axillární, 5 % levé parasternum, 4 % pravé parasternum, 1 % posterolaterální, 2 % nedokumentovaný. Aspirováno bylo 485 ± 376 ml ( ml) tekutiny. Závažné komplikace výkonu se vyskytly ve 2 % 2krát lacerace srdeční dutiny vyžadující chirurgické ošetření a 3krát pneumotorax. Ponechání perikardiálního katétru po jednorázové evakuaci výpotku (1 18 dní, průměr 3,2, medián 3 dny) s intermitentními aspiracemi reziduální tekutiny v intervalech 4 6 hod, a jeho vytažení při minimálním odpadu, bylo spojeno se signifikantním snížením recidiv významného výpotku (o 48 %). Odpad z drénu činil 360 ml ( ml). Lze konstatovat, že s výše citovanými studiemi korelovaly i naše zkušenosti s prováděním perikardiocentézy. Incidence evakuačních perikardiálních punkcí byla srovnatelná (2,2 %). Častěji (v 50 % případů) jsme indikovali k perikardiocentéze progredující velké výpotky bez jednoznačných klinických a echokardiografických projevů tamponády. Předpokladem byl echokardiografický nález umožňující bezpečný výkon. Nezaznamenali jsme přitom žádnou komplikaci. Perikardiální výpotky našeho souboru byly také častěji lokalizované (85,4 %), obvykle při spodní a boční stěně levé komory. Ostatní charakteristiky, jako je použitý přístup při punkci, objem výpotku při jednorázovém odsátí a na aktivním sání nebo doba perikardiální drenáže, se podstatněji nelišily. Úspěšnost perikardiocentézy byla 100 %. K recidivě výpotku s nutností opakovat evakuační punkci došlo u 4 nemocných (8,3 %), z toho ve 2 případech předcházelo pouze jednorázové odsátí výpotku. Vzhledem k této zkušenosti a literárním údajům jsme preferovali ponechání perikardiálního katétru na aktivním sání, s jeho vytažením podle vývoje ztrát a echokardiografického nálezu. 338 Vnitř Lék 2008; 54(4):
6 Většina prací (včetně naší) se shodla v tom, že tamponující perikardiální výpotky se vyskytují především u nemocných po operaci chlopenní vady. Nejdůležitějším činitelem uplatňujícím se v etiopatogenezi těchto výpotků byla pooperační antikoagulační léčba. V již citovaných studiích Pepiho a Meurina [2,3] byla většina nemocných se srdeční tamponádou na antikoagulační terapii. Také Mangi et al [7] zjistili, že častěji došlo ke vzniku srdeční tamponády u agresivně antikoagulovaných mladších nemocných. Stejně tak v práci Tsang [4] byla antikoagulační terapie považována za přispívající etiologický faktor u 86 % časných pooperačních výpotků (do 7. dne od operace), v 67 % případů hodnota INR překročila terapeutické rozmezí. Přestřelení do nadměrné hypokoagulace bylo pravděpodobnou příčinou 65 % pozdních perikardiálních výpotků (> 7 dní po operaci). Vlivem antitrombotické léčby na vývoj perikardiálního výpotku a vznik pozdní srdeční tamponády se podrobně zabýval Malouf [9]. Soubor 141 nemocných rozdělil na 2 skupiny podle toho, zda byli léčeni antikoagulační (skupina 1) nebo antiagregační nebo žádnou antitrombotickou terapií (skupina 2). Mezi oběma skupinami nebyl významný rozdíl v incidenci perikardiálního výpotku obecně ani ve výskytu malého a středně velkého výpotku. Avšak velké výpotky byly signifikantně častější u nemocných ve skupině 1 a taktéž všichni pacienti se srdeční tamponádou patřili do skupiny antikoagulovaných. Alespoň jeden exces ve smyslu hypokoagulace byl zjištěn u 55 % nemocných. Při porovnání podskupin se správnou a nadměrnou antikoagulační terapií byla u obou podobná incidence perikardiálního výpotku obecně, i malého a středně velkého perikardiálního výpotku, ale u nadměrně antikoagulovaných byl významně častější velký výpotek a srdeční tamponáda. Také 89,6 % nemocných z našeho souboru perikardiocentéz dostávalo warfarin. Jen u 25,6 % pacientů došlo k přestřelení maximální hodnoty INR nad 3,5, 51,2 % nemocných mělo hladinu INR v léčebném rozmezí a 20,9 % subterapeutickou (méně než 2). Je možno shrnout, že riziko představuje antikoagulační terapie jako taková, pravděpodobnost vývoje hemodynamicky významného perikardiálního výpotku narůstá s maximální dosaženou hodnotou INR. Z hlediska patofyziologie se uplatňují nejspíše opakovaná nebo protrahovaná mikrokrvácení do perikardiálního vaku, s koloidně-osmotickým působením krve. Opětovné nasazení antikoagulační léčby po úspěšné perikardiocentéze je bezpečné [5,7]. Riziko vzniku hemodynamicky významného perikardiálního výpotku je kromě antitrombotické léčby dáno povahou vlastního kardiochirurgického výkonu. Podle jedné z prací [10] byla chirurgie kořene aorty spojena s 6násobným nárůstem výskytu významného perikardiálního výpotku ve srovnání s ostatními srdečními operacemi. Proto autoři mimo jiné doporučili rutinní provádění echokardiografie v pooperačním období u těchto pacientů. Také v našem případě byly operace na kořeni aorty, resp. ascendentní aortě spojeny s významným navýšením rizika vzniku velkého perikardiálního výpotku, s nutností evakuační punkce. Příčinou je tedy vyšší pravděpodobnost časných pooperačních krevních ztrát, potencovaných nezbytnou antikoagulační terapií (u Bentallovy operace). Podobně je tomu u perikardiálních výpotků po chirurgické ablaci levé síně (nebo obou síní) pro fibrilaci síní. I zde jsou podle našich zkušeností nezbytné rutinní pooperační echokardiografické kontroly. Zvláštní skupinu představují nemocní, kteří podstoupili sdružený výkon operaci chlopenní vady spolu s chirurgickou revaskularizací myokardu. Potřeba provedení perikardiocentézy u nich byla v rámci našeho souboru významně nižší (1,9 %) než u pacientů po samostatném výkonu na chlopni/chlopních (7,1 %), přestože všichni byli léčeni antikoagulancii a průměr či medián dosažené maximální hodnoty INR se u obou skupin nelišily. Možné vysvětlení spočívá v mírně odlišném operačním postupu. U nemocných se současnou revaskularizací je při odběru levé mammární tepny (bypass na ramus interventricularis anterior) otevírána levá pleurální dutina, nemocní po izolované operaci chlopenní vady mají obvykle obě pleurální dutiny zavřené. U první skupiny může teoreticky docházet k zatékání tvořícího se výpotku z perikardiálního vaku, který je široce otevřen ventrálně, do levé pleurální dutiny. Z toho plyne nižší výskyt významného perikardiálního výpotku. Perkutánní perikardiocentéza spojená s drenáží pomocí katétru, realizovaná pod echokardiografickou kontrolou, je v současné době léčebnou metodou volby u velkých nebo hemodynamicky významných perikardiálních výpotků [6,8]. Subxifoidální chirurgická drenáž perikardu je užívána v situaci, kdy charakteristiky výpotku kontraindikují perkutánní přístup [11]. Perikardiální punkce naslepo ze subxifoidálního přístupu je provázena vysokým procentem komplikací a relativně vysokou mortalitou (6 %), její provedení by mělo být rezervováno jen pro některé emergentní situace. Závěr Perikardiální výpotek po srdeční operaci bývá přítomen relativně často, v převážné většině případů je však hemodynamicky nevýznamný a spontánně se resorbuje. Vzácně dochází k progresi jeho velikosti se vznikem srdeční tamponády. Klinické projevy srdeční tamponády jsou často nevýrazné nebo necharakteristické. Zlatým diagnostickým standardem je echokardiografie. Perikardiocentéza pro- Vnitř Lék 2008; 54(4):
7 váděná za echokardiografické kontroly je efektivní a bezpečná metoda léčby perikardiálních výpotků po srdeční operaci. S vyšší pravděpodobností provedení perikardiocentézy pro významný výpotek je asociována chlopenní chirurgie, chirurgie kořene aorty a chirurgická ablace fibrilace síní výkony spojené s nutností antikoagulační léčby v pooperačním období. Užití perikardiálního katétru za účelem drenáže perikardiální dutiny (po předchozím jednorázovém odsátí výpotku) je spojeno s nižší rekurencí významného výpotku a s nižší pravděpodobností opakování perikardiocentézy. Opětovné nasazení antikoagulační léčby po úspěšné perikardiocentéze je bezpečné. Literatura 1. Ikaheimo MJ, Huikuri HV, Airaksinen KE et al. Pericardial effusion after cardiac surgery: incidence, relation to the type of surgery, antithrombotic therapy, and early coronary bypass graft patency. Am Heart J 1988; 116: Pepi M, Muratori M, Barbier P et al. Pericardial effusion after cardiac surgery: incidence, site, size, and haemodynamic consequences. Br Heart J 1994; 72: Meurin P, Weber H, Renaud N et al. Evolution of the postoperative pericardial effusion after day 15: the problem of the late tamponade. Chest 2004; 125: Tsang TS, Barnes ME, Hayes SN et al. Clinical and echocardiographic characteristics of significant pericardial effusions following cardiothoracic surgery and outcomes of echo-guided pericardiocentesis for management: Mayo Clinic experience, Chest 1999; 116: Suehiro S, Kimura E, Shibata T et al. Late pericardial effusion after open-heart surgery: usefulness of pericardiocentesis under echocardiographic guidance. Kyobu Geka 1996; 49: Tsang TS, Oh JK, Seward JB et al. Diagnostic value of echocardiography in cardiac tamponade. Herz 2000; 25: Mangi AA, Palacios IF, Torchiana DF. Catheter pericardiocentesis for delayed tamponade after cardiac valve operation. Ann Thorac Surg 2002; 73: Lindenberger M, Kjellberg M, Karlsson E et al. Pericardiocentesis guided by 2-D echocardiography: the method of choice for treatment of pericardial effusion. J Intern Med 2003; 253: Malouf JF, Alam S, Gharzeddine W et al. The role of anticoagulation in the development of pericardial effusion and late tamponade after cardiac surgery. Eur Heart J 1993; 14: Alkhulaifi AM, Speechly-Dick ME, Swanton RH et al. The incidence of significant pericardial effusion and tamponade following major aortic root surgery. J Cardiovasc Surg (Torino) 1996; 37: Susini G, Pepi M, Sisillo E et al. Percutaneous pericardiocentesis versus subxiphoid pericardiotomy in cardiac tamponade due to postoperative pericardial effusion. J Cardiothorac Vasc Anesth 1993; 7: MUDr. Martin Kolek Kardiochirurgické centrum FN Ostrava kolek.martin@centrum.cz Doručeno do redakce: Přijato po recenzi: Vnitř Lék 2008; 54(4):
Punkce perikardiálního výpotku Pořízka V. KK IKEM
 Punkce perikardiálního výpotku Pořízka V. KK IKEM 11. 4. 2014 Perikardiální výpotek příčiny Mechanické: komplikace katetrizačních výkonů, trauma, poststernotomický sy Závažná celková onemocnění: celkové
Punkce perikardiálního výpotku Pořízka V. KK IKEM 11. 4. 2014 Perikardiální výpotek příčiny Mechanické: komplikace katetrizačních výkonů, trauma, poststernotomický sy Závažná celková onemocnění: celkové
Život zachraňující výkony aneb 4H/4T z pohledu traumatologa. Milan Krtička Klinika úrazové chirurgie FN Brno, LF MU
 Život zachraňující výkony aneb 4H/4T z pohledu traumatologa Milan Krtička Klinika úrazové chirurgie FN Brno, LF MU Cíl Seznámení s principy provedení akutní hrudní drenáže, perikardiocentézy a resuscitativní
Život zachraňující výkony aneb 4H/4T z pohledu traumatologa Milan Krtička Klinika úrazové chirurgie FN Brno, LF MU Cíl Seznámení s principy provedení akutní hrudní drenáže, perikardiocentézy a resuscitativní
MUDr. Kateřina Menčíková Domácí hospic Cesta domů
 MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
Problematika reoperací u kraniocerebrálních poranění s akutním subdurálním hematomem
 X. Mezinárodní kongres úrazové chirurgie a soudního lékařství, 6.- 7.září 2018, Mikulov Problematika reoperací u kraniocerebrálních poranění s akutním subdurálním hematomem Chrastina J., Zeman T., Musilová
X. Mezinárodní kongres úrazové chirurgie a soudního lékařství, 6.- 7.září 2018, Mikulov Problematika reoperací u kraniocerebrálních poranění s akutním subdurálním hematomem Chrastina J., Zeman T., Musilová
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kasuistika č.28a, systolický šelest, aortální stenóza D.Z., žena, 49 let Popis případu a základní anamnéza: Pacientka odeslána do poradny pro srdeční vady k echokardiografickému vyšetření pro poslechový
Kasuistika č.28a, systolický šelest, aortální stenóza D.Z., žena, 49 let Popis případu a základní anamnéza: Pacientka odeslána do poradny pro srdeční vady k echokardiografickému vyšetření pro poslechový
Využití ultrasonografie při poskytování neodkladné péče
 Využití ultrasonografie při poskytování neodkladné péče Sviták R. 1,2, Bosman R. 2, Šín R. 1, Špeta J. 1, Vidunová J. 1 1 ZZS Plzeňského kraje, 2 ARK FN Plzeň USG Echokardiografie v PNP co je pro Preload
Využití ultrasonografie při poskytování neodkladné péče Sviták R. 1,2, Bosman R. 2, Šín R. 1, Špeta J. 1, Vidunová J. 1 1 ZZS Plzeňského kraje, 2 ARK FN Plzeň USG Echokardiografie v PNP co je pro Preload
Racionalizace indikace echokardiografických vyšetření
 základní principy doporučené postupy u vybraných diagnóz Oddělení neinvazivní kardiologie - Klinika kardiologie IKEM Únor 2009 Jednoznačné indikace : nový pacient Kliniky kardiologie ( Kardiocentra ) (akutní
základní principy doporučené postupy u vybraných diagnóz Oddělení neinvazivní kardiologie - Klinika kardiologie IKEM Únor 2009 Jednoznačné indikace : nový pacient Kliniky kardiologie ( Kardiocentra ) (akutní
Pozdní pooperační hemoperikard s tamponádou srdeční
 76 Pozdní pooperační hemoperikard s tamponádou srdeční Robert Náplava 1, Martin Gřiva 1, Tomáš Fiala 1, Zdeněk Coufal 1, Marek Gwozdziewicz 2 1 Interní klinika, Krajská nemocnice Tomáše Bati a. s., Zlín
76 Pozdní pooperační hemoperikard s tamponádou srdeční Robert Náplava 1, Martin Gřiva 1, Tomáš Fiala 1, Zdeněk Coufal 1, Marek Gwozdziewicz 2 1 Interní klinika, Krajská nemocnice Tomáše Bati a. s., Zlín
8 Onemocnění perikardu
 Onemocnění perikardu 8 8 Onemocnění perikardu 8.1 Anatomie perikardu Perikard je tvořen dvěmi serózními listy: viscerálním perikardem srostlým s myokardem a parietálním perikardem, obalujícím srdce a počátky
Onemocnění perikardu 8 8 Onemocnění perikardu 8.1 Anatomie perikardu Perikard je tvořen dvěmi serózními listy: viscerálním perikardem srostlým s myokardem a parietálním perikardem, obalujícím srdce a počátky
Antitromboticka profylaxe důležité rozhodnutí
 MEDICÍNA PRO PRAXI X. Kongres praktických lékařů a sester 10. 11. října 2013, Kongresové centrum U HÁJKŮ, Praha Fibrilace síní: arytmie, o které bychom měli více vědět Antitromboticka profylaxe důležité
MEDICÍNA PRO PRAXI X. Kongres praktických lékařů a sester 10. 11. října 2013, Kongresové centrum U HÁJKŮ, Praha Fibrilace síní: arytmie, o které bychom měli více vědět Antitromboticka profylaxe důležité
Dětský kardiolog na NICU. Jiří Mrázek, Filip Kašák Oddělení dětské kardiologie
 Dětský kardiolog na NICU Jiří Mrázek, Filip Kašák Oddělení dětské kardiologie Echokardiografie v neonatologii Funkční echokardiografie Vrozené srdeční vady Arytmie Získané srdeční onemocnění Postnatální
Dětský kardiolog na NICU Jiří Mrázek, Filip Kašák Oddělení dětské kardiologie Echokardiografie v neonatologii Funkční echokardiografie Vrozené srdeční vady Arytmie Získané srdeční onemocnění Postnatální
PREVENCE KARDIOEMBOLICKÝCH ISCHEMICKÝCH CÉVNÍCH MOZKOVÝCH PŘÍHOD V OLOMOUCKÉM REGIONU
 PREVENCE KARDIOEMBOLICKÝCH ISCHEMICKÝCH CÉVNÍCH MOZKOVÝCH PŘÍHOD V OLOMOUCKÉM REGIONU Michal Král, Roman Herzig, Daniel Šaňák, David Školoudík, Andrea Bártková, Tomáš Veverka, Lucie Šefčíková, Jana Zapletalová,
PREVENCE KARDIOEMBOLICKÝCH ISCHEMICKÝCH CÉVNÍCH MOZKOVÝCH PŘÍHOD V OLOMOUCKÉM REGIONU Michal Král, Roman Herzig, Daniel Šaňák, David Školoudík, Andrea Bártková, Tomáš Veverka, Lucie Šefčíková, Jana Zapletalová,
Indikace chirurgické intervence u tupého a penetrujícího poranění hrudníku
 Indikace chirurgické intervence u tupého a penetrujícího poranění hrudníku F.Vyhnánek,D.Jirava, M.Očadlík Traumatologické centrum, Chirurgická klinika FNKV a 3. LF UK, Praha 20. výročí TC FN Ostrava, 23.11.2011
Indikace chirurgické intervence u tupého a penetrujícího poranění hrudníku F.Vyhnánek,D.Jirava, M.Očadlík Traumatologické centrum, Chirurgická klinika FNKV a 3. LF UK, Praha 20. výročí TC FN Ostrava, 23.11.2011
Fibrilace síní v akutní péči symptom nebo arytmie?
 Fibrilace síní v akutní péči symptom nebo arytmie? MUDr. David Šipula kardiovaskulární oddělení FNO Fibrilace síní Nejčastější setrvalá porucha srdečního rytmu odpovědná za podstatné zvýšení mortality
Fibrilace síní v akutní péči symptom nebo arytmie? MUDr. David Šipula kardiovaskulární oddělení FNO Fibrilace síní Nejčastější setrvalá porucha srdečního rytmu odpovědná za podstatné zvýšení mortality
Komplexní řešení pacientky s HOCM a sekundárně vzniklou závažnou mitrální regurgitaci. MUDr.Darina Krausová,Kardiocentrum Třinec Podlesí
 Komplexní řešení pacientky s HOCM a sekundárně vzniklou závažnou mitrální regurgitaci MUDr.Darina Krausová,Kardiocentrum Třinec Podlesí Kazuistika Žena 77 let HOCM s těžkou klidovou obstrukci Arteriální
Komplexní řešení pacientky s HOCM a sekundárně vzniklou závažnou mitrální regurgitaci MUDr.Darina Krausová,Kardiocentrum Třinec Podlesí Kazuistika Žena 77 let HOCM s těžkou klidovou obstrukci Arteriální
Interaktivní echokvíz. Tomáš Paleček II. interní klinika kardiologie a angiologie, 1. LF UK a VFN, Praha
 Interaktivní echokvíz Tomáš Paleček II. interní klinika kardiologie a angiologie, 1. LF UK a VFN, Praha Pacientka č. 1, PLAx projekce Normální jedinec Pacientka č. 1 Jaká struktura se u pacientky č. 1
Interaktivní echokvíz Tomáš Paleček II. interní klinika kardiologie a angiologie, 1. LF UK a VFN, Praha Pacientka č. 1, PLAx projekce Normální jedinec Pacientka č. 1 Jaká struktura se u pacientky č. 1
Antitrombotická léčba u strukturálních intervencí. Michael Želízko
 Antitrombotická léčba u strukturálních intervencí Michael Želízko 1. TAVI Antitrombotická léčba během a po TAVI: balancování mezi krvácením a trombózou Krvácivé komplikace (major 12%) z místa tepenného
Antitrombotická léčba u strukturálních intervencí Michael Želízko 1. TAVI Antitrombotická léčba během a po TAVI: balancování mezi krvácením a trombózou Krvácivé komplikace (major 12%) z místa tepenného
Diagnostika poškození srdce amyloidem
 Diagnostika poškození srdce amyloidem Tomáš Paleček Komplexní kardiovaskulární centrum 1. LF UK a VFN, II. Interní klinika kardiologie a angiologie, Praha ICRC-FNUSA, Brno Postižení srdce: 1. Pozitivní
Diagnostika poškození srdce amyloidem Tomáš Paleček Komplexní kardiovaskulární centrum 1. LF UK a VFN, II. Interní klinika kardiologie a angiologie, Praha ICRC-FNUSA, Brno Postižení srdce: 1. Pozitivní
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kazuistika č. 5, bolesti zhoršovaná nádechem ( perikarditida) P.K., muž, 51 let Popis případu a základní anamnesa 51 letý muž, kuřák, s anamnesou hypertenzní nemoci diagnostikované cca před 5 lety, tehdy
Kazuistika č. 5, bolesti zhoršovaná nádechem ( perikarditida) P.K., muž, 51 let Popis případu a základní anamnesa 51 letý muž, kuřák, s anamnesou hypertenzní nemoci diagnostikované cca před 5 lety, tehdy
9 Endokarditidy. Endokarditidy 9
 9 Endokarditidy Echokardiografický průkaz typických vegetací a komplikací, které jsou spojeny s infekční endokarditidou, patří mezi základní kritéria pro stanovení této diagnózy. Endokarditidy vznikají
9 Endokarditidy Echokardiografický průkaz typických vegetací a komplikací, které jsou spojeny s infekční endokarditidou, patří mezi základní kritéria pro stanovení této diagnózy. Endokarditidy vznikají
Tisková konference k realizaci projektu. vybavení komplexního. Olomouc, 9. listopadu 2012
 Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
Fibrilace síní. Václav Durdil Kardiologická klinika UK 2.LF a FN Motol
 Fibrilace síní Václav Durdil Kardiologická klinika UK 2.LF a FN Motol Epidemiologie Prevalence 1-2% Výskyt vzrůstá s věkem >80 let prevalence 10% U nemocných se srdečním selháním 20% prevalence Přirozená
Fibrilace síní Václav Durdil Kardiologická klinika UK 2.LF a FN Motol Epidemiologie Prevalence 1-2% Výskyt vzrůstá s věkem >80 let prevalence 10% U nemocných se srdečním selháním 20% prevalence Přirozená
ZDRAVOTNICTVÍ ČR: Stručný přehled údajů z Národního kardiochirurgického registru NZIS REPORT č. R/1 (10/2018)
 NÁRODNÍ ZDRAVOTNICKÝ INFORMAČNÍ SYSTÉM NKR ZDRAVOTNICTVÍ ČR: Stručný přehled údajů z Národního kardiochirurgického registru 2007 2017 NZIS REPORT č. R/1 (10/2018) Stručný přehled údajů z Národního kardiochirurgického
NÁRODNÍ ZDRAVOTNICKÝ INFORMAČNÍ SYSTÉM NKR ZDRAVOTNICTVÍ ČR: Stručný přehled údajů z Národního kardiochirurgického registru 2007 2017 NZIS REPORT č. R/1 (10/2018) Stručný přehled údajů z Národního kardiochirurgického
Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni. H. Línková III.interní kardiologická klinika FNKV a 3.
 Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni H. Línková III.interní kardiologická klinika FNKV a 3. LF UK Praha Infekční endokarditida pravého srdce vrozené vady, stimulační
Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni H. Línková III.interní kardiologická klinika FNKV a 3. LF UK Praha Infekční endokarditida pravého srdce vrozené vady, stimulační
POH O L H E L D E U D U M
 SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci K významným problémům současné medicíny patří bezesporu septické stavy z důvodu vysoké morbidity, mortality a současně
SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci K významným problémům současné medicíny patří bezesporu septické stavy z důvodu vysoké morbidity, mortality a současně
Novinky v léčbě. Úvod: Srdeční selhání epidemie 21. století. Prof. MUDr. Jindřich Špinar, CSc., FESC Interní kardiologická klinika FN Brno
 Novinky v léčbě Úvod: Srdeční selhání epidemie 21. století Prof. MUDr. Jindřich Špinar, CSc., FESC Interní kardiologická klinika FN Brno PARADIGM-HF: Design studie Randomizace n=8442 Dvojitě slepá Léčebná
Novinky v léčbě Úvod: Srdeční selhání epidemie 21. století Prof. MUDr. Jindřich Špinar, CSc., FESC Interní kardiologická klinika FN Brno PARADIGM-HF: Design studie Randomizace n=8442 Dvojitě slepá Léčebná
Přímé sdělení pro zdravotnické pracovníky týkající se spojitosti mezi léčbou Sprycelem (dasatinibem) a plicní arteriální hypertenzí (PAH)
 Přímé sdělení pro zdravotnické pracovníky týkající se spojitosti mezi léčbou Sprycelem (dasatinibem) a plicní arteriální hypertenzí (PAH) Se souhlasem Evropské lékové agentury (EMA) a její
Přímé sdělení pro zdravotnické pracovníky týkající se spojitosti mezi léčbou Sprycelem (dasatinibem) a plicní arteriální hypertenzí (PAH) Se souhlasem Evropské lékové agentury (EMA) a její
Opakované resekce jater pro metastázy kolorektálního karcinomu
 Opakované resekce jater pro metastázy kolorektálního karcinomu Visokai V., Lipská L., Mráček M., Levý M. Chirurgická klinika 1. LF UK a Fakultní Thomayerovy nemocnice v Praze přednosta Doc. MUDr. V. Visokai,
Opakované resekce jater pro metastázy kolorektálního karcinomu Visokai V., Lipská L., Mráček M., Levý M. Chirurgická klinika 1. LF UK a Fakultní Thomayerovy nemocnice v Praze přednosta Doc. MUDr. V. Visokai,
STRATEGIE KARDIOVERZE U FIBRILACE SÍNÍ. Jiří Kettner. Klinika kardiologie, IKEM, Praha
 STRATEGIE KARDIOVERZE U FIBRILACE SÍNÍ Jiří Kettner Klinika kardiologie, IKEM, Praha Kardioverze Kardioverzí rozumíme výkon, který směřuje k obnovení normálního srdečního rytmu. Elektrická kardioverze
STRATEGIE KARDIOVERZE U FIBRILACE SÍNÍ Jiří Kettner Klinika kardiologie, IKEM, Praha Kardioverze Kardioverzí rozumíme výkon, který směřuje k obnovení normálního srdečního rytmu. Elektrická kardioverze
Fitness for anaesthesia
 Fitness for anaesthesia Richard Pradl KARIM FN a LF UK Plzeň ČSARIM, Plzeň 2015 04/10/2015 Cílem předoperačního hodnocení stavu pacienta je pokles morbidity spojené s operačním výkonem, zvýšení efektivity
Fitness for anaesthesia Richard Pradl KARIM FN a LF UK Plzeň ČSARIM, Plzeň 2015 04/10/2015 Cílem předoperačního hodnocení stavu pacienta je pokles morbidity spojené s operačním výkonem, zvýšení efektivity
Mechanické srdeční podpory při katetrizačních ablacích. Mgr. Kamila Holdová
 Mechanické srdeční podpory při katetrizačních ablacích Mgr. Kamila Holdová Mechanické srdeční podpory systémy, které umožňují částečně nebo i kompletně podpořit práci srdce jako pumpy zavádí se mini-invazivní
Mechanické srdeční podpory při katetrizačních ablacích Mgr. Kamila Holdová Mechanické srdeční podpory systémy, které umožňují částečně nebo i kompletně podpořit práci srdce jako pumpy zavádí se mini-invazivní
MUDr. Jiří Malý, Ph. D. KC IKEM
 CHIRURGICKÁ LÉČBA ONEMOCNĚNÍ SRDCE MUDr. Jiří Malý, Ph. D. KC IKEM ANATOMIE SRDCE CHIRURGICKÁ LÉČBA CHOROB SRDCE Ischemická choroba srdeční aortokoronární bypass Chirurgie srdečních chlopní Chirurgie srdečního
CHIRURGICKÁ LÉČBA ONEMOCNĚNÍ SRDCE MUDr. Jiří Malý, Ph. D. KC IKEM ANATOMIE SRDCE CHIRURGICKÁ LÉČBA CHOROB SRDCE Ischemická choroba srdeční aortokoronární bypass Chirurgie srdečních chlopní Chirurgie srdečního
FoCUS. Jiří Pudich Kardiovaskulární oddělení FNO, Lékařská fakulta Ostravské univerzity
 FoCUS Jiří Pudich Kardiovaskulární oddělení FNO, Lékařská fakulta Ostravské univerzity FoCUS (Focused Cardiac UltraSound) FoCUS redukovaná forma ultrazvukového vyšetření srdce prováděná především v emergentních
FoCUS Jiří Pudich Kardiovaskulární oddělení FNO, Lékařská fakulta Ostravské univerzity FoCUS (Focused Cardiac UltraSound) FoCUS redukovaná forma ultrazvukového vyšetření srdce prováděná především v emergentních
Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu
 Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu V. Pořízka, M. Želízko, R. Kočková, Klinika kardiologie IKEM XXIV. výroční sjezd ČKS, Brno 6.5.06
Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu V. Pořízka, M. Želízko, R. Kočková, Klinika kardiologie IKEM XXIV. výroční sjezd ČKS, Brno 6.5.06
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM. Markéta Hegarová Klinika kardiologie IKEM
 Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
H R U D N Í D R E N Á Ž. Jakubec, P. Klinika plicních nemocí a tuberkulózy FN a LF UP Olomouc
 H R U D N Í D R E N Á Ž Jakubec, P. Klinika plicních nemocí a tuberkulózy FN a LF UP Olomouc Indikace hrudní drenáže v pneumologii 1/ Pneumotorax : spontánní primární a sekundární, iatrogenní, barotrauma
H R U D N Í D R E N Á Ž Jakubec, P. Klinika plicních nemocí a tuberkulózy FN a LF UP Olomouc Indikace hrudní drenáže v pneumologii 1/ Pneumotorax : spontánní primární a sekundární, iatrogenní, barotrauma
Ladislav Plánka Klinika dětské chirurgie ortopedie a traumatologie Fakultní nemocnice Brno
 Poranění jater u dětí Slavnostní konference k 20. výročí vzniku Traumatologického centra Fakultní nemocnice Ostrava Ladislav Plánka Klinika dětské chirurgie ortopedie a traumatologie Fakultní nemocnice
Poranění jater u dětí Slavnostní konference k 20. výročí vzniku Traumatologického centra Fakultní nemocnice Ostrava Ladislav Plánka Klinika dětské chirurgie ortopedie a traumatologie Fakultní nemocnice
Lumbální stenóza. MUDr. Bořek Tuček MUDr. Hynek Lachmann
 Lumbální stenóza MUDr. Bořek Tuček MUDr. Hynek Lachmann Lumbální stenóza Anatomický pojem Různé klinické projevy Minimální rozměry p.k. Sagitální průměr 11 mm Šířka laterálního recesu 3 mm Plocha durálního
Lumbální stenóza MUDr. Bořek Tuček MUDr. Hynek Lachmann Lumbální stenóza Anatomický pojem Různé klinické projevy Minimální rozměry p.k. Sagitální průměr 11 mm Šířka laterálního recesu 3 mm Plocha durálního
Intoxikace metanolem a odběr orgánů. Peter Sklienka KARIM FN Ostrava
 Intoxikace metanolem a odběr orgánů Peter Sklienka KARIM FN Ostrava Intoxikace a odběr orgánů Problém transplantace orgánů od intoxikovaných dárců: Legislativa Orgánově specifická toxicita Možný transfer
Intoxikace metanolem a odběr orgánů Peter Sklienka KARIM FN Ostrava Intoxikace a odběr orgánů Problém transplantace orgánů od intoxikovaných dárců: Legislativa Orgánově specifická toxicita Možný transfer
Hemodynamický efekt komorové tachykardie
 Hemodynamický efekt komorové tachykardie Autor: Kristýna Michalčíková Výskyt Lidé s vadami srdce, kteří během svého života prodělali srdeční infarkt, trpí zúženými věnčitými tepnami zásobujícími srdce
Hemodynamický efekt komorové tachykardie Autor: Kristýna Michalčíková Výskyt Lidé s vadami srdce, kteří během svého života prodělali srdeční infarkt, trpí zúženými věnčitými tepnami zásobujícími srdce
OPERAČNÍ LÉČBA KARCINOMU PROSTATY
 MEZINÁRODNÍ CENTRUM KLINICKÉHO VÝZKUMU TVOŘÍME BUDOUCNOST MEDICÍNY OPERAČNÍ LÉČBA KARCINOMU PROSTATY Petr Filipenský Primář Urologického oddělení Seminář pro pacienty Mám rakovinu prostaty, co dál? 08.11.2018
MEZINÁRODNÍ CENTRUM KLINICKÉHO VÝZKUMU TVOŘÍME BUDOUCNOST MEDICÍNY OPERAČNÍ LÉČBA KARCINOMU PROSTATY Petr Filipenský Primář Urologického oddělení Seminář pro pacienty Mám rakovinu prostaty, co dál? 08.11.2018
Lymfoscintigrafie horních končetin u pacientek po mastektomii
 Lymfoscintigrafie horních končetin u pacientek po mastektomii Lang O, Balon H, Kuníková I, Křížová H, Wald M KNM UK 3. LF a FNKV, 1. Chirurgická klinika UK 2. LF a FN Motol, Praha 51. DNM, Seč Ústupky,
Lymfoscintigrafie horních končetin u pacientek po mastektomii Lang O, Balon H, Kuníková I, Křížová H, Wald M KNM UK 3. LF a FNKV, 1. Chirurgická klinika UK 2. LF a FN Motol, Praha 51. DNM, Seč Ústupky,
Akutní koronární syndromy, AIM J. Bělohlávek
 Akutní koronární syndromy, AIM J. Bělohlávek Koronární jednotka II. interní klinika VFN, Praha AIM z učebnice STEMI přední stěny PCI RIA Doporučení České kardiologické společnosti STEMI Non-STEMI Akutní
Akutní koronární syndromy, AIM J. Bělohlávek Koronární jednotka II. interní klinika VFN, Praha AIM z učebnice STEMI přední stěny PCI RIA Doporučení České kardiologické společnosti STEMI Non-STEMI Akutní
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC)
 Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
Krvácivé komplikace při léčbě warfarinem
 Krvácivé komplikace při léčbě warfarinem Doporučení pro klinickou praxi Sekce pro trombózu a hemostázu České hematologické společnosti České lékařské společnosti Jana Evangelisty Purkyně J.Gumulec, P.Kessler*,
Krvácivé komplikace při léčbě warfarinem Doporučení pro klinickou praxi Sekce pro trombózu a hemostázu České hematologické společnosti České lékařské společnosti Jana Evangelisty Purkyně J.Gumulec, P.Kessler*,
Optimální kvantifikace aortální regurgitace
 Optimální kvantifikace aortální regurgitace Zuzana Hlubocká II.interní klinika kardiologie a angiologie Komplexní kardiovaskulární centrum VFN a 1.LF UK, Praha Výskyt chlopenních vad Euro Heart Survey
Optimální kvantifikace aortální regurgitace Zuzana Hlubocká II.interní klinika kardiologie a angiologie Komplexní kardiovaskulární centrum VFN a 1.LF UK, Praha Výskyt chlopenních vad Euro Heart Survey
KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A PRAVÉHO SRDCE V TERÉNU REOPERACE Kazuistika
 KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A V TERÉNU REOPERACE Kazuistika kdy příliš je opravdu příliš a kdy ještě ne Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Před 3 lety disekce hrudní
KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A V TERÉNU REOPERACE Kazuistika kdy příliš je opravdu příliš a kdy ještě ne Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Před 3 lety disekce hrudní
MORTALITA SRDEČNÍCH CHOROB PŘI FARMAKOTERAPII VS. PŘI INTERVENCÍCH ČI OPERACÍCH. Petr Widimský Kardiocentrum FNKV a 3.LF UK Praha
 MORTALITA SRDEČNÍCH CHOROB PŘI FARMAKOTERAPII VS. PŘI INTERVENCÍCH ČI OPERACÍCH Petr Widimský Kardiocentrum FNKV a 3.LF UK Praha Proč tato samostatná otázka k atestaci? Hrubé neznalosti faktů (někdy až
MORTALITA SRDEČNÍCH CHOROB PŘI FARMAKOTERAPII VS. PŘI INTERVENCÍCH ČI OPERACÍCH Petr Widimský Kardiocentrum FNKV a 3.LF UK Praha Proč tato samostatná otázka k atestaci? Hrubé neznalosti faktů (někdy až
Poranění hrudníku (převzato od BATLS nutno lehce upravit pro civilní účely)
 Poranění hrudníku (převzato od BATLS nutno lehce upravit pro civilní účely) Incidence Hrudní poranění se vyskytují velmi často nejen v civilním, ale i vojenském prostředí: Přibližně 10 % všech válečných
Poranění hrudníku (převzato od BATLS nutno lehce upravit pro civilní účely) Incidence Hrudní poranění se vyskytují velmi často nejen v civilním, ale i vojenském prostředí: Přibližně 10 % všech válečných
anestesie a cévní mozkové příhody
 petr hon neurologická klinika FN Ostrava anestesie a cévní mozková příhoda anestesie a cévní mozkové příhody anestesie a cévní mozková příhoda anestesie u právě probíhajícího iktu anestesie a cévní mozková
petr hon neurologická klinika FN Ostrava anestesie a cévní mozková příhoda anestesie a cévní mozkové příhody anestesie a cévní mozková příhoda anestesie u právě probíhajícího iktu anestesie a cévní mozková
Patogeneze aortální stenózy Možnosti medikamentózního ovlivnění progrese aortální stenózy
 UNIVERZITA KARLOVA V PRAZE LÉKAŘSKÁ FAKULTA V PLZNI Patogeneze aortální stenózy Možnosti medikamentózního ovlivnění progrese aortální stenózy MUDr. Gabriela Štěrbáková Kombinovaný doktorský studijní program,
UNIVERZITA KARLOVA V PRAZE LÉKAŘSKÁ FAKULTA V PLZNI Patogeneze aortální stenózy Možnosti medikamentózního ovlivnění progrese aortální stenózy MUDr. Gabriela Štěrbáková Kombinovaný doktorský studijní program,
Management levé podklíčkové tepny při endovaskulární léčbě onemocnění hrudní aorty
 Management levé podklíčkové tepny při endovaskulární léčbě onemocnění hrudní aorty Guňka I. 1, Raupach J. 2, Vojáček J. 3, Leško M. 1, Lojík M. 2, Malý R. 4 1 Chirurgická klinika, Fakultní nemocnice Hradec
Management levé podklíčkové tepny při endovaskulární léčbě onemocnění hrudní aorty Guňka I. 1, Raupach J. 2, Vojáček J. 3, Leško M. 1, Lojík M. 2, Malý R. 4 1 Chirurgická klinika, Fakultní nemocnice Hradec
Ošetřovatelské aspekty péče u pacientů s plicní arteriální hypertenzí léčených Remodulinem
 Ošetřovatelské aspekty péče u pacientů s plicní arteriální hypertenzí léčených Remodulinem Dagmar Hetclová 1. Interní klinika kardiologická, FN Olomouc Plicní arteriální hypertenze (PAH) plicní hypertenze
Ošetřovatelské aspekty péče u pacientů s plicní arteriální hypertenzí léčených Remodulinem Dagmar Hetclová 1. Interní klinika kardiologická, FN Olomouc Plicní arteriální hypertenze (PAH) plicní hypertenze
REZISTENTNÍ ARTERIÁLNÍ HYPERTENZE
 REZISTENTNÍ ARTERIÁLNÍ HYPERTENZE Autor: Jakub Flašík Výskyt Hypertenze je definována jako obtížně léčitelná (rezistentni) tehdy když se nedaří dosáhnou cílových hodnot krevního tlaku (
REZISTENTNÍ ARTERIÁLNÍ HYPERTENZE Autor: Jakub Flašík Výskyt Hypertenze je definována jako obtížně léčitelná (rezistentni) tehdy když se nedaří dosáhnou cílových hodnot krevního tlaku (
Resynchronizační terapie při srdečním selhání u dětí s vrozenou srdeční vadou
 Resynchronizační terapie při srdečním selhání u dětí s vrozenou srdeční vadou O. Spurná, J. Hojerová, S. Dvořáková, P. Kubuš, Dětské kardiocentrum FN v Motole, Praha, 2016 Etiologie srdečního selhání dle
Resynchronizační terapie při srdečním selhání u dětí s vrozenou srdeční vadou O. Spurná, J. Hojerová, S. Dvořáková, P. Kubuš, Dětské kardiocentrum FN v Motole, Praha, 2016 Etiologie srdečního selhání dle
Klinický profil, léčba a prognóza 121 případů Guillainova- Barrého syndromu u 119 nemocných prospektivně zaznamenaných v české národním registru GBS.
 Klinický profil, léčba a prognóza 121 případů Guillainova- Barrého syndromu u 119 nemocných prospektivně zaznamenaných v české národním registru GBS. J.Bednařík 1, 2, M.Škorňa 1, J.Kuchyňka 3, R.Mazanec
Klinický profil, léčba a prognóza 121 případů Guillainova- Barrého syndromu u 119 nemocných prospektivně zaznamenaných v české národním registru GBS. J.Bednařík 1, 2, M.Škorňa 1, J.Kuchyňka 3, R.Mazanec
některé časné příznaky srdečního selhání.
 Týká Tato brožura se i mě vám může srdeční pomoci selhání? si uvědomit některé časné příznaky srdečního selhání. Tato brožura vám může pomoci si uvědomit některé časné příznaky srdečního selhání. 1,2 Co
Týká Tato brožura se i mě vám může srdeční pomoci selhání? si uvědomit některé časné příznaky srdečního selhání. Tato brožura vám může pomoci si uvědomit některé časné příznaky srdečního selhání. 1,2 Co
CT srdce Petr Kuchynka
 CT srdce Petr Kuchynka II. Interní klinika-klinika kardiologie a angiologie Komplexní kardiovaskulární centrum 1.lékařská fakulta Univerzity Karlovy, Všeobecná fakultní nemocnice Historie / současná situace
CT srdce Petr Kuchynka II. Interní klinika-klinika kardiologie a angiologie Komplexní kardiovaskulární centrum 1.lékařská fakulta Univerzity Karlovy, Všeobecná fakultní nemocnice Historie / současná situace
Kdy koronarografovat nemocné s akutním srdečním selháním? Petr Widimský Kardiocentrum 3.LF UK a FNKV Praha
 Kdy koronarografovat nemocné s akutním srdečním selháním? Petr Widimský Kardiocentrum 3.LF UK a FNKV Praha Výuka pomocí kasuistiky: 78-letá žena s 5 let trvajícími netypickými bolestmi na prsou a s akutní
Kdy koronarografovat nemocné s akutním srdečním selháním? Petr Widimský Kardiocentrum 3.LF UK a FNKV Praha Výuka pomocí kasuistiky: 78-letá žena s 5 let trvajícími netypickými bolestmi na prsou a s akutní
Nově vzniklé srdeční selhání při fibrilaci síní a akutní jaterní selhání po podání amiodaronu
 Nově vzniklé srdeční selhání při fibrilaci síní a akutní jaterní selhání po podání amiodaronu MUDr. Martin Bláha XXIV. Výroční sjezd ČKS, 17.5.2016 Brno Srdeční selhání při fibrilaci síní s rychlou odpovědí
Nově vzniklé srdeční selhání při fibrilaci síní a akutní jaterní selhání po podání amiodaronu MUDr. Martin Bláha XXIV. Výroční sjezd ČKS, 17.5.2016 Brno Srdeční selhání při fibrilaci síní s rychlou odpovědí
Kardioembolický iktus. MUDr.Martin Kuliha Komplexní cerebrovaskulární centrum FN Ostrava
 Kardioembolický iktus MUDr.Martin Kuliha Komplexní cerebrovaskulární centrum FN Ostrava Kardioembolická etiologie icmp! 20% ischemických CMP jsou kardioembolické etiologie! Embolie z levého srdce nebo
Kardioembolický iktus MUDr.Martin Kuliha Komplexní cerebrovaskulární centrum FN Ostrava Kardioembolická etiologie icmp! 20% ischemických CMP jsou kardioembolické etiologie! Embolie z levého srdce nebo
ROZDÍLOVÁ TABULKA NÁVRHU PRÁVNÍHO PŘEDPISU S PŘEDPISY EU
 V. ROZDÍLOVÁ TABULKA NÁVRHU PRÁVNÍHO PŘEDPISU S PŘEDPISY EU Rozdílová tabulka návrhu vyhlášky, kterou se mění vyhláška č. 277/2004 Sb., o stanovení zdravotní způsobilosti k řízení motorových vozidel, zdravotní
V. ROZDÍLOVÁ TABULKA NÁVRHU PRÁVNÍHO PŘEDPISU S PŘEDPISY EU Rozdílová tabulka návrhu vyhlášky, kterou se mění vyhláška č. 277/2004 Sb., o stanovení zdravotní způsobilosti k řízení motorových vozidel, zdravotní
Srdeční troponiny - klinické poznámky
 Srdeční troponiny - klinické poznámky Jiří Kettner Kardiologická klinika, IKEM Praha On-line videokonference pořádána Centrem pro edukaci a výzkum Abbott Klinická praxe symptomy ischemie a EKG změny 1
Srdeční troponiny - klinické poznámky Jiří Kettner Kardiologická klinika, IKEM Praha On-line videokonference pořádána Centrem pro edukaci a výzkum Abbott Klinická praxe symptomy ischemie a EKG změny 1
ACS u rupturovaných aneuryzmat abdominální aorty
 ACS u rupturovaných aneuryzmat abdominální aorty Daněk T., Pirkl M., Fořtová M., Bělobrádek Z., Černý M. Oddělení cévní a plastické chirurgie Chirurgická klinika Pardubické nemocnice Chirurgická klinika
ACS u rupturovaných aneuryzmat abdominální aorty Daněk T., Pirkl M., Fořtová M., Bělobrádek Z., Černý M. Oddělení cévní a plastické chirurgie Chirurgická klinika Pardubické nemocnice Chirurgická klinika
Klinické sledování. Screening kardiomyopatie na podkladě familiární transthyretinové amyloidózy. u pacientů s nejasnou polyneuropatií
 Klinické sledování Screening kardiomyopatie na podkladě familiární transthyretinové amyloidózy u pacientů s nejasnou polyneuropatií Informace pro pacienta Vážená paní, vážený pane, Na základě dosud provedených
Klinické sledování Screening kardiomyopatie na podkladě familiární transthyretinové amyloidózy u pacientů s nejasnou polyneuropatií Informace pro pacienta Vážená paní, vážený pane, Na základě dosud provedených
Cizí těleso v srdci. Téma přednášky: Autor: Spoluautoři: Miroslav Horák,FN Hradec Králové,Kardiochirurgická klinika
 Téma přednášky: Cizí těleso v srdci Autor: Miroslav Horák,FN Hradec Králové,Kardiochirurgická klinika Spoluautoři: doc. MUDr. Jan Harrer, Csc MUDr. Miroslav Brtko, Ph.D Iveta Najmanová Úvod: Otevřené poranění
Téma přednášky: Cizí těleso v srdci Autor: Miroslav Horák,FN Hradec Králové,Kardiochirurgická klinika Spoluautoři: doc. MUDr. Jan Harrer, Csc MUDr. Miroslav Brtko, Ph.D Iveta Najmanová Úvod: Otevřené poranění
Obr.1 Žilní splavy. https://s-media-cache-ak0.pinimg.com/564x/c3/91/8c/c3918c00db875bb460cf868b26ee1a0c.jpg
 TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI
 DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI MUDr. Ing. Jan Beneš Klinika anesteziologie, perioperační a intenzivní medicíny Univerzita J. E. Purkyně v Ústí nad Labem Masarykova nemocnice
DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI MUDr. Ing. Jan Beneš Klinika anesteziologie, perioperační a intenzivní medicíny Univerzita J. E. Purkyně v Ústí nad Labem Masarykova nemocnice
KOMPLIKACE PO OPERACÍCH NA PANKREATU
 KOMPLIKACE PO OPERACÍCH NA PANKREATU URBÁNEK LIBOR I. CHIRURGICKÁ KLINIKA FAKULTNÍ NEMOCNICE U SVATÉ ANNY V BRNĚ RESEKCE PANKREATU Chronická pankreatitida Nádorové onemocnění Akutní resekce (krvácení)
KOMPLIKACE PO OPERACÍCH NA PANKREATU URBÁNEK LIBOR I. CHIRURGICKÁ KLINIKA FAKULTNÍ NEMOCNICE U SVATÉ ANNY V BRNĚ RESEKCE PANKREATU Chronická pankreatitida Nádorové onemocnění Akutní resekce (krvácení)
Hrudní drenáž z pohledu chirurga Hanke I.,
 Hrudní drenáž z pohledu chirurga Hanke I., Chirurgická klinika FN Brno a LF MU Brno Hrudní drenáž Při drenáži hrudníku zavádíme drén do pohrudniční dutiny k dlouhodobému odsávání vzduchu nebo tekutiny.
Hrudní drenáž z pohledu chirurga Hanke I., Chirurgická klinika FN Brno a LF MU Brno Hrudní drenáž Při drenáži hrudníku zavádíme drén do pohrudniční dutiny k dlouhodobému odsávání vzduchu nebo tekutiny.
Atestační otázky z oboru kardiologie
 Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru kardiologie 1. Aortální stenóza CT a magnetická rezonance v kardiologii Antikoagulační léčba
Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru kardiologie 1. Aortální stenóza CT a magnetická rezonance v kardiologii Antikoagulační léčba
Činnost oboru diabetologie, péče o diabetiky v roce 2007. Activity of the branch of diabetology, care for diabetics in 2007
 Aktuální informace Ústavu zdravotnických informací a statistiky České republiky Praha 30. 7. 2008 31 Činnost oboru diabetologie, péče o diabetiky v roce 2007 Activity of the branch of diabetology, care
Aktuální informace Ústavu zdravotnických informací a statistiky České republiky Praha 30. 7. 2008 31 Činnost oboru diabetologie, péče o diabetiky v roce 2007 Activity of the branch of diabetology, care
Aortální stenóza. Kazuistika pacientky od narození po transplantaci
 Aortální stenóza Kazuistika pacientky od narození po transplantaci Bc. Lucie Laciaková Dětské kardiocentrum 2. lékařské fakulty Univerzity Karlovy v Praze FN Motol Praha 2017 Kazustika pojednává o komplikacích
Aortální stenóza Kazuistika pacientky od narození po transplantaci Bc. Lucie Laciaková Dětské kardiocentrum 2. lékařské fakulty Univerzity Karlovy v Praze FN Motol Praha 2017 Kazustika pojednává o komplikacích
Jan Bělohlávek, Tomáš Kovárník
 Nové možnosti hemodynamická monitorace na JIP aneb Co byste od kardiologa nečekali Jan Bělohlávek, Tomáš Kovárník II. interní klinika kardiologie a angiologie Všeobecná fakultní nemocnice v Praze Cíle
Nové možnosti hemodynamická monitorace na JIP aneb Co byste od kardiologa nečekali Jan Bělohlávek, Tomáš Kovárník II. interní klinika kardiologie a angiologie Všeobecná fakultní nemocnice v Praze Cíle
Transplantace srdce a mechanické srdeční podpory
 Transplantace srdce a mechanické srdeční podpory Jitka Štěpánková IKEM PRAHA XX. výroční sjezd ČKS Brno 13. 5. 16. 5. 2012 1 Transplantace srdce - indikace Pokročilá fáze srdečního selhání Neúčinná medikamentózní
Transplantace srdce a mechanické srdeční podpory Jitka Štěpánková IKEM PRAHA XX. výroční sjezd ČKS Brno 13. 5. 16. 5. 2012 1 Transplantace srdce - indikace Pokročilá fáze srdečního selhání Neúčinná medikamentózní
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kasuistika č. 7, bolest mezi lopatkami a v zádech (vertebrogenní syndrom, infarkt myokardu, aneurysma aorty) J.K,muž, 55 let Popis případu a základní anamnesa 55 letý pacient hypertonik přivezen RZP po
Kasuistika č. 7, bolest mezi lopatkami a v zádech (vertebrogenní syndrom, infarkt myokardu, aneurysma aorty) J.K,muž, 55 let Popis případu a základní anamnesa 55 letý pacient hypertonik přivezen RZP po
Pacient s cévní mozkovou příhodou Perioperační optimalizace rizikových pacientů
 Pacient s cévní mozkovou příhodou Perioperační optimalizace rizikových pacientů Renata Pařízková Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v
Pacient s cévní mozkovou příhodou Perioperační optimalizace rizikových pacientů Renata Pařízková Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v
Roční zpráva o výsledcích projektu Vytvořil Institut biostatistiky a analýz, Masarykova univerzita
 Roční zpráva o výsledcích projektu 20.7.2015 Projekt REPLY Projekt REPLY je koncipován jako retrospektivní klinický registr zaměřený na neintervenční sledování pacientů s plicní hypertenzí. Registr sleduje
Roční zpráva o výsledcích projektu 20.7.2015 Projekt REPLY Projekt REPLY je koncipován jako retrospektivní klinický registr zaměřený na neintervenční sledování pacientů s plicní hypertenzí. Registr sleduje
3x a DOST? historie jedné ischemické mitrální regurgitace. Josef Nečas. Sylva Kovalová. a transplantační chirurgie Brno
 3x a DOST? historie jedné ischemické mitrální regurgitace Josef Nečas Sylva Kovalová C e n t r u m k a r d i o v a s k u l á r n í a transplantační chirurgie Brno Muž J. K., nar. 1946 1990: Q-IM posterolaterálně
3x a DOST? historie jedné ischemické mitrální regurgitace Josef Nečas Sylva Kovalová C e n t r u m k a r d i o v a s k u l á r n í a transplantační chirurgie Brno Muž J. K., nar. 1946 1990: Q-IM posterolaterálně
Markery srdeční dysfunkce v sepsi
 Markery srdeční dysfunkce v sepsi MUDr. Pavel Malina MUDr. Janka Franeková, Ph. D. Oddělení klinické biochemie Interní oddělení Nemocnice Písek, a.s. Pracoviště laboratorních metod IKEM Praha Colours of
Markery srdeční dysfunkce v sepsi MUDr. Pavel Malina MUDr. Janka Franeková, Ph. D. Oddělení klinické biochemie Interní oddělení Nemocnice Písek, a.s. Pracoviště laboratorních metod IKEM Praha Colours of
Perkutánní strukturální intervence u pacientů nad 80 let
 Perkutánní strukturální intervence u pacientů nad 80 let Marian Branny Kardiocentrum Nemocnice Podlesí Třinec Sjezd ČKS, Brno, 2016 Strukturální intervence u pacientů 80 let 31,8% nemocných není operováno
Perkutánní strukturální intervence u pacientů nad 80 let Marian Branny Kardiocentrum Nemocnice Podlesí Třinec Sjezd ČKS, Brno, 2016 Strukturální intervence u pacientů 80 let 31,8% nemocných není operováno
Činnost oboru diabetologie, péče o diabetiky v roce Activity of the branch of diabetology, care for diabetics in 2006
 Aktuální informace Ústavu zdravotnických informací a statistiky České republiky Praha 5. 11. 2007 55 Činnost oboru diabetologie, péče o diabetiky v roce 2006 Activity of the branch of diabetology, care
Aktuální informace Ústavu zdravotnických informací a statistiky České republiky Praha 5. 11. 2007 55 Činnost oboru diabetologie, péče o diabetiky v roce 2006 Activity of the branch of diabetology, care
INTERNÍ ODDĚLENÍ SPEKTRUM POSKYTOVANÉ ZDRAVOTNÍ PÉČE
 Zdravotnická péče, diagnostika a léčba je na interním oddělení poskytována ve třech úrovních, tzv. diferencovaná péče: na lůžkách jednotky intenzívní péče pro interní a neurologické pacienty na lůžkách
Zdravotnická péče, diagnostika a léčba je na interním oddělení poskytována ve třech úrovních, tzv. diferencovaná péče: na lůžkách jednotky intenzívní péče pro interní a neurologické pacienty na lůžkách
Trombolytická léčba akutních iktů v ČR. Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP
 Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013
 Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013 Jiří Widimský, Klinika kardiologie IKEM Praha Česká a evropská klasifikace akutní plicní embolie (APE) Masivní plicní embolie stejná klasifikace
Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013 Jiří Widimský, Klinika kardiologie IKEM Praha Česká a evropská klasifikace akutní plicní embolie (APE) Masivní plicní embolie stejná klasifikace
NÁRODNÍ REGISTR IMPLANTABILNÍCH KARDIOVERTER- DEFIBRILÁTORŮ
 NÁRODNÍ REGISTR IMPLANTABILNÍCH KARDIOVERTER- DEFIBRILÁTORŮ Souhrn dosavadních údajů z registru ICD od 1.1. do 31.12.2010 Export dat 26.1.2011 Odborná garance: MUDr. Jan Bytešník, CSc. V Brně, 24.6.2011
NÁRODNÍ REGISTR IMPLANTABILNÍCH KARDIOVERTER- DEFIBRILÁTORŮ Souhrn dosavadních údajů z registru ICD od 1.1. do 31.12.2010 Export dat 26.1.2011 Odborná garance: MUDr. Jan Bytešník, CSc. V Brně, 24.6.2011
Poruchy srdečního rytmu
 Poruchy srdečního rytmu Chirurgická léčba poruch srdečního rytmu: Co je to arytmie? Obecně lze říci, že se jedná se o poruchu srdečního rytmu, kdy elektrické impulsy, které za normálních okolností vznikají
Poruchy srdečního rytmu Chirurgická léčba poruch srdečního rytmu: Co je to arytmie? Obecně lze říci, že se jedná se o poruchu srdečního rytmu, kdy elektrické impulsy, které za normálních okolností vznikají
Výsledky elektivní léčby aneuryzmat břišní aorty. Mazur M., Pekař M., Chovancová T. Vítkovická nemocnice
 Výsledky elektivní léčby aneuryzmat břišní aorty Mazur M., Pekař M., Chovancová T. Vítkovická nemocnice Výsledky elektivní léčby AAA - kdy a koho léčit? 2. RIZIKO OPERACE 3. NÁZOR PACIENTA 1. RIZIKO RUPTURY
Výsledky elektivní léčby aneuryzmat břišní aorty Mazur M., Pekař M., Chovancová T. Vítkovická nemocnice Výsledky elektivní léčby AAA - kdy a koho léčit? 2. RIZIKO OPERACE 3. NÁZOR PACIENTA 1. RIZIKO RUPTURY
Tupá poranění srdce M U D r. B.Vavrušová, M U D r. P. Dočkalová, M U D r. J.Pudil - OS Z ZS Zlín
 Tupá poranění srdce M U D r. B.Vavrušová, M U D r. P. Dočkalová, M U D r. J.Pudil - OS Z ZS Zlín Četnost poranění srdce při tupém traumatu hrudníku se udává 6-76 %. Velký procentuální rozptyl ukazuje,
Tupá poranění srdce M U D r. B.Vavrušová, M U D r. P. Dočkalová, M U D r. J.Pudil - OS Z ZS Zlín Četnost poranění srdce při tupém traumatu hrudníku se udává 6-76 %. Velký procentuální rozptyl ukazuje,
Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové
 Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové Jednotka intenzivní péče Plicní kliniky Aplikují se: Streptokináza Talek Autologní krev Hospitalizovaný + informovaný pacient se zavedeným
Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové Jednotka intenzivní péče Plicní kliniky Aplikují se: Streptokináza Talek Autologní krev Hospitalizovaný + informovaný pacient se zavedeným
Pacient se srdečním selháním v anamnéze a nízkou EF má mít speciální přípravu?
 Pacient se srdečním selháním v anamnéze a nízkou EF má mít speciální přípravu? Hynek Říha Klinika anesteziologie a resuscitace, Kardiocentrum IKEM, Praha Klinika anesteziologie, resuscitace a intenzivní
Pacient se srdečním selháním v anamnéze a nízkou EF má mít speciální přípravu? Hynek Říha Klinika anesteziologie a resuscitace, Kardiocentrum IKEM, Praha Klinika anesteziologie, resuscitace a intenzivní
Zhodnocení správnosti uložení centrálních žilních katétrů (CŽK) pomocí RTG hrudníku
 MEZINÁRODNÍ CENTRUM KLINICKÉHO VÝZKUMU TVOŘÍME BUDOUCNOST MEDICÍNY Zhodnocení správnosti uložení centrálních žilních katétrů (CŽK) pomocí RTG hrudníku Autoři: Niedobová E., Zemčáková A., Školitelé: Štětka
MEZINÁRODNÍ CENTRUM KLINICKÉHO VÝZKUMU TVOŘÍME BUDOUCNOST MEDICÍNY Zhodnocení správnosti uložení centrálních žilních katétrů (CŽK) pomocí RTG hrudníku Autoři: Niedobová E., Zemčáková A., Školitelé: Štětka
Skórovací systémy na urgentním příjmu. MUDr. Tomáš Veleta
 Skórovací systémy na urgentním příjmu MUDr. Tomáš Veleta Úvod Pravděpodobnost určitého jevu opakované návštěvy hospitalizace zhoršení stavu nutnosti intervence smrti... Stratifikace rizika, hodnocení závažnosti
Skórovací systémy na urgentním příjmu MUDr. Tomáš Veleta Úvod Pravděpodobnost určitého jevu opakované návštěvy hospitalizace zhoršení stavu nutnosti intervence smrti... Stratifikace rizika, hodnocení závažnosti
AKS konzervativně STEMI AKS (včetně trombózy stentu) AKS + CHRI AKS + diabetes mellitus
 ARO 9.4.2019 Klinická doporučení P2Y12 inhibitorů Klinická indikace Elektivní PCI +++ Clopidogrel Prasugrel Ticagrelor AKS konzervativně + ++ nonste AKS PCI plánována - Clopidogrel pre-load - Clopidogrel
ARO 9.4.2019 Klinická doporučení P2Y12 inhibitorů Klinická indikace Elektivní PCI +++ Clopidogrel Prasugrel Ticagrelor AKS konzervativně + ++ nonste AKS PCI plánována - Clopidogrel pre-load - Clopidogrel
Centrální žilní katetrizace
 Centrální žilní katetrizace Autor: Jana Kašparová, Školitel: MUDr. Vladislav Kutěj Využití centrální žilní katetrizace Katetrizace centrální žíly je v podmínkách intenzivní či resuscitační péče často používanou
Centrální žilní katetrizace Autor: Jana Kašparová, Školitel: MUDr. Vladislav Kutěj Využití centrální žilní katetrizace Katetrizace centrální žíly je v podmínkách intenzivní či resuscitační péče často používanou
Hrudní drenáž - existuje jediný správný způsob?
 Hrudní drenáž - existuje jediný správný způsob? Ivo Hanke Kardiochirurgická klinika Lékařské fakulty UK v Hradci Králové a FN Hradec Králové Hrudní drenáž Kdo Okolnosti Komu Hrudní drenáž Při drenáži hrudníku
Hrudní drenáž - existuje jediný správný způsob? Ivo Hanke Kardiochirurgická klinika Lékařské fakulty UK v Hradci Králové a FN Hradec Králové Hrudní drenáž Kdo Okolnosti Komu Hrudní drenáž Při drenáži hrudníku
F-FDG-PET/CT NÁDOROVÝCH ONEMOCNĚNÍ SRDCE. EVA FERDOVÁ, JIŘÍ FERDA, JAN BAXA Klinika zobrazovacích metod LFUK a FN v Plzni
 F-FDG-PET/CT 18 NÁDOROVÝCH ONEMOCNĚNÍ SRDCE EVA FERDOVÁ, JIŘÍ FERDA, JAN BAXA Klinika zobrazovacích metod LFUK a FN v Plzni SRDCE Vzácná postižení prevalence v populaci 0,001-0,3%* 75% benigních, 25% maligních*
F-FDG-PET/CT 18 NÁDOROVÝCH ONEMOCNĚNÍ SRDCE EVA FERDOVÁ, JIŘÍ FERDA, JAN BAXA Klinika zobrazovacích metod LFUK a FN v Plzni SRDCE Vzácná postižení prevalence v populaci 0,001-0,3%* 75% benigních, 25% maligních*
Ukázka klasifikačního systému CZ-DRG: MDC 05 Nemoci a poruchy oběhové soustavy
 Ukázka klasifikačního systému CZ-DRG: MDC 05 Nemoci a poruchy oběhové soustavy Štěpán Černý, Tomáš Pavlík, Zbyněk Bortlíček, Michal Uher, Petra Kovalčíková, Martina Hlostová, Markéta Bartůňková, Jan Linda,
Ukázka klasifikačního systému CZ-DRG: MDC 05 Nemoci a poruchy oběhové soustavy Štěpán Černý, Tomáš Pavlík, Zbyněk Bortlíček, Michal Uher, Petra Kovalčíková, Martina Hlostová, Markéta Bartůňková, Jan Linda,
Orofaryngeální dysfagie u poranění krční páteře a míchy
 Orofaryngeální dysfagie u poranění krční páteře a míchy Marcela Dubová, ORL FN Brno Bohunice Naděžda Lasotová, neurologická klinika LF MU a FN Brno Bohunice Polykání v orofaryngeální oblasti 6 z 12 hlavových
Orofaryngeální dysfagie u poranění krční páteře a míchy Marcela Dubová, ORL FN Brno Bohunice Naděžda Lasotová, neurologická klinika LF MU a FN Brno Bohunice Polykání v orofaryngeální oblasti 6 z 12 hlavových
Klostridiová kolitida na chirurgickém pracovišti
 Klostridiová kolitida na chirurgickém pracovišti Urbánek L., Kratochvílová J., Žák J. I. chirurgická klinika Oddělení hygieny a epidemiologie Fakultní nemocnice u svaté Anny v Brně Klostridiová kolitida
Klostridiová kolitida na chirurgickém pracovišti Urbánek L., Kratochvílová J., Žák J. I. chirurgická klinika Oddělení hygieny a epidemiologie Fakultní nemocnice u svaté Anny v Brně Klostridiová kolitida
