Léčba a prevence infekční endokarditidy
|
|
|
- Bohumila Kubíčková
- před 8 lety
- Počet zobrazení:
Transkript
1 81 Léčba a prevence Radek Pelouch I. interní klinika, FN Hradec Králové a LF UK v Hradci Králové Infekční endokarditida (IE) je velmi závažné onemocnění, jehož incidence ani mortalita se v posledních desetiletích prakticky nezměnily. Základním předpokladem úspěšné léčby IE je eradikace mikroorganizmů antibiotiky (ATB). Nejčastěji jsou užívána stěnová ATB (β-laktámy, glykopeptidy) v kombinaci s aminoglykosidy. V ideálním případě je ATB léčba podávána cíleně podle výsledků kultivací hemokultur. Chirurgický výkon je v akutní fázi onemocnění indikován až u poloviny pacientů s IE. Důvodem k operaci jsou nejčastěji komplikace IE (srdeční selhání, konzervativní léčbou nezvladatelná infekce, prevence nových embolizací). Vzhledem ke komplexnosti péče o pacienty s IE je nutný multidisciplinární přístup a léčba by měla probíhat v nemocnici s dostatečnými zkušenostmi s tímto onemocněním. V poslední době publikovaná doporučení přinášejí zásadní změny v prevenci IE. ATB profylaxe je nově doporučována pouze pro pacienty s nejvyšším rizikem vzniku a nepříznivého průběhu IE, kteří podstupují vysoce rizikové stomatologické výkony. Klíčová slova: infekční endokarditida, léčba, prevence. Treatment and prevention of infective endocarditis Infective endokarditis (IE) remains a very serious illness and neither the incidence nor the mortality have decreased in the past decades. Eradication of microbes by antimicrobial drugs is the cornerstone of successful treatment. Antibiotic treatment should be targeted on the basis of positive blood cultures. Cell wall inhibitors (β-lactams, glycopeptides) in combination with aminoglycosides are used the most frequently. Surgery is indicated in approximately fifty percent of patiens because of severe complications (heart failure, uncontrolled infection, prevention of systemic embolism). Because of the complexity of that illness, multispecialty approach is necessary. Updated recommendations for prevention of IE have dramatically changed long-established practise. Antibiotic prophylaxis is now advised only for the highest risk patients undergoing the highest risk dental procedures. Key words: infective endokarditis, treatment, prevention. Interv Akut Kardiol 2010; 9(2): Úvod Incidence (3 10 případů/100 tis. obyvatel/rok) ani mortalita (9,6 26 %) (IE) se dlouhodobě výrazněji nemění a navzdory významným pokrokům v diagnostice i léčbě zůstává IE onemocněním s velmi závažnou prognózou (1 7). V době medicíny založené na důkazech je k dispozici jen překvapivě málo randomizovaných studií a metaanalýz týkajících se IE. Příčinou je kromě relativně nízké incidence také značná heterogenita tohoto onemocnění projevující se ve všech jeho aspektech (rozdílná základní srdeční onemocnění, etiologická agens, klinický obraz, komplikace ). Díky nedostatku validních informací se existující doporučení pro diagnostiku a léčbu IE opírají především o data získaná z malých studií a o názory odborníků. Obecné principy léčby IE Vzhledem k již zmíněné různorodosti IE a četným komplikacím je pro úspěšnou léčbu nezbytný individuální přístup k pacientovi a úzká multidisciplinární spolupráce (kardiolog, mikrobiolog, infekcionista, kardiochirurg, neurolog, radiolog, neurochirurg a v jednotlivých případech i další obory) (8). Pacient s IE by proto měl být hospitalizován ve zdravotnickém zařízení, které má s léčbou tohoto onemocnění dostatečné zkušenosti a které je schopné poskytnout kompletní intenzivní péči včetně umělé plicní ventilace. Nezbytná je trvale dostupná jícnová echokardiografie a CT vyšetření. Dalšími požadavky jsou přítomnost zkušeného mikrobiologického oddělení a možnost trvalé kardiochirurgické konziliární služby (9). Základem léčby IE je eradikace mikrobů antibiotiky (ATB). U velké části pacientů však není tato konzervativní léčba dostačující a až polovina pacientů s IE je již v akutní fázi onemocnění indikována k operačnímu řešení (1, 6, 10). Antibiotická léčba V ideálním případě je ATB léčba vedena cíleně na základě pozitivních výsledků hemokultivací. Vhodné je vyšetřit minimální inhibiční event. minimální baktericidní koncentrace (MIC resp. MBC). Základem léčby jsou intravenózní baktericidní ATB, především stěnová nejčastěji β-laktámy (peniciliny, cefalosporiny, karbapenemy) nebo glykopeptidy (vankomycin). Tato ATB se obvykle kombinují s aminoglykosidy (v našich podmínkách nejčastěji gentamicin), které s nimi mají synergický účinek a které dobře pronikají do vegetací. Přidání aminoglykosidů v některých případech umožňuje zkrátit délku ATB léčby (streptokoky), u některých mikrobů (enterokoky) usnadňuje jejich eradikaci. ATB léčbu významně komplikuje narůstající tolerance a rezistence mikrobů k ATB. Tolerantní mikroby jsou sice účinkem ATB inhibovány v růstu, baktericidní účinek je však u nich výrazně omezen. To může vést k obnově infekce po ukončení ATB terapie s následným relapsem onemocnění. V léčbě těchto mikroorganizmů je nezbytné používat kombinaci baktericidních antibiotik. Dávky ATB jsou u IE obecně vyšší než u běžných infekcí a doba terapie je delší u IE postihující nativní chlopně (native valve endocarditis NVE) zpravidla 4 6 týdnů, u onemocnění chlopenních náhrad (prosthetic valve endocarditis PVE) 6 8 týdnů. Delší léčba je nutná také u pacientů s intrakardiálním abscesem nebo s extrakardiálními ložisky infekce. V dalším textu jsou uvedena ATB vhodná pro léčbu IE. Uvedené ATB kombinace vycházejí z momentálně platných doporučení České a Evropské kardiologické společnosti (9, 11). Je nutné znovu zdůraznit, že přístup k léčbě IE musí být přísně individuální a že ATB léčbu je třeba zvolit tak, aby co nejvíce vyhovovala danému pacientovi (citlivost mikrobů k ATB, přítomné intra i extrakardiální komplikace, renální a jaterní funkce, alergie).
2 82 Farmakoterapie Léčba stafylokokové Stafylokoky jsou v současnosti nejčastější příčinou IE. Lékem volby pro citlivé stafylokoky je oxacilin (12 18 g/den ve 4 6 dávkách), při rezistenci mikroba (MRSA methicillin-resistant staphylococci) nebo alergii pacienta je alternativou vankomycin (30 mg/kg/den rozdělené do 2 dávek). V prvních 3 5 dnech je k léčbě NVE vhodné přidat gentamicin (3 mg/kg/den ve 2 3 dávkách). U PVE stejně jako u NVE s intrakardiální extenzí infekce nebo sekundárními extrakardiálními ložisky (abscesy ve vzdálených orgánech, spondylodiscitida apod.) je doporučeno gentamicin podávat až dva týdny a na celou dobu léčby přidat také rifampicin ( mg/den p. o., i. v.) nebo fluorochinolon (ciprofloxacin 800 mg/den i. v. ve 2 dávkách nebo 1 1,5 g/den p. o. ve 2 3 dávkách). Celková délka terapie je u nekomplikovaných IE 4 6 týdnů, u PVE nebo NVE s komplikacemi zpravidla 6 8 týdnů. Pouze u některých pravostranných IE velmi dobře reagujících na léčbu lze dobu podávání ATB zkrátit na 2 4 týdny. V poslední době se objevují stafylokoky rezistentní nejen na oxacilin, ale také na vankomycin. Léčba těchto pacientů je velmi obtížná, pravděpodobně je těmto pacientům možno podávat daptomycin nebo quinupristin dalfopristin (12 14). Léčba streptokokové Lékem volby je krystalický penicilin. U dobře citlivých streptokoků (MIC < 0,12 mg/l) se podává mil. j. na den rozdělené do 6 dávek, u špatně citlivých kmenů (MIC > 0,5 mg/l) se dávka zvyšuje až na mil. j. na den. Záložními ATB jsou některé cefalosporiny (především ceftriaxon v dávce 2 4 g/den) a u pacientů alergických na β-laktámová ATB vankomycin (30 mg/kg/den rozdělené do 2 dávek). U dobře citlivých kmenů a absenci komplikací je možno tyto léky podávat v monoterapii po dobu 4 týdnů. U těchto pacientů je možno přidáním gentamicinu (3 mg/kg/den v 1 3 dávkách) léčebnou kůru zkrátit na 2 3 týdny. U hůře citlivých streptokoků nebo v přítomnosti komplikací je dvoutýdenní léčba gentamicinem indikována vždy, celková ATB léčba pak trvá 4 6 týdnů. Léčba enterokokové Základním lékem je penicilinové antibiotikum při prokázané dobré účinnosti krystalický penicilin (20 30 mil. j. v 6 dávkách), častěji ampicilin (12 20 g/den ve 4 dávkách). U obou musí být MIC 8 mg/l. Při rezistenci mikroba nebo při alergii pacienta na peniciliny se podává vankomycin (30 mg/kg/den rozdělené do 2 dávek). Cefalosporiny jsou na enterokoky neúčinné. Vždy do kombinace přidáváme aminoglykosid, nejčastěji gentamicin (3 mg/kg/den ve 2 3 dávkách). Délka léčby je 4 6 týdnů. Pokud je to možné, je doporučeno aminoglykosid podávat po celou dobu. U nekomplikovaných případů s dobrou citlivostí k ATB lze pravděpodobně terapii tímto preparátem zkrátit na 2 3 týdny (15). U enterokoků rezistentních na vysoké hladiny gentamicinu je možno tento lék nahradit streptomycinem (15 mg/kg/den ve 2 dávkách). U entrokoků rezistentních na vankomycin je zřejmě možné podávat quinupristin dalfopristin, linezolid, daptomycin nebo tigecyklin, výsledky léčby těmito preparáty však nejsou jednoznačné. Léčba infekční endokarditidy způsobené gramnegativními mikroby Pro léčbu IE způsobené mikroby řazenými do skupiny HACEK (akronym rodových názvů Haemophilus, Actinobacillus, Cardiobacterium, Eikenella, Kingella) je vzhledem k výraznému nárůstu kmenů produkujících β-laktamázu lékem volby ceftriaxon (2 g/den v 1 dávce po dobu 4 týdnů), event. jiný cefalosporin 3. nebo 4. generace. Pouze při prokázané citlivosti je možno podávat ampicilin v kombinaci se sulbaktamem (12 g/den ve 4 dávkách) nebo ampicilin (12 g/den ve 4 dávkách) v kombinaci s gentamicinem (3 mg/kg/den ve 2 3 dávkách) po dobu 4 6 týdnů. Alternativou mohou být zřejmě i fluorochinolony, které mají dobrou účinnost in vitro, ale prozatím jen málo klinických dat (16, 17). Mnohem závažnější průběh mívají IE způsobené jinými gramnegativními bakteriemi (E. coli, salmonely, klebsiely, neissérie, pseudomonády). ATB léčba musí být stanovena individuálně podle výsledků hemokultivace. Zpravidla se podává kombinace cefalosporinu 3. generace (nejčastěji ceftriaxon nebo cefotaxim) s aminoglykosidem (gentamicin). Délka léčby je 4 8 týdnů. Většinou je nutná operace. Léčba infekční endokarditidy způsobené mykotickými organizmy Nejčastější příčinou mykotické IE jsou kandidy, vzácněji Aspergillus. Postiženi jsou zpravidla imunosuprimovaní pacienti, nezřídka se vyskytuje u intravenózních narkomanů. Často jde o nozokomiální infekci u pacientů po dlouhodobé antibiotické léčbě. Jde o velmi závažné onemocnění s mortalitou %. Většinou je nutná chirurgická léčba. Lékem volby je amfotericin B v dávce 1 mg/kg/den podávaný ve velmi pomalé infuzi po dobu 6 8 týdnů s následným přechodem na některé z azolových antimykotik. U citlivých kvasinek je zřejmě možné již od začátku podávat flukonazol v dávce mg/den, v poslední době byly popsány také případy úspěšné léčby caspofunginem (18, 19). Celkově léčba trvá řadu měsíců až let. Léčba způsobené neznámým agens Pro léčbu pacientů s IE a negativními hemokultivacemi existují různá doporučená schémata. Vycházejí většinou z kvalifikovaného odhadu pravděpodobné etiologie na základě klinického průběhu a dalších okolností. Rozlišujeme několik následujících skupin tohoto onemocnění. 1. Akutně probíhající NVE nebo IE u intra venóz ního narkomana s klinickým obra zem závažného septického stavu. Prav dě po dobným původcem je Staphylococcus aureus a léčba může odpovídat výše uve de ným doporučením. 2. Subakutně probíhající komunitní NVE nebo pozdní PVE (více než jeden rok od operace). Léčba je zaměřena na pokrytí nejčastějších komunitních agens (streptokoky, enterokoky, stafylokoky, HACEK). Je možné podávat kombinovaný preparát ampicilin/ sulbactam (1,5 g po 6 hodinách) doplněný o ampicilin i. v. do celkové dávky aminopenicilinu g/den, současně s gentamicinem (3 mg/kg/den ve 2 3 dávkách). Jinou alternativou je kombinace vankomycin (30 mg/kg/den rozdělené do 2 dávek) + ciprofloxacin (800 mg/den i. v. ve 2 dávkách nebo 1 1,5 g/den p. o. ve 2 3 dávkách) + gentamicin, která je vhodnější pro léčbu pozdních PVE. Gentamicin se podává zpravidla 3 4 týdny, ostatní ATB 4 6 týdnů. 3. Časná PVE (do jednoho roku od operace). Léčba je zaměřena na nozokomiální stafylokoky (často koaguláza negativní, rezistentní na oxacilin) a gramnegativní mikroby. Je doporučena čtyřkombinace vankomycin + rifampicin + gentamicin + cefepim (6 g/den). Alternativními léky mohou být ciprofloxacin, karbapenemy nebo amikacin. Délka ATB léčby je 6 8 týdnů, gentamicin první 2 týdny. Většinou je nutná reoperace. Monitorace antibiotické léčby Během ATB léčby je nutné pravidelně monitorovat jaterní a renální funkce, tekutinovou Intervenční a akutní kardiologie 2010; 9(2)
3 83 Tabulka 1. Indikace ke kardiochirurgickému výkonu u pacientů s infekční endokarditidou Progredující, konzervativní léčbou nezvladatelné srdeční selhání akutní chlopenní regurgitace hemodynamicky významná píštěl obstrukce chlopně vegetací Progredující infekce při správně vedené antibiotické léčbě lokální progrese s rozvojem anatomické komplikace (absces, píštěl, dehiscence protézy) trvající horečky nebo pozitivní hemokultury i po více než 1 2 týdenní ATB léčbě IE způsobená mikrobem s predikovatelnou špatnou odpovědí na ATB léčbu Prevence embolizací opakované embolizace po 1 2 týdenní adekvátní ATB léčbě stopkatá hypermobilní vegetace velké vegetace s průměrem nad mm Časná protézová endokarditida bilanci, hodnoty CRP, krevní obraz. Při léčbě vankomycinem a gentamicinem je i u pacientů s neporušenými renálními funkcemi doporučeno od 5. dne léčby pravidelně kontrolovat sérové hladiny těchto ATB a dle výsledků upravit dávkování koncentrace gentamicinu by měla být před podáním následující dávky nižší než 1 mg/l, koncentrace vankomycinu má být 1/2 hodiny po podání v rozmezí mg/l a před následující dávkou nemá poklesnout pod 10 mg/l. Při vyšších sérových hladinách před podáním a optimálních hodnotách po podání léku je vhodné ponechat stejnou dávku a prodloužit dávkovací interval (9). Pokud je pacient 1 2 týdny afebrilní, hodnota CRP se blíží normě a nejsou známky jiných komplikací, je možno ATB léčbu ukončit. Není vyžadována normalizace sedimentace erytrocytů na konci léčby. Po ukončení terapie by pacient měl být pravidelně sledován kardiologem zpočátku po týdnu, dále po 2 4 týdnech. Při kontrolách vždy pátráme po známkách trvající aktivity onemocnění (horečky, embolizace) a kontrolujeme hodnoty zánětlivých markerů. Chirurgická léčba Indikací k chirurgické léčbě jsou především intra- a extrakardiální komplikace IE. V současnosti je v akutním stadiu onemocnění operována až polovina pacientů s IE (20). Perioperační mortalita se pohybuje v rozmezí 5 15 % (21 26). Hlavními prediktory úmrtí jsou hemodynamická nestabilita před operací, multiorgánové selhání, vyšší věk, kachexie, PVE, závažné postižení CNS a anamnéza chronického srdečního selhání v předchorobí. Vzhledem k náročnosti výkonu musí být indikace k operaci vždy pečlivě zvážena. Nezbytná je dobrá spolupráce mezi kardiologem a kardiochirurgem, důležité je také kvalitní echokardiografické vyšetření. Je-li však emergentní operace indikována, má být provedena bez odkladu, dříve než dojde ke zhoršení hemodynamického stavu. V tomto případě nehraje roli délka dosavadní ATB terapie (9). Je-li operaci nezbytné provést v prvním týdnu ATB léčby, pohybuje se hospitalizační mortalita kolem 15 %, riziko rekurence IE je 12 % a riziko neinfekční postoperační insuficience chlopně 7 % (26). Mezi nejčastější pooperační komplikace patří závažné koagulopatie, akutní renální selhání, syndrom nízkého minutového výdeje, pneumonie, cévní mozkové příhody a atrioventrikulární blokáda (22, 24). Nejčastější indikací k operaci u akutní IE je progredující, konzervativní léčbou nezvladatelné srdeční selhání (20). Příčinou je většinou akutní chlopenní regurgitace v důsledku destrukce chlopně nebo jejího závěsného aparátu. Průběh je obvykle závažnější při postižení aortální chlopně. Vzácně je srdeční selhání způsobeno obstrukcí chlopně objemnou vegetací. Častou indikací k operaci je také extravalvulární šíření infekce s rozvojem anatomické komplikace (absces, píštěl). Pouze u menších abscesů (cca do 1 cm) bez přítomnosti jiných komplikací, nebo u abscesů již vyprázdněných, zpravidla komunikujících s některou ze srdečních dutin, je možno se pokusit o primárně konzervativní léčbu (27). Další indikací k operaci je přetrvávající aktivní infekce při adekvátně vedené ATB terapii (trvající horečka, elevace CRP, opakované embolizace nebo pozitivní hemokultivace i po 1 2 týdnech ATB léčby). K operaci by také měli být indikováni pacienti s IE způsobenou mikroby s predikovatelnou špatnou odpovědí na ATB léčbu (meticilinrezistentní stafylokoky, vankomycin rezistentní enterokoky, multirezistentní pseudomonády, kandidy, aspergillus, brucelly, coxielly). Obtížně definovatelnou indikací je vysoké riziko embolizace z vegetace. Embolizační komplikace se sice vyskytují u % pacientů s IE, většina z nich však je klinicky němá (11). Po zahájení ATB léčby se riziko nových embolizací snižuje na 6 21 % (28 30). Většinou je operace uznávána za indikovanou u pacienta s jednou nebo více proběhlými velkými embolizacemi po 1 2 týdenní adekvátní ATB léčbě s echokardiograficky prokázanou přetrvávající vegetací. Nepočítají se embolizace vzniklé před zahájením léčby a embolizace do kůže a sliznic. Neplatí to pro pravostranné IE. Převládá také souhlas s indikací pro stopkatou hypermobilní vegetaci, zvláště při lokalizaci na předním cípu mitrální chlopně. Operace by měla být zvážena i u velké vegetace s průměrem nad 10 mm (9, 28). Mezi jasné indikace k operačnímu řešení naopak patří časná PVE a PVE s dehiscencí protézy. Souhrn indikací k operační léčbě IE je uveden v tabulce 1. Cílem operace je odstranění veškerého infikovaného materiálu a tkáně (debridement) a rekonstrukční výkon na chlopni. Při postižení mitrální a trikuspidální chlopně je snaha o provedení plastiky, u IE v aortální pozici musí být chlopeň zpravidla nahrazena. Používají se homografty, bioprotézy i umělé chlopenní náhrady. Mezi výhody homograftu patří především jeho větší odolnost k infekci. Není také nutná antikoagulační léčba. Naopak nevýhodou homograftu i bioprotézy je menší životnost a náchylnost k časnému rozvoji degenerativních změn (31 35). Volba typu použité náhrady je vždy přísně individuální. Perforace cípu chlopně může být v některých případech opravena perikardiální záplatou. Délka ATB léčby po operaci závisí na výsledcích kultivací z peroperačně odebraného materiálu pokud je kultivace negativní, je doporučeno dokončit léčbu původně plánovanou (minimálně ale dní po operaci). Pokud je kultivace pozitivní, nebo pokud jde o PVE, je postoperačně indikována znovu celá ATB kůra. ATB je také nutno podávat až do definitivního vyléčení případných extrakardiálních ložisek infekce. U IE postihující elektrody kardiostimulátoru nebo kardiovertoru/defibrilátoru je zpravidla nutná jejich extrakce. Nové intrakardiální elektrody je možno implantovat až po definitivní eliminaci infekce. Vhodnou alternativou je použití trvalých epikardiálních elektrod, které jsou implantovány chirurgicky (11). U pacientů s akutní embolickou ischemickou cévní mozkovou příhodou (CMP) a trvající indikací ke kardiochirurgickéhomu výkonu je doporučováno operovat do 72 hodin od začátku klinických příznaků CMP (v této době ještě není porušena hematoencefalická bariéra) nebo, pokud to klinický stav pacienta dovolí, operaci odložit o 2 3 týdny (9).
4 84 Farmakoterapie Případné extrakardiální ložisko infekce (slezina, ledviny) je nutné ošetřit ještě před kardiochirurgickým výkonem (9). Dle situace je indikována perkutánní drenáž nebo operační řešení (drenáž, splenektomie apod.). Koronární angiografie je před operací indikována u mužů nad 40 let, u postmenopauzálních žen, u pacientů s minimálně jedním rizikovým faktorem pro kardiovaskulární onemocnění a u pacientů s anamnézou onemocnění věnčitých tepen (36). Indikace k tomuto vyšetření je vždy třeba pečlivě zvážit především u pacientů s vegetací na aortální chlopni (riziko embolizace) a u pacientů vyžadujících emergentní operaci. V těchto případech může být provedena CT angiografie koronárních tepen (36). Antitrombotická léčba Nebyl prokázán příznivý vliv antitrombotické léčby (trombolytika, antikoagulancia, protidestičkové léky) na průběh IE. Užívání antikoagulancií naopak zvyšuje riziko závažných krvácení včetně intrakraniálního. Platí to především tam, kde je příčinou IE Staphylococcus Aureus. U těchto pacientů je vhodné ukončit warfarinizaci a přejít na léčbu nefrakciovaným nebo nízkomolekulárním heparinem. V případě intrakraniálního krvácení je třeba antikoagulační léčbu vysadit. Pokud je v ní nutné pokračovat (přítomnost chlopenní náhrady apod.), je doporučeno podávat heparin. Dávka musí být zvolena individuálně, většinou je nutná konzultace neurologa a neurochirurga (9, 11). Chybí také jasný průkaz pro pozitivní vliv antiagregační terapie u pacientů s IE. V některých studiích byl naopak pozorován nesignifikantní nárůst významných krvácivých příhod. Prevence Dosud byla ATB profylaxe podávána pacientům se širokým spektrem srdečních onemocnění, podstupujícím výkony v ústní dutině, na kůži, v gastrointestinálním a urogenitálním traktu. V posledních letech se ale názory na prevenci IE zásadně mění. Důvodů je několik: 1. Jen vzácně lze u pacientů s IE vystopovat lékařský výkon, který by předcházel vzniku onemocnění. 2. V průběhu některých běžných aktivit (žvýkání jídla, čištění zubů, používání párátek) velmi často vznikají krátkodobé bakterémie (37, 38). Oproti relativně malému počtu lékařských výkonů, které člověk v průběhu života podstupuje, jsou tyto každodenní činnosti pro vznik IE podstatně rizikovější. 3. Vzhledem k uvedenému lze podáním ATB před lékařskými výkony zabránit jen velmi Tabulka 2. Stavy, při kterých je indikována antibiotická profylaxe Přítomnost chlopenní náhrady nebo umělého materiálu použitého k opravě chlopně V minulosti prodělaná infekční endokarditida Vrozené srdeční vady (VSV) nekorigované cyanotické VSV + st. p. paliativních operacích s použitím shuntů a konduitů prvních 6 měsíců po úplné operační nebo katetrizační korekci s užitím umělých materiálů stav po částečné korekci s reziduálním defektem podél okraje umělého materiálu Stav po transplantaci srdce s rozvojem chlopenní vady* *Tato indikace je uvedena v doporučeních AHA 2007 (40), není uvedena v doporučení ESC 2009 (11) Tabulka 3. Výkony, při kterých je indikována antibiotická profylaxe Druh výkonu Je indikována profylaxe IE Není indikována profylaxe IE stomatologický výkon výkon na dásních výkon v oblasti zubního apexu výkon spojený s perforací sliznice ústní dutiny běžná injekční anestezie pořízení rtg snímků zubů umístění odstranitelné protézy úprava ortodontické pomůcky uvolnění mléčného zubu krvácení z traumatu rtů nebo sliznice ústní dutiny výkon v oblasti respirační traktu malému počtu onemocnění. Pravidelné kontroly stomatologem a paradentologem se zdají být v prevenci IE mnohem důležitější (39). 4. Časté podávání ATB přispívá k nárůstu mikrobiální rezistence. Ten je v posledních desetiletích zřetelný a týká se i nejčastějších původců IE (viridující streptokoky, stafylokoky, enterokoky). Nezanedbatelné je také riziko nežádoucích účinků antibiotik, především závažných alergických reakcí. 5. Existují jen velmi omezená data prokazující účinnost ATB profylaxe na snížení bakteriémií provázejících lékařské výkony a na snížení výskytu IE. Dosavadní doporučení byla založena na názorech některých odborníků, na datech z experimen tálních stu dií pro váděných na zvířatech, z kazuistik a ob ser vačních studií. biopsie výkon, při kterém je prováděna incize tonzilektomie, adenektomie běžná bronchoskopie orotracheální intubace Tabulka 4. Antibiotické režimy doporučené k profylaxi Dávka Antibiotikum dospělí děti per os amoxicilin 2 g 50 mg/kg parenterálně ampicilin cefazolin, ceftriaxon 2 g i. m., i. v. 1 g i. m., i. v. alergie na peniciliny per os alergie na peniciliny parenterálně clindamycin azitromycin, claritromycin clindamycin cefazolin, ceftriaxon nebo vankomycin 600 mg 500 mg 600 mg i. m., i. v. 1 g i. m., i. v. 500 mg i. v. 20 mg/kg 15 mg/kg 20 mg/kg i. m., i. v. V posledních letech vydaly nejdůležitější zahraniční společnosti včetně American Heart Association (AHA) (40) a European Society of Cardiology (ESC) (11) nová doporučení pro prevenci IE, ve kterých jsou výše uvedené skutečnosti zohledněny. Nejdůležitější inovace můžeme shrnout do pěti následujících bodů: 1. ATB profylaxe je doporučena pouze pro vysoce rizikové skupiny pacientů, které jsou nově definovány nejen podle rizika vzniku IE, ale také na základě odhadu závažnosti průběhu potenciální IE. Prevence IE je podle těchto doporučení indikována pouze u skupin pacientů uvedených v tabulce ATB profylaxe je u těchto pacientů doporučena pouze pokud podstupují výkony uvedené v tabulce Antibiotická profylaxe IE již dále není doporučena pro výkony v oblasti gastrointestinálního a urogenitálního traktu. 4. U pacientů s vysokým rizikem vzniku IE (tabulka 2) podstupujích léčebné výkony v oblasti infikovaného respiračního traktu (např. drenáž abscesu nebo empyému) je doporučeno, aby součástí podávané antimikrobiální léčby byl také preparát účinný proti viridujícím streptokokům. Obdobně je u pacientů s výkony v oblasti infikované kůže, podkoží Intervenční a akutní kardiologie 2010; 9(2)
5 85 nebo muskuloskeletárních tkání vhodné, aby byla podávána ATB účinná také proti stafylokokům a beta-hemolytickým streptokokům. U výkonů v infikovaném gastrointestinálním a urogenitálním traktu je pak doporučeno léčit infekce antibiotiky působícími i proti enterokokům. Je třeba zdůraznit, že v těchto případech nejde o prevenci IE, ale o léčbu již existující infekce v dané oblasti. 5. Atibiotika doporučená k profylaxi IE jsou uvedena v tabulce 4. Perorální lék má být podán jednu hodinu a parenterální preparát minut před plánovaným výkonem. Při déletrvajícím zákroku je možné podat ještě jednu dávku antibiotika po 4 6 hodinách.při anamnéze závažné alergické reakce na penicilinová ATB (anafylaxe, angioedém) by vzhledem k možné zkřížené alergické reakci neměla být podávána ani cefalosporinová ATB (9). Literatura 1. Hoen B, Alla F, Selton-Suty C, et al. Changing profile of infective endocarditis: results of a 1-year survey in France. JAMA 2002; 288: Thuny F, Di Salvo G, Belliard O, et al. Risk of embolism and death in infective endocarditis: prognostic value of echocardiography: a prospective multicenter study. Circulation 2005; 112: San Roman JA, Lopez J, Vilacosta I, et al. Prognostic stratification of patiens with left-sided endocarditis determined at admission. Am J Med 2007; 120: 369e1 e7. 4. Chu VH, Cabell CH, Benjamin DK Jr, et al. Early predictors of in-hospital death in infective endocarditis. Circulation 2004; 109: Hasbun R, Vikram HR, Barakat LA, et al. Complicated leftsided native valve endocarditis in adults: risk classification for mortality. JAMA 2003; 289: Wallace SM, Walton BI, Kharbanda RK, et al. Mortality from infective endocarditis: clinical predictors of outcome. Heart 2002; 88: Moreillon P, Que YA. Infective endocarditis. Lancet 2004; 363: Habib G. Management of infective endocarditis. Heart 2006; 92: Beneš J, Gregor P, Mokráček A. Infekční endokarditida. Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe. Cor Vasa 2007; 11(suppl): Wang A, Athan E, Pappas PA, et al. Contemporary clinical profile and outcome of prosthetic valve endocarditis. JAMA 2007; 297: Habib G, Hoen B, Torno P, et al. Guidelines on prevention, diagnosis and treatment of infective endocarditis. ESC guidelines. European Heart Journal 2009; 30: Fowler VG Jr, Boucher HW, Corey GR, et al. Daptomycin versus standard therapy for bacteremia and endokarditis caused by Staphylococcus aureus. N Engl J Med 2006; 355: Guignard B, Entenza JM, Moreillon P. Beta-lactams against methicillin-resistant Staphylococcus aureus. Curr Opin Pharmacol 2005; 5: Vouillamoz J, Entenza JM, Feger C, et al. Quinupristin dalfopristin combined with beta-lactams for treatment of experimental endokarditis due to Staphylococcus aureus constitutively resistant to macrolide lincosamide streptogramin B antibiotics. Antimicrob Agents Chemother 2000; 44: Olaison L, Schadewitz K. Enterococcal endocarditis in Sweden, : can shorter therapy with aminoglycosides be used? Clin Infect Dis 2002; 34: Das M, Badley AD, Cockerill FR, et al. Infective endokarditis caused by HACEK microorganisms. Annu Rev Med 1997; 48: Paturel L, Casalta JP, Habib G, et al. Actinobacillus Atinomycetemcomitans endocarditis. Clin Microbiol Infect 2004; 10: Garzoni C, Nobre VA, Garbino J. Candida parapsilosis endocarditis: a comparative review of the literature. Eur J Clin Microbiol Infect Dis 2007; 26: Lye DC, Hughes A, O Brien D, et al. Candida glabrata prosthetic valve endokarditis treated successfully with fluconazole plus caspofungin without surgery: a case report and literature review. Eur J Clin Microbiol Infect Dis 2005; 24: Tornos P, Iung B, Permanyer-Miralda G, et al. Infective endocarditis in Europe: lessons from the Euro heart survey. Heart 2005; 91: Delay D, Pellerin M, Carrier M, et al. Immediate and longterm results of valve replacement for native and prosthetic valve endocarditis. Ann Thorac Surg 2000; 70: Alexiou C, Langley SM, Stafford H, et al. Surgery for active culture-positive endocarditis: determinants of early and late outcome. Ann Thorac Surg 2000; 69: Kaiser SP, Melby SJ, Zierer A, et al. Long-term outcomes in valve replacement surgery for infective endocarditis. Ann Thorac Surg 2007; 83: David TE, Gavra G, Feindel CM, et al. Surgical treatment of active infective endocarditis: a continued challenge. J Thorac Cardiovasc Surg 2007; 133: Ruttmann E, Legit C, Poelzl G, et al. Mitral valve repair provides improved outcome over replacement in active infective endocarditis. J Thorac Cardiovasc Surg 2005; 130: Thuny F, Beurtheret S, Gariboldi V, et al. Outcome after surgical treatment performed within the first week of antimicrobial therapy during infective endocarditis: a prospective study. Arch Cardiovasc Dis 2008; 101: Baddour LM, Wilson WR, Bayer AS, et al. Infective endocarditis. Diagnosis, antimicrobial therapy, and management of comlications. AHA scientific statement. Circulation 2005; 111: e394 e Thuny F, Di Salvo G, Belliard O, et al. Risk of embolism and death in infective endocarditis: prognostic value of echocardiography: a prospective multicenter study. Circulation 2005; 112: Steckelberg JM, Murphy JG, Ballard D, et al. Emboli in infective endocarditis: the prognostic value of echocardiography. Ann Intern Med 1991; 114: Vilacosta I, Graupner C, San Roman JA, et al. Risk of embolization after institution of antibiotic therapy for infective endocarditis. J Am Coll Cardiol 2002; 39: Lopes S, Calvinho P, de Oliveira F, et al. Allograft aortic root replacement in complex prosthetic endocarditis. Eur J Cardiothorac Surg 2007; 32: ; discussion Sabik JF, Lytle BW, Blackstone EH, et al. Aortic root replacement with cryopreserved allograft for prosthetic valve endocarditis. Ann Thorac Surg 2002; 74: ; discussion Avierinos JF, Thuny F, Chalvignac V, et al. Surgical treatment of aktive aortic endocarditis: homografts are not the cornerstone of outcome. Ann Thorac Surg 2007; 84: Krasopoulos G, David TE, Armstrong S. Custom-tailored valved conduit for complex aortic root disease. J Thorac Cardiovasc Surg 2008; 135: Guerra JM, Tornos MP, Permanyer-Miralda G, et al. Long term results of mechanical prostheses for treatment of active infective endocarditis. Heart 2001; 86: Vahanian A, Baumgartner H, Bax J, et al. Guidelines on the management of valvular heart disease: the Task Force on the Management of Valvular Heart Disease of the European Society of Cardiology. Eur Heart J 2007; 28: Forner L, Larsen T, Kilian M, et al. Incidence of bacteremia after chewing, tooth brushing and scaling in individuals with periodontal inflammation. J Clin Periodontol 2006; 33: Roberts GJ. Dentists are innocent! Everyday bacteremia is the real culprit: a review and assessment of the evidence that dental surgical procedures are a principal cause of bacterial endocarditis in children. Pediatr Cardiol 1999; 20: Duval X, Leport C. Prophylaxis of infective endocarditis: current tendencies, continuing controversies. Lancet Infect Dis 2008; 8: Wilson W, Taubert KA, Gewitz M. Prevention of infective endocarditis. Guidelines from the American heart association. Circulation 2007; 116: Článek přijat redakcí: Článek přijat k publikaci: MUDr. Radek Pelouch I. interní klinika, FN a LF UK v Hradci Králové Sokolská 581, Hradec Králové pelouch@centrum.cz
AKTUÁLNÍ DOPORUČENÍ MIKROBIOLOGICKÉ DIAGNOSTIKY A ANTIBIOTICKÉ LÉČBY INFEKČNÍ ENDOKARDITIDY 21ST COLOURS OF SEPSIS, OSTRAVA
 AKTUÁLNÍ DOPORUČENÍ MIKROBIOLOGICKÉ DIAGNOSTIKY A ANTIBIOTICKÉ LÉČBY INFEKČNÍ ENDOKARDITIDY 21ST COLOURS OF SEPSIS, OSTRAVA Jiří Sagan Klinika infekčního lékařství FN Ostrava a LF OU Aktuální doporučení
AKTUÁLNÍ DOPORUČENÍ MIKROBIOLOGICKÉ DIAGNOSTIKY A ANTIBIOTICKÉ LÉČBY INFEKČNÍ ENDOKARDITIDY 21ST COLOURS OF SEPSIS, OSTRAVA Jiří Sagan Klinika infekčního lékařství FN Ostrava a LF OU Aktuální doporučení
LÉČBA A ATB PROFYLAXE INFEKČNÍ ENDOKARDITIDY (nové doporučené postupy) Jiří Beneš Infekční klinika 3. LF UK Nemocnice Na Bulovce, Praha
 LÉČBA A ATB PROFYLAXE INFEKČNÍ ENDOKARDITIDY (nové doporučené postupy) Jiří Beneš Infekční klinika 3. LF UK Nemocnice Na Bulovce, Praha Hradec Králové, 25.2.2016 Patogeneze IE, důsledky pro léčbu bakteriémie
LÉČBA A ATB PROFYLAXE INFEKČNÍ ENDOKARDITIDY (nové doporučené postupy) Jiří Beneš Infekční klinika 3. LF UK Nemocnice Na Bulovce, Praha Hradec Králové, 25.2.2016 Patogeneze IE, důsledky pro léčbu bakteriémie
Sepse a infekční endokarditida Michal Holub
 Sepse a infekční endokarditida Michal Holub Klinika infekčních nemocí 1.LF UK a ÚVN Definice sepse a septického šoku (Sepsis-3) sepse = život ohrožující orgánová dysfunkce způsobená aberantní odpovědí
Sepse a infekční endokarditida Michal Holub Klinika infekčních nemocí 1.LF UK a ÚVN Definice sepse a septického šoku (Sepsis-3) sepse = život ohrožující orgánová dysfunkce způsobená aberantní odpovědí
INFEKČNÍ ENDOKARDITIDA Nové doporučené postupy. Jiří Beneš 3. LF UK Nemocnice Na Bulovce Praha
 INFEKČNÍ ENDOKARDITIDA Nové doporučené postupy Jiří Beneš 3. LF UK Nemocnice Na Bulovce Praha Ostrava, 9.2.2017 Vývoj guidelines léčby IE USA: American Heart Association (AHA) postupně 8 verzí guidelines
INFEKČNÍ ENDOKARDITIDA Nové doporučené postupy Jiří Beneš 3. LF UK Nemocnice Na Bulovce Praha Ostrava, 9.2.2017 Vývoj guidelines léčby IE USA: American Heart Association (AHA) postupně 8 verzí guidelines
INFEKČNÍ ENDOKARDITIDA. Jiří Beneš Klinika infekčních nemocí 3. LF UK Nemocnice Na Bulovce, Praha
 INFEKČNÍ ENDOKARDITIDA Jiří Beneš Klinika infekčních nemocí 3. LF UK Nemocnice Na Bulovce, Praha Praha, 27.11.2014 Incidence Epidemiologie 20. století: 1,5-4,5 /100.000 obyv./rok přelom století: 5-6 /100.000
INFEKČNÍ ENDOKARDITIDA Jiří Beneš Klinika infekčních nemocí 3. LF UK Nemocnice Na Bulovce, Praha Praha, 27.11.2014 Incidence Epidemiologie 20. století: 1,5-4,5 /100.000 obyv./rok přelom století: 5-6 /100.000
Protézová endokarditida -přehled problematiky. Petr Lupínek
 Protézová endokarditida -přehled problematiky Petr Lupínek 25.02.2016 Úvod Protézová endokarditida (PVE) je obecně nejzávažnější formou IE. Představuje 10-30 % ze všech případů IE. V průběhu prvních 5
Protézová endokarditida -přehled problematiky Petr Lupínek 25.02.2016 Úvod Protézová endokarditida (PVE) je obecně nejzávažnější formou IE. Představuje 10-30 % ze všech případů IE. V průběhu prvních 5
RESPIRAČNÍ INFEKCE. Milan Kolář
 RESPIRAČNÍ INFEKCE Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Nejčastějšími bakteriálními původci infekcí horních a dolních cest dýchacích v komunitním prostředí jsou kmeny: Streptococcus
RESPIRAČNÍ INFEKCE Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Nejčastějšími bakteriálními původci infekcí horních a dolních cest dýchacích v komunitním prostředí jsou kmeny: Streptococcus
Eva Krejčí. Antibiotické středisko, Zdravotní ústav se sídlem v Ostravě Lékařská fakulta Ostravské univerzity
 Eva Krejčí Antibiotické středisko, Zdravotní ústav se sídlem v Ostravě Lékařská fakulta Ostravské univerzity Jeden z problémů v pediatrické péči, jenž budou řešit naši nástupci, bude narůstající rezistence
Eva Krejčí Antibiotické středisko, Zdravotní ústav se sídlem v Ostravě Lékařská fakulta Ostravské univerzity Jeden z problémů v pediatrické péči, jenž budou řešit naši nástupci, bude narůstající rezistence
Chirurgická léčba infekční endokarditidy
 Chirurgická léčba infekční endokarditidy Kurfirst Vojtěch, Mokráček Aleš Nemocnice České Budějovice, a.s. Hradec Králové, Sympózium chlopenní a vrozené srdeční vady v dospělosti 25.2.2016 Referenční centra
Chirurgická léčba infekční endokarditidy Kurfirst Vojtěch, Mokráček Aleš Nemocnice České Budějovice, a.s. Hradec Králové, Sympózium chlopenní a vrozené srdeční vady v dospělosti 25.2.2016 Referenční centra
kontaminovaných operačních výkonů, ale i u čistých operací, při kterých dochází k aplikaci
 ANTIMIKROBNÍ PROFYLAXE Antibiotická profylaxe je aplikace vybraných antibakteriálních léčiv s cílem snížit výskyt infekcí v místě operačního výkonu. Použití profylaxe je indikováno nejen u kontaminovaných
ANTIMIKROBNÍ PROFYLAXE Antibiotická profylaxe je aplikace vybraných antibakteriálních léčiv s cílem snížit výskyt infekcí v místě operačního výkonu. Použití profylaxe je indikováno nejen u kontaminovaných
POH O L H E L D E U D U M
 SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci K významným problémům současné medicíny patří bezesporu septické stavy z důvodu vysoké morbidity, mortality a současně
SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci K významným problémům současné medicíny patří bezesporu septické stavy z důvodu vysoké morbidity, mortality a současně
sepse = syndrom systémové zánětlivé odpovědi (SIRS) při infekci (SCCM/ACCP Consensus Conference 1992)
 Sepse sepse = syndrom systémové zánětlivé odpovědi (SIRS) při infekci (SCCM/ACCP Consensus Conference 1992) sepse = přítomnost ložiska bakteriální infekce v těle, ze kterého se uvolňují bakterie vyvolávající
Sepse sepse = syndrom systémové zánětlivé odpovědi (SIRS) při infekci (SCCM/ACCP Consensus Conference 1992) sepse = přítomnost ložiska bakteriální infekce v těle, ze kterého se uvolňují bakterie vyvolávající
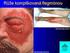
Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni. H. Línková III.interní kardiologická klinika FNKV a 3.
 Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni H. Línková III.interní kardiologická klinika FNKV a 3. LF UK Praha Infekční endokarditida pravého srdce vrozené vady, stimulační
Infekční endokarditida pravého srdce - endokarditida na trikuspidální chlopni H. Línková III.interní kardiologická klinika FNKV a 3. LF UK Praha Infekční endokarditida pravého srdce vrozené vady, stimulační
SROVNÁNÍ KLINICKÉ A MIKROBIOLOGICKÉ ÚČINNOSTI KONTINUÁLNĚ A INTERMITENTNĚ APLIKOVANÉHO MEROPENEMU U KRITICKY NEMOCNÝCH předběžné výsledky
 SROVNÁNÍ KLINICKÉ A MIKROBIOLOGICKÉ ÚČINNOSTI KONTINUÁLNĚ A INTERMITENTNĚ APLIKOVANÉHO MEROPENEMU U KRITICKY NEMOCNÝCH předběžné výsledky Chytra 1, Štěpán 1, Pelnář 1, Ţidková 1, Kasal 1, Bergerová 2 1
SROVNÁNÍ KLINICKÉ A MIKROBIOLOGICKÉ ÚČINNOSTI KONTINUÁLNĚ A INTERMITENTNĚ APLIKOVANÉHO MEROPENEMU U KRITICKY NEMOCNÝCH předběžné výsledky Chytra 1, Štěpán 1, Pelnář 1, Ţidková 1, Kasal 1, Bergerová 2 1
Implementace laboratorní medicíny do systému vzdělávání na Univerzitě Palackého v Olomouci. reg. č.: CZ.1.07/2.2.00/
 Implementace laboratorní medicíny do systému vzdělávání na Univerzitě Palackého v Olomouci reg. č.: CZ.1.07/2.2.00/28.0088 KLINICKÁ MIKROBIOLOGIE Klinická mikrobiologie je medicínský obor - pojítko mezi
Implementace laboratorní medicíny do systému vzdělávání na Univerzitě Palackého v Olomouci reg. č.: CZ.1.07/2.2.00/28.0088 KLINICKÁ MIKROBIOLOGIE Klinická mikrobiologie je medicínský obor - pojítko mezi
Doporuèení. pro diagnostiku, léèbu a profylaxi infekèní endokarditidy
 Doporuèení pro diagnostiku, léèbu a profylaxi infekèní endokarditidy Kapesní verze Doporuèení pro diagnostiku, léèbu a profylaxi infekèní endokarditidy J. Beneš 1, P. Gregor 2, A. Mokráček 3 1 Infekční
Doporuèení pro diagnostiku, léèbu a profylaxi infekèní endokarditidy Kapesní verze Doporuèení pro diagnostiku, léèbu a profylaxi infekèní endokarditidy J. Beneš 1, P. Gregor 2, A. Mokráček 3 1 Infekční
Profylaxe infekční endokarditidy
 170 Profylaxe infekční endokarditidy Radek Pelouch I. interní klinika, Fakultní nemocnice Hradec Králové Infekční endokarditida (IE) je závažné onemocnění a některé srdeční choroby jsou predispozicemi
170 Profylaxe infekční endokarditidy Radek Pelouch I. interní klinika, Fakultní nemocnice Hradec Králové Infekční endokarditida (IE) je závažné onemocnění a některé srdeční choroby jsou predispozicemi
ANTIBIOTICKÉ LÉČBY V INTENZIVNÍ MEDICÍNĚ
 PRINCIPY ANTIBIOTICKÉ LÉČBY V INTENZIVNÍ MEDICÍNĚ Milan Kolář Ústav mikrobiologie Fakultní nemocnice Olomouc Lékařská fakulta Univerzity Palackého v Olomouci Bakteriální infekce byly, jsou a s velkou pravděpodobností
PRINCIPY ANTIBIOTICKÉ LÉČBY V INTENZIVNÍ MEDICÍNĚ Milan Kolář Ústav mikrobiologie Fakultní nemocnice Olomouc Lékařská fakulta Univerzity Palackého v Olomouci Bakteriální infekce byly, jsou a s velkou pravděpodobností
Farmakokinetika antibiotik v perioperačním období
 Farmakokinetika antibiotik v perioperačním období K. Urbánek Ústav farmakologie Lékařská fakulta Univerzity Palackého a Fakultní nemocnice Olomouc Antibiotická profylaxe Aplikace antibiotik s cílem snížit
Farmakokinetika antibiotik v perioperačním období K. Urbánek Ústav farmakologie Lékařská fakulta Univerzity Palackého a Fakultní nemocnice Olomouc Antibiotická profylaxe Aplikace antibiotik s cílem snížit
INTERPRETACE VÝSLEDKŮ CITLIVOSTI NA ANTIBIOTIKA. Milan Kolář Ústav mikrobiologie Fakultní nemocnice a LF UP v Olomouci
 INTERPRETACE VÝSLEDKŮ CITLIVOSTI NA ANTIBIOTIKA Milan Kolář Ústav mikrobiologie Fakultní nemocnice a LF UP v Olomouci Současná medicína je charakteristická svým multidisciplinárním přístupem k řešení mnoha
INTERPRETACE VÝSLEDKŮ CITLIVOSTI NA ANTIBIOTIKA Milan Kolář Ústav mikrobiologie Fakultní nemocnice a LF UP v Olomouci Současná medicína je charakteristická svým multidisciplinárním přístupem k řešení mnoha
Infekční endokarditida
 DOPORUČENÍ PRO... Infekční endokarditida Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe Doporučené postupy vycházejí ze soudobých poznatků lékařské vědy a považují se za postupy lege
DOPORUČENÍ PRO... Infekční endokarditida Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe Doporučené postupy vycházejí ze soudobých poznatků lékařské vědy a považují se za postupy lege
POH O L H E L D E U D U M
 SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci K významným problémům současné medicíny patří bezesporu septické stavy z důvodu vysoké morbidity, mortality a současně
SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci K významným problémům současné medicíny patří bezesporu septické stavy z důvodu vysoké morbidity, mortality a současně
infekční endokarditis Tomáš Paleček
 Chlopenní vady, infekční endokarditis Tomáš Paleček II. interní klinika VFN a 1. LF UK, Praha Chlopenní vady 1. Zúžení (stenóza) 2. Nedomykavost (regurgitace, insuficience) Symptomy: námahová dušnost stenokardie
Chlopenní vady, infekční endokarditis Tomáš Paleček II. interní klinika VFN a 1. LF UK, Praha Chlopenní vady 1. Zúžení (stenóza) 2. Nedomykavost (regurgitace, insuficience) Symptomy: námahová dušnost stenokardie
Citlivost a rezistence mikroorganismů na antimikrobiální léčiva
 Citlivost a rezistence mikroorganismů na antimikrobiální léčiva Sylva Janovská Univerzita Pardubice Fakulta chemicko-technologická Katedra biologických a biochemických věd Centralizovaný rozvojový projekt
Citlivost a rezistence mikroorganismů na antimikrobiální léčiva Sylva Janovská Univerzita Pardubice Fakulta chemicko-technologická Katedra biologických a biochemických věd Centralizovaný rozvojový projekt
M KR K O R BI B OLO L GA
 SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie LF UP a FNOL Sepse patří k nejzávažnějším infekčním onemocněním a nadále představuje velký terapeutický problém. Sepsi lze definovat jako systémovou
SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie LF UP a FNOL Sepse patří k nejzávažnějším infekčním onemocněním a nadále představuje velký terapeutický problém. Sepsi lze definovat jako systémovou
VÝVOJ REZISTENCE BAKTERIÁLNÍCH PATOGENŮ
 LABORATORNÍ LISTY Listopad č.29/2016 2016 Vážené kolegyně a kolegové, v tomto čísle našich Laboratorních listů Vám předkládáme statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme testovali
LABORATORNÍ LISTY Listopad č.29/2016 2016 Vážené kolegyně a kolegové, v tomto čísle našich Laboratorních listů Vám předkládáme statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme testovali
Klostridiová kolitida na chirurgickém pracovišti
 Klostridiová kolitida na chirurgickém pracovišti Urbánek L., Kratochvílová J., Žák J. I. chirurgická klinika Oddělení hygieny a epidemiologie Fakultní nemocnice u svaté Anny v Brně Klostridiová kolitida
Klostridiová kolitida na chirurgickém pracovišti Urbánek L., Kratochvílová J., Žák J. I. chirurgická klinika Oddělení hygieny a epidemiologie Fakultní nemocnice u svaté Anny v Brně Klostridiová kolitida
KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A PRAVÉHO SRDCE V TERÉNU REOPERACE Kazuistika
 KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A V TERÉNU REOPERACE Kazuistika kdy příliš je opravdu příliš a kdy ještě ne Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Před 3 lety disekce hrudní
KOMPLEXNÍ POSTIŽENÍ CHLOPNÍ LEVÉHO A V TERÉNU REOPERACE Kazuistika kdy příliš je opravdu příliš a kdy ještě ne Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Před 3 lety disekce hrudní
Racionální terapie komplikovaných infekcí z pohledu mikrobiologa. V. Adámková KM ATB ÚKBLD VFN
 Racionální terapie komplikovaných infekcí z pohledu mikrobiologa V. Adámková KM ATB ÚKBLD VFN Klasifikace léčby antibiotiky Empirická terapie (pathogen non-specific therapy) - odhadem, bez mikrobiologického
Racionální terapie komplikovaných infekcí z pohledu mikrobiologa V. Adámková KM ATB ÚKBLD VFN Klasifikace léčby antibiotiky Empirická terapie (pathogen non-specific therapy) - odhadem, bez mikrobiologického
Současná protidestičková léčba a důsledky pro perioperační péči. Jan Bělohlávek Komplexní kardiovaskulární centrum VFN a 1.
 Současná protidestičková léčba a důsledky pro perioperační péči Jan Bělohlávek Komplexní kardiovaskulární centrum VFN a 1. LF UK Praha Fatální koronární trombóza spontánní Koronární trombóza při vysazení
Současná protidestičková léčba a důsledky pro perioperační péči Jan Bělohlávek Komplexní kardiovaskulární centrum VFN a 1. LF UK Praha Fatální koronární trombóza spontánní Koronární trombóza při vysazení
Implementace laboratorní medicíny do systému vzdělávání na Univerzitě Palackého v Olomouci. reg. č.: CZ.1.07/2.2.00/
 Implementace laboratorní medicíny do systému vzdělávání na Univerzitě Palackého v Olomouci reg. č.: CZ.1.07/2.2.00/28.0088 PROBLEMATIKA INFEKCÍ HORNÍCH CEST DÝCHACÍCH DIAGNOSTIKA A LÉČBA TONSILITID, SINUSITID
Implementace laboratorní medicíny do systému vzdělávání na Univerzitě Palackého v Olomouci reg. č.: CZ.1.07/2.2.00/28.0088 PROBLEMATIKA INFEKCÍ HORNÍCH CEST DÝCHACÍCH DIAGNOSTIKA A LÉČBA TONSILITID, SINUSITID
Pohled mikrobiologa, problematika antibiotické zátky
 Pohled mikrobiologa, problematika antibiotické zátky Vlastimil Jindrák, Petr Beneš Oddělení klinické mikrobiologie a antibiotická stanice Interní oddělení Nemocnice Na Homolce, Praha 19.5. 2006 Domácí
Pohled mikrobiologa, problematika antibiotické zátky Vlastimil Jindrák, Petr Beneš Oddělení klinické mikrobiologie a antibiotická stanice Interní oddělení Nemocnice Na Homolce, Praha 19.5. 2006 Domácí
MANAGEMENT SEPSE Z POHLEDU MIKROBIOLOGA. Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci
 MANAGEMENT SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Ženu v USA zabila bakterie, na kterou nefungovala žádná dostupná antibiotika. Americké Centrum pro kontrolu
MANAGEMENT SEPSE Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Ženu v USA zabila bakterie, na kterou nefungovala žádná dostupná antibiotika. Americké Centrum pro kontrolu
Nová antibiotika v léčbě infekcí Grampozitivního. Otakar Nyč Ústav lékařské mikrobiologie 2.LF UK a FN v Motole
 Nová antibiotika v léčbě infekcí Grampozitivního původu Otakar Nyč Ústav lékařské mikrobiologie 2.LF UK a FN v Motole 1 Kritický výskyt rezistence u G+ PRSP MRSA MRSE, MRCoNS VISA (GISA), hvisa, VRSA (GRSA)
Nová antibiotika v léčbě infekcí Grampozitivního původu Otakar Nyč Ústav lékařské mikrobiologie 2.LF UK a FN v Motole 1 Kritický výskyt rezistence u G+ PRSP MRSA MRSE, MRCoNS VISA (GISA), hvisa, VRSA (GRSA)
Chyby a omyly při dávkování antibiotik v intenzivní péči
 Chyby a omyly při dávkování antibiotik v intenzivní péči Chytra I. ARK FN Plzeň Chyby a omyly při dávkování antibiotik v intenzivní péči Příčiny Farmakodynamické a farmakokinetické vlastnosti antibiotik
Chyby a omyly při dávkování antibiotik v intenzivní péči Chytra I. ARK FN Plzeň Chyby a omyly při dávkování antibiotik v intenzivní péči Příčiny Farmakodynamické a farmakokinetické vlastnosti antibiotik
VÝVOJ REZISTENCE BAKTERIÁLNÍCH PATOGENŮ
 LABORATORNÍ LISTY Srpen č.27/2015 2015 Vážené kolegyně a kolegové, v tomto čísle našich Laboratorních listů Vám předkládáme statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme testovali standardní
LABORATORNÍ LISTY Srpen č.27/2015 2015 Vážené kolegyně a kolegové, v tomto čísle našich Laboratorních listů Vám předkládáme statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme testovali standardní
Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu
 Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu V. Pořízka, M. Želízko, R. Kočková, Klinika kardiologie IKEM XXIV. výroční sjezd ČKS, Brno 6.5.06
Katetrizační léčba mitrální regurgitace u pacientů s chronickou srdeční nedostatečností pomocí MitraClipu V. Pořízka, M. Želízko, R. Kočková, Klinika kardiologie IKEM XXIV. výroční sjezd ČKS, Brno 6.5.06
Proč neumíme optimálně dávkovat vankomycin ani po 50 letech jeho používání?
 Proč neumíme optimálně dávkovat vankomycin ani po 50 letech jeho používání? Z. Paluch 1, Š. Alušík 2 1 Farmakologický ústav I. LF UK, Praha Oddělení klinické farmakologie VFN, Praha 2 Interní katedra,
Proč neumíme optimálně dávkovat vankomycin ani po 50 letech jeho používání? Z. Paluch 1, Š. Alušík 2 1 Farmakologický ústav I. LF UK, Praha Oddělení klinické farmakologie VFN, Praha 2 Interní katedra,
ANTIBIOTICKÁ LÉČBA OFF-LABEL Z POHLEDU MIKROBIOLOGA. Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci
 ANTIBIOTICKÁ LÉČBA OFF-LABEL Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Septický pacient s nozokomiální pneumonií Endosekret: KLPN + ESCO Terapie: PPT + GEN INTERPRETACE?
ANTIBIOTICKÁ LÉČBA OFF-LABEL Z POHLEDU MIKROBIOLOGA Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Septický pacient s nozokomiální pneumonií Endosekret: KLPN + ESCO Terapie: PPT + GEN INTERPRETACE?
PCT kontrolovaná ATB terapie nosokomiální pneumonie ventilovaných nemocných
 PCT kontrolovaná ATB terapie nosokomiální pneumonie ventilovaných nemocných Pavel Dostál Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci
PCT kontrolovaná ATB terapie nosokomiální pneumonie ventilovaných nemocných Pavel Dostál Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci
Novinky v léčbě. Úvod: Srdeční selhání epidemie 21. století. Prof. MUDr. Jindřich Špinar, CSc., FESC Interní kardiologická klinika FN Brno
 Novinky v léčbě Úvod: Srdeční selhání epidemie 21. století Prof. MUDr. Jindřich Špinar, CSc., FESC Interní kardiologická klinika FN Brno PARADIGM-HF: Design studie Randomizace n=8442 Dvojitě slepá Léčebná
Novinky v léčbě Úvod: Srdeční selhání epidemie 21. století Prof. MUDr. Jindřich Špinar, CSc., FESC Interní kardiologická klinika FN Brno PARADIGM-HF: Design studie Randomizace n=8442 Dvojitě slepá Léčebná
Mitrální insuficience. Kateřina Linhartová Kardiologická klinika 2.LF UK a FN v Motole Praha
 Mitrální insuficience Kateřina Linhartová Kardiologická klinika 2.LF UK a FN v Motole Praha Mitrální 43% Operace chlopní v ČR 2010 Σ=4009 Ao + Mi 7% Mi + Tr 13% Ao + Mi + Tr 3% Ostatní 5% Aortální 52%
Mitrální insuficience Kateřina Linhartová Kardiologická klinika 2.LF UK a FN v Motole Praha Mitrální 43% Operace chlopní v ČR 2010 Σ=4009 Ao + Mi 7% Mi + Tr 13% Ao + Mi + Tr 3% Ostatní 5% Aortální 52%
Evropský antibiotický den aktivita Evropského centra pro kontrolu a prevenci infekčních onemocnění (ECDC)
 Evropský antibiotický den aktivita Evropského centra pro kontrolu a prevenci infekčních onemocnění (ECDC) doc. MUDr. Helena Žemličková, PhD. Národní referenční laboratoř pro antibiotika Státní zdravotní
Evropský antibiotický den aktivita Evropského centra pro kontrolu a prevenci infekčních onemocnění (ECDC) doc. MUDr. Helena Žemličková, PhD. Národní referenční laboratoř pro antibiotika Státní zdravotní
INFEKČNÍ ENDOKARDITIDA Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe.
 INFEKČNÍ ENDOKARDITIDA Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe. Jiří Beneš 1, Pavel Gregor 2, Aleš Mokráček 3 1 Infekční klinika 3. LF UK, FN Bulovka, Praha 2 3.Interní-kardiologická
INFEKČNÍ ENDOKARDITIDA Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe. Jiří Beneš 1, Pavel Gregor 2, Aleš Mokráček 3 1 Infekční klinika 3. LF UK, FN Bulovka, Praha 2 3.Interní-kardiologická
Postup péče o novorozence Streptococcus agalactiae (GBS) negativních, pozitivních nebo nevyšetřených matek
 Postup péče o novorozence Streptococcus agalactiae (GBS) negativních, pozitivních nebo nevyšetřených matek Autoři: J. Macko, J. Zach Oponenti: Výbor České neonatologické společnosti I. Úvod, definice problému
Postup péče o novorozence Streptococcus agalactiae (GBS) negativních, pozitivních nebo nevyšetřených matek Autoři: J. Macko, J. Zach Oponenti: Výbor České neonatologické společnosti I. Úvod, definice problému
LABORATORNÍ LISTY Vážené kolegyně a kolegové,
 LABORATORNÍ LISTY Červen Vážené kolegyně a kolegové, VÝVOJ REZISTENCE BAKTERIÁLNÍCH PATOGENŮ Horní cesty dýchací Streptococcus pyogenes č. 19/2018 2018 v tomto čísle našich laboratorních listů Vám předkládáme
LABORATORNÍ LISTY Červen Vážené kolegyně a kolegové, VÝVOJ REZISTENCE BAKTERIÁLNÍCH PATOGENŮ Horní cesty dýchací Streptococcus pyogenes č. 19/2018 2018 v tomto čísle našich laboratorních listů Vám předkládáme
ATB V TĚHOTENSTVÍ. Mašata J. Gynekologicko porodnická klinika VFN a 1. LF UK, Praha
 ATB V TĚHOTENSTVÍ Mašata J. Gynekologicko porodnická klinika VFN a 1. LF UK, Praha Indikace k použití atb v graviditě Terapeutické Profylaktické Definice infekce Kolonizace (colonisation) běžná přítomnost
ATB V TĚHOTENSTVÍ Mašata J. Gynekologicko porodnická klinika VFN a 1. LF UK, Praha Indikace k použití atb v graviditě Terapeutické Profylaktické Definice infekce Kolonizace (colonisation) běžná přítomnost
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC)
 Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
Výsledky elektivní léčby aneuryzmat břišní aorty. Mazur M., Pekař M., Chovancová T. Vítkovická nemocnice
 Výsledky elektivní léčby aneuryzmat břišní aorty Mazur M., Pekař M., Chovancová T. Vítkovická nemocnice Výsledky elektivní léčby AAA - kdy a koho léčit? 2. RIZIKO OPERACE 3. NÁZOR PACIENTA 1. RIZIKO RUPTURY
Výsledky elektivní léčby aneuryzmat břišní aorty Mazur M., Pekař M., Chovancová T. Vítkovická nemocnice Výsledky elektivní léčby AAA - kdy a koho léčit? 2. RIZIKO OPERACE 3. NÁZOR PACIENTA 1. RIZIKO RUPTURY
Metamorfózy SIRS pohled mikrobiologa. Dana Němcová Oddělení klinické mikrobiologie PLM IKEM Ostrava
 Metamorfózy SIRS pohled mikrobiologa Dana Němcová Oddělení klinické mikrobiologie PLM IKEM Ostrava 2.2.2018 Jaké pacienty řeší mikrobiolog v IKEM Infekce pacientů s chronickým srdečním selháním Infekční
Metamorfózy SIRS pohled mikrobiologa Dana Němcová Oddělení klinické mikrobiologie PLM IKEM Ostrava 2.2.2018 Jaké pacienty řeší mikrobiolog v IKEM Infekce pacientů s chronickým srdečním selháním Infekční
Antibiotická profylaxe v gynekologické operativě
 Antibiotická profylaxe v gynekologické operativě J. MAŠATA Gynekologicko porodnická klinika VFN a 1. LF UK, Praha Definice infekce Kolonizace (colonisation) běžná přítomnost bakterie Kontaminace (contamination)
Antibiotická profylaxe v gynekologické operativě J. MAŠATA Gynekologicko porodnická klinika VFN a 1. LF UK, Praha Definice infekce Kolonizace (colonisation) běžná přítomnost bakterie Kontaminace (contamination)
Martin Troubil, Petr Němec Kardiochirurgická klinika FN Olomouc
 INFEKČNÍ ENDOKARDITIDA Martin Troubil, Petr Němec Kardiochirurgická klinika FN Olomouc Infekční endokarditida si zachovává přes všechny pokroky vědy a zlepšující se péči o nemocné stále stejnou incidenci,
INFEKČNÍ ENDOKARDITIDA Martin Troubil, Petr Němec Kardiochirurgická klinika FN Olomouc Infekční endokarditida si zachovává přes všechny pokroky vědy a zlepšující se péči o nemocné stále stejnou incidenci,
Stav rezistence bakteriálních patogenů v Karlovarském kraji.
 Stav rezistence bakteriálních patogenů v Karlovarském kraji. Vážení kolegové, předkládáme vám k prostudování statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme otestovali standardní diskovou
Stav rezistence bakteriálních patogenů v Karlovarském kraji. Vážení kolegové, předkládáme vám k prostudování statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme otestovali standardní diskovou
9 Endokarditidy. Endokarditidy 9
 9 Endokarditidy Echokardiografický průkaz typických vegetací a komplikací, které jsou spojeny s infekční endokarditidou, patří mezi základní kritéria pro stanovení této diagnózy. Endokarditidy vznikají
9 Endokarditidy Echokardiografický průkaz typických vegetací a komplikací, které jsou spojeny s infekční endokarditidou, patří mezi základní kritéria pro stanovení této diagnózy. Endokarditidy vznikají
PK/PD antibiotik v intenzivní péči. MUDr. Jan Strojil, Ph.D. Ústav farmakologie Lékařská fakulta, Univerzita Palackého v Olomouci
 PK/PD antibiotik v intenzivní péči MUDr. Jan Strojil, Ph.D. Ústav farmakologie Lékařská fakulta, Univerzita Palackého v Olomouci Antiinfektiva v intenzivní péči Sepse a septický šok zůstávají významným
PK/PD antibiotik v intenzivní péči MUDr. Jan Strojil, Ph.D. Ústav farmakologie Lékařská fakulta, Univerzita Palackého v Olomouci Antiinfektiva v intenzivní péči Sepse a septický šok zůstávají významným
Stafylokoky v současné době patří mezi důležité bakteriální patogeny. Např. u nozokomiálních infekcí krevního řečiště jsou spolu s enterokoky
 Grampozitivní bakterie Rod Staphylococcus Stafylokoky v současné době patří mezi důležité bakteriální patogeny. Např. u nozokomiálních infekcí krevního řečiště jsou spolu s enterokoky etiologickým agens
Grampozitivní bakterie Rod Staphylococcus Stafylokoky v současné době patří mezi důležité bakteriální patogeny. Např. u nozokomiálních infekcí krevního řečiště jsou spolu s enterokoky etiologickým agens
Stav rezistence bakteriálních patogenů v Karlovarském kraji.
 Stav rezistence bakteriálních patogenů v Karlovarském kraji. Vážení kolegové, předkládáme vám k prostudování statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme otestovali standardní diskovou
Stav rezistence bakteriálních patogenů v Karlovarském kraji. Vážení kolegové, předkládáme vám k prostudování statistiku rezistencí hlavních bakteriálních patogenů. Kmeny jsme otestovali standardní diskovou
Doplněk MM guidelines: Doplněk č. 1 k doporučení z 9/2012 diagnostika a léčba mnohočetného myelomu
 Doplněk MM guidelines: Doplněk č. 1 k doporučení z 9/2012 diagnostika a léčba mnohočetného myelomu Marta Krejčí XIII. MM workshop a setkání CMG, Mikulov 11.4.2015 Doplněk č. 1 k doporučení z 9/2012: Diagnostika
Doplněk MM guidelines: Doplněk č. 1 k doporučení z 9/2012 diagnostika a léčba mnohočetného myelomu Marta Krejčí XIII. MM workshop a setkání CMG, Mikulov 11.4.2015 Doplněk č. 1 k doporučení z 9/2012: Diagnostika
TIGECYKLIN. Milan Kolář, Miroslava Htoutou Sedláková Ústav mikrobiologie, FNOL a LF UP
 TIGECYKLIN Milan Kolář, Miroslava Htoutou Sedláková Ústav mikrobiologie, FNOL a LF UP Odolnost bakterií k účinku antibiotické léčby patří k nejdůležitějším problémům současné medicíny Počet bakteriálních
TIGECYKLIN Milan Kolář, Miroslava Htoutou Sedláková Ústav mikrobiologie, FNOL a LF UP Odolnost bakterií k účinku antibiotické léčby patří k nejdůležitějším problémům současné medicíny Počet bakteriálních
Urbánek K, Kolá M, ekanová L. Pharmacy World and Science. 2005, 27:
 RESPIRA NÍ INFEKCE Milan Kolá Ústav mikrobiologie FNOL a LF UP v Olomouci Nej ast j ími bakteriálními p vodci infekcí horních a dolních cest dýchacích v komunitním prost edí jsou kmeny: Streptococcus pyogenes
RESPIRA NÍ INFEKCE Milan Kolá Ústav mikrobiologie FNOL a LF UP v Olomouci Nej ast j ími bakteriálními p vodci infekcí horních a dolních cest dýchacích v komunitním prost edí jsou kmeny: Streptococcus pyogenes
INFEKCE ASOCIOVANÉ SE SRDEČNÍMI IMPLANTÁTY MUDr. MARIÁN FEDORCO, PhD., FESC. I. Interní klinika kardiologická FN Olomouc a LF UP Olomouc
 INFEKCE ASOCIOVANÉ SE SRDEČNÍMI IMPLANTÁTY MUDr. MARIÁN FEDORCO, PhD., FESC. I. Interní klinika kardiologická FN Olomouc a LF UP Olomouc Nárůst počtu komplikací spojených se CIED Narůst počtu implantaci
INFEKCE ASOCIOVANÉ SE SRDEČNÍMI IMPLANTÁTY MUDr. MARIÁN FEDORCO, PhD., FESC. I. Interní klinika kardiologická FN Olomouc a LF UP Olomouc Nárůst počtu komplikací spojených se CIED Narůst počtu implantaci
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM. Markéta Hegarová Klinika kardiologie IKEM
 Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
Co musí intenzivista vědět o antibiotické rezistenci?
 Co musí intenzivista vědět o antibiotické rezistenci? V. Adámková Klinická mikrobiologie a ATB centrum Ústav lékařské biochemie a laboratorní diagnostiky 1. LF a VFN Praha Rezistenci máme v rukou Klasifikace
Co musí intenzivista vědět o antibiotické rezistenci? V. Adámková Klinická mikrobiologie a ATB centrum Ústav lékařské biochemie a laboratorní diagnostiky 1. LF a VFN Praha Rezistenci máme v rukou Klasifikace
Mikrobiologické vyšetření jako podklad pro racionální cílenou antibiotickou terapii. Význam správné indikace vyšetření a dodržování
 Mikrobiologické vyšetření jako podklad pro racionální cílenou antibiotickou terapii. Význam správné indikace vyšetření a dodržování preanalytické fáze Tamara Bergerová Ústav mikrobiologie FN Plzeň Mikrobiologické
Mikrobiologické vyšetření jako podklad pro racionální cílenou antibiotickou terapii. Význam správné indikace vyšetření a dodržování preanalytické fáze Tamara Bergerová Ústav mikrobiologie FN Plzeň Mikrobiologické
Infekční endokarditida u intrakardiálních implantabilních přístrojů
 Infekční endokarditida u intrakardiálních implantabilních přístrojů Jana Bínová, Miloš Kubánek, Kamil Sedláček, Lukáš Krýže, Josef Kautzner Klinika kardiologie, Institut klinické a experimentální medicíny,
Infekční endokarditida u intrakardiálních implantabilních přístrojů Jana Bínová, Miloš Kubánek, Kamil Sedláček, Lukáš Krýže, Josef Kautzner Klinika kardiologie, Institut klinické a experimentální medicíny,
Příprava doporučeného postupu diagnostiky a léčby komunitní hnisavé meningitidy. Olga Džupová
 Příprava doporučeného postupu diagnostiky a léčby komunitní hnisavé meningitidy Olga Džupová VIII. Kongres České společnosti intenzivní medicíny Ostrava, 11.-13.6.2014 Hnisavá meningitida (akutní bakteriální
Příprava doporučeného postupu diagnostiky a léčby komunitní hnisavé meningitidy Olga Džupová VIII. Kongres České společnosti intenzivní medicíny Ostrava, 11.-13.6.2014 Hnisavá meningitida (akutní bakteriální
2 Antisepse, asepse, způsoby sterilizace, dezinfekce... 23. 3 Etiologie ran a proces hojení... 24
 Obsah Předmluva... 13 OBECNÁ CHIRURGIE 1 Vyšetření chirurgického pacienta... 16 1.1 Anamnéza... 16 1.2 Fyzikální vyšetření..................................... 18 1.3 Paraklinická vyšetření... 20 1.4 Předoperační
Obsah Předmluva... 13 OBECNÁ CHIRURGIE 1 Vyšetření chirurgického pacienta... 16 1.1 Anamnéza... 16 1.2 Fyzikální vyšetření..................................... 18 1.3 Paraklinická vyšetření... 20 1.4 Předoperační
DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI
 DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI MUDr. Ing. Jan Beneš Klinika anesteziologie, perioperační a intenzivní medicíny Univerzita J. E. Purkyně v Ústí nad Labem Masarykova nemocnice
DIAGNOSTIKA A PREVENCE HLUBOKÉ ŽILNÍ TROMBÓZY V INTENZIVNÍ PÉČI MUDr. Ing. Jan Beneš Klinika anesteziologie, perioperační a intenzivní medicíny Univerzita J. E. Purkyně v Ústí nad Labem Masarykova nemocnice
V. Adámková Klinická mikrobiologie a ATB centrum 1.LF UK a VFN, Praha. Colours of Sepsis; ATB STEWARDSHIP V INTENZIVNÍ MEDICÍNĚ, 30.1.
 V. Adámková Klinická mikrobiologie a ATB centrum 1.LF UK a VFN, Praha Colours of Sepsis; ATB STEWARDSHIP V INTENZIVNÍ MEDICÍNĚ, 30.1.2018 A) ANO B) NE C) nevím, co přesně znamená deeskalace V rámci ABS
V. Adámková Klinická mikrobiologie a ATB centrum 1.LF UK a VFN, Praha Colours of Sepsis; ATB STEWARDSHIP V INTENZIVNÍ MEDICÍNĚ, 30.1.2018 A) ANO B) NE C) nevím, co přesně znamená deeskalace V rámci ABS
Aortální stenóza. Kazuistika pacientky od narození po transplantaci
 Aortální stenóza Kazuistika pacientky od narození po transplantaci Bc. Lucie Laciaková Dětské kardiocentrum 2. lékařské fakulty Univerzity Karlovy v Praze FN Motol Praha 2017 Kazustika pojednává o komplikacích
Aortální stenóza Kazuistika pacientky od narození po transplantaci Bc. Lucie Laciaková Dětské kardiocentrum 2. lékařské fakulty Univerzity Karlovy v Praze FN Motol Praha 2017 Kazustika pojednává o komplikacích
Léčba arteriální hypertenze v intenzivní péči Kdy a Jak?
 Léčba arteriální hypertenze v intenzivní péči Kdy a Jak? Miroslav Solař Oddělení akutní kardiologie I. interní klinika Fakultní nemocnice Hradec Králové Chronická arteriální hypertenze Hypertenze u akutních
Léčba arteriální hypertenze v intenzivní péči Kdy a Jak? Miroslav Solař Oddělení akutní kardiologie I. interní klinika Fakultní nemocnice Hradec Králové Chronická arteriální hypertenze Hypertenze u akutních
INFEKČNÍ ENDOKARDITIDA Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe.
 INFEKČNÍ ENDOKARDITIDA Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe. Jiří Beneš 1, Pavel Gregor 2, Aleš Mokráček 3 1 Infekční klinika 3. LF UK, FN Bulovka, Praha 2 3.Interní-kardiologická
INFEKČNÍ ENDOKARDITIDA Doporučené postupy diagnostiky, léčby, dispenzarizace a profylaxe. Jiří Beneš 1, Pavel Gregor 2, Aleš Mokráček 3 1 Infekční klinika 3. LF UK, FN Bulovka, Praha 2 3.Interní-kardiologická
anestesie a cévní mozkové příhody
 petr hon neurologická klinika FN Ostrava anestesie a cévní mozková příhoda anestesie a cévní mozkové příhody anestesie a cévní mozková příhoda anestesie u právě probíhajícího iktu anestesie a cévní mozková
petr hon neurologická klinika FN Ostrava anestesie a cévní mozková příhoda anestesie a cévní mozkové příhody anestesie a cévní mozková příhoda anestesie u právě probíhajícího iktu anestesie a cévní mozková
Rozbory preskripce ATB: Je třeba zohlednit věk pacientů?
 Rozbory preskripce : Je třeba zohlednit věk pacientů? Prokeš, INFOPHARM a.s., Němec, VZP ČR Máme v ČR problém s rezistencí na? Rezistence na fluorochinolony v Evropě 2004 1 Základní principy snižování
Rozbory preskripce : Je třeba zohlednit věk pacientů? Prokeš, INFOPHARM a.s., Němec, VZP ČR Máme v ČR problém s rezistencí na? Rezistence na fluorochinolony v Evropě 2004 1 Základní principy snižování
Fyziologická (přirozená) bakteriální mikroflóra dutiny ústní:
 MOŽNÉ PATOGENNÍ VLIVY BAKTERIÁLNÍ MIKROFLÓRY DUTINY ÚSTNÍ NA MAKROORGANISMUS Fyziologická (přirozená) bakteriální mikroflóra dutiny ústní: primární bakteriální mikroflóra, sekundární bakteriální mikroflóra.
MOŽNÉ PATOGENNÍ VLIVY BAKTERIÁLNÍ MIKROFLÓRY DUTINY ÚSTNÍ NA MAKROORGANISMUS Fyziologická (přirozená) bakteriální mikroflóra dutiny ústní: primární bakteriální mikroflóra, sekundární bakteriální mikroflóra.
Nová antiinfekční léčiva. Karolína Hronová, Ondřej Slanař Farmakologický ústav 1.LFUK
 Nová antiinfekční léčiva Karolína Hronová, Ondřej Slanař Farmakologický ústav 1.LFUK Vývoj nových ATB Tlak na vývoj nových ATB-nárůst multirezistentních kmenů Vývoj nových léčiv-1 z 5ti léčiv, které dosáhnou
Nová antiinfekční léčiva Karolína Hronová, Ondřej Slanař Farmakologický ústav 1.LFUK Vývoj nových ATB Tlak na vývoj nových ATB-nárůst multirezistentních kmenů Vývoj nových léčiv-1 z 5ti léčiv, které dosáhnou
Výskyt multirezistentních bakteriálních kmenů produkujících betalaktamázy
 Výskyt multirezistentních bakteriálních kmenů produkujících betalaktamázy Jaromíra Kratochvílová, Veronika Janásová 19. mezinárodní konference nemocniční epidemiologie a hygiena Mikulov 17. 18. dubna 2012
Výskyt multirezistentních bakteriálních kmenů produkujících betalaktamázy Jaromíra Kratochvílová, Veronika Janásová 19. mezinárodní konference nemocniční epidemiologie a hygiena Mikulov 17. 18. dubna 2012
Chlopenní vady. prof. MUDr. Tomáš Paleček, Ph.D.
 Chlopenní vady prof. MUDr. Tomáš Paleček, Ph.D. Aortální vady- stenóza, regurgitace Infekční endokarditis Aortální stenóza Aortální stenóza - etiologie s věkem fibrotizace, kalcifikace chlopně proces podobný
Chlopenní vady prof. MUDr. Tomáš Paleček, Ph.D. Aortální vady- stenóza, regurgitace Infekční endokarditis Aortální stenóza Aortální stenóza - etiologie s věkem fibrotizace, kalcifikace chlopně proces podobný
Téměř polovina Evropanů se mylně domnívá, že antibiotika působí proti nachlazení a chřipce
 TISKOVÁ ZPRÁVA 18. 11. 2014 Téměř polovina Evropanů se mylně domnívá, že antibiotika působí proti nachlazení a chřipce U příležitosti již sedmého Evropského antibiotického dne, který se koná každoročně
TISKOVÁ ZPRÁVA 18. 11. 2014 Téměř polovina Evropanů se mylně domnívá, že antibiotika působí proti nachlazení a chřipce U příležitosti již sedmého Evropského antibiotického dne, který se koná každoročně
Praktické aspekty očkování aspleniků a diabetiků
 Praktické aspekty očkování aspleniků a diabetiků Šárka Rumlarová Centrum pro očkování a cestovní medicínu Klinika infekčních nemocí Fakultní nemocnice Hradec Králové Pacienti s diabetem v ČR 825 400 diabetiků
Praktické aspekty očkování aspleniků a diabetiků Šárka Rumlarová Centrum pro očkování a cestovní medicínu Klinika infekčních nemocí Fakultní nemocnice Hradec Králové Pacienti s diabetem v ČR 825 400 diabetiků
Jak dávkovat antibiotika u CRRT? Chytra I KARIM FN Plzeň, LFUK Plzeň
 Jak dávkovat antibiotika u CRRT? Chytra I KARIM FN Plzeň, LFUK Plzeň Sepse -příčinou renální insuficience v 16%-60% Asi 70% těchto nemocných je léčeno sužitím CRRT Mortalita -až 60% Optimalizace antibiotické
Jak dávkovat antibiotika u CRRT? Chytra I KARIM FN Plzeň, LFUK Plzeň Sepse -příčinou renální insuficience v 16%-60% Asi 70% těchto nemocných je léčeno sužitím CRRT Mortalita -až 60% Optimalizace antibiotické
ATB v léčbě sepse. Jiří Beneš Klinika infekčních nemocí 3. LF UK FN Na Bulovce, Praha
 ATB v léčbě sepse Jiří Beneš Klinika infekčních nemocí 3. LF UK FN Na Bulovce, Praha Patofyziologické souvislosti Sepse (klasická koncepce): vyplavování mikrobů do krevního řečiště po pomnožení v primárním
ATB v léčbě sepse Jiří Beneš Klinika infekčních nemocí 3. LF UK FN Na Bulovce, Praha Patofyziologické souvislosti Sepse (klasická koncepce): vyplavování mikrobů do krevního řečiště po pomnožení v primárním
Kombinace antibiotik. Jiří Beneš Klinika infekčních nemocí 3. LF UK Nemocnice Na Bulovce, Praha. Colours of Sepsis 8. 2.
 Kombinace antibiotik Jiří Beneš Klinika infekčních nemocí 3. LF UK Nemocnice Na Bulovce, Praha Colours of Sepsis 8. 2. 2017, Ostrava Doporučené kombinace ATB AMG COL FUR CMF TET ERY SULF PEN CEF VAN baktericidní
Kombinace antibiotik Jiří Beneš Klinika infekčních nemocí 3. LF UK Nemocnice Na Bulovce, Praha Colours of Sepsis 8. 2. 2017, Ostrava Doporučené kombinace ATB AMG COL FUR CMF TET ERY SULF PEN CEF VAN baktericidní
Fibrilace síní v akutní péči symptom nebo arytmie?
 Fibrilace síní v akutní péči symptom nebo arytmie? MUDr. David Šipula kardiovaskulární oddělení FNO Fibrilace síní Nejčastější setrvalá porucha srdečního rytmu odpovědná za podstatné zvýšení mortality
Fibrilace síní v akutní péči symptom nebo arytmie? MUDr. David Šipula kardiovaskulární oddělení FNO Fibrilace síní Nejčastější setrvalá porucha srdečního rytmu odpovědná za podstatné zvýšení mortality
Obr.1 Žilní splavy. https://s-media-cache-ak0.pinimg.com/564x/c3/91/8c/c3918c00db875bb460cf868b26ee1a0c.jpg
 TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
Clostridium difficile současné možnosti léčby. Vítek P., Mikoviny Kajzrlíková I.,Olbrechtová M., Zela O.
 Clostridium difficile současné možnosti léčby Vítek P., Mikoviny Kajzrlíková I.,Olbrechtová M., Zela O. Obsah sdělení Klinický význam onemocnění a jeho formy Diagnostika a současné léčebné možnosti Závěry
Clostridium difficile současné možnosti léčby Vítek P., Mikoviny Kajzrlíková I.,Olbrechtová M., Zela O. Obsah sdělení Klinický význam onemocnění a jeho formy Diagnostika a současné léčebné možnosti Závěry
Antitrombotická léčba u strukturálních intervencí. Michael Želízko
 Antitrombotická léčba u strukturálních intervencí Michael Želízko 1. TAVI Antitrombotická léčba během a po TAVI: balancování mezi krvácením a trombózou Krvácivé komplikace (major 12%) z místa tepenného
Antitrombotická léčba u strukturálních intervencí Michael Želízko 1. TAVI Antitrombotická léčba během a po TAVI: balancování mezi krvácením a trombózou Krvácivé komplikace (major 12%) z místa tepenného
NEBEZPEČÍ IMPORTU MULTIREZISTENTNÍCH (MDR) BAKTERIÍ. Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci
 NEBEZPEČÍ IMPORTU MULTIREZISTENTNÍCH (MDR) BAKTERIÍ Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Ženu v USA zabila bakterie, na kterou nefungovala žádná dostupná antibiotika. Americké CDC uvedlo,
NEBEZPEČÍ IMPORTU MULTIREZISTENTNÍCH (MDR) BAKTERIÍ Milan Kolář Ústav mikrobiologie FNOL a LF UP v Olomouci Ženu v USA zabila bakterie, na kterou nefungovala žádná dostupná antibiotika. Americké CDC uvedlo,
Epistaxe Jaká je role anesteziologa?
 Epistaxe Jaká je role anesteziologa? Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Fakultní nemocnice Hradec Králové Jitka Schreiberová
Epistaxe Jaká je role anesteziologa? Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Fakultní nemocnice Hradec Králové Jitka Schreiberová
Tisková konference k realizaci projektu. vybavení komplexního. Olomouc, 9. listopadu 2012
 Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
Tisková konference k realizaci projektu Modernizace a obnova přístrojového vybavení komplexního kardiovaskulárního k centra FN Olomouc Olomouc, 9. listopadu 2012 Fakultní nemocnice Olomouc je součástí
CHIRURGICKÁ LÉČBA CHLOPENNÍCH VAD
 Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Funkce srdečních chlopní 1923 Cuttler zavřená mitrální komisurotomie 1952 Hufnagel - kuličková protéza do DA 1953 Gibbon - mimotělní oběh
Štěpán ČERNÝ Kardiochirurgické oddělení Nemocnice Na Homolce Praha Funkce srdečních chlopní 1923 Cuttler zavřená mitrální komisurotomie 1952 Hufnagel - kuličková protéza do DA 1953 Gibbon - mimotělní oběh
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE. MUDr. Michal Král
 VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
Ošetřovatelská péče o nemocné v interních oborech
 Publikováno z 2. lékařská fakulta Univerzity Karlovy (https://www.lf2.cuni.cz) LF2 > Ošetřovatelská péče o nemocné v interních oborech Ošetřovatelská péče o nemocné v interních oborech Napsal uživatel
Publikováno z 2. lékařská fakulta Univerzity Karlovy (https://www.lf2.cuni.cz) LF2 > Ošetřovatelská péče o nemocné v interních oborech Ošetřovatelská péče o nemocné v interních oborech Napsal uživatel
MUDr. Kateřina Menčíková Domácí hospic Cesta domů
 MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
MUDr. Kateřina Menčíková Domácí hospic Cesta domů Opakování matka moudrosti Pacient mobilního hospice TEN u pacientů v paliativní péči TEN je častou komplikací nádorového onemocnění (prokoagulační stav,
Jak dlouho léčit tromboembolickou nemoc? MUDr. Petr Kessler Odd. hematologie a transfuziologie Nemocnice Pelhřimov
 Jak dlouho léčit tromboembolickou nemoc? MUDr. Petr Kessler Odd. hematologie a transfuziologie Nemocnice Pelhřimov 1995 Six weeks versus six months. 40% provokovaných trombóz Schulman Six weeks versus.
Jak dlouho léčit tromboembolickou nemoc? MUDr. Petr Kessler Odd. hematologie a transfuziologie Nemocnice Pelhřimov 1995 Six weeks versus six months. 40% provokovaných trombóz Schulman Six weeks versus.
KRVÁCENÍ DO CNS U HEMOFILIKŮ
 KRVÁCENÍ DO CNS U HEMOFILIKŮ Hluší A. a kol. Hemato-onkologická klinika FN a LF UP Olomouc Každoroční setkání spolupracujících pracivišť, Prostějov 9.11.2013 úvod velmi těžká krvácivá komplikace s vysokou
KRVÁCENÍ DO CNS U HEMOFILIKŮ Hluší A. a kol. Hemato-onkologická klinika FN a LF UP Olomouc Každoroční setkání spolupracujících pracivišť, Prostějov 9.11.2013 úvod velmi těžká krvácivá komplikace s vysokou
Pneumokokové pneumonie u dětí. Vilma Marešová Univerzita Karlova 2.LF I. Infekční klinika FNB Praha
 Pneumokokové pneumonie u dětí Vilma Marešová Univerzita Karlova 2.LF I. Infekční klinika FNB Praha Streptococcus pneumoniae Charakteristika: Ubikvitérní grampozitivní koky, které jsou často přítomny na
Pneumokokové pneumonie u dětí Vilma Marešová Univerzita Karlova 2.LF I. Infekční klinika FNB Praha Streptococcus pneumoniae Charakteristika: Ubikvitérní grampozitivní koky, které jsou často přítomny na
LÉČBA VENTILÁTOROVÉ PNEUMONIE SPOLUPRÁCE INTENZIVISTY A MIKROBIOLOGA
 LÉČBA VENTILÁTOROVÉ PNEUMONIE SPOLUPRÁCE INTENZIVISTY A MIKROBIOLOGA Chytra I 1., Bergerová T 2. ARK FN v Plzeň 1 Ústav mikrobiologie, FN Plzeň 2 VAP definice, rozdělení spolupráce intenzivisty a mikrobiologa
LÉČBA VENTILÁTOROVÉ PNEUMONIE SPOLUPRÁCE INTENZIVISTY A MIKROBIOLOGA Chytra I 1., Bergerová T 2. ARK FN v Plzeň 1 Ústav mikrobiologie, FN Plzeň 2 VAP definice, rozdělení spolupráce intenzivisty a mikrobiologa
Léčba infekcí vyvolaných multiresistentními (MDR) patogeny
 Léčba infekcí vyvolaných multiresistentními (MDR) patogeny Chytra I. ARK FN Plzeň Definice multirezistence a přehled MDR patogenů Příčiny rezistence Epidemiologie Nová antibiotika Principy ATB léčby MDR
Léčba infekcí vyvolaných multiresistentními (MDR) patogeny Chytra I. ARK FN Plzeň Definice multirezistence a přehled MDR patogenů Příčiny rezistence Epidemiologie Nová antibiotika Principy ATB léčby MDR
