Specifika ošetřovatelské péče o pacienty s popáleninovým traumatem na jednotkách intenzivní péče v České republice
|
|
|
- Barbora Novotná
- před 8 lety
- Počet zobrazení:
Transkript
1 MASARYKOVA UNIVERZITA LÉKAŘSKÁ FAKULTA Katedra ošetřovatelství Bc. Pavlína Čápová Specifika ošetřovatelské péče o pacienty s popáleninovým traumatem na jednotkách intenzivní péče v České republice Diplomová práce Vedoucí práce: Mgr. Alena Polanová Konzultant: PhDr. Simona Saibertová Brno 2016
2 Anotace Jméno a příjmení autora: Bc. Pavlína Čápová Instituce: Masarykova univerzita, Lékařská fakulta, Katedra ošetřovatelství Název práce: Specifika ošetřovatelské péče o pacienty s popáleninovým traumatem na jednotkách intenzivní péče v České republice Vedoucí práce: Mgr. Alena Polanová Konzultant: PhDr. Simona Saibertová Počet stran: 121 Počet příloh: 14 Rok obhajoby: 2016 Souhrn: Diplomová práce je zaměřena na specifika ošetřovatelské péče u pacientů s popáleninovým traumatem a je rozdělena na teoretickou a empirickou část. Teoretická část se zabývá přednemocniční neodkladnou péčí, léčebnými postupy, specifickou ošetřovatelskou péčí o pacienty s popáleninovým traumatem a vzdělávání sester v této oblasti. Část ošetřovatelské péče je zaměřena na specifické aspekty péče o pacienty, jejichž stav vyžaduje hospitalizaci na jednotkách intenzivní péče. Empirická část práce se zabývá samotným výzkumným šetřením. Pro výzkumné šetření byly stanoveny dva cíle, k nimž bylo následně vytvořeno pět výzkumných otázek. Vzhledem k rozsáhlému množství specifických oblastí ošetřovatelské péče o pacienty s popáleninovým traumatem byly vybrány pro výzkumné šetření čtyři prioritní oblasti péče management bolesti, výživa, bariérová ošetřovatelská péče a péče o lůžko a prostředí. Samostatnou oblast výzkumného šetření tvořilo vzdělávání sester. Výsledky výzkumného šetření přinesly zajímavá zjištění rozdílnosti ošetřovatelské péče o tyto pacienty v dotazovaných pracovištích. Tyto výsledky jsou shrnuty v empirické části. Klíčová slova: popáleninové trauma, specifika ošetřovatelské péče, management bolesti, výživa, bariérová ošetřovatelská péče, péče o lůžko a prostředí, vzdělávání sester
3 Annotation Name and surname of the author: Bc. Pavlína Čápová Institution: Masarykova univerzita, Lékařská fakulta, Katedra ošetřovatelství Name of the thesis: The specifics of nursing care for patients with burn trauma in intensive care units in the Czech Republic Supervisor of the thesis: Mgr. Alena Polanová Consultant: PhDr. Simona Saibertová Number of pages: 121 Number of attachments: 14 Year of the thesis defence: 2016 Summary: The diploma thesis is focused on the specifics of nursing care for patients with burn trauma and it is divided into a theoretical and an empirical part. The theoretical part deals with the pre-hospital emergency care, treatment, specific nursing care for patients with burn trauma and education of nurses in this area. A part of nursing care is focused on specific aspects of the care for those patients who require hospitalization in intensive care units. The empirical part deals with the actual research survey. Two objectives were set down for the survey and five research questions were established afterwards. Due to the extensive number of specific areas within the nursing care for patients with burn trauma, four priority areas of the care were chosen for the research survey the pain management, nutrition, barrier nursing care and care for the bed and the environment. Education of nurses created a separate area of the research. The results of the research brought interesting findings about diversity of the nursing care for these patients in surveyed workplaces. These results are summarized in the empirical part. Key words: burn trauma, the specifics of nursing care, pain management, nutrition, barrier nursing care, care for the bed and the environment, education of nurses
4 Prohlášení Prohlašuji, že svoji diplomovou práci jsem vypracovala samostatně pouze s použitím pramenů a literatury uvedených v seznamu citované literatury. V Brně dne Bc. Pavlína Čápová
5 Poděkování Poděkování patří především Mgr. Aleně Polanové za její odborné vedení při zpracování této diplomové práce. Vážím si cenných rad na vysoké úrovni, které mi poskytovala. Jedná se o odborníka na svém místě. Další poděkování patří všem respondentům, kteří se ochotně zapojili do výzkumného šetření. V neposlední řadě děkuji za podporu svým blízkým po celou dobu mého studia.
6 Obsah: Úvod SOUČASNÝ STAV Popáleninové trauma Klasifikace popáleninového traumatu Mechanismus úrazu popáleninového traumatu Rozsah a lokalizace popáleninového traumatu Hloubka popáleninového traumatu Věk a osobní anamnéza pacienta s popáleninovým traumatem Patofyziologie popáleninového traumatu Přednemocniční neodkladná péče u pacientů s popáleninovým traumatem Léčba popáleninového traumatu v nemocničním prostředí Neodkladné období popáleninového traumatu Akutní období popáleninového traumatu Rehabilitační a rekonstrukční období popáleninového traumatu Chirurgická léčba popáleninového traumatu Stavy komplikující popáleninové trauma Struktura zařízení specializovaných na léčbu a ošetřovatelskou péči o pacienta s popáleninovým traumatem Směřování pacientů s popáleninovým traumatem do specializovaných zařízení Ošetřovatelská péče o pacienta s popáleninovým traumatem na jednotce intenzivní péče Příjem pacienta s popáleninovým traumatem na jednotku intenzivní péče Specifika ošetřovatelské péče u pacientů s popáleninovým traumatem Lokální péče o rány u pacienta s popáleninovým traumatem Specifika předoperační, perioperační a pooperační péče u pacientů s popáleninovým traumatem Management bolesti a sedace u pacienta s popáleninovým traumatem
7 Výživa pacienta s popáleninovým traumatem Bariérová ošetřovatelská péče u pacienta s popáleninovým traumatem Hygiena pacienta s popáleninovým traumatem Polohování a péče o lůžko u pacientů s popáleninovým traumatem Vzdělávání sester v péči o pacienta s popáleninovým traumatem Kvalita života pacienta po popáleninovém traumatu CÍLE PRÁCE A VÝZKUMNÉ OTÁZKY Cíle práce Výzkumné otázky METODIKA Použitá metodika Charakteristika výzkumného souboru VÝSLEDKY Kategorizované výsledky z rozhovorů z oblasti managementu bolesti Farmakoterapie bolesti Škály a klasifikace bolesti Záznam a dokumentace využívaná v managementu bolesti Nefarmakologické postupy Zapojení rodiny do managementu bolesti Kategorizované výsledky z rozhovorů z oblasti výživy Problematické oblasti výživy Zajištění výživy Zahájení výživy Dostupnost nutričních terapeutů a specialistů v oblasti výživy Monitoring stavu nutrice Zapojení rodiny do výživy Zajištění adekvátní výživy v souvislosti s opakovanými operačními výkony Kategorizované výsledky z rozhovorů z oblasti bariérové ošetřovatelské péče
8 4.3.1 Priority bariérové ošetřovatelské péče u pacientů s popáleninovým traumatem Vybavenost a uspořádání pracoviště Nozokomiální nákazy četnost, původci, způsob zvládání Úklid pracoviště a jednotlivých boxů Kategorizované výsledky z rozhovorů z oblasti péče o lůžko a prostředí Volba lůžka Polohování pacienta a úprava lůžka Důležité aspekty péče o lůžko Ideální prostředí pro pacienty s popáleninovým traumatem na jednotce intenzivní péče Kategorizované výsledky z rozhovorů z oblasti vzdělávání sester Úroveň vzdělání Účast na postgraduálním vzdělávání Způsoby podpory zaměstnavatele v postgraduálním vzdělávání DISKUZE NÁVRH NA ŘEŠENÍ ZJIŠTĚNÝCH NEDOSTATKŮ ZÁVĚR SEZNAM POUŽITÝCH ZKRATEK SEZNAM POUŽITÝCH ZDROJŮ PŘÍLOHY
9 Úvod Popáleninové trauma patří mezi jedna z nejzávažnějších poranění spojovaných s vysokou mortalitou. Vyznačuje se především velmi dlouhou, náročnou a bolestivou léčbou s doživotními následky. V České republice jsou pacienti s popáleninovým traumatem směřováni do třech popáleninových center v Praze ve Fakultní nemocnici Královské Vinohrady, ve Fakultní nemocnici Brno a ve Fakultní nemocnici Ostrava. Jejich činnost upravuje věstník Ministerstva zdravotnictví České republiky částky 6 z roku Popáleninová centra se svým působením řadí do nejvyššího, tedy třetího stupně traumatologické péče. Pacientům je zde poskytována vysoce specializovaná ošetřovatelská péče. Nejen akutnost samotného stavu, ale i popáleninové trauma, přináší řadu specifik, které musí ošetřovatelský personál perfektně zvládat. Ošetřovatelská péče o pacienty s popáleninovým traumatem je vysoce specifická a náročná. Sestra musí zvládat veškeré ošetřovatelské úkony, od základního monitoringu na jednotce intenzivní péče až po péči o transplantované plochy. Jedná se o velmi náročnou péči nejen pro personál, pacienta, ale i pro rodinné příslušníky. Toto téma jsem si zvolila právě kvůli jeho specifičnosti pro ošetřovatelský personál a rozšíření povědomí o rozdílnosti ošetřovatelské péče v jednotlivých pracovištích v České republice. Řada z nás má povědomí o tom, že v České republice fungují popáleninová centra, avšak v čem se jejich poskytování ošetřovatelské péče liší, je pro většinu velkou neznámou. Proto se výzkumné šetření zaměřilo právě na tuto oblast. Přineslo řadu zajímavých informací, které jsou uvedeny v empirické části této práce. Bylo odhaleno i několik problematických situací, pro které byla navržena možná řešení. Je velmi důležité, aby péče věnovaná nejen pacientům s popáleninovým traumatem, byla poskytována co nejkvalitněji. Proto je zapotřebí odhalovat problematické situace, aby se ošetřovatelská péče mohla neustále zlepšovat. Základem je, podle mého názoru, odborně vzdělaný personál s profesionálním přístupem k řešení problémů, pravidelné vzdělávání ošetřovatelského personálu, zapojení výsledků výzkumných šetření do praxe a samotné podílení se na těchto šetřeních. Tím lze zajistit neustálý rozvoj naší profese tím správným směrem, a to k vysoce kvalitní ošetřovatelské péči poskytované erudovaným personálem. 8
10 1 SOUČASNÝ STAV 1.1 Popáleninové trauma Termická poranění lze charakterizovat jako poranění způsobená účinkem vysokých či nízkých teplot na lidský organismus. Tudíž se nabízí možnost rozdělit tato poranění do dvou skupin dle účinkující teploty, která zapříčiní poškození organismu formou místních nebo celkových změn (Zeman, Krška a kol., 2011). Svým mechanismem vzniku řadíme popáleninové trauma do oblasti termických poranění způsobených účinkem vysokých teplot, společně s úpalem, úžehem, poraněním elektrickým proudem a poraněním zářivou energií. Pokud hovoříme o popáleninách, máme na mysli lokální působení nadprahové tepelné energie po dostatečně dlouhou dobu. S rostoucím rozsahem popálených ploch se zvyšuje i celkový účinek popáleninového traumatu na lidský organismus, jež nazýváme nemocí z popálení (Zeman, Krška a kol., 2011). K vzniku popálenin dochází přímým kontaktem s plamenem, žhavým předmětem nebo vroucí tekutinou nebo nepřímým kontaktem, a to působením sálavého tepla, kam řadíme sluneční a ionizující záření. K poškození kožního krytu a vzniku popálenin dochází při teplotách okolo 50 C. Další specifickou skupinou je poranění elektrickým proudem, kdy vznikají popálené plochy v místě vstupu a výstupu elektrického proudu. V případě tohoto poranění závisí na velikosti napětí. Pokud poranění zapříčinil elektrický proud s vysokým napětím, budou škody na lidském organismu logicky vyšší než při nízkém elektrickém napětí (Zeman, Krška a kol., 2011) Klasifikace popáleninového traumatu Klasifikace popáleninového traumatu probíhá v rámci přednemocniční neodkladné péče (dále PNP). K významnému ovlivnění pacientovi prognózy je zapotřebí poskytnutí kvalitní první pomoci a rychlý, šetrný transport na specializované pracoviště. V případě popáleninového traumatu je vhodnější transportovat pacienta na specializované pracoviště, jelikož zde předpokládáme dostatečnou vybavenost pracoviště, na rozdíl od nejbližšího zdravotnického zařízení. Musíme však brát zřetel na přidružená poranění, která mohou pacienta bezprostředně ohrožovat na životě. Dle celkového stavu tedy volíme příslušné pracoviště, kam bude pacient transportován (Königová, Bláha a kol., 2010). Úkolem posádky zdravotnické záchranné služby je především určit faktory, které ovlivňují závažnost poranění, od kterých se dále odvíjí poskytovaná zdravotnická péče v PNP. Mezi tyto faktory patří mechanismus úrazu, rozsah, lokalizace a hloubka poranění, věk 9
11 pacienta a v neposlední řadě i celkový stav pacienta před vznikem popálenin, tedy jeho osobní anamnézu (Königová, Bláha a kol., 2010). Počáteční klasifikace popáleninového traumatu je prováděna v rámci PNP, avšak definitivní klasifikace by měla být prováděna s odstupem tří dnů, jelikož popálená plocha neustále pracuje. Tato klasifikace je již prováděna v příslušném zdravotnickém zařízení (Königová, Bláha a kol., 2010) Mechanismus úrazu popáleninového traumatu Je nutné rozlišit, jakým způsobem došlo ke vzniku popáleninového traumatu, jelikož právě mechanismus úrazu udává jeho závažnost a lze podle něj předpokládat možná přidružená poranění. Příčinou vzniku popálenin bývá popálení plamenem, opaření, pád do horké tekutiny, chemické popáleniny či poranění elektrickým proudem (Štětina a kol., 2014). Prognosticky nejzávažnějším mechanismem úrazu je hoření či výbuch v uzavřeném prostoru, kdy velmi často dochází k inhalačnímu traumatu a intoxikaci produkty hoření (Štětina a kol., 2014) Rozsah a lokalizace popáleninového traumatu K posuzování rozsahu je nejčastěji využíváno takzvané pravidlo devíti dle Wallaceho (viz Příloha 1), kdy je rozsah vyjádřen v procentech poškození celkového tělesného povrchu. Vzhledem k proporcionálním rozdílům v různých věkových kategoriích je zřejmé, že nelze hodnotit rozsah popálenin stejným způsobem u dospělých a dětí (Königová, Bláha a kol., 2010). Hodnocení rozsahu popálenin u malých dětí probíhá za použití tabulky Lunda-Browdera (viz Příloha 2). Jestliže není tato tabulka hodnotiteli k dispozici, lze orientačně využít plochu dlaně dítěte, která je rovna jednomu procentu tělesného povrchu (Königová, Bláha a kol., 2010). U dospělých se využívá již výše zmíněné pravidlo devíti. Jednotlivé části těla jsou rozděleny do oblastí představujících 9 % tělesného povrchu nebo násobku devíti, z čehož plyne název tohoto pravidla (Königová, Bláha a kol., 2010). Rozsah popálených ploch se úměrně podílí na riziku rozvoje šokového stavu. U dětí do dvou let může dojít k vzniku šoku již při rozsahu postižení nad 5 % tělesné plochy. U dětí od dvou do deseti let dochází k rozvoji šoku při popálených plochách nad 10 %. Procentuální hranice se u starších dětí (10 15 let) zvyšuje a činí více jak 15 % popálené plochy (Königová, Bláha a kol., 2010). U dětských pacientů není přesně stanoveno, jaká hloubka 10
12 popálení se podílí na rozvoji šokového stavu, především závisí na rozsahu a algické a psychogenní složce (Ševčík, 2014). Dospělí pacienti disponují většími rezervami organismu, a proto jsou více odolní, co se týče rozvoje popáleninového šoku (Königová, Bláha a kol., 2010). K jeho rozvoji je zapotřebí více jak 20 % plochy postižené popáleninami stupně IIa.. Pokud rozsah popálených ploch u dospělého pacienta zaujímá více jak 40 % tělesné plochy, hovoří se již o kritických popáleninách (Ševčík, 2014). Z hlediska lokalizace se pro pacienta stávají nejkritičtější popáleniny v oblasti hlavy, krku, dýchacích cest, horních končetin a perinea (Zeman, Krška a kol., 2011). Naproti tomu, Königová, Bláha a kolektiv (2010) do nejkritičtějších oblastí popáleninového traumatu navíc řadí ještě genitál a plosky nohou. Popáleninová traumata v těchto oblastech přinášejí další možné komplikace stavu pacienta. Pro příklad lze uvést obvodovou popáleninu končetiny, kdy může dojít k rozvoji kompartment syndromu. Popáleniny v oblasti krku mohou způsobit obstrukci dýchacích cest a popáleniny hrudníku mohou narušit samotnou ventilaci. (Sestra a urgentní stavy, 2008). Rozhodující jsou však stále i ostatní faktory klasifikace závažnosti popáleninového traumatu. V případě těchto oblastí nejvíce rozhoduje hloubka a rozsah poškození (Zeman, Krška a kol., 2011) Hloubka popáleninového traumatu Hloubka popáleninového traumatu je výsledkem teploty působící noxy a délky jejího působení na lidský organismus. Na tomto základě rozlišujeme popáleniny hluboké a povrchové. Povrchové popáleniny lze charakterizovat jako částečné poškození kůže, avšak kožní adnexa jsou zachována, stejně jako kapilární návrat. Oproti tomu u hlubokých popálenin dochází k poškození kůže v celé tloušťce. Kapilární návrat je porušen a poškození může zasahovat i do hlouběji uložených struktur. Největší význam tohoto hodnocení se nachází v oblasti chirurgických řešení a k určení morbidity, případně mortality (Königová, Bláha a kol., 2010). Musíme brát v potaz, že popálená oblast není v celém svém rozsahu stejně hluboká, a to zejména u rozsáhlého popáleninového traumatu. Rozsáhlé plochy se skládají z povrchových a hlubokých poranění. Ve většině případů je střed popáleniny poškozen nejhlouběji. Okolní oblasti jsou z pravidla postiženy povrchnějšími popáleninami. Proto se definitivní klasifikace provádí až v příslušném zdravotnickém zařízení s odstupem tří dnů po proběhnutí úrazu, kdy se předpokládá již definitivní struktura rány (Königová, Bláha a kol., 2010). Hloubka popáleninového traumatu se standardně hodnotí pomocí klasifikace do čtyř stupňů (Štětina a kol., 2014). V některých klasifikacích však nalezneme pouze III. stupně 11
13 hodnocení popáleninového traumatu, čtvrtý stupeň je tedy úplně vynechán (Franců, Hodová a kol., 2011). Pokud pozorujeme v oblasti poranění pouze zarudnutí kůže (erytém), jedná se o I. stupeň. Poraněná oblast je hypersenzitivní, zarudlá, dochází k otoku epidermis a rozšíření kožních kapilár. Tento stupeň popálenin se zahojí spontánně bez defektů během tří až šesti dnů, eventuálně se mohou v místě poranění vyskytnout hyperpigmentace (Štětina a kol., 2014). U II. stupně popálenin již vznikají puchýře (během 48 hodin), protože dochází ke kumulaci tekutin v oblasti epidermis, z důvodu místního poškození kapilárního prokrvení. Výplň puchýřů tvoří nažloutlá tekutina. Spodina puchýře je narůžovělá a neztrácí citlivost, tudíž je bolestivá. Druhý stupeň rozdělujeme do dalších dvou podskupin, IIa. a IIb. (Štětina a kol., 2014). Stupeň IIa. hodnotíme jako povrchové poranění. Kapilární návrat je v tomto případě stále zachován. Poranění zasahuje do povrchní vrstvy koria. Avšak u stupně IIb. jsou postiženy také hlubší vrstvy. Poškození zasahuje i spodinu koria. Kapilární návrat je při této hloubce poškození negativní (Štětina a kol., 2014). Ve III. stupni dochází k poškození kůže v celé její tloušťce a ke vzniku nekróz. Typická je ztráta kontaktní citlivosti, bělavé až hnědočerné zbarvení kůže, která je nepohyblivá, tuhá a suchá (Štětina a kol., 2014). Se IV. stupněm se nejčastěji setkáme při poranění způsobeném přímým kontaktem s plamenem nebo při poranění elektrickým proudem. Dochází k poškození i hlubších struktur (šlachy, cévy, svaly, kosti, aj.). Pro tento stupeň je charakteristické úplné zuhelnatění poškozené oblasti (Štětina a kol., 2014) Věk a osobní anamnéza pacienta s popáleninovým traumatem Věk a osobní anamnéza pacienta mají velice významnou roli v prognóze, průběhu a výsledku léčby, ale i na následující kvalitu života po popáleninovém traumatu. Nejrizikovějšími věkovými skupinami jsou děti mladší dvou let a senioři nad šedesát let. Tyto věkové skupiny jsou však spojovány s vyšší mortalitou nejen v oblasti popáleninových traumat (Königová, Bláha a kol., 2010). Dětští pacienti se do rizikové skupiny řadí, jelikož nemají dostatečně vyvinutý imunitní systém a rezervy jejich organismu nejsou příliš velké. Dalším důvodem je jejich tenká a jemná kůže s nedostatkem kožních adnex. 12
14 Senioři patří k rizikovým skupinám z důvodu mnohdy se vyskytujících komorbidit v pokročilém věku. Přidružená onemocnění se stávají komplikujícím faktorem při popáleninovém traumatu a často mohou mít i fatální následek (Štětina a kol., 2014). Osobní anamnéza pacienta, zejména prodělaná nebo právě probíhající onemocnění, mohou významně pozměnit průběh, prognózu a léčbu. Další hrozbou pro pacientův stav, v důsledku popáleninového traumatu, je možné nastartování dosud skrytě probíhajících onemocnění (Königová, Bláha a kol., 2010). Z hlediska osobní anamnézy jsou dále významné úrazy, operace, užívané léky, alergie, aj. (Štětina a kol., 2014). Posádka zdravotnické záchranné služby by se během diagnostiky popáleninového traumatu měla také zaměřit na zdroj poškození, okolní prostředí, délku expozice, přítomnost poruch vědomí a na celkové a místní projevy. Kromě toho by měla být věnována pozornost i dalším významným vlivným faktorům jako jsou nedostatečná výživa, dehydratace, osamělost, přeceňování vlastních sil (Dobiáš, 2013) Patofyziologie popáleninového traumatu Základní terapeutické postupy u popáleninového traumatu se odvíjí od samotné patofyziologie a probíhajících změn v organismu. Aby se docílilo úspěšné léčby s co nejmenším množstvím komplikací, kterých je ve spojitosti s popáleninovým traumatem nemálo, je zapotřebí perfektních znalostí v oblasti patofyziologie (Franců, Hodová a kol., 2011). Ihned v začátku úrazového mechanismu se začnou do organismu vyplavovat vazoaktivní látky (histamin, cytokiny, tromboxan, prostaglandiny, interleukiny, aj.), které se podílí na porušení funkce kapilár a membrán. V důsledku těchto mechanismů dochází k přestupu plazmy do mezibuněčných prostor, a tím k rozvoji generalizovaného edému. V návaznosti na přestup tekutiny může vzniknout hypovolemický šok (Franců, Hodová a kol., 2011). Reakcí organismu na hypovolemický šok je periferní vazokonstrikce a centralizace oběhu aktivací sympatiku. Během tohoto stavu jsou parenchymatózní orgány, gastrointestinální trakt a kůže ohroženy tkáňovou hypoxií a ischémií, což může v oblasti kůže vést k prohloubení popálených ploch (Franců, Hodová a kol., 2011). V souvislosti s hypovolemií dochází k poklesu krevního tlaku, zrychlení srdeční frekvence, poklesu diurézy (až anurie) a zástavě střevní peristaltiky. Výše zmíněnými patofyziologickými mechanismy dále dochází k akutní dilataci žaludku, zahuštění krve, acidóze a zvýšení glykémie (Franců, Hodová a kol., 2011). 13
15 1.1.3 Přednemocniční neodkladná péče u pacientů s popáleninovým traumatem Přednemocniční neodkladná péče je taková péče, která je poskytována nemocnému v místě vzniku poranění nebo přímého ohrožení života a pokračující během transportu do příslušného zdravotnického zařízení, které poskytuje akutní lůžkovou péči až do doby osobního předání pacienta zdravotnickému pracovníkovi. Vše probíhá v součinnosti těchto organizací tak, aby byla pacientovi zajištěna plynulá, návazná a kvalitní péče (Zákon č. 374/2011 Sb.). Vzhledem k tomu, že se budoucí prognóza pacienta mění úměrně kvalitě poskytnuté první pomoci, hraje PNP v případě popáleninového traumatu významnou roli. Je zapotřebí, aby byla správně provedena kvalitně proškoleným a vzdělaným personálem zdravotnické záchranné služby (dále ZZS) (Königová, Bláha a kol., 2010). PNP u těchto pacientů probíhá dle určitých zásad. Základem je odstranění tepelné noxy, kdy posádka ZZS musí dbát především na své bezpečí a během záchrany pacienta se nevystavovat nebezpečí. Následuje zajištění základních vitálních funkcí, intravenózního vstupu, účinná analgezie, zahájení resuscitace tekutinami, chlazení a transport na specializované pracoviště (Ševčík, 2014). Nejvyužívanějším postupem při zajištění pacienta je algoritmus ABCDE. Každé z písmen představuje určitou oblast. Písmenem A (airways) se rozumí zajištění dýchacích cest (dále DC), především jejich průchodnosti (Sestra a urgentní stavy, 2008). U pacientů s popáleninami v oblasti obličeje, krku a dýchacích cest se stává zajištění dýchacích cest metodou volby již na místě vzniku poranění, vzhledem k rychlému rozvoji otoku dýchacích cest a k jejich následné obstrukci. Rizikovou skupinou jsou také pacienti, u kterých došlo k poranění během exploze a hoření v uzavřeném prostoru. U těchto pacientů musíme předpokládat možný vznik inhalačního traumatu. Včasná intubace může být u pacienta s inhalačním traumatem, kvůli rychle narůstajícímu otoku, život zachraňující (Urden, Stacy, Lough, 2010). Pokud se zajištění DC neprovede zavčasu, je pacient ohrožen dalšími komplikacemi (obtížná intubace, nemožnost provedení intubace, nutnost provedení tracheostomie atd.) (Königová, Bláha a kol., 2010). Pod písmenem B (breathing) se skrývá zajištění dostatečné ventilace a oxygenace. Pacientům s popáleninovým traumatem se zvyšuje metabolismus kyslíku, a tím i nároky na něj. Proto je podstatné zajistit dostatečnou inspirační frakci kyslíku, která by měla činit 100 %. Kyslík aplikujeme maskou, přes endotracheální kanylu, eventuálně přes tracheostomickou kanylu (Sestra a urgentní stavy, 2008). Současně aplikace kyslíku o vysoké inspirační frakci zastává funkci řešení jedné z možných komplikací, což je akutní intoxikace oxidem uhelnatým (Urden, Stacy, Lough, 2010). 14
16 Další oblastí, kterou je nutno zajistit, je krevní oběh (C circulation). V současných doporučeních jsou preferovány alespoň dva intravenózní vstupy s větším průsvitem, které jsou v PNP určeny zejména pro aplikaci ztrátových tekutin (tzv. resuscitace tekutinami) a léků. Pokud se posádce nedaří zajistit periferní žilní vstup, volí zajištění intraoseálního přístupu (Ševčík, 2014). V souvislosti s dalším zajištěním krevního oběhu je nutný jeho samotný monitoring, který spočívá v měření krevního tlaku, tepové frekvence, srdečního rytmu, sledování krvácení a kapilárního návratu (Sestra a urgentní stavy, 2008). K základnímu monitoringu se řadí také snímání EKG křivky, za pomoci které lze monitorovat hned dva z výše zmíněných parametrů kardiovaskulárního systému (tepová frekvence, srdeční rytmus). EKG na základě bioimpedance hrudníku snímá i počet dechů (Kapounová, 2007). Následujícím krokem přednemocniční neodkladné péče je zhodnocení stavu vědomí (D disablity). Dochází ke zhodnocení úrovně pacientova vědomí, kdy je nejčastěji využívána škála Glasgow Coma Scale (dále GCS). Svou snadnou použitelností a rychlostí ideálně zapadá do postupů PNP. Existují dvě modifikace, pro dospělé a pro dětské pacienty. Smyslem této škály je bodově zhodnotit reakce pacienta ve třech oblastech: otevírání očí, motorická odpověď a slovní odpověď (viz Příloha č. 3) (Tyll, Dostálová, Netuka a kol., 2014). Posledním písmenem v algoritmu postupu v PNP je E (environment), neboli vystavení vlivům prostředí. Následuje tedy zhodnocení samotného popáleninového traumatu (Sestra a urgentní stavy, 2008). Správně zhodnocené faktory ovlivňující závažnost popáleninového traumatu mohou významně ovlivnit samotnou prognózu pacienta (Königová, Bláha a kol., 2010). Po zhodnocení popáleninového traumatu a zajištění vitálních funkcí se přistupuje k péči o popálené plochy, které spočívá především v chlazení a sterilním krytí popáleninovými rouškami. Chlazením se zabrání dalšímu prohlubování popálených ploch (Brychta, 2008). Velice efektivní je chlazení také v oblasti korigování poplachové reakce, jelikož pacientovi přináší subjektivní pocit úlevy od bolesti (Königová, Bláha a kol., 2010). K chlazení je využívána sterilní voda o teplotě do 8 C, kdy jsou aplikovány studené obklady na maximální plochu 20 % povrchu těla, aby se předešlo celkovému podchlazení. Celkovým podchlazením jsou, vzhledem k nedokonale rozvinuté schopnosti termoregulace, ohroženy děti, u kterých je zapotřebí během chlazení monitoring teploty tělesného jádra (Ševčík, 2014). Pokud by bylo použito chlazení o nižší teplotě (ledové obklady, kostky ledu), došlo by k místní vazokonstrikci, následné ischemii a dalšímu prohlubování popálené plochy (Königová, Bláha a kol., 2010). Za předpokladu, že by došlo k celkovému podchlazení, je pacient ohrožen 15
17 vznikem maligních arytmií, vystupňované periferní vazokonstrikce, ischemie kůže a parenchymatózních orgánů a dalšími komplikacemi (Königová, Bláha a kol., 2010). Stran bolestivosti popáleninového traumatu, je základním postupem intravenózní podání analgetik a sedativ. V krajních případech mohou být tato farmaka podána nitrosvalově (nejčastěji do musculus deltoideus) za předpokladu, že u pacienta nepředpokládáme rozvoj popáleninového šoku (Königová, Bláha a kol., 2010). U pacientů v popáleninovém šoku není možné aplikovat analgetika a sedativa nitrosvalově, jelikož periferní vazokonstrikce brání vstřebávání léků, tudíž by byl tento způsob podání neefektivní. (Königová, Bláha a kol., 2010). Následovat by měl šetrný a kvalifikovaný transport na specializované pracoviště. Směřování pacientů s popáleninovým traumatem na specializované pracoviště se řídí dle Věstníku ministerstva zdravotnictví České republiky č. 6 z roku Pacienti s rozsáhlými popáleninami, se sdruženými poraněními a polytraumaty jsou přímo směřování do traumacentra (eventuálně do popáleninového centra) nebo na urgentní příjem za předpokladu, že splňují určité podmínky pro přijetí na urgentní příjem (Königová, Bláha a kol., 2010). Toto pracoviště je speciálně připraveno a vybaveno pro provedení veškerých výkonů, které si takovýto pacient vyžaduje uvolňující nářezy (escharotomie), endotracheální intubace, kanylace intravaskulárních vstupů, katetrizace močového měchýře a jiné (Königová, Bláha a kol., 2010). Pracoviště musí být precizně připraveno na příjem pacienta s popáleninovým traumatem. Ke zlepšení kvality a návaznosti péče o pacienty v takto kritickém stavu zasílá zdravotnická záchranná služba do traumacentra hlášení, na podkladě kterého informuje personál o příjezdu. V tomto hlášení je stručně shrnut celkový stav pacienta (Königová, Bláha a kol., 2010) Léčba popáleninového traumatu v nemocničním prostředí Léčebné postupy o pacienty s popáleninovým traumatem se neustále rozvíjí. Stejné zůstává, že míra závažnosti popáleninového traumatu jednoznačně ovlivňuje způsob léčby a nutnost hospitalizace pacienta (Ferko, Šubrt, Dědek a kol., 2015). Hospitalizace pacienta s popáleninovým traumatem je indikována za předpokladu, že jde o hluboké popáleniny postihující více jak 2 % tělesného povrchu nebo popáleniny povrchové v rozsahu nad % u dospělého a 5 10 % u dítěte. Dalšími indikátory hospitalizace jsou zasažení rizikových lokalit (hlava, genitálie, končetiny), popáleniny vzniklé v souvislosti se zasažením elektrickým proudem, přidružená poranění a inhalační trauma. Všechna ostatní 16
18 poranění nesplňující tyto podmínky mohou být řešena v ambulantní péči (Ferko, Šubrt, Dědek a kol., 2015). V léčbě lehkých a nerozsáhlých popálenin se přistupuje ke klasifikaci potíží, primárnímu ošetření a návrhu další terapie. Úkolem zdravotnického personálu na příslušném pracovišti je přesně určit všechny faktory ovlivňující závažnost popálenin. Z hlediska anamnestických údajů při rozhodování o nutnosti hospitalizace je zásadní rodinná anamnéza, podle které lze posoudit, zda by rodinní příslušníci byli schopni a ochotni se o pacienta postarat v domácí péči. Pokud se jedná o rozsáhlé a hluboké popáleniny, je hospitalizace nutná. Ze specifického pohledu péče o pacienty na jednotkách intenzivní péče bude věnována pozornost především léčbě rozsáhlého popáleninového traumatu, kterou lze rozdělit do tří základních období neodkladné, akutní a rekonstrukční (Königová, Bláha a kol., 2010) Neodkladné období popáleninového traumatu Prvním obdobím je neodkladné, nazývané také jako emergent period, které skýtá období od 24 hodin do 14 dní, dle závažnosti stavu (Königová, Bláha a kol., 2010). Je nazýváno také jako období popáleninového šoku, jímž je pacient v tomto období ohrožen. Popáleninový šok vzniká na podkladě patofyziologických procesů okamžitě po úrazu. Proto je nutné ihned zahájit intenzivní resuscitační léčbu na specializovaném pracovišti. Zapotřebí je zajištění kvalitního intravenózního vstupu, zavedení permanentního močového katétru, nasogastrické sondy a důsledný monitoring základních životních funkcí. Jestliže není tento stav řešen a na pacienta působí v dostatečné intenzitě, vede k neměnnému rozvratu vnitřního prostředí a smrti pacienta. (Franců, Hodová a kol., 2011). V tomto období se stávají základními terapeutickými postupy zajištění dýchacích cest a oxygenace, (Königová, Bláha a kol., 2010). Dále je nutné řešit především rozvíjející se hypovolémií, jež vzniká v důsledku poruchy funkce kapilár, které propouštějí nadměrné množství tekutin do mezibuněčných prostor. Ztrátové tekutiny je nezbytné dodat zpět do řečiště. Následuje postup známý jako resuscitace tekutinami, který již započal ve fázi PNP (Sestra a urgentní stavy, 2008). Existuje řada názorů, které roztoky k resuscitaci tekutinami využívat (krystaloidy, koloidy nebo jejich kombinace). V současnosti jsou k náhradě tekutin využívány především balancované krystaloidy, které se svým složením nejvíce podobají fyziologickým hodnotám lidského organismu (Oliver, 2014). Ke stanovení množství tekutin, které by měly být pacientovi dodány, je využíván Parklandův vzorec. Využívá se u dospělých pacientů s rozsahem popálenin nad %. U 17
19 pacientů, jejichž popáleninové trauma není takového rozsahu a není přítomno inhalační trauma, obvykle postačí enterální hrazení tekutin s mírným intravenózním doplněním. Množství dodaných tekutin by mělo být o objemu 4 mililitry tekutin na kilogram tělesné váhy ku procentům popálené plochy za 24 hodin. Polovina tohoto množství by měla být podána během prvních osmi hodin od vzniku popáleninového traumatu. Zbývající objem je poté podáván po dobu 16 hodin. Na tento vzorec však nelze stoprocentně spoléhat. Je nutné podávat tekutiny velice individuálně a upravovat množství dle klinických příznaků. Nadměrné množství tekutin může mít za následek zvýšení rizika plicních komplikací a vzniku edémů s nutností provedení uvolňujících nářezů (escharotomie) v oblasti hrudníku a končetin (Oliver, 2014). Preventivními opatřeními v otázce rizika vzniku infekce jsou profylaxe tetanu a antibiotická terapie. Profylaxe tetanu probíhá dle zvyklostí jednotlivých pracovišť. Antibiotika se podávají až dle výsledků kultivačních vyšetření ze sputa, moči a jiné. Samozřejmostí je zodpovědný personál, který provádí veškeré výkony za přísně aseptických podmínek a během jakékoliv manipulace s pacientem využívá bariérové pomůcky (pláště, ústenky, čepice, rukavice aj.) (Franců, Hodová a kol., 2011). Dalším preventivním opatřením je podávání antiulcerotik a časné zahájení enterální výživy, jakožto prevence vzniku Curlingova stresového vředu gastroduodena (Franců, Hodová a kol., 2011). Nedílnou součástí nemocniční péče u těchto pacientů je prevence tromboembolické nemoci. Během rozsáhlého popáleninového traumatu vzniká hypovolémie, která toto riziko mnohonásobně zvyšuje. Proto je pacientům podáván kontinuálně nízkomolekulární heparin (Franců, Hodová a kol., 2011). Dále se celý tým soustředí na kontinuální léčbu celkové odpovědi na úraz. Cílem je snížení vystupňované adrenergní reakce, a tím i dalšímu rozvoji popáleninového šoku. Významným řešením je úleva od bolesti, strachu (analgosedace), eventuálně chladu (Königová, Bláha a kol., 2010). Neodkladné období popáleninového traumatu je považováno za ukončené začátkem diuretické polyuretické fáze, kdy se generalizovaný edém mobilizuje v důsledku obnovení funkce kapilár, ke které dochází běžně během třetího až pátého dne od vzniku úrazu, avšak musí být pohlíženo i na komorbidity a přidružená poranění (Königová, Bláha a kol., 2010). 18
20 Akutní období popáleninového traumatu Začátkem diuretické polyuretické fáze (vylučování generalizovaného edému) začíná období akutní, zvané také jako acute period. Může trvat řadu týdnů i měsíců. Pacient je neustále ohrožen nečekanými zvraty a komplikacemi (Königová, Bláha a kol., 2010). Stěžejní je v tomto období péče o popálené plochy, kdy se terapeutické postupy řídí jejich hloubkou a rozsahem (Königová, Bláha a kol., 2010). Pacient podstupuje celou řadu chirurgických intervencí, které vedou k podpoře zhojení popálených ploch (Franců, Hodová a kol., 2011). Metod jak ošetřovat popálené plochy existuje celá řada. Zásadně však rozlišujeme péči o plochy s částečnou a úplnou ztrátou kůže. Při poškození kůže jen z části, dochází ke spontánní epitelizaci. Základním cílem léčby je zabránit vzniku infekce, a tím komplikovanému hojení. Při úplné ztrátě kůže je ve tkáni pod nekrotickými ložisky stále zachována celulární a kapilární aktivita. Tkáň je připravena na proces granulace, avšak nekrózy tento proces znemožňují, tudíž jasnou volbou je chirurgické řešení. (Königová, Bláha a kol., 2010). Jelikož jsou popálené plochy osidlovány mikroorganismy již při vzniku poranění, je zapotřebí provést co nejdříve důkladnou toaletu poraněných ploch, ke které jsou využívány roztoky saponátů. Dále následuje oholení v ideálním rozsahu 10 centimetrů od okraje rány. Po oholení je provedena dezinfekce Betadine mýdlem nebo ředěným roztokem Betadine a oplach borovou vodou nebo fyziologickým roztokem. Všechny tyto postupy probíhají za přísně aseptických podmínek, aby se zamezilo vniknutí infekce. Tyto postupy jsou vzhledem k bolestivosti prováděny pouze v analgosedaci nebo celkové anestezii (Königová, Bláha a kol., 2010). Možným místem pomnožení mikroorganismů jsou i puchýře, které se objevují již u popálenin II. stupně. V oblasti péče o puchýře existují určitá pravidla. U puchýře do průměru šesti centimetrů může být propíchnut kryt, který je ponechán jako biologický kryt za předpokladu, že se pod ním nenachází participovaný fibrin. Pokud tomu tak není, je nutné kryt puchýře rozstřihnout při okraji, přibližně do poloviny jeho obvodu a fibrin odstranit. Za předpokladu, že je kryt mechanicky pevný, může být ponechán. Pokud je porušen, je nutné jej odstranit (Königová, Bláha a kol., 2010). O dalším postupu rozhoduje chirurg, dle zhodnocení popálených ploch. K chirurgickému řešení se přistupuje za předpokladu, že se jedná o hluboké popáleniny, které nejsou schopny se zhojit spontánní epitelizací. Plochy, které se zvládnou zhojit spontánní epitelizací, podléhají konzervativní terapii (Königová, Bláha a kol., 2010). 19
21 Aby mohlo být akutní období považováno za ukončené, musí dojít k úplnému zhojení popálených i odběrových ploch, což je cílem celé nemocniční péče o pacienty s popáleninovým traumatem - zajistit co nejrychlejší a nekomplikované zhojení ran (Königová, Bláha a kol., 2010) Rehabilitační a rekonstrukční období popáleninového traumatu Posledním obdobím popáleninového traumatu je období rehabilitační a rekonstrukční, ve kterém pacient přetrvává řadu let až doživotně (Franců, Hodová a kol., 2011). Rehabilitace by měla být započata ještě před ukončením resuscitačního období popáleninového traumatu. Provádí ji fyzioterapeut, který je součástí týmu na popáleninové jednotce intenzivní péče. Měl by se věnovat fyzioterapii, mobilizaci a prevenci úbytku svalové hmoty a poškození kůže, což má významný vliv na pozdější vývoj stavu a léčby pacienta s popáleninovým traumatem. Pokud by tato péče byla zanedbána, mohla by se vyskytnout řada komplikací. Jedná se zejména o vznik kontraktur, ztrátu svalové síly a obtížný weaning, demineralizaci kostí, riziko patologických fraktur a jiné (Parrillo, Dellinger, 2014). Součástí tohoto období jsou také rekonstrukční a reparační operační výkony. Výkony jsou prováděny ve sféře plastické chirurgie a ortopedie. Cílem je zajištění dostatečné a především systematické rehabilitace, nejen v oblasti fyzické, ale i psychické (Königová, Bláha a kol., 2010). Samotná rehabilitace a rekonstrukční výkony se významně podílejí na zlepšení funkčnosti pacientova života a zvyšují šance na opětovný návrat a začlenění se do společnosti, proto je nutné tuto péči o pacienta nezanedbat a věnovat jí pozornosti nejen v rámci akutní péče, ale i po ukončení hospitalizace (Parrillo, Dellinger, 2014) Chirurgická léčba popáleninového traumatu Chirurgická léčba hraje u popáleninového traumatu zásadní roli. Setkáváme se s ní již v neodkladném období, a to při primárním lékařském ošetření, kdy je pacient přijat do popáleninového centra (Franců, Hodová a kol., 2011). Během prvotního ošetření dochází ke zhodnocení rozsahu popálených ploch chirurgem, který je schopen určit rozsah i v celé tloušťce rány (Singer, Webb, 2009). Samotné ošetření popálených ploch spočívá v důkladném očištění, dezinfekci a sterilním krytí. Na popáleniny v oblasti obličeje, periferie končetin a genitálu jsou v pravidelných intervalech (cca po hodině) přikládány chladné obklady s fyziologickým nebo Ringerovým roztokem. Doporučovaná teplota těchto obkladů se pohybuje v rozmezí 4 8 C (Franců, Hodová a kol., 2011). 20
22 Po primárním chirurgickém ošetření následuje volba mezi konzervativní a chirurgickou lokální terapií.,,povrchové popáleniny a většina popálenin IIb. stupně mají tendenci se zhojit spontánně, proto se přistupuje ke konzervativní terapii (Franců, Hodová a kol., 2011, s. 35). U některých popálenin IIb. stupně a popálenin třetího a čtvrtého stupně nezbývá jiné možnosti než chirurgického řešení, jelikož při poranění vznikají nekrotická ložiska, která brání procesu hojení. Cílem je excize těchto ložisek, která se nazývá nekrektomie (Franců, Hodová a kol., 2011). Nekrektomii, je nejvýhodnější provést do pátého dne po vzniku úrazu. Jedná se o časnou excizi (Königová, Bláha a kol., 2010). Jedním z možných postupů je takzvaná tangenciální nekrektomie. Jedná se o postupné seřezávání nekrotické tkáně po vrstvách až do dosažení vitální tkáně. Zachová se zbylá zdravá tkáň a tělesné kontury tak podléhají minimálnímu narušení (Franců, Hodová a kol., 2011). Excidovaná plocha může činit 15 % tělesného povrchu, v některých případech až 40 %, za předpokladu adekvátního vedení anestezie (Königová, Bláha a kol., 2010). Během tohoto postupu je nevýhodou obtížné stavění kapilárního krvácení (Franců, Hodová a kol., 2011). Krvácení lze minimalizovat správným plánováním a způsobem provedení operačního výkonu. K samotnému snížení krevních ztrát lze využít končetinové turnikety, podkožní aplikaci roztoku s epinefrinem a svižné operační tempo. Nesmí být opomenuta ani perioperační hypotermie, jež významně ovlivňuje koagulační kaskádu (Sheridan, 2013). Indikací jsou stavy rozsáhlého popáleninového traumatu (nad 70 % tělesného povrchu) a u dětí do 4 let z důvodu omezení rozsahu excidovaných ploch a nemožnosti krytí ploch ideální náhradou. Další rizikovou skupinou jsou osoby nad 50 let, z důvodu přítomnosti komorbidit a zhoršeného snášení operačního a prolongovaného stresu (Königová, Bláha a kol., 2010). Radikálnějším typem je fasciální nekrektomie, kdy dochází k úplnému odstranění poškozené tkáně včetně podkoží, tuku až k fascii, známé také jako,,en bloc. Indikací k provedení fasciální nekrektomie jsou hluboké popáleniny, kdy je kůže postižena v celé své tloušťce.,,provádí se formou ostré disekce nebo tupé avulze tupým odloučením nekrózy od fascie (Franců, Hodová a kol., 2011, s. 36). K provedení výkonu operatér používá skalpel a elektrokauter, kterým provádí elektrokoagulaci, čímž se výrazně snižují krevní ztráty. Výkon je sice rychlejší oproti tangenciální nekrektomii, ale kosmetický dopad je znatelně horší. Rizikem během takovéhoto postupu je poranění povrchových nervových struktur (Franců, Hodová a kol., 2011). S minimálními riziky je spojena další metoda chemická nekrektomie. Na nekrotické ložisko je aplikován 40% roztok kyseliny benzoové, která působí po dobu 48 hodin. Za tuto 21
23 dobu dojde k odloučení pouze odumřelých tkání za minimálních krevních ztrát. Místo je většinou ihned připraveno k autotransplantaci. Bohužel ji lze jednorázově využít pouze na 5 8 % tělesného povrchu a účinnou se stává od dne po vzniku úrazu, což je velmi nevýhodné z hlediska vzniku infekce a rozvoje septického stavu. Nejméně používanou metodou je enzymatická nekrektomie, při které je k odstranění nekrotických ložisek využíváno působků některých enzymů (Franců, Hodová a kol., 2011). Po odstranění nekrotického ložiska následuje krytí rané plochy využitím dočasných (syntetické, polosyntetické, biologické kryty) nebo definitivních krytů (Franců, Hodová a kol., 2011). Definitivní kryty představují pouze kožní štěpy autologního původu (využití vlastních zdrojů). Rozlišujeme tři typy autotransplantátů dermoepidermální autotransplantát (dále DEAT), kožní štěpy v plné tloušťce a epidermální štěpy (Klosová, Klein, 2013). Dermoepidermální štěp obsahuje epidermis a část dermis. Během odběru kožního štěpu jsou používány speciální nože s nastavitelnou tloušťkou řezu (Watsonův, Gouillianův a méně používaný Humbyho nůž), dermatomy (elektrodermatom, airdermatom), elektrokautery ke stavění krvácení a v zahraničí i laserové skalpely u nerozsáhlých popálenin (Klosová, Klein, 2013).,,DEAT mohou být nemeshované, meshované neexpandované nebo meshované s různě velkou expanzí (Klosová, Klein, 2013, s. 271). Nemeshované štěpy jsou využívány především v oblasti obličeje, axil, hřbetů rukou a nártů, kvůli jejich nejlepšímu kosmetickému efektu a úplnému překrytí plochy. K meshování (síťování) se využívá mesh-dermatom, který vytvoří pomocí hrotů malá očka v odebraném štěpu, čímž se docílí zvětšení plochy (expanze), tudíž se významně snižuje počet operačních výkonů, které by musel pacient s rozsáhlým popáleninovým traumatem podstoupit. Dalšími výhodami je možnost volného odchodu časné sekrece a krvácení skrze uměle vytvořená očka. Jediné omezení se nachází v oblasti kloubů a ohybů, kdy musí být bezpodmínečně přiložen příčně (Klosová, Klein, 2013). Druhým typem kožního transplantátu je štěp v plné tloušťce (Wolf-Krauseho štěpy), které obsahují celou dermis a epidermis. K odebrání se využívá standardního skalpelu. Velikost a tvar štěpu odpovídá tvaru a velikosti popálené plochy, kterou bude následně krýt. V tomto případě je očekáván velmi dobrý kosmetický efekt, jelikož jde o plnohodnotnou náhradu (Klosová, Klein, 2013). Posledním typem definitivního krytu je štěp epidermální, který je kvůli své malé tloušťce využíván k transplantaci na plochu již překrytou umělou kůží Integra (Klosová, Klein, 2013). Integra je uměle vytvořené krytí z hovězího kolagenu, které k ráně přiroste a postupným prorůstáním cév a nervů se přestaví na tkáň tělu vlastní, neboli neodermis. Rána může být 22
24 definitivně překryta pouze za předpokládu plné revaskularizace neodermis (Zajíček, Sticová, Šuca, Brož, 2013). Podle použitého typu tkáně existuje další možnost rozdělení. Prvním typem jsou již výše zmíněné autotransplantáty, kdy je využívána tkáň téhož jedince. Druhým typem jsou transplantáty alogenního původu, od živého nebo kadaverózního dárce. Další, dnes již nevyužívanou možností je použití xenotransplantátů, kdy bylo využíváno kožních náhrad jiného biologického druhu (Franců, Hodová a kol., 2011). V současné době je možné se setkat pouze s avitálními synteticky vyráběnými formami xenotransplantátů, jako je například kryt Xe-derma (Oravcová, Koller, 2014). Ke krytí popálených ploch jsou používány i dočasné kryty, které zabraňují nebo snižují evaporaci do té doby, než bude možné ránu překrýt definitivním krytem. Jedná se o kryty syntetické a biosyntetické (Koller, 2013). Do syntetických krytů se řadí filmy, gely, pěny a složené lamináty. Filmy mají velmi nízkou propustnost pro vodní páry, kyslík a oxid uhličitý, tudíž dochází k hromadění exsudátu. Jako příklad filmového krytí může být uveden Op-Site. Oproti tomu gely ve vodnatém prostředí nabobtnají a do určité míry tekutinu absorbují. Tyto gely se skrývají pod komerčními názvy HEMA, Omiderm, Aquagel, Veloderm a jiné. Dalším syntetickým krytem jsou pěny, které jsou při neprosáknutí vysoce propustné pro kyslík a oxid uhličitý. Při nasycení se pěna stává propustnou i pro vodu. Typickým příkladem je produkt Silastic. Dalším typem jsou složené lamináty, které jsou tvořeny kombinací dvou nebo tří syntetických materiálů. Jsou složeny z elastické zevní vrstvy bránící vypařování a vnitřní přilnavé vrstvy. Do této skupiny se řadí například Epigrad, Vigilon, COM 30, Askina Thin Site a jiné (Königová, Bláha a kol., 2010). Biosyntetické kryty jsou s výhodou používány u pacientů s popáleninami IIa. a IIb. stupně (Königová, Bláha a kol., 2010). Patří sem produkt Biobrane, což je silikonová membrána s nylonovou tkaninou a vepřovým kolagenem. Krytí velmi dobře adheruje k povrchu rány a je transparentní, proto je zajištěna velmi dobrá přehlednost o stavu rány a hromadění tekutiny (Wound Care Handbook, 2015). Na vývoji materiálů využívaných ke krytí popálených ploch se také podílí tkáňové inženýrství, které je schopno vytvořit kvalitní kožní náhradu in vitro, speciální kultivací buněk různého původu (Koller, 2013). V případě, že pacient nemá dostatek vlastní nepoškozené kůže, která by se dala využít ke krytí popálených ploch, lze využít metod smíšené transplantace, kdy jsou používány štěpy autologního původu v kombinaci alotransplantáty. Metoda smíšené transplantace využívá 23
25 možnosti krytí rozsáhlých ploch s minimem odběrů štěpů od samotného pacienta (Klosová, Klein, 2013). Volba krytí popálené plochy se vždy odvíjí od stavu spodiny rány a rozhodnutí chirurga. Většinou se v prvé řadě přistupuje k dočasnému krytí popálené plochy, jelikož stav spodiny často nedovoluje definitivní krytí a došlo by k zániku a odloučení autotransplantátu, jakožto definitivního krytu (Koller, 2013) Stavy komplikující popáleninové trauma Komplikace u popáleninového traumatu lze rozdělit na časné a následné. Časné komplikace zahrnují komplikace respirační, oběhové a komplikace gastrointestinálního traktu (dále GIT). Co se týče dýchacího systému, může se u pacienta vyskytnout komplikace ve smyslu otravy oxidem uhelnatým, inhalačního traumatu nebo cirkulární popáleniny v oblasti krku (Ferko, Šubrt, Dědek a kol., 2015). Problematickou stránku intoxikace oxidem uhelnatým představuje vazba oxidu uhelnatého na hemoglobin, který brání vazbě kyslíku a znemožňuje tak oxygenaci tkání. Klinickými projevy jsou bolesti hlavy, nauzea, zvracení, růžové až červené sliznice, tachykardie a tachypnoe. Řešením této situace je podání kyslíku maskou, ručním dýchacím přístrojem, eventuálně endotracheální intubací s inspirační frakcí kyslíku 100 % (Königová, Bláha a kol., 2010). U inhalačního traumatu je podstatné, zda postihuje horní nebo dolní etáž dýchacích cest. Poranění horních cest dýchacích vzniká přímým vdechováním horkých plynů, par. V tomto případě se velmi rychle rozvíjí otok poškozeného úseku, který tvoří mechanickou překážku. Často je přítomen i laryngospasmus. Život zachraňujícím výkonem je zajištění průchodnosti dýchacích cest formou časné endotracheální intubace (nejčastěji). Následující péče o pacienta s inhalačním traumatem se zaměřuje na prevenci možných komplikací, jako jsou nekróza sliznice, olupování nekróz s tvorbou blokujících zátek a vznik tracheoezofageálních píštělí. Zásadní je v tomto případě důsledná ošetřovatelská péče o dýchací cesty (Königová, Bláha a kol., 2010). Oproti tomu poranění dolních cest dýchacích vzniká častěji na podkladě chemického poškození difúzní plochy plic (alveoly, bronchioly) při vdechování toxických splodin. Na tomto podkladě vzniká porucha alveokapilární difúze až úplná blokáda, která vede k rychlému rozvoji akutního respiračního distress syndromu (tj. ARDS). Klinicky se projevuje excesivní produkcí hlenu (často s příměsí sazí), kašlem, expiračním stridorem, otokem dýchacích cest a přítomností bronchospasmu. Léčba spočívá v zajištění umělé plicní ventilace, podávání 24
26 bronchodilatans, mukolytik, toaletě dýchacích cest (odsávání uzavřeným systémem), komplexní rehabilitaci, časném weaningu, eventuálně podáním antibiotik dle kultivace sputa. K objektivní diagnostice inhalačního traumatu je využíváno bronchoskopické vyšetření (Königová, Bláha a kol., 2010). Další komplikací v oblasti respiračního systému je cirkulární hluboké popálení krku, kdy nekróza působí jako oprátka a vzniká otok, který utlačuje vnitřní struktury. Jako první jsou utlačeny velké žíly a je znemožněn odtok krve z intrakraniální oblasti. Následně vzniká mozková ischemie. Výkonem z vitální indikace je v tomto případě provedení uvolňujících nářezů již na místě vzniku úrazu (Königová, Bláha a kol., 2010). Závažnou komplikací v oblasti oběhového systému může být manifestace ischemické choroby srdeční, vznik arytmií a srdeční selhání. GIT je ohrožen porušením peristaltiky, akutní dilatací žaludku, subileózním až ileózním stavem a vznikem Curlingova stresového vředu s následným krvácením do GIT (Ferko, Šubrt, Dědek a kol., 2015). Stresový vřed vzniká na podkladě snížené slizniční mikrocirkulace. Základním postupem v léčbě pacientů s popáleninovým traumatem je mimo jiné i prevence vzniku stresového vředu formou podávání antiulcerotik, avšak není prokázán přínos těchto postupů (Barash, Cullen, Stoelting a kol., 2015) Do specifických akutních komplikací můžeme zařadit i cirkulární popáleniny v oblasti končetin, hrudníku a krku, které vyžadují promptní chirurgické řešení formou uvolňujících nářezů (tzv. escharotomie), jsou (Singer, Webb, 2009). Elasticita kůže je porušena vzniklou nekrotickou tkání. Jelikož je popálenina rozprostřena po celém obvodu, narůstající otok se nemůže rozšiřovat do prostoru, tudíž dochází k útlaku hlouběji uložených nervově cévních struktur. Jedná se o compartment syndrom, neboli syndrom z útlaku, který vyžaduje akutní chirurgické řešení ve formě uvolňujících nářezů ve tvaru,,cik-cak, které jsou nezbytné pro uvolnění utlačovaných struktur. Řezy jsou vedeny přes kůži a podkoží (viz Příloha č. 4). U popálenin elektrickým proudem je obvykle nutné pokračovat v řezu až přes fascii (Franců, Hodová a kol., 2011). Další skupinou jsou následné komplikace, kam se řadí infekční komplikace a orgánové selhání. V infekčních komplikacích u pacientů s popáleninovým traumatem mají největší zastoupení bronchopneumonie, endokarditidy, celkové infekce až sepse a diseminovaná intravaskulární koagulopatie, avšak infekčními komplikacemi může být zasažen jakýkoliv orgán (Ferko, Šubrt, Dědek a kol., 2015). Stejně tak jako infekčními komplikacemi, může být jakýkoliv orgán postižen i orgánovým selháním (Ferko, Šubrt, Dědek a kol., 2015). Významně jsou selháním ohroženy 25
27 ledviny, kdy může v důsledku nedostatečné resuscitace tekutinami nebo myoglobinem a hemoglobinem indukované nefropatie (elektrotrauma, extrémně hluboké popáleniny) dojít k rozvoji akutního renálního selhání. Cílem je dostatečná tekutinová resuscitace a diuréza. Pozdní příčinou akutního renálního selhání je vznik infekce a dehydratace. Nejlepší strategií je prevence. Pokud se akutní renální selhání rozvine, většinou se pacienti podrobují kontinuální nebo intermitentní hemodialýze, dle stavu (Parrillo, Dellinger, 2014). Přítomnost infektu v organismu pacienta s popáleninovým traumatem může vyústit až v syndrom multiorgánové dysfunkce (MODS), což je definováno jako porušení funkce minimálně dvou orgánů nebo systémů působením přímých nebo nepřímých inzultů. Přímý inzult představuje přímé poškození funkce, kdežto při nepřímém působení vzniká poškození funkce daných orgánů nebo tkání vlivem silné zánětlivé reakce organismu. Výskyt MODS výrazně ovlivňuje mortalitu. K hodnocení úrovně orgánové dysfunkce slouží hojně využívaný skórovací systém SOFA (Sequential Organ Failure Assessment) (Ševčík, 2014). Léčba pacientů, kteří jsou postihnuti MODS je velmi náročná, proto je v tomto případě zásadní zabránit jeho rozvoji formou preventivních opatření nebo při podezření časně podniknout intervence. Mortalita u pacientů s MODS je velmi vysoká, představuje přibližně % (Nimmo, Singer, 2011). Ve výsledku je důležitá prevence všech komplikujících stavů, jelikož zhoršují prognózu pacienta s popáleninovým traumatem, ohrožují pacienta na životě, prodlužují délku hospitalizace a v neposlední řadě zvyšují náklady na léčbu (Königová, Bláha a kol., 2010) Struktura zařízení specializovaných na léčbu a ošetřovatelskou péči o pacienta s popáleninovým traumatem Pacienti s popáleninovým traumatem jsou v České republice směřováni především do specializovaných zařízení, která jsou dostatečně vybavena a připravena k léčbě a ošetřovatelské péči těchto stavů. Jejich činnost upravuje Věstník Ministerstva zdravotnictví České republiky, částka 6 z roku 2008, přesněji v části Traumatologická péče v České republice. Popáleninová centra společně s Traumacentry se svým působením řadí do nejvyššího stupně traumatologické péče, tedy do třetího stupně. V současné době jsou v České republice provozována tři popáleninová centra, a to v Praze ve Fakultní nemocnici Královské Vinohrady, ve Fakultní nemocnici Brno a ve Fakultní nemocnici Ostrava. Všechna tato centra musí splňovat určitá materiální, technická, přístrojová a personální kritéria, aby si udržela statut Popáleninového centra (Věstník MZ ČR, 6/2008). 26
28 Specifikem těchto pracovišť je nutnost nepřetržité dostupnosti minimálně tří anesteziologických týmů. Pro operativu popálenin je nezbytné dostatečné vybavení operačních sálů (Věstník MZ ČR, 6/2008). Dále musí pracoviště disponovat radiodiagnostickým vybavením, které využívá všechny zobrazovací metody (RTG, CT, sonografické přístroje, MR, radiointervenční metody, endoskopie, PACS systém) (Věstník MZ ČR, 6/2008). Z toho vyplývá, že v těchto centrech probíhá multioborová spolupráce, kdy musí být zajištěna komunikace mezi všemi složkami a jejich okamžitá dostupnost. Značný význam má komunikace se zdravotnickou záchrannou službou (zejména v regionu), jelikož přispívá ke zlepšení postupu při TRIAGE (Věstník MZ ČR, 6/2008). Samozřejmě by se mělo zařízení podílet na zlepšování a kontrole kvality péče a hodnocení výsledků diagnostiky a léčby. S kvalitou péče souvisí také vzdělanost personálu, proto by popáleninové centrum mělo zajišťovat pregraduální a postgraduální výuku a akreditaci pro obor popáleninové medicíny. Popáleninové centrum by se mělo podílet i na jiných národních a mezinárodních výzkumech, vědě a výsledky schopně aplikovat do praxe (Věstník MZ ČR, 6/2008) Směřování pacientů s popáleninovým traumatem do specializovaných zařízení V České republice je nastaven systém zvaný TRIAGE. Jedná se o třídící systém, dle kterého se hodnotí, zda je pacient indikován k urgentnímu příjmu (Sestra a urgentní stavy, 2008). Je složen z veličin, které určuje posádka zdravotnické záchranné služby přímo na místě vzniku úrazu. Tyto veličiny jsou rozděleny do tří skupin. Jedná se o hodnoty fyziologických funkcí, anatomická poranění a mechanismus úrazu. Někdy je za další faktor považován věk a závažné komorbidity. Pokud pacient splňuje jednu veličinu v každé skupině, je považován za TRIAGE pozitivního, tedy indikován k urgentnímu příjmu (Věstník MZ ČR, 6/2008). U pacientů s popáleninovým traumatem v systému dochází k určité modifikaci veličin. Popálený pacient bude splňovat TRIAGE za předpokladu, že rozsah a hloubka bude u prvního stupně popálenin nad 50 % popálené plochy, u druhého stupně více jak 20 % a u třetího stupně nad 5 %. Lokalizace popáleniny se bude nacházet v oblasti obličeje, rukou, nohou nebo genitálu. Dalšími jistými známkami, že má být pacient směřován na urgentní příjem, jsou: popálenina v rámci polytraumatu nebo závažných komorbidit, zasažení a průchod elektrickým proudem a poranění zářivou energií (radiační nehody, onkologie) (Věstník MZ ČR, 6/2008). 27
29 Třídění dětí probíhá tímto způsobem. Děti ve věku 0 2 roky splňují TRIAGE za předpokladu že popálenina prvního stupně přesahuje 5 % popálené plochy. U dětí ve věku 2 8 let jsou indikací k urgentnímu příjmu popáleniny druhého stupně nad 10 % popálené plochy a třetího stupně v jakémkoliv rozsahu a lokalizaci (Věstník MZ ČR, 6/2008). 1.2 Ošetřovatelská péče o pacienta s popáleninovým traumatem na jednotce intenzivní péče Ošetřovatelská péče na popáleninových jednotkách intenzivní péče (dále JIP), stejně jako na standardních odděleních, sestává z aktivního vyhledávání a uspokojování bio-psychosociálních potřeb nemocného i zdravého člověka. Uplatňují se zde veškeré rysy ošetřovatelství, ve smyslu preventivního zaměření péče, poskytování aktivní ošetřovatelské péče, která by měla být individualizovaná a aplikována s využitím ošetřovatelského procesu a založena na výzkumem podložených vědeckých poznatcích. Tato péče je poskytována týmem specializovaných pracovníku, kteří mají různou kvalifikaci (Ševčík, 2014). V případě intenzivní ošetřovatelské péče se stává předmětem zájmu pacient s bezprostředním ohrožením nebo již probíhajícím selháním základních životních funkcí, jehož stav vyžaduje vysoce specializovanou ošetřovatelskou péči. Snahou celého týmu na jednotce intenzivní péče je chránit, navracet, udržovat a podporovat zdraví, zmírňovat utrpení a zajistit klidné umírání a důstojnou smrt (Ševčík, 2014). Role sestry v rámci intenzivní ošetřovatelské péče je stěžejní a nepostradatelná. Souhrn činností, které provádí, je velice obsáhlý. Sestra musí disponovat dostatečnými znalostmi a dovednostmi, jako jsou péče o pacienty s podporou nebo náhradou základních životních funkcí, intenzivní sledování, monitorování a diagnostika aktuálního stavu pacienta, péče o dýchací cesty, efektivní komunikace, podílení se na diagnostickém a terapeutickém plánu, technická příprava diagnostických a léčebných systémů a mnohé další. (Ševčík, 2014). Ošetřovatelský proces a stanovení ošetřovatelských diagnóz mají u pacientů s popáleninovým traumatem zásadní význam. Nejen z hlediska saturace pacientových potřeb, ale i k zajištění kvalitní ošetřovatelské péče. Záznamy ošetřovatelského procesu by měly být zcela kompletní a měly by zde být poznamenány všechny kroky ošetřovatelského procesu, aby sestra mohla pozorovat dynamiku a postup a podle toho se soustředit na priority ošetřovatelské péče (Lima, 2013). U pacientů s popáleninovým traumatem se priority ošetřovatelské péče odvíjí podle toho, v jakém období popáleninového traumatu se nachází (neodkladné, akutní, rehabilitační a rekonstrukční), jelikož jednotlivé fáze skýtají specifické aktuální a potenciální problémy 28
30 v ošetřovatelské péči. Stále se však jedná o velmi komplexní intenzivní ošetřovatelskou péči (Urden, Stacy, Lough, 2010). Neodkladné období u pacienta s rozsáhlým popáleninovým traumatem začíná hemodynamickou odpovědí organismu na dané poškození. Veškeré orgány jsou ohroženy nedostatečnou perfúzí a následným poškozením jejich funkce. Cílem ošetřovatelské péče během této fáze je zajištění kardiopulmonální stability, dostatečné oxygenace a ventilace a řešení vzniklé hypovolémie (Urden, Staci, Lough, 2010). Prioritou ošetřovatelské péče v akutním období je zajištění zhojení ran, prevence vzniku infekce a zabránění rozvoje septického stavu, který by mohl být pro pacienta s takovýmto poškozením fatální. Role sestry v péči o popálené plochy je velmi důležitá. V její režii probíhá péče o rány formou hydroterapie, débridementu, předoperační přípravy, pooperační péče a managementu bolesti (Urden, Stacy, Lough, 2010). V rehabilitačním a rekonstrukčním období se sestra zaměřuje zejména na úplné začlenění pacienta do společnosti a na jeho emoční a psychické zdraví. Toto období může trvat řadu let, ne-li doživotně. Pacient podstupuje řadu rekonstrukčních a estetických výkonů. Sestra opět zajišťuje předoperační a pooperační péči, zaměřuje se na prevenci kontraktur a psychické a emocionální potřeby pacienta. Toto období bývá pro všechny zúčastněné náročné. Důležitým úkolem sestry je zajistit dispenzarizaci pacienta u odborníků, kteří se soustředí a řeší problémy a obtíže vzniklé po popáleninovém traumatu (Urden, Stacy, Lough, 2010). Avšak bez ohledu na to, v jakém období popáleninového traumatu se pacient nachází, je zapotřebí saturovat jeho potřeby. Problémem v saturaci potřeb je, že většina pacientů hospitalizovaných na jednotce intenzivní péče má porušené vědomí, ať už navozené farmakologický nebo v souvislosti s onemocněním a nemohou vyjádřit své potřeby. Proto je úkolem sestry pacientovy potřeby předvídat a saturovat je i bez verbální prosby. Sestra tedy zastává hlavní funkci v saturaci bio-psycho-sociálních potřeb, které pacient nemůže samostatně naplňovat (Šamánková, 2011). U pacientů s popáleninovým traumatem dominují potřeby být bez bolesti a potřeba jistoty a bezpečí. Jelikož je popáleninové trauma často spojováno s nadměrnou bolestivostí, je nutné zajistit úlevu od bolesti, která je řešena správnou a dostatečnou analgosedací, informovaností pacienta a důsledným managementem bolesti. Potřeba jistoty a bezpečí hraje zásadní roli během hospitalizace pacienta na JIP. Pacient se nachází v neznámém, často hlučném prostředí plném inzultů, které nemůže nebo není schopen chápat (nadměrný hluk, světlo, ošetřovatelské úkony, linky kabelů, infúzí, aj.). Proto je velmi zásadní komunikace s pacientem. Vše je zapotřebí mu vysvětlit a o všem, co bude probíhat ho informovat. Nezbytná je pravidelná 29
31 reorientace pacienta a udržování cirkadiálního rytmu. S tím souvisí i potřeba spánku a odpočinku. Ze saturace potřeb nesmí být vynecháni ani rodinní příslušníci, kteří se často cítí být neinformovaní, a převládá u nich strach o svého blízkého. S výhodou je také zapojení rodiny do ošetřovatelské péče, dovoluje-li to pacientův stav (Šamánková, 2011) Příjem pacienta s popáleninovým traumatem na jednotku intenzivní péče Pacient s popáleninovým traumatem je z místa nehody transportován na pracoviště resuscitační a intenzivní péče. Zdravotnická záchranná služba provádí již na místě vzniku úrazu základní opatření. Jedná se o zajištění základních životních funkcí (dále ZŽF), žilního vstupu, analgezie, zahájení objemové náhrady a lokálního chlazení. Při přijetí pacienta do lůžkového zařízení je úkolem celého týmu zdravotníků v prvé řadě zkontrolovat tato opatření a doplnit další nebo nejasné údaje z pacientovy anamnézy a faktory ovlivňující závažnost popáleninového traumatu (Ševčík, 2014). Z pohledu sestry a poskytování ošetřovatelské péče je podstatný způsob zajištění dýchacích cest (tracheální intubace, supraglotické pomůcky, aj.). Dalším v pořadí je kontrola přítomnosti inhalačního traumatu. Napovídajícími známkami může být například bronchorea, chrapot, spastické dýchání, popáleniny v oblasti obličeje, krku a přední strany hrudníku (Ševčík, 2014). Dalším úkolem sestry při příjmu pacienta na jednotku intenzivní péče je provedení odběrů biologického materiálu. Provádí se biochemické vyšetření, toxikologické vyšetření (přítomnost zplodin spalování oxid uhelnatý, kyanidy) a bakteriologické vyšetření z popálených ploch a nosohltanu. Při těchto výkonech sestra kontoluje funkčnost invazivních vstupů, které zaváděla posádka ZZS. Preferovány jsou dva periferní intravenózní vstupy, avšak pokud je zaveden intraoseální vstup, lze jej ponechat pouze po dobu 24 hodin (Ševčík, 2014). Následuje zavedení žaludeční sondy, jelikož je peristaltika gastrointestinálního traktu obleněna v důsledku nadměrného stresu. Dalším invazivním vstupem, který je při příjmu zaveden, je permanentní močový katétr. Slouží zejména k přesnému monitorování hodinové diurézy. Dále může být využit k měření tělesné teploty a monitoraci intraabdominálního tlaku (Ševčík, 2014). Dle zvyklostí jednotlivých pracovišť následuje tetanová profylaxe a prevence TEN (Ševčík, 2014). Tetanová profylaxe probíhá stejně jako u jiných traumat a prevence TEN spočívá v kontinuálním podávání nízkomolekulárního heparinu (Franců, Hodová a kol., 30
32 2011). Po všech těchto výkonech může pacient postoupit k primárnímu ošetření popálených ploch (Königová, Bláha a kol., 2010). U pacientů s popáleninovým traumatem musí být zajištěn komplexní monitoring, proto je nutné dostatečné vybavení pracoviště technickým vybavením pro monitoraci. Sestra dále musí mít možnost využití laboratorních bed side testů a hodnotících škál, jak standardních, tak i specifických pro pacienty s popáleninovým traumatem (Herndon, 2012). Stran specifických škál jsou to například Bullův index, který slouží k velice orientačnímu určení prognoźy, nebo jeho modifikace, takzvaný Baux index. Oba indexy spočívají v součtu věku pacienta a rozsahu popálených ploch. Pokud výsledné číslo přesahuje 100, je prognóza velice nejistá. Další používanou škálou je Abbreviated Burn Severity Index (viz Příloha č. 5), který také určuje prognózu. Z hlediska komplikací jsou nejvíce využívány skórovací systémy SOFA (Sequential Organ Failture Assessment Score), LIS (Lung Injury Score) a RIFLE (Risk, Injury, Failture, Loss and End-stage Kidney Classification). Škály jsou využívány individuálně dle zvyklostí a směrnic daného oddělení (Ševčík, 2014) Specifika ošetřovatelské péče u pacientů s popáleninovým traumatem Na popáleninových jednotkách intenzivní péče je poskytována vysoce specializovaná komplexní resuscitační a intenzivní péče, proto je zapotřebí určité vybavenosti tohoto oddělení, které je stanoveno ve Vyhlášce č. 92/2012 Sb. (Vyhláška č. 92/2012). Specifické vybavení popáleninových JIP by měl tvořit bronchoskop, gastrofibroskop, vybavení pro očišťovací metody krve, dostupnost RTG a CT vyšetření a indirektní kalorimetr (Herndon, 2012). U pacientů s popáleninovým traumatem na JIP musí být zaveden důsledný monitoring, vzhledem k možným a náhlým změnám stavu. Tyto parametry slouží k včasnému rozeznání nutnosti intervence, které jsou důležité pro zlepšení stavu pacienta a přiměřenosti již použitých postupů (Herndon, 2012). Monitorování hemodynamiky u pacientů s popáleninovým traumatem slouží zejména ke zhodnocení výsledků resuscitace a ke kontrole udržení perfúze tkání a orgánů. Nejvíce je využíván monitoring centrálního krevního tlaku. U pacientů s popáleninovým traumatem je často obtížné použít měření neinvazivního krevního tlaku (dále NIBP) z důvodu lokalizace popálenin, zkresleného měření, přítomných artefaktů a nepřehlednosti o aktuálních hodnotách, které se vzhledem k akutnímu stavu pacienta a možné hemodynamické nestabilitě mohou rychle měnit. Proto je preferováno měření invazivního krevního tlaku (dále IBP), které je měřeno pomocí arteriální linky, cestou arteria radialis nebo arteria femoralis. Významný 31
33 parametr, který získává sestra v souvislosti se zavedením arteriální linky je také střední arteriální tlak (tj. MAP), který poukazuje na perfúzi životně důležitých orgánů (Herndon, 2012). Monitoring arteriálního tlaku společně s elektrokardiografií (EKG) představují základní monitoring kardiovaskulárního systému v intenzivní péči (Herndon, 2012). Arteriální linka také slouží k provádění častých krevních odběrů a monitoraci důležitých parametrů (krevní plyny, biochemie, hematologie, mikrobiologie, aj.) bez dalšího narušení kožní integrity (Urden, Stacy, Lough, 2010). Úkolem sestry je především péče o katétr (převazy, kontinuální proplach fyziologickým roztokem, průchodnost, aseptické postupy, aj), provádění krevních odběrů a sledování rozvoje a řešení vzniklých komplikací spojených se zavedením arteriálního katétru. Nejčastějšími komplikacemi jsou ischemizace končetiny, trombóza, poškození arterie, vznik pseudoaneurysmatu, katétrové infekce a mnohé další (Herndon, 2012). Dalším způsobem monitorování hemodynamických parametrů u pacientů s popáleninovým traumatem je monitorování srdečního výdeje, neboli cardiac output (dále CO). Tento parametr poukazuje na množství krve přečerpané srdcem za jednu minutu, informuje o průtoku krve cévním řečištěm (Ševčík, 2014). Centrální žilní katétr má u pacientů s popáleninovým traumatem mnohostranné využití. Výhodou je zavedení katétru s více vstupy (tj. multilumen), který sestra využívá k monitoraci centrálního žilního tlaku, aplikuje velké množství tekutin během resuscitace tekutinami, veškerá intravenózní léčiva, antibiotickou terapii a další lumen využívá k aplikování vazoaktivních léků pacientům hemodynamicky nestabilním. Jedná se o invazivní vstup, tudíž vyžaduje stejnou péči jako další invazivní vstupy. Místa vpichu centrálního žilního katétru závisí na lokalizaci popálenin. Katétr by neměl být zaváděn skrze popálenou plochu (Urden, Stacy, Lough, 2010). Monitoring respiračního systému se odvíjí od způsobu zajištění dýchacích cest. U pacientů s rozsáhlým popáleninovým traumatem se sestra setkává především s invazivním zajištěním, především endotracheální intubací. V souvislosti s popáleninovým traumatem existuje řada důvodů pro intubaci a mechanickou ventilaci, jako je například útlak DC generalizovaným edémem, poškození DC inhalací kouře, horkého vzduchu nebo riziko hypoxie. Monitoring spočívá zejména v kontrolování celkového stavu pacienta, hodnot krevních plynů (Astrup), dechové frekvence, saturace krve kyslíkem pomocí pulzního oxymetru, parametrů na ventilátoru, hodnocení synchronizace pacienta s ventilátorem a adekvátnosti nastaveného ventilačního režimu a ventilačních parametrů (Herndon, 2012). 32
34 Nedílnou součástí ošetřovatelské péče u pacienta s popáleninovým traumatem je monitorace tělesné teploty, kdy je pacient ohrožen nadměrnými ztrátami tepla (Barash, Cullen, Stoelting a kol., 2015). Monitorování tělesné teploty lze v intenzivní péči zajistit mnoha způsoby. Zásadní je informace o centrální tělesné teplotě, která je nejčastěji snímána z močového měchýře za pomoci teplotního čidla na permanentním močovém katétru. Další možností jsou jícnová, rektální, kožní čidla a další (Ševčík, 2014). Permanentní močový katétr mají pacienti s popáleninovým traumatem zaveden především k monitoraci hodinové diurézy, která je základním ukazatelem ledvinných funkcí, a k hodnocení bilance tekutin. Sestra pravidelně kontroluje množství, příměsi, zápach, zákal a barvu moči a provádí její odběry k laboratornímu vyšetření (Ševčík, 2014). V oblasti GIT hodnotí sestra zejména střevní peristaltiku, která je v důsledku popáleninového traumatu obleněna, dostatečnost enterální výživy a její zpracování pacientem (odsátí žaludečního obsahu, sonda na spád a hodnocení množství odpadu) a frekvenci a množství stolice. Důležitým preventivním opatřením u pacientů s popáleninovým traumatem je podávání antiulcerotik a časná enterální výživa, jakožto prevence Curlingova stresového vředu gastroduodena (Franců, Hodová a kol., 2011). Další monitoring v rámci ošetřovatelské péče o pacienty s popáleninovým traumatem se odvíjí od klinického stavu a ordinace lékaře. Pro každý monitoring platí jasné pravidlo, že by neměly převažovat komplikace nad přínosem pro pacienta a každá nutnost invazivního zásahu by měla být velmi dobře zvážena (Ševčík, 2014) Lokální péče o rány u pacienta s popáleninovým traumatem Lokální péče o popálené plochy spočívá ve třech základních metodách dle způsobu krytí rány. Jedná se o otevřenou, polootevřenou a zavřenou metodu. Každá z metod má své specifické indikace. O způsobu krytí rozhoduje lékař. Sestra zajišťuje veškeré ordinace lékaře a intervence, které korespondují s daným typem krytí (Königová, Bláha a kol., 2010). Otevřená metoda je indikována u pacientů s popáleninami v oblasti obličeje, perinea, ojediněle trupu. Možnou indikací mohou být také rozsáhlé popáleniny, které by se obtížně obvazovaly a cirkulární popáleniny. Principem otevřené metody je ponechání ošetřené popálené plochy bez krytí. Aby byla tato metoda účinná, je zapotřebí udržovat takové podmínky, které nepřejí růstu mikroorganismů (sucho, chlad, světlo). Předpokladem pro použití otevřené metody je zkušený personál, který si uvědomuje všechna rizika s touto metodou spojená. Pacient je ohrožen zejména vznikem infekce. Chybí zde mechanická bariéra, která by zabránila vstupu infekce. Z toho důvodu se, v rámci ošetřovatelské péče, 33
35 přistupuje k přísné izolaci pacienta. Samozřejmostí je sterilně stlané lůžko. Dále je pacient s použitím této metody ohrožen hypotermií. Z nekrytých ran uniká teplo, proto je nutné použít tepelné zářiče, které sálají teplo. Výhodou pro ošetřující personál je, že mají neustálý přehled o stavu popálené plochy (Königová, Bláha a kol., 2010). Dalším způsobem je polootevřená metoda, kdy jsou aplikovány místní antibakteriální prostředky. Tento postup je indikován u rozsáhlých popáleninových traumat. Slouží k udržení ploch v co nejčistším stavu před provedením nekrektomie. Plochy mohou i nemusí být kryty obvazem. Přiložený obvaz je napuštěn léčivem nebo slouží pouze k překrytí vrstvy antibakteriálního prostředku. Tento postup je časově náročný pro ošetřující personál, jelikož je doporučeno plochy čistit jednou až dvakrát denně. Čištění popálených ploch probíhá ve sprše, na lůžku nebo na operačním sále (Königová, Bláha a kol., 2010). Zavřená metoda představuje krytí popálené plochy za použití obvazů, antimikrobiálních prostředků a nepřilnavé složky (mastný tyl). Krytí zastává několik funkcí: tvoří mechanickou bariéru pro vstup infekce, slouží jako nosič pro lokální antibakteriální prostředky a absorbuje exsudát vytékající z rány. Obvaz je nutné denně kontrolovat, zejména z hlediska prosaku exsudátu. Prosáknutý obvaz udržuje v ráně vlhké prostředí, které napomáhá množení mikroorganismů, i za použití antibakteriálních prostředků (Königová, Bláha a kol., 2010). Převaz popálené plochy musí probíhat za přísně aseptických podmínek. Personál musí být vhodně oblečen a využívat sterilní pomůcky. Cílem převazu je kontrola popálené plochy z hlediska vývoje hloubky a stanovení dalších léčebných a ošetřovatelských postupů, zabránění vzniku infekce v ráně, provedení débridementu rány a ochrana již přiložených kožních štěpů nebo dočasných krytů. Indikací pro provedení převazu je i drobný prosak obvazu, podezření na vznik infekce v ráně a samozřejmě délka přiložení krytí (Königová, Bláha a kol., 2010). Převazy popálených ploch u pacientů s rozsáhlým popáleninovým traumatem se většinou provádějí v celkové anestezii v intervalech 24 až 48 hodin (Franců, Hodová a kol., 2011). Celkovou anestezii zajišťuje lékař anesteziolog za spolupráce anesteziologické sestry. Samotný převaz provádí chirurg za asistence perioperačních sester. Převaz má své pravidelné postupy, které jsou prováděny vždy, bez ohledu na pořadí převazu. Nejprve se odebere vzorek z popálených ploch na sterilní papír, který se dále ukládá na krevní agar. Z tohoto vzorku je následně provedeno kvalitativní a kvantitativní mikrobiologické vyšetření ke zjištění přítomnosti mikroorganismů v ráně, následuje trojí antisepse popálené plochy a okolí. K antisepsi jsou nejčastěji využívány jodové a alkoholové roztoky. Poté následuje kontrola všech ran (escharotomie, popálené a odběrové plochy) a překrytí rány za použití mastného 34
36 tylu, obložek s antiseptickým roztokem, suchého krytí, obinadel, eventuálně popáleninových roušek. Další specifika jsou prováděna podle toho, o kolikátý převaz se jedná. Jedná se zejména o aplikaci antibakteriálních přípravků, provedení nekrektomie a jiné. Jednotlivé postupy jsou uvedeny v algoritmu, viz Příloha č. 6 (Franců, Hodová a kol., 2011). Specifickou oblastí představuje péče o odběrové plochy. Definitivní krytí zajišťuje autotransplantát, tedy kožní štěp odebraný z téhož pacienta. Na těle pacienta vzniká odběrem autologního štěpu další rána, neboli sekundární defekt, který je nutno ošetřovat a převazovat. Většinou se zhojí spontánní epitelizací během dnů. Ránu je nutné překrýt, aby se zabránilo vzniku infekce a podpořil se proces hojení. Ke krytí těchto ploch se využívá semiokluzivní obvaz, který brání prostupu tekutin, ale propouští malé molekuly plynu, tudíž posiluje epitelizaci (Dušková a kol., 2010). Převaz odběrové plochy je poté prováděn současně s převazem transplantovaných nebo popálených ploch (Franců, Hodová a kol, 2011). Za předpokladu, že se nevyskytnou žádné komplikace a celkový stav pacienta a rychlost hojení popálených ploch dovoluje takovýto postup převazů, je sedmý převaz (3. po autotransplantaci) posledním, který probíhá na operačním sále. Plochy mohou být po ošetření promazány sterilním olivovým olejem (dle ordinace lékaře). Takto ošetřené plochy mohou zůstat bez krytí nebo se přikládá adekvátní krytí dle stavu rány (Franců, Hodová a kol., 2011). Počet a způsob převazů se vždy úměrně odvíjí od rozsahu popálených ploch, celkového stavu pacienta, rychlosti hojení a výskytu komplikací, které pacienta během lokální terapie mohou provázet. Jelikož jsou vstupní ošetření a převazy většinou prováděny v celkové anestezii, musí být brán zřetel na celkový stav pacienta a rizika s celkovou anestezií spojená (Franců, Hodová a kol., 2011). O metodách krytí a převazech popálených ploch také rozhoduje, v jaké oblasti se popáleniny nacházejí. Popáleniny v oblasti obličeje jsou velmi často ponechány otevřené. V počáteční fázi je používáno chlazení sterilní vodou, Watergelem nebo obklady s borovou vodou, eventuálně fyziologickým roztokem. Jelikož je rána otevřená, je nutné zabránit jejímu vysychání a infikaci. Z tohoto důvodu se aplikují antibakteriální krémy, gely nebo dočasné kryty. Specifickou péči také vyžadují obličejové otvory a oči, které se musejí pravidelně po třech až čtyřech hodinách vyplachovat a vytírat (Königová, Bláha a kol., 2010). Péče o popálené ušní boltce spočívá v zabránění působení tlaku a vzniku chondrititis, kdy se preventivně aplikuje topická chemoprofylaxe (krémy, gely, aj.). Ušní boltce jsou kryty mastným tylem a načechraným mulem a podloženy tenkou vrstvou mulu. Z lůžka se odstraňuje polštář a pacient je uložen ve Fowlerově poloze (Königová, Bláha a kol., 2010). 35
37 Při popálení v oblasti ruky a horní končetiny je nutné při prvním ošetření odstranit šperky, jelikož se předpokládá vznik otoku. Končetina by měla být v prvních hodinách elevována. Nutnost elevace platí i v případě popálenin nohy a dolní končetiny. Oblast genitálu a perinea je ošetřována podobně jako obličejová část, avšak musí se dbát na důkladnou hygienickou péči, kvůli bohaté mikroflóře, která se v těchto oblastech hojně vyskytuje. Ostatní plochy jsou ošetřovány dle rozsahu a lokalizace (Königová, Bláha a kol., 2010). Do lokální péče lze zařadit i péči o jizvy vzniklé po popáleninovém traumatu. Jizvy vznikají vždy u pacientů, kteří podstoupili operační řešení (autotransplantace u popálenin III. stupně), ale i u protrahovaného hojení popálenin IIa. a IIb. stupně. Péče o jizvy je komplexní záležitostí a startuje již během hospitalizace pacienta na popáleninové JIP. Péče o samotné jizvy probíhá až po uzrání jizvy (Stonová, Kapounková, Brož, 2011). Autotransplantované plochy mají tendenci hojit se hypertrofickými jizvami a keloidy. Součástí prevence vzniku hypertrofických jizev a kontraktur je časná nekrektomie, autotransplantace a snížení výskytu infekčních komplikací v ráně. Ke konzervativním řešením patří dlahování (viz Příloha č. 7), tlaková léčba, polohování a správná péče o transplantované plochy. Dlaha (sádrová, termoplastická, kovová) je tvarována na míru pacientovi a aplikuje se po proběhlé rehabilitaci, odstraňuje se až při následující rehabilitaci. Nezbytná je také fixace končetin v maximálním natažení jizvy. Tlaková terapie je prováděna za pomoci trvalého tlaku elastickým obvazem nebo speciálním elastickým návlekem šitým na míru (viz Příloha č. 8), který zapříčiní vyrovnání jizvy. V prevenci vzniku hypertrofických jizev a kontraktur je podstatná také intenzivní a časná rehabilitace, správné polohování pacienta (např. závěsy končetin, rozpažení), hydroterapie a terapie pomocí měkkého laseru. Křehké jizvy musí být chráněny krémy, aby nedocházelo k jejich popraskání. Nejčastěji je aplikován Calcium pantothenicum. Všechny tyto prostředky by měly být zajištěny již v akutní fázi popáleninového traumatu, aby se co nejvíce minimalizoval rozvoj hypertrofických jizev a kontraktur (Franců, Hodová a kol., 2011). Kromě těchto konzervativních výkonů, podstupuje pacient řadu rekonstrukčních výkonů, které mohou výrazně ovlivnit funkční poruchy a zlepšit estetický výsledek popáleninového traumatu. Jedná se o jednoduché excize a místní posun (tzv. Z-plastika), tkáňové expandéry, excize jizvy, autotransplantace a lalokové transplantace. Vždy je třeba brát v potaz přínos pro pacienta vzhledem k zatížení dalším operačním výkonem (Franců, Hodová a kol., 2011). Cílem komplexní péče o jizvy je zajistit, aby se jizva oploštěla, zvláčněla a zlepšila se její elasticita. Do péče o jizvy je zapojen i pacient, který provádí tlakové masáže, kdy stlačuje 36
38 prsty určená místa po dobu 30 vteřin. Dále aplikuje doporučené krémy a masti ke zvláčnění a ochraně jizvy. Je zapotřebí důsledná edukace pacienta, aby péči prováděl správně (Stonová, Kapounková, Brož, 2011) Specifika předoperační, perioperační a pooperační péče u pacientů s popáleninovým traumatem Pacient s popáleninovým traumatem je podroben operačnímu zákroku v celkové anestezii z důvodu ošetření popálených ploch. Jakýkoliv odklad operace pacienta bezprostředně neohrozí na životě. Právě naopak je zapotřebí nejdříve stabilizovat celkový stav pacienta v neodkladném období popáleninového traumatu. Tím je myšleno zvládnutí primárního popáleninového šoku a poplachové reakce organizmu. Popálené plochy je nutné zavčas primárně chirurgicky ošetřit, aby se snížilo riziko vzniku infekčních komplikací. Proto předoperační příprava probíhá v managementu přípravy k akutnímu výkonu. U pacientů se sdruženými poraněními a polytraumaty přibývají život ohrožující stavy, které je nutno promptně řešit. Co se týče převazování popálených ploch, provádí se předoperační příprava standardně jako na plánovaný operační zákrok (Königová, Bláha a kol., 2010). Stejně tak zhodnocení anesteziologem v rámci předoperační přípravy probíhá ve stejném managementu jako u kteréhokoliv jiného pacienta, kterého čeká celková anestezie (Zeman, Krška a kol., 2011). Úkolem sestry je zajistit veškeré ordinace lékaře v rámci přípravy a další náležitosti ošetřovatelské péče, které jsou s ohledem na závažnost onemocnění omezeny. Hygiena pacienta se soustřeďuje zejména na odstranění hrubých nečistot, vyjmutí zubních náhrad a odstranění šperků (Janíková, Zeleníková, 2013). V případě popáleninového traumatu se nezasahuje do popálených ploch a hygiena se provádí až na operačním sále (Königová, Bláha a kol., 2010). Odběry biologického materiálu jsou prováděny STATIM. Další vyšetření, jako je například EKG nebo rentgenové vyšetření, jsou prováděna s ohledem na urgentnost pacientova stavu. Eventuálně se provádějí dodatečně na operačním sále. Příprava GIT se během urgentní a akutní přípravy k operačnímu výkonu neprovádí (Janíková, Zeleníková, 2013). Je důležité brát ohled na to, že pacient pravděpodobně není lačný. Během traumatu nebo šokového stavu dochází k zástavě peristaltiky, což vede ke zvýšení rizika aspirace. Proto je nutné použít takové postupy, které vedou ke snížení rizika aspirace a dalších komplikací během operačního výkonu (Jedličková a kol., 2012). Sestra během celkové anestezie musí zajistit důsledný monitoring pacienta. Rutinně se u pacientů s popáleninovým traumatem na sále monitoruje EKG, arteriální krevní tlak, arteriální 37
39 oxygenace, tělesná teplota jícnovým nebo rektálním teploměrem, diuréza, nervově-svalové funkce. Při stavech, které se dají v důsledku popáleninového traumatu očekávat (hypovolémie, šok, plicní edém, nutnost masivních transfúzí aj.), se přidávají další monitorovací techniky, jako jsou monitorace centrálního žilního tlaku, tlaku v plicnici a sledování hodnot koagulace a elektrolytů. Volba monitorovacích technik záleží na celkovém stavu pacienta a rozhodnutí lékaře (Barash, Cullen, Stoelting a kol., 2015). V rámci perioperační péče o pacienta s popáleninovým traumatem musí sestra počítat se specifiky, které se mohou vyskytnout. Jedná se zejména o komplikace dýchacích cest, ventilace a intoxikace oxidem uhelnatým. Klinicky se mohou během perioperačního období projevit známky plicního edému s přetrvávající hypoxémií a známky intoxikace oxidem uhelnatým. Během escharotomií dochází ke krevním ztrátám a pacientův stav může vyžadovat masivní transfúzní náhrady, které indikuje lékař anesteziolog a zajišťuje anesteziologická sestra. Dalším rizikem je hypotermie. Teplota sálu by měla být standardně v rozmezí stupňů Celsia. Intervencí sestry je, v případě zajištění normotermie, podávat pacientovi roztoky ohřáté na tělesnou teplotu. Důležitou součástí je i zajištění bezpečnosti a komfortu pacienta na operačním sále a předcházení vzniku komplikací, které by poté mohly přinést rizika v pooperační péči a zhoršit outcome pacienta (Barash, Cullen, Stoelting a kol., 2015). Pooperační péče se nijak významně neliší od běžné péče o pacienta po operačním výkonu. Pacient je ze sálu převezen na jednotku intenzivní péče, kde je důsledně monitorován jeho celkový stav, vitální funkce, hemodynamické parametry, prosak přiloženého krytí, a jiné. Všechny tyto postupy jsou prováděny v rámci prevence, časného rozpoznání a řešení případných pooperačních komplikací (Barash, Cullen, Stoelting a kol., 2015). Pooperační ošetřovatelská péče spočívá v monitoringu vitálních funkcí, zajištění správné pooperační polohy, léčbě bolesti, zajištění normotermie, sledování operační rány, léčbě pooperační nauzey a zvracení, sledování diurézy, střevní peristaltiky, vodní a elektrolytové rovnováhy, prevenci TEN, zajištění dostatečné výživy, péči o invazivní vstupy, pooperační hygienické péči, prevenci vzniku nozokomiálních nákaz a časné rehabilitaci (Jedličková a kol., 2012) Management bolesti a sedace u pacienta s popáleninovým traumatem Popáleninové trauma je spojeno s výraznou akutní bolestí, která může vyústit až v bolest chronickou v důsledku vzniku kontraktur a funkčních poruch tkání. Je nutné zajistit dostatečnou analgezii, jak z léčebného, morálního, ale i právního hlediska (Ptáček, Bartůněk a 38
40 kol., 2014). Mimo jiné je adekvátní léčba bolesti součástí práv pacientů a být bez bolesti se řadí mezi základní potřeby ve zdraví a nemoci (Šamánková a kol., 2011). Management a kontrola bolesti je u pacientů s popáleninovým traumatem obtížná. Pacienti často vyžadují velké množství narkotik a sedativ po celou dobu hospitalizace, z důvodu extrémní bolestivosti popáleninového traumatu. Problémem u těchto pacientů je možný rozvoj tachyfylaxe, což je rychlé odeznění účinků podaného analgetika po jeho opakovaném podání, zejména u dlouhodobého podávání opioidů. Ideálním řešením v managementu bolesti by byla pacientem řízená analgezie (PCA), avšak použití této metody u pacientů s popáleninovým traumatem je významně limitováno (poruchy vědomí, nemožnost ovládání). Jako adjuvantní léky mohou být použity nesteroidní antiflogistika (Ibuprofen, Toradol, aj.). Alternativní metody v léčbě bolesti (relaxační terapie, hypnóza, virtuální realita) mohou být velmi užitečné při překonávání úzkosti a strachu z převazů popálených ploch a fyzioterapie. Nejpodstatnějším aspektem léčby bolesti u pacientů s popáleninovým traumatem je individualizovaný režim podávání analgetik a pečlivé posouzení bolesti a anxiety (Parrillo, Dellinger, 2014). Sedace je u kriticky nemocných pacientů s popáleninovým traumatem často používána ke snížení sympatoadrenergní reakce na úraz s následným snížením vzniku možných komplikací. Množství a typ farmak využívaných k sedaci pacientů musí být přesně stanoveny podle terapeutických cílů a aktuálních požadavků pacienta, tudíž musí být plně individualizovaná a přehodnocována podle stavu pacienta. V rámci sedace se využívají farmakologické a nefarmakologické prostředky. Z farmakologických prostředků jsou to hypnotika a opioidy. Nejpoužívanějšími hypnotiky jsou propofol, midazolam a lorazepam. Z opiátů jsou to nejčastěji sufentanyl, fentanyl a morfin. Nefarmakologické prostředky zajišťuje zejména sestra, která se pacientovi věnuje 24 hodin denně. Jedná se o komunikaci, reorientaci, udržování cirkadiálního rytmu, snížení hluku a zajištění synchronizace s ventilátorem (Barash, Cullen, Stoelting a kol., 2015). Úkolem sestry v managementu bolesti a sedace je získání dostatečných a správných anamnestických údajů o bolesti a míře sedace. Sestra zjišťuje lokalizaci, intenzitu, kvalitu, typ bolesti a účinnost terapie. Využívá k tomu vhodných hodnotících škál a klinického pozorování pacienta (vizuální analogová škála, Ramsey sedation scale, Richmond agitation sedation scale, aj.). Pokud je pacient analgosedován, sestra se orientuje v odpovědi pacienta na léčbu bolesti pouze změnami fyziologických funkcí, eventuálně neverbálními projevy. V intenzivní péči o takto kriticky nemocné převažuje zejména intravenózní podání analgetik a sedativ, které jsou aplikovány přes lineární dávkovač nebo infúzní pumpu, a tak sestra 39
41 zajišťuje pravidelnou výměnu roztoků, kontroluje funkci přístrojů a adekvátnost léčby bolesti (Kapounová, 2007). Neadekvátní léčba bolesti se projeví v oblasti kardiovaskulárního systému tachykardií, hypertenzí a zvýšenou srdeční činností. Respirační systém upozorní na neadekvátní léčbu bolesti spasmem dýchacích svalů, snížením vitální kapacity, arteriální hypoxémií, hyperventilací a desynchronizací s ventilátorem. Dále může být přítomna oligurie až anurie, zvýšené riziko tromboembolie, zhoršení imunitních funkcí, svalová slabost, únava a jiné. Na psychice se nedostatečná analgezie projeví anxietou, strachem, frustrací a nízkým komfortem pacienta (Barash, Cullen, Stoelting a kol., 2015). Sestra by měla v rámci poskytování ošetřovatelské péče a uspokojování potřeb zajistit, aby měl pacient pocit bezpečí a jistoty a pokud možno měl zajištěnou adekvátní terapii bolesti. Proto si musí všímat všech projevů bolesti a zavčas informovat lékaře, v jehož kompetenci je úprava medikace dle aktuálního stavu pacienta (Šamánková a kol., 2011) Výživa pacienta s popáleninovým traumatem Pacienti s popáleninovým traumatem vyžadují intenzivní nutriční podporu, jelikož jejich organismus je zasažen množstvím patofyziologických procesů, které ovlivňují nároky na výživu a její jednotlivé složky. Zvyšují se metabolické nároky zejména na dostatek energie, proteinů a základních složek výživy. Cílem nutriční podpory u těchto pacientů je zajištění ideálních podmínek k hojení ran, funkčnosti imunitního systému a schopnosti následné rehabilitace (Zadák, 2008). Metabolická reakce pacienta spočívá ve dvou fázích (,,ebb a flow,,příliv a odliv ). V první fázi, která probíhá během hodin, dojde ke snížení výdeje energie a následuje rozvoj hypermetabolismu, který vrcholí za dní od vzniku poranění (Parrillo, Dellinger, 2014). Organismus pacienta během těchto dvou fází reaguje na inzult metabolickou odpovědí, která spočívá ve vzestupu katabolických hormonů (katecholaminy, glukokortikoidy, glukagon). Následkem této situace je hypermetabolismus, kdy dochází k recyklaci glukózy a mastných kyselin a tuků (lipolýza). Rozsáhlou lipolýzou a recyklací mastných kyselin dochází ke vzniku steatózy v játrech, které nejsou schopny takovéto množství mastných kyselin v oběhu vychytávat a jsou přetížena. Následkem jaterní, periferní a svalové steatózy dochází u pacientů s rozsáhlým popáleninovým traumatem ke snížení citlivosti tkání na inzulin a rozvoji inzulinové rezistence (Zadák, 2008). Úroveň hypermetabolismu koreluje s hloubkou a rozsahem popálenin, ale typický je u pacientů s popáleninami v rozsahu nad 40 % popálené plochy (Parrillo, Dellinger, 2014). 40
42 Dalším problémem v oblasti nutrice jsou popálené plochy, které se stávají bránou pro vstup infekce. Samotný rozvoj infekce zvyšuje energetickou potřebu. Opakované epizody katabolismu a hypermetabolismu mohou vyústit v malnutrici, která významně zvyšuje mortalitu a morbiditu (Zadák, 2008). Ke stanovení potřeby energie slouží řada rovnic, které berou v potaz věk pacienta a procento popálené plochy. Avšak spolehlivost těchto rovnic není vždy zřejmá. Nyní je doporučován u pacientů s rozsáhlým popáleninovým traumatem výpočet vzorce dle Harrise- Benedicta, kdy se vypočítá bazální potřeba kalorií u pacienta s popáleninovým traumatem, ale výsledná potřeba energie tvoří % z výsledku vzorce. Tento výsledek však není striktní, právě naopak by měla být výživa vysoce individualizovaná, aby se zabránilo podvyživování a snižovalo se riziko pozdější nadměrné výživy (Parrillo, Dellinger, 2014). Dále se ke stanovení potřeby energie využívá indirektní kalorimetrie (Herndon, 2012). Potřeba sacharidů u pacientů s popáleninovým traumatem je z hlediska probíhajícího katabolismu zásadní jakožto zdroj energie, avšak současně dochází v důsledku metabolických změn ke glukózové intoleranci a inzulinové rezistenci. Tento stav je také nazýván jako stresový diabetes. Významným úkolem sestry je důsledný monitoring metabolismu glukózy. Mnoho JIP využívá v péči o pacienty s popáleninovým traumatem hyperglykemické protokoly, podle kterých se sestra řídí při podávání inzulínů (bolus nebo kontinuální podání) podle monitorovaných hodnot glykémie (Parrillo, Dellinger, 2014). Změny v metabolismu proteinů a specifických aminokyselin se velmi významně podílí na rozvoji hypermetabolismu po popáleninovém traumatu. Závisí na rozsahu popálených ploch, kdy dochází k masivním ztrátám proteinů skrze popálené plochy a na stupni katabolismu. Hlavním cílem je nahradit ztráty proteinů, jelikož mají významný vliv na imunitní systém a hojení a reparaci tkání. Doporučené množství proteinů se pohybuje v rozsahu 1,0 2,0 g/ kg/ den (Parrillo, Dellinger, 2014). Úkolem sestry je provádět důsledný monitoring dusíkatého metabolismu, monitoring a zajištění dostatečné diurézy a kontrolu hladiny urey a kreatininu v plazmě (Zadák, 2008). Během metabolických změn u popáleninového traumatu mimo jiné probíhá i masivní lipolýza, která může být částečně potlačena podáváním exogenního tuku jako zdroje energie. Avšak příjem tuku by neměl převyšovat 30 % energetického přívodu, nebo množství 1g/ kg/ den. Preferovány jsou výrobky s vysokým obsahem omega 3 mastných kyselin a nízkým obsahem omega 6 mastných kyselin (Parrillo, Dellinger, 2014). V rámci výživy pacientů s popáleninovým traumatem se nesmí zapomínat také na vitamíny a mikronutrienty, které je zapotřebí substituovat v dostatečných dávkách. 41
43 Nejvýznamnější je substituce vitamínu C, vitamínů rozpustných v tucích, vitamínů skupiny B a stopových prvků (Zadák, 2008). U pacientů s popáleninovým traumatem je preferováno časné podání enterální výživy, jelikož snižuje výskyt infekčních komplikací, vyživuje a mobilizuje funkci střevní stěny. Enterální výživa může být zahájena v podstatě okamžitě několik hodin po vzniku úrazu a to zejména za předpokladu, že pacient nebude schopen jíst během 5 7 dní (Parrillo, Dellinger, 2014). Problematickou situací v oblasti výživy jsou opakované výkony v celkové anestezii. V rámci předoperační péče je nutné výživu pozastavit na dostatečně dlouhou dobu, aby byl pacient lačný. Proto je zapotřebí myslet i na tuto skutečnost v řešení adekvátní výživy pacienta s popáleninovým traumatem a monitorovat důsledně nutriční stav. Monitoring nutričního stavu bývá často obtížný stejně tak jako samotné poskytování nutriční podpory. Nárůst hmotnosti je většinou spojen s tekutinovou resuscitací a přesunem tekutin. Sestra musí pravidelně monitorovat pacientovu hmotnost a provádět odběry krve na biochemické vyšetření, kdy je monitorován zejména albumin, prealbumin, transferin a bilance dusíku. Avšak laboratorní hodnoty bývají často zkresleny, zejména albumin, prealbumin a transferin po úraze výrazně klesají a zotavují se velmi pomalu i při adekvátní výživě. Nejlepším markerem přiměřenosti výživy je celkový stav pacienta, včetně vitálních funkcí, hojení ran a funkční zlepšení (Parrillo, Dellinger, 2014) Bariérová ošetřovatelská péče u pacienta s popáleninovým traumatem Bariérová ošetřovatelská péče je základním principem ošetřovatelské péče o pacienta s popáleninovým traumatem. Pacienti jsou velmi náchylní ke vzniku infekce a nozokomiálních nákaz. Důležitou součástí bariérové ošetřovatelské péče ve specializovaných pracovištích popáleninové medicíny je základní členění pracoviště, které sestává z resuscitační části, JIP, části všeobecné chirurgie a rekonstrukční části. Jednotlivá pracoviště musí speciálně třídit prádlo, jelikož některé prádlo je určeno ke sterilizaci. Tato pracoviště by měla disponovat vlastní převazovou místností, aby se zamezilo šíření nozokomiálních nákaz (Morovitsová, 2008). Postupy bariérové ošetřovatelské péče by měly zabránit přenosu infekce. Patří sem například používání jednorázových pomůcek, adekvátní oděv a úprava zevnějšku ošetřujícího personálu, hygienická dezinfekce a mytí rukou, dezinfekce a sterilizace, používání ochranných prostředků, nakládání s prádlem a další. Všechny náležitosti bariérové ošetřovatelské péče jsou uvedeny ve Vyhlášce č. 306/2012 o podmínkách předcházení vzniku 42
44 a šíření infekčních onemocnění a o hygienických požadavcích na provoz zdravotnických zařízení a ústavů sociální péče (Vyhláška č. 306/2012). Péče o prostředí významně ovlivňuje vznik infekce u pacienta s popáleninovým traumatem. Ideální teplota prostředí na popáleninových JIP by se měla pohybovat v rozmezí C a vlhkost vzduchu mezi 45 a 60%. Podstatné je také členění ošetřovací jednotky. Nejvýhodnější pro zamezení vzniku infekce je boxový systém, kdy jsou pacienti odděleni v jednotlivých boxech (Morovitsová, 2009). V dodržování bariérové ošetřovatelské péče je zásadní dostatek výše zmíněných pomůcek a požadavků, zodpovědnost ošetřovatelského personálu a v neposlední řadě ekonomická situace daného pracoviště a finanční hospodářství. Tyto aspekty závisí na vedoucích pracovnících, kteří zajišťují správný chod oddělení a spravují finance (Morovitsová, 2009) Hygiena pacienta s popáleninovým traumatem U pacientů s popáleninovým traumatem probíhá, v důsledku popálených ploch, hygiena ve speciálním režimu. Zahrnuje sprchování během akutního období popáleninového traumatu a koupele během rehabilitačního a rekonstrukčního období. Využívá se technik hydroterapie, která musí probíhat za přísně aseptických podmínek, kdy je sestra oděna do sterilního empíru, rukavic, používá ochranné pomůcky a mytí provádí sadou sterilních roušek. Celá hygienická péče probíhá v místnosti speciálně určené právě pro hygienu a hydroterapii, kde by měla být optimální teplota v rozmezí C. Cílem je snížit bolestivost při snímání obvazového materiálu, hygiena celého těla, débridement popálených ploch, odstranění krust z přihojených autotransplantátů a mikromasáž transplantátů sprchou a zajištění zvýšené pohyblivosti kloubů, jakožto prevenci kontraktur (Königová, Bláha a kol., 2010). Hydroterapie je kontraindikována u pacientů, kteří mají celkové příznaky změny stavu, jako jsou nárůst či pokles hodnot fyziologických funkcí (DF, TK, P, TT) a změny biochemických laboratorních hodnot. Tyto známky mohou předpovídat možný vznik komplikací, které by se mohly hydroterapií ještě zhoršit. Další kontraindikací jsou nezhojené odběrové plochy a nepřihojené transplantáty. Relativní kontraindikací u těchto pacientů je rozdílná mikroflóra v jednotlivých oblastech ran. Koupele jsou zcela kontraindikovány. Sprchování může probíhat za předpokladu izolovaného a pečlivého sprchování tak, aby nedošlo k zanesení mikroflóry i do nekontaminovaných ran a je zajištěn dobrý odtok vody ze sprchovacího lůžka (Königová, Bláha a kol., 2010). Samotná hydroterapie probíhá sejmutím svrchních vrstev obvazu, po kterém následuje podložení daného místa sterilní rouškou. Následně je pacient přeložen na operační stůl 43
45 pokrytý nepromokavou sterilní rouškou se sterilním prostěradlem. Poté se sejmou poslední vrstvy obvazového materiálu a provedou se bakteriologické stěry z popálených ploch. Omytí ploch se provádí mulem s mýdlovým roztokem nebo roztokem peroxidu. Pak se plochy opláchnou borovou vodou nebo roztokem dle typu infekce a provede se dezinfekce okolí Betadinem nebo jódalkohoholem. Plochy se myjí jemnými krouživými pohyby, kdy se dodržuje zásada nevracet se použitým mulem do místa již omyté plochy. Po omytí se provede výměna rouškování, ošetřující personál si vymění rukavice a plášť a rozhodne se o následujícím postupu ošetření popálených ploch. Všechny tyto postupy musí probíhat v režimu dostatečné analgezie, důležitý je přísný hygienicko-epidemiologický režim a provádění těchto postupů vždy s ohledem na individuální stav pacienta (Königová, Bláha a kol., 2010). Všechny postupy spojené s hygienickou péčí a převazy jsou považovány v péči o pacienty s popáleninovým traumatem za nejvíce stresující situace, nejen pro pacienta, ale i pro zapojený personál. Je nutné, aby sestry nepodceňovaly bolest pacienta a braly v potaz i kulturní rozdíly v oblasti vnímání bolesti (Lima, 2013) Polohování a péče o lůžko u pacientů s popáleninovým traumatem Polohování pacienta s popáleninovým traumatem zaujímá nezbytnou součást léčby a má vliv na výsledné funkční schopnosti pacienta. Polohování by mělo být započato co nejdříve po příjmu do popáleninového centra a pokračovat ještě v rehabilitačním a rekonstrukčním období popáleninového traumatu. Postup polohování by měl být navržen individuálně, s ohledem na lokalizaci a hloubku popálenin tak, aby se zamezilo poškození pohybových funkcí a rozvoji kontraktur. Ohled musí být brán také na celkový stav pacienta, sdružená poranění, respirační systém a hemodynamickou stabilitu pacienta. Nezbytný je monitoring pacienta, vzhledem k možným náhlým změnám stavu, které musí sestra promptně identifikovat a řešit je (Herndon, 2012). K polohování popálených pacientů se využívá řada prostředků jako je dlahování, ortézy, mechanické trakce, pěnové žlaby a matrace, polštáře, páskové mechanismy, závěsy, v některých případech i chirurgická aplikace hřebů a mnohé další. Zejména závisí na vybavení daného pracoviště a lokalizaci popálených ploch. Každá polohovací pomůcka by měla umožňovat snižování otoků, udržení stejné polohy, udržení natažení a pohyblivosti tkání, kloubů a šlach, zmírnění tlaku a podporovat hojení popálených i odběrových ploch (Herndon, 2012). 44
46 U pacientů s rozsáhlým popáleninovým traumatem je preferována supinační poloha, jelikož je zapotřebí zajistit imobilizaci, aby nedocházelo k dalšímu poškození křehké kůže. Dále jsou využívány metody mikropolohování k udržení široké opěrné plochy a ochraně predilekčních míst. Pacient je polohován po jedné až dvou hodinách (Herndon, 2012). Pacient je uložen v takzvané protektivní poloze (viz Příloha č. 9), kdy je horní polovina těla ve zvýšené poloze, jelikož zajišťuje lepší toaletu dýchacích cest a napomáhá ke snížení otoků v oblasti hlavy a dýchacích cest. Končetiny jsou také elevovány a s pacientovým tělem svírají úhel 90 (Procter, 2010). Problematické partie u popálených pacientů představují oblasti kloubů, kde hrozí vznik flekčních kontraktur. Končetiny se polohují do semiflexe a mohou se fixovat pomocí obvazů. Pokud se jedná o hluboké popáleniny v oblasti prstů a dlaně, přistupuje se k časné fixaci dlahou (Dočekalová, 2011). Cílem ošetřovatelské péče v oblasti polohování, prevence TEN a vzniku kontraktur je zejména časná mobilizace, avšak je zapotřebí zohlednit pacientův stav a nedávnou transplantaci kožního štěpu, která kontraindikuje mobilizaci pacienta, aby nedošlo k porušení a odloučení transplantátu (Procter, 2010). Co se týče péče o lůžko, je zapotřebí provádět pravidelné výměny ložního prádla, aby bylo zajištěno suché a čisté lůžko. Specifikem u pacientů, kteří jsou léčeni otevřenou metodou, je výměna ložního prádla za aseptických podmínek. Personál provede hygienickou dezinfekci rukou, nasadí si ústenku, čepec a oblékne se do sterilního empíru a sterilních rukavic. Prádlo je na jednotku intenzivní péče dodáváno ve sterilních baleních. Samotné stlaní a otáčení je pro většinu pacientů velmi bolestivé, proto se dle stavu pacienta přistupuje k podání bolusové dávky analgosedace. Použité ložní prádlo je ukládáno do speciálních vaků a odváženo ke sterilizaci. Po provedení stlaní provádí personál hygienickou dezinfekci rukou, převléká si sterilní empír a rukavice a až poté pokračuje ve stlaní dalšího lůžka (Švestková, Radiměřská, 2008). Důležitý je také typ lůžka, na kterém pacient leží. Standardním vybavením jednotek intenzivní péče jsou resuscitační lůžka, která jsou preferována ve většině případů. U pacientů s popáleninami v dorzální oblasti se nabízí možnost využití vzdušného lůžka. Sestává z vany, která je naplněna jemným křemičitým pískem, kterým proudí vzduch a pacient je nadnášen. Lůžko plní funkci antidekubitární a antibakteriální a je možné nastavit jeho teplotu. Nevýhodami tohoto lůžka jsou zvýšené riziko imobilizačního syndromu, snížená schopnost sebeobsluhy, rehabilitace, obtížné polohování a jiné (Píblová, 2008). 45
47 1.2.3 Vzdělávání sester v péči o pacienta s popáleninovým traumatem Sestry pracující na jednotkách intenzivní péče jsou nezastupitelným článkem celého týmu, který by měl pacientovi s bezprostředním ohrožením nebo již probíhajícím selháním základních životních funkcí poskytovat specializovanou, kvalitní, bezpečnou a komplexní péči. Z toho důvodu jsou na sestry kladeny jisté požadavky, aby bylo dosaženo stěžejního cíle poskytování kvalitní péče (Ševčík, 2014). Sestra na jakémkoliv pracovišti intenzivní péče by měla být odborně vzdělaná, osobnostně vyzrálá, technicky zdatná, s holistickým přístupem k pacientovi, ale i k rodinným příslušníkům, schopna práce v týmu a mezioborové spolupráce, ochotná přijímat nové úkoly, nést odpovědnost a v neposlední řadě být ochotná získávat a prohlubovat své znalosti a dovednosti (Ševčík, 2014). Samotné vzdělávání sester v intenzivní péči prošlo řadou změn a neustále se rozvíjí. V současné době je provozován vzdělávací program Specializační vzdělávání v oboru intenzivní péče, který má, oproti předchozím programům, přesně vymezenou odbornost specialisty sestra pro intenzivní péči. Důvodem změny byly zejména požadavky managementu nemocnic na polyvalentní specialisty v oboru intenzivní péče a ekonomické aspekty (Ševčík, 2014). Další možností pro absolventy bakalářského studia v oboru všeobecná sestra je navazující magisterské studium v oboru Intenzivní péče. Studium trvá dva roky a je zakončeno státní závěrečnou zkouškou. Toto studium je kompatibilní s výše zmíněným specializačním programem. Absolventi mají uplatnění v oblastech neodkladné péče, perioperační anesteziologicko-resuscitační péče, mezioborových jednotek intenzivní péče, jednotek intenzivní péče oborových pracovišť, odděleních chronické resuscitační a intenzivní péče, urgentního příjmu a medicíny katastrof. Výhodou tohoto programu je, že umožňuje absolventům volný pohyb a uplatnění na evropském trhu práce (Ševčík, 2014). Sestry se dále věnují celoživotnímu vzdělávání, kde získávají speciální odbornou způsobilost pro úzce vymezené činnosti. V České republice se celoživotnímu vzdělávání věnuje zejména Národní centrum ošetřovatelství a nelékařských zdravotnických oboru (tj. NCO NZO). Jedná se o organizaci, která se podílí se na rozvoji celoživotního vzdělávání a rozšiřování kompetencí zdravotnických pracovníků a nabízí řadu vzdělávacích aktivit (NCO NZO, 2015). Sestra pracující na jednotce intenzivní péče popáleninového centra si může vybrat z nabízených kurzů a zvýšit si své kompetence například v oblastech bazální stimulace, 46
48 elektrokardiografie, punkce artérie radialis a arterie femoralisí, očišťovacích metod krve v intenzivní péči, ošetřovatelské péče o pacienty s bolestí a mnoha dalších (NCO NZO, 2015). V současné době není nabízeno přímo postgraduální vzdělávání v oblasti popáleninové medicíny a ošetřovatelské péče o pacienty s popáleninovým traumatem, avšak tato problematika je součástí specializačního vzdělávání v oboru Ošetřovatelská péče v chirurgických oborech (NCO NZO, 2015). Každý zdravotnický pracovník je dále povinen se účastnit celoživotního vzdělávání. Ke kontrole o dodržování povinnosti slouží kreditní systém, kde je zaznamenávána účast na veškerých formách celoživotního vzdělávání. Všechny formy celoživotního vzdělávání zabezpečují akreditovaná zařízení, poskytovatelé zdravotních služeb, fyzické i právnické osoby, které nemusí spadat pod rezort ministerstva (Zákon č. 96/2004). Na celoživotním vzdělávání by se měl podílet i zaměstnavatel, který by měl umožnit odborný rozvoj zaměstnanců, ve smyslu zaškolení, zaučení, prohlubování a zvyšování kvalifikace. Zaměstnanci může být uložena účast na nějaké z forem prohlubování kvalifikace ze strany zaměstnavatele, který je k tomuto kroku oprávněn (Zákoník práce 262/ 2006 Sb.). Avšak je otázkou, do jaké míry se zaměstnavatel podílí na rozvoji vědomostí a podpoře celoživotního vzdělávání sester na jednotkách intenzivní péče v popáleninových centrech v České republice. Proto je toto téma zahrnuto do výzkumného šetření Kvalita života pacienta po popáleninovém traumatu Kvalitu života lze definovat velmi obtížně, jelikož se jedná o subjektivní pocit jedince. Zásadním v definici je, že se jedná o stav optimální úrovně přibližující se k očekáváním, potřebám či představám jedince nebo skupiny (Gurková, 2011). Znatelně se mění u pacientů po popáleninovém traumatu, jakožto skličujícím, člověka pozměňujícím, bolestivým onemocněním s nutností dlouhodobé (až doživotní) terapie.,,deformity končetin a kloubů, vznik jizevnatých kontraktur a hypertrofické jizvy jsou nejčastějšími pozdními následky těchto úrazů (Stonová, Kapounková, Brož, 2011, s. 28). Tyto změny přináší řadu psychických i fyzických obtíží. Obzvláště jsou-li popálené plochy deformující a na viditelných místech nebo zhoršují pohyblivost a schopnost sebepéče. Pacient má problémy se začleněním do společnosti, navazováním nových vztahů, setkává se s odporem okolí a musí se vyrovnat se změnou své vizáže. Reakce nemocného na prodělaný úraz se významně odvíjí od věku pacienta, rozsahu a lokalizaci popálených ploch (Šenkeříková, Snopek, 2015). Nejvíce skličující jsou jizevnaté plochy v oblastech, které pacient denně vystavuje, tedy obličej a horní končetiny (Stonová, Kapounková, Brož, 2011). 47
49 Nejproblematičtější je skupina dospívajících, kteří se jen velmi obtížně vyrovnávají s tělesou změnou (Šenkeříková, Snopek, 2015). Co se týče psychiky, vyskytuje se u pacientů po popáleninovém traumatu celý komplex psychických změn, které jsou spojovány s fyzickou zátěží, bolestiovostí a tělesným dyskomfortem a významně narušují kvalitu života. Změny lze podle postupu událostí rozdělit do tří skupin. První skupinu představuje akutní stres, jakožto reakce na traumatizující událost. Druhou skupinou je posttraumatická stresová porucha, která je pozdější reakcí na nadměrný stres a poslední skupinou je porucha přizpůsobení, kdy se objevují poruchy sociální integrace, depresivní stavy, úzkost a mnohé další. Problémem je stigmatizovaný přístup okolí, protože laická veřejnost není s následky popáleninového traumatu příliš seznámena, a proto většinou vede k nevhodnému zírání na pacienta a vyvolává odpor. Z toho plyne i obtížná resocializace pacienta (Šenkeříková, Snopek, 2015). Všechny tyto změny vyžadují spolupráci s psychologem, která by měla být započata již na oddělení popáleninové medicíny. Pokud není na oddělení popáleninové medicíny přítomen psycholog, měla by jeho funkci efektivně zastat sestra formou dostatečné saturace pacientových potřeb. Práce s pacienty po popáleninovém traumatu je velmi náročná a zahrnuje především psychickou podporu ve formě krizové intervence, podpůrné psychoterapie, eventuálně dlouhodobé psychoterapie a rodinné terapie (Šenkeříková, Snopek, 2015). Je podstatné, aby pacient mohl kdykoliv v případě potřeby kontaktovat svého psychologa a konzultovat s ním náročné životní situace, jelikož popáleninové trauma v pacientovi doživotně zanechává silnou negativní životní událost, která se může vlivem jakýchkoliv náročných situací znovu rozbouřit a vyústit v krizovou situaci (Šenkeříková, Snopek, 2015). Pacienti jsou popáleninovým traumatem zasaženi celoživotně, opakovaně podstupují chirurgické výkony pro úpravu jizev, což je velmi zatěžující. Proto je nezbytná dispenzarizace a pravidelné kontroly pacienta ve specializovaných poradnách popáleninových center. Jedná se o nezbytnou, dlouhodobou a prakticky celoživotní spolupráci pacienta se zdravotnickým zařízením, proto by měla být založena na pozitivním vztahu, dobré komunikaci a mnoha dalších nezbytných faktorech efektivní spolupráce. 48
50 2 CÍLE PRÁCE A VÝZKUMNÉ OTÁZKY 2.1 Cíle práce Cíl 1: Zjistit rozdílnost ošetřovatelské péče o pacienta s popáleninovým traumatem v oblastech managementu bolesti, výživy, bariérové ošetřovatelské péče a péče o lůžko a prostředí na jednotkách intenzivní péče v rámci Kliniky popáleninové medicíny v Praze, Kliniky popáleninové a rekonstrukční chirurgie v Brně a Popáleninového centra v Ostravě. Cíl 2: Zjistit možnosti vzdělávání v oblasti problematiky popáleninového traumatu, které mají sestry, pracující na jednotkách intenzivní péče v rámci Kliniky popáleninové medicíny v Praze, Kliniky popáleninové a rekonstrukční chirurgie v Brně a Popáleninového centra v Ostravě. 2.2 Výzkumné otázky Výzkumná otázka 1: Jaké se objevují rozdíly v ošetřovatelské péči o pacienty s popáleninovým traumatem v oblastech managementu bolesti, výživy, bariérové ošetřovatelské péče a péče o lůžko a prostředí na jednotkách intenzivní péče v rámci Kliniky popáleninové medicíny v Praze, Kliniky popáleninové a rekonstrukční chirurgie v Brně a Popáleninového centra v Ostravě? Výzkumná otázka 2: Jaké specifické problémy shledávají sestry, pracující na jednotkách intenzivní péče Kliniky popáleninové medicíny v Praze, Kliniky popáleninové a rekonstrukční chirurgie v Brně a Popáleninového centra v Ostravě, v ošetřovatelské péči o pacienta s popáleninovým traumatem v oblastech managementu bolesti, výživy, bariérové ošetřovatelské péče a péče o lůžko a prostředí? Výzkumná otázka 3: Jak sestry, pracující na jednotkách intenzivní péče Kliniky popáleninové medicíny v Praze, Kliniky popáleninové a rekonstrukční chirurgie v Brně a Popáleninového centra v Ostravě, řeší specifické problémy ošetřovatelské péče o pacienty s popáleninovým traumatem v oblastech managementu bolesti, výživy, bariérové ošetřovatelské péče a péče o lůžko a prostředí? 49
51 Výzkumná otázka 4: Jaké mají sestry, pracující na jednotkách intenzivní péče na Klinice popáleninové medicíny v Praze, Klinice popáleninové a rekonstrukční chirurgie v Brně a v Popáleninovém centru v Ostravě, možnosti postgraduálního vzdělávání v problematice popáleninového traumatu? Výzkumná otázka 5: Jak podporuje zaměstnavatel sestry, pracující na jednotkách intenzivní péče na Klinice popáleninové medicíny v Praze, Klinice popáleninové a rekonstrukční chirurgie v Brně a v Popáleninovém centru v Ostravě, v postgraduálním vzdělávání v oblasti problematiky popáleninového traumatu? 50
52 3 METODIKA 3.1 Použitá metodika Předmětem výzkumného šetření bylo zjistit subjektivní pohled sester, pracujících na jednotkách intenzivní péče na jednotlivých pracovištích popáleninové medicíny v České republice, na specifické oblasti ošetřovatelské péče o pacienty s popáleninovým traumatem. Z tohoto důvodu byla zvolena kvalitativní metoda výzkumného šetření. Sběr dat probíhal formou strukturovaných rozhovorů, vzhledem k tomu, že se jednalo o pracoviště intenzivní medicíny a bylo zapotřebí časově uzpůsobit rozhovory pracovnímu harmonogramu jednotlivých oddělení. Ještě před samotným sběrem dat proběhl předvýzkum, aby bylo ověřeno, že je výzkumný nástroj funkční. Na připravené otázky odpovídaly dvě respondentky orientované v problematice popáleninového traumatu. Předmětem bylo ověření, zda jsou otázky srozumitelné a dojde k zisku požadovaných informací. Dále byl zkoumán časový rozsah samotných rozhovorů. Po proběhnutí předvýzkumných rozhovorů byly respondentky dotazovány na to, co se jim na rozhovorech líbilo, nelíbilo a co by eventuálně pozměnily. Během předvýzkumu byly zapisovány informace, které vedly k minimálnímu pozměnění připravených otázek, aby jim všichni respondenti během výzkumného šetření dobře porozuměli. Veškeré informace, získané během předvýzkumu a ochota respondentek, významně napomohly k upřesnění výzkumného šetření. Výzkumné šetření bylo zaměřeno na velmi specifické oblasti ošetřovatelské péče o pacienty s popáleninovým traumatem, kteří vyžadují hospitalizaci na jednotkách intenzivní péče, a na vzdělávání sester. Jednalo se o oblasti: bolest, výživa, bariérová ošetřovatelská péče, péče o lůžko a prostředí a vzdělávání sester. Výzkumné šetření probíhalo za souhlasu daných pracovišť (viz Příloha č. 10). Do sběru dat se zapojilo celkem devět respondentů, kteří byli předem obeznámeni s průběhem rozhovoru a vyslovili ústní souhlas s jeho provedením. Dále byli ujištěni o anonymitě a o zisku informací pouze pro účely diplomové práce. Hloubkové rozhovory s respondenty probíhaly individuálně. Na jednotce intenzivní péče v Popáleninovém centru v Ostravě probíhalo interview na denní místnosti sester, oproti tomu, na Klinice popáleninové a rekonstrukční chirurgie v Brně, byl pro rozhovor vyhrazen volný box přímo na oddělení. Klinika popáleninové medicíny v Praze se, vzhledem k údajnému pracovnímu vytížení sester, na sběru dat podílela písemně a poté byly jednotlivé odpovědi doplněny. Odpovědi jsou v porovnání s ostatními respondenty, z důvodu písemného zpracování otázek, strohé a chybí zde osobní kontakt, avšak byla získána všechna potřebná data, která bylo možno porovnat a 51
53 analyzovat s ostatními zařízeními. Bohužel jsme se museli během výzkumného šetření spokojit alespoň s touto cestou sběru dat. V rozhovoru se objevilo celkem třicet osm otázek (viz Příloha č. 11), které byly zpracovány na podkladě teoretické části této diplomové práce. Respondenti byli dotazování na předem připravené otázky, dle jejich odpovědí přibývaly ještě doplňující otázky, aby byl získán komplexní náhled na danou problematiku. Jednotlivé rozhovory byly zaznamenávány na nahrávací zařízení a do záznamového archu. Pouze jedna respondentka nesouhlasila s pořízením zvukového záznamu, proto její odpovědi byly zpracovány pouze do záznamového archu. Ostatní respondenti souhlasili s monitorováním rozhovoru, za předpokladu, že nebudou nahrávky nikde zveřejněny a budou použity pouze pro účely zpracování odpovědí. Rozhovory probíhaly v rozmezí od sedmnácti do dvaceti dvou minut. Délka se odvíjela zejména od ochoty spolupráce respondentů na výzkumném šetření a pracovního vytížení. V případě dvou respondentek jsme museli rozhovor uspíšit, jelikož jedna očekávala příjezd pacienta z operačního sálu a druhá respondentka příjem pacienta, avšak byly získány kompletní informace a nijak významně tato skutečnost neovlivnila sběr dat. Všichni respondenti byli velmi ochotní a spolupracovalo se s nimi dobře. Následně byla provedena redigovaná transkripce rozhovorů (viz Příloha č. 12 CD příloha). Analýza dat probíhala za použití tištěné podoby rozhovorů a barevných tužek, kdy byly shodné výpovědi respondentů barevně podtrhány. Jednotlivé kódy byly vzájemně porovnány a seskupeny. Na základě podobnosti porovnávaných kódů byly vytvořeny kategorie. Tento postup se nazývá metoda tužka papír, který je podrobně popsán v odborné literatuře ke zpracování kvalitativního výzkumu, jež byla také využita ke zpracování dat. 3.2 Charakteristika výzkumného souboru Do výzkumného šetření se zapojilo celkem devět respondentů. Pro výběr výzkumného vzorku byla stanovena přesná kritéria. Bylo zapotřebí, aby se jednalo o sestry pracující na jednotkách intenzivní péče na Klinice popáleninové medicíny v Praze, Klinice popáleninové a rekonstrukční chirurgie v Brně a v Popáleninovém centru v Ostravě. Další podmínkou bylo dosažené vzdělání. Respondenti museli dosáhnout minimálně středoškolského vzdělání v oboru všeobecná sestra, anebo absolvovat vyšší odborné školy v oboru záchranář. Nebylo možné pro výzkumné šetření volit zdravotnické asistenty. Z čehož plyne další kritérium, aby respondenti na jednotlivých odděleních splňovali podmínky pro způsobilost k výkonu povolání bez odborného dohledu. Výběr jednotlivých dotazovaných byl ponechán vedoucím 52
54 pracovníkům, jelikož své pracovníky znají nejlépe a dokážou nejlépe posoudit ochotu ke spolupráci a podílení se na výzkumném šetření. Z každého oddělení byli vybráni tři respondenti. Jejich průměrný věk činil 34,8 let. Nejmladšímu respondentovi bylo 24 let a nejstaršímu 41 let. Celková délka praxe byla v průměru 14, 9 let. Identifikační data všech respondentů jsou uvedeny v následujících tabulkách. Všichni respondenti byli předem obeznámeni s průběhem a důvodem rozhovoru. Každý z nich vyslovil ústní souhlas s uskutečněním rozhovorů. Sběr dat byl schválen vedoucími pracovníky. Po předchozím kontaktování byl domluven řádný termín průběhu sběru dat, tak aby to vyhovovalo oběma stranám. Tabulka č. 1 identifikační údaje respondentů z Kliniky popáleninové medicíny v Praze Dosažené Celková délka Délka praxe na vzdělání praxe popáleninové JIP Věk Respondent č. 1 vysokoškolské Bc Respondent č. 2 vysokoškolské Mgr Respondent č. 3 středoškolské všeobecná sestra Vzhledem k tomu, že tyto respondentky, kvůli k vytíženosti daného pracoviště, vyplňovaly rozhovor písemně, chyběl zde osobní kontakt, jaký probíhá během klasického hloubkového rozhovoru. Z toho důvodu byly získány pouze omezené identifikační údaje. Respondentka č. 1 (dále R1) je zaměstnankyní ve Fakultní nemocnici Královské Vinohrady. Její celková délka praxe činí 15 let. Na jednotce intenzivní péče Kliniky popáleninové medicíny pracuje již 13 let. Její nejvyšší dosažené vzdělání je vysokoškolské. Úspěšně absolvovala bakalářské studium v oboru všeobecná sestra. Vždy se zajímala o oblast intenzivní medicíny. Její názor je takový, že její kompetence jsou dostačující. V rámci popáleninové medicíny se podílí na výzkumné a publikační činnosti. Respondentka č. 2 (dále R2) je zaměstnankyní stejného oddělení, jejíž celková délka praxe trvá již 20 let. Začínala pracovat na jednotce intenzivní péče Kliniky popáleninové medicíny v Praze, tudíž se délka praxe shoduje s celkovou délkou praxe. Respondentce je 40 let. Je absolventkou vyššího stupně vysokoškolského vzdělání, tedy magisterského studia. 53
55 Vyhovuje jí, že se zaměstnavatel a vedoucí pracovníci podílejí na podpoře postgraduálního vzdělávání. Respondentka č. 3 (dále R3) je poslední respondentkou, která se podílela na výzkumném šetření z Kliniky popáleninové medicíny, Fakultní nemocnice Královské Vinohrady. Její praxe na zdejší jednotce intenzivní péče činí 15 let a celková délka praxe 23 let. Jednalo se o nejstarší respondentku, která se podílela na výzkumném šetření. R3 absolvovala středoškolské studium v oboru všeobecná sestra. Shodla se s Respondentkou č. 1 na tom, že považuje své vzdělání za dostačující. Tabulka č. 2 identifikační údaje respondentů z Popáleninového centra v Ostravě Dosažené Celková délka Délka praxe na vzdělání praxe popáleninové JIP Věk Respondent č. 4 specializační ARO/JIP Respondent č. 5 středoškolské všeobecná sestra Respondent č. 6 vyšší odborné všeobecná sestra, záchranář Respondentka č. 4, čtyřicetiletá sestra zaměstnaná na jednotce intenzivní péče Popáleninového centra v Ostravě. Jako jediná z respondentek je absolventkou specializačního vzdělání v oblasti anesteziologie, resuscitace a intenzivní péče. S touto respondentkou se spolupracovalo velmi dobře. I když si nepřála, aby byl rozhovor zaznamenáván na nahrávací zařízení, byla ochotná se přizpůsobit danému tempu, abych si stihla vše podstatné zapsat do záznamového archu. Tato respondentka se vždy, v rámci vzdělávání, zajímala o chirurgické obory, především traumatologii a o technické oblasti. Toto ji stále doprovází i během výběru různých seminářů, konferencí, workshopů a jiných aktivit v rámci postgraduálního vzdělávání, kterým se nebrání, ale také je nijak zvláště aktivně nevyhledává. Respondentka č. 5 je také zaměstnána na stejném oddělení. Její celková délka praxe činí dvacet let. Začínala zde pracovat ihned po absolvování středoškolského vzdělání v oboru všeobecná sestra. Za celou dobu své praxe nepracovala v žádné jiné nemocnici, ani své pole působnosti nezměnila. Její praxe na jednotce intenzivní péče Popáleninového centra ve Fakultní nemocnici v Ostravě je shodná s celkovou délkou praxe. Nikdy ani nepřemýšlela nad 54
56 změnou, je zde spokojená. Občas na jednotlivé otázky odpovídala mírně oploštěle, takže bylo zapotřebí doplňujících otázek, ale vždy byly zjištěny podstatné informace. Ze začátku jsem si nebyla jistá, zda je tato sestra vhodná pro výzkumné šetření, jelikož působila velmi stydlivě a nesdílně, ale musím uznat, že spolupráce nakonec byla skvělá a respondentka se rozpovídala. Velkým plusem shledávám u této respondentky, že jako jedna z mála, kladla v jednotlivých oblastech velký důraz na pacienty, jejich pocity, komfort a potřeby. Ostatní kolegové se spíše orientovali materiální, přístrojovou a personální cestou. S respondentem č. 6 (dále R6) se také velmi dobře spolupracovalo. Co se týče vzdělání, absolvoval dvakrát vyšší odbornou školu v oborech zdravotnický záchranář a všeobecná sestra. Jak říkal během rozhovoru, obor všeobecná sestra si dodělával z důvodu, aby mohl pracovat na jednotce intenzivní péče Popáleninového centra v Ostravě. Tento obor dostudoval nedávno, takže měl velmi dobrý přehled v oblasti vzdělávání sester. Do rozhovoru se také promítala jeho praxe zdravotnického záchranáře, kdy uváděl různé příklady. Jako jeden z mála respondentů se na kongresech popáleninové medicíny a v rámci postgraduálního vzdělávání aktivně účastní. Během rozhovoru bylo znatelné, že popáleninová medicína je jeho oblíbený obor. Na otázky odpovídal poměrně obsáhle a byl velmi otevřený. Tabulka č. 3 identifikační údaje respondentů z Kliniky popáleninové a rekonstrukční chirurgie v Brně Dosažené vzdělání Celková Délka praxe na délka praxe popáleninové JIP Věk Respondent č. 7 vyšší odborné záchranář 6 měsíců 6 měsíců 24 Respondent č. 8 středoškolské všeobecná sestra Respondent č. 9 vysokoškolské specializační Mgr. Intenzivní péče 8 měsíců 8 měsíců 25 Respondent č. 7 (dále R7) byl velmi ochotný, 24letý zdravotnický záchranář, jehož celková délka praxe činila pouze 6 měsíců. Pro výzkumné šetření byl tento věkový rozdíl a krátká délka praxe velkou výhodou, jelikož bylo možné nahlédnout na přístup nejen starších sester, ale i mladších zaměstnanců, kteří se teprve začleňují do pracovního procesu. Musím uznat, že tento respondent měl výborný přehled o dané problematice a velmi ochotně 55
57 odpovídal na jednotlivé otázky. Je možné, že právě proto, že dostudoval před krátkou dobou a musel také zpracovávat nějakou závěrečnou práci a věděl, jak jsou výzkumná šetření náročná. Spolupráce byla výborná, avšak, vzhledem ke krátké délce praxe na tomto oddělení, nebyl schopen odpovědět na některé otázky, ale jednalo se převážně o otázky typu:,,jak často na Vašem oddělení probíhá sanitární den?, takže se nejednalo o nic, na co by každý z respondentů odpovídal dle svého názoru. Respondentka č. 8, je také, jako R7, zaměstnankyní na jednotce intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie ve Fakultní nemocnici Brno. Tato respondentka absolvovala středoškolské vzdělání v oboru všeobecná sestra. Její délka praxe na popáleninové jednotce intenzivní péče je dvacet let, stejně tak jako celková délka praxe. Popáleniny byly vždy její oblíbenou oblastí, takže ihned nastupovala právě na toto oddělení. V tomto případě byl rozhovor trochu svižnější, jelikož respondentka očekávala příjezd pacienta z operačního sálu. Sběr dat to nijak neovlivnilo a byly získány adekvátní informace. Respondentka byla také velmi orientovaná v oblasti popáleninového traumatu a se žádnou otázkou neměla problém. Jako jediná zdůraznila, že pro práci na jednotce intenzivní péče je zapotřebí vyšší vzdělání než má ona, ale na druhou stranu udávala, že ji posiluje délka praxe a pravidelná účast na postgraduálním vzdělávání, které mají každý měsíc povinné. Poslední respondentkou z Fakultní nemocnice Brno byla respondentka č. 9 (dále R9), jejíž délka praxe na tomto oddělení činila 8 měsíců. Jako jediná vystudovala magisterské specializační vzdělávání v oboru intenzivní péče. Na otázky během rozhovoru odpovídala obsáhle, takže i přestože musel být rozhovor uspíšen vzhledem k očekávanému příjmu pacienta, dostalo se mi všech informací. Vzhledem ke krátké délce praxe je její momentální prioritou zdokonalení se v práci na jejím oddělení, eventuálně v oblasti psychologie. S touto respondentkou se spolupracovalo velmi dobře. Na dané otázky odpovídala nejobsáhleji, avšak stále k tématu, takže zisk informací byl v tomto případě nejobjemnější. Z pohledu výzkumníka se mi se všemi respondenty spolupracovalo velmi dobře a je potěšující, že jsou sestry, i vzhledem k jejich pracovnímu vytížení na jednotkách intenzivní péče, ochotny zapojit se do výzkumného šetření, věnovat svůj čas rozhovoru a projevují svůj zájem o výsledky z výzkumného šetření. 56
58 4 VÝSLEDKY 4.1 Kategorizované výsledky z rozhovorů z oblasti managementu bolesti Kategorizační skupiny: 1. Farmakoterapie bolesti 2. Škály a klasifikace bolesti 3. Záznam a dokumentace využívaná v managementu bolesti 4. Nefarmakologické postupy 5. Zapojení rodiny do managementu bolesti Farmakoterapie bolesti Z výzkumného šetření vyplynulo, že na jednotkách intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie, Popáleninového centra a Kliniky popáleninové medicíny využívají k řešení akutní bolesti u pacientů s popáleninovým traumatem zejména analgetika, eventuálně analgosedaci. O analgosedaci se v rozhovoru zmínili respondenti č. 4, 5, 6. Všichni respondenti během rozhovoru udávali, že využívají v rámci farmakoterapie opiovou řadu. Respondenti R4 a R5 se shodli, že na jejich oddělení používají Dormikum, Morphin a Sufentanil. R5 navíc uvedla Dipidolor. Oproti tomu na Klinice popáleninové medicíny (R1, R2, R3) využívají k analgezii především Morphin, Sufentanil, Nalbuphin a další analgetika z opiové řady. Na specifika analgosedace u dětí se zaměřili respondenti č. 5 a 6, kteří zmínili Calypsol v kombinaci s Dormikem. Respondenti č. 1, 2, 3, 4, 5, 8 a 9 dále využívají k Tramal. Co se týče dalších analgetik využívaných k léčbě akutní bolesti, byl nejčastěji uváděn Novalgin, jež zmínili respondenti z Popáleninového centra (R4, R5, R6) a Kliniky popáleninové a rekonstrukční chirurgie (R7, R8, R9). Respondenti č. 6, 7 a 9 dále uvedli Paracetamol. R6 a R9 tento lék předkládali především v souvislosti s přítomnými alergiemi, kdežto R7 v souvislosti s výskytem febrilií u těchto pacientů. R7 se také setkal na jejich pracovišti s použitím Ibalginu 600 mg. Na jednotlivých pracovištích se uplatňuje především cesta intravenózního podání analgetik, o kterou předkládali všichni respondenti, stejně tak jako to, že se řídí podle ordinace lékaře, se kterým pravidelně konzultují způsob podání, množství, lék a další aspekty managementu bolesti dle změn pacientova stavu a monitorovaných hodnot. Respondenti č. 1, 2 a 3 navíc předkládali intramuskulární způsob podání analgetik. Respondentka č. 5 se jako jediná zmínila o podání analgetik per os. Všichni respondenti se také shodli na tom, že se cesta podání analgetik odvíjí od individuality pacienta. Avšak všichni odpovídající udávali, že 57
59 nejefektivnějším postupem ke zvládnutí akutní bolesti u pacienta s popáleninovým traumatem je podle jejich subjektivního názoru jednoznačně farmakoterapie. R1, R2 a R3 navíc doplnili tuto odpověď o fyzikální chlazení. Respondentce č. 5 se navíc osvědčilo během její dlouholeté praxe na popáleninové jednotce intenzivní péče kombinovat farmakoterapii s úlevovými polohami a polohováním pacienta, pokud to stav pacienta dovoluje Škály a klasifikace bolesti Ve výzkumném šetření bylo zjištěno, že k monitoringu bolesti u pacientů s popáleninovým traumatem je nejčastěji využívána vizuální analogová škála (VAS). Tuto škálu využívají všechna dotazovaná pracoviště u pacientů, kteří jsou při vědomí. Způsoby hodnocení bolesti u pacientů, u kterých nelze využít tuto škálu se na jednotlivých pracovištích významně lišily. Ve Fakultní nemocnici Brno na Klinice popáleninové a rekonstrukční chirurgie respondenti (R7, R8, R9) informovali o používání Riker skóre (viz Příloha č. 13) u pacientů v analgosedaci, jež mají zajištěnou umělou plicní ventilaci. U těchto pacientů používají ve Fakultní nemocnici Ostrava v Popáleninovém centru Ramsay Sedation Scale (viz Příloha č. 14) a u dětských pacientů hodnotící škálu Flacc (Face, Legs, Aktivity, Cry, Consolabolity). Respondent č. 6 v rozhovoru řekl, že u dětských pacientů s popáleninovým traumatem se soustředí během ošetřovatelské péče především na jejich výraz v obličeji a projevy, jako například plačtivost nebo klid. Na jednotce intenzivní péče Kliniky popáleninové medicíny ve Fakultní nemocnici Královské Vinohrady, jak uvedly zde zaměstnané respondentky (R1, R2, R3), klasifikují bolest podle celkových reakcí pacienta Záznam a dokumentace využívaná v managementu bolesti Záznam a dokumentace se také lišila v jednotlivých zařízeních. Dotazované respondentky z Fakultní nemocnice Královské Vinohrady uváděly, že informace o bolesti zaznamenávají do dokumentace určené pro jednotky intenzivní péče, která je stanovena vnitřními předpisy. Oproti tomu ve Fakultní nemocnici Ostrava zapisují údaje o bolesti do šokového záznamu a zpracovávají individuální informace o pacientově stavu do ošetřovatelského plánu. Respondentka č. 4 na toto téma uvedla:,,zapisujeme to do šokového záznamu. Ještě hodnotíme bolest v rámci ošetřovatelského procesu, kde také zapisujeme jaká ta bolest je, intenzitu, lokalizaci, úlevu od bolesti a jak celkově tu bolest pacient vnímá a prožívá. Respondent č. 6 se v souvislosti s dokumentací využívanou v managementu bolesti také 58
60 zmínil o vytváření ošetřovatelských diagnóz. Respondentka č. 5 se jako jedna z mála zaměřila v rámci dokumentace a monitoringu bolesti na časové intervaly hodnocení bolesti, kdy uváděla, že na jejich pracovišti se standardně hodnotí bolest po šesti hodinách a u pacientů po operačním výkonu po třiceti minutách. Dále řekla, že se samozřejmě pacientů ptají i v průběhu dne, zda pociťují bolest, eventuálně tyto informace okamžitě konzultují s lékařem a saturují pacientovu potřebu být bez bolesti. Ve Fakultní nemocnici Brno také zaznamenávají bolest do ošetřovatelského plánu, jak uvedla respondentka č. 8 a do teplotní tabulky určené pro jednotku intenzivní péče. V této teplotní tabulce se také nachází jimi využívané výše zmíněné škály k hodnocení bolesti (VAS, Riker skóre). Respondentka č. 9 uvedla, že na jejich pracovišti mají k dispozici i předtištěné formuláře vizuální analogové škály a Riker skóre, ale využívá především škály v teplotní tabulce, jelikož jí to přijde efektivnější z hlediska přehlednosti a rychlého zisku informací o pacientově stavu Nefarmakologické postupy V oblasti nefarmakologických postupů se u všech respondentů objevovala během rozhovoru značná nejistota a jejich výpovědi obsahovaly většinou názory, že u pacientů s popáleninovým traumatem je často použití nefarmakologických postupu nemožné nebo nemá takový význam v úlevě od bolesti jako farmakoterapie. Nicméně, následně reagovali, že se snaží tyto postupy využívat, pokud je to možné a úplně tuto cestu nezavrhovali. Nejvíce se v odpovědích vyskytovaly úlevové polohy, jež uvedli respondenti č. 4, 5, 7, 8 a 9. Tito respondenti také dodali, že je občas, vzhledem k rozsáhlým popáleninám, nereálné najít úlevovou polohu. Respondent č. 6 se téměř vůbec neztotožňoval s použitím úlevových poloh u pacientů s popáleninovým traumatem, avšak oproti tomu uvedl, že se již setkal s pozitivními účinky placeba efektu u hypochondrických pacientů. Dalším nejčastějším nefarmakologickým postupem, bylo fyzikální chlazení, které zmiňovali respondenti z pražské Kliniky popáleninové medicíny (R1, R2, R3), respondentka č. 5 z Popáleninového centra v Ostravě a respondentka č. 9 z brněnské Kliniky popáleninové a rekonstrukční chirurgie. Je zřejmé, že i když tento postup neuváděli všichni respondenti, každé pracoviště oslovené v rámci výzkumného šetření disponuje vybavením pro provádění fyzikálního chlazení. Dále respondentky č. 8 a 9 uvedly, že ke snížení bolestivosti často provádějí elevace končetin. Respondentka č. 5 se jako jediná zmínila také o zahřívání v rámci managementu bolesti. S využitím alternativních metod v managementu bolesti u pacientů s popáleninovým 59
61 traumatem se setkala pouze jedna z respondentek (R8). Ta se kdysi dávno na jejich pracovišti setkala se snahou jedné z lékařek, která se pokoušela uplatnit metodu akupunktury u pacientů s popáleninovým traumatem, avšak tento způsob podle respodnentky č. 8 nebyl příliš zdárný, a proto se od toho ustoupilo a dále se v této alternativě nepokračovalo Zapojení rodiny do managementu bolesti Přístup jednotlivých zařízení k zapojení rodiny do managementu bolesti byl velmi zajímavý, nejen z hlediska celého zařízení, ale i subjektivního vnímání tohoto tématu jednotlivými respondenty. Respondenti č. 1, 2 a 3 odvětili, že rodinu vůbec do managementu bolesti nezapojují, jelikož je rodina u pacienta přítomna pouze určitou část dne. Jediný způsob zapojení viděli v odpoutání pacientovi pozornosti od bolesti. Respondentky č. 4 a 5 uvedly, že vzhledem k omezeným návštěvám na jejich oddělení rodinu nezapojují. Návštěvy na jejich oddělení povoluje vždy po bližší domluvě lékař, jak řekli všichni respondenti z Popáleninového centra ve Fakultní nemocnici Ostrava. Respondenti č. 5 a 6 navíc zmiňovali, že u dětských pacientů se vůbec návštěvy rodinných příslušníků nedoporučují. R4, R5 a R6 však zmínili, že se rodinné příslušníky snaží zapojit do péče alespoň tím, že jim podávají informace v rámci svých kompetencí. Respondent č. 6 navíc řekl, že rodinu nejvíce zapojuje v přesvědčení dítěte o nutnosti cvičení. Rodičům vysvětlí situaci a žádá je o pomoc při přesvědčování k pohybu a mobilizaci, i když je například daná končetina bolí. Více rodinu v Popáleninovém centru do ošetřovatelské péče nezapojují. Co se týče fakultní nemocnice Brno, zde mají na jednotce intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie povoleny návštěvy v době od tří do šesti hodin. Avšak je možné, po individuální domluvě s lékařem zajistit časnější návštěvy. Brzké návštěvy propagují zejména u dětských pacientů, což uváděl respondent č. 7. Respondentky č. 8 a 9 během rozhovoru sdělily, že rodinné příslušníky občas zapojují i do menší pomoci při vyhledávání úlevové polohy. R8 dále řekla:,,spíš se těm rodinným příslušníkům snažíme vysvětlit, co a jak probíhá, takže takhle je zapojujeme. Respondentka č. 9 se snaží rodinné příslušníky zapojit především cestou komunikace a zabavení pacienta, kdy odpoutá pozornost od bolesti. 60
62 4.2 Kategorizované výsledky z rozhovorů z oblasti výživy Kategorizační skupiny: 1. Problematické oblasti výživy 2. Zajištění výživy a) Podkategorie Zahájení výživy b) Podkategorie Dostupnost nutričních terapeutů a specialistů v oblasti výživy 3. Monitoring stavu nutrice 4. Zapojení rodiny do výživy 5. Zajištění adekvátní výživy v souvislosti s opakovanými operačními výkony Problematické oblasti výživy Respondentům byla během rozhovoru položena otázka:,,co považujete za problematické oblasti výživy u pacientů s popáleninovým traumatem? Respondenti z Fakultní nemocnice Královské Vinohrady považují za nejproblematičtější oblast zajištění dostatečné výživy. Respondentka č. 1 konstatovala:,,zajištění dostatečné výživy, proto funguje velmi úzká spolupráce s nutričními terapeuty. Věnují se popáleným pacientům individuálně, sestavují individuální stravovací programy a doplňkovou nebo enterální výživu. Stejnou problematiku uvedl i respondent č. 7 z Kliniky popáleninové a rekonstrukční chirurgie Fakultní nemocnice Brno, ale v prvé řadě se věnoval problematice vzniku stresového vředu u pacientů s popáleninovým traumatem. Na tuto skutečnost upozornil jako jediný z respondentů. Svou výpovědí se také lišily respondentky č. 5 a 9. R9 konstatovala, že podle jejího názoru je vysoce problematickou oblastí u těchto pacientů ztráta bílkovin a řekla:,,proto my tady máme zavedenou výživu obohacenou hlavně o bílkoviny, takže pacienti dostávají především bílkovinnou složku. Respondenti z Popáleninového centra Fakultní nemocnice Ostrava (R4, R5, R6) a respondentka č. 8 z Fakultní nemocnice Brno se ve svých výpovědích shodli na tom, že výživa u pacientů s popáleninovým traumatem je problematická zejména z hlediska nechutenství a úbytku na váze. Respondentka č. 8 přikládala nechutenství velký význam zejména z hlediska bolestivosti popáleninového traumatu, prosaku krycího materiálu a zápachu. 61
63 4.2.2 Zajištění výživy Nejvíce zmiňovanou cestou zajištění výživy pacientů s popáleninovým traumatem byla parenterální a enterální, které udávali respondenti č. 4, 5, 6, 7 a 8. Respondentka č. konstatovala, že častěji se na jejich oddělení setkala s enterálním podáváním výživy, stejně tak jako respondent č. 6. Respondenti č. 7 a 8, z Fakultní nemocnice Brno speciálně udávali, že podávají enterální výživu nejčastěji cestou nasogastrické sondy, kterou má většina pacientů s rozsáhlým popáleninovým traumatem standardně zavedenou. Respondenti č. 1, 2 a 3 v souvislosti s tímto tématem konstatovali, že vše se odvíjí od stavu pacienta a nelze zhodnotit, zdali je nějaký způsob zajištění výživy na jejich pracovišti častější. Z výzkumného šetření byl zjištěn další rozpor mezi jednotlivými pracovišti v oblasti četnosti podávání výživy. Respondenti z Fakultní nemocnice Ostrava využívají u svých pacientů především kontinuální podání výživy, kdežto ve Fakultní nemocnici Brno přistupují spíše k bolusovému podání enterální výživy, každé tři hodiny. Respondentka č. 8 uvedla, že ke kontinuálnímu podávání stravy se přistupuje až tehdy, kdy není přítomen odpad z nasogastrické sondy. V tomto směru se vyjádřila i respondentka č. 9, která udávala, že ke kontinuálnímu podání se přistupuje, když je pacient na jejich oddělení dlouhodobě hospitalizován a má zajištěnou dlouhodobou umělou plicní ventilaci. Respondent č. 7 řekl:,,kontinuálně jsem tu zažil asi jenom dvakrát, ale vlastně bolusově, co tři hodiny a pokud je teda nutno, tak se ještě podává čaj častěji. Respondenti z Fakultní nemocnice Královské Vinohrady (R1, R2, R3) uvedli, že na jejich jednotce intenzivní péče využívají všechny výše zmíněné možnosti dle stavu pacienta a ordinace lékaře. Co se týče nočního přerušování výživy (tzv. noční pauzy), tento postup aplikují respondenti č. 1, 2, 3. Také respondentka č. 9 během rozhovoru uvedla tuto možnost. Všichni respondenti z Kliniky popáleninové a rekonstrukční chirurgie (R7, R8, R9) a Popáleninového centra (R4, R5, R6) uvedli, že na jejich pracovištích pravidelně dochází k přerušení podávání výživy z důvodu nutnosti lačnění před operačním výkonem v celkové anestezii. Další skutečnost, kterou tito respondenti uváděli, byla, že pacienti s popáleninovým traumatem odcházejí na operační sál s pokračující parenterální výživou, která se v tomto případě nepřerušuje. Stran využívaných preparátu pro enterální výživu byly nejčastěji jmenovány vysoce kalorické přípravky s vyšším obsahem bílkovin a přípravky vhodné pro pacienty, kteří mají zajištěnou umělou plicní ventilaci, probíhá u nich akutní respirační selhání, ARDS nebo sepse. Jednalo se o preparát Pulmocare, který zmiňovali respondenti č. 4, 5 a 8, stejně tak jako přípravek Oxepa. Dále byl během rozhovoru předkládán preparát Diben, a to respondenty č. 7 a 8, kteří také udávali přípravky bez obsahu vlákniny (Nutricomp, 62
64 Nutrison ), které jsou pro pacienty s popáleninovým traumatem vhodné zejména z důvodu oblenění střevní pasáže. Všichni respondenti konstatovali, že spektrum vyžívaných přípravků na jejich odděleních je široké a jejich použití se vždy odvíjí od aktuálních výživových potřeb pacienta a využívají zejména vysokoenergetické preparáty obohacené o bílkovinnou složku. Během rozhovoru bylo také zmíněno podávání stravy per os, kterou uvedli respondenti č. 1, 2, 3, 4, 5, 8 a 9. Respondentky č. 4 a 5 se ve výpovědi shodly na tom, že pacienti, kteří jsou schopni přijímat stravu per os, navíc dostávají různé doplňkové přípravky a sippingy. K perorální výživě se vyjádřila respondentka č. 8, která uvedla, že na jejich pracovišti těmto pacientům podávají výživnou dietu č.11. R4, R5 a R8 se navíc zmiňovali o podávání výživových vaků určených k parenterální výživě. R8 ještě doplnila svou výpověď o podávání tukových emulzí, pokud to pacientův stav vyžaduje Zahájení výživy Výzkumné šetření odhalilo další rozdíly v oblasti výživy v jednotlivých zařízeních. Jednalo se o časové intervaly zahájení výživy u pacientů s popáleninovým traumatem. Respondenti č. 1, 2 a 3 uvedli, že intervaly se liší podle individuality pacienta. Zejména předkládali celkový stav pacienta, nutriční markery a laboratorní hodnoty (celková bílkovina). Na rozhodování o způsobu, množství a typu preparátu a zahájení výživy se podílí na jejich pracovišti nutriční terapeut, se kterým respondenti velmi úzce spolupracují. Podle výpovědí respondentů č. 4, 5 a 6 se na jejich pracovišti u pacientů s popáleninovým traumatem nezahajuje výživa dříve než po uplynutí dvaceti čtyř hodin od příjmu pacienta. Respondentka č. 5 v rozhovoru uvedla:,,parenterální výživu nasazujeme po dvaceti čtyřech hodinách od příjmu pacienta, ale je to vždy podle ordinace lékaře. Taktéž se co nejdříve začíná s tou enterální výživou. Ve Fakultní nemocnici Brno k dispozici nutričního terapeuta nemají, proto o zahájení výživy rozhoduje lékař. Respondenti č. 7, 8, a 9 jsou toho názoru, že zahájení výživy u pacientů s popáleninovým traumatem by mělo být zahájeno okamžitě. 63
65 Dostupnost nutričních terapeutů a specialistů v oblasti výživy V rámci výzkumného šetření byla zjištěna v oblasti výživy pacientů s popáleninovým traumatem velice zajímavá okolnost, že ne všechna pracoviště mají k dispozici nutričního terapeuta, vzhledem k tomu, že nejčastější odpovědí v otázce problematických oblastí u těchto pacientů, byl právě problém zajištění adekvátní výživy a úbytek na váze. Na Klinice popáleninové a rekonstrukční chirurgie ve Fakultní nemocnici Brno respondenti udávali, že jejich tým nedisponuje nutričním terapeutem, avšak respondentka č. 8 zmínila v rozhovoru, že na jejich oddělení pracuje lékař, který se velmi intenzivně věnuje výživě pacientů s popáleninovým traumatem. Řekla:,,Nutričního terapeuta tu nemáme, ale máme tu lékaře, který má o výživě široký přehled a individuálně se těm pacientům věnuje. I respondentka č. 9 hovořila v této souvislosti o lékaři, který pravidelně kontroluje zápis sester o množství přijaté stravy. Respondenti č. 1, 2, 3, 4, 5 a 6 na svých odděleních mají k dispozici nutričního terapeuta, se kterým řeší nutriční stav pacienta. Respondenti č. 1, 2 a 3 v rozhovorech uvedli, že jejich spolupráce je na velmi vysoké úrovni, a že u nich hodnotí stav nutrice pacienta s popáleninovým traumatem právě nutriční terapeuti, kteří využívají během své práce specifické nutriční škály Monitoring stavu nutrice Jelikož, ve Fakultní nemocnici Královské Vinohrady na Klinice popáleninové medicíny a ve Fakultní nemocnici Ostrava v Popáleninovém centru, má ošetřující personál k dispozici nutriční terapeuty, bylo ve výzkumném šetření zjištěno, že na hodnocení stavu nutrice nejvíce participuje právě nutriční terapeut, který k hodnocení využívá specifické škály. Tuto skutečnost zmiňovali respondenti č. 1, 2, 3, 4, 5 a 6, kteří jsou zaměstnáni na výše zmíněných pracovištích. Další nejčastěji zmiňovanou skutečností bylo monitorování stavu nutrice za využití laboratorních výsledků, což zmiňovali respondenti č.1, 2, 3, 4 a 9. K tomuto tématu se výstižně vyjádřila respondentka č. 4 z Fakultní nemocnice Ostrava, která řekla:,,my tady máme k dispozici nutričního terapeuta, takže ten si tu nutrici zjišťuje sám, ale jinak samozřejmě monitorujeme váhu, laboratorní výsledky a jak ten pacient celkově prospívá. Monitoring hmotnosti a celkový stav pacienta v oblasti monitorování stavu výživy udávali během rozhovoru i respondenti č. 1, 2, 3, 5, 7 a 9. Ve Fakultní nemocnici Brno na Klinice sice nemají k dispozici nutričního terapeuta, který by hodnotil nutriční stav u pacienta s popáleninovým traumatem a zajišťoval u těchto 64
66 pacientů výživu, avšak mají k dispozici nutriční program v počítačích a u pacientů, kteří jsou na jejich oddělení dlouhodobě hospitalizováni a trpí nechutenstvím, využívají spolupráce s dietními sestrami, kdy si pacienti mohou vybírat svá jídla, jak uvedla respondentka č. 8. R9, z téhož pracoviště také zdůraznila, že pravidelně zapisují množství přijaté stravy a lékař pravidelně provádí kontrolu, popřípadě doplní pacientovu stravu o nutriční doplňkové přípravky Zapojení rodiny do výživy Otázkou výzkumného šetření bylo, zda dotazovaná pracoviště zapojují nějakým způsobem rodinné příslušníky do výživy. Bylo zjištěno, že všechna pracoviště se snaží v tomto směru s rodinou pacienta spolupracovat. Ve Fakultní nemocnici Ostrava zapojují rodinné příslušníky do výživy dotazováním, co má pacient rád k jídlu. Jak již bylo zmíněno v kategorii Problematické oblasti výživy, vnímali tito respondenti (R4, R5, R6) jako největší problém výživy přítomnost nechutenství a úbytek na váze u těchto pacientů. Zapojením rodinných příslušníků se snaží tuto problematiku řešit. Tento způsob je také jedinou cestou zapojení rodiny do výživy, vzhledem k omezeným návštěvám na jejich jednotce intenzivní péče, jak udával během rozhovoru respondent č. 6. Ve Fakultní nemocnici Brno volí k zapojení rodiny trochu jiný způsob. Respondent č. 7 se se zapojením rodiny, vzhledem k jeho krátké délce praxe na popáleninové jednotce intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie, prozatím nesetkal, proto nemohl podat dostačující informace k tomuto tématu, avšak jeho dotazované kolegyně tuto otázku kvalitně doplnily. Respondentka č. 8 uvedla, že rodinné příslušníky zapojují dotazováním, co má pacient rád a snaží se je informovat a řešit s nimi problematiku výživy. Respondentka č. 9 ještě navíc dodala:,,i když pacient nejí naší stravu, nechutná mu to, tak jim můžeme říct, co by to jídlo asi tak mělo obsahovat, tak je ta rodina ochotná i to uvařit a donést. Ve Fakultní nemocnici Královské Vinohrady zapojují rodinu také informováním o potravinách, které jsou pro pacienta s popáleninovým traumatem vhodné. K tomuto tématu se vyjádřila respondentka č. 3., která zmiňovala, že vhodné potraviny mohou rodinní příslušníci donést, eventuálně pacientovi během stravování pomoci. 65
67 4.2.5 Zajištění adekvátní výživy v souvislosti s opakovanými operačními výkony Z dostupných literárních zdrojů, které byly použity v teoretické části diplomové práce, je patrné, že pacienti s popáleninovým traumatem jsou vystavováni nepříznivým vlivům opakovaných výkonů v celkové anestezii, při které je zapotřebí lačnost pacienta. Proto bylo toto téma zapojeno do výzkumného šetření. Bylo zjištěno, že respondenti tuto problematiku nevnímají příliš závažně. Zejména respondentka č. 5 udávala, že opakované lačnění není příliš znatelné v celkovém prospívání pacienta. Respondenti byli dotazováni, jak tuto problematickou situaci řeší. Ve Fakultní nemocnici Ostrava (R4, R5, R6) se shodli, že na jejich pracovišti probíhá zastavení enterální výživy většinou ve dvě hodiny ráno, aby byla zajištěna pacientova lačnost. Respondenti č. 4 a 5 navíc udávali, že čas vypnutí enterální výživy se může odložit s ohledem na pořadí pacienta v operačním programu. Respondenti z Fakultní nemocnice Brno zmiňovali stejný postup zastavení enterální výživy, avšak s rozdílným časem, tedy ve tři hodiny ráno. Respondent č. 7 navíc zmiňoval ranní podání inhibitorů protonové pumpy (Helicid) a respondentka č. 8 podávání tukových emulzí navíc, dle nutričních potřeb pacienta. Respondenti z obou těchto zařízení se také shodli na tom, že pokud má pacient zajištěnou parenterální výživu, při odjezdu na sál je mu ponechána, tudíž má zajištěnou výživu po celou dobu trvání operačního výkonu. Tuto skutečnost zmiňovali především respondenti č. 4 a 7. Další shoda ve výpovědích respondentů z Fakultní nemocnice Brno a Fakultní nemocnice Ostrava se objevila v opětovném nasazení výživy po proběhlé celkové anestezii, kdy R4, R6 a R9 uváděli, že se snaží výživu pacienta obnovit co nejdříve. Respondentka č. 9 uvedla:,,opravdu se snažíme, aby po tom sále hned začali jíst, takže uplynou ty dvě hodiny a snažíme se začít tekutinami a poté, co nejdříve pokud to jde, tak aby ten pacient začal jíst, minimálně alespoň jogurt. Oproti tomu ve Fakultní nemocnici Královské Vinohrady postupují v zajištění adekvátní výživy po opakovaných operačních výkonech v celkové anestezii cestou doplnění výživy o doplňkové přípravky a dle aktuálních potřeb pacienta. Orientují se dle laboratorních hodnot, zejména podle parametrů celkové bílkoviny, jak udávala respondentka č. 1. Typ doplňkových přípravků na jejich oddělení stanovuje nutriční terapeut, se kterým velmi úzce spolupracují. 66
68 4.3 Kategorizované výsledky z rozhovorů z oblasti bariérové ošetřovatelské péče Kategorizační skupiny: 1. Priority bariérové ošetřovatelské péče u pacientů s popáleninovým traumatem 2. Vybavenost a uspořádání pracoviště 3. Nozokomiální nákazy četnost, původci, způsob zvládání 4. Úklid pracoviště a jednotlivých boxů Priority bariérové ošetřovatelské péče u pacientů s popáleninovým traumatem Před započetím jednotlivých otázek k oblasti bariérové ošetřovatelské péče u pacientů s popáleninovým traumatem, proběhlo se všemi respondenty ujasnění, co si pod tímto pojmem představují, aby se předešlo možnému nedorozumění a zisku nevalidních informací. Všichni respondenti odpověděli v tomto směru správně a nebylo potřeba upřesňovat tento základní termín. Priority bariérové ošetřovatelské péče u pacientů s popáleninovým traumatem se u jednotlivých respondentů poměrně lišily, dle subjektivních pocitů. Avšak nejčastěji zmiňovaným aspektem, který respondenti zmiňovali, byl takový pracovní postup, aby se předešlo samotnému přenosu infekce. Tuto skutečnost udávali respondenti č. 1, 2, 3, 4 a 8. Druhou nejčastěji udávanou prioritou, respondenty č. 6, 7, 8 a 9, bylo používání ochranných pomůcek během ošetřovatelské péče o pacienta s popáleninovým traumatem. Respondentky č. 5 a 8 z Fakultní nemocnice Ostrava a Fakultní nemocnice Brno se shodly, že je pro ně nejdůležitější hygienická dezinfekce rukou, jelikož dle jejich názoru dochází nejčastěji k přenosu nozokomiálních nákaz rukama personálu. Další shoda byla objevena u respondentů č. 6 a 9, kteří se shodli na nutnosti individualizace pomůcek u jednotlivých pacientů. Ve výpovědi respondentky č. 9 se objevil ještě soulad s respondenty č. 6 a 7, jež společně udávali nutnost filtrace a převlékání do speciálního oblečení určeného pouze pro jednotky intenzivní péče. Respondent č. 7 ještě speciálně udával potřebu dbát na sterilitu Vybavenost a uspořádání pracoviště Často se, v různých nemocnicích i na pracovištích různého charakteru, ošetřující personál potýká s nedostatkem ochranných pomůcek, které je nutno využívat u všech pacientů. Z tohoto důvodu byla do rozhovoru zařazena otázka, jak jednotliví respondenti hodnotí dostupnost ochranných pomůcek na jejich pracovištích. Bylo zjištěno, že všechna dotazovaná 67
69 pracoviště disponují dostatkem těchto ochranných pomůcek. Všichni respondenti se stoprocentně shodli na tom, že za celou délku své praxe na popáleninové jednotce intenzivní péče nesetkali s tím, že by jim nějaké ochranné pomůcky scházely. Ve Fakultní nemocnici Brno a Fakultní nemocnici Ostrava respondenti standardně používají během ošetřovatelské péče o pacienta s popáleninovým traumatem vždy plášť nebo zástěru, ústenku, rukavice a čepici. Kdežto ve Fakultní nemocnici Královské Vinohrady používají pouze ústenku a rukavice. Jiné ochranné pomůcky respondentky č. 1, 2 a 3 během rozhovoru nezmiňovaly. Stran uspořádání jednotlivých pracovišť, všichni respondenti udáváli, že na jejich pracovištích je použito boxové uzavíratelné uspořádání. Respondenti č. 1, 2, 3, 6 a 9 speciálně udávali výhodu boxového systému v souvislosti s bariérovou ošetřovatelskou péčí. Taktéž respondenti č. 6 a 9 navíc zmiňovali, že toto uspořádání je výhodou u lucidních pacientů, kterým se tímto způsobem daří zajistit soukromí a určitý komfort Nozokomiální nákazy četnost, původci, způsob zvládání Přestože na všech pracovištích, kde probíhalo výzkumné šetření, má ošetřující personál k dispozici dostatek ochranných pomůcek a boxové uspořádání pracoviště je nejideálnějším k zamezení přenosu infekce mezi jednotlivými pacienty, všichni respondenti (kromě R7 a R9) se za svou praxi setkali s nozokomiálními nákazami. Je zřejmé, že bariérová ošetřovatelská péče je komplexní souhrn mnohých faktorů a bohužel nestačí jen dostupnost a využívání ochranných pomůcek a vhodné uspořádání pracoviště, ale je zapotřebí uplatňovat veškeré faktory, aby se předešlo vzniku nozokomiálních nákaz. Respondenti č. 7 a 9, sice pracují krátce (R7 6 měsíců, R9 8 měsíců) na jednotce intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie, ale pozitivem je, že i za takovouto dobu se s nozokomiální nákazou nesetkali, což poukazuje na skutečnost, že četnost výskytu nozokomiálních nákaz na jejich pracovišti není příliš vysoká. Respondentky č. 1, 2 a 3 se zmínily o tom, že četnost výskytu nozokomiálních nákaz na jejich pracovišti je různá a většinou se odvíjí od aktuálního složení hospitalizovaných pacientů. Ostatní respondenti (R4, R5, R6, R8) konstatovali, že se s nozokomiálními nákazami na jejich oddělení již setkali, avšak četnost výskytu není vysoká. Respondenti č. 7 a 9, kteří na jejich oddělení pracují krátce, se doposud s nozokomiálními nákazami nesetkali. Co se týče původců nozokomiálních nákaz, nejčastěji byly respondenty zmiňovány Methicilin-rezistentní Staphyloccocus Aureus (tj. MRSA) a širokospektré betalaktamázy (tj. 68
70 ESBL), jež zmiňovali respondenti č. 1, 2, 3, 4, 5, 6 a 8. Respondentky č. 1, 2 a 3 se na jejich pracovišti dále setkali v rámci nozokomiálních nákaz s noroviry. Další skupinou původců byly Pseudomonády, o kterých se v rozhovoru zmínili respondenti č. 6 a 9. Klostridiím a střevním patogenům se věnovaly respondentky č. 5 a 8. Shoda odpovědí všech dotazovaných respondentů (kromě R7 a R9) se objevila v informaci, že spektrum původců nozokomiálních nákaz na jejich pracovištích popáleninové medicíny je velmi široké. Následně se shodli, že ke zvládání a zamezení šíření používají na všech dotazovaných pracovištích standardní postupy, jako u jakéhokoliv pacienta s jinou diagnózou Úklid pracoviště a jednotlivých boxů Z hlediska úklidu jednotlivých pracovišť a boxů byly opět odhaleny určité rozdíly. Pouze ve Fakultní nemocnici Ostrava probíhají pravidelně sanitární dny. Respondentka č. 5 se během rozhovoru zmínila o tom, že na jejich jednotce intenzivní péče mají stanovený přesný plán, kdy bude probíhat sanitární den, kdy rozestupy činí tři měsíce. Oddělení se vždy uzavře a pacienti s popáleninovým traumatem jsou po domluvě s anesteziologicko resuscitačním oddělením přemisťováni na toto oddělení. Tento postup udávali i další respondenti z Fakultní nemocnice Ostrava (R5, R6). Oproti tomu ve Fakultní nemocnici Královské Vinohrady a Fakultní nemocnici Brno, sanitární dny neprobíhají. Pouze mají určený rozpis úklidu jednotlivých místností, kterými disponují jednotky intenzivní péče a úklid jednotlivých boxů probíhá vždy po propuštění nebo překladu pacienta. Respondenti č. 8 a 9 během rozhovoru informovali také o využití germicidních zářičů, které využívají na boxech, kde byl pacient hospitalizován delší dobu, nebo se jednalo o infekčního pacienta. Po pacientech, kteří na jejich pracovišti byli hospitalizováni krátkou dobu, se provádí kompletní omytí a dezinfekce celého boxu. Tento postup potvrdili i respondenti č. 1, 2 a 3. 69
71 4.4 Kategorizované výsledky z rozhovorů z oblasti péče o lůžko a prostředí Kategorizační skupiny: 1. Volba lůžka 2. Polohování pacienta a úprava lůžka 3. Důležité aspekty péče o lůžko 4. Ideální prostředí pro pacienty s popáleninovým traumatem na jednotce intenzivní péče Volba lůžka Na dotazovaných jednotkách intenzivní péče využívají u pacientů s popáleninovým traumatem různé typy lůžek. Standardně se na všech odděleních používá klasické resuscitační lůžko určené pro potřeby pacientů hospitalizovaných na pracovištích intenzivní medicíny. Používání tohoto lůžka zaznělo během rozhovoru u všech respondentů. Co se týče vzdušného lůžka, využívají jej pouze u pacientů s popáleninovým traumatem ve Fakultní nemocnici Královské Vinohrady a Fakultní nemocnici Ostrava. Ve Fakultní nemocnici Brno tato speciální lůžka již nepoužívají. Respondentka č. 8 v rozhovoru uvedla, že je toho názoru, že dnešní dostupné vzdušné matrace jsou na mnohem lepší úrovni než vzdušná lůžka a podstatně komfortnější pro pacienta i ošetřující personál. U pacientů využívají především vzdušné a antidekubitární matrace. Tyto speciální matrace jsou dostupné i ve Fakultní nemocnici Ostrava. Respondentka č. 4 navíc udávala, že na jejich jednotce intenzivní péče mají k dispozici i speciální matrace z paměťové pěny. Volba lůžka, které bude využito u pacienta s popáleninovým traumatem, se podle respondentů č. 4 a 5 řídí podle lokalizace a hloubky popálenin. Respondentka č. 4 navíc uvedla, že je k volbě lůžka také velmi podstatné zvážit v jaké fázi popáleninového traumatu se nemocný nachází. Oproti tomu respondentka č. 9 zmínila, že u těchto pacientů je s výhodou využití polohovatelných lůžek vzhledem k tomu, že většina pacientů má kontraktury a je u nich nutné důkladné polohování. Respondenti byli dále dotazováni na jednotlivé výhody a nevýhody, které shledávají u jednotlivých typů lůžek, které se na jejich oddělení využívají. Nejvíce si pochvalovali klasické resuscitační lůžko a vzdušné matrace (R1, R2, R3, R5, R6, R7, R8, R9). Tito respondenti nejvíce vyzdvihovali lepší manipulaci a polohování pacienta. Respondentka č. 5 navíc udávala, že vzdušná matrace vyhovuje i většině pacientů. Respondent č. 6 ještě ke vzdušným matracím dodal, že vnímá jako velkou výhodu prevenci dekubitů a nastavitelnost proudu vzduchu v jednotlivých oblastech. 70
72 Respondentky č. 1, 2 a 3 nejvíce vyzdvihovaly použití vzdušných lůžek a během rozhovoru zmiňovaly, že největšími výhodami jsou vnímány prevence dekubitů, zabránění maceraci popálených ploch a nastavitelnost teploty lůžka a tím zajištění pacientova tepelného komfortu. Samozřejmostí je, že jednotlivá lůžka jsou z různých důvodů vnímána i negativně a nelze hodnotit pouze výhody, proto byli respondenti tázáni i na toto téma. Nejvíce kritizovaným bylo vzdušné lůžko, u kterého respondenti shledali jako největší problém obtížnou manipulaci s pacientem, jeho polohování a samostatný pohyb na lůžku. Jednalo se o všechny respondenty z Fakultní nemocnice Královské Vinohrady a Fakultní nemocnice Ostrava. I když se ve Fakultní nemocnici Brno tato lůžka již nepoužívají, přece jen se o nich zmínila i respondentka č. 8, která ještě zažila jejich používání. Uvedla stejné problémy v oblasti manipulace, polohování. Navíc se ještě zmínila o velké váze obtížné manipulaci se samotným lůžkem, stejně jako respondent č. 6. Respondentka č. 5 se jako jediná zaměřila na pacientovy pocity, když je uložen na vzdušném lůžku a uvedla:,,ani pacienti nejsou spokojeni s těmi vzdušnými lůžky. No ta poloha jim nevyhovuje, že tam nejde příliš zvednout pod hlavou, zády, takže tam dáváme různé klíny, které teda pak zase ujíždějí a i některým vadí takové to probublávání pod sebou, a že to není pevný povrch. Další nejčastěji udávanou nevýhodou byla velikost vzdušné matrace oproti prostěradlům, jež mají respondenti k dispozici na oddělení. Zmiňovali se o tom, že se lůžko obtížně převléká a prostěradlo nepřekrývá celou plochu vzdušné matrace, což musí být pro pacienta nekomfortní a z hygienického hlediska také nevyhovující. Na tento problém odkazovali respondenti č. 4, 6 a 7. Poslední nevýhodou, kterou zmiňovali respondenti č. 5 a 9, bylo oddělení postranic na standardním resuscitačním lůžku, které se v jejich případě skládají ze dvou částí. Respondentka č. 5 uvedla, že jí toto nevyhovuje u pacientů, kteří jsou neklidní a prostrkují končetiny mezi dvěma částmi a může dojít ke zranění. Respondentka č. 9 oproti tomu konstatovala, že pacienti v delirantních stavech svěšují nohy v dolní části, kam postranice nedosahuje a má strach, že jí pacienti z lůžka vypadnou Polohování pacienta a úprava lůžka Polohování imobilního pacienta a péče o lůžko jsou jedním ze základních postupů v ošetřovatelské péči, proto byly otázky v rozhovoru zaměřeny na polohování a úpravu pacientů s popáleninovým traumatem, jakožto specifikum ošetřovatelské péče u těchto 71
73 pacientů. Respondenti ze všech oddělení odpověděli, že se provádí polohování pacienta standardně po třech hodinách. Respondenti č. 1, 2, 3 a 9 navíc zmínili podstatu pacientova stavu, a zda vůbec danou polohu toleruje nebo ne. V případě, že pacient polohu netoleruje, dochází k její okamžité změně. Respondent č. 6 mimo jiné uvedl, že pokud je u pacienta využíváno vzdušné lůžko, dochází k minimalizaci polohování vzhledem k pozitivnímu působení proudícího vzduchu. V oblasti úpravy lůžka uvedli všichni respondenti, že provádějí úpravu lůžkovin minimálně dvakrát denně, tedy po dvanácti hodinách. Mimo respondenty č. 7 a 8 se také ostatní zmínili o tom, že úpravu lůžka provádějí vždy podle potřeby. Co se týče převlékání ložního prádla, zmiňovali respondenti z Fakultní nemocnice Ostrava (R4, R5, R6), že vždy převlékají ložní prádlo během hygieny pacienta, a když pacient odchází na sál. Vždy převlékají kompletně celé lůžko. Respondenti č. 5 a 6 navíc uvedli, že převlékají lůžko při každém znečištění, aby pacient ležel vždy v čistém lůžku. O tomto postupu se zmínil i respondent č. 7, který uvedl:,,samozřejmě, když pacient hojně sákne z těch obvazů, tak převlékáme i častěji. Překvapivou skutečností, která byla během výzkumného šetření zjištěna, bylo setkání se respondentů se sterilním stlaním lůžka. Ve Fakultní nemocnici Královské Vinohrady (R1, R2, R3) probíhá sterilní stlaní lůžka standardně u všech pacientů, avšak výjimkou jsou pacienti po provedené autotransplantaci, z důvodu prevence posunutí čerstvě přiloženého transplantátu. Oproti tomu respondenti č. 4, 6, 7 a 9 se doposud se sterilním stlaním lůžka na jejich oddělení vůbec nesetkali. Respondentka č. 4 dokonce o takovém to způsobu vůbec neslyšela, což je velmi zvláštní vzhledem k délce její praxe na popáleninové jednotce intenzivní péče (15 let). Stejně tak jako respondentka č. 6, byla touto otázkou poměrně zaskočena. Respondentka č. 5, z téhož oddělení, udávala, že se s tímto způsobem setkala přibližně před deseti lety, v rámci otevřené léčby popálenin, ale konstatovala, že v současné době se to na jejich oddělení vůbec neprovádí. O sterilním stlaní lůžka v souvislosti s otevřenou metodou léčby popálenin mluvila i respondentka č. 9, která uvedla:,,sterilně by se převlékalo tehdy, když bychom měli pacienta celého odkrytého a nebyl by zavázán v našem sterilním krytí, ale jelikož mi tady máme pacienty, kteří jsou kompletně zavázaní a ta popálenina je zavázána a je sterilně ošetřená, tak se tady sterilně nepřevléká. Respondentka č. 8 se také se sterilním převlékáním lůžkovin setkala. Konstatovala, že kdysi se to na jejich oddělení zkoušelo, ale nebylo to příliš efektivní. Dále uvedla, že pokud je pacient po koupeli a dělá se u něj převaz, tak chystá lůžko sterilně, avšak spíše za využití sterilních jednorázových podložek. 72
74 4.4.3 Důležité aspekty péče o lůžko U pacientů s popáleninovým traumatem je velmi důležitým aspektem celková péče o lůžko, jako to předkládali během rozhovoru respondenti č. 1, 2 a 3. Tito respondenti společně s respondenty č. 4, 5 a 7 dále zmiňovali důležitost suchého ložního prádla. Pro respondentku č. 4 bylo nejvíce podstatné, aby bylo lůžko čisté, upravené, vše dobře vypnuté a především suché, z důvodu velkého prosaku krycího materiálu, který je přiložen na popálených plochách. O nutnosti čistého prádla se také zmiňovaly respondentky č. 8 a 9. Respondentka č. 9 navíc zmínila používání savých podložek a popáleninových roušek, opět z důvodu sáknutí, aby se předešlo znečištění kompletně celého lůžka, což by znamenalo další manipulaci s pacientem během převlékání, která je pro pacienta s popáleninovým traumatem velmi stresující a bolestivá. Pro respondenty č. 1, 2, 3, 4 a 7 bylo také velmi důležité, aby lůžkoviny byly vypnuté a vše řádně upraveno. Každý z respondentů udával během rozhovorů jiné, pro něj prioritní aspekty péče o lůžko u pacienta s popáleninovým traumatem, avšak ve výsledku byly respondenty předkládány všechny důležité aspekty péče o lůžko u těchto pacientů. Nejvíce byla zmiňována nutnost suchého lůžka, jež byla zaznamenána v odpovědích šesti respondentů. Dalším v pořadí bylo upravené lůžko a vypnuté lůžkoviny, které bylo důležité pro celkem pět respondentů. Třetím nejčastějším aspektem byla čistota lůžka, předkládaná čtyřmi respondenty Ideální prostředí pro pacienty s popáleninovým traumatem na jednotce intenzivní péče Z celkového počtu respondentů šest z nich (R1, R2, R3, R4, R6, R9) uvedlo, že základem ideálního prostředí pro pacienta s popáleninovým traumatem na jednotce intenzivní péče je boxové uspořádání ošetřovací jednotky. Výhodou je, že všechna dotazovaná zařízení disponují tímto typem uspořádání. Respondenti č. 6 a 9 tuto skutečnost zmiňovali především v souvislosti se zajištěním soukromí pacienta. Zbytek respondentů to vnímal jako výhodu spojenou s bariérovou ošetřovatelskou péčí a zabránění vzniku nozokomiálních nákaz. Respondenti č. 1, 2, 3, 8 a 9 dále považovali za velmi podstatné denní světlo a přítomnost oken na jednotlivých boxech, aby pacient mohl registrovat denní dobu. Z toho R8 a R9 předkládali boxy, které jsou na jejich oddělení umístěny v přední části. Na těchto boxech nejsou okna a pacient tím pádem ztrácí možnost reorientace a udržení cirkadiálního rytmu je pro něj velmi obtížné. Dle jejich slov jsou boxy velmi temné a rádi by toto na jejich pracovišti změnili. R8 během rozhovoru uvedla:,,oni tam nemají okna, jsou tam jak v kopce a myslím 73
75 si, že když jsou tu třeba dva až tři měsíce, tak to musí být pro ně hrůza, takže to bych tady pozměnila. Nadále se nejvíce ve svých odpovědích v oblasti ideálního prostředí shodovali respondenti č. 4, 5 a 7. Pro ně bylo podstatné laminární proudění vzduchu na jednotlivých boxech, dostatečná vlhkost vzduchu, o které se navíc zmínila i respondentka č. 8 a možnost nastavení teploty vzduchu, která byla udávána i respondenty č. 6 a 9. Respondenti z Fakultní nemocnice Brno udávali, že klimatizace na jejich jednotce intenzivní péče je poměrně suchá a některým pacientům nevyhovuje a dle respondenta č. 7 ani neprospívá. Proto se R7 a R8 shodli na tom, že alespoň u dětí s popáleninovým traumatem, které jsou hospitalizovány na jejich pracovišti, je nutné zajistit zvlhčování vzduchu a tak to i na jejich jednotce intenzivní péče funguje. Respondent č. 6 se jako jediný zmínil v souvislosti s ideálním prostředím pro tyto pacienty o nadměrném hluku, kterému jsou pacienti vystavováni. Zmínil se o tom, že pacienti jsou často a dlouze vystavováni hluku z přístrojů, vzdušných matrací a vzdušných lůžek, což pak vyústí v delirantní poruchy vědomí, se kterými se R6 za jeho délku praxe setkal nesčetněkrát. Proto by viděl jako velký přínos pro pacienty snahu o eliminaci těchto hluků, i když v prostředí jednotky intenzivní péče je tato možnost velmi často nereálná vzhledem k nutnosti monitoringu a použití aktivních matrací a speciálních lůžek u pacientů s popáleninovým traumatem. Poslední odpovědí, ve které se shodovali respondenti, byla dostupnost multimediálních prostředků (TV, video, aj.). Respondenti z Fakultní nemocnice Královské Vinohrady se dále shodli na tom, že je vhodné, aby měl pacient na svém boxu křeslo a prostor, kde by si mohl například vystavit fotografie rodiny a blízkých. 74
76 4.5 Kategorizované výsledky z rozhovorů z oblasti vzdělávání sester Kategorizační skupiny: 1. Úroveň vzdělání 2. Účast na postgraduálním vzdělávání 3. Způsoby podpory zaměstnavatele v postgraduálním vzdělávání Úroveň vzdělání Úroveň vzdělání jednotlivých respondentů byla velmi rozmanitá. Do výzkumného šetření se zapojili nejen všeobecné sestry se středoškolským vzděláním, vysokoškolským vzděláním, specializacemi, ale i zdravotničtí záchranáři pracující na popáleninových jednotkách intenzivní péče. Proto bylo možné nahlédnout na danou problematiku z několika různých pohledů, což je z hlediska porovnání velmi výhodné. Nejvíce respondentů absolvovalo středoškolské vzdělání v oboru všeobecná sestra. Jednalo se o respondenty č. 3, 5 a 8. Stejně velkou skupinu tvořily i vysokoškolsky vzdělané sestry (R1, R2, R9), z toho dvě magistry a jedna bakalářka. Dále byli zapojeni do rozhovorů dva zdravotničtí záchranáři (R6, R7), kteří vystudovali tento obor na vyšších odborných školách. Respondent č. 7 ukončil své studium nedávno a jedná se o jeho celkově první zaměstnání. Bylo zajímavé zjistit, jak na danou problematiku pohlíží člověk s velmi krátkou délkou praxe, který právě prošel adaptačním procesem. R6 také absolvoval obor zdravotnický záchranář, avšak ještě si k tomu na stejné vyšší odborné škole dodělával obor všeobecná sestra, do kterého ho dle jeho slov donutila současná legislativa vztahující se ke kompetencím zdravotnických záchranářů na jednotkách intenzivní péče a prosba vedoucích pracovníků. Výzkumného šetření se zúčastnily také dvě respondentky se specializačním vzděláváním. Respondentka č. 9 získala tuto specializaci během studia navazujícího magisterského studia v oboru Intenzivní péče. Oproti tomu respondentka č. 4 absolvovala specializační vzdělávání intenzivní péče pořádané NCO NZO, toho času se jednalo ještě o specializaci ARO/JIP. Dále se přistoupilo k otázce, jakou úroveň vzdělání si představují jednotliví respondenti, která by byla dostačující pro práci na jejich pracovišti. Na tento popud odpověděla respondentka č. 4, že specializační vzdělávání je velkou výhodou, avšak podstatná je pro ni i délka praxe a ovlivnění získanými zkušenostmi například na jiných pracovištích. Výhodu ve specializačním vzdělávání viděla i R9, avšak uvedla, že z vlastního pohledu hodnotí magisterské studium jako velmi přínosné pro tuto práci. 75
77 Respondenti č. 5 a 6 měli již odlišný názor. Stáli si za tím, že nejvíce se nově příchozí sestra naučí během adaptačního procesu. Z toho důvodu pro ně nebyla úroveň vzdělání příliš rozhodující. Respondent č. 6 navíc uvedl, že ať nastupuje sestra na jakékoliv pracoviště, vždy se musí naučit nové věci, systém práce, specifika a jiné a vždy přichází s nulovými znalostmi, pouze všeobecnými, eventuálně s určitou délkou praxe, která jí může být nápomocna. Dále se respondent rozpovídal o absolvovaném vzdělání na vyšší odborné škole a konstatoval, že zde se student naučí pouze základy. Z tohoto pohledu se zdá být pro R6 obor všeobecné sestry na vyšší odborné škole pro práci na jejich pracovišti nedostačující a vše závisí na délce praxe a schopnosti uspět v adaptačním procesu. Na délce praxe se také shodli respondenti č. 1, 2, 3 a 8. Respondent č. 7 vzal toto téma z trochu jiného úhlu a zmínil se o tom, že mu velmi vyhovuje, když se na směně sejde,,mix úrovní vzdělání a má pocit, že tento způsob organizace jednotlivých směn je dostačující. Uvedl, že na jejich oddělení pracují zdravotničtí záchranáři, všeobecné sestry, dětské sestry, sestry se specializačním vzděláním a i magistry v oboru intenzivní péče. Dále zdůraznil, že se nesetkal s tím, že by sestry s nižším vzděláním měly problém se například něco doučit. Svou výpovědí se také lišila respondentka č. 8, která jako jediná absolventka středoškolského vzdělání konstatovala, že si je vědoma, že by měla mít vyšší vzdělání pro práci na jednotce intenzivní péče. Uvedla, že ji sice posiluje délka praxe, která činí v současné době osmnáct let, ale stojí si za tím, že by se člověk na této pozici měl pravidelně sebevzdělávat. Co se týče kompetencí, většina respondentů netouží po jejich navyšování. Jednalo se o respondenty 1, 2, 3, 4, 5, 6 a 8, kteří udávali, že jejich kompetence jsou dostačující a nemají zájem o jejich navyšování. Zbylí tři respondenti se nad touto možností alespoň zamysleli a uvedli, o kterou oblast by měli zájem. Respondentka č. 9 konstatovala, že by si chtěla navýšit kompetence v oblasti umělé plicní ventilace (dále UPV), celkové péče o pacienta na UPV a soustředění se na oblasti, které společně s touto problematikou nějakým způsobem souvisí nebo naopak. Respondent č. 7 by si rád navýšil kompetence v oblasti kanylace a dekanylace arterie a respondentka č. 5 by si kompetence sice navyšovat nechtěla, ale zmínila se o tom, že by ji v tomto směru zajímalo zavádění Swan-Ganzova katétru. Uvedla:,, Za celou dobu jsem ho tu zažila asi dvakrát, že se to tady zavádělo. Je potěšující zjištění, že sestry mají zájem i o takové oblasti a postupy, které se na jejich oddělení standardně neprovádějí a chtějí se v těchto oblastech vzdělávat. 76
78 3.5.2 Účast na postgraduálním vzdělávání Z hlediska účasti na různých formách postgraduálního vzdělávání byly zjištěny velmi různorodé rozdíly. Například respondenti z Fakultní nemocnice Brno (R8, R9) uvedli, že musejí pravidelně jednou měsíčně účastnit semináře, který je pořádán Klinikou popáleninové a rekonstrukční chirurgie. Respondentka č. 8 bere tuto skutečnost velmi pozitivně a je ráda, že vedoucí pracovníci zvolili podporu v postgraduálním vzdělávání právě tímto způsobem povinné účasti. Oproti tomu, respondent č. 7, ze stejného pracoviště, ještě tyto semináře neabsolvoval, jelikož v nedávné době absolvoval adaptační proces, jehož součástí na jejich klinice jsou speciální kurzy a semináře, kterých je nutno se účastnit. Na druhé straně, respondenti z Fakultní nemocnice Královské Vinohrady sdělovali, že se postgraduálního vzdělávání účastní individuálně, podle toho, co je zaujme v aktuální nabídce a pravidelně se účastní kongresů popáleninové medicíny. Stejné informace sdělovali i respondenti z Fakultní nemocnice Ostrava. Respondentka č. 4 navíc zdůraznila, že při výběru nabízených seminářů kurzů a podobně, se orientuje také podle kreditového ohodnocení jednotlivých forem postgraduálního vzdělávání. Výběr respondentky č. 5 se odvíjí zejména od vzdálenosti od místa bydliště a podle míry zajímavosti a osobního obohacení jednotlivých programů. Na obohacení z absolvovaného programu se shodla i s respondentem č. 7. I když R7 upřímně uváděl, že se o tuto problematiku prozatím ještě moc nezajímal vzhledem k nedávnému ukončení studia a adaptačního procesu. Co se týče zvládání zisku dostatečného počtu kreditů pro uznání způsobilosti k výkonu povolání, nemají respondenti žádný problém, zejména ti, kteří v nedávné době ukončili vzdělání a byli jim připsány kredity za studia. Jedná se o respondenty č. 6, 7 a 9. Je velmi pozitivní, že i když tito respondenti nemají potřebu získávat kredity, jejich zájem a touha po sebevzdělávání a dalším profesním rozvoji vlastní osoby neopadla a nebrání se různým možnostem vzdělávání. Výběr oblastí, o které se respondenti v rámci postgraduálního vzdělávání zajímají, je velice široký a značně se odvíjí od subjektivních potřeb a tužeb po poznání jednotlivých oblastí, avšak nejčastěji zmiňovanou byla právě popáleninová medicína, o které se zmínili respondenti č. 1, 2, 3, 6, 8 a 9. Respondentka č. 8 dokonce prohlásila, že popáleniny byly vždy její srdcovou záležitostí. Další nejčastěji vyhledávanou oblastí byla témata zahrnující intenzivní péči, na kterou se zaměřili respondenti č. 1, 2, 3 a 5. Zajímavou odpovědí během rozhovoru bylo hned dvakrát zmíněné (R5, R7) vyhledávání programů, které respondenty nějakým způsobem zaujmou a obohatí. Nadále byli respondenti konkrétnější. Pozornost respondentky č. 4, pokud si může vybrat, se ubírá nejčastěji směrem technických věcí a 77
79 chirurgických oborů, zejména traumatologie. Oproti tomu, respondent č. 7 uváděl, že se vždy spíše zajímal o kardiologii, než o chirurgické obory. Respondentka č. 8 se v rozhovoru zmínila o dřívější náklonnosti k očišťovacím metodám krve a respondentka č. 9 se spíše zajímá o zdokonalení v oblasti psychologie nemocných. O svém zdokonalení hovořil také respondent č. 7, avšak v souvislosti s tím, že jeho momentální prioritou je zdokonalení se ve své práci na jednotce intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie Způsoby podpory zaměstnavatele v postgraduálním vzdělávání Způsob podpory zaměstnavatele v postgraduálním vzdělávání v rámci popáleninové medicíny byl do výzkumného šetření zařazen zejména z důvodu porovnání jednotlivých dotazovaných pracovišť a také, že zaměstnavatelé nemají jednotně stanoveno, v jaké míře a jakým způsobem by měli své zaměstnance ve vzdělávání podporovat. Velmi kladným zjištěním bylo, že všichni respondenti se jednohlasně shodli na tom, že je jejich zaměstnavatelé a vedoucí pracovníci podporují v celoživotním vzdělávání. Nejčastější odpovědí na otázku:,,jak Vás podporuje zaměstnavatel a vedoucí pracovníci v postgraduálním vzdělávání?, byla aktivní nabídka vedoucích pracovníků k účasti na kurzech, seminářích, konferencích a podobně. Právě tato odpověď zazněla z úst respondentů č. 1, 2, 3, 4 a 5. Respondenti č. 4 a 7 dále zmiňovali, že jim jejich nadřízení tisknou a vyvěšují seznamy s nabídkami a termíny jednotlivých vzdělávacích akcí. Ve Fakultní nemocnici Brno zvolili vedoucí pracovníci poněkud jiný směr podpory zaměstnanců v sebevzdělávání. Respondenti uvedli, že mají povinnost se jednou měsíčně účastnit seminářů, které jejich klinika pořádá. I když se jedná o poměrně radikální metodu, ani jeden z respondentů neuváděl během rozhovoru nesouhlas nebo nespokojenost s touto metodou. Naopak respondentka č. 8 uvedla, že je velmi ráda za tuto možnost a myslí si, že je tento postup velmi vhodný. Přímo uvedla:,,já si myslím, že není na škodu alespoň tím seminářem jednou za měsíc si tu hlavičku tak trochu oživit. Je pravda, že všechno jde dopředu, takže se stejně musíte učit pořád nové metody, přístroje. A já jsem ráda za to, že nás takhle podporují a že je to povinné. Respondenti z Fakultní nemocnice Královské Vinohrady během rozhovoru udávali, že zaměstnavatel a vedoucí pracovníci jim pravidelně nabízí účast na kurzech. Dále jim nabízí možnost dalšího studia, ke kterému předkládají smlouvy o studiu a dále udávali uvolňování ze zaměstnání kvůli účasti na těchto vzdělávacích akcích. 78
80 Další zajímavou oblastí byla aktivní účast na konferencích, kterou zmínila respondentka č. 5. Bohužel tato respondentka není schopna dle jejích slov někde veřejně vystupovat, proto tuto nabídku přijala pouze jednou, vyzkoušela si to a více už se aktivně neúčastnila. Oproti tomu její kolega, respondent č. 6, se pravidelně aktivně účastní a publikuje. Tuto možnost udávali i respondenti č. 1, 2 a 3, kteří se také pravidelně aktivně účastní konferencí, na kterých přednášejí a publikují různé články. 79
81 5 DISKUZE Tématem diplomové práce jsou specifika ošetřovatelské péče o pacienty s popáleninovým traumatem na jednotkách intenzivní péče v České republice. Pro empirickou část této práce byly stanoveny dva cíle, které byly zaměřeny na zjištění rozdílnosti ošetřovatelské péče o pacienta s popáleninovým traumatem v oblastech managementu bolesti, výživy, bariérové ošetřovatelské péče a péče o lůžko a prostředí na jednotkách intenzivní péče a zjištění možností vzdělávání v oblasti problematiky popáleninového traumatu, které mají sestry, pracující na dotazovaných pracovištích. Do výzkumného šetření byla zapojena všechna popáleninová centra, která v současnosti fungují v České republice. Tato popáleninová centra mají svou působnost ve Fakultní nemocnici Královské Vinohrady, Fakultní nemocnici Ostrava a Fakultní nemocnici Brno. Jejich činnost upravuje věstník Ministerstva zdravotnictví České republiky částky 6 z roku 2008, kde jsou upřesněny požadavky na popáleninová centra (Věstník MZČR, 6/2008). Tyto požadavky jsou podrobně popsány v teoretické části diplomové práce, stejně tak jako způsob směřování pacientů s popáleninovým traumatem do těchto pracovišť. Vzhledem ke stanoveným cílům diplomové práce byla zvolena kvalitativní metoda výzkumného šetření. Sběr dat byl prováděn za použití strukturovaných rozhovorů. Forma strukturovaných rozhovorů byla zvolena kvůli specifickému zaměření výzkumného šetření na ošetřovatelskou péči na jednotkách intenzivní péče. Jelikož se jedná o pracoviště intenzivní medicíny, bylo důležité omezit časovou náročnost jednotlivých hloubkových rozhovorů přesnou formulací otázek. Přestože byly otázky do rozhovoru přesně formulovány, bylo nutné některé odpovědi objasnit doplňujícími otázkami. Respondenti byli podrobeni celkem třiceti osmi otázkám, což se zdá být příliš rozsáhlé, ale vzhledem k tomu, že rozhovory byly rozděleny do pěti oblastí (management bolesti, výživa, bariérová ošetřovatelská péče, péče o lůžko a prostředí, vzdělávání sester), bylo nezbytné zařadit dostatek otázek, aby došlo k naplnění výzkumných cílů a zodpovězení výzkumných otázek. Do výzkumného šetření bylo zapojeno devět respondentů, z každého dotazovaného pracoviště tři. Tito respondenti byli předem seznámeni s průběhem a zaměřením rozhovoru a udělili ústní souhlas s jeho provedením. Základem udělení souhlasu bylo potvrzení o udržení anonymity jednotlivých respondentů a zisk informací pouze pro účely diplomové práce. Respondenti byli během rozhovorů velmi vstřícní a ochotní. Také mě překvapila jejich rozsáhlá informovanost a vědomosti z oblasti popáleninové medicíny, především u respondentů s krátkou délkou praxe. Předpokládala jsem, že u těchto respondentů bude vedení rozhovoru obtížnější, avšak nenastal žádný problém a jejich orientovanost v oblasti ošetřovatelské péče o pacienty 80
82 s popáleninovým traumatem byla znamenitá. Dokonce i rozhovor respondentky č. 9, jejíž délka praxe činila pouze osm měsíců a v nedávné době dokončila navazující magisterské studium v oboru Intenzivní péče, byl po informativní stránce nejobsáhlejší. Nejstručnější odpovědi byly zaznamenány u respondentů z Fakultní nemocnice Královské Vinohrady, jelikož vyplňovali otázky do rozhovoru písemnou formou a následně byly jednotlivé odpovědi doplněny. Tento postup byl zvolen z důvodu pracovního vytížení sester, a přestože respondenti odpovídali touto cestou, došlo k zisku validních informací, které bylo možné analyzovat s výpověďmi ostatních respondentů. Jedinou nevýhodou byla ztráta osobního kontaktu s jednotlivými respondenty. Analýza získaných dat probíhala snadněji, jelikož jsem stejný postup využívala při zpracování dat v mé bakalářské práci. Byla provedena redigovaná transkripce a následně v tištěné podobě byly označeny barevnými tužkami shodné odpovědi respondentů. Poté byly označené kódy porovnány a seskupeny do jednotlivých kategorií. Jelikož byl rozhovor rozdělen do pěti výše zmíněných oblastí, byly i výsledky na tomto základě rozděleny. Každá oblast odhalila zajímavé rozdíly v ošetřovatelské péči o pacienty s popáleninovým traumatem na dotazovaných pracovištích, což bylo cílem výzkumného šetření. Nejvýznamnější rozdíly byly objeveny v oblasti výživy pacientů s popáleninovým traumatem, avšak zásadní rozdíly se nacházely i v ostatních oblastech. První oblastí, na kterou jsem se během výzkumného šetření zaměřila, byl management bolesti u pacientů s popáleninovým traumatem. Hned v počátku se objevil rozdíl v oblasti zaznamenávání údajů o bolesti a využívání hodnotících škál bolesti, což se dalo předpokládat vzhledem ke zvyklostem jednotlivých pracovišť. Na všech pracovištích využívají k hodnocení bolesti pacientů při vědomí vizuální analogovou škálu. Rozdíly se objevily spíše v oblasti hodnocení bolesti u pacientů v analgosedaci se zajištěnou umělou plicní ventilací. Ve Fakultní nemocnici Brno využívají u těchto pacientů Riker skóre a ve Fakultní nemocnici Ostrava Ramsey skóre a Flacc škálu. Respondenti z Fakultní nemocnice Královské Vinohrady uvedli, že k hodnocení používají vizuální analogovou škálu. Zde byla zapotřebí doplňující otázka, jejímž cílem bylo zjistit, jaké hodnotící škály využívají u pacientů, u kterých nelze využít vizuální analogovou škálu. Respondenti odpověděli, že v takovém případě hodnotí reakce pacienta. Dle mého názoru nelze hodnocení reakcí pacienta brát jako objektivní hodnocení bolesti. Vörösová, Solgajová a Archalousová ve své knize Ošetřovatelská diagnostika v práci sestry zdůrazňují to, že právě objektivní posouzení bolesti je základem pro efektivní management bolesti (Vörösová, Solgajová, Archalousová, 2015, s. 47). Proto bylo by vhodné, 81
83 aby ve Fakultní nemocnici Královské Vinohrady zvážili u pacientů s popáleninovým traumatem využívání další objektivní hodnotící škály, kromě vizuální analogové škály. Získané informace o bolesti zaznamenávají respondenti z Fakultní nemocnice Královské Vinohrady a z Fakultní nemocnice Brno do dokumentace určené pro jednotky intenzivní péče. Oproti tomu ve Fakultní nemocnici Ostrava provádějí záznam do šokového listu. Dle mého názoru mají sestry, pracující na jednotce intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie ve Fakultní nemocnici Brno, velmi kvalitně zpracovanou teplotní tabulku. V teplotní tabulce mají k dispozici jimi využívané hodnoticí škály (Riker skóre, VAS), což jim zajišťuje přehlednost a rychlý zisk informací o pacientově stavu. Vzhledem k tomu, že popáleninové trauma je spojováno s výraznou akutní bolestí, která může vyústit až v bolest chronickou, jak udává Ptáček, Bartůněk a kolektiv (2014), je promptní řešení akutní bolesti základním cílem managementu bolesti u těchto pacientů. Z analýzy dat a vzniklých kódů byla vytvořena následující kategorie, která se týká využívání nefarmakologických postupů využívaných v managementu bolesti u pacientů s popáleninovým traumatem. Samotná otázka nefarmakologických postupů vzbudila v respondentech značnou nejistotu, občas i bezvýznamnost využití těchto postupů v managementu bolesti u pacientů hospitalizovaných na jejich oddělení. Nicméně jsme se s respondenty dopracovali k výsledku, že i když často nelze tyto postupy využít, alespoň se snaží tuto možnost nezavrhovat. Nejvíce se v odpovědích vyskytovalo použití úlevových poloh, jež uvedli respondenti č. 4, 5, 7, 8 a 9, avšak navíc dodávali, že vzhledem k rozsáhlým popáleninám není vždy možné jakoukoliv úlevovou polohu nalézt. Největší nesouhlas s úlevovými polohami vyslovil respondent č. 6., vzhledem k rozsáhlým popáleninám. Zjištění o nepřílišném využívání nefarmakologických postupů v terapii akutní bolesti, která doprovází popáleninové trauma, je poměrně zásadním výsledkem výzkumného šetření. Jak uvádí Píblová (2008) ve svém článku Specifika ošetřovatelské péče v popáleninové medicíně, využití nefarmakologických postupů u těchto pacientů není tak značně limitováno, oproti farmakoterapii, a lze je standardně využívat v rámci celkové a léčebně-preventivní péče. Především se zmiňuje o polohování a úlevových polohách, jakožto nefarmakologického prostředku s analgetickým, antiedematózním a podpůrně terapeutickým účinkem. Vzniká tedy otázka, zda by dotazovaná pracoviště neměla zvýšit a zaměřit svou pozornost na používání nefarmakologických postupů v léčbě akutní bolesti u pacientů s popáleninovým traumatem. Následující otázkou byl způsob zapojení rodinných příslušníků do managementu bolesti. Jak udává Robinsonová, je zapojení rodiny do managementu péče nedílnou součástí ošetřovatelské péče a je nutné s nimi vytvořit pozitivní vztah, který bude nápomocen zejména 82
84 pacientovi, ale i celému ošetřovatelskému týmu (Robinson, 2013). Bohužel na většině pracovišť tomu tak není. Respondenti z Fakultní nemocnice Královské Vinohrady rodinu do managementu bolesti vůbec nezapojují. Respondenti z Fakultní nemocnice Ostrava také převážně rodinu do managementu nezapojují, avšak podstatným rozdílem oproti Fakultní nemocnici Královské Vinohrady je, že zde mají velmi omezený režim návštěv, které na jejich oddělení povoluje lékař pouze v indikovaných případech a po bližší domluvě. Rozdílem ve Fakultní nemocnici Ostrava bylo také, že u dětských pacientů vůbec nedoporučují návštěvy rodinných příslušníků. Toto je velmi zvláštní, předpokládala bych, že právě u dětských pacientů bude návštěva rodiny velmi přínosná a pro dítě důležitá, avšak realita je jiná. Oproti tomu respondenti ve Fakultní nemocnici Brno udávali pravý opak. Předkládali, že u dětských pacientů lze po domluvě s lékařem dohodnout i individuální časy návštěv a je možné, aby zde rodiče byli s dětmi co nejdéle. Jsem toho názoru, že rodina by se měla podílet a být aktivním účastníkem v ošetřovatelské péči, avšak mělo by být přihlíženo i k psychickému stavu rodinných příslušníků, emoční stabilitu schopnosti zvládat nemoc jako náročnou životní situaci. Další zkoumanou oblastí bylo zajištění výživy u pacientů s popáleninovým traumatem. Existuje celá řada autorů, kteří se zaměřují na zajištění dostatečné výživy u pacientů s popáleninovým traumatem a snaží se rozšířit své vědomosti o této problematice do řad zdravotnického personálu. Musím uznat, že na všech dotazovaných pracovištích měli respondenti velmi dobré znalosti v oblasti výživy a jsou erudovaní v problematice výživy těchto pacientů. Velmi častou odpovědí respondentů bylo, že největším problémem je u pacientů s popáleninovým traumatem nechutenství a úbytek na váze. Velice mě překvapily odpovědi respondentů, kteří nedávno dokončili vzdělání (R7, R9). Respondenti č. 7 a 9 se zaměřili na velmi specifické problematické oblasti výživy. Zmiňovali problematiku nadměrných ztrát bílkovin a riziko vzniku Curlingova stresového vředu gastroduodena. Masivní ztrátu proteinů u rozsáhlého popáleninového traumatu popisuje ve své literatuře například Parrillo a Dellinger (Parrillo, Dellinger, 2014). Z české literatury se na tento problém soustředí i Zadák, který zde zmiňuje zásadní roli sestry v oblasti výživy a důsledného monitoringu (Zadák, 2008). Je zajímavé, že se o těchto problémech zmiňují právě respondenti, jejichž délka praxe činila šest a osm měsíců. Z toho vyplývá velmi pozitivní okolnost, že na specializovaná pracoviště přicházejí vzdělané sestry a jsou si vědomy zásadních problémů v ošetřovatelské péči o pacienty s popáleninovým traumatem a někdy svými vědomostmi předčí i sestry s dlouholetou praxí. 83
85 Významnou okolností bylo, že se jednalo o respondenty z Fakultní nemocnice Brno, Kliniky popáleninové a rekonstrukční chirurgie. Zde jako jediní nemají k dispozici nutričního terapeuta, který by řešil problematické výživové situace. Podle mého názoru je dobré, že když nemají k dispozici nutričního terapeuta, pracuje na jejich oddělení erudovaný personál, který se podílí na výživě pacienta. Na jejich jednotce intenzivní péče řeší nutrici lékař, který se komplexně zajímá o problematiku výživy u pacientů s popáleninovým traumatem. Bylo zjištěno, že lékaři mají k dispozici velmi vzdělaný personál v problematice výživy u pacientů s popáleninovým traumatem, proto doufám, že s těmito specialisty lékař úzce spolupracuje. V oblasti výživy byl objeven další rozdíl ve specificích jednotlivých pracovišť. Jednalo se o četnost podávání výživy. Respondenti z Fakultní nemocnice Brno uváděli, že výživu u pacientů s popáleninovým traumatem podávají bolusově v intervalech tří hodin, kdežto ve Fakultní nemocnici Ostrava u těchto pacientů preferují kontinuální podání výživy. Respondentka č. 9 se vyjádřila k tomuto tématu, že ke kontinuálnímu podávání stravy přistupují až tehdy, když je pacient dlouhodobě hospitalizován a má zajištěnou umělou plicní ventilaci. Ve Fakultní nemocnici využívají všechny způsoby podání výživy, které se odvíjejí od individuálního stavu pacienta. Tyto náležitosti u nich zastává nutriční terapeut, kterého má ošetřovatelský personál k dispozici. Grofová ve své knize zmiňuje, že četnost a postupy podávání enterální výživy jsou většinou v jednotlivých zařízeních stanoveny standardem. Co se týče četnosti, preferuje u pacientů hospitalizovaných na jednotkách intenzivní péče bolusové podání enterální výživy šestkrát denně v intervalech po třech hodinách se současným sledováním odpadů z nasogastrické sondy (Grofová, 2007). Osobně pro mě nejzajímavějším rozdílem, který byl v oblasti výživy zjištěn, byl rozdíl v časových intervalech zahájení výživy mezi Fakultní nemocnicí Brno a Fakultní nemocnicí Ostrava. Dle výpovědí respondentů z Fakultní nemocnice Brno, zahajují výživu u pacientů s popáleninovým traumatem co nejdříve od přijetí na jednotku intenzivní péče. Oproti tomu ve Fakultní nemocnici Ostrava nasazují výživu až po uplynutí dvaceti čtyř hodin od vzniku úrazu. Například již výše zmínění Parrillo a Dellinger ve svém díle doporučují časné zahájení výživy (zejména enterální), jež může být započata během několika hodin po vzniku úrazu, a to z důvodu snížení vzniku infekčních komplikací a výživy a mobilizace střevní stěny (Parrillo, Dellinger, 2014). Proto je na zváženou, zda z postupu, který preferují ve Fakultní nemocnici Ostrava, má profit zejména pacient a na jakém podkladě začínají s podáním výživy s odstupem dvaceti čtyř hodin. Je možné, že se jedná o stagnaci v zaběhlém modelu, jelikož zastaralé zdroje uvádějí a doporučují pozdější podání výživy. 84
86 Specifickou oblastí výživy pacientů s popáleninovým traumatem jsou opakované výkony v celkové anestezii s nutností lačnění pacienta. V této oblasti se objevil rozdíl ve Fakultní nemocnici Královské Vinohrady, kde tuto problematiku řeší převážně s nutričními terapeuty a podáváním doplňkových výživových preparátů, kdežto ve Fakultní nemocnici Brno a Fakultní nemocnici Ostrava tuto problematiku řeší vyřazením výživy podle pořadí pacienta v operačním programu a pokud má pacient zajištěnou parenterální výživu, pokračuje se v jejím podání i na operačním sále. Z výzkumného šetření v oblasti výživy pacientů s popáleninovým traumatem nevyplynuly žádné další rozdíly. Významnou informací, která byla zjištěna, je, že všechna dotazovaná pracoviště se v oblasti výživy snaží vycházet z aktuálních potřeb pacienta s popáleninovým traumatem a pro enterální výživu využívají preparáty vhodné právě pro tyto pacienty (vysoceenergetické s bílkovinnou složkou). Výjimkou není ani zapojení rodinných příslušníků do výživy, o což se také snaží všechna dotazovaná pracoviště. Jedinou výhodu bych v tomto směru shledala ve Fakultní nemocnici Královské Vinohrady a Fakultní nemocnici Brno, kde mají možnost přímého zapojení rodinných příslušníků do péče, jelikož na jejich jednotkách intenzivní péče jsou povoleny návštěvy pacientů. Kdežto ve Fakultní nemocnici Ostrava, mají návštěvy značně omezeny, tudíž odpadá výhoda přímého zapojení do výživy pacienta, ale i do ostatních postupů, na kterých se rodina může během péče přímo podílet. Následující kategorizovanou oblastí byla bariérová ošetřovatelská péče u pacientů s popáleninovým traumatem. Značně pozitivní výsledek v této oblasti je dle mého názoru, že respondenti z každého zařízení zmínili v rozhovorech jako prioritu bariérové ošetřovatelské péče nutnost dodržování všech postupů, kterými se předejde přenosu infekce. Stejně tak je uvedeno ve Vyhlášce č. 306/2012 o podmínkách předcházení vzniku a šíření infekčních onemocnění a o hygienických požadavcích na provoz zdravotnických zařízení a ústavů sociální péče (Vyhláška č. 306/2012). Nejvíce tento postup preferovali respondenti z Fakultní nemocnice Královské Vinohrady a bylo to během rozhovoru zmíněno všemi respondenty. Kdežto v ostatních zařízeních se o tomto podstatném aspektu zmínil vždy pouze jeden respondent. Druhou nejčastěji zmiňovanou prioritou bylo používání ochranných pomůcek, z důvodu ochrany pacienta, ale i sebe. V souvislosti s používáním ochranných pomůcek mě překvapilo hned několik zásadních informací od respondentů. První překvapení se objevilo v dostupnosti ochranných pomůcek na pracovišti. Všichni respondenti udávali, že nemají problém s dostupností a nikdy se nesetkali na jejich pracovišti s jejich nedostatkem. Z vlastních 85
87 zkušeností musím konstatovat, že nedostatek ochranných pomůcek je běžným,,standardem ošetřovatelské praxe a potýká se s ním většina pracovišť. Proto ve mně tato informace vzbudila značnou pozitivitu, vzhledem k tomu, že pacienti s popáleninovým traumatem jsou velice náchylní na vznik infekce v souvislosti s porušenou kožní bariérou a častým velkým množstvím invazivních vstupů, ale i z hlediska ochrany personálu. Výhodou také bylo, že všechna zařízení disponují boxovým systémem uspořádání ošetřovatelské jednotky, která je vzhledem k bariérové ošetřovatelské péči nejideálnější. Avšak abych příliš nevychvalovala, přejdeme k druhému překvapení, které již nebylo pozitivního rázu. Respondenti byli během rozhovoru dotazování na to, jaké ochranné pomůcky používají během ošetřovatelské péče o pacienta s popáleninovým traumatem. Respondenti z Fakultní nemocnice Královské Vinohrady k mému podivu uvedli pouze ústenku a rukavice, což mi přijde značně nedostačující z pohledu bariérové ošetřovatelské péče, obzvláště u pacientů takto náchylných k rozvoji infekčních komplikací. Ale jak udává Předpis č. 306/2012 Sb. v příloze hygienických požadavků na příjem a ošetřování pacientů, u prováděných výkonů, kde je nebo bude porušena integrita kůže, se ochranné pomůcky personálu volí podle charakteru výkonu a míry rizika pro pacienta (Předpis č. 306/2012 Sb.). Detailně není stanoveno, jaké ochranné pomůcky by se měly během ošetřovatelské péče na JIP standardně používat a způsob jejich využití stanovuje vnitřní řád nemocnice. Další oblastí zmíněnou v rozhovorech byl úklid a sanitární dny jednotlivých pracovišť. Bylo zjištěno, že sanitární den probíhá pouze ve Fakultní nemocnici Ostrava. Tento den probíhá dle přesného plánu, vždy po třech měsících. Celé oddělení se uzavře a pacienti jsou přemístěni na anesteziologicko-resuscitační oddělení, avšak vždy po domluvě s tímto oddělením. Ostatní pracoviště provádějí úklid jednotlivých místností podle harmonogramu úklidu oddělení a po propuštění nebo přeložení pacienta na jiné oddělení provádějí úklid jednotlivých boxů. Dle mého názoru je z hlediska prevence vzniku nozokomiálních nákaz vhodnější pravidelně stanovený den, kdy se provede komplexní dekontaminace celého pracoviště. Například Maďar, Podstatová a Řehořová (2006) uvádějí ve své knize, že v rámci prevence nozokomiálních nákaz by měl sanitární den probíhat v pravidelných, maximálně měsíčních intervalech, ale vždy s ohledem na provozní řád jednotlivých oddělení, což stanovuje vnitřní řád dané nemocnice. Za dodržování postupů a četnosti úklidu pracoviště samozřejmě odpovídá vrchní nebo staniční sestra, které jsou také oprávněny, vzhledem k aktuální epidemiologické situaci navyšovat frekvenci úklidu celého pracoviště. Podstatné je v tomto ohledu, že dle výpovědí respondentů je četnost výskytu nozokomiálních nákaz na jednotkách intenzivní péče popáleninové medicíny velmi nízká. Významným zjištěním ve 86
88 Fakultní nemocnici Brno bylo v tomto směru to, že respondenti 7 a 9, jejichž délka praxe na tomto oddělení nepřesahuje šest a osm měsíců, se za celou dobu vůbec nesetkali s výskytem nozokomiálních nákaz. Následující zkoumanou oblastí byla péče o lůžko a prostředí u pacientů s popáleninovým traumatem. Podstatným zjištěním bylo, že ve Fakultní nemocnici Brno již vůbec nepoužívají vzdušná lůžka. Respondentka č. 8 přímo uvedla, že vzdušné matrace jsou už na velmi vysoké úrovni a manipulace a polohování pacienta je pro personál mnohem snazší než při použití vzdušného lůžka. Proto v péči o pacienty využívají vzdušné matrace a klasická resuscitační lůžka. Ve Fakultní nemocnici Královské Vinohrady oproti tomu využívají pouze vzdušná a resuscitační lůžka. Zajímavostí bylo, že ve Fakultní nemocnici Ostrava mají k dispozici, kromě výše zmíněných typů lůžek a matrací, speciální matrace z paměťové pěny. Podle mého názoru je v péči o lůžko a prostředí velmi podstatné i subjektivní vnímání pacienta. Na tuto problematiku speciálně upozorňovala pouze jedna respondentka z Fakultní nemocnice Ostrava (R5). Je bohužel krutou realitou, že celá zdravotní péče se ubírá poněkud materiálním směrem a často ošetřující personál předkládá všechny možné technické parametry, výhody a nevýhody, ale přitom úplně zapomíná na subjektivní pocity pacienta. Respondenti z Fakultní nemocnice Brno a Ostrava se zmiňovali v oblasti lůžek o určitém dyskomfortu během převlékání lůžek. Zmiňovali, že velikost prostěradel dostupných na jejich oddělení často nesouhlasí s velikostí vzdušných matrací. Tím se pro ně jakákoliv manipulace s lůžkovinami stává obtížnou, nehledě na to, že prostěradlo často nepokrývá celou plochu matrace, což může být pro pacienta nekomfortní. Když vezmeme v potaz hygienické hledisko, zřejmě to nebude zrovna vyhovující stav. Jsem toho názoru, že by se mělo přispět ke změně tohoto problému. Dalším problémem, který zmiňovaly respondentky č. 5 a 9, bylo rozdělení postranic na dvě části, kdy pacienti v delirantních stavech prostrkují mezerami mezi jednotlivými částmi končetiny a hrozí zde riziko poranění a porušení například přiloženého autotransplantátu. Bohužel s typem lůžek využívaných na oddělení se zřejmě nepodaří nic udělat. V tomto případě mě ale napadá velmi elegantní řešení, se kterým jsem se setkala během své praxe v domově pro seniory při bakalářském studiu. U neklidných pacientů měli právě z tohoto důvodu na postranicích připevněny látkové pruhy na suchý zip mezi jednotlivými díly postranic, aby se zamezilo prostrkování končetin a poranění papírové kůže. Stran polohování pacienta byl nejčastěji udáván interval tři hodiny. Musím uznat, že tato odpověď mě mírně překvapila, jelikož jsem se doposud vždy setkala s informací dvou hodin. Ve své knize Ošetřovatelství v intenzivní péči pro mne vytvořila Kapounová v této oblasti 87
89 kompromis. Udává, že změny poloh se musí provádět v pravidelných intervalech 2-3 hodin měnit. Dále ještě uvedla, stejně tak jako všichni respondenti, že poloha musí být pro pacienta bezpečná a bere se ohled na celkový stav pacienta a zda pacient polohu toleruje (Kapounová, 2007). Další náraz, se kterým jsem se během rozhovoru setkala, byl sterilní postup stlaní lůžka. Překvapilo mě, že někteří respondenti se s touto metodou vůbec nesetkali, i když Königová, Bláha a kolektiv tento postup předkládají jako důležitou součást otevřené metody léčby popálenin (Königová, Bláha a kol., 2010). Sterilní stlaní lůžka praktikují pouze ve Fakultní nemocnici Královské Vinohrady. V ostatních zařízeních stelou lůžko standardně. Avšak respondentky č. 5 a 9 udávaly, že by si tento postup dovedly představit právě u otevřené metody, která se na jejich pracovišti standardně nepoužívá. Všichni pacienti mají na popálených plochách aplikováno sterilní krytí, pouze v opravdu nestandardních případech se setkaly s otevřenou metodou léčby popálených ploch. Otázky k tématu Péče o lůžko a prostředí se také věnovaly důležitým aspektům péče o lůžko. Tato oblast byla postavena na subjektivních pocitech respondentů a je zřejmé, že každý z nich upřednostňuje jiné důležité aspekty, avšak podstatné je, že respondenti z dotazovaných oddělení, bez znalosti odpovědí svých kolegů, vždy společnými silami dovedli zkompletovat všechny důležité aspekty péče o lůžko u pacientů s popáleninovým traumatem, které se na jejich oddělení zřejmě využívají. Toto lze usuzovat podle výpovědí respondentů, jelikož kdyby tyto postupy nedodržovali, s největší pravděpodobností by se tyto aspekty neobjevily v odpovědi žádného respondenta z dané jednotky intenzivní péče. Dále jsme se s respondenty zaměřili na to, jak si představují pro pacienta s popáleninovým traumatem ideální prostředí. O tomto tématu by se dalo sáhodlouze povídat. I každý z respondentů vzal tuto problematiku z jiné strany, přesto se v mnohých okolnostech odpovědi shodovaly. Celkem šest respondentů zmínilo, že pro pacienty s popáleninovým traumatem je podstatné, aby byli hospitalizováni na jednotlivých boxech. Boxové uspořádání jednotky intenzivní péče jsem již zmiňovala v souvislosti s bariérovou ošetřovatelskou péčí. Stejně tak čtyři respondenti přikládali význam boxového systému právě v souvislosti s těmito postupy. Zbylí dva respondenti preferovali boxový systém z důvodu zajištění soukromí pacienta. Poutavým názorem respondentů č. 1, 2, 3, 8 a 9 byla potřeba denního světla, vzhledem k možnosti udržování cirkadiálního rytmu a rozvoji delirantních stavů. Musím konstatovat, že ošetřující personál má významnou roli v souvislosti s prevencí vzniku kvalitativních poruch vědomí u pacientů na jednotce intenzivní péče. Jak uvádí Robisonová (2013) ve svém článku, sestra u pacientů při vědomí minimalizuje vznik deliria reorientací a 88
90 udržováním cirkadiálního rytmu pacienta. Během dne se věnuje veškerým potřebám pacienta, nejen neurologickému stavu, ale i všem ošetřovatelským úkonům, které pacient vyžaduje. Proto je velmi důležitým zjištěním, že respondenti uvedli tuto problematiku v rozhovoru a přemýšlejí i nad tímto problémem ošetřovatelské péče. Problémem však je, že respondenti z Fakultní nemocnice Brno udávali, že jejich boxy umístěné v přední části jednotky intenzivní péče Kliniky popáleninové a rekonstrukční chirurgie nedisponují okny a místnosti jsou temné. Z toho důvodu pacient ztrácí schopnost reorientace a udržení cirkadiálního rytmu je značně ztížené. Dle mého názoru by měl být každý box vybaven oknem, bohužel stavební uspořádání jednotky nelze nijak ovlivnit. Další nevýhodou, kterou udávali respondenti z téhož zařízení, byla suchá klimatizace. Přesné hodnoty vlhkosti vzduchu nebyly zjišťovány, jelikož to nebylo předmětem výzkumného šetření a spíše bych na tuto problematiku odkázala výzkumníky z technických oborů. Morovitsová přesně zmiňuje:,,u nemocných s rozsáhlými popáleninami je vhodná teplota prostředí v rozmezí C a vlhkost prostředí %. (Morovitsová, 2009, s. 43). Tato problematika by například mohla být zkoumána hlouběji v dalším výzkumném šetření. Poslední zkoumanou oblastí bylo vzdělávání sester pracujících na jednotkách intenzivní péče popáleninové medicíny. Podle mého názoru je dobré, že se do výzkumného šetření zapojili respondenti různých úrovní vzdělání, dokonce i zdravotničtí záchranáři. Mohla jsem tedy získat náhled na specifika ošetřovatelské péče o pacienty s popáleninovým traumatem z různých úhlů pohledu. Další výhodou byla různorodá délka praxe na popáleninové jednotce intenzivní péče, která se pohybovala v rozmezí od šesti měsíců do dvaceti let. Z toho tři respondenti nedávno ukončili vzdělání. Jednalo se o respondenty z Fakultní nemocnice Brno a jednoho respondenta z Fakultní nemocnice Ostrava. Zejména názory respondentů z Fakultní nemocnice Brno byly velmi zajímavé. Obzvlášť, když se jednalo o jejich první pracovní poměr. Překvapivou okolností bylo, že pouze dvě respondentky absolvovaly specializační vzdělávání. Na jednotkách intenzivní péče bych očekávala více specialistů v intenzivní péči. Avšak Zákon č. 372/2011 Sb. ukládá přesně nutné personální zabezpečení jednotek intenzivní péče, který všechna dotazovaná zařízení splňují (Zákon č. 372/2011 Sb.). V případě vzdělání sester zastávám názor, že dostupnost vzdělanějšího personálu na oddělení zajišťuje poskytování kvalitnější péče. Respondenti byli dotazování na jejich názor na úroveň vzdělání, která by byla dostačující pro práci na jejich oddělení. Nejčastější odpovědí během rozhovoru bylo, že nejvíce je v práci sestry znát délka praxe, která byla 89
91 podstatná pro šest respondentů. S tímto názorem se z části ztotožňuji. Délka praxe pro práci sestry je samozřejmě přínosem, avšak lidé po ukončení praxe se také potřebují někde uchytit a pracovat na vlastním rozvoji a zisku zkušeností. Ráda bych ještě jednou předložila, že právě respondenti s nejkratší délkou celkové praxe mě velice příjemně překvapili a jejich vědomosti často převyšovaly respondenty s několikanásobnou délkou praxe. Více se ztotožňuji s názorem respondentů č. 5 a 6, kteří udávali, že spíše závisí na tom, jak je nově příchozí zaměstnanec, bez zkušeností s intenzivní péčí o pacienty s popáleninovým traumatem, schopen zvládnout adaptační proces. Tímto bych chtěla apelovat na školící sestry, které se podílejí na adaptačním procesu nově příchozího zaměstnance, aby byly vstřícné, ochotné a odolné, aby i absolvent bez praxe mohl uplatnit své získané vědomosti v oboru, který si vybral a chce se mu věnovat naplno. Dále jsme se zaměřili na možnosti navyšování kompetencí sester. Valná většina respondentů (celkem sedm) nestojí o navyšování kompetencí a přijde jim, že v současné době jsou dostačující. Zbylí dva respondenti projevili zájem. Jednalo se opět o výše zmiňované respondenty s krátkou délkou praxe, což opět nahrává tomu, že jsou ochotni stavět se různým výzvám, na rozdíl od zkušených sester, které nejsou příliš ochotné měnit zaběhnutý systém. Doufejme, že je toto nadšení nepřejde a budou stále plní energie. Každý zdravotnický pracovník je povinen se účastnit celoživotního vzdělávání, což udává Zákon č. 96/2004. Ke kontrole o dodržování povinnosti slouží kreditní systém, kde je zaznamenávána účast na veškerých formách celoživotního vzdělávání (Zákon č. 96/2004). Proto bylo výzkumné šetření zaměřeno i na postgraduální vzdělávání. Každé zařízení k postgraduálnímu vzdělávání svých sester přistupovalo rozdílně. Respondenti z Fakultní nemocnice Brno se povinně účastní seminářů, které pořádá Klinika popáleninové a rekonstrukční chirurgie. Ostatní respondenti se účastní postgraduálního vzdělávání individuálně, podle potřeby a zájmů. Poměrně pochmurnou informací bylo, že pouze dva respondenti upřednostňují v postgraduálním vzdělávání ta témata, která je nějakým způsobem obohatí. Myslím si, že by se člověk v sebevzdělávání měl orientovat právě podle toho, co ho zajímá a bude mu k užitku. Nepříznivé mi přijde, že někteří respondenti předkládali, jako významný faktor volby postgraduálního vzdělávání, úroveň kreditového ohodnocení. Podle mě pak tímto celé vzdělávání postrádá smysl, když si vyberu něco, co mě nebude příliš zajímat, zabere mi to spoustu času a bez jakéhokoliv výsledku. Posledním tématem byly způsoby podpory zaměstnavatele v postgraduálním vzdělávání. Tato problematika je velkou neznámou, jelikož zaměstnavatelé nemají přesně stanoveno, 90
92 v jaké míře se musejí podílet na podpoře zaměstnance ve vzdělávání. V Zákoníku práce je přímo uvedeno, že na celoživotním vzdělávání by se měl podílet i zaměstnavatel, který by měl umožnit odborný rozvoj zaměstnanců, ve smyslu zaškolení, zaučení, prohlubování a zvyšování kvalifikace, avšak za jakých podmínek zde uvedeno není (Zákoník práce 262/ 2006 Sb.). Pozitivní je, že všichni respondenti uvedli, že je zaměstnavatel a vedoucí pracovníci v postgraduálním vzdělávání podporují. Nejvíce mě zaujal způsob podpory ve Fakultní nemocnici Brno. Respondenti se zde musí každý měsíc povinně účastnit seminářů. Jde o poněkud radikální krok, avšak nikdo z respondentů neudával nesouhlas a nespokojenost s tímto postupem. Zejména respondentka č. 8 si tento způsob pochvalovala a vyhovuje jí. V rozhovoru uvedla:,,já si myslím, že není na škodu alespoň tím seminářem jednou za měsíc si tu hlavičku tak trochu oživit. Je pravda, že všechno jde dopředu, takže se stejně musíte učit pořád nové metody, přístroje. A já jsem ráda za to, že nás takhle podporují a že je to povinné. Během rozhovoru také jako jediná středoškolsky vzdělaná sestra uvedla, že její vzdělání je nedostačující a je si vědoma, že by měla absolvovat vyšší stupeň vzdělání. Velmi podstatné je, že při pocitu nedostačujícího vzdělání má potřebu se stále a pravidelně zdokonalovat. Takto bych si představovala ideální motivaci a nadšení každé sestry. Dalším ideálem je aktivní účast respondentů na konferencích a vzdělávacích programech, které jsou jim pravidelně nabízeny vedoucími pracovníky (Fakultní nemocnice Královské Vinohrady, Fakultní nemocnice Ostrava). Tento přístup vedoucích pracovníků a aktivních účastníků na postgraduálním vzdělávání pokládám za velmi kladný. Zejména z důvodu ochoty se podílet na rozšiřování vědomostí svých kolegů a kolegyň nejen z jejich pracoviště, ale i z celé České republiky. Vzhledem k výsledkům můžu s klidem konstatovat, že tato podpora zaměstnanců na dotazovaných pracovištích funguje velmi dobře. Podle mého názoru je velice důležité, aby byl personál na těchto specializovaných pracovištích pravidelně vzděláván, zapojoval výsledky z výzkumných šetření do praxe a podílel se na výzkumných šetřeních. Tím lze docílit k poskytování opravdu kvalitní ošetřovatelské péče, u tak specifických pacientů, jako jsou pacienti s popáleninovým traumatem, kterou by měl zajišťovat vysoce erudovaný personál. 91
93 6 NÁVRH NA ŘEŠENÍ ZJIŠTĚNÝCH NEDOSTATKŮ V této kapitole je shrnut výčet zásadních rozdílů v ošetřovatelské péči, které byly objeveny během výzkumného šetření. Následně je ke každé rozdílnosti zmíněn možný návrh dalších postupů a doporučení, které z těchto výsledků vyplynuly. Z pohledu managementu bolesti bylo prvním rozdílem hodnocení bolesti u pacientů s popáleninovým traumatem. Ve všech dotazovaných pracovištích využívají u pacientů při vědomí k hodnocení vizuální analogovou škálu, avšak rozdíly se objevily u pacientů v analgosedaci. Ve Fakultní nemocnici Brno využívají Riker skóre, kdežto ve Fakultní nemocnici Ostrava mají k těmto účelům Ramsey skór a Flacc škálu. Překvapivý výsledek byl zjištěn ve Fakultní nemocnici Královské Vinohrady, kde k hodnocení u pacientů, u kterých nelze využít vizuální analogovou škálu, se orientují pouze podle reakcí pacienta. V tomto případě je optimální doporučit využívání objektivního hodnocení bolesti za použití vhodných skórovacích systémů. Se svým záznamem a hodnocením bolesti by mohla jít příkladem Fakultní nemocnice Brno, jelikož v jejich zařízení využívají velmi kvalitně zpracovanou teplotní tabulku, kde mají sestry k dispozici jimi využívané hodnotící škály, což vede k přehlednosti a rychlému získání informací o pacientově stavu. Další část managementu bolesti byla zaměřena na nefarmakologické postupy. Ty nejsou jednotlivými zařízeními příliš využívány. Vzhledem k pozitivním účinkům a minimálnímu omezení u pacientů s popáleninovým traumatem, oproti farmakologickým postupům, by bylo vhodné se na ně zaměřit a podpořit vyšší využívání těchto postupů. Zejména by byla vhodná motivace ošetřovatelského personálu, jelikož se často zmiňovali o nemožnosti a neúčinnosti u pacientů s popáleninovým traumatem, avšak dostupná literatura hovoří jinak. Následujícím problémem je minimální zapojení rodiny do managementu bolesti. Zapojení a spolupráce s rodinnými příslušníky je základem ošetřovatelské péče. Důvody nezapojení rodinných příslušníků byly různé, avšak nejzásadnější rozdíl byl ve Fakultní nemocnici Ostrava. Zde respondenti uváděli nezapojování rodinných příslušníků z důvodu omezení návštěv, které na jejich pracovišti povoluje pouze lékař po bližší domluvě. Je tedy otázkou, zda by nebylo z hlediska zapojování rodinných příslušníků do ošetřovatelské péče vhodné snížit přísnost tohoto režimu, když v ostatních zařízeních stejného typu nenacházejí v tomto směru problém. Následujícím rozdílem byla také návštěvnost u dětských pacientů. Ve Fakultní nemocnici Ostrava vůbec nedoporučují návštěvy u dětských pacientů hospitalizovaných na jejich oddělení, oproti tomu ve Fakultní nemocnici Brno přímo povolují 92
94 časnější návštěvy u těchto pacientů. Této problematice by se mohlo věnovat další výzkumné šetření, které by bylo zaměřeno na vliv návštěv dětských pacientů. Další zkoumanou oblastí byla výživa pacientů s popáleninovým traumatem. Dostupnost nutričních terapeutů byla rozdílná. Ve Fakultní nemocnici Královské Vinohrady a Fakultní nemocnici Ostrava velmi úzce spolupracují s těmito specialisty, kdežto ve Fakultní nemocnici Brno nemají nutričního terapeuta k dispozici vůbec. Bylo by vhodné, vzhledem ke specifickým výživovým potřebám pacientů s popáleninovým traumatem, začlenit do týmu nutričního terapeuta, který by problematické situace řešil ve spolupráci s ošetřovatelským personálem. Stran zahájení nutriční podpory se objevily významné rozdíly ve Fakultní nemocnici Brno a Fakultní nemocnici Ostrava. Ve Fakultní nemocnici Brno se snaží u pacientů zahájit výživu co nejdříve po přijetí pacienta na jednotku intenzivní péče, což koreluje s doporučeními v dostupných literárních zdrojích, kdežto ve Fakultní nemocnici Ostrava zahajují výživu až po uplynutí dvaceti čtyř hodin. Proto je na zváženou na jakém podkladě začínají s podáním výživy s takovým odstupem. Je možné, že se jedná o stagnaci v zaběhlém modelu, jelikož zastaralé zdroje uvádějí a doporučují pozdější podání výživy vzhledem k šetření organismu zasaženého šokem. Stejný problém se zapojením rodinných příslušníků se objevil nejen v oblasti managementu bolesti, ale i výživy. Z pohledu bariérové ošetřovatelské péče bylo nejzávažnějším rozdílem využívání ochranných pomůcek. K velkému překvapení udávali respondenti z Fakultní nemocnice Královské Vinohrady používání ústenky a rukavic, což je z hlediska bariérové ošetřovatelské péče značně nedostačující v péči o pacienta na jednotce intenzivní péče. Dále byly řešeny sanitární dny, které probíhají pouze ve Fakultní nemocnici Ostrava. Ve Fakultní nemocnici Brno a Fakultní nemocnici Královské Vinohrady probíhá úklid pracoviště průběžně. I přes tyto rozdílnosti udávali respondenti velmi nízký výskyt nozokomiálních nákaz na jejich pracovišti. Bylo by vhodné zjistit, jaký z těchto dvou postupů je z hygienického hlediska výhodnější a podle výsledků uzpůsobit režim jednotlivých pracovišť. Předposlední kategorizovanou skupinou byla péče o lůžko a prostředí. Rozdílnost byla odhalena ve využívání specializovaných lůžek a sterilním způsobu stlaní. Ve Fakultní nemocnici Brno již vůbec nevyužívají vzdušná lůžka, jelikož dospěli k názoru, že vzdušné matrace jsou již na mnohem lepší úrovni a odpadá tak nevýhoda obtížné manipulace s pacientem, ale i se samotným lůžkem. Pokud by se ostatní oddělení zaměřila na tuto možnost, mohlo by to významně ušetřit práci personálu a zvýšit komfort pacienta. Sterilní stlaní lůžka provádějí pouze ve Fakultní nemocnici Královské Vinohrady. V ostatních zařízeních se tento postup nepoužívá. 93
95 Poslední oblast byla zaměřena na vzdělávání sester. Pouze ve Fakultní nemocnici Brno projevili respondenti zájem o zvýšení kompetencí. Na tomto pracovišti byly objeveny ještě další rozdíly. Jako jediní mají zavedenou povinnou účast na seminářích, které jsou pořádány Klinikou popáleninové a rekonstrukční chirurgie. V ostatních zařízeních se respondenti vzdělávají individuálně. Vzhledem k tomu, že povinná účast na seminářích je respondenty vnímána velmi pozitivně, i když jde o poměrně radikální krok, je otázkou, zda by se tento postup dal aplikovat i v ostatních zařízeních. V závěru bych chtěla uvést aktivní účast respondentů z Fakultní nemocnice Ostrava a Fakultní nemocnice Královské Vinohrady, jakožto velmi významný pozitivní krok. Je velmi kladným zjištěním, že se objevuje ochota ošetřujícího personálu podílet se na rozšiřování vědomostí svých kolegů a kolegyň, nejen z jejich pracoviště, ale i celé České republiky. Z tohoto důvodu bych ráda doporučila, aby se zaměstnanci podíleli na motivaci a podpoře dalších zdravotnických pracovníků v oblasti aktivní účasti v postgraduálním vzdělávání, aby šířili své znalosti a zkušenosti do řad zájemců, kteří touží se touto problematikou zabývat a podílet se na rozvoji ošetřovatelské péče o pacienty s popáleninovým traumatem. 94
96 7 ZÁVĚR Tato diplomová práce se zaměřuje na specifika ošetřovatelské péče o pacienty s popáleninovým traumatem na jednotkách intenzivní péče v České republice a je rozdělena na dvě části, teoretickou a empirickou část. Teoretická část této práce se zabývá přednemocniční neodkladnou péčí, léčebnými postupy, specifickou ošetřovatelskou péčí o pacienty s popáleninovým traumatem a vzdělávání sester v této oblasti. Část ošetřovatelské péče je zaměřena především na péči o pacienty, kteří jsou v důsledku svého poranění hospitalizováni na jednotkách intenzivní péče. V tomto případě se jedná o pracoviště: Kliniku popáleninové medicíny ve Fakultní nemocnici Královské Vinohrady, Kliniku popáleninové a rekonstrukční chirurgie ve Fakultní nemocnici Brno a Popáleninové centrum ve Fakultní nemocnici Ostrava. Empirická část práce se zabývá samotným výzkumným šetřením. Pro výzkumné šetření byly stanoveny dva cíle, k nimž bylo následně vytvořeno pět výzkumných otázek. Vzhledem k rozsáhlému množství specifických oblastí ošetřovatelské péče o pacienty s popáleninovým traumatem byly vybrány pro výzkumné šetření čtyři prioritní oblasti péče. Jednalo se o management bolesti, výživu, bariérovou ošetřovatelskou péči a péči o lůžko a prostředí. Samostatnou oblast výzkumného šetření tvořilo vzdělávání sester pracujících na výše zmíněných pracovištích. Během výzkumného šetření byla získána data, která byla podrobena důkladné analýze. Analýza dat proběhla za pomoci metody tužka a papír, formou otevřeného kódování. Na základě získaných výsledků došlo ke splnění všech stanovených cílů. Jedním z cílů bylo zjistit rozdílnost ošetřovatelské péče v jednotlivých specifických oblastech. Většina laiků, ale i zdravotníků je informována, že v České republice existují nějaká popáleninová centra, avšak povědomí o rozdílnosti péče v jednotlivých zařízeních je minimální. Proto by tato diplomová práce měla sloužit k informování všech, kteří mají zájem o prostudování této problematiky. Dále by mohla tato diplomová práce sloužit ke zhodnocení a zamyšlení se nad problematickými oblastmi, které byly objeveny v jednotlivých zařízeních, což by mohlo vést ke zkvalitnění ošetřovatelské péče o pacienty s popáleninovým traumatem. Druhým cílem bylo zjistit možnosti vzdělávání sester v oblasti problematiky popáleninového traumatu, které mají sestry, pracující na jednotkách intenzivní péče v rámci Kliniky popáleninové medicíny v Praze, Kliniky popáleninové a rekonstrukční chirurgie v Brně a Popáleninového centra v Ostravě. Významným zjištěním bylo, že všichni zaměstnavatelé a vedoucí pracovníci se na vzdělávání svých pracovníků podílejí, což je podstatné pro to, aby tato profese nestagnovala ve stejné úrovni a neustále se rozvíjela. 95
97 Je velmi důležité, aby péče věnovaná, nejen pacientům s popáleninovým traumatem, byla poskytována co nejkvalitněji, čemuž přispívá pravidelné vzdělávání ošetřovatelského personálu, zapojení výsledků výzkumných šetření do praxe a samotné podílení se na těchto šetřeních. Tím lze zajistit neustálý rozvoj naší profese tím správným směrem a to k vysoce kvalitní ošetřovatelské péči poskytované erudovaným personálem. 96
98 8 SEZNAM POUŽITÝCH ZKRATEK ARDS akutní respirační distress syndrom CT výpočetní tomografie CO cardiac output DC dýchací cesty DEAT dermoepidermální autotransplantát DF dechová frekvence EKG elektrokardiografie ESBL širokospektré betalaktamázy GCS Glasgow Coma Scale GIT gastrointestinální trakt IBP invazivní krevní tlak JIP jednotka intenzivní péče LIS Lung Injury Score MAP střední arteriální tlak MODS multiorgánový distress syndrom MR magnetická resonance MRSA Methicilin-rezistentní Staphyloccocus Aureus MZČR Ministerstvo zdravotnictví České republiky NCO NZO Národní centrum ošetřovatelství a nelékařských zdravotnických oborů NIBP neinvazivní krevní tlak P pulz PCA pacientem řízená analgezie PNP přednemocniční neodkladná péče RIFLE Risk Injury Failture Loss End-stage Kidney Classification RTG rentgen SOFA Sequential Organ Failure Assessment TEN tromboembolická nemoc TK krevní tlak TT tělesná teplota VAS vizuální analogová škála ZZS zdravotnická záchranná služba ZŽF základní životní funkce 97
99 9 SEZNAM POUŽITÝCH ZDROJŮ BARASH, Paul G, Bruce F. CULLEN a Robert K. STOELTING. Klinická anesteziologie. Praha: Grada, 2015, 804 s. ISBN BRYCHTA, Pavel a Milada FRANCŮ. Vybrané kapitoly z plastické chirurgie a popáleninové medicíny. Centrum popálenin a rekonstrukční chirurgie FN Brno, 2008, 34 s. In: [online] [cit ]. Dostupné z: ČESKO, Věstník Ministerstva zdravotnictví České republiky ze dne 28. Listopadu In: Sbírka zákonů České republiky. 2008, částka 6. In: [online] [cit ]. Dostupné z: ČESKO, Vyhláška č. 92 ze dne 15. března 2012 o požadavcích na minimální technické a věcné vybavení zdravotnických zařízení a kontaktních pracovišť domácí péče. In: Sbírka zákonů České republiky. 2012, částka 36. In [online] [cit ] Dostupné z: ČESKO, Vyhláška č. 306 ze dne 12. září 2012 o podmínkách předcházení vzniku a šíření infekčních onemocnění a hygienických požadavcích na provoz zdravotnických zařízení a ústavů sociální péče. In: Sbírka zákonů České republiky. 2012, částka 109. In [online] [cit ] Dostupné z: ČESKO, Zákon č. 374 ze dne 6. listopadu 2011 o zdravotnické záchranné službě. In: Sbírka zákonů České republiky. 2011, částka 131. In: [online] [cit ]. Dostupné z: ČESKO, Zákon č. 372 ze dne 6. listopadu 2011 o zdravotních službách a podmínkách jejich poskytování. In: Sbírka zákonů České republiky. 2011, částka 131. In [online] [cit ] ČESKO, Zákon č. 262/2006 ze dne 21. dubna 2006 Zákoník práce. In: Sbírka zákonů České republiky. 2006, částka 84. In: [online] [cit ]. Dostupné z: 98
100 ČESKO, Zákon č. 96/2004 ze dne 4. února 2004 o podmínkách získávání a uznávání způsobilosti k výkonu nelékařských zdravotnických povolání a k výkonu činnosti souvisejících s poskytováním zdravotní péče a změně některých souvisejících zákonů. In: Sbírka zákonů České republiky. 2004, částka 30. In [online] [cit ] Dostupné z: DOBIÁŠ, Viliam. Klinická propedeutika v urgentní medicíně. Praha: Grada, 2013, 208 s. ISBN DOČEKALOVÁ, Štěpánka. Naše zkušenosti s lokální léčbou popálenin. Dermatologie pro praxi. 2011, roč. 5, č. 3, s ISSN DUŠKOVÁ, Markéta. Plastická chirurgie: učební texty pro studenty 3. LF. Praha: Univerzita Karlova v Praze, 3. lékařská fakulta, Klinika plastické chirurgie 3. LF a FNKV, 2010, 120 s. 1 CD-ROM. ISBN FRANCŮ, Milada a Silvie HODOVÁ. Perioperační péče o pacienta v rekonstrukční chirurgii a léčbě popálenin. Brno: NCO NZO, 2011, 163 s. ISBN GURKOVÁ, Elena. Hodnocení kvality života: pro klinickou praxi a ošetřovatelský výzkum. Praha: Grada, 2011, 223 s. ISBN GROFOVÁ, Zuzana. Nutriční podpora: Praktický rádce pro sestry. Praha: Grada, 2007, 237 s. ISBN HERNDON, David N. Total burn care. 4th ed. Edinburgh: Saunders Elsevier, 2012, 784 s. ISBN HETTIARATCHY, Shehan. Initial management of a major burn: II--assessment and resuscitation. BMJ. 2004, roč. 329, č. 7457, ISSN In [online] [cit ] Dostupné z: JANÍKOVÁ, Eva a Renáta ZELENÍKOVÁ. Ošetřovatelská péče v chirurgii: pro bakalářské a magisterské studium. Praha: Grada, 2013, 249 s. ISBN
101 JEDLIČKOVÁ, Jaroslava. Ošetřovatelská perioperační péče. Brno: Národní centrum ošetřovatelství a nelékařských zdravotnických oborů, 2012, 268 s. ISBN KAPOUNOVÁ, Gabriela. Ošetřovatelství v intenzivní péči. Praha: Grada, 2007, 350 s., [16] s. barev. obr. příl. ISBN KLOSOVÁ, Hana a Leo KLEIN. Chirurgické výkony v léčbě popáleninového traumatu. Rozhledy v chirurgii, 2013, roč. 92, č. 5, s ISSN: KOLEKTIV AUTORŮ, Sestra a urgentní stavy. 1. české vyd. Praha: Grada, 2008, 549 s. ISBN KOLEKTIV AUTORŮ, Chirurgie v kostce. 2., dopl. a přeprac. vyd. Praha: Grada, 2015, 511 s. ISBN KOLLER, Ján. Možnosti náhrady kože v 21. storočí. Rozhledy v chirurgii, 2013, roč. 92, č. 5, s ISSN: KÖNIGOVÁ, Radana a Josef BLÁHA. Komplexní léčba popáleninového traumatu. Praha: Grada, 2010, 430 s. ISBN LIMA, Batista Arantes a kolektiv autorů. Nursing and care to the victim of burns: Integrative review. Journal of Nursing UFPE. Brazílie: Federal university, ISSN MAĎAR, Rastislav, Renata PODSTATOVÁ a Jarmila ŘEHOŘOVÁ. nozokomiálních nákaz v klinické praxi. Praha: Grada, 2006, 184 s. ISBN Prevence MOROVICSOVÁ, Eva. Ošetřovatelská péče o nemocné s popáleninami. Sestra: Odborný časopis pro nelékařské zdravotnické pracovníky. Praha: 2009, roč. 19, č. 9, s ISSN NCO NZO: Národní centrum ošetřovatelství a nelékařských zdravotnických oborů [online]. Brno, 2015 [cit ]. Dostupné z: 100
102 NIMMO, Graham a Mervyn SINGER. ABC of intensive care. 2nd ed. Chichester, West Sussex, UK: Blackwell Pub., 2011, 76 s. ISBN OLIVER, I Robert, Burn Resuscitation and Early Management. Medscape In: [online] [cit ]. Dostupné z: ORAVCOVÁ, Darina a Ján KOLLER. Currently Available Skin Substitutes. Časopis lékařů českých, 2014, roč. 153, č. 1, s ISSN: PARRILLO, Joseph E a R DELLINGER. Critical care medicine: principles of diagnosis and management in the adult. 4th ed. Philadelphia, Pa.: Elsevier Saunders, 2014, 1490 s. ISBN PÍBLOVÁ, Agáta. Specifika ošetřovatelské péče v popáleninové medicíně. Sestra: Odborný časopis pro nelékařské zdravotnické pracovníky. 2008, roč. 18, č. 7-8, s. 50. ISSN PÍBLOVÁ, Agáta. Vzdušné lůžko a jeho využití. Sestra: Odborný časopis pro nelékařské zdravotnické pracovníky. 2008, roč. 18, č. 7-8, s. 54. ISSN PLACHETA, Z., Z. BRÁZDOVÁ, M. KYASOVÁ, I. MÜLLER, L. PÁČ, J. SIEGELOVÁ, S. SYNEK a F. ZAJÍČEK. Pokyny pro vypracování magisterské diplomové práce. Brno: Masarykova univerzita, 2010, 37 s. ISBN PTÁČEK, Radek a Petr BARTŮNĚK. Etické problémy medicíny na prahu 21. století. Praha: Grada, 2014, 520 s. ISBN PROCTER, Fiona. Rehabilitation of the burn patient. Indian journal of plastic Surgery. 2010, roč 43, č. 3. ISSN In: [online] [cit ]. Dostupné z: ROBINSON, Jennifer. Neurocritical Care Nursing Special Considuations s. Neurocritical care society practice update. In online: Dostupné z: 101
103 SHERIDAN, L Robert. Initial Evaluation and Management of the Burn Patient. Medscape In: [online] [cit ]. Dostupné z: SINGER, Mervyn a Andrew R WEBB. Oxford Handbook of Critical Care. 3. vyd. New York: Oxford University Press, 2009, 669 s. ISBN STONOVÁ, Cecílie, Zuzana KAPOUNKOVÁ a Ludomír BROŽ. Péče o jizvy po termickém úrazu. Hojení ran: nezávislý, recenzovaný časopis. Praha: Geum. 2011, roč. 5, č. 2, s ISSN ŠAMÁNKOVÁ, Marie. Lidské potřeby ve zdraví a nemoci: aplikované v ošetřovatelském procesu. Praha: Grada, 2011, 134 s. ISBN ŠENKEŘÍKOVÁ, Pavla a Petr SNOPEK. Psychický dopad popáleninového traumatu. Zdravotnictví a medicína: čtrnáctideník pro odborníky ve zdravotnictví a farmacii. 2015, č. 9. s ISSN ŠEVČÍK, Pavel. Intenzivní medicína. 3., přeprac. a rozš. vyd. Praha: Galén, 2014, 1195 s. ISBN ŠTĚTINA, Jiří a Josef BLÁHA. Zdravotnictví a integrovaný zachranný systém při hromadných neštěstích a katastrofách. Praha: Grada, 2014, 557 s., [24] s. obr. příl. ISBN ŠVECOVÁ, Cecílie, Zuzana KAPOUNKOVÁ a Ludomír BROŽ. Přednemocniční zajištění popáleného pacienta: V. celostátní kongres České společnosti pro léčbu rány, Pardubice, In: Mezioborová spolupráce při léčbě ran a kožních defektů. Praha: Geum. 2007, 72 s. ISBN: ŠVESTKOVÁ, Monika a Adéla RADIMĚŘSKÁ. Stlaní lůžka pacienta s rozsáhlými popáleninami. Sestra: Odborný časopis pro nelékařské zdravotnické pracovníky. 2008, s. 15, Mimořádná příloha: Zdravotnické prádlo, oblečení a ochranné pomůcky. ISSN
104 TYLL, Tomáš, Vlasta DOSTÁLOVÁ a David NETUKA. Neuroanestezie a základy neurointenzivní péče. Praha: Mladá fronta, 2014, 310 s. ISBN URDEN, Linda Diann, Kathleen M STACY a Mary E LOUGH. Critical Care Nursing: diagnosis and management. 6. vyd. New York: Elsevier, 2011, 1206 s. ISBN VÖRÖSOVÁ, Gabriela, Andrea SOLGAJOVÁ a Alexandra ARHALOUSOVÁ. Ošetřovatelská diagnostika v práci sestry. Praha: Grada, 2015, 208 s. ISBN WOUND CARE HANDBOOK: The profesional s guide to wound product selection. Biobrane In: [online] [cit ]. Dostupné z: ZADÁK, Zdeněk. Výživa v intenzivní péči. 2., rozš. a aktualiz. vyd. Praha: Grada, 2008, s ISBN ZAJÍČEK, Robert, Eva STICOVÁ, Hubert ŠUCA a Ludomír BROŽ, Kožní náhrada Integra v klinické praxi. Rozhledy v chirurgii, 2013, roč. 92, č. 5, s ISSN: ZEMAN, Miroslav a Zdeněk KRŠKA. Chirurgická propedeutika. 3., přeprac. a dopl. vyd. Praha: Grada, 2011, 512 s. ISBN
105 104
106 10 PŘÍLOHY Příloha 1 Pravidlo devíti dle Wallaceho Příloha 2 Lunda-Browderova tabulka Příloha 3 Glasgow Coma Scale Příloha 4 Escharotomie Příloha 5 Abbreviated Burn Severity Index Příloha 6 Algoritmus ošetření popálených ploch Příloha 7 Dlahování Příloha 8 Elastické návleky k tlakové terapii Příloha 9 Protektivní poloha Příloha 10 Souhlasy s výzkumným šetřením Příloha 11 Otázky do rozhovoru Příloha 12 Transkripce rozhovorů CD příloha Příloha 13 Riker skóre Příloha 14 Ramsey Sedation Scale 105
107 Příloha 1 Pravidlo devíti dle Wallaceho Zdroj: HETTIARATCHY, Shehan. Initial management of a major burn: II--assessment and resuscitation. BMJ. 2004, roč. 329, č. 7457, ISSN In [online] Dostupné z:
108 Příloha 2 Lunda-Browderova tabukla Zdroj: HETTIARATCHY, Shehan. Initial management of a major burn: II--assessment and resuscitation. BMJ. 2004, roč. 329, č. 7457, ISSN In [online] Dostupné z:
109 Příloha 3 Glasgow Coma Scale Zdroj: TYLL, Tomáš, Vlasta DOSTÁLOVÁ a David NETUKA. Neuroanestezie a základy neurointenzivní péče. Praha: Mladá fronta, 2014, 310 s. ISBN
110 Příloha 4 Escharotomie Zdroj: SHERIDAN, L Robert. Initial Evaluation and Management of the Burn Patient. Medscape In: [online] [cit ]. Dostupné z:
111 Příloha 5 Abbreviated Burn Severity Index Zdroj:
První pomoc a primární péče u termického úrazu
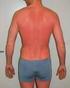 První pomoc a primární péče u termického úrazu MUDr. L. Brož Klinika popáleninové medicíny 3.LF UK a FNKV Praha PATOFYZIOLOGIE POPÁLENINOVÉHO ŠOKU JEDNÁ SE O KOMPLEXNÍ PROCES OBĚHOVÉ A MIKROCIRKULAČNÍ
První pomoc a primární péče u termického úrazu MUDr. L. Brož Klinika popáleninové medicíny 3.LF UK a FNKV Praha PATOFYZIOLOGIE POPÁLENINOVÉHO ŠOKU JEDNÁ SE O KOMPLEXNÍ PROCES OBĚHOVÉ A MIKROCIRKULAČNÍ
Zpracoval: Mgr. Jakub Krček SOŠ PO a VOŠ PO Frýdek Místek
 Zpracoval: Mgr. Jakub Krček SOŠ PO a VOŠ PO Frýdek Místek postižení kůže a sliznic poleptáním některými chemikáliemi charakteru: 1. suché nekrózy: způsobené kyselinou 2. rozbředlé nekrózy: způsobené louhem
Zpracoval: Mgr. Jakub Krček SOŠ PO a VOŠ PO Frýdek Místek postižení kůže a sliznic poleptáním některými chemikáliemi charakteru: 1. suché nekrózy: způsobené kyselinou 2. rozbředlé nekrózy: způsobené louhem
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP.
 ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
Specifika urgentních stavů pacientů s popáleninami
 Specifika urgentních stavů pacientů s popáleninami Lipový B., Holoubek J. Klinika popálenin a plastiké ihirurgie FN Brno Lékařská fakulta, Masarykova univerzita Brno Adekvátní poskytnut přednemocniční
Specifika urgentních stavů pacientů s popáleninami Lipový B., Holoubek J. Klinika popálenin a plastiké ihirurgie FN Brno Lékařská fakulta, Masarykova univerzita Brno Adekvátní poskytnut přednemocniční
Specifika urgentních stavů pacientů s popáleninami
 Specifika urgentních stavů pacientů s popáleninami Břetislav Lipový Klinika popálenin a rekonstrukční chirurgie FN Brno Lékařská fakulta, Masarykova univerzita Brno Historie 1903 Chicago (USA) Iroquois
Specifika urgentních stavů pacientů s popáleninami Břetislav Lipový Klinika popálenin a rekonstrukční chirurgie FN Brno Lékařská fakulta, Masarykova univerzita Brno Historie 1903 Chicago (USA) Iroquois
Specifika urgentních stavů pacientů s popáleninami
 Specifika urgentních stavů pacientů s popáleninami Jakub Holoubek Klinika popálenin a plastické chirurgie FN Brno Lékařská fakulta, Masarykova univerzita Brno 1903 Chicago (USA) Iroquois Theatre Fire 602
Specifika urgentních stavů pacientů s popáleninami Jakub Holoubek Klinika popálenin a plastické chirurgie FN Brno Lékařská fakulta, Masarykova univerzita Brno 1903 Chicago (USA) Iroquois Theatre Fire 602
Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám
 VY_32_INOVACE_PPM13160NÁP Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám Číslo projektu: CZ.1.07/1.5.00/34.0883 Název projektu: Rozvoj vzdělanosti Číslo šablony: III/2 Datum vytvoření:
VY_32_INOVACE_PPM13160NÁP Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám Číslo projektu: CZ.1.07/1.5.00/34.0883 Název projektu: Rozvoj vzdělanosti Číslo šablony: III/2 Datum vytvoření:
Autorem materiálu a všech jeho částí, není-li uvedeno jinak, je Mgr. Eva Strnadová.
 p ř e d m ě t : v y b r a n é k a p i t o l y c h i r u r g i e Autorem materiálu a všech jeho částí, není-li uvedeno jinak, je Mgr. Eva Strnadová. z p r a c o v a l a : M g r. E v a S t r n a d o v á
p ř e d m ě t : v y b r a n é k a p i t o l y c h i r u r g i e Autorem materiálu a všech jeho částí, není-li uvedeno jinak, je Mgr. Eva Strnadová. z p r a c o v a l a : M g r. E v a S t r n a d o v á
Kompetence záchranáře. MUDr. Mgr. Dita Mlynářová
 Kompetence záchranáře MUDr. Mgr. Dita Mlynářová Způsobilost k výkonu povolání zdravotnického pracovníka Způsobilost k výkonu povolání zdravotnického pracovníka a jiného odborného pracovníka má dle zákona
Kompetence záchranáře MUDr. Mgr. Dita Mlynářová Způsobilost k výkonu povolání zdravotnického pracovníka Způsobilost k výkonu povolání zdravotnického pracovníka a jiného odborného pracovníka má dle zákona
Anesteziologická péče u popálených
 Intenzivní medicína Anesteziologická péče u Seidlová D., ARO FN Brno Bohunice Popáleniny (Combustiones) Popáleninové trauma vzniká dostatečně dlouhým, přímým nebo nepřímým působením tepelné energie, v
Intenzivní medicína Anesteziologická péče u Seidlová D., ARO FN Brno Bohunice Popáleniny (Combustiones) Popáleninové trauma vzniká dostatečně dlouhým, přímým nebo nepřímým působením tepelné energie, v
Kombinovaná poškození při použití chemických zbraní
 Kombinovaná poškození při použití chemických zbraní plk. prof. MUDr. Jiří Kassa, CSc. prof. RNDr. Jiří Patočka, DrSc. Katedra toxikologie Fakulta vojenského zdravotnictví UO Hradec Králové Úvod Poškození
Kombinovaná poškození při použití chemických zbraní plk. prof. MUDr. Jiří Kassa, CSc. prof. RNDr. Jiří Patočka, DrSc. Katedra toxikologie Fakulta vojenského zdravotnictví UO Hradec Králové Úvod Poškození
Rány. Kritéria, dělení, ošetření
 Rány Kritéria, dělení, ošetření Co je rána? Každé porušení kůže Sliznice Povrchu některého orgánu Má tyto vlastnosti: krvácí Bolí Může dojít ke ztrátě tkáně Dělení ran a jejich vznik Řezná tlakem a tahem
Rány Kritéria, dělení, ošetření Co je rána? Každé porušení kůže Sliznice Povrchu některého orgánu Má tyto vlastnosti: krvácí Bolí Může dojít ke ztrátě tkáně Dělení ran a jejich vznik Řezná tlakem a tahem
Klinické ošetřovatelství
 Klinické ošetřovatelství zdroj www.wikiskripta.eu úprava textu Ing. Petr Včelák vcelak@kiv.zcu.cz Obsah 1 Klinické ošetřovatelství... 3 1.1 Psychiatrická ošetřovatelská péče... 3 1.1.1 Duševní zdraví...
Klinické ošetřovatelství zdroj www.wikiskripta.eu úprava textu Ing. Petr Včelák vcelak@kiv.zcu.cz Obsah 1 Klinické ošetřovatelství... 3 1.1 Psychiatrická ošetřovatelská péče... 3 1.1.1 Duševní zdraví...
Porušení zdraví změnou teploty
 Porušení zdraví změnou teploty 1 Základní rozlišení Zvýšená teplota zevního prostředí Snížená teplota zevního prostředí Účinek místní (lokální) pouze na část těla Účinek celkový na celé tělo 2 Zvýšená
Porušení zdraví změnou teploty 1 Základní rozlišení Zvýšená teplota zevního prostředí Snížená teplota zevního prostředí Účinek místní (lokální) pouze na část těla Účinek celkový na celé tělo 2 Zvýšená
Maturitní témata. Předmět: Ošetřovatelství
 Maturitní témata Předmět: Ošetřovatelství 1. Ošetřovatelství jako vědní obor - charakteristika a základní rysy - stručný vývoj ošetřovatelství - významné historické osobnosti ošetřovatelství ve světě -
Maturitní témata Předmět: Ošetřovatelství 1. Ošetřovatelství jako vědní obor - charakteristika a základní rysy - stručný vývoj ošetřovatelství - významné historické osobnosti ošetřovatelství ve světě -
CO BY MĚL MLADÝ ANESTEZIOLOG VĚDĚT NEŽ POJEDE VOZEM ZZS
 CO BY MĚL MLADÝ ANESTEZIOLOG VĚDĚT NEŽ POJEDE VOZEM ZZS MUDr. Roman Škulec, Ph.D. Klinika anesteziologie, perioperační a intenzivní medicíny, Masarykova nemocnice v Úst nad Labem, Univerzita J. E. Purkyně
CO BY MĚL MLADÝ ANESTEZIOLOG VĚDĚT NEŽ POJEDE VOZEM ZZS MUDr. Roman Škulec, Ph.D. Klinika anesteziologie, perioperační a intenzivní medicíny, Masarykova nemocnice v Úst nad Labem, Univerzita J. E. Purkyně
Klostridiová kolitida na chirurgickém pracovišti
 Klostridiová kolitida na chirurgickém pracovišti Urbánek L., Kratochvílová J., Žák J. I. chirurgická klinika Oddělení hygieny a epidemiologie Fakultní nemocnice u svaté Anny v Brně Klostridiová kolitida
Klostridiová kolitida na chirurgickém pracovišti Urbánek L., Kratochvílová J., Žák J. I. chirurgická klinika Oddělení hygieny a epidemiologie Fakultní nemocnice u svaté Anny v Brně Klostridiová kolitida
Přednemocniční péče o termický úraz (Prvotní odborné ošetření popáleninového traumatu)
 Česká lékařská společnost J. E. Purkyně Společnost popáleninové medicíny ČLS JEP Společnost urgentní medicíny a medicíny katastrof ČLS JEP Doporučený postup Přednemocniční péče o termický úraz (Prvotní
Česká lékařská společnost J. E. Purkyně Společnost popáleninové medicíny ČLS JEP Společnost urgentní medicíny a medicíny katastrof ČLS JEP Doporučený postup Přednemocniční péče o termický úraz (Prvotní
ČESKÁ LÉKAŘSKÁ SPOLEČNOST J. E. PURKYNĚ SPOLEČNOST POPÁLENINOVÉ MEDICÍNY ČLS JEP SPOLEČNOST URGENTNÍ MEDICÍNY A MEDICÍNY KATASTROF ČLS JEP
 DOPORUČENÝ POSTUP PŘEDNEMOCNIČNÍ PÉČE O TERMICKÝ ÚRAZ (PRVOTNÍ ODBORNÉ OŠETŘENÍ POPÁLENINOVÉHO TRAUMATU) AKTUALIZACE: 8. 3. 2017 ČESKÁ LÉKAŘSKÁ SPOLEČNOST J. E. PURKYNĚ SPOLEČNOST POPÁLENINOVÉ MEDICÍNY
DOPORUČENÝ POSTUP PŘEDNEMOCNIČNÍ PÉČE O TERMICKÝ ÚRAZ (PRVOTNÍ ODBORNÉ OŠETŘENÍ POPÁLENINOVÉHO TRAUMATU) AKTUALIZACE: 8. 3. 2017 ČESKÁ LÉKAŘSKÁ SPOLEČNOST J. E. PURKYNĚ SPOLEČNOST POPÁLENINOVÉ MEDICÍNY
Epistaxe Jaká je role anesteziologa?
 Epistaxe Jaká je role anesteziologa? Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Fakultní nemocnice Hradec Králové Jitka Schreiberová
Epistaxe Jaká je role anesteziologa? Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Fakultní nemocnice Hradec Králové Jitka Schreiberová
Cévní mozková příhoda. Petr Včelák
 Cévní mozková příhoda Petr Včelák 12. 2. 2015 Obsah 1 Cévní mozková příhoda... 1 1.1 Příčiny mrtvice... 1 1.2 Projevy CMP... 1 1.3 Případy mrtvice... 1 1.3.1 Česko... 1 1.4 Diagnóza a léčba... 2 1.5 Test
Cévní mozková příhoda Petr Včelák 12. 2. 2015 Obsah 1 Cévní mozková příhoda... 1 1.1 Příčiny mrtvice... 1 1.2 Projevy CMP... 1 1.3 Případy mrtvice... 1 1.3.1 Česko... 1 1.4 Diagnóza a léčba... 2 1.5 Test
DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER?
 DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER? Mgr. Ivana Kupečková, MBA KARIM Fakultní nemocnice Hradec Králové ČAS sekce ARIP PROTOKOLY / DOPORUČENÉ POSTUPY Jsou to sady postupů předepsaných
DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER? Mgr. Ivana Kupečková, MBA KARIM Fakultní nemocnice Hradec Králové ČAS sekce ARIP PROTOKOLY / DOPORUČENÉ POSTUPY Jsou to sady postupů předepsaných
LOGBOOK. Specializační vzdělávání v oboru URGENTNÍ MEDICÍNA. (zdravotnický záchranář)
 LOGBOOK Specializační vzdělávání v oboru URGENTNÍ MEDICÍNA (zdravotnický záchranář) Ministerstvo zdravotnictví České republiky Palackého náměstí 4, 128 01 Praha 2 tel.: + 420 224 971 111, e-mail: onp@mzcr.cz,
LOGBOOK Specializační vzdělávání v oboru URGENTNÍ MEDICÍNA (zdravotnický záchranář) Ministerstvo zdravotnictví České republiky Palackého náměstí 4, 128 01 Praha 2 tel.: + 420 224 971 111, e-mail: onp@mzcr.cz,
Poškození chladem z materiálů MUDr. Jany Kubalové upravili: Mgr. Zdeňka Kubíková, Ph.D. MUDr. et Bc. Barbora Zuchová Mgr. Milan Mojžíš a kol.
 PRVNÍ POMOC Poškození chladem z materiálů MUDr. Jany Kubalové upravili: Mgr. Zdeňka Kubíková, Ph.D. MUDr. et Bc. Barbora Zuchová Mgr. Milan Mojžíš a kol. Poškození Lokální omrzliny Celkové podchlazení
PRVNÍ POMOC Poškození chladem z materiálů MUDr. Jany Kubalové upravili: Mgr. Zdeňka Kubíková, Ph.D. MUDr. et Bc. Barbora Zuchová Mgr. Milan Mojžíš a kol. Poškození Lokální omrzliny Celkové podchlazení
Cévní mozková příhoda z pohledu zdravotnické záchranné služby. MUDr. Petr Hrbek ZZS JMK
 Cévní mozková příhoda z pohledu zdravotnické záchranné služby MUDr. Petr Hrbek ZZS JMK K čemu slouží zdravotnická záchranná služba: Zdravotnická záchranná služba poskytuje odbornou přednemocniční neodkladnou
Cévní mozková příhoda z pohledu zdravotnické záchranné služby MUDr. Petr Hrbek ZZS JMK K čemu slouží zdravotnická záchranná služba: Zdravotnická záchranná služba poskytuje odbornou přednemocniční neodkladnou
TRAUMATÝM. Petr Karmazín
 TRAUMATÝM Petr Karmazín Poslání týmu Multidisciplinární péče Systematicky poskytnout nemocniční neodkladnou péči Harmonický přechod z PNP do NNP Součást záchranného řetězce Nejkritičtější bod neodlkladné
TRAUMATÝM Petr Karmazín Poslání týmu Multidisciplinární péče Systematicky poskytnout nemocniční neodkladnou péči Harmonický přechod z PNP do NNP Součást záchranného řetězce Nejkritičtější bod neodlkladné
Žádost o grant AVKV 2012
 Žádost o grant AVKV 2012 Zlepšení nutričního stavu chirurgických nemocných s maligním onemocněním trávicího traktu Žadatel Všeobecná Fakultní Nemocnice 1. Chirurgická klinika Praha 2, U nemocnice 2, 128
Žádost o grant AVKV 2012 Zlepšení nutričního stavu chirurgických nemocných s maligním onemocněním trávicího traktu Žadatel Všeobecná Fakultní Nemocnice 1. Chirurgická klinika Praha 2, U nemocnice 2, 128
Urgentní medicína Logbook
 Název akreditovaného zařízení Specializační vzdělávání v oboru Urgentní medicína Logbook Logo akreditovaného zařízení 2011 Logbook Jméno, příjmení, titul účastníka specializačního vzdělávaní (dále jen
Název akreditovaného zařízení Specializační vzdělávání v oboru Urgentní medicína Logbook Logo akreditovaného zařízení 2011 Logbook Jméno, příjmení, titul účastníka specializačního vzdělávaní (dále jen
Popáleninové trauma MUDr. Michaela Košťálová
 Popáleninové trauma MUDr. Michaela Košťálová Popáleninové trauma Defnice Popáleninové trauma vzniká dostatečně dlouhým, přímým nebo nepřímým působením nadprahové hodnoty tepelné energie na lidský organismus.
Popáleninové trauma MUDr. Michaela Košťálová Popáleninové trauma Defnice Popáleninové trauma vzniká dostatečně dlouhým, přímým nebo nepřímým působením nadprahové hodnoty tepelné energie na lidský organismus.
Třídění raněných a postižených při hromadných neštěstích a katastrofách
 Obsah Třídění raněných a postižených při hromadných neštěstích a katastrofách... 2 Třídění zraněných START... 2 Přetřídění START... 2 Postup při určení priorit metodou START... 3 Odsunové třídění... 6
Obsah Třídění raněných a postižených při hromadných neštěstích a katastrofách... 2 Třídění zraněných START... 2 Přetřídění START... 2 Postup při určení priorit metodou START... 3 Odsunové třídění... 6
LOGBOOK. Specializační vzdělávání v oboru. (všeobecná sestra)
 LOGBOOK Specializační vzdělávání v oboru OŠETŘOVATELSKÁ PÉČE V CHIRURGICKÝCH OBORECH (všeobecná sestra) Ministerstvo zdravotnictví České republiky Palackého náměstí 4, 18 01 Praha tel.: + 40 4 971 111,
LOGBOOK Specializační vzdělávání v oboru OŠETŘOVATELSKÁ PÉČE V CHIRURGICKÝCH OBORECH (všeobecná sestra) Ministerstvo zdravotnictví České republiky Palackého náměstí 4, 18 01 Praha tel.: + 40 4 971 111,
MASIVNÍ TRANFUZNÍ PROTOKOL NENÍ JEN 1:1:1. Jana Berková, Jaromír Kočí Oddělení urgentní medicíny Fakultní nemocnice Hradec Králové
 MASIVNÍ TRANFUZNÍ PROTOKOL NENÍ JEN 1:1:1 Jana Berková, Jaromír Kočí Oddělení urgentní medicíny Fakultní nemocnice Hradec Králové TRAUMATICKÉ KRVÁCENÍ Nejčastější příčina preventabilního úmrtí u závažných
MASIVNÍ TRANFUZNÍ PROTOKOL NENÍ JEN 1:1:1 Jana Berková, Jaromír Kočí Oddělení urgentní medicíny Fakultní nemocnice Hradec Králové TRAUMATICKÉ KRVÁCENÍ Nejčastější příčina preventabilního úmrtí u závažných
SAMOSTATNÉ PŘÍLOHY K DŮVODOVÉ ZPRÁVĚ
 SAMOSTATNÉ PŘÍLOHY K DŮVODOVÉ ZPRÁVĚ 1. Celkový počet absolventů v jednotlivých oborech (kvalifikační studium) a celkový počet sester a asistentů v praxi 2. Srovnání činností všeobecné sestry a zdravotnického
SAMOSTATNÉ PŘÍLOHY K DŮVODOVÉ ZPRÁVĚ 1. Celkový počet absolventů v jednotlivých oborech (kvalifikační studium) a celkový počet sester a asistentů v praxi 2. Srovnání činností všeobecné sestry a zdravotnického
Naděžda Neherová VY_32_INOVACE_160. Masérská a lázeňská péče AUTOR:
 Masérská a lázeňská péče VY_32_INOVACE_160 AUTOR: Naděžda Neherová ANOTACE: Prezentace slouží k seznámení s historií lázeňství a wellness Klíčová slova: Speciální terapie Inhalace aerosolová Využívá se
Masérská a lázeňská péče VY_32_INOVACE_160 AUTOR: Naděžda Neherová ANOTACE: Prezentace slouží k seznámení s historií lázeňství a wellness Klíčová slova: Speciální terapie Inhalace aerosolová Využívá se
Otomar Kušička. Zdravotnická záchranná služba Pardubického kraje
 Autor: Otomar Kušička Pracoviště: Zdravotnická záchranná služba Pardubického kraje Definice: Vícečetná poranění orgánových systému, tělních oblastí a dutin, která buď jednotlivě nebo v kombinaci ohrožují
Autor: Otomar Kušička Pracoviště: Zdravotnická záchranná služba Pardubického kraje Definice: Vícečetná poranění orgánových systému, tělních oblastí a dutin, která buď jednotlivě nebo v kombinaci ohrožují
ZŠ Brno, Řehořova 3 Zdraví a JÁ. Výchova ke zdraví 6-9. ročník III
 ZŠ Brno, Řehořova 3 Zdraví a JÁ Výchova ke zdraví 6-9. ročník III2-11-07 První pomoc Poranění chladem Mgr. Vilém Nejezchleb www. ioutdoor.cz Poranění chladem Podchlazení celkové Omrzliny lokální Omrzliny
ZŠ Brno, Řehořova 3 Zdraví a JÁ Výchova ke zdraví 6-9. ročník III2-11-07 První pomoc Poranění chladem Mgr. Vilém Nejezchleb www. ioutdoor.cz Poranění chladem Podchlazení celkové Omrzliny lokální Omrzliny
Bezpečnost pacientů na Oddělení centrálních sálů a sterilizace
 Bezpečnost pacientů na Oddělení centrálních sálů a sterilizace Fakultní nemocnice Hradec Králové Obsah Obsah... 1 Úvod... 2 Ukazatelé kvality... 3 Zásady dodržované při práci na operačních sálech... 4
Bezpečnost pacientů na Oddělení centrálních sálů a sterilizace Fakultní nemocnice Hradec Králové Obsah Obsah... 1 Úvod... 2 Ukazatelé kvality... 3 Zásady dodržované při práci na operačních sálech... 4
Úvod Základní pojmy a rozdělení anestezie Základní pojmy Rozdělení anestezie 18
 Obsah Úvod 10 1 Historie anesteziologie 11 1.1 Horace Wells a oxid dusný 11 1.2 Mortonův úspěch 12 1.3 Historie místní anestezie 13 1.4 Začátky anestezie v Českých zemích 14 1.5 Vznik samostatného oboru
Obsah Úvod 10 1 Historie anesteziologie 11 1.1 Horace Wells a oxid dusný 11 1.2 Mortonův úspěch 12 1.3 Historie místní anestezie 13 1.4 Začátky anestezie v Českých zemích 14 1.5 Vznik samostatného oboru
APLIKACE PŘÍPRAVKU QUTENZA
 APLIKACE PŘÍPRAVKU QUTENZA KARIM Centrum pro léčbu bolesti, FN PLZEŇ Mgr. Zapletalová V., Bc. Boušová V., Bc. Weinerová J., Andělová I., MUDr.Lejčko, MUDr. Machart LÉKOVÁ FORMA A SLOŽENÍ kožní náplast
APLIKACE PŘÍPRAVKU QUTENZA KARIM Centrum pro léčbu bolesti, FN PLZEŇ Mgr. Zapletalová V., Bc. Boušová V., Bc. Weinerová J., Andělová I., MUDr.Lejčko, MUDr. Machart LÉKOVÁ FORMA A SLOŽENÍ kožní náplast
Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové
 Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové Jednotka intenzivní péče Plicní kliniky Aplikují se: Streptokináza Talek Autologní krev Hospitalizovaný + informovaný pacient se zavedeným
Eva Karausová Plicní klinika Fakultní nemocnice Hradec Králové Jednotka intenzivní péče Plicní kliniky Aplikují se: Streptokináza Talek Autologní krev Hospitalizovaný + informovaný pacient se zavedeným
Definice a historie : léčba chladem, mrazem; vliv na široké spektrum onemocnění a poruch; dlouholetá medicínská léčebná metoda; technický rozvoj extré
 KRYOTERAPIE (celková kryoterapie) 11.12.2008, Brno Bc. Dagmar Králová Definice a historie : léčba chladem, mrazem; vliv na široké spektrum onemocnění a poruch; dlouholetá medicínská léčebná metoda; technický
KRYOTERAPIE (celková kryoterapie) 11.12.2008, Brno Bc. Dagmar Králová Definice a historie : léčba chladem, mrazem; vliv na široké spektrum onemocnění a poruch; dlouholetá medicínská léčebná metoda; technický
Atestační otázky z oboru anesteziologie a intenzivní medicína
 Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru anesteziologie a intenzivní medicína 1. a. Mechanismy anestezie a nervové blokády b. Anestezie
Publikováno z 2. lékařská fakulta Univerzity Karlovy v Praze ( https://www.lf2.cuni.cz) Atestační otázky z oboru anesteziologie a intenzivní medicína 1. a. Mechanismy anestezie a nervové blokády b. Anestezie
Taktika intenzivní péče o rozsáhle popálené dítě. Oddělení pediatrické resuscitační a intenzivní péče Popáleninové centrum
 Taktika intenzivní péče o rozsáhle popálené dítě B. Trávníček, M. Hladík, Z. Crkvenjaš, I. Láryšová, A. Bakhtary, M. Nowaková, T. Zaoral Oddělení pediatrické resuscitační a intenzivní péče Popáleninové
Taktika intenzivní péče o rozsáhle popálené dítě B. Trávníček, M. Hladík, Z. Crkvenjaš, I. Láryšová, A. Bakhtary, M. Nowaková, T. Zaoral Oddělení pediatrické resuscitační a intenzivní péče Popáleninové
www.zlinskedumy.cz Označení DUMu Předmět oblast Druh učebního materiálu Cílová skupina Anotace
 Označení DUMu Předmět oblast Druh učebního materiálu Cílová skupina Anotace Název školy Název projektu Číslo projektu Název šablony Stupeň a typ vzdělání VY_32_INOVACE_11_ZDV2_20 Zdravověda PP Poranění
Označení DUMu Předmět oblast Druh učebního materiálu Cílová skupina Anotace Název školy Název projektu Číslo projektu Název šablony Stupeň a typ vzdělání VY_32_INOVACE_11_ZDV2_20 Zdravověda PP Poranění
Ošetřovatelské postupy I V. Podklady pro přípravu ke zkoušce. Tématické okruhy:
 Ošetřovatelské postupy I V. Podklady pro přípravu ke zkoušce Tématické okruhy: 1) Infekce spojené se zdravotní péčí (nozokomiální infekce) Infekce spojené se zdravotní péčí základní terminologie Prevence
Ošetřovatelské postupy I V. Podklady pro přípravu ke zkoušce Tématické okruhy: 1) Infekce spojené se zdravotní péčí (nozokomiální infekce) Infekce spojené se zdravotní péčí základní terminologie Prevence
Ošetřovatelský proces z hlediska akreditačních standardů SAK ČR
 Ošetřovatelský proces z hlediska akreditačních standardů SAK ČR Lenka Gutová, Eva Pavelková SAK ČR Seminář MZ ČR 26.4.2007 Podpora řízení kvality v primární péči Je těžké měnit lidi, ale je možné změnit
Ošetřovatelský proces z hlediska akreditačních standardů SAK ČR Lenka Gutová, Eva Pavelková SAK ČR Seminář MZ ČR 26.4.2007 Podpora řízení kvality v primární péči Je těžké měnit lidi, ale je možné změnit
Bezpečnostně právní akademie Brno
 Bezpečnostně právní akademie Brno Číslo projektu: Název projektu: Autor: CZ.1.07/1.5.00/34.0036 Inovace a individualizace výuky Mgr. Eva Hrobařová Název materiálu: Poškození chladem. Omrzliny. Podchlazení.
Bezpečnostně právní akademie Brno Číslo projektu: Název projektu: Autor: CZ.1.07/1.5.00/34.0036 Inovace a individualizace výuky Mgr. Eva Hrobařová Název materiálu: Poškození chladem. Omrzliny. Podchlazení.
Agresivní léčba nemocných s oběhovým šokem v PNP na základě monitorace sérového laktátu úvodní výsledky randomizované prospektivní studie
 Agresivní léčba nemocných s oběhovým šokem v PNP na základě monitorace sérového laktátu úvodní výsledky randomizované prospektivní studie Sviták R. 1,2, Chytra I. 2, Bosman R. 2, Beneš J. 2, Kasal E. 2,
Agresivní léčba nemocných s oběhovým šokem v PNP na základě monitorace sérového laktátu úvodní výsledky randomizované prospektivní studie Sviták R. 1,2, Chytra I. 2, Bosman R. 2, Beneš J. 2, Kasal E. 2,
Popáleniny M.Vrabcová
 Popáleniny M.Vrabcová Definice a patogeneze popáleninového traumatu Popáleninové trauma vzniká přímým nebo nepřímým působením nadprahové tepelné energie na lidský organismus. Dochází k částečné nebo úplné
Popáleniny M.Vrabcová Definice a patogeneze popáleninového traumatu Popáleninové trauma vzniká přímým nebo nepřímým působením nadprahové tepelné energie na lidský organismus. Dochází k částečné nebo úplné
Obor Intenzívní péče
 Obor Intenzívní péče Intenzívní medicína Je specializací Je ve většině zdravotnických zařízení nemocnic Poskytuje péči pacientům ohroženým selháním ZŽF Poskytuje péči pacientům v kritickém stavu, vyžadujícím
Obor Intenzívní péče Intenzívní medicína Je specializací Je ve většině zdravotnických zařízení nemocnic Poskytuje péči pacientům ohroženým selháním ZŽF Poskytuje péči pacientům v kritickém stavu, vyžadujícím
Léčba hypoxicko ischemické encefalopatie řízenou hypotermií. Bc. Lucie Zahradníková
 Léčba hypoxicko ischemické encefalopatie řízenou hypotermií Bc. Lucie Zahradníková Bc. Věra Tomková FN Plzeň Neonatologie JIRP Hypoxicko ischemická encefalopatie (HIE) Nevratné poškození mozku - následek
Léčba hypoxicko ischemické encefalopatie řízenou hypotermií Bc. Lucie Zahradníková Bc. Věra Tomková FN Plzeň Neonatologie JIRP Hypoxicko ischemická encefalopatie (HIE) Nevratné poškození mozku - následek
Možnosti protektivní ventilační strategie v PNP
 Možnosti protektivní ventilační strategie v PNP Eva Smržová Zdravotnická záchranná služba Ústeckého kraje, p.o. KAPIM, Masarykova nemocnice Ústí nad Labem, KZ a.s. Kongres ČSIM Hradec Králové 27.5.-29.5.2015
Možnosti protektivní ventilační strategie v PNP Eva Smržová Zdravotnická záchranná služba Ústeckého kraje, p.o. KAPIM, Masarykova nemocnice Ústí nad Labem, KZ a.s. Kongres ČSIM Hradec Králové 27.5.-29.5.2015
Ceník a obsah výkonů nehrazených ZP
 Ceník a obsah výkonů nehrazených ZP HC11 - Zavedení, ukončení domácí zdravotní péče, administrativní činnost sestry v domácí zdravotní péči Jedná se o první a poslední návštěvu klienta v domácí zdravotní
Ceník a obsah výkonů nehrazených ZP HC11 - Zavedení, ukončení domácí zdravotní péče, administrativní činnost sestry v domácí zdravotní péči Jedná se o první a poslední návštěvu klienta v domácí zdravotní
Předlékařská první pomoc (podpora pro kombinovanou formu studia)
 JIHOČESKÁ UNIVERZITA V ČESKÝCH BUDĚJOVICÍCH Zdravotně sociální fakulta Předlékařská první pomoc (podpora pro kombinovanou formu studia) Mgr. Renata Gerhartová Cíle předmětu: Poskytnout studentům základní
JIHOČESKÁ UNIVERZITA V ČESKÝCH BUDĚJOVICÍCH Zdravotně sociální fakulta Předlékařská první pomoc (podpora pro kombinovanou formu studia) Mgr. Renata Gerhartová Cíle předmětu: Poskytnout studentům základní
PŘÍPRAVA ZDRAVOTNICKÉHO ZAŘÍZENÍ NA PANDEMII CHŘIPKY
 PŘÍPRAVA ZDRAVOTNICKÉHO ZAŘÍZENÍ NA PANDEMII CHŘIPKY TEORIE A PRAXE MUDr. Jarmila Kohoutová Oddělení nemocniční hygieny FNOL V.celostátní konference Medicína katastrof, traumatologické plánování a příprava,
PŘÍPRAVA ZDRAVOTNICKÉHO ZAŘÍZENÍ NA PANDEMII CHŘIPKY TEORIE A PRAXE MUDr. Jarmila Kohoutová Oddělení nemocniční hygieny FNOL V.celostátní konference Medicína katastrof, traumatologické plánování a příprava,
Problematika dialyzovaných pacientů s MRSA
 Problematika dialyzovaných pacientů s MRSA Mgr. Irena Stašková Petra Lacinová Dialyzační středisko Praha Homolka B. Braun Avitum s.r.o. MRSA Methicilin rezistentní S. aureus Představuje významnou zdravotní
Problematika dialyzovaných pacientů s MRSA Mgr. Irena Stašková Petra Lacinová Dialyzační středisko Praha Homolka B. Braun Avitum s.r.o. MRSA Methicilin rezistentní S. aureus Představuje významnou zdravotní
Naše zkušenosti s péčí o dětského pacienta na dospávacím pokoji. Marcela Šamlotová, Růžena Bartasová
 Naše zkušenosti s péčí o dětského pacienta na dospávacím pokoji Marcela Šamlotová, Růžena Bartasová Jednotka pro poanestetické/pooperační sledování Poskytnutí časné pooperační péče, zotavení z anestezie
Naše zkušenosti s péčí o dětského pacienta na dospávacím pokoji Marcela Šamlotová, Růžena Bartasová Jednotka pro poanestetické/pooperační sledování Poskytnutí časné pooperační péče, zotavení z anestezie
Co je to transplantace krvetvorných buněk?
 Co je to transplantace krvetvorných buněk? Transplantace krvetvorných buněk je přenos vlastní (autologní) nebo dárcovské (alogenní) krvetvorné tkáně. Účelem je obnova kostní dřeně po vysoce dávkové chemoterapii
Co je to transplantace krvetvorných buněk? Transplantace krvetvorných buněk je přenos vlastní (autologní) nebo dárcovské (alogenní) krvetvorné tkáně. Účelem je obnova kostní dřeně po vysoce dávkové chemoterapii
praktická ukázka změny polohy klienta posazení, postavení, otáčení a posouvání v lůžku, oblékání
 Církevní ZŠ a SŠ Plzeň Táborská 28, 326 00 Plzeň Obor vzdělání (kód a název): 74-41-M/01 Sociální činnost Forma vzdělávání: dálková SOUBOR MATURITNÍCH OKRUHŮ PEČOVATELSTVÍ pro školní rok 2018/2019 1. Péče
Církevní ZŠ a SŠ Plzeň Táborská 28, 326 00 Plzeň Obor vzdělání (kód a název): 74-41-M/01 Sociální činnost Forma vzdělávání: dálková SOUBOR MATURITNÍCH OKRUHŮ PEČOVATELSTVÍ pro školní rok 2018/2019 1. Péče
Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám
 VY_32_INOVACE_PPM14760NÁP Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám Číslo projektu: CZ.1.07/1.5.00/34.0883 Název projektu: Rozvoj vzdělanosti Číslo šablony: III/2 Datum vytvoření:
VY_32_INOVACE_PPM14760NÁP Výukový materiál v rámci projektu OPVK 1.5 Peníze středním školám Číslo projektu: CZ.1.07/1.5.00/34.0883 Název projektu: Rozvoj vzdělanosti Číslo šablony: III/2 Datum vytvoření:
Jak lze kýlu léčit: 1.Operační léčba je jedinou možností jak kýlu léčit. V současné době je používáno několik postupů :
 Tříselná kýla Tříselná kýla (hernie) je vyklenutí výstelky břišní dutiny společně s orgány dutiny břišní (nejčastěji kličky tenkého střeva) defektem ve stěně břišní (kýlní branka ) do podkoží. Vzniká v
Tříselná kýla Tříselná kýla (hernie) je vyklenutí výstelky břišní dutiny společně s orgány dutiny břišní (nejčastěji kličky tenkého střeva) defektem ve stěně břišní (kýlní branka ) do podkoží. Vzniká v
pracoviště intenzivní péče Pavel Dostál
 Co musí mladý anesteziolog vědět, než vstoupí na: pracoviště intenzivní péče Pavel Dostál Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova, Lékařská fakulta v Hradci Králové
Co musí mladý anesteziolog vědět, než vstoupí na: pracoviště intenzivní péče Pavel Dostál Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova, Lékařská fakulta v Hradci Králové
ANO. MUDr. Roman Škulec, Ph.D.
 OPIOIDY JSOU INDIKOVÁNY V ANALGETICKÉ PŘEDNEMOCNIČNÍ LÉČBĚ PACIENTŮ S NPB ANO MUDr. Roman Škulec, Ph.D. Klinika anesteziologie, perioperační a intenzivní medicíny, Masarykova nemocnice v Ústí nad Labem,
OPIOIDY JSOU INDIKOVÁNY V ANALGETICKÉ PŘEDNEMOCNIČNÍ LÉČBĚ PACIENTŮ S NPB ANO MUDr. Roman Škulec, Ph.D. Klinika anesteziologie, perioperační a intenzivní medicíny, Masarykova nemocnice v Ústí nad Labem,
Bc. Marie Bartoszová FN Brno - KARIM
 Bc. Marie Bartoszová FN Brno - KARIM Umělá plicní ventilace slouží k podpoře dýchání - korekci respirační insuficience 1. typu porucha transportu plynů na alveokapilárním rozhraní, způsobena postižením
Bc. Marie Bartoszová FN Brno - KARIM Umělá plicní ventilace slouží k podpoře dýchání - korekci respirační insuficience 1. typu porucha transportu plynů na alveokapilárním rozhraní, způsobena postižením
IR přístroje ZenBeam. Vynikající řešení. zdravotnictví masérská a kosmetická studia wellness fittnes fyzioterapii. pro
 IR přístroje ZenBeam Vynikající řešení pro zdravotnictví masérská a kosmetická studia wellness fittnes fyzioterapii Sadová 541, Černý Vůl tel. 420 73707661, info@ibtechnology.eu OŠETŘENÍ IR PŘÍSTROJI ZenBeam
IR přístroje ZenBeam Vynikající řešení pro zdravotnictví masérská a kosmetická studia wellness fittnes fyzioterapii Sadová 541, Černý Vůl tel. 420 73707661, info@ibtechnology.eu OŠETŘENÍ IR PŘÍSTROJI ZenBeam
POSKYTOVÁNÍ ZDRAVOTNÍ PÉČE V SOCIÁLNÍCH SLUŽBÁCH ČR
 POSKYTOVÁNÍ ZDRAVOTNÍ PÉČE V SOCIÁLNÍCH SLUŽBÁCH ČR Mezinárodní konference,,sociální služby jako výzva 21.století Sociální dialog v sociálních službách 13. a 14. května 2010 Hustopeče Praktické zkušenosti
POSKYTOVÁNÍ ZDRAVOTNÍ PÉČE V SOCIÁLNÍCH SLUŽBÁCH ČR Mezinárodní konference,,sociální služby jako výzva 21.století Sociální dialog v sociálních službách 13. a 14. května 2010 Hustopeče Praktické zkušenosti
STUDIJNÍ TEXTY PRO SANITÁŘE
 Národní centrum ošetřovatelství a nelékařských zdravotnických oborů STUDIJNÍ TEXTY PRO SANITÁŘE 2. díl Lenka ŠOLCOVÁ a kolektiv autorů Obsah I. SPECIFIKA JEDNOTLIVÝCH PRACOVIŠŤ (Mgr. Lenka Šolcová)...
Národní centrum ošetřovatelství a nelékařských zdravotnických oborů STUDIJNÍ TEXTY PRO SANITÁŘE 2. díl Lenka ŠOLCOVÁ a kolektiv autorů Obsah I. SPECIFIKA JEDNOTLIVÝCH PRACOVIŠŤ (Mgr. Lenka Šolcová)...
Metodika kódování diagnóz pro využití v IR-DRG
 Metodika kódování diagnóz pro využití v IR-DRG 009.2012 Platná verze MKN-10 Pro rok 2012 je platnou verzí Mezinárodní statistické klasifikace nemocí a přidružených zdravotních problémů 2. aktualizované
Metodika kódování diagnóz pro využití v IR-DRG 009.2012 Platná verze MKN-10 Pro rok 2012 je platnou verzí Mezinárodní statistické klasifikace nemocí a přidružených zdravotních problémů 2. aktualizované
Vedoucí lékař týmu. chirurg
 Oddělení urgentní medicíny Fakultní nemocnice Hradec Králové David Tuček, Jaromír Kočí OUM FN Hradec Králové Fakultní nemocnice Hradec Králové Z hlediska uspořádání pavilónový typ nemocnice Původně každá
Oddělení urgentní medicíny Fakultní nemocnice Hradec Králové David Tuček, Jaromír Kočí OUM FN Hradec Králové Fakultní nemocnice Hradec Králové Z hlediska uspořádání pavilónový typ nemocnice Původně každá
Standard akutní lůžkové psychiatrické péče Obsah
 Standard akutní lůžkové psychiatrické péče Obsah 1. Preambule... 2 1.1 Cílová skupina... 2 1.2 Dostupnost akutní péče... 2 2. Služby poskytované akutním psychiatrickým oddělením... 3 2.1 Obecné požadavky...
Standard akutní lůžkové psychiatrické péče Obsah 1. Preambule... 2 1.1 Cílová skupina... 2 1.2 Dostupnost akutní péče... 2 2. Služby poskytované akutním psychiatrickým oddělením... 3 2.1 Obecné požadavky...
KARIM VFN PRAHA. M. Gregorovičová. strana 1
 KARIM VFN PRAHA M. Gregorovičová strana 1 KARIM KARIM AMB - Centrum pro léčbu bolesti - Kanylační centrum - Anesteziologické ambulance Lůžková část KARIM - Resuscitační péče 16 lůžek - Pooperační péče
KARIM VFN PRAHA M. Gregorovičová strana 1 KARIM KARIM AMB - Centrum pro léčbu bolesti - Kanylační centrum - Anesteziologické ambulance Lůžková část KARIM - Resuscitační péče 16 lůžek - Pooperační péče
Problematika epidurální analgezie v souvislosti s operačním výkonem
 Problematika epidurální analgezie v souvislosti s operačním výkonem III. Celostátní královehradecký kongres perioperačních sester 24. - 25. 9. 2014 Mgr. Petra Kourková Nemocnice Jihlava, ARO - anestezie
Problematika epidurální analgezie v souvislosti s operačním výkonem III. Celostátní královehradecký kongres perioperačních sester 24. - 25. 9. 2014 Mgr. Petra Kourková Nemocnice Jihlava, ARO - anestezie
NABÍDKA KURZŮ 2. pol Odbor personalistiky - Oddělení vzdělávání
 NABÍDKA KURZŮ 2. pol. 2019 Odbor personalistiky - Oddělení vzdělávání Kurz kanylace periferní žíly a péče o žilní vstup všeobecným sestrám (popř. porodním asistentkám, zdravotnickým záchranářům, radiologickým
NABÍDKA KURZŮ 2. pol. 2019 Odbor personalistiky - Oddělení vzdělávání Kurz kanylace periferní žíly a péče o žilní vstup všeobecným sestrám (popř. porodním asistentkám, zdravotnickým záchranářům, radiologickým
IR přístroje MS. Vynikající řešení. zdravotnictví masérská a kosmetická studia wellness fittnes fyzioterapii. pro
 IR přístroje MS Vynikající řešení pro zdravotnictví masérská a kosmetická studia wellness fittnes fyzioterapii Sadová 541, Černý Vůl tel. 420 73707661, info@ibtechnology.eu OŠETŘENÍ IR PŘÍSTROJI MS Nová
IR přístroje MS Vynikající řešení pro zdravotnictví masérská a kosmetická studia wellness fittnes fyzioterapii Sadová 541, Černý Vůl tel. 420 73707661, info@ibtechnology.eu OŠETŘENÍ IR PŘÍSTROJI MS Nová
Možnosti léčby dekubitů na resuscitačním oddělení
 Možnosti léčby dekubitů na resuscitačním oddělení Jana Hocková Klinika anesteziologie, resuscitace a intenzivní medicíny UK 2.LF a FN Motol Praha KARIM FN v Motole Resuscitační oddělení pro dospělé 22
Možnosti léčby dekubitů na resuscitačním oddělení Jana Hocková Klinika anesteziologie, resuscitace a intenzivní medicíny UK 2.LF a FN Motol Praha KARIM FN v Motole Resuscitační oddělení pro dospělé 22
Metodika II. Rozdělení respondentů dle oddělení a počtu let odpracovaných let ve zdravotnictví
 Bezpečnost práce zdravotnických pracovníků nelékařských profesí se zaměřením na bodná poranění Škochová D., I. chirurgická klinika VFN v Praze Brno 25.9.2013 20. mezinárodní konference SNEH Nemocniční
Bezpečnost práce zdravotnických pracovníků nelékařských profesí se zaměřením na bodná poranění Škochová D., I. chirurgická klinika VFN v Praze Brno 25.9.2013 20. mezinárodní konference SNEH Nemocniční
Úloha nemocniční epidemiologie v prevenci infekcí v intenzivní péči. MUDr. Eva Míčková
 Úloha nemocniční epidemiologie v prevenci infekcí v intenzivní péči MUDr. Eva Míčková Intenzivní péče a infekce spojené se zdravotní péčí Jednotka intenzivní péče (JIP), anglicky intensive care unit (ICU),
Úloha nemocniční epidemiologie v prevenci infekcí v intenzivní péči MUDr. Eva Míčková Intenzivní péče a infekce spojené se zdravotní péčí Jednotka intenzivní péče (JIP), anglicky intensive care unit (ICU),
Výukový materiál zpracován v rámci projektu EU peníze školám
 Výukový materiál zpracován v rámci projektu EU peníze školám Název školy: Střední zdravotnická škola a Obchodní akademie, Rumburk, příspěvková organizace Registrační číslo projektu: CZ.1.07/1.5.00/34.0649
Výukový materiál zpracován v rámci projektu EU peníze školám Název školy: Střední zdravotnická škola a Obchodní akademie, Rumburk, příspěvková organizace Registrační číslo projektu: CZ.1.07/1.5.00/34.0649
VZDĚLÁVACÍ PROGRAM v oboru CÉVNÍ CHIRURGIE
 VZDĚLÁVACÍ PROGRAM v oboru CÉVNÍ CHIRURGIE 1. Cíl specializačního vzdělávání Cílem specializačního vzdělávání je získání teoretických znalostí a praktických zkušeností, které umožní absolventovi provádět
VZDĚLÁVACÍ PROGRAM v oboru CÉVNÍ CHIRURGIE 1. Cíl specializačního vzdělávání Cílem specializačního vzdělávání je získání teoretických znalostí a praktických zkušeností, které umožní absolventovi provádět
6./ Aplikace tepla a chladu - Aplikace tepla - formy - Aplikace chladu - formy - Obklady a zábaly - použití
 Maturitní témata profilové části maturitní zkoušky pro jarní a podzimní zkušební období školního roku 2014-2015 Předmět: Pečovatelství Obor: Sociální činnost, denní studium 1./Péče o klienta na lůžku -požadavky
Maturitní témata profilové části maturitní zkoušky pro jarní a podzimní zkušební období školního roku 2014-2015 Předmět: Pečovatelství Obor: Sociální činnost, denní studium 1./Péče o klienta na lůžku -požadavky
Perioperační anesteziologická péče u IBD nemocného
 Perioperační anesteziologická péče u IBD nemocného Sviták Roman¹, Šmíd Václav² ¹Anesteziologicko-resuscitační oddělení Nemocnice Hořovice ²Chirurgické oddělení Nemocnice Hořovice Rozložení nadpisu a obsahu
Perioperační anesteziologická péče u IBD nemocného Sviták Roman¹, Šmíd Václav² ¹Anesteziologicko-resuscitační oddělení Nemocnice Hořovice ²Chirurgické oddělení Nemocnice Hořovice Rozložení nadpisu a obsahu
SPECIFIKA FYZIOTERAPIE U KRITICKY NEMOCNÝCH PO CHIRURGICKÝCH VÝKONECH
 SPECIFIKA FYZIOTERAPIE U KRITICKY NEMOCNÝCH PO CHIRURGICKÝCH VÝKONECH Mgr. Kožešníková Lucie MUDr. Eduard Havel, Ph.D. Rehabilitační klinika FN a LF UK Hradec Králové, přednostka doc. MUDr. E. Vaňásková,
SPECIFIKA FYZIOTERAPIE U KRITICKY NEMOCNÝCH PO CHIRURGICKÝCH VÝKONECH Mgr. Kožešníková Lucie MUDr. Eduard Havel, Ph.D. Rehabilitační klinika FN a LF UK Hradec Králové, přednostka doc. MUDr. E. Vaňásková,
METODICKÝ LIST. TÉMA: ÚVOD drény a drenáže
 METODICKÝ LIST TÉMA: ÚVOD drény a drenáže Zpracovala: Mgr. Petra Bednářová Datum: únor 2012 ANOTACE: Zdravotnický asistent pod odborným dohledem všeobecné sestry nebo lékaře připravuje pacienty k diagnostickým
METODICKÝ LIST TÉMA: ÚVOD drény a drenáže Zpracovala: Mgr. Petra Bednářová Datum: únor 2012 ANOTACE: Zdravotnický asistent pod odborným dohledem všeobecné sestry nebo lékaře připravuje pacienty k diagnostickým
NABÍDKA KURZŮ 1.pol Odbor personalistiky - Oddělení vzdělávání
 NABÍDKA KURZŮ 1.pol. 2018 Odbor personalistiky - Oddělení vzdělávání Kurz kanylace periferní žíly a péče o žilní vstup všeobecným sestrám (popř. porodním asistentkám, zdravotnickým záchranářům, radiologickým
NABÍDKA KURZŮ 1.pol. 2018 Odbor personalistiky - Oddělení vzdělávání Kurz kanylace periferní žíly a péče o žilní vstup všeobecným sestrám (popř. porodním asistentkám, zdravotnickým záchranářům, radiologickým
Princip vyšetření A, B, C, D, E. MUDr. Barbora Zuchová, ZZSJMK, ARK FNUSA MUDr. Jana Kubalová, ZZSJMK
 Princip vyšetření A, B, C, D, E MUDr. Barbora Zuchová, ZZSJMK, ARK FNUSA MUDr. Jana Kubalová, ZZSJMK Postup ADCDE A = AIRWAY DÝCHACÍ CESTY B = BREATHING DÝCHÁNÍ C = CIRCULATION KREVNÍ OBĚH D = DISABILITY
Princip vyšetření A, B, C, D, E MUDr. Barbora Zuchová, ZZSJMK, ARK FNUSA MUDr. Jana Kubalová, ZZSJMK Postup ADCDE A = AIRWAY DÝCHACÍ CESTY B = BREATHING DÝCHÁNÍ C = CIRCULATION KREVNÍ OBĚH D = DISABILITY
Výuková jednotka z pohledu koordinátorky teoretické sekce. Prof. MUDr. Anna Vašků, CSc.
 Výuková jednotka z pohledu koordinátorky teoretické sekce Prof. MUDr. Anna Vašků, CSc. Kurzy v sekcích Teoretické vědy; 33 Diagnostické obory a neurovědy; 16 Chirurgické vědy; 17 Interní lékařství; 35
Výuková jednotka z pohledu koordinátorky teoretické sekce Prof. MUDr. Anna Vašků, CSc. Kurzy v sekcích Teoretické vědy; 33 Diagnostické obory a neurovědy; 16 Chirurgické vědy; 17 Interní lékařství; 35
Vážení zákazníci, O METODĚ. Primární efekt BIOSYNCHRON terapie: Sekundární efekt BIOSYNCHRON terapie:
 O METODĚ BIOSYNCHRON funguje na bázi unikátní patentované synchronizace 3 fyzikálních terapií: pulzní magnetoterapie suché termoterapie fototerapie barevným světlem Výsledkem jejich synergického působení
O METODĚ BIOSYNCHRON funguje na bázi unikátní patentované synchronizace 3 fyzikálních terapií: pulzní magnetoterapie suché termoterapie fototerapie barevným světlem Výsledkem jejich synergického působení
Učební texty Univerzity Karlovy v Praze. Jana SlavíKová JitKa Švíglerová. Fyziologie DÝCHÁNÍ. Karolinum
 Učební texty Univerzity Karlovy v Praze Jana SlavíKová JitKa Švíglerová Fyziologie DÝCHÁNÍ Karolinum Fyziologie dýchání doc. MUDr. Jana Slavíková, CSc. MUDr. Jitka Švíglerová, Ph.D. Recenzovali: prof.
Učební texty Univerzity Karlovy v Praze Jana SlavíKová JitKa Švíglerová Fyziologie DÝCHÁNÍ Karolinum Fyziologie dýchání doc. MUDr. Jana Slavíková, CSc. MUDr. Jitka Švíglerová, Ph.D. Recenzovali: prof.
Mgr. Vladimíra Vávrová manažerka kvality nemocnice tel: Kvalita v nemocnici
 Mgr. Vladimíra Vávrová manažerka kvality nemocnice vladimira.vavrova@npr.agel.cz tel: 581 271 266 Kvalita v nemocnici Nemocnice se systémem kvality zabývá již dlouhodobě, v roce 25 získala nemocnice nejprve
Mgr. Vladimíra Vávrová manažerka kvality nemocnice vladimira.vavrova@npr.agel.cz tel: 581 271 266 Kvalita v nemocnici Nemocnice se systémem kvality zabývá již dlouhodobě, v roce 25 získala nemocnice nejprve
Urologická klinika LF Univerzity Palackého a FN v Olomouci
 Fimóza MUDr. Jan Šarapatka, MUDr. Oldřich Šmakal, Ph.D. Urologická klinika LF Univerzity Palackého a FN v Olomouci Vysvětlení pojmu a problému Při narození pokrývá předkožka u převážné většiny chlapců
Fimóza MUDr. Jan Šarapatka, MUDr. Oldřich Šmakal, Ph.D. Urologická klinika LF Univerzity Palackého a FN v Olomouci Vysvětlení pojmu a problému Při narození pokrývá předkožka u převážné většiny chlapců
Koncepce oboru Dětská chirurgie
 Koncepce oboru Dětská chirurgie Deklarace dětské chirurgie podle světové federace společností pediatrických chirurgů (W.O.F.A.P.S.): Děti nejsou jen malí dospělí a mají interní i chirurgické problémy a
Koncepce oboru Dětská chirurgie Deklarace dětské chirurgie podle světové federace společností pediatrických chirurgů (W.O.F.A.P.S.): Děti nejsou jen malí dospělí a mají interní i chirurgické problémy a
běh zpomalit stárnutí? Dokáže pravidelný ZDRAVÍ
 Dokáže pravidelný běh zpomalit stárnutí? SPORTEM KU ZDRAVÍ, NEBO TRVALÉ INVALIDITĚ? MÁ SE ČLOVĚK ZAČÍT HÝBAT, KDYŽ PŮL ŽIVOTA PROSEDĚL ČI DOKONCE PROLEŽEL NA GAUČI? DOKÁŽE PRAVIDELNÝ POHYB ZPOMALIT PROCES
Dokáže pravidelný běh zpomalit stárnutí? SPORTEM KU ZDRAVÍ, NEBO TRVALÉ INVALIDITĚ? MÁ SE ČLOVĚK ZAČÍT HÝBAT, KDYŽ PŮL ŽIVOTA PROSEDĚL ČI DOKONCE PROLEŽEL NA GAUČI? DOKÁŽE PRAVIDELNÝ POHYB ZPOMALIT PROCES
Metabolismus kyslíku v organismu
 Metabolismus kyslíku v organismu Účinná respirace/oxygenace tkání záleží na dostatečném po 2 ve vdechovaném vzduchu ventilaci / perfuzi výměně plynů v plicích vazbě kyslíku na hemoglobin srdečním výdeji
Metabolismus kyslíku v organismu Účinná respirace/oxygenace tkání záleží na dostatečném po 2 ve vdechovaném vzduchu ventilaci / perfuzi výměně plynů v plicích vazbě kyslíku na hemoglobin srdečním výdeji
Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje
 Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje Srpen 2010 Tondrová Irena Bc. Příprava k plánované operaci Operační výkony Plánované Urgentní Neodkladné
Tento výukový materiál vznikl za přispění Evropské unie, státního rozpočtu ČR a Středočeského kraje Srpen 2010 Tondrová Irena Bc. Příprava k plánované operaci Operační výkony Plánované Urgentní Neodkladné
Případová studie. Jak na autolytický debridement? Autor: MUDr. Jan Stryja, Ph.D. Pracoviště: Salvaella s.r.o., Třinec
 Případová studie Jak na autolytický debridement? Autor: MUDr. Jan Stryja, Ph.D. Pracoviště: Salvaella s.r.o., Třinec Definice problému: Nekrotická tkáň na povrchu rány Autolytický debridement Bércový vřed
Případová studie Jak na autolytický debridement? Autor: MUDr. Jan Stryja, Ph.D. Pracoviště: Salvaella s.r.o., Třinec Definice problému: Nekrotická tkáň na povrchu rány Autolytický debridement Bércový vřed
Specifika traumatologie a chirurgie akutních stavů dětského věku Ladislav Plánka
 Specifika traumatologie a chirurgie akutních stavů dětského věku Ladislav Plánka Initial Assessment and Management Hlavní sdělení Identifikovat unikátní anatomické a fyzilogické charakteristiky dětí, které
Specifika traumatologie a chirurgie akutních stavů dětského věku Ladislav Plánka Initial Assessment and Management Hlavní sdělení Identifikovat unikátní anatomické a fyzilogické charakteristiky dětí, které
