TROMBOLÝZA MOZKOVÉHO INFARKTU
|
|
|
- Michal Novotný
- před 9 lety
- Počet zobrazení:
Transkript
1 TROMBOLÝZA MOZKOVÉHO INFARKTU MUDr. Robert Mikulík, MUDr. Michal Dufek Cerebrovaskulární centrum, Neurologická klinika, Fakultní nemocnice u sv. Anny, Brno Princip trombolytické terapie spočívá v rekanalizaci tepny uzavřené trombem nebo embolem. Trombolytická terapie je jedinou dosud prokázaně účinnou léčbou mozkového infarktu. K léčbě používáme tkáňový aktivátor plazminogenu aplikovaný do 3 hodin od počátku příznaku. Hlavními nevýhodami této léčby je velmi úzké terapeutické časové okno a riziko intracerebrálního krvácení. Na neurologické klinice FN u sv. Anny v Brně jsme od založení trombolytického programu v roce 1998 do července roku 2001 trombolyzovali celkem 31 pacientů. Dosáhli jsme stejně dobrých výsledků jako ve studii NINDS. Klíčová slova: trombolýza, tpa, tkáňový aktivátor plazminogenu, terapie iktu. Úvod Trombolytické látky vhodné k léčbě mozkového infarktu byly zkoušeny jak experimentálně, tak v klinických studiích od konce 50. let 20. století. Cílem trombolytické terapie je dosáhnout rekanalizace mozkové tepny uzavřené trombem nebo embolem. V případě přetrvání okluze tepny dojde k rozvoji infarktového ložiska různého rozsahu v závislosti zejména na schopnosti kolaterální cirkulace zajistit výživu v postižené části mozku. Oblasti infarktového ložiska lépe zásobené kolaterální cirkulací mohou zůstat vitální po delší dobu než oblasti hůře zásobené. Rozvoj definitivního rozsahu infarktu trvá několik hodin a pokud dojde během této doby k rekanalizaci uzavřené tepny (spontánní nebo terapeuticky navozené), může být zcela nebo zčásti zabráněno mozkovému postižení. Z angiografických studií (4) víme, že okluzi mozkové tepny lze najít až v 80 % případů s odstupem do 6 hodin od vzniku příhody. K rekanalizaci může sice dojít spontánně, ale většinou přichází příliš pozdě, aby dokázala zabránit postižení. Studie na zvířatech ukázaly, že časná reperfuze vede k minimalizaci tkáňového postižení. V posledních několika desetiletích byly používány zejména tři trombolytické látky: streptokináza (STK), urokináza (urokinase plasminogen activator-upa) a tkáňový aktivator plazminogenu (tissue plasminogen activator tpa). Bylo zkoušeno jak intravenózní, tak intraarteriální podání. STK je fibrin nespecifický, neboť aktivuje cirkulující plazminogen stejně jako plazminogen vázaný na fibrin. TPA naproti tomu aktivuje plazminogen vázaný na povrch fibrinu několiksetkrát účinněji než plazminogen volně se nacházející v cirkulaci. TPA je tedy fibrin specifický a jeho užití je spojeno s menším rizikem krvácení než užití STK. Poločas tpa v plazmě je asi 5 minut, proto je nezbytné podání formou infuze. Trombolytické klinické studie Současná koncepce trombolytické terapie mozkového infarktu je založena na několika velkých randomizovaných klinických studiích. Tyto studie používaly různé časové okno, různý typ trombolytika a různý způsob aplikace. Dle těchto kritérií je můžeme rozdělit na: 1. studie se STK 2. studie s tpa a časovým oknem 6 hodin 3. studie s tpa a časovým oknem 3 hodiny 4. studie s intraarteriální aplikací trombolytika. 1. Tři studie užívající streptokinázu (Multicenter Acute Stroke Study Italy: MAST-I a Europe: MAST-E a Australian Streptokinase Trial: AST) (11, 3, 14) byly zastaveny pro významně vyšší riziko intracerebrálního krvácení a mortality v léčených skupinách. Z dnešního pohledu tyto studie používaly příliš široké časové okno 6 resp. 4 hodiny. V souhrnu pouze 1 % pacientů bylo léčeno STK do 90 minut od počátku příhody oproti 48 % pacientů léčených v tomto časovém okně ve studii NINDS. Také použitá dávka 1,5 mil. jednotek streptokinázy je dávka běžná pro léčbu akutního infarktu myokardu. Následné studie s tpa použily na základě předchozích zkušeností dávku tvořící pouze % dávky kardiologické. Oba faktory tak mohly být důvodem špatného výsledku. Přestože STK tak nikdy nebyla zkoušena za podmínek jako tpa (viz dále), negativní výsledky výše zmíněných studií ji diskvalifikovaly pro další klinická užití k léčbě mozkového infarktu. Studie s tpa Před provedením velkých randomizovaných studií s tpa byly uskutečněny menší otevřené studie s různým schématem dávkování k nalezení optimální dávky tpa (2, 10). Ukázalo se, že dávka tpa menší než 0,95 mg/kg byla relativně bezpečná a vedla k časnému zlepšení neurologického deficitu u většiny pacientů. TPA Bridging Study byla pilotní studií před velkou randomizovanou studií sponzorovanou NINDS (National Institute of Neurologic Disordes and Stroke) (9). Šlo o dvojitě slepou, randomizovanou a placebem kontrolovanou studii s podáním tpa v dávce 0,85 mg/kg do 90 (20 pacientů) a 180 minut (7 pacientů) od vzniku příznaků. Primárním výstupním kriteriem bylo zlepšení o 4 body ve škále NIHSS (National Institute of Health Stroke Scale). Toho dosáhlo 60 % pacientů léčených tpa, ale pouze 10 % pacientů léčených placebem, což byl statisticky signifikantní rozdíl. Všechny tři studie vytvořily odrazový můstek k provedení velké, randomizované a placebem kontrolované studie zejména studie NINDS. 2. Recentní studie s tpa a použitím časového okna 0 6 hodin Studie European Cooperative Acute Stroke Study (ECASS) (7) srovnávala bezpečnost a účinnost tpa v dávce 1,1 mg/kg s placebem podaným do 6 hodin od vzniku příhody. Bylo do ní zahrnuto 620 pacientů se stabilním, středně těžkým 179
2 nebo těžkým hemisferálním iktem. Studie neprokázala statisticky signifikantní rozdíl ve výsledných ukazatelích (neurologický stav, délka pobytu v nemocnici, rychlost úpravy), i když trend ve prospěch tpa byl patrný. Na druhé straně se ukázalo, že v 17 % (109 pacientů) byl porušen protokol studie, zejména nepoznané časné CT známky ischemie. Pokud bylo těchto 109 pacientů vyloučeno z analýzy, tpa byla signifikantně účinnější než placebo. Taktéž nebyl rozdíl v mortalitě. Studie ECASS II (8) navázala na předchozí studii. Dávka tpa byla snížena na 0,9 mg/kg, byl použit striktní protokol ke korekci krevního tlaku jako ve studii NINDS (viz dále). Časové okno zůstalo nezměněno 6 hodin. Exkludujícím CT kriteriem byly časné známky ischemie přesahující 33 % teritoria arteria cerebri media (ACM). Indikováni byli pacienti se středně těžkým a těžkým neurologickým deficitem, kontraindikací byl lehký regredující neurologický deficit a stupor, kóma, hemiplegie plus konjugovaná deviace bulbů. Studie zahrnovala 800 pacientů randomizovaných k podání placeba nebo tpa. Sledován byl neurologický stav po 90 dnech hodnocený dle mrs (modifikované Rankinovy škály). V tpa skupině mělo 40,3 % a v placebové skupině 36,6 % příznivý výsledný stav definovaný jako 0 nebo 1 v mrs. Rozdíl nebyl statisticky signifikantní. Pokud se post-hoc hodnotili pacienti s mrs 0 až 2 (tzn. včetně skupiny nezávislých pacientů i přes přítomnost neurologického deficitu), bylo v tpa léčené skupině 54,3 % a placebové 46,0 % pacientů, což znamená jednoznačný prospěch trombolýzy (p=0,024). Symptomatické intracerebrální krvácení se vyskytlo v 8,8 % tpa léčených pacientů a 3,4 % placebem léčených pacientů. Mortalita nicméně byla 10,6 % bez rozdílu mezi oběma skupinami po 30 i 90 dnech. Tato studie prostřednictvím primárního výstupního kriteria nepotvrdila statistický benefit léčby tpa, i když statistický prospěch tpa v některých dalších post-hoc subanalýzách byl prokázán. I v této studii došlo k chybám v protokolu studie v 9 % případů (72 pacientů). Většina z nich se opět týkala CT kritérií. 3. Recentní studie s tpa a použitím časového okna 0 3 hodiny. Studie The National Institute of Neurological Disorders and Stroke (NINDS) tpa Stroke Study (1995) (15) vycházela z výše zmíněných studií s různým schématem dávkování a z pilotní studie. Na základě nich byla zvolena dávka a časové okno. Dávka tpa byla 0,9 mg/kg, maximálně však 90 mg, 10 % podáno jako úvodní bolus, zbytek formou 60 minutové infuze. Zahrnuti byli pacienti léčení do 180 minut od počátku příhody, a to i pacienti s časnými známkami ischemie na CT (bez omezení). Studie ukázala lepší výsledný stav ve prospěch tpa po 90 dnech ve všech 4 sledovaných výstupních kriteriích. Rozdíly byly statisticky významné. Pacienti léčení tpa měli alespoň o 30 % větší pravděpodobnost, že nebudou mít žádné nebo minimální postižení při zachování stejné mortality a disability. Symptomatická krvácení se vyskytla během prvních 36 hodin v 6,4 % tpa léčených pacientů oproti 0,6 % placebem léčených pacientů. Frekvence asymptomatických intracerebrálních krvácení byla podobná v obou skupinách. Pacienti se symptomatickými intrakraniálními krváceními měli tendenci mít těžší neurologický deficit na začátku. Mortalita po 3 měsících se signifikantně nelišila (17 % tpa vs. 21 % placebo). Pouze u 2 % pacientů na placebu příhoda proběhla jako TIA. Pacienti léčení do 90 minut měli lepší výsledný stav než pacienti léčení mezi minutou, což ukazuje na nezbytnost zahájení terapie co nejdříve i v rámci okna 3 hodin. Shrnutí výsledků studií s intravenózní aplikací tpa Studie NINDS ukázala jasný prospěch léčby tpa v prvních třech hodinách. Na základě této studie v roce 1996 bylo první trombolytikum tkáňový aktivátor plazminogenu schváleno FDA ve Spojených Státech k intravenózní léčbě akutního mozkového infarktu. Studie ECASS a ECASS II byly v zásadě neúspěšné v léčbě mozkových infarktů trombolýzou do 6 hodin. Na druhé straně tyto studie byly zatíženy relativně velkým počtem odchylek od protokolu. Navíc subanalýzy ukázaly, že i v tomto časovém okně existuje skupina pacientů profitujících z léčby. V tomto směru jsou nezbytné další studie a léčbu intravenózní tpa po 3 hodinách je nutné zatím pokládat za experimentální. Další analýzy studie NINDS ukázaly, že i přes vysokou cenu tpa je léčba ekonomicky výhodná. Pacienti léčeni tpa jsou častěji propouštěni do domácí péče a menší počet pacientů vyžaduje nákladnou následnou péči. Tyto dodatečné náklady překračují cenu tpa a jsou příčinou ekonomické úspory. Další velmi důležitá subanalýza studie NINDS ukázala, že není možné definovat skupinu pacientů s menším nebo větším prospěchem z léčby tpa (16). Ve všech definovaných podskupinách (včetně těžkého nálezu při přijetí a přítomnosti časných známek ischemie na CT) byl proporcionálně zachován prospěch tpa. Není možné proto před trombolýzou odhadnout odpověď pacienta na léčbu na základě v tu dobu známých informací. A naopak nemá smysl neposkytnout trombolýzu pacientovi ač vysokého věku a s těžkým deficitem. Od uvedení tpa do klinické praxe bylo celosvětově intravenózní trombolýzou léčeno tisíce pacientů. Bylo publikováno mnoho klinických prací srovnávajících výsledky různých pracovišť s výsledky studie NINDS. Bylo opakovaně prokázáno, že při zachování kritérií studie NINDS je v klinické praxi dosaženo nejméně stejně dobrých výsledků jako ve studii NINDS (12, 6). V současné době probíhá snaha o vytvoření národních nebo nadnárodních registrů sloužících mimo jiné ke kontrole kvality poskytované péče. Vzhledem k potenciálnímu riziku léčby trombolýzou je dle současných doporučení nezbytné provádět trombolýzu v centrech s dostatkem zkušeností (13) a měla by být součástí neustálé kontroly kvality (17). 4. Intraarteriální trombolýza Je prováděna katetrem zavedeným do místa trombu. Tento způsob aplikace umožňuje podání nižší dávky při Neurologie pro praxi 2001 / 4
3 dosažení vysoké lokální koncentrace léku. Umožňuje vizualizaci tepenného uzávěru a kontrolu efektu terapie. Nevýhodu představuje riziko vyplývající z katetrizace a hlavně prodloužení časového okna z důvodu složitější organizace. Dosud byly publikovány pouze dvě randomizované, kontrolované, multicentrické studie s intraarteriální aplikací trombolytika studie PROACT a PROACT II. Studie PROACT (Prolyse in Acute Cerebral Thromboembolism) (18). Dvojitě slepá, placebem kontrolovaná, multicentrická studie randomizující pacienty k intraarteriálnímu podání 6 mg rekombinantní prourokinázy (r-prouk) nebo placeba podané do 6 hodin od vzniku příhody. Studie měla za úkol zjistit bezpečnost a rekanalizační úspěšnost intraarteriální trombolýzy. Bylo randomizováno 40 pacientů. Částečná nebo kompletní rekanalizace se vyskytla u 57,5 % pacientů léčených r-prouk oproti 14,3 % pacientů léčených placebem (2P = 0,017). Symptomatická intracerebrální krvácení v prvních 24 hodinách se vyskytla bez statisticky signifikantního rozdílu v 15,4 % r-prouk léčených pacientů a 7,1 % placebem léčených pacientů (2P = 0,64). Studie PROACT II (5). Randomizovaná, multicentrická, otevřená studie se zaslepeným sledováním pacientů zjišťovala účinnost a bezpečnost intraarteriálního podání r-prouk u pacientů s mozkovým infarktem do 6 hodin od jeho vzniku. Indikováni byli pacienti s angiograficky prokázanou okluzí a. cerebri media a na CT bez známek větších časných ischemických změn. Pacienti byli randomizováni k léčbě 9 mg r-prouk s heparinem nebo jenom heparinem. Celkový počet pacientů byl 180 s randomizací 2:1, takže na placebu bylo 59 pacientů. Studie prokázala statisticky signifikantní rozdíl v primárním výstupním kriteriu (mrs 2 a méně byl u 40 % r-prouk léčených pacientů a 25 % kontrol, p = 0,043) i sekundárním výstupním kriteriu (rekanalizace prokázána u 66 % pacientů léčených r-prouk a pouze 18 % kontrol, p<0,001). Byl statisticky signifikantní rozdíl ve výskytu symptomatických intracebrálních krvácení v neprospěch r-prouk (10 % vs 2 %). V každém případě pacienti měli o 58 % větší pravděpodobnost, že nebudou mít žádný nebo pouze minimální neurologický deficit při léčbě r-prouk, oproti kontrolní skupině. Mortalita i přes vyšší výskyt ICH v trombolyzované skupině byla stejná (24 % r-prouk vs 27 % kontroly). Prourokináza použitá ve studiích PROACT zatím nebyla v USA schválena FDA k běžnému použití vzhledem k jen k mírné statistické významnosti výsledků studie. Taktéž randomizační schéma 2:1 s pouze 59 pacienty na placebu vede k obtížnějšímu srovnání základních charakteristik obou souborů a tím možnému ovlivnění interpretace studie. Před schválením jsou proto požadovány další studie. Výsledky a zkušenosti z výše zmíněných studií vedly k následujícímu doporučení: Doporučení American Heart Association (AHA) pro užití tpa k léčbě mozkového infarktu (1) 1. Pro léčbu mozkového infarktu používáme tpa v dávce 0,9 mg/kg. Maximalni dávka je 90 mg, 10 % je podáno jako úvodní bolus, zbytek formou infuse trvající 60 minut. Léčbu je nutné zahájit do 3 hodin od vzniku příznaků. Prospěch léčby tpa po 3 hodinách od vzniku příznaků není jasný a podání v tomto časovém okně je možné pouze v rámci klinické studie. Léčba tpa nemůže být doporučena u pacientů s nejasnou dobou vzniku (např. po probuzení). Vlastní doporučení: dobu vzniku vždy ověřit objektivní anamnézou, nespoléhat se na zprostředkované údaje. 2. Intravenózní podání STK nemůže být doporučeno k léčbě mozkového infarktu. Údaje týkající se intravenózního použití jiných trombolytik nejsou k dispozici. 3. Trombolýza tpa nemůže být doporučena, pokud diagnóza nebyla provedena lékařem zkušeným v diagnostice iktu a interpretaci CT vyšetření mozku. Pokud CT prokáže časné známky svědčící pro rozsáhlejší infarkt, trombolyticka léčba by neměla být podána. Vlastní doporučení: před zahájením terapie vždy zkontrolovat CT nález neurologem aplikujícím tpa. Časné známky ischemie mohou být velmi lehce přehlédnuty a vést k falešně negativnímu nálezu. Tato chyba byla nejčastější příčinou porušení protokolu ve studiích ECASS. 4. Trombolytická léčba nemůže být doporučena pro pacienty, kteří byli vyloučeni ze studie NINDS pro jeden z následujících důvodů: současné užívání antikoagulancií nebo INR větší než 1,7 léčba heparinem v předchozích 48 hodinách a prodloužení aptt méně než /mm 3 trombocytů jiný iktus nebo trauma v předchozích 3 měsících velký operační výkon v předchozích 14 dnech krevní tlak vyšší než 185/110 mm Hg před léčbou rychle se upravující neurologický deficit izolovaný, mírný neurologický deficit jako pouhá ataxie, izolovaná porucha sense, samotná dysartrie nebo minimální slabost předchozí intrakraniální krvácení hladina glukózy menší než 2,7 mmol/l nebo větší než 22 mmol/l epileptický záchvat na počátku symptomatologie gastrointestinální nebo urinární krvácení v předchozích 21 dnech recentní infarkt myokardu. Vlastní doporučení: obraz starých ischemických změn nebo periventrikulárních hypodenzit nepovažujeme za kontraindikaci. Pacienty s izolovaným deficitem, jako je např. těžká afázie, považujeme za indikované k léčbě. 5. Trombolytická terapie by neměla být podána, pokud není k dispozici lékařská péče schopná urgentně zajistit léčbu krvácivých komplikací. 6. Je doporučena opatrnost před podáním tpa pacientům s NIHSS více jak Vzhledem k možnému krvácení by prospěch a riziko léčby měly být konzultovány s pacientem nebo rodinou. Vlastní doporučení: doporučujeme podepsání pozitivního reverzu. Pokud to není možné, situaci nepovažujeme za kontraindikaci k léčbě. 181
4 Pro intraarterialní trombolýzu platí 1. Je nezbytné další testování intraarteriální trombolytické terapie. Zatím je intraarteriální trombolýza považována za experimentální a měla by být užita pouze v rámci klinické studie. Vlastní doporučení: je otázkou, zdali je etické ponechat pacienta bez možnosti léčby intraarteriální trombolýzy v případech jako je okluze bazilarní arterie, prokázaná reokluze během intravenózní trombolýzy atd. 2. Intraarteriální trombolýza by měla být provedena pouze osobou zkušenou v intervenční neuroradiologii a pouze v centrech s dostatečnými neurologickými zkušenostmi. Použití trombolytické terapie u dětí Neexistují žádné údaje týkajicí se užití tpa pro léčbu mozkového infarktu u novorozenců a dětí. Osoby mladší 18 let nebyly zařazeny do trombolytických studií. Trombolytické látky byly podány dětem za jiných okolností než je mozková trombombolická příhoda, jako např. arteriální trombóza, trombus v srdeční síni nebo trombóza vena cava, plicní embolizace, trombóza dialyzačního shuntu a cerebrální venózní trombóza. Účinnost a bezpečnost tpa u dětí s akutním ischemickým iktem vyžaduje další studie. Riziko krvácení může být vysoké zejména u novorozenců, protože hladina plazminogenu je většinou nízká a hemostatické a fibrinolytické mechanizmy nejsou ještě vyvinuty. Léčba tpa pediatrických pacientů s iktem musí být přísně individuální. Při akceptování skutečnosti, že nebyl stanoven poměr rizika a prospěchu, je možné pro léčbu použít stejná doporučení jako pro dospělé. Novorozenci a malé děti mohou být léčeni za zcela výjimečných okolností vzhledem k potenciálnímu vysokému riziku krvácení. Emergentní doprovodná péče Ve studii NINDS byla věnována velká pozornost doprovodné péči během přijetí pacienta a následných 24 hodin. Na základě toho je doporučeno: 1. Přijetí do zařízení s dostatkem zkušeností a vybaveném iktovou jednotkou, která umožňuje observaci pacienta s monitorováním neurologického stavu a kardiovaskulárních funkcí. 2. Korekce krevního tlaku je zásadní. Příliš vysoký TK může vést ke krvácení, zatímco příliš nízký TK může vést ke zhoršení neurologického stavu. Konkrétní postup viz doporučení AHA. 3. Nezavádět centrální venózní katetr a neprovádět arteriální punkci v prvních 24 hodinách. 4. Permanentní močový katetr nezavádět dříve než za 30 minut po skončení infúze. 5. Nasogastrickou sondu nezavádět dříve než za 24 hodin po skončení léčby tpa. Doporučení AHA týkající se krvácivých komplikací 1. Trombolytická léčba nemá být užita v zařízeních, která nejsou schopna okamžitě léčit krvácivé komplikace. 2. Krvácení má být považováno za pravděpodobnou příčinu zhoršení neurologického stavu pacienta během a po apliaci tpa, dokud ho akutní CT nevyloučí. 3. Každé život ohrožující krvácení, včetně intrakraniálního krvácení, musí být okamžitě následováno: zastavením infuze tpa, odebráním vzorku krve na krevní obraz a koagulace, konzultace chirurga nebo neurochirurga, zvážením aplikace transfuze či jiných krevních derivátů. Vlastní zkušenosti s intravenózní trombolýzou Trombolytický program byl na našem pracovišti zahájen v srpnu roku Jeho plné fungování ale nebylo dosaženo dříve než za rok. Nezbytou součástí bylo vytvoření příslušných protokolů, proškolení zainteresovaných lékařů a zdravotních sester a zajištění spolupráce zejména radiologů a lékařů rychlé zdravotnické pomoci (RZP). Nejdůležitější součástí je vytvoření fungujícího organizačního zázemí, které umožní minimalizovat časové ztráty a poskytne léčbu co největšímu počtu pacientů. Organizační schéma používané v naší nemocnici je následující: vhodný pacient je emergentně dovezen RZP přímo na CT pracoviště z důvodu úspory času (CT pracoviště je v areálu nemocnice asi 5 minut cesty s pacientem na vozíku). Předem avizovaný lékař iktové jednotky zde pacienta od RZP převezme, sestra okamžitě odebere vzorky krve, které sanitář odnese do laboratoře (jsou tedy potřební 3 pracovníci iktové jednotky). Po předběžném vyšetření a případné stabilizaci vitálních funkcí pacienta je provedeno CT vyšetření. Výsledek je přímo odečítán z obrazovky a přítomnost obou lékařů (radiologa a lékaře iktové jednotky) zvyšuje výtěžnost vyšetření. Následně je pacient transportován na JIP neurologické kliniky, kde jsou doplněna ostatní potřebná vyšetření. Při velmi dobré organizaci se nám podařilo trombolyzovat několik pacientů do minut od příjezdu do nemocnice (omezení je prakticky dáno pouze trváním laboratorních vyšetření). Dle obecných doporučení by doba od příjezdu k léčbě neměla přesáhnout 60 minut. Počet pacientů řešených cestou trombolytického programu již dosáhl několikastovkových hodnot. Trombolytický program tak přispěl k urychlení diagnosticko-terapeutického procesu u pacientů i s jinými diagnózami zejména šlo o intracerebrální krvácení, ale i subdurální hematomy, subarachnoidální krvácení atd. Naše vlastní zkušenosti (blíže publikováno jinde) v souboru 31 trombolyzovaných pacientů ukázaly, že bylo dosaženo téměř identických výsledků jako ve studii NINDS ve třech nejdůležitějších parametrech procento pacientů s NIHSS (National Institute of Health Stroke Scale) 0,1 (33 % vs 34 %), procento pacientů s mrs 0,1 (oba soubory 38,7 %) a procento symptomatických intracerebrálních krvácení v prvních 36 hodinách (oba soubory 6,4 %). Závažnost neurologického deficitu před léčbou hodnocena dle NIHSS byla v našem souboru velmi podobná 13,6 oproti 14 ve studii NINDS Neurologie pro praxi 2001 / 4
5 Současný výzkum trombolytické terapie a perspektivní trendy Trombolytická léčba zdaleka není optimální léčba. Je vyhrazena pouze pro pacienty, kteří se dostaví velmi časně po vzniku příznaků do nemocnice, schopné poskytnout tuto terapii. Navíc i u správně indikovaných pacientů existuje riziko komplikací. Jde zejména o intracerebrální krvácení vyskytující se asi v 6 % případů. Současný výzkum je zaměřen několika směry. Hledají se nové formy tpa, neboť genetickou mutací lze ovlivnit poločas v plazmě, fibrinovou specifitu a lytické schopnosti. Zkouší se aplikace nižších dávek tpa (0,6 mg/kg) po uplynutí 3 hodinového terapeutického okna u pacientů bez časných známek infarktu na CT. Testují se nové látky, jako blokátory IIb/IIIa receptoru, antagonisté destičkových receptorů, podávání plazminogenu (substrátu pro tpa). Další nadějnou oblastí je kombinovaná léčba s neuroprotektivy. Neuroprotektiva mohou prodloužit terapeutické okno, mohou snížit riziko ICH (protekce endoteliálních buněk nebo zmenšení rozsahu infarktu) nebo mohou vést k omezení tzv. reperfusion injury (postižení spojené s reperfúzí, jehož mechanizmus není zcela jasný). Naopak Literatura 1. Adams, H. P., Brott, T. G., Furlan, A. J., et al (1996). Guidelines for thrombolytic therapy for acute stroke: a supplement to the guidelines for the management of patients with acute ischemic stroke. Stroke 27, Brott, T. G., Haley, E. C. Jr, Levy, D. E., Barsan, W., Broderick, J., Sheppard, G. L., et al (1992). Urgent therapy for stroke. Part I: pilot study of tissue plasminogen activator admininstered within 90 minutes. Stroke, 23: Donnan, G. A., Davis, S. M., Chambers, B. R., Gates, P. C., Hankey, G. J., Mc- Neil, J. J., et al (1995). Trials of streptokinase in severe acute ischaemic stroke. Lancet, 345: Fieschi, C., Argentino, C., Lenzi, G. L., Sacchetti, M. L., Toni, D., Bozzao, L. (1989). Clinical and instrumental evaluation of patients with ischemic stroke within the first six hours. J Neuro Sci, 91: Furlan, A. J., Higashida, R., Wechsler, L., Gent, M., Rowley, H., Kase, C., et al (1999). Intra-arterial Prourokinase for Acute Ischemic Stroke: the PROACT II Study: A Randomized Controlled Trial. JAMA, 282: Grond, M., Stenzel, Ch., Schmulling, S., Rudolf, J., Neveling, M., Lechleuthner, A., et al. (1998). Early Intravenous Thrombolysis for Acute Ischemic Stroke in a Community-Based Approach. Stroke, 29: Hacke, W., Kaste, M., Fieschi, C., Toni, D., Lesaffre, E., von Kummer, R., et al. (1995): Intravenous thrombolysis with recombinant tissue plasminogen activator for acute hemispheric stroke: The European Cooperative Acute Stroke Study (ECASS). JAMA, 274: Hacke, W., Kaste, M., Fieschi, C., von Kummer, R., Davalos, A., Meier, D., at al (1998): for the Second European-Australian Acute Stroke Study Investigator: Randomised double-blind placebo-controlled trial of thrombolytic therapy with intravenous alteplase in acute ischemic stroke ( ECASS II). Lancet, 352: Haley, E. C., Broth, T. C., Sheapard, G. L., Barsan, W., Broderick, J., Marler, J. R., et al (1993): Pilot Randomized Trial of Tissue Plasminogen Activator in Acute Ischemic Stroke. The TPA Bridging Study. Stroke, 24: trombolytická terapie umožní neuroprotektivům dostat se do cílové oblasti, což bez reperfúze není možné. Další možnosti, jak zvýšit účinnost terapie je kombinace intravenózního a intraarteriálního podání. Úvodní intravenózní aplikace zkrátí dobu k zahájení terapie a následná katetrizace umožní v případě neúčinnosti intravenózní terapie pokračovat do rekanalizace intraarteriálně. Pomocí magnetické rezonance bude pravděpodobně možné lépe definovat skupinu pacientů vhodných nebo naopak nevhodných k léčbě trombolýzou (perfúzně-difúzní mismatch). V neposlední řadě jsou zkoušena různá mechanická zařízení k rozrušení trombu při intraarteriálním podání, je testováno použití transkraniálního ultrazvuku k zesílení trombolytického účinku atd. Závěr Trombolýza je jediná kauzální a do současné doby prokázaně účinná léčba mozkového infarktu. Hlavními nevýhodami léčby je úzké časové terapeutické okno a riziko intracerebrálního krvácení. Při dodržení požadovaných kritérií jsme na našem pracovišti dosáhli přibližně stejně dobrých výsledků, jako bylo dosaženo ve studii NINDS. 10. Haley, Jr E. C., Levy, D. E., Brott, T. G,, Sheppard, G. L., Wong, M. C. W., Kongable GL, et al (1992): Urgent therapy for stroke. Part II. Pilot study of tissue plasminogen activator administered minutes from onset. Stroke, 23: Hommel, M., Boissel, J. P., Cornu, C., Boutitie, F., Less, K. R,, Besson, G., et al. for the MAST Study Group (1994): Termintion of trial of streptokinase in severe acute ischaemic stroke. Lancet., 345: 57. Letter. 12. Chiu, D., Krieger, D., Villar-Cordova, C. (1998): Intravenous Tissue Plasminogen Activator for Acute Ischemic Stroke. Feasebility, Safety, and Efficacy in the First Year of Clinical Practise. Stroke, 29: Kalafut, M., Jeffrey, L. Saver. (2001): 53RD Annual meeting of the American Academy of Neurology, Medscape. 14. Multicentre Acute Stroke Trial-Italy (MAST-I) Group (1995): Randomised controlled trial of streptokinase, aspirin, and combination of both in treatment of acute ischemic stroke. Lancet, 346: The National Institute of Neurological Disorders and Stroke (NINDS) tpa Stroke Study Group: Tissue plasminogen activator for acute ischemic stroke (1995). N Engl J Med, 333: NINDS tpa Stroke Study Group (1997): Tissue plasminogen activator for Acute Stroke. Stroke, 28: Thrombolysis-Karolinska Stroke Update Consensus Statement 2000 (2000). 3 rd Karolinska Stroke Update meeting. 18. del Zoppo, G. J., Higashida, R. T., Furlan, A. J., Pessin, M. S., Rowley, H. A., Gent, M., et al. (1998): PROACT: a phase II randomized trial of recombinant prourokinase by direct arterial delivery in acute middle cerebral artery stroke. Stroke, 29:
Time management cévních mozkových příhod. Rostislav Verner Magda Fleková Zdravotnická záchranná služba Jihomoravského kraje, p.o.
 Time management cévních mozkových příhod Rostislav Verner Magda Fleková Zdravotnická záchranná služba Jihomoravského kraje, p.o. Definice mozkového infarktu Mozkový infarkt je podle kritérií Světové zdravotnické
Time management cévních mozkových příhod Rostislav Verner Magda Fleková Zdravotnická záchranná služba Jihomoravského kraje, p.o. Definice mozkového infarktu Mozkový infarkt je podle kritérií Světové zdravotnické
Trombolytická léčba akutních iktů v ČR. Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP
 Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
Intravenózní trombolýza mezi hodinou
 Intravenózní trombolýza mezi 3 4.5 hodinou J. Neumann, J. Pouzar, J.Kubík, J. Macko, P. Bodnárová, M. Hošek, M. Zdvořilá, H. Rytířová Neurologické oddělení Nemocnice Chomutov o.z., KZ a.s. Seminář, 26.10.2010,
Intravenózní trombolýza mezi 3 4.5 hodinou J. Neumann, J. Pouzar, J.Kubík, J. Macko, P. Bodnárová, M. Hošek, M. Zdvořilá, H. Rytířová Neurologické oddělení Nemocnice Chomutov o.z., KZ a.s. Seminář, 26.10.2010,
PŘEHLEDOVÉ ČLÁNKY. MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv.
 SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST I.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno Hlavním cílem te rapie akutního
SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST I.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno Hlavním cílem te rapie akutního
Účinnost a bezpečnost mechanické rekanalizace mozkové tepny
 Účinnost a bezpečnost mechanické rekanalizace mozkové tepny Školoudík D, Bar M, Roubec M, Kuliha M, Procházka V, Krajča J, Czerný D, Jonszta T Neurologická klinika, Fakultní nemocnice Ostrava Neurologická
Účinnost a bezpečnost mechanické rekanalizace mozkové tepny Školoudík D, Bar M, Roubec M, Kuliha M, Procházka V, Krajča J, Czerný D, Jonszta T Neurologická klinika, Fakultní nemocnice Ostrava Neurologická
KOMPLEXNÍ CEREBROVASKULÁRNÍ CENTRUM, NEUROLOGICKÁ KLINIKA LF UP A FN OLOMOUC
 Dorňák T. 1, Herzig R. 1, Školoudík D. 1,2, Šaňák D. 1, Kuliha M. 1,2, Roubec M. 2, Köcher M. 3, Procházka V. 4, Král M. 1, Veverka T. 1, Bártková A. 1, Hluštík P. 1, Zapletalová J. 5, Heřman M. 3, Kaňovský
Dorňák T. 1, Herzig R. 1, Školoudík D. 1,2, Šaňák D. 1, Kuliha M. 1,2, Roubec M. 2, Köcher M. 3, Procházka V. 4, Král M. 1, Veverka T. 1, Bártková A. 1, Hluštík P. 1, Zapletalová J. 5, Heřman M. 3, Kaňovský
NIHSS < 4 a Intravenózní trombolýza. Jiří Neumann Iktové centrum, Neurologické oddělení KZ, a.s. Nemocnice Chomutov, o.z.
 NIHSS < 4 a Intravenózní trombolýza Jiří Neumann Iktové centrum, Neurologické oddělení KZ, a.s. Nemocnice Chomutov, o.z. Cerebrovaskulární seminář, Kunětická Hora, 23-24.9.2011 Intravenózní trombolýza
NIHSS < 4 a Intravenózní trombolýza Jiří Neumann Iktové centrum, Neurologické oddělení KZ, a.s. Nemocnice Chomutov, o.z. Cerebrovaskulární seminář, Kunětická Hora, 23-24.9.2011 Intravenózní trombolýza
Mozkové krvácení po intravenosní trombolýze
 Mozkové krvácení po intravenosní trombolýze Dagmar Sváčková Iktové centrum, neurologické oddělení, Nemocnice Chomutov, KZ a.s. Skřivánkův lékařský večer, Chomutov 16.10.2013 Cévní mozková příhoda 2. nejčastější
Mozkové krvácení po intravenosní trombolýze Dagmar Sváčková Iktové centrum, neurologické oddělení, Nemocnice Chomutov, KZ a.s. Skřivánkův lékařský večer, Chomutov 16.10.2013 Cévní mozková příhoda 2. nejčastější
Akutní rekanalizace intrakraniáln a magistráln mozkových tepen: kde jsme a kam směř
 Akutní rekanalizace intrakraniáln lních a magistráln lních mozkových tepen: kde jsme a kam směř ěřujeme Roman Herzig ÚVOD cévní mozkové příhody (CMP) jsou již řadu let 3. nejčast astější příčinou úmrtí
Akutní rekanalizace intrakraniáln lních a magistráln lních mozkových tepen: kde jsme a kam směř ěřujeme Roman Herzig ÚVOD cévní mozkové příhody (CMP) jsou již řadu let 3. nejčast astější příčinou úmrtí
Současná léčba akutní mozkové ischémie rekanalizační léčba. D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové
 Současná léčba akutní mozkové ischémie rekanalizační léčba D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Akutní mozková ischémie Akutní mozková ischémie je v naprosté většině výsledkem tromboembolické
Současná léčba akutní mozkové ischémie rekanalizační léčba D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Akutní mozková ischémie Akutní mozková ischémie je v naprosté většině výsledkem tromboembolické
Která klinická data pomohou při odhadu výsledku rekanalizační léčby?
 Která klinická data pomohou při odhadu výsledku rekanalizační léčby? D. Krajíčková 1, A. Krajina 2, M. Lojík 2 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Historie rekanalizační léčby
Která klinická data pomohou při odhadu výsledku rekanalizační léčby? D. Krajíčková 1, A. Krajina 2, M. Lojík 2 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Historie rekanalizační léčby
Rekanalizační terapie akutního iktu. René Jura Neurologická klinika LF MU a FN Brno
 Rekanalizační terapie akutního iktu René Jura Neurologická klinika LF MU a FN Brno CMP ZÁVAŽNÝ PROBLÉM SOUČASNÉ MEDICÍNY CMP- jedna z hlavních příčin morbidity a mortality na celém světě 3. nejčastější
Rekanalizační terapie akutního iktu René Jura Neurologická klinika LF MU a FN Brno CMP ZÁVAŽNÝ PROBLÉM SOUČASNÉ MEDICÍNY CMP- jedna z hlavních příčin morbidity a mortality na celém světě 3. nejčastější
Škály v cévní neurologii, CMP kontroverze
 Škály v cévní neurologii, CMP kontroverze 25.1.2012 MUDr. Lukáš Klečka Za spolupráce: Proč je třeba mluvit o mrtvicíc h? Rok Počet CMP Muži ženy Ischemie Krvácení+ SAK Trom bolýz a Rekanali zace + LIT.
Škály v cévní neurologii, CMP kontroverze 25.1.2012 MUDr. Lukáš Klečka Za spolupráce: Proč je třeba mluvit o mrtvicíc h? Rok Počet CMP Muži ženy Ischemie Krvácení+ SAK Trom bolýz a Rekanali zace + LIT.
FN Olomouc. Iktové centrum, Neurologická klinika FN Olomouc NEUROLOGICKÁ KLINIKA FN A LF UP OLOMOUC
 Možnosti akutní terapie icmp ve FN Olomouc Michal Král, Daniel Šaňák Iktové centrum, Neurologická klinika FN Olomouc Cévní mozková příhoda Stále vážný medicínský a socioekonomický problém - celosvětově
Možnosti akutní terapie icmp ve FN Olomouc Michal Král, Daniel Šaňák Iktové centrum, Neurologická klinika FN Olomouc Cévní mozková příhoda Stále vážný medicínský a socioekonomický problém - celosvětově
Problema)ka péče o akutní CMP
 Problema)ka péče o akutní CMP 17.12. 2012 MUDr. Lukáš Klečka Systém péče o akutní CMP Přednemocniční péče Příjem do cílové nemocnice Akutní ošetření a perakutní péče Lůžková péče Následná péče Přednemocniční
Problema)ka péče o akutní CMP 17.12. 2012 MUDr. Lukáš Klečka Systém péče o akutní CMP Přednemocniční péče Příjem do cílové nemocnice Akutní ošetření a perakutní péče Lůžková péče Následná péče Přednemocniční
MUDr. Lukáš Klečka Neurologické oddělení. Za spolupráce:
 MUDr. Lukáš Klečka Neurologické oddělení Za spolupráce: Přednemocniční: test tvář-ruka-řeč Nemocniční: Časná diagnostika Časná stabilizace Definitivní diagnostika Definitivní terapie Jednoduchými dotazy
MUDr. Lukáš Klečka Neurologické oddělení Za spolupráce: Přednemocniční: test tvář-ruka-řeč Nemocniční: Časná diagnostika Časná stabilizace Definitivní diagnostika Definitivní terapie Jednoduchými dotazy
Kongres medicíny pro praxi IFDA Praha, Míčovna Pražský hrad 24.října 2015
 Kongres medicíny pro praxi IFDA Praha, Míčovna Pražský hrad 24.října 2015 Invazivní terapie ischemických cévních mozkových příhod A. Krajina, D. Krajíčková, M. Lojík, J. Raupach, V. Chovanec, O. Renc,
Kongres medicíny pro praxi IFDA Praha, Míčovna Pražský hrad 24.října 2015 Invazivní terapie ischemických cévních mozkových příhod A. Krajina, D. Krajíčková, M. Lojík, J. Raupach, V. Chovanec, O. Renc,
Hraniční indikace trombolýzy Wake-up iktus / iktus s neznámou dobou vzniku - šedá zóna současné akutní cerebrovaskulární péče
 Hraniční indikace trombolýzy Wake-up iktus / iktus s neznámou dobou vzniku - šedá zóna současné akutní cerebrovaskulární péče Jiří Neumann Neurologické oddělení Krajská zdravotní, a.s. Nemocnice Chomutov
Hraniční indikace trombolýzy Wake-up iktus / iktus s neznámou dobou vzniku - šedá zóna současné akutní cerebrovaskulární péče Jiří Neumann Neurologické oddělení Krajská zdravotní, a.s. Nemocnice Chomutov
Cévní mozková příhoda. Petr Včelák
 Cévní mozková příhoda Petr Včelák 12. 2. 2015 Obsah 1 Cévní mozková příhoda... 1 1.1 Příčiny mrtvice... 1 1.2 Projevy CMP... 1 1.3 Případy mrtvice... 1 1.3.1 Česko... 1 1.4 Diagnóza a léčba... 2 1.5 Test
Cévní mozková příhoda Petr Včelák 12. 2. 2015 Obsah 1 Cévní mozková příhoda... 1 1.1 Příčiny mrtvice... 1 1.2 Projevy CMP... 1 1.3 Případy mrtvice... 1 1.3.1 Česko... 1 1.4 Diagnóza a léčba... 2 1.5 Test
18.5.2009. Výhody a případná úskalí standardu pro léčbu CMP. Standardy v oblasti cerebrovaskulární medicíny
 Výhody a případná úskalí standardu pro léčbu CMP MUDr. Robert Mikulík, Ph.D. Vedoucí iktového programu I. Neurologické kliniky FN u svaté Anny v Brně Tato přednáška nevyjadřuje můj politický názor Tato
Výhody a případná úskalí standardu pro léčbu CMP MUDr. Robert Mikulík, Ph.D. Vedoucí iktového programu I. Neurologické kliniky FN u svaté Anny v Brně Tato přednáška nevyjadřuje můj politický názor Tato
Trombolytická terapie u akutního ischemického CMP
 Trombolytická terapie u akutního ischemického CMP Holek R., Vaňková E., Nagyová G., Kovaříková D. Neurologie JIP, Vítkovická nemocnice a.s., Ostrava CMP CMP akutní neurologická dysfunkce vaskulárního původu
Trombolytická terapie u akutního ischemického CMP Holek R., Vaňková E., Nagyová G., Kovaříková D. Neurologie JIP, Vítkovická nemocnice a.s., Ostrava CMP CMP akutní neurologická dysfunkce vaskulárního původu
Triáž pacientů s akutními CMP
 Triáž pacientů s akutními CMP S. Peška Neurologická klinika LF MU a FN Brno Organizace cerebrovaskulární péče na regionální úrovni, pracovní setkání, Brno 12.11.2010 Hlavní zásady a cíle CMP je urgentní
Triáž pacientů s akutními CMP S. Peška Neurologická klinika LF MU a FN Brno Organizace cerebrovaskulární péče na regionální úrovni, pracovní setkání, Brno 12.11.2010 Hlavní zásady a cíle CMP je urgentní
Hyperglykémie. negativní prediktor. Krajíčková D 1, Kopecká L 1, Krajina A 2, Lojík M 2, Raupach J 2, Chovanec V 2
 Hyperglykémie negativní prediktor výsledku akutní mozkové ischémie Krajíčková D 1, Kopecká L 1, Krajina A 2, Lojík M 2, Raupach J 2, Chovanec V 2 1 Neurologická klinika a 2 Radiologická klinika LF UK a
Hyperglykémie negativní prediktor výsledku akutní mozkové ischémie Krajíčková D 1, Kopecká L 1, Krajina A 2, Lojík M 2, Raupach J 2, Chovanec V 2 1 Neurologická klinika a 2 Radiologická klinika LF UK a
Co nového v rekanalizační léčbě. D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové
 Co nového v rekanalizační léčbě D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Synopse Efektivita IVT při akutním uzávěru ACI Efektivita různých typů rekanalizační léčby u akutní okluze bazilární
Co nového v rekanalizační léčbě D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Synopse Efektivita IVT při akutním uzávěru ACI Efektivita různých typů rekanalizační léčby u akutní okluze bazilární
Sono-lýza. MUDr.Kuliha Martin Komplexní cerebrovaskulární centrum FN Ostrava
 Sono-lýza MUDr.Kuliha Martin Komplexní cerebrovaskulární centrum FN Ostrava Sono -lýza! Jedná se o lýzu trombu (termální mechanismy) nebo potenciaci procesu lýzy trombu (non termální mechanismy) pomocí
Sono-lýza MUDr.Kuliha Martin Komplexní cerebrovaskulární centrum FN Ostrava Sono -lýza! Jedná se o lýzu trombu (termální mechanismy) nebo potenciaci procesu lýzy trombu (non termální mechanismy) pomocí
Algoritmus léčby iktu
 Algoritmus léčby iktu ALEŠ TOMEK Aleš Tomek Neurologická klinika 2. LF UK a FN Motol, Praha Algoritmy léčby ischemické CMP První hodiny Triáž a transport Protekce penumbry Rekanalizace První dny Edém
Algoritmus léčby iktu ALEŠ TOMEK Aleš Tomek Neurologická klinika 2. LF UK a FN Motol, Praha Algoritmy léčby ischemické CMP První hodiny Triáž a transport Protekce penumbry Rekanalizace První dny Edém
Cévní mozkové příhody: příčiny, klinický obraz, diagnostika a terapie Michal Král, Daniel Šaňák
 Cévní mozkové příhody: příčiny, klinický obraz, diagnostika a terapie Michal Král, Daniel Šaňák Komplexní cerebrovaskulární centrum, Neurologická klinika FN Olomouc ROZDĚLEN LENÍ CMP Ischemické CMP (ICMP)
Cévní mozkové příhody: příčiny, klinický obraz, diagnostika a terapie Michal Král, Daniel Šaňák Komplexní cerebrovaskulární centrum, Neurologická klinika FN Olomouc ROZDĚLEN LENÍ CMP Ischemické CMP (ICMP)
CMP V IKTOVÉM CENTRU. David Havelka Neurologická klinika LF MU a FN Brno Ilona Kočendová Neurologická klinika LF MU a FN Brno
 CMP V IKTOVÉM CENTRU David Havelka Neurologická klinika LF MU a FN Brno Ilona Kočendová Neurologická klinika LF MU a FN Brno CMP Iktus, mozková mrtvice, mozkový infarkt Akutní stav vyžadující neodkladnou
CMP V IKTOVÉM CENTRU David Havelka Neurologická klinika LF MU a FN Brno Ilona Kočendová Neurologická klinika LF MU a FN Brno CMP Iktus, mozková mrtvice, mozkový infarkt Akutní stav vyžadující neodkladnou
PREHĽADNÉ ČLÁNKY. MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv.
 SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST I.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno Hlavním cílem te rapie akutního
SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST I.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno Hlavním cílem te rapie akutního
Lokální analýza dat Národního registru CMP pro neurologické oddělení Fakultní nemocnice v Ostravě pacienti hospitalizovaní v letech 2010 a 2011
 NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP pro neurologické oddělení Fakultní nemocnice v Ostravě pacienti hospitalizovaní v letech 2010 a 2011 MUDr. Eva Hurtíková Národní registr CMP
NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP pro neurologické oddělení Fakultní nemocnice v Ostravě pacienti hospitalizovaní v letech 2010 a 2011 MUDr. Eva Hurtíková Národní registr CMP
prodlouženém intervalu do 4,5 hod od vzniku příhody
 MUDr. Jan Bartoník Historie medikamentosní terapie ischemických CMP Přes veškerou snahu byly do r. 1995 ischemické CMP považovány za více méně terapeuticky neovlivnitelné. Za jedinou účinnou látku v terapii
MUDr. Jan Bartoník Historie medikamentosní terapie ischemických CMP Přes veškerou snahu byly do r. 1995 ischemické CMP považovány za více méně terapeuticky neovlivnitelné. Za jedinou účinnou látku v terapii
Kardioembolický iktus. MUDr.Martin Kuliha Komplexní cerebrovaskulární centrum FN Ostrava
 Kardioembolický iktus MUDr.Martin Kuliha Komplexní cerebrovaskulární centrum FN Ostrava Kardioembolická etiologie icmp! 20% ischemických CMP jsou kardioembolické etiologie! Embolie z levého srdce nebo
Kardioembolický iktus MUDr.Martin Kuliha Komplexní cerebrovaskulární centrum FN Ostrava Kardioembolická etiologie icmp! 20% ischemických CMP jsou kardioembolické etiologie! Embolie z levého srdce nebo
Triáž nemocných a algoritmus akutní péče ve FN Brno. I.Urbánek Neurologická klinika LF MU a FN Brno
 Triáž nemocných a algoritmus akutní péče ve FN Brno I.Urbánek Neurologická klinika LF MU a FN Brno 1 Hlavní zásady a cíle n CMP je urgentní stav vyžadující co nejrychlejší přijetí do specializovaného ZZ
Triáž nemocných a algoritmus akutní péče ve FN Brno I.Urbánek Neurologická klinika LF MU a FN Brno 1 Hlavní zásady a cíle n CMP je urgentní stav vyžadující co nejrychlejší přijetí do specializovaného ZZ
Akutní CMP na ose urgentní péče (zkušenosti z Emergency FNOL)
 Akutní CMP na ose urgentní péče (zkušenosti z Emergency FNOL) S. Popela1,2, P. Hubáček2, D. Šaňák 2,3 1ZZS Jihomoravského kraje 2OUP FN Olomouc, LF UPOL 3Klinika Neurologie FN Olomouc Cévní mozková příhoda
Akutní CMP na ose urgentní péče (zkušenosti z Emergency FNOL) S. Popela1,2, P. Hubáček2, D. Šaňák 2,3 1ZZS Jihomoravského kraje 2OUP FN Olomouc, LF UPOL 3Klinika Neurologie FN Olomouc Cévní mozková příhoda
Obr.1 Žilní splavy. https://s-media-cache-ak0.pinimg.com/564x/c3/91/8c/c3918c00db875bb460cf868b26ee1a0c.jpg
 TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
TROMBÓZA NITROLEBNÍCH ŽIL A SPLAVŮ Autor: Barbora Baštinská Výskyt Mozková žilní trombóza je vzácné onemocnění, jehož příznaky se mohou značně lišit. Vyskytuje se spíše u mladších pacientů a většinou (až
Maligní mozkový infarkt. Miroslav Kalina Nemocnice Na Homolce
 Maligní mozkový infarkt Miroslav Kalina Nemocnice Na Homolce Čísla uznávaný klinický syndrom rozsáhlé teritoriální infarkty v povodí ACM = 10 15 % všech infarktů v povodí ACM Z nich 40 50 % probíhá jako
Maligní mozkový infarkt Miroslav Kalina Nemocnice Na Homolce Čísla uznávaný klinický syndrom rozsáhlé teritoriální infarkty v povodí ACM = 10 15 % všech infarktů v povodí ACM Z nich 40 50 % probíhá jako
Ischemická cévní mozková příhoda a poruchy endotelu
 Ischemická cévní mozková příhoda a poruchy endotelu Krčová V., Vlachová I.*, Slavík L., Hluší A., Novák P., Bártková A.*, Hemato-onkologická onkologická klinika FN Olomouc * Neurologická klinika FN Olomouc
Ischemická cévní mozková příhoda a poruchy endotelu Krčová V., Vlachová I.*, Slavík L., Hluší A., Novák P., Bártková A.*, Hemato-onkologická onkologická klinika FN Olomouc * Neurologická klinika FN Olomouc
Snížení rizika vzniku mozkového infarktu v průběhu karotické endarterektomie a stentingu pomocí sonotrombolýzy
 Snížení rizika vzniku mozkového infarktu v průběhu karotické endarterektomie a stentingu pomocí sonotrombolýzy Martin Kuliha 1, David Školoudík 1,2, Martin Roubec 1, Goldírová Andrea 1, Roman Herzig 2,
Snížení rizika vzniku mozkového infarktu v průběhu karotické endarterektomie a stentingu pomocí sonotrombolýzy Martin Kuliha 1, David Školoudík 1,2, Martin Roubec 1, Goldírová Andrea 1, Roman Herzig 2,
anestesie a cévní mozkové příhody
 petr hon neurologická klinika FN Ostrava anestesie a cévní mozková příhoda anestesie a cévní mozkové příhody anestesie a cévní mozková příhoda anestesie u právě probíhajícího iktu anestesie a cévní mozková
petr hon neurologická klinika FN Ostrava anestesie a cévní mozková příhoda anestesie a cévní mozkové příhody anestesie a cévní mozková příhoda anestesie u právě probíhajícího iktu anestesie a cévní mozková
Edukační materiál. Strattera (atomoxetin) Informace pro lékaře týkající se posouzení a monitorování kardiovaskulárních rizik u přípravku Strattera
 Edukační materiál Strattera (atomoxetin) Informace pro lékaře týkající se posouzení a monitorování kardiovaskulárních rizik u přípravku Strattera Přípravek Strattera je indikován k léčbě hyperkinetické
Edukační materiál Strattera (atomoxetin) Informace pro lékaře týkající se posouzení a monitorování kardiovaskulárních rizik u přípravku Strattera Přípravek Strattera je indikován k léčbě hyperkinetické
strokes D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové
 Wake-up strokes D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Léčba IVT a její výsledky V r. 1996 na základě výsledků studie NINDS a při dodržení jejích kritérií byla v USA a v Evropě v
Wake-up strokes D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Léčba IVT a její výsledky V r. 1996 na základě výsledků studie NINDS a při dodržení jejích kritérií byla v USA a v Evropě v
Cévní mozkové příhody MUDr. Petr Polidar
 Cévní mozkové příhody MUDr. Petr Polidar Cévní mozková příhoda Ztráta funkčnosti nervové tkáně z cévních příčin Ischemické CMP- 85-90% Intracerebrální hemoragie-8-12% Subarachnoidální krvácení-1-2% 4.
Cévní mozkové příhody MUDr. Petr Polidar Cévní mozková příhoda Ztráta funkčnosti nervové tkáně z cévních příčin Ischemické CMP- 85-90% Intracerebrální hemoragie-8-12% Subarachnoidální krvácení-1-2% 4.
Přednemocniční péče o pacienty s akutní cévní příhodou. Návrh k oponentuře a veřejné diskuzi
 Česká lékařská společnost J. E. Purkyně Společnosti urgentní medicíny a medicíny katastrof Přednemocniční péče o pacienty s akutní cévní příhodou Návrh aktualizace DP Návrh k oponentuře a veřejné diskuzi
Česká lékařská společnost J. E. Purkyně Společnosti urgentní medicíny a medicíny katastrof Přednemocniční péče o pacienty s akutní cévní příhodou Návrh aktualizace DP Návrh k oponentuře a veřejné diskuzi
Partnerská síť pro teoretickou a praktickou výuku anatomických a klinických souvislostí v urgentní medicíně a neodkladné přednemocniční péči
 Partnerská síť pro teoretickou a praktickou výuku anatomických a klinických souvislostí v urgentní medicíně a neodkladné přednemocniční péči CZ.1.07/2.4.00/17.0059 Cévní mozkové příhody Anesteziologie,
Partnerská síť pro teoretickou a praktickou výuku anatomických a klinických souvislostí v urgentní medicíně a neodkladné přednemocniční péči CZ.1.07/2.4.00/17.0059 Cévní mozkové příhody Anesteziologie,
1. Co je mozková příhoda (iktus, mrtvice, stroke)?
 1. Co je mozková příhoda (iktus, mrtvice, stroke)? 2. Epidemiologie 3. Jak se mozková příhoda projevuje? 4. Co dělat při podezření na mozkovou mrtvici? 5. Jak CMP diagnostikujeme? 6. Léčba 7. Následky
1. Co je mozková příhoda (iktus, mrtvice, stroke)? 2. Epidemiologie 3. Jak se mozková příhoda projevuje? 4. Co dělat při podezření na mozkovou mrtvici? 5. Jak CMP diagnostikujeme? 6. Léčba 7. Následky
akutní ischemické cévní mozkové příhody
 Současné možnosti diagnostiky a léčby akutní ischemické cévní mozkové příhody Recent possibilities of the diagnostics and treatment of the acute brain ischemia přehledový článek Jiří Lacman 1 Ladislava
Současné možnosti diagnostiky a léčby akutní ischemické cévní mozkové příhody Recent possibilities of the diagnostics and treatment of the acute brain ischemia přehledový článek Jiří Lacman 1 Ladislava
Standardní katalog NSUZS
 Standardní katalog NSUZS Generováno: 09.01.2013 13:26:56 QV0284xD1 Míra centralizace pacientů hospitalizovaných s CMP a ischemickou cévní mozkovou příhodou Ischemická CMP je závažné cévní onemocnění mozku,
Standardní katalog NSUZS Generováno: 09.01.2013 13:26:56 QV0284xD1 Míra centralizace pacientů hospitalizovaných s CMP a ischemickou cévní mozkovou příhodou Ischemická CMP je závažné cévní onemocnění mozku,
Lokální analýza dat Národního registru CMP. Komplexní cerebrovaskulární centrum Fakultní nemocnice Ostrava
 NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP za rok 2010 Komplexní cerebrovaskulární centrum Fakultní nemocnice Ostrava MUDr. Martin Roubec Garant centra: MUDr. Michal Bar, Ph.D. Garant
NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP za rok 2010 Komplexní cerebrovaskulární centrum Fakultní nemocnice Ostrava MUDr. Martin Roubec Garant centra: MUDr. Michal Bar, Ph.D. Garant
Modernizace a obnova přístrojového vybavení
 Projekt CZ.1.06/3.2.01/08.07653 Modernizace a obnova přístrojového vybavení iktového centra KZ v Chomutově byl spolufinancován z prostředků Evropské unie, z prostředků Evropského fondu pro regionální rozvoj.
Projekt CZ.1.06/3.2.01/08.07653 Modernizace a obnova přístrojového vybavení iktového centra KZ v Chomutově byl spolufinancován z prostředků Evropské unie, z prostředků Evropského fondu pro regionální rozvoj.
povodí a její úskalí Jiří Neumann Neurologické oddělení a Iktové centrum KZ, a.s. Nemocnice Chomutov, o.z. Neurosonologický seminář, 1.2.
 Diagnostika cévních mozkových příhod ve vertebrobasilárním povodí a její úskalí Jiří Neumann Neurologické oddělení a Iktové centrum KZ, a.s. Nemocnice Chomutov, o.z. Neurosonologický seminář, 1.2.2012
Diagnostika cévních mozkových příhod ve vertebrobasilárním povodí a její úskalí Jiří Neumann Neurologické oddělení a Iktové centrum KZ, a.s. Nemocnice Chomutov, o.z. Neurosonologický seminář, 1.2.2012
Léčba arteriální hypertenze v intenzivní péči Kdy a Jak?
 Léčba arteriální hypertenze v intenzivní péči Kdy a Jak? Miroslav Solař Oddělení akutní kardiologie I. interní klinika Fakultní nemocnice Hradec Králové Chronická arteriální hypertenze Hypertenze u akutních
Léčba arteriální hypertenze v intenzivní péči Kdy a Jak? Miroslav Solař Oddělení akutní kardiologie I. interní klinika Fakultní nemocnice Hradec Králové Chronická arteriální hypertenze Hypertenze u akutních
Cor et Vasa. Available online at journal homepage:
 Cor et Vasa Available online at www.sciencedirect.com journal homepage: www.elsevier.com/locate/crvasa Přehledový článek Review article Klíčová poselství severoamerických doporučených postupů (z USA a
Cor et Vasa Available online at www.sciencedirect.com journal homepage: www.elsevier.com/locate/crvasa Přehledový článek Review article Klíčová poselství severoamerických doporučených postupů (z USA a
Tranzitorní á ischemick á k ata a k pohle hl d d neurol i og cké kké sestry Komplexní cerebrovaskulární centrum FN O s O trava t Bc.
 Tranzitorní ischemická ataka pohled neurologické sestry Komplexní cerebrovaskulární centrum FN Ostrava Bc. Kamila Carbolová Cévní mozková příhoda 2. - 3. místo v počtu č úmrtí (umírá 12 35% CMP) 1. místo
Tranzitorní ischemická ataka pohled neurologické sestry Komplexní cerebrovaskulární centrum FN Ostrava Bc. Kamila Carbolová Cévní mozková příhoda 2. - 3. místo v počtu č úmrtí (umírá 12 35% CMP) 1. místo
Současnost a budoucnost rekanalizační léčby akutních ischemických mozkových příhod
 342 Současnost a budoucnost rekanalizační léčby akutních ischemických mozkových příhod MUDr. Radek Ampapa Neurologické oddělení, Nemocnice Jihlava Intravenózní trombolýza je v současnosti standardní účinnou
342 Současnost a budoucnost rekanalizační léčby akutních ischemických mozkových příhod MUDr. Radek Ampapa Neurologické oddělení, Nemocnice Jihlava Intravenózní trombolýza je v současnosti standardní účinnou
Příloha III Dodatky k odpovídajícím částem souhrnu údajů o přípravku a příbalovým informacím
 Příloha III Dodatky k odpovídajícím částem souhrnu údajů o přípravku a příbalovým informacím Poznámka: Tyto změny příslušných bodů souhrnu údajů o přípravku a příbalové informace jsou výsledkem referralové
Příloha III Dodatky k odpovídajícím částem souhrnu údajů o přípravku a příbalovým informacím Poznámka: Tyto změny příslušných bodů souhrnu údajů o přípravku a příbalové informace jsou výsledkem referralové
David Goldemund. Akutní léčba mozkového infarktu
 David Goldemund Akutní léčba mozkového infarktu NIHSS National Institute of Health Stroke Scale mrs 0 žádné symptomy 1 bez zřetelnz etelného omezení,, schopen běžb ěžných denních aktivit 2 3 4 5 lehké
David Goldemund Akutní léčba mozkového infarktu NIHSS National Institute of Health Stroke Scale mrs 0 žádné symptomy 1 bez zřetelnz etelného omezení,, schopen běžb ěžných denních aktivit 2 3 4 5 lehké
IV. ČESKO-SLOVENSKÝ KONGRES INTENZIVNÍ MEDICÍNY BRNO, Hotel Voroněž I
 ISCHEMICKÉ CMP nové perspektivy M. Lojík, A. Krajina, D. Krajíčková* V. Chovanec, J. Raupach J. Schreiberová & Radiologická, neurologická* klinika a KARIM & FNHK IV. ČESKO-SLOVENSKÝ KONGRES INTENZIVNÍ
ISCHEMICKÉ CMP nové perspektivy M. Lojík, A. Krajina, D. Krajíčková* V. Chovanec, J. Raupach J. Schreiberová & Radiologická, neurologická* klinika a KARIM & FNHK IV. ČESKO-SLOVENSKÝ KONGRES INTENZIVNÍ
Triáž nemocných a algoritmus akutní. I.Urbánek Neurologická klinika LF MU a FN Brno
 Triáž nemocných a algoritmus akutní péče ve FN Brno I.Urbánek Neurologická klinika LF MU a FN Brno 1 Hlavní zásady a cíle CMP je urgentní stav vyžadující co nejrychlejší přijetí do specializovaného ZZ.
Triáž nemocných a algoritmus akutní péče ve FN Brno I.Urbánek Neurologická klinika LF MU a FN Brno 1 Hlavní zásady a cíle CMP je urgentní stav vyžadující co nejrychlejší přijetí do specializovaného ZZ.
Elektronické srdce a plíce CZ.2.17/3.1.00/33276
 Kasuistika č. 7, bolest mezi lopatkami a v zádech (vertebrogenní syndrom, infarkt myokardu, aneurysma aorty) J.K,muž, 55 let Popis případu a základní anamnesa 55 letý pacient hypertonik přivezen RZP po
Kasuistika č. 7, bolest mezi lopatkami a v zádech (vertebrogenní syndrom, infarkt myokardu, aneurysma aorty) J.K,muž, 55 let Popis případu a základní anamnesa 55 letý pacient hypertonik přivezen RZP po
Problematika edému u intracerebrálních hemoragií
 Problematika edému u intracerebrálních hemoragií Vítková E., Krajíčková D. Komplexní cerebrovaskulární centrum Neurologická klinika LF UK a FN Hradec Králové Epidemiologie ICH Ø 15% všech CMP Ø 30% u asiatů
Problematika edému u intracerebrálních hemoragií Vítková E., Krajíčková D. Komplexní cerebrovaskulární centrum Neurologická klinika LF UK a FN Hradec Králové Epidemiologie ICH Ø 15% všech CMP Ø 30% u asiatů
ŽIVOTNÍ CYKLUS LÉKŮ KLINICKÉ HODNOCENÍ STUDIE. Kateřina Kopečková FN Motol, Praha
 ŽIVOTNÍ CYKLUS LÉKŮ KLINICKÉ HODNOCENÍ STUDIE Kateřina Kopečková FN Motol, Praha Klinická hodnocení LP Nedílnou součásti vývoje léčiva Navazují na preklinický výzkum Pacienti jsou subjekty hodnocení V
ŽIVOTNÍ CYKLUS LÉKŮ KLINICKÉ HODNOCENÍ STUDIE Kateřina Kopečková FN Motol, Praha Klinická hodnocení LP Nedílnou součásti vývoje léčiva Navazují na preklinický výzkum Pacienti jsou subjekty hodnocení V
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC)
 Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
Doporučený postup při řešení krvácivých komplikací u nemocných léčených přímými inhibitory FIIa a FXa (NOAC) Preambule: Dabigatran, rivaroxaban, apixaban jsou nová perorální antikoagulancia (NOAC), jejichž
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE. MUDr. Michal Král
 VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
INTRAKRANIÁLNÍ ANGIOPLASTIKY PO STUDII SAMMPRIS
 INTRAKRANIÁLNÍ ANGIOPLASTIKY PO STUDII SAMMPRIS D. Krajíčková 1, A. Krajina 2, M. Lojík 2, M. Mulačová 1 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Intrakraniální aterosklerotické
INTRAKRANIÁLNÍ ANGIOPLASTIKY PO STUDII SAMMPRIS D. Krajíčková 1, A. Krajina 2, M. Lojík 2, M. Mulačová 1 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Intrakraniální aterosklerotické
Příloha č.2 k rozhodnutí o změně registrace sp.zn.: sukls204806/2009
 Příloha č.2 k rozhodnutí o změně registrace sp.zn.: sukls204806/2009 1. NÁZEV PŘÍPRAVKU SOUHRN ÚDAJŮ O PŘÍPRAVKU ACTILYSE Prášek pro přípravu injekčního a infuzního roztoku s rozpouštědlem 2. KVALITATIVNÍ
Příloha č.2 k rozhodnutí o změně registrace sp.zn.: sukls204806/2009 1. NÁZEV PŘÍPRAVKU SOUHRN ÚDAJŮ O PŘÍPRAVKU ACTILYSE Prášek pro přípravu injekčního a infuzního roztoku s rozpouštědlem 2. KVALITATIVNÍ
Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013
 Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013 Jiří Widimský, Klinika kardiologie IKEM Praha Česká a evropská klasifikace akutní plicní embolie (APE) Masivní plicní embolie stejná klasifikace
Novinky v diagnostice a léčbě akutní plicní embolie v roce 2013 Jiří Widimský, Klinika kardiologie IKEM Praha Česká a evropská klasifikace akutní plicní embolie (APE) Masivní plicní embolie stejná klasifikace
KRVÁCENÍ DO CNS U HEMOFILIKŮ
 KRVÁCENÍ DO CNS U HEMOFILIKŮ Hluší A. a kol. Hemato-onkologická klinika FN a LF UP Olomouc Každoroční setkání spolupracujících pracivišť, Prostějov 9.11.2013 úvod velmi těžká krvácivá komplikace s vysokou
KRVÁCENÍ DO CNS U HEMOFILIKŮ Hluší A. a kol. Hemato-onkologická klinika FN a LF UP Olomouc Každoroční setkání spolupracujících pracivišť, Prostějov 9.11.2013 úvod velmi těžká krvácivá komplikace s vysokou
SBĚR DAT STUDIE DUQUE - CÉVNÍ MOZKOVÁ PŘÍHODA (CMP)
 Inclusion Definice Akutní mozková příhoda Telemedicína SBĚR DAT STUDIE DUQUE - CÉVNÍ MOZKOVÁ PŘÍHODA (CMP) Mozková příhoda je definována jako rychle se rozvíjející lokální (nebo globální) porucha mozkových
Inclusion Definice Akutní mozková příhoda Telemedicína SBĚR DAT STUDIE DUQUE - CÉVNÍ MOZKOVÁ PŘÍHODA (CMP) Mozková příhoda je definována jako rychle se rozvíjející lokální (nebo globální) porucha mozkových
Cévní mozková příhoda nové možnosti léčby a organizace péče
 Cévní mozková příhoda nové možnosti léčby a organizace péče D. Školoudík, M. Kuliha Neurologická klinika LF OU a FN Ostrava a LF UP Olomouc Cévní mozková příhoda Epidemiologie: Evropská unie : 150-200/
Cévní mozková příhoda nové možnosti léčby a organizace péče D. Školoudík, M. Kuliha Neurologická klinika LF OU a FN Ostrava a LF UP Olomouc Cévní mozková příhoda Epidemiologie: Evropská unie : 150-200/
Diagnostika cévních mozkových příhod a její úskalí. JiříNeumann Cerebrovaskulární sekce ČNS ČLS J.E.P.
 Diagnostika cévních mozkových příhod a její úskalí JiříNeumann Cerebrovaskulární sekce ČNS ČLS J.E.P. Konference KCC a IC, MZd ČR, 30.11.2010 Vzdělávac vací síť iktových center Opožděné přijetí nebo dokonce
Diagnostika cévních mozkových příhod a její úskalí JiříNeumann Cerebrovaskulární sekce ČNS ČLS J.E.P. Konference KCC a IC, MZd ČR, 30.11.2010 Vzdělávac vací síť iktových center Opožděné přijetí nebo dokonce
Prevence, příznaky a léčba cévní mozkové příhody. MUDr. Jan Bartoník Neurologické odd. KNTB, a. s. Zlín
 Prevence, příznaky a léčba cévní mozkové příhody MUDr. Jan Bartoník Neurologické odd. KNTB, a. s. Zlín CMP Pod pojem CMP zahrnujeme onemocnění mozku způsobené - poruchou cévního zásobení mozkové tkáně
Prevence, příznaky a léčba cévní mozkové příhody MUDr. Jan Bartoník Neurologické odd. KNTB, a. s. Zlín CMP Pod pojem CMP zahrnujeme onemocnění mozku způsobené - poruchou cévního zásobení mozkové tkáně
EDUKAČNÍ MATERIÁL - Pioglitazone Accord
 Pioglitazon preskripční informace pro lékaře Výběr pacienta a zvládání rizik Evropská léková agentura přezkoumala možnou spojitost mezi podáním léčivých přípravků s obsahem pioglitazonu a zvýšeným rizikem
Pioglitazon preskripční informace pro lékaře Výběr pacienta a zvládání rizik Evropská léková agentura přezkoumala možnou spojitost mezi podáním léčivých přípravků s obsahem pioglitazonu a zvýšeným rizikem
Výsledky léčby sibutraminem v iniciální šestitýdenní fázi studie SCOUT. MUDr. Igor Karen
 Výsledky léčby sibutraminem v iniciální šestitýdenní fázi studie SCOUT MUDr. Igor Karen 1 První výsledky studie SCOUT Všichni lékaři se setkávají ve svých praxích s obézními pacienty Někteří již kardiovaskulární
Výsledky léčby sibutraminem v iniciální šestitýdenní fázi studie SCOUT MUDr. Igor Karen 1 První výsledky studie SCOUT Všichni lékaři se setkávají ve svých praxích s obézními pacienty Někteří již kardiovaskulární
Pimobendan Randomized Occult DCM Trial to Evaluate
 Randomizovaná studie léčby okultní DCM pimobendanem s cílem vyhodnotit klinické příznaky a dobu do nástupu srdečního selhání Pimobendan Randomized Occult DCM Trial to Evaluate Clinical symptoms and Time
Randomizovaná studie léčby okultní DCM pimobendanem s cílem vyhodnotit klinické příznaky a dobu do nástupu srdečního selhání Pimobendan Randomized Occult DCM Trial to Evaluate Clinical symptoms and Time
IKTA : analýza dat 2009-2012 IC Nemocnice Chomutov (1) MUDr. Jiří Neumann MUDr. Ján Macko
 IKTA : analýza dat 2009-2012 IC Nemocnice Chomutov (1) MUDr. Jiří Neumann MUDr. Ján Macko Iktové centrum - Neurologické oddělení Krajská zdravotní a.s. Nemocnice Chomutov o.z. NÁRODNÍ REGISTR CMP Lokální
IKTA : analýza dat 2009-2012 IC Nemocnice Chomutov (1) MUDr. Jiří Neumann MUDr. Ján Macko Iktové centrum - Neurologické oddělení Krajská zdravotní a.s. Nemocnice Chomutov o.z. NÁRODNÍ REGISTR CMP Lokální
CÉVNÍ MOZKOVÁ PŘÍHODA (iktus, CMP) Markéta Vojtová VOŠZ a SZŠ Hradec Králové
 CÉVNÍ MOZKOVÁ PŘÍHODA (iktus, CMP) Markéta Vojtová VOŠZ a SZŠ Hradec Králové Cévní zásobení mozku 1 http://cs.wikipedia.org/wiki/c%c3%a9vn%c3%ad_z%c3%a1soben%c3%ad_mozku Willisův okruh http://www.wikiskripta.eu/index.php/willis%c5%afv_okruh
CÉVNÍ MOZKOVÁ PŘÍHODA (iktus, CMP) Markéta Vojtová VOŠZ a SZŠ Hradec Králové Cévní zásobení mozku 1 http://cs.wikipedia.org/wiki/c%c3%a9vn%c3%ad_z%c3%a1soben%c3%ad_mozku Willisův okruh http://www.wikiskripta.eu/index.php/willis%c5%afv_okruh
Přípravek BI ve srovnání s přípravkem Humira u pacientů se středně těžkou až těžkou ložiskovou lupénkou
 Přípravek ve srovnání s přípravkem u pacientů se středně těžkou až těžkou ložiskovou lupénkou Toto je shrnutí klinické studie, které se účastnili pacienti s ložiskovou lupénkou. Je vypracováno pro širokou
Přípravek ve srovnání s přípravkem u pacientů se středně těžkou až těžkou ložiskovou lupénkou Toto je shrnutí klinické studie, které se účastnili pacienti s ložiskovou lupénkou. Je vypracováno pro širokou
CÉVNÍ MOZKOVÁ PŘÍHODA (iktus, CMP) Markéta Vojtová VOŠZ a SZŠ Hradec Králové
 CÉVNÍ MOZKOVÁ PŘÍHODA (iktus, CMP) Markéta Vojtová VOŠZ a SZŠ Hradec Králové Cévní zásobení mozku 1 http://cs.wikipedia.org/wiki/c%c3%a9vn%c3%ad_z%c3%a1soben%c3%ad_mozku Willisův okruh http://www.wikiskripta.eu/index.php/willis%c5%afv_okruh
CÉVNÍ MOZKOVÁ PŘÍHODA (iktus, CMP) Markéta Vojtová VOŠZ a SZŠ Hradec Králové Cévní zásobení mozku 1 http://cs.wikipedia.org/wiki/c%c3%a9vn%c3%ad_z%c3%a1soben%c3%ad_mozku Willisův okruh http://www.wikiskripta.eu/index.php/willis%c5%afv_okruh
NÁRODNÍ REGISTR CMP. Cévní mozkové příhody epidemiologie, registr IKTA Kalita Z.
 NÁRODNÍ REGISTR CMP Cévní mozkové příhody epidemiologie, registr IKTA Kalita Z.. X.Cerebrovaskulární seminář, 23.9.2011 Kunětická Hora Sympozium firmy ZENTIVA Význam registru Odkud máme informace : ÚZIS
NÁRODNÍ REGISTR CMP Cévní mozkové příhody epidemiologie, registr IKTA Kalita Z.. X.Cerebrovaskulární seminář, 23.9.2011 Kunětická Hora Sympozium firmy ZENTIVA Význam registru Odkud máme informace : ÚZIS
SOUHRN ÚDAJŮ O PŘÍPRAVKU
 sp.zn. sukls167003/2013 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU ACTILYSE Prášek a rozpouštědlo pro injekční/infuzní roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 1 lahvička s práškem obsahuje: Alteplasum
sp.zn. sukls167003/2013 SOUHRN ÚDAJŮ O PŘÍPRAVKU 1. NÁZEV PŘÍPRAVKU ACTILYSE Prášek a rozpouštědlo pro injekční/infuzní roztok 2. KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ 1 lahvička s práškem obsahuje: Alteplasum
Úvod I CMP jsou nejčastější příčinou dlouhodobé invalidity ( 85% ischemie, 15% hemoragie) Ischemické mozkové příhody jsou třetí nejčastější příčinou s
 Mechanická intrakraniální niální trombektomie mi Hustý Jakub, Boudný Jaroslav Radiologická klinika LF Masarykovy univerzity a FN Brno Úvod I CMP jsou nejčastější příčinou dlouhodobé invalidity ( 85% ischemie,
Mechanická intrakraniální niální trombektomie mi Hustý Jakub, Boudný Jaroslav Radiologická klinika LF Masarykovy univerzity a FN Brno Úvod I CMP jsou nejčastější příčinou dlouhodobé invalidity ( 85% ischemie,
Příloha č. 2 k rozhodnutí o prodloužení registrace sp. zn.:sukls9703/2007
 Příloha č. 2 k rozhodnutí o prodloužení registrace sp. zn.:sukls9703/2007 Informace pro použití, čtěte pozorně! ACTILYSE Prášek pro přípravu injekčního a infuzního roztoku s rozpouštědlem. Složení 1 lahvička
Příloha č. 2 k rozhodnutí o prodloužení registrace sp. zn.:sukls9703/2007 Informace pro použití, čtěte pozorně! ACTILYSE Prášek pro přípravu injekčního a infuzního roztoku s rozpouštědlem. Složení 1 lahvička
Spasticita jako projev maladaptivní plasticity CNS po ischemické cévní mozkové příhodě a její ovlivnění botulotoxinem. MUDr.
 Spasticita jako projev maladaptivní plasticity CNS po ischemické cévní mozkové příhodě a její ovlivnění botulotoxinem MUDr. Tomáš Veverka Neurologická klinika Lékařské fakulty Univerzity Palackého a Fakultní
Spasticita jako projev maladaptivní plasticity CNS po ischemické cévní mozkové příhodě a její ovlivnění botulotoxinem MUDr. Tomáš Veverka Neurologická klinika Lékařské fakulty Univerzity Palackého a Fakultní
Možnosti neurochirurgie v léčbě a prevenci mozkové ischemie
 Možnosti neurochirurgie v léčbě a prevenci mozkové ischemie Sameš M., Vachata P, Bartoš R., Humhej I., Pavlov V, Derner M Neurochirurgická klinika Masarykova nemocnice, Universita J.E.Purkyně, Ústí nad
Možnosti neurochirurgie v léčbě a prevenci mozkové ischemie Sameš M., Vachata P, Bartoš R., Humhej I., Pavlov V, Derner M Neurochirurgická klinika Masarykova nemocnice, Universita J.E.Purkyně, Ústí nad
Příloha č. 2 k rozhodnutí o prodloužení registrace sp.zn. sukls20129/2012
 Příloha č. 2 k rozhodnutí o prodloužení registrace sp.zn. sukls20129/2012 1. NÁZEV PŘÍPRAVKU ACTILYSE Prášek a rozpouštědlo pro injekční/infuzní roztok SOUHRN ÚDAJŮ O PŘÍPRAVKU 2. KVALITATIVNÍ A KVANTITATIVNÍ
Příloha č. 2 k rozhodnutí o prodloužení registrace sp.zn. sukls20129/2012 1. NÁZEV PŘÍPRAVKU ACTILYSE Prášek a rozpouštědlo pro injekční/infuzní roztok SOUHRN ÚDAJŮ O PŘÍPRAVKU 2. KVALITATIVNÍ A KVANTITATIVNÍ
34 letá pacientka. Trvalá medikace: Clexane 0,4 ml s.c 1xdenně(od 36.týdne těhotenství, předtím Anopyrin 100mg, 1xdenně), Dopegyt 2-1-2
 MUDr. Pavel Oravec 34 letá pacientka OA: sledována na neurologii, stp. paréze levé horní končetiny, řečová porucha, křeče levé části obličeje /2015 MTHFR (složený heterozygot, C617T,A1298C, bez zvýšeného
MUDr. Pavel Oravec 34 letá pacientka OA: sledována na neurologii, stp. paréze levé horní končetiny, řečová porucha, křeče levé části obličeje /2015 MTHFR (složený heterozygot, C617T,A1298C, bez zvýšeného
Použi& mechanické rekanalizace a intraarteriální trombolýzy při distální embolizaci během karo>ckého sten>ngu symptoma>cké stenózy vnitřní karo>dy
 Použi& mechanické rekanalizace a intraarteriální trombolýzy při distální embolizaci během karo>ckého sten>ngu symptoma>cké stenózy vnitřní karo>dy kazuis>cké sdělení D.Václavík 1, M.Sližová 1,O.Pavlík
Použi& mechanické rekanalizace a intraarteriální trombolýzy při distální embolizaci během karo>ckého sten>ngu symptoma>cké stenózy vnitřní karo>dy kazuis>cké sdělení D.Václavík 1, M.Sližová 1,O.Pavlík
Věstníka realita ZZS možná cesta? Jana Kubalová, Vlasta Vařeková Zdravotnická záchranná služba Jihomoravského kraje, p.o. 18. BRNĚNSKÉ DNY UM 2019
 Věstníka realita ZZS možná cesta? Jana Kubalová, Vlasta Vařeková Zdravotnická záchranná služba Jihomoravského kraje, p.o. 18. BRNĚNSKÉ DNY UM 2019 Věstník v praxi ZZS JmKdo 1. 2. 2019 Triage+ pacient
Věstníka realita ZZS možná cesta? Jana Kubalová, Vlasta Vařeková Zdravotnická záchranná služba Jihomoravského kraje, p.o. 18. BRNĚNSKÉ DNY UM 2019 Věstník v praxi ZZS JmKdo 1. 2. 2019 Triage+ pacient
PŘEHLEDOVÉ ČLÁNKY. MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv.
 SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST II.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno V druhé části textu budou
SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST II.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno V druhé části textu budou
Krvácivé komplikace při léčbě warfarinem
 Krvácivé komplikace při léčbě warfarinem Doporučení pro klinickou praxi Sekce pro trombózu a hemostázu České hematologické společnosti České lékařské společnosti Jana Evangelisty Purkyně J.Gumulec, P.Kessler*,
Krvácivé komplikace při léčbě warfarinem Doporučení pro klinickou praxi Sekce pro trombózu a hemostázu České hematologické společnosti České lékařské společnosti Jana Evangelisty Purkyně J.Gumulec, P.Kessler*,
Projekt vzdělávací sítě iktových center- IKTA
 Projekt vzdělávací sítě iktových center- IKTA MUDr. Petr Kuba, MUDr.Markéta Sližová MUDr.Daniel Václavík Neurologické oddělení Vítkovická nemocnice a.s. Ostrava 7.12.2012 Projekt vzdělávací sítě iktových
Projekt vzdělávací sítě iktových center- IKTA MUDr. Petr Kuba, MUDr.Markéta Sližová MUDr.Daniel Václavík Neurologické oddělení Vítkovická nemocnice a.s. Ostrava 7.12.2012 Projekt vzdělávací sítě iktových
HEMOFILIE - DIAGNOSTIKA A LÉČBA V SOUČASNOSTI
 HEMOFILIE - DIAGNOSTIKA A LÉČBA V SOUČASNOSTI Patofyziologie hemofilie Deficit koagulačního faktoru VIII (hemofilie A) nebo IX (hemofilie B), jeho dysfunkce nebo přítomnost jeho inhibitorů vede k poruše
HEMOFILIE - DIAGNOSTIKA A LÉČBA V SOUČASNOSTI Patofyziologie hemofilie Deficit koagulačního faktoru VIII (hemofilie A) nebo IX (hemofilie B), jeho dysfunkce nebo přítomnost jeho inhibitorů vede k poruše
Systém monitorování zdravotního stavu obyvatelstva ve vztahu k životnímu prostředí
 Systém monitorování zdravotního stavu obyvatelstva ve vztahu k životnímu prostředí Subsystém 6 Zdravotní stav Výsledky studie Zdraví dětí 2016 Rizikové faktory kardiovaskulárních onemocnění Úvod Prevalenční
Systém monitorování zdravotního stavu obyvatelstva ve vztahu k životnímu prostředí Subsystém 6 Zdravotní stav Výsledky studie Zdraví dětí 2016 Rizikové faktory kardiovaskulárních onemocnění Úvod Prevalenční
Centrum pro diagnostiku, prevenci a terapii cévních mozkových příhod
 Centrum pro diagnostiku, prevenci a terapii cévních mozkových příhod MUDr. Jan Fiksa Vedoucí lékař MUDr.... Zástupce vedoucího lékaře Compiled Aug 28, 2017 2:30:03 PM by Document Globe 1 Romana Kačírková
Centrum pro diagnostiku, prevenci a terapii cévních mozkových příhod MUDr. Jan Fiksa Vedoucí lékař MUDr.... Zástupce vedoucího lékaře Compiled Aug 28, 2017 2:30:03 PM by Document Globe 1 Romana Kačírková
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP.
 ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
ŽIVOT OHROŽUJÍCÍ KRVÁCENÍ V PNP. Sviták R., Bosman R., Vrbová M., Tupá M. Zdravotnická záchranná služba Plzeňského kraje Krvácení Úrazové Neúrazové GIT, aneurysmata velkých tepen, komplikace těhotenství
ČASNÝ MANAGEMENT CÉVNÍCH MOZKOVÝCH PŘÍHOD. MUDr. V. ŠPATENKOVÁ, Ph.D. NEUROCENTRUM, JEDNOTKA NEUROINTENZIVNÍ PÉČE KRAJSKÁ NEMOCNICE LIBEREC 2013
 ČASNÝ MANAGEMENT CÉVNÍCH MOZKOVÝCH PŘÍHOD MUDr. V. ŠPATENKOVÁ, Ph.D. NEUROCENTRUM, JEDNOTKA NEUROINTENZIVNÍ PÉČE KRAJSKÁ NEMOCNICE LIBEREC 2013 ČASNÝ MANAGEMENT CÉVNÍCH MOZKOVÝCH PŘÍHOD 2013 Doporučení
ČASNÝ MANAGEMENT CÉVNÍCH MOZKOVÝCH PŘÍHOD MUDr. V. ŠPATENKOVÁ, Ph.D. NEUROCENTRUM, JEDNOTKA NEUROINTENZIVNÍ PÉČE KRAJSKÁ NEMOCNICE LIBEREC 2013 ČASNÝ MANAGEMENT CÉVNÍCH MOZKOVÝCH PŘÍHOD 2013 Doporučení
DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER?
 DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER? Mgr. Ivana Kupečková, MBA KARIM Fakultní nemocnice Hradec Králové ČAS sekce ARIP PROTOKOLY / DOPORUČENÉ POSTUPY Jsou to sady postupů předepsaných
DÁVÁ CESTA PROTOKOLŮ V IP MOŽNOSTI ZVÝŠENÍ KOMPETENCÍ SESTER? Mgr. Ivana Kupečková, MBA KARIM Fakultní nemocnice Hradec Králové ČAS sekce ARIP PROTOKOLY / DOPORUČENÉ POSTUPY Jsou to sady postupů předepsaných
Karotický stenting a endarterektomie v sekundární prevenci CMP
 Karotický stenting a endarterektomie v sekundární prevenci CMP MUDr.D.Václavík, MUDr.M.Kubošová,MUDr.K. Blejchařová, MUDr.D.Kučera, MUDr.M.Válka Iktové centrum Vítkovická nemocnice Ostrava Počet léčených
Karotický stenting a endarterektomie v sekundární prevenci CMP MUDr.D.Václavík, MUDr.M.Kubošová,MUDr.K. Blejchařová, MUDr.D.Kučera, MUDr.M.Válka Iktové centrum Vítkovická nemocnice Ostrava Počet léčených
Definice a příznaky Diagnostika. Ischemické ikty diagnostika a léčba Hemoragické ikty Subarachnodální krvácení Organizace péče
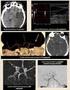 Cévní mozkové příhody II. Definice a příznaky Diagnostika Etiologie CMP Ischemické ikty diagnostika a léčba Hemoragické ikty Subarachnodální krvácení Organizace péče Definice cévní mozkové příhody dle
Cévní mozkové příhody II. Definice a příznaky Diagnostika Etiologie CMP Ischemické ikty diagnostika a léčba Hemoragické ikty Subarachnodální krvácení Organizace péče Definice cévní mozkové příhody dle
Přehled statistických výsledků
 Příloha 7 Přehled statistických výsledků 1 Úvod, zdroj dat a zadání analýz Statistická zpracování popsaná v tomto dokumentu vychází výhradně z dat Registru AINSO, tedy z dat sbíraných již podle návrhu
Příloha 7 Přehled statistických výsledků 1 Úvod, zdroj dat a zadání analýz Statistická zpracování popsaná v tomto dokumentu vychází výhradně z dat Registru AINSO, tedy z dat sbíraných již podle návrhu
