Akutní diagnostika a léčba mozkového ischemického infarktu.
|
|
|
- František Kopecký
- před 9 lety
- Počet zobrazení:
Transkript
1 Akutní diagnostika a léčba mozkového ischemického infarktu. Michal Bar MUDr.,PhD. Neurologická klinika Fakultní Nemocnice Ostrava Lékařská Fakulta Masarykovy university, Brno Lékařská Fakulta Ostravské university, Ostrava Habilitační práce Lékařská Fakulta Masarykovy university, Brno,
2 OBSAH Nejběžněji používané zkratky..3 Koncept habilitační práce.4 Úvod 6 1. Význam neurosonologického vyšetření v diagnostice akutní fáze mozkové ischémie Technika ultrazvukového vyšetření Diagnostika okluze intrakraniální arterie v akutní fázi ischemické CMP Ultrazvuková duplexní diagnostika akutní okluze vnitřní karotidy Prognostický význam akutního ultrazvukového vyšetření Rekanalizační terapie akutní mozkové ischémie Prognostický význam rekanalizace cévy v akutní fází mozkového infarktu Farmakologická rekanalizační terapie - systémová trombolýza Systémová trombolýza v České republice Prognostické faktory systémové trombolýzy, analýza registru SITS Efektivita sítě trombolytických center v ČR Optimalizace dávky tpa na základě rekanalizace intrakraniálních arterií Intervenční terapie akutního mozkového infarktu Metody intervenční terapie Výhody a limitace intervenční terapie Ultrazvuková potenciace rekanalizace Komplikace mozkového ischemického infarktu v povodí střední mozkové tepny maligní mozková ischemie Patofyziologie a klinický obraz Konzervativní a chirurgická léčba maligní mozkové ischémie Dekompresní kraniektomie pro maligní mozkový ischemický infarkt v České republice..77 Závěr 88 Přílohy.91 Publikace autora k tématu habilitační práce seznam.91 2
3 Nejběžněji používané zkratky icmp ACI ACM UZ TCCS TCD DSA MR MRA CT CTA OR CI SD IQR IVT tpa SITS NIHSS mrs SICH DK ischemická cévní mozková příhoda vnitřní karotida střední mozková tepna ultrazvuk transkraniální barevně -kódovaná sonografie transkraniální dopplerometrie digitální subtrakční angiografie magnetická rezonance angiografie MR angiografie výpočetní tomografie CT angiografie odd ratio, poměr šancí interval spolehlivosti směrodatná odchylka interqvartilové rozmezí systémová trombolýza tkáňový plazminogen Safe Implementation of Thrombolysis in Stroke National Institute of Health Stroke Scale,škála ke klinickému hodnocení pacientů s mozkovým infarktem modifikovaná Rankinova škála symptomatické intracerebrální krvácení dekompresní kraniektomie 3
4 Koncept habilitační práce Ve své habilitační práci shrnuji a komentuji 8 vědeckých původních prací, dvě kapitoly ze dvou monografií a jeden souhrnný článek. V pracích jsme spolu s kolegy publikovali své poznatky o akutní neurosonologické diagnostice cévní okluze, o moţnostech její rekanalizace v časné fázi icmp a o managementu pacientů s jiţ vzniklou maligní supratentoriální mozkovou ischemií. Publikace číslo tři je přijata do tisku, publikace číslo pět byla odeslána do tisku, ostatní práce byly publikovány. Habilitační práce je rozčleněna do tří hlavních kapitol, literatura, číslování tabulek a grafů je přiřazeno ke kaţdé kapitole samostatně. Odkazy na literaturu jsou citovány v textu jménem autora a rokem vydaní, literatura je uvedena na konci kaţdé kapitoly v abecedním pořadí. Následuje výčet komentovaných publikací (řazení dle kapitol,plné texty viz příloha). 1.Bar M, Školoudík D. Vyšetření karotických tepen.neurosonologie. Školoudík D, Škoda O, Bar M.,Václavík D, Brozman M. Galén, s. ISBN Bar M, Skoloudík D, Roubec M et al. Transcranial Duplex Sonography and CT Angiography in Acute Stroke Patients. Journal of Neuroimaging. 2010, vol. 20, no. 3, p ISSN (IF ) 3.Bar M, Kadlecová P, Václavík D,Mikulík R et al. Stanovení prognostických faktorů trombolytické léčby u pacientů s akutním mozkovým infarktem, analýza registru SITS Česká a slovenská neurologie a neurochirurgie Accepted to press 4.Mikulik R, Vaclavik D, Sanak D, Bar M et al. A Nationwide Study on Topography and Efficacy of the Stroke Treatment Network in the Czech republic. Journal of Neurology. 2010, vol. 257, no. 1, p ISSN (IF ) 5.Mikulik R, Reif M, Bar M Goldemund D, et al. Optimized tpa Dosing in Correlation with Artery Status:Prospective Study of 3 Doses of tpa. Publishing pending 4
5 6.Bar M, Sandercock P, Skoloudik D, et al. Should mechanical embolectomy devices be used in routine clinical practice?. Journal of neural transmission. 2011, vol. 118, no. 8, p ISSN (IF ) 7.Bar M, Mikulík R, Krajina A, Roubec M et al Diagnosis of Recanalization of Intracranial Artery Has Poor Inter-Rater Variability. AJNR Am J Neuroradiol originally published online on January 12, 2012, /ajnr.A2896. (IF ) 8.Skoloudik D, Bar M,Skoda O,Vaclavik D et al. Safety and efficacy of the sonographic acceleration of the middle cerebral artery recanalization: results of the pilot thrombotripsy study. Ultrasound in Medicine & Biology. 2008, vol. 34, no. 11, p ISSN (IF ) 9.Bar M, Reguli S, Lipina R. "Decompressive surgery for refractory intracranial hypertension" in "Neurosurgery", ISBN Bar M,Mikulik R,SkoloudikD et al. Nationwide study of decompressive surgery for malignant supratentorial infarction in the Czech Republic: utilization and outcome predictors. Journal of Neurosurgery. 2010, vol. 113, no. 4, p ISSN (IF ) 11.Bar M,Mikulik R,SkoloudikD et al. Decompressive surgery for malignant supratentorial infarction remains underutilized after guideline publication. Journal of Neurology. 2011, vol. 258, no. 9, p ISSN (IF ) Na publikacích,ve kterých jsem uveden jako spoluautor, jsem se podílel 10ti % práce u publikace číslo 4 (Mikulik et al 2010) a 20ti % práce u publikace číslo 5 (Mikulik et al 2012) a 20ti % u publikace číslo 8. (Skoloudik et al 2008) Podpis hlavních autorů publikací číslo 4,5 a 8. Publikace číslo 4 a 5. Doc. MUDr. Robert Mikulík PhD.... Publikace číslo 8. Doc.MUDr.David Školoudík PhD... 5
6 Úvod Epidemiologie a závažnost onemocnění Incidence mozkové ischemie se pohybuje v různých zemích Evropské Unie mezi / obyvatel /rok (Bamford 1990) a v České republice je 219/ (Kalita et al 2004) % pacientů v prvních 3 měsících po mozkové ischemii zmírá a % pacientů má trvalé následky(bamford 1990). Dvacet procent pacientů po ischemické cévní mozkové příhodě (icmp) vyţaduje institucionální péči po dobu 3 měsíců od vzniku onemocnění (Novakovic et al 2000). Průměrné náklady na jednu hospitalizaci pacienta s diagnózou icmp ve Fakultní nemocnici v Ostravě činily v roce Kč, průměrná doba akutní hospitalizace na neurologické klinice trvala 8,9 dní. Celkové přímé zdravotnické a následné sociální náklady u pacientů s dg ischemická CMP nejsou v České republice známé. Odhadované přímé a nepřímé náklady v USA činily u registrovaných případů v roce 2009 celkem 68,9 miliard dolarů. Vypočtené náklady obsahovaly jak akutní hospitalizační péči tak i následnou rehabilitaci a sociální péči u invalidních pacientů ( Novakovic et al 2000). Vysoká incidence, mortalita a invalidita společně s vysokými náklady dokladují významnou závaţnost onemocnění. Etiologie vzniku mozkové ischemie Základním předpokladem vzniku mozkové ischemie je nedostatečné prokrvení a hypoxie tkáně. Ve středu ischemie, která je postiţena největším nedostatkem kyslíku, dochází k poklesu průtoku pod 10ml/100g tkáně /minutu. Okraj ischemie (penumbra) můţe být částěčně zásoben z kolaterálních cévních oblastí a krevní tok zde dosahuje hodnot mezi 12-18ml/100g/min (Kalvach et al 2010;Kalita et al 2006). Na teorii moţné záchrany reverzibilně poškozené mozkové tkáně (penumbry) vznikly současné koncepce léčby mozkové ischemie. Základním předpokladem úspěchu je rychlé dosaţení reperfuse oligemické oblasti mozkové 6
7 tkáně. Z praktického a léčebného hlediska je účelná diagnostika okluze magistrálních či intrakraniálních arterií v období akutní fáze icmp. V případě zjištění akutní okluze cévy je naše léčba zaměřena na rekanalizaci uzavřené cévy. Pacienti, u kterých dosáhneme otevření cévy do 6 hodin od vzniku mozkového infarktu, mají čtyř aţ šestinásobnou šanci na uzdravení bez hendikepu (hodnoceno v modifikované Rankinově škále body 0-2, Rankin 1957) ve srovnání s pacienty, u kterých k rekanalizaci během prvních 24 hodin nedojde (Rha a Saver 2007). Naším cílem u pacientů s ischemickým mozkovým infarktem je tedy urgentní cévní diagnostika a snaha o rekanalizaci cévy. Pacienti s okluzí intrakraniální vnitřní karotidy anebo kmene střední mozkové tepny diagnostikovanou při příjmu do nemocnice, u kterých nedojde k rekanalizaci cévy během prvních 24 hodin, mají velmi malou šanci na uzdravení a navíc jsou ohroţení vznikem maligní supratentoriální mozkové ischemie s fatálními následky. Literatura k úvodu Bamford J, Sandercock P, Dennis M, Burn J, Warlow C. A prospective study of acute cerebrovascular disease in the community: the Oxfordshire Community Stroke Project Incidence, case fatality rates and overall outcome at one year of cerebral infarction, primary intracerebral and subarachnoid haemorrhage. J Neurol Neurosurg Psychiatry 1990;53: Kalita Z. Národní Cerebrovaskulární program. Ces. a slov. Neurol. Neurochir 67/100:4-7, 2004; Kalita Z a kol. Akutní cévní mozkové příhody. Jesenius Maxdorf 2006,str Kalvach P a kol. Mozkové ischemie a hemorhagie Grada Publishing.2010.str Novakovic R, Toth G, Purdy PD. Review of current and emerging therapies in acute ischemic stroke. J Neuro Interv Surg 2009; 1: Rankin J. Cerebral vascular accidents in patients over the age of 60. II. Prognosis. Scott Med J 1957;2: Rha, JH,Saver JL. The Impact of Recanalization on Ischemic Stroke Outcome A Meta- Analysis. Stroke 2007; 38:
8 1. Význam neurosonologického vyšetření v diagnostice akutní fáze mozkové ischémie 1.1 Úvod, technika ultrazvukového vyšetření 1.2 Diagnostika okluze intrakraniální arterie v akutní fázi ischemické CMP 1.3 Ultrazvuková duplexní diagnostika akutní okluze vnitřní karotidy 1.4 Prognostický význam akutního ultrazvukového vyšetření Relevantní autorovy publikace ke kapitole číslo jedna. Bar M, Školoudík D. Vyšetření karotických tepen. Neurosonologie. Školoudík D, Škoda O, Bar M.,Václavík D, Brozman M. Galén, s. ISBN Bar M, Skoloudík D, Roubec M et al. Transcranial Duplex Sonography and CT Angiography in Acute Stroke Patients. Journal of Neuroimaging. 2010, vol. 20, no. 3, p ISSN (IF ) 1.1 Technika ultrazvukového vyšetření Diagnostické radiologické zobrazovací metody se u pacientů v časné fázi mozkové ischemie zaměřují na zjištění tří klinicky významných skutečností: - zda jsou přítomné časné ischemické změny mozkové tkáně a v případě, ţe ano tak v jakém rozsahu - jaká je perfuze postiţené mozkové tkáně - zda je přítomná okluze nebo stenóza extra nebo intrakraniální mozkové artérie 8
9 Přítomnost ischemie mozkové tkáně nelze pomocí akutního neurosonologického vyšetření zjistit. Existují práce, které prokazují defekt perfuse mozkové tkáně zjištěné pomocí transkraniální duplexní sonografie s pouţitím kontrastní látky (Jungehulsing et al 2008). Akutní neurosonologické vyšetření se v časné fázi CMP zaměřuje zejména na detekci významného patologického nálezu (stenózy nebo okluze) extra nebo intrakraniální mozkové artérie. Patologické cévní nálezy v akutní fázi CMP určí prognózu pacienta a mohou výrazně ovlivnit v závislosti na čase od počátku CMP a klinickém stavu pacienta strategii léčby ( Stolz et al 2008;Allendorfer et al 2006). Technika akutního ultrazvukového vyšetření se v zásadě neliší od techniky vyšetření neakutního pacienta. Častý psychomotorický neklid pacienta a nedostatek času klade větší nároky na erudici vyšetřujícího (Bar,Školoudík et al 2003). Vyšetření provádíme u leţícího pacienta v poloze na zádech s mírnou retroflexí hlavy, u pacientů s deviací hlavy nám fixuje hlavu ve vhodné pozici zdravotní sestra. Neurosonologické vyšetření má dvě části. V prvé fázi zobrazujeme extrakraniální mozkové artérie (společná krkavice, vnitřní a zevní karotické artérie a artérie vertebrální ), v druhé fázi provádíme transkraniální duplexní vyšetření se zobrazením intrakraniálních arterií Willisova okruhu. UZ vyšetření extrakraniálních arterií zahajujeme vţdy v B-obraze, a to zobrazením středního úseku společné karotidy v longitudinálním řezu. Sondu drţíme v podélném směru krku v šikmé poloze v úhlu asi 60. Pravo-levou orientaci reálného a UZ obrazu určujeme pomocí označeného bodu na sondě, který koresponduje s bodem na obrazovce. Vyšetření provádíme z předního nebo zadního přístupu,který je určen polohou sondy před nebo za musculus sternocleidomastoideus. Při vyšetření vţdy vyuţíváme dva základní řezy - podélný a příčný. UZ vyšetření začínáme vţdy B-obrazem (obraz ve škále šedé barvy), následuje vyšetření v 9
10 barevném, eventuálně v energetickém modu a dopplerovské vyšetření. V kaţdém tomto zobrazení vyšetříme celé karotické řečiště nejdříve v podélném a poté v příčném řezu. Vyšetření v B-obraze doplňujeme následně vyšetřením v barevném modu (CFM). Jedná se o barevně kódovaný dopplerovský signál superponovaný do dvojrozměrného B-obrazu. Na obrazovce se objeví barevný, pulzující diastolicko systolický signál, který vyplňuje lumen zobrazované cévy. Červená barva dle konvence zobrazuje tok krve směrem k sondě (ortográdně), modrá barva směrem od sondy (retrográdně). Je nutné mít správně nastavený energetický zisk (gain) tak, aby barva přesně konturovala lumen cévy. Pouţití barevného modu je výhodné k detekci některých patologických nálezů, především k ohraničení povrchu anechogenních aterosklerotických (AS) plátů, dále k detailnějšímu zobrazení průtokového kanálu v místě stenózy nebo k zobrazení ulcerací AS plátu. Nedílnou součástí duplexního vyšetření karotid je analýza dopplerovkého signálu. Kurzor a vzorkovací objem umístíme do lumina cévy. Ke změření reálných průtokových rychlostí je nutné, aby směr dopplerovského UZ svazku s cévou svíral úhel maximálně 60. Správného úhlu můţeme dosáhnout změnou polohy sondy nebo pomocí steeringu - automatického sklopení UZ svazku. Nastavení velikosti vzorkovacího objemu je individuální. Obvykle při vyšetření karotických tepen dáváme přednost malému vzorkovacímu objemu okolo 2-4 mm, který umístíme do středu tepny. Pro správné vyhodnocení nálezu je nutné zaznamenat průtokové křivky z více míst jednotlivých tepen Při kaţdém měření zaznamenáme průtokové rychlosti- maximální systolickou rychlost, konečnou diastolickou rychlost (PSV, EDV) a indexy rezistence (RI a PI). Po ultrazvukovém zobrazení karotického řečiště následuje vyšetření vertebrálních artérií. Arterii vertebrální (AV) extrakraniálně zobrazujeme v úseku V0-V3 pomocí lineární sondy s nosnou frekvencí 5,0-7,5MHz; distální segment AV (V4) a oblast vertebrobazilárního spojení lze vyšetřit transkraniální sondou 2,5-4MHz. Výchozí pozicí sondy je oblast 10
11 supraklavikulární jamky při které zobrazíme segment V1 a proximální část segmentu V2. Segment V1 vyšetříme vţdy aţ ke vstupu AV do vertebrálního kanálu, coţ je nejčastěji foramen transversarium obratle C6. Sledováním lumina segmentu V1 proximálním směrem zobrazujeme oblasti odstupu vertebrální artérie ze subklaviální tepny (segment V0). Směr toku krve při vyšetření V2 úseku vertebrální artérie v barevném modu je identický se směrem toku ve společné krkavici. Pro insonaci úseku V3 je základní poloha sondy umístěna pod procesus mastoideus, kdy pacienta je nutno pootočit směrem na bok.typické je zobrazení esovitého vinutí tepny v barevném modu s obousměrným průtokovým signálem při dopplerovském vyšetření cévy. Po UZ vyšetření extrakraniálních arterií následuje transkraniální duplexní barevně kódované vyšetření (TCCS) intrakraniálních arterií Willisova okruhu pomocí transtemporálního přístupu a distálního úseku vertebrální artérie a vertebrobazilární junkce subokcipitálním přístupem (Školoudik et al 2003). Při TCCS vyšetření pouţíváme duplexní fázové sondy s frekvencemi v rozsahu 2,0 4,0 MHz. Vyšetření zahájíme transtemporálním přístupem zobrazením mozkových struktur v B-obraze, přičemţ zobrazujeme čtyři transversální základní řezy mezencefalický, pontinní, thalamický a řez v úrovni postranních komor. Intrakraniální struktury v B-obraze hodnotíme z kontralaterálního okna. Cévy v barevném, energetickém nebo dopplerovském modu hodnotíme vţdy z ipsilaterálního temporálního okna. V barevném modu se v mezencefalickém řezu zobrazí základní tepny Willisova okruhu distální úseky vnitřní karotidy (C4,C5), M1 úsek arteria cerebri media (ACM), A1 a A2 úseky arteria cerebri anterior (ACA), P1 a P2 úsek arteria cerebri posterior (ACP), přední (ACoA) a zadní komunikantu (ACoP). V pontinním řezu vyšetřujeme proximální úsek vnitřní karotidy (C2,C3) a v thalamickém řezu jsme schopni detekovat větvení ACM na M2 větve. Při dalším kraniálním sklopení sondy detekujeme i větve M3 ACM- řez v úrovni postraních komor. Jednotlivé intrakraniální cévy identifikujeme a rozlišujeme dle anatomické lokalizace, průběhu 11
12 a směru toku v barevném modu. Zaznamenáváme průtokové rychlosti, rezistenční index, směr toku krve a hloubku místa měření. V rámci akutního neurosonologického vyšetření musíme vţdy provést zobrazení extrakraniálních mozkových arterií a zároveň vyšetřit intrakraniální arterie pomocí transkraniální duplexní barevně-kódované sonografie. Jedině tak získáme kompletní informace o cévní patologii a jejím vlivu na hemodynamiku krevního toku a můţeme dostatečně kvalifikovaně posoudit klinický význam patologického nálezu. U neklidného pacienta nebo při nedostatečném temporálním okně s výhodou vyuţíváme ultrazvukové kontrastní látky. Pouţitím kontrastní látky docílíme zvýšení počtu vyšetřených pacientů o více neţ 10% (Bar et al 2010). 1.2 Diagnostika okluze intrakraniální arterie v akutní fázi ischemické CMP Akutní uzávěr krční nebo intrakraniální mozkové tepny je nejčastější příčinou mozkového infarktu. Okluzi tepny je moţno v prvních 6 hodinách detekovat aţ u 70-80% pacientů (Bar et al 2010;Furlan et al 1999;Fieschi et al1989;wunderlich et al 2007). Prognóza pacientů s detekovanou okluzí mozkové tepny v prvních 6 hodinách je horší neţ u pacientů s průchodnými tepnami. Časná rekanalizace mozkové tepny je významným prognostickým faktorem zlepšení výsledného klinického stavu u těchto pacientů (Allendorfer 2006;Rha a Saver 2007). Z těchto důvodů se zvyšuje význam časné diagnostiky okluze a stenózy mozkových tepen. V současnosti lze k diagnostice patologií intrakraniálních tepen vyuţít různé radiologické metody digitální subtrakční angiografii,ct angiografii, magneticko-rezonanční angiografii (MRA) nebo ultrazvukové metody transkraniální dopplerometrii a transkraniálně barevněkódovanou sonografii (Skuta et al 1999;Bash et al 2005;Akopov et al 2002;Horowitz et al 1991;Goertler et al 1994). 12
13 Cílem práce Bar a spol. bylo srovnání intrakraniálních cévních nálezů pomocí dvou neinvazivních vyšetřovacích metod v akutní fázi icmp Název práce: Transcranial duplex sonography and CT angiography in acute stroke patients. Journal of Neuroimaging. 2010, vol. 20, no. 3, p ISSN IF Autoři: Bar M, Školoudík D, Roubec M, Czerny D et al. Pracoviště: Neurologická klinika a Ústav radiodiagnostický Fakultní nemocnice v Ostravě,Česká republika. Ve studii jsme zjišťovali senzitivitu a specificitu duplexní transkraniální sonografie a CT angiografie u pacientů s akutní icmp v oblasti přední cirkulace do 3 hodin od vzniku příhody. Druhým cílem práce bylo zjistit prognostický význam ultrazvukového vyšetření. Metodika a soubor pacientů Pacienti byli zařazeni do studie na základě předem definovaného protokolu se vstupními a vylučujícími kriterii, které uvádí tabulka číslo 1. Tabulka č.1 Vstupní a vylučující kriteria studie Věk, rozmezí, roky Vstupní nativní CT vyšetření s výsledkem kompatibilním s dg icmp Klinický stav hodnocený v NIHSS,rozmezí,body 5-20 CTA vyšetření do 3 hodin od vzniku icmp TCCS vyšetření do 3 hodin od vzniku icmp Nepřítomné temporální okno Alergie na jodovou kontrastní látku Byla zjišťována následující demografická a klinická data : věk, pohlaví, hypertenze, kouření, DM, hyperlipidemie, extrakraniální cévní status zjištěný pomocí duplexní barevně- 13
14 kódované sonografie (ECCS), NIHSS škála při přijetí, výsledný klinický stav hodnocený v mrankinově škále (mrs) 3 měsíce po vzniku mozkového infarktu. Všichni pacienti byli vyšetřeni CT angiografií (CTA) a transkraniální duplexní sonografií (TCCS) dle diagnostického protokolu v průběhu 3 hodin od vzniku mozkové ischemie a doba mezi jednotlivými vyšetřeními nepřesáhla 20 minut. V protokolu bylo CTA zvoleno zlatým standardem obou metod. Pacienti s nepřítomným temporálním oknem nebo se známou alergií na kontrastní látku nebyli do studie přijati. U všech pacientů bylo provedeno duplexní sonografické vyšetření extrakraniálních mozkových arterií (ECCS) a TCCS na přístroji Philips HDI 5000 zkušeným lékařem s minimálně 5letou praxí v ultrazvukové diagnostice. Při vyšetření byly pouţity lineární sonda 5-10Mhz (ECCS)a sektorová sonda (phased array) 2-4 MHz při TCCS. Ultrazvukové vyšetření zahrnovalo duplexní zobrazení arteria carotis communis (ACC), arteria carotis interna (ACI), arteria carotis externa (ACE), vertebrálních (AV)a oftalmických tepen a TCCS vyšetření intrakraniálního úseku ACI, střední mozkové tepny (ACM,M1 a M2 úseku), přední mozkové tepny (ACA, A1úseku), zadní mozkové tepny(acp,p1a P2 segmentu), V4-úseku vertebrální arterie (AV) a arterie bazilární(ab). Konstrastrastní látka (Levovist, Schering AG, Berlin, Germany) byla pouţita u pacientů u nichţ nebylo moţno zobrazit všechny vyšetřované intrakraniální tepny pro insuficientní temporální okno, pro neklid pacienta nebo pro okluzi intrakraniální artérie. Patologické nálezy extrakraniálních karotických arterií (okluze nebo těţká stenóza ACI v oblasti bifurkace ) byly hodnoceny dle platných neurosonologických kritérií (Baumgartner et al 1999; Allendorfer et al 2006;Skoloudik et al 2003). TCCS bylo provedeno třemi zkušenými sonografisty s nejméně 5ti lety ultrazvukové praxe dle protokolu studie NAIS (Neurosonology in Acute Ischemic Stroke, Goertler et al 2002). Okluze kmene ACM (M1 segment) byla diagnostikována v případě absence průtokového signálu a 14
15 zároveň při zobrazení ostatních arterií přední cirkulace Willisova okruhu. Diagnóza T okluze vnitřní karotidy byla diagnostikována v případě absence signálu v úseku M1 ACM, A1 ACAa distální části ACI. Zároveň bylo nutno zobrazit A2 úsek ipsilaterální nebo A1 úsek kontralaterální ACA z ipsilaterálního temporálního okna. Diagnóza okluze distálního úseku M1 nebo vícečetné okluze větví ACM (úsek M2) byly diagnostikovány při stranovém rozdílu v hodnotách maximální systolické rychlosti (PSV) o více jak 30% v proximální části M1 segmentu ACM (Zanette et al 1989). Diagnóza významné 50% a větší stenózy kmene ACM nebo distálního úseku ACI byla provedena v případě, ţe naměřená maximální systolická rychlost v oblasti stenózy přesáhla 220cm/s (Baumgartner et al., 1999). U všech pacientů bylo provedeno nativní vstupní CT vyšetření mozku. Kontrolní nativní CT vyšetření mozku bylo opakováno v průběhu 24 aţ 36 hodin od vzniku mozkového infarktu k vyloučení intracerebrální hemorrhagie. Spirální CT angiografické vyšetření bylo provedeno na přístroji Sensation 16 (Siemens Medical Systems, Erlangen, Německo). Po provedení nativního CT bylo aplikováno injektorem ml neionické kontrastní látky(omnipaque 350, Visipaque 320) rychlostí 4 ml/s. Mnoţství kontrastní látky záviselo na rychlosti plnění monitorovaného oblouku aorty (tzn. na srdeční frekvenci, ejekční frakci a krevním tlaku pacienta). Vyšetřeny byly cévy od oblouku aorty aţ po periferní intracerebrální úseky. Axiální řezy byly přepočítány po 5mm a poté po 0,75mm. Řezy tvořily podklad pro postprocesingovou rekonstrukci snímků v libovolných rovinách. Měření lézí bylo provedeno na zdrojových i rekonstruovaných obrazech. Kriteria studie NASCET ( The North American Symptomatic Carotid Endarterectomy Trial) byla pouţita pro kalkulaci stenózy extrakraniální vnitřní karotidy. Stupeň intrakraniální stenózy při CTA vyšetření byl posuzován dle percentuální redukce rozměru stenózy ve srovnání s normálním diametrem cévy za stenózou. Intrakraniální nálezy stenóz byly rozděleny do 3 stupňů normální nález nebo lehká stenóza (0-49%), středně těţká aţ těţká stenóza (50-99%) a okluze cévy. CTA snímky byly 15
16 hodnoceny nezávislým radiologem, který byl zaslepený ke klinickým i ultrazvukovým nálezům. Statistika Pro srovnání dvou zobrazovacích metod (TCCS versus CTA) byla pouţita korelační tabulka s výpočtem senzitivity, specificity, prediktivních hodnot a Cohenova koeficientu kappa. Pro zjištění korelace mezi klinickým stavem pacienta, který byl hodnocen dle NIHSS při přijetí do nemocnice a mrankinovou škálou tři měsíce po vzniku mozkovém infarktu s výsledky CTA byl pouţit neparametrický Kruskal Wallisův test. Výsledný klinický stav byl dichotomizován do dvou skupin; normální nález nebo lehká nemohoucnost (mrs 0-2) a funkční závislost nebo smrt (mrs 3-6) Hodnoty p<0.05 byly povaţovány za statisticky významné. Studie byla prováděna v souladu s Helsinskou deklarací z roku 1975 a byla schválena Etickou komisí Fakultní nemocnice v Ostravě. Všichni pacienti podepsali informovaný souhlas při vstupu do studie. Výsledky Do studie bylo v průběhu 18 měsíců konsekutivně zařazeno 45 pacientů. 14 pacientů bylo vyřazeno pro nesplnění diagnostického protokolu (6 x pro neprovedení CTA, 8 x pro neprovedení TCCS ). U 31 pacientů (14 ţen, 17 muţů ), věk 28-81, mean 64.5±13.8 roků bylo provedeno TCCS i CTA vyšetření při příjmu do nemocnice. Demografická data, rizikové faktory, ECCS nálezy,vstupní klinický stav v NIHSS škále a výsledný klinický stav v mrs škále pacientů shrnuje tabulka číslo 2. 16
17 Tabulka č 2. Demografická a klinická data pacientů Pacienti, n 31 Pohlaví, muţi,% 17(55) NIHSS při přijetí, mean, min-max 16(7-23) Známky časného infarktu na CT,n(%) 1(3) Starší infarkt na CT(24-36 hodinu),n(%) 26(84) Hypertenze, n(%) 22(70) Kouření, n(%) 11(35) Hyperlipidemie, n(%) 4(13) Diabetes mellitus,n(%) 4(13) Okluze extrakraniální ACI, n(%) 8(26) Stenóza extrakraniální ACI >50%, n(%) 1(3) Klinický stav,mrs 90 den od CMP,mean(min-max) 3(0-6) Čas do CTA, mean, minuty(min-max)(range),min 145(55-170) Čas do TCCS,mean(min-max),min 160(70-180) Nativní vstupní CT vyšetření mozku u jednoho pacienta prokázalo čerstvé ischemické změny. Kontrolní CT vyšetření mozku provedeno v průběhu hodin od počátku příhody prokázalo čerstvý infarkt u 26 pacientů (84%). Výsledný klinický stav hodnocený v mrankinově škále 3 měsíce po vzniku icmp byl medián 3,min-max 0-6. Průměrná doba od vzniku mozkového infarktu a CT angiografickým vyšetřením byla 145 minut (SD +-35 ) a doba mezi CTA a TCCS nepřesáhla v ţádném ze sledovaných případů 20 minut. Výsledky TCCS a CTA vyšetření shrnuje tabulka číslo 3. Tabulka č.3. Výsledky TCCS a CTA,okluze intrakraniálních arterií TCCS CTA ACI,okluze, n 2 2 ACM, M1 okluze n 7 7 ACM,větve, okluze, n 7 5 ACA A1 okluze,n 1 1 T okluze, n 3 3 ACM M1,ACA A1,okluze n 4 4 Celkem,n(%) 24(77) 22(71) 17
18 Shoda výsledků vyšetření intrakraniálních arterií pomocí CTA a TCCS byla v 87 % všech případů, Cohenův koeficient kappa činil TCCS vyšetření dosáhlo u pacientů s patologií intrakraniální arterie senzitivitu, specificitu, pozitivní preditivní hodnotu a negativní prediktivní hodnotu 94 % pro všechny parametry. Kruskal Wallisovým neparametrickým testem nebyla prokázána korelace mezi klinickým stavem pacientů (NIHSS vstup a mrs 3 měsíce po příhodě ) a cévními nálezy zjištěnými pomocí CTA (p=0,407; p=0,222) ani TCCS (p=0,257, p=0,127). Diskuse V naší práci jsme provedli prospektivní srovnání intrakraniálních cévních nálezů pomocí dvou vyšetřovacích metod - duplexní transkraniální sonografie (TCCS) a CT angiografie u pacientů s akutní icmp v přední cirkulaci do 3 hodin od vzniku příhody. Průměrná doba mezi vznikem icmp a provedením CTA vyšetření byla 145 minut a doba mezi CTA a TCCS nepřesáhla v ţádném případě 20 minut. Vzhledem k velmi krátké době provedených vyšetření od vzniku icmp jsme v našem souboru zaznamenali vysoké procento patologických nálezů ( 71 % při CTA a 77% při TCCS). Procento zjištěných okluzí je vyšší neţ ve studii NAIS při TCCS vyšetření, kde procento patologických nálezů u pacientů vyšetřovaných do 6 hodin od vzniku CMP bylo 69 procent (Allendorfer et al 2006). Horowitz ve své práci u pacientů do 5 hodin od vzniku CMP vyšetřených pomocí CT angiografie prokázal uzávěr nebo stenózu intrakraniální arterie u 51 % pacientů (Horowitz et al 1991). Lze předpokládat, ţe počet patologických nálezů klesá s dobou od vzniku mozkového infarktu k cévnímu vyšetření díky spontánní rekanalizace cévy (Kassen Moussa 2002). V naší práci u 4 pacientů nedošlo ke shodě mezi TCCS a CTA. Ve 2 případech TCCS detekovalo okluzi M2 úseku střední mozkové arterie, přičemţ CTA vyšetření bylo 18
19 normální. V jednom případě CTA detekovalo okluzi M2 úseku ACM a TCCS okluzi kmene ACM a v jednom případě CTA detekovalo okluzi kmene ACM a TCCS okluzi jedné nebo více větví ACM. Výše uvedené neshody dvou metod nelze ani v jednom případě vysvětlit spontánní rekanalizací cévy vzniklé v průběhu mezi CTA a TCCS vyšetření. Senzitivita a specificita TCCS vyšetření u pacientů s patologií kmene jakékoliv intrakraniální arterie dosáhla 94 %. Senzitivita TCCS vyšetření u patologie větve ACM byla 87 %, specificita 86%. Cohenův koeficient kappa činil 0.797, shoda výsledků byla v 87 % všech případů. Gerriets a spol. poukázal na vhodnost provedení akutního ultrazvukového vyšetření u pacientů s akutní icmp. Z celého souboru však pouze 14 pacientů bylo vyšetřeno pomocí TCCS a jinou angiografickou metodou (CTA, MRA nebo DSA ) do 6 hodin od vzniku ischemického infarktu (Gerriets et al 2002). Ostatní práce (tabulka číslo 4) byly rovněţ provedeny na malém vzorku pacientů s nízkou frekvencí patologických nálezů a ve velmi širokém časovém okně. Tabulka č. 4. Publikované práce hodnotící shodu TCCS s ostatními metodami. Studie Pacienti,n Čas od CMP do TCCS (hodiny) Zlatý standard Pacienti vyšetření dvěma metodami,n Baumgartner et al. (1997) 33 n.a. DSA 6 Kenton et al. (1997) 39 <24 MRA 30 Goertler et al. (1998) 23 <5 DSA 1 Gahn et al. (1999) 34 <21 CTA 34 Gerriets et al. (1999) 47 <12 DSA/MRA 29 Postert et al. (1999) 90 <12 CTA 39 Gerriets et al. (2002) 58 <6 MRA/CTA/DSA 32 Bar et al(2010) 45 <3 CTA 31 19
20 Skutta, Bash, Roubec et al prokázali na svých souborech pacientů vysokou senzitivitu CTA ve srovnání s DSA vyšetřením u pacientů s okluzí nebo stenózou intrakraniální arterie. Tyto studie ovšem nebyly prováděny v akutním stádium mozkového infarktu (Skutta et al 1999; Bash et al 2005; Roubec et al 2009). Všechny v současné době dostupné neinvazivní metody jsou limitovány různými faktory a jejich senzitivita, specificita a reprodukovatelnost nedosahuje zlatého standardu DSA. Na druhé straně DSA se nestala skríninkovou diagnostickou metodou pro svoji invazivitu, časovou, personální a finanční náročnost vyšetření. V našem souboru se nepodařilo prokázat předpokládaný prognostický význam patologického cévního nálezu při vstupním vyšetření na výsledný klinický stav pacientů. To lze ale jednoduše vysvětlit celkovým vysokým počtem patologických nálezů v celém souboru. Rekanalizace artérie ani její prognostický význam nebyla v našem souboru sledována. Studie byla limitována časovou a personální náročností diagnostického protokolu nebo nepřítomností temporálního okna při TCCS vyšetření. Obě vyšetření probíhala u pacientů, kteří byli indikováni k léčbě systémovou trombolýzou do 3 hodin od vzniku příznaků. Proto z časových důvodů v 6 případech nebylo provedeno CTA vyšetření, v 8 případech nebylo provedeno TCCS vyšetření, z toho v 5 případech pro nepřítomnost temporálního okna (11%). Závěr Pomocí CTA i TCCS lze detekovat patologii v intrakraniálních tepnách v 71% resp. 77% všech případů v časné fázi mozkové ischemie. Korelace mezi nálezy obou vyšetřovacích metod byly vysoké. Obě metody lze doporučit pro iniciální vyšetření pacientů v akutním stádiu mozkového infarktu. 20
21 1.3 Diagnostika akutní okluze extrakraniální vnitřní karotidy pomocí ultrazvukového duplexního vyšetření. Okluze nebo stenóza extrakraniální vnitřní karotidy se podílí na vzniku akutní icmp v 6-15% (Herzig et al 2011). Nejčastější příčinou vzniku icmp je embolizace z oblasti AS plátu do intrakraniálního řečiště s následnou okluzí některé intrakraniální cévy. Na embolizaci se mohou podílet přisedlé tromby či části aterosklerotického plátu. V současnosti je prokázáno, ţe riziko embolizace AS plátu je závislé především na procentu stenózy. Čím větší je procento stenózy tím dochází k vyšší průtokové rychlosti krve a tím větší je riziko embolizace do intrakraniálního řečiště (Barthels 1999). Tento princip platí aţ do 95% stenózy ACI. Nad toto procento se jiţ průtoková rychlost významně sniţuje a riziko embolizace klesá. V menší míře se na embolizaci uplatňuje také sloţení a povrch plátu. Heterogenní pláty s nerovným či exulcerovaným povrchem mají riziko embolizace vyšší. U většiny hemodynamicky významných stenóz nad 70% se však vyskytuje právě tento typ AS plátu. Vedle embolizace je druhou moţnou příčinou vzniku ischemické CMP při stenóze ACI hypoperfuse mozku z hemodynamických příčin. K hypoperfusi v teritoriu ACI dojde při progresivní změně patologického stavu zejména: při rychlém nárůstu lehké stenózy na úroveň hemodynamicky významné stenózy s poststenotickou redukcí krevního toku. K této rychlé progresi dochází zejména při krvácení do AS plátu, při narůstajícím trombu na plátu, při disekci tepny, apod. při vzniku akutní okluze karotické tepny (ACC, ACI), ke které dochází při trombóze, embolii či disekci při náhlém poklesu srdečního výdeje u pacientů s chronickou kompenzovanou stenózou či disekcí. Jako příčina se zde můţe uplatnit srdeční arytmie, infarkt myokardu či pokles krevního tlaku z jiných příčin. 21
22 Ve všech těchto případech dochází k překročení moţností korekce mozkové perfuze kolaterálním oběhem a autoregulačními mechanismy. Tyto mechanismy zahrnují otevření kolaterál, sníţení periferní rezistence mozkových arteriol, zvýšení extrakční frakce kyslíku v mozkové tkáni apod (Kalvach et al 2010;Kalita et al 2006). Výsledkem selhání autoregulace a kolaterálního oběhu je mozková ischémie v oblasti mezi teritorii jednotlivých mozkových tepen. Akutní neurosonologie je schopna na rozdíl od ostatních radiologických neinvazivních metod posuzovat nejenom morfologické změny cév, ale také určit jejich hemodynamický význam. Redukce krevního toku v oblasti za hemodynamicky významnou stenózou nebo za akutní okluzí cévy vede k rozvoji kolaterálního řečiště, které můţeme pomocí ultrazvukového vyšetření detekovat a přesně kvantifikovat. Detekce akutní okluze karotické artérie a její odlišení od chronického uzávěru má rovněţ klinický význam, jelikoţ pacienti s akutním uzávěrem mohou být indikováni k akutní intervenční terapii -perkutánní transluminální angioplastice (PTA) se zavedením stentu nebo ke karotické endarterektomii(cea). Ultrazvuková kriteria detekce akutní okluze ukazuje tabulka číslo 5 (Barthels 1999; Bar,Školoudík 2003). Tabulka číslo 5. UZ kritéria detekce akutní okluze vnitřní karotidy 1.zobrazení lumina ACI,naplněné anechogením materiálem nebo kombinací anechogeního materiálu s hyperechogením plátem 2.symetrický rozměr ACI za karotickým bulbem oboustranně 3.absence signálu barevného zobrazení v CFM modu 4.absence doplerovského signálu nebo přítomnost krátkých bifázických křivek v oblasti těsně za okluzí 5.asymetrie PSV rychlosti krve v oblasti ipsilaterální ACM o více jak 25% u pacientů s dostatečným temporálním oknem 6.nález obráceného toku v oblasti ipsilaterální oftalmické cirkulace 22
23 Situace v indikaci akutní karotické desobliterace u pacientů s akutním CMP a nálezem okluze vnitřní karotidy není jednoduchá. Akutní mozková ischemie můţe být způsobena jednak akutním uzávěrem vnitřní karotidy, ale také můţe být způsobena hemodynamickým mechanismem, například při poklesu systémového krevního tlaku, u pacientů s chronickou okluzí cévy. Druhá skupina pacientů není indikována k akutnímu intervenčnímu výkonu. Problematikou UZ diagnostiky okluze vnitřní karotidy u pacientů s akutní CMP se zabývali ve své práci Herzig a spol. Hlavním cílem studie Herzig a spol. bylo odlišení charakteru okluze (isolovaný trombembolus versus kombinace AS plátu a trombembolu) při ultrazvukovém a makroskopickém peroperačním vyšetření a určením míry shody mezi oběma metodami. Do studie vstoupilo celkem 47 pacientů, kteří prodělali akutní CMP na podkladě okluze vnitřní karotidy a byla u nich provedena akutní karotická desobliterace. Herzig a spoluautoři prokázali shodu mezi ultrazvukovým vyšetřením a perioperačním makroskopickým vyšetřením v 87.2% případů (95% CI: %), koeficient = (p = 0.001). V závěru autoři konstatovali, ţe ultrazvukové vyšetření je spolehlivá metoda v diagnostice akutní okluze extrakraniální vnitřní karotidy. Ultrazvuk můţe pomoci v indikaci akutního intervenčního výkonu (PTA, CEA) u pacientů s okluzí vnitřní karotidy a akutní mozkovou ischemií(herzig et al 2011). 1.4 Prognostický význam akutního ultrazvukového vyšetření Prognostickým významem akutního sonografického vyšetření se zabývala studie NAIS (Neurosonology in Acute Ischemic Stroke,Alendorfer et al 2006). Cílem studie mezinárodního multicentrického projektu Neurosonology Research Group of Word Federation of Neurology bylo zjistit prognostický význam časného ultrazvukového vyšetření 23
24 pacientů s akutní icmp. Autoři stanovili hypotézu, ţe pacienti s nálezem okluze ACM zjištěnou při vstupním ultrazvukovém vyšetření, dosáhnou horšího výsledného stavu hodnoceného pomocí mrs oproti pacientům s otevřeným kmenem ACM ve více jak 20 % případů. Do studie bylo celkem zařazeno 361 pacientů z 18 center ze 6 Evropských zemích (41 pacientů z pracoviště autora) dle vstupních indikačních kriterií (tabulka číslo 6). Tabulka č. 6. Vstupní a vylučující kriteria studie NAIS Vstupní kriteria ţena nebo muţ starší 18 let akutní neurologický deficit >= 1 v NIHSS škále CT mozku s nálezem kompatibilním s dg. mozková ischemie UZ vyšetření extra a intrakraniálních arterií provedené do 6 hodin od vzniku CMP Vylučující kriteria insuficietní temporální okno, zabraňující provést TCD nebo TCCS předchozí neurologický deficit akutní sonografické vyšetření by znemoţnilo podání systémové trombolýzy Neurologický deficit a funkční postiţení pacientů byly hodnoceny v den přijetí a v 7. den pomocí NIHSS škály,mrs škály a indexem Barthelové (BI). Výsledný klinicky stav byl posuzován telefonicky 90. den od vzniku CMP pomocí mrs a BI. Pro primární a sekundární analýzu byl výsledný klinický stav dichotomizován na mrs 0-2 a mrs 3-6. Sonografické vyšetření bylo provedeno při přijetí u všech pacientů. U pacientů s nálezem okluze nebo významné stenózy ACI nebo ACM bylo vyšetření opakováno v 6. hodině a mezi hodinou od vzniku CMP. UZ vyšetření bylo standardně prováděno dle předem dané metodologie (Goertler et al 2002). CT vyšetření bylo provedeno při přijetí pacienta k potvrzení dg mozkové ischemie a opakováno den od vzniku CMP. Nálezy byly posuzovány v centrální laboratoři se zaměřením na posouzení přítomnosti rozsahu časných ischemických 24
25 změn při vstupním CT a přítomnosti a rozsahu mozkové ischemie dle ASPECT skóre na kontrolním CT vyšetření. Kvalita UZ vyšetření jednotlivých pracovišť byla posuzována před zahájením studie na základě zaslaných záznamů UZ vyšetření do centrální laboratoře. Do studie bylo celkem zařazeno 452 pacientů z nichţ 361 pacientů mělo při vstupu do studie lehký nebo střední neurologický deficit (NIHSS 5-25) a zúčastnili se primární analýzy. Autoři zjistili u 121 pacientů v analyzované skupině (NIHSS 5-25) normální nález v oblasti ACM, u 176 pacientů zjistili okluzi některé z větví ACM a u 57 pacientů okluzi kmene ACM. Rozdíl ve výsledném klinickém stavu mrs 0-2 versus mrs dní od vzniku CMP u pacientů ve skupině 1 a 2 ( otevřený kmen ACM a uzávěr některé větve ACM) v akutní fázi mozkové ischemie ve srovnání s pacienty a okluzí kmene ACM činil 43%.Tento rozdíl byl ještě větší (53%) při srovnání pacientů skupiny 1 (kompletně otevřená ACM ) s pacienty skupiny 2 a 3 (uzávěr kmene anebo větve ACM),(Tabulka číslo 7). Tabulka č.7 Patologické TCCS nálezy v korelaci s výstupním klinickým stavem. Výsledný klinický stav mrs 0 2 mrs 3 5 smrt ACM,normální nález (n=121,%) ACM, okluze větve(n=176) ACM,okluze kmene,(n=57) Ultrazvuková diagnóza zůstala nezávislým prediktorem dobrého výsledného stavu (mrs 0-2) i při adjustaci věku, pohlaví, neurologického deficitu hodnoceného pomocí NIHSS, CT nálezu při přijetí a rizikových faktorů. Zajímavým poznatkem vyplývajícím z výsledků studie bylo celkově relativně nízké procento pacientů s normálním cévním nálezem v oblasti střední mozkové artérie, kteří dosáhli dobrý výsledný stav (63%). Dle Allendorfera a spol. existuje několik vysvětlení této skutečnosti: 25
26 i při normálním UZ nálezu můţe vzniknout lakunární infarkt nebo malá ischemie v oblasti větve ACM. k rekanalizaci cévy došlo před UZ vyšetřením do studie mohli být zařazeni i pacienti s infarktem v zadní cirkulaci, jehoţ symptomy napodobovaly infarkt v teritoriu ACM došlo k sekundární symptomatické hemorrhagii během sledovací 90ti denní periody došlo k rekurentnímu infarktu Barovi a spol. ve své práci Transcranial duplex sonography and CT angiography in acute stroke patiens (Bar et al 2010) se nepodařilo prokázat prognostický význam vstupního cévního nálezu u pacientů s akutním icmp. U 31 pacientů diagnostikovali pomocí UZ vyšetření provedené do 3 hodin od vzniku CMP patologické nálezy v 77% případů. Kruskal Wallisovým neparametrickým testem nebyla prokázána korelace mezi klinickým stavem pacientů (NIHSS vstup a mrankin 3 měsíce po příhodě ) a cévními nálezy zjištěnými pomocí CTA (p=0,407 ; p=0, 222) ani TCCS (p=0,257, p=0,127). Právě vysokým procentem patologických nálezů v souboru lze vysvětlit tuto diskrepanci s výsledky ostatních studií (Allendorfer et al 2006;Skoloudik 2008). Pomocí transkraniálního ultrazuvuku jsem schopni diagnostikovat nejenom cévní okluzi, ale také monitorovat její rekanalizaci v průběhu akutní fáze icmp. Prognostickým významem rekanalizace cévy se zabývali zejména práce Saqqur a spol., Alexandrov a spol., Molina a spol. a Školoudík a spol (blíţe viz kapitola 2.4). V současnosti několik radiologických metod soutěţí s akutním neurosonologickým vyšetřením v cévní diagnostice v časné fázi mozkové ischemie. Pro akutní ultrazvuk hovoří vysoká míra shody s ostatními radiologickými metodami, nízká cena, neinvazivnost vyšetření, dostupnost, jednoduché pouţití a opakovatelnost vyšetření. CT nebo MR vyšetření favorizuje naopak schopnost kromě cévní patologie detekovat i ischemickou tkáň. Pomocí ultrazvuku jsme také 26
27 schopni získat poznatky, které nám ostatní radiologické metody v takové míře neposkytnou informace o morfologickém sloţení aterosklerotického plátu,o hemodynamice krevního toku distálně od významné cévní patologie a o charakteru okluze vnitřní karotidy. Literatura ke kapitole 1. Akopov S, Whitman GT. Hemodynamic studies in early ischemic stroke: serial transcranial Doppler and magnetic resonance angiography evaluation. Stroke 2002;33: Allendoerfer J, Goertler M, von Reutern GM; Neurosonology in Acute Ischemic Stroke Study Group.Prognostic relevance of ultra-early doppler sonography in acute ischaemic stroke: a prospective multicentre study.. Lancet Neurol Oct;5(10): Bar M, Školoudík D. Vyšetření karotických tepen. In Neurosonologie. Školoudík D, Škoda O, Bar M.,Václavík D, Brozman M. Praha: Galén, s ISBN Bar M, Školoudík D, Roubec M et al. Transcranial duplex sonography and CT angiography in acute stroke patients. Journal of Neuroimaging. 2010, vol. 20, no. 3, p ISSN Bash S, Villablanca JP, Jahan R, Duckwiler G, Tillis M, Kidwell C, Saver J, Sayre J. Intracranial vascular stenosis and occlusive disease: CTA versus DSA versus MRA. AJNR 2005;26: Baumgartner RW, Mattle HP, Schroth G. Assessment of >/=50% and <50% intracranial stenoses by transcranial color-coded duplex sonography. Stroke 1999;30: Bartels E. Color-coded duplex ultrasonography of the cerebral vessels: atlas and manual. Stuttgart, Germany: Schatauer;1999:74. Furlan A, Higashida R, Wechsler L, Gent M, Rowley H, Kase C, Pessin M, Ahuja A, Callahan F, Clark WM, Silver F, Rivera F. Intra-arterial prourokinase for acute ischemic stroke. The PROACT II study: a randomized controlled trial. Prolyse in Acute Cerebral Thromboembolism. JAMA 1999;282: Fieschi C, Argentino C, Lenzi GL, Sacchetti ML, Toni D, Bozzao L. Clinical and instrumental evaluation of patients with ischemic stroke within the first six hours. J Neurol Sci 1989;91: Gerriets T, Goertler M,Stolz E,Postert T,Sliwka U, Schlachetzki F, et al for the Duplexsonography In Acute Stroke (DIAS) study group. Feasibility and validity of transcranial duplex sonography in patients with acute stroke J Neurol Neurosurg Psychiatry 2002;73:
28 Goertler M, Niethammer R, Widder B. Differentiating subtotal carotid artery stenoses from occlusions by colour-coded duplex sonography. J Neurol 1994;241: Goertler M, Kross R, Baeumer M, Jost S, Grote R, Weber S, Wallesch WL. Diagnostic impact and prognostic relevance of early contrast-enhanced transcranial color-coded duplex sonography in acute stroke. Stroke 1999;30: Goertler M, Allendoerfer J, von Reutern GM. Design of a multicentre study on neurosonology in acute ischaemic stroke: a project of the neurosonology research group of the World Federation of Neurology. Eur J Ultrasound 2002; 16: Herzig R, Skoloudik D, Kral M., et al. Ultrasonographic and perioperative macroscopic findings in acute carotid artery occlusion. Journal of Neuroimaging. 2011, vol. 21, no. 1, p ISSN Horowitz SH, Zito JL, Donnarumma R, Patel M, Alvir J. Computed tomographicangiographic findings within the first five hours of cerebral infarction. Stroke 1991;22: Jungehulsing GJ, Brunecker P, Nolte CH, Fiebach JB, Kunze C, Doepp F, Villringer A, Schreiber SJ. Diagnostic transcranial ultrasound perfusion-imaging at 2.5 MHz does not affect the blood-brain barrier. Ultrasound Med Biol Jan;34(1): Epub 2007 Sep 14. Kassem-Moussa H, Graffagnino C. Nonocclusion and spontaneous recanalization rates in acute ischemic stroke: a review of cerebral angiography studies. Arch Neurol 2002;59: Rankin J. Cerebral vascular accidents in patients over the age of 60. II. Prognosis. Scott Med J 1957;2: Rha JH, Saver JL (2007) The Impact of recanalizationon ischemic stroke outcome a metaanalysis. Stroke 38: Roubec M, Školoudik D., Herzig R,et al. Korelace transkraniální barevné duplexní sonografie, CT angiografie a digitální subtrakční angiografie u pacientů s aterosklerotickým postiţením mozkových tepen v běţné klinické praxi Česká a slovenská neurologie a neurochirurgie. 2009, roč. 72/105, č. 6, s ISSN Stolz E, Cioli F, Allendoerfer J,Gerriets T, et al Can Early Neurosonology Predict Outcome in Acute Stroke? A Metaanalysis of Prognostic Clinical Effect Sizes Related to the Vascular Status Stroke. 2008; 39: Skutta B, Fürst C, Eilers J, Ferbert A, Kuhn FP. Intracranial stenoocclusive disease: doubledetector helical CT angiography versus digital subtraction angiography. AJNR 1999;20: Školoudík D.Transkraniální duplexní sonografie. V Neurosonologie.Galén 2003: str ISBN
29 Wunderlich MT, Goertler M, Postert T, Schmitt E, Seidel G, Gahn G, Samii C, Stolz E; Duplex Sonography in Acute Stroke (DIAS) Study Group; Competence Network Stroke. Recanalization after thrombolysis: does a recanalization time window exists? Neurology 2007;68: Zanette EM, Fieschi C, Bozzao L, et al. Comparison of cerebral angiography and transcranial Doppler sonography in acute stroke. Stroke 1989; 20:
30 2. Rekanalizační terapie akutní mozkové ischemie 2.1 Prognostický význam rekanalizace cévy v akutní fází mozkového infarktu 2.2 Farmakologická rekanalizační terapie - systémová trombolýza Systémová trombolýza v České republice Prognostické faktory systémové trombolýzy, analýza registru SITS Efektivita sítě trombolytických center v ČR Optimalizace dávky tpa na základě rekanalizace intrakraniálních arterií 2.3 Intervenční terapie akutního mozkového infarktu Metody intervenční terapie Výhody a limitace intervenční terapie 2.4 Ultrazvuková potenciace rekanalizace Relevantní publikace autora ke kapitole 2. Bar M, Mikulík R, Krajina A, Roubec M et al Diagnosis of Recanalization of Intracranial Artery Has Poor Inter-Rater Variability. AJNR Am J Neuroradiol originally published online on January 12, 2012, /ajnr.A2896. (IF ) Bar M, Kadlecová P, Václavík D,Mikulík R et al. Stanovení prognostických faktorů trombolytické léčby u pacientů s akutním mozkovým infarktem, analýza registru SITS Česká a slovenská neurologie a neurochirurgie In press Bar M, Sandercock P, Skoloudik D, et al. Should mechanical embolectomy devices be used in routine clinical practice?. Journal of neural transmission. 2011, vol. 118, no. 8, p ISSN (IF ) Mikulik R, Vaclavik D, Sanak D,BAR M et al. A Nationwide study on topography and efficacy of the stroke treatment network in the Czech republic. Journal of Neurology. 2010, vol. 257, no. 1, p ISSN (IF ) Skoloudik D, Bar M,Skoda O, et al. Safety and efficacy of the sonographic acceleration of the middle cerebral artery recanalization: results of the pilot thrombotripsy study. Ultrasound in Medicine & Biology. 2008, vol. 34, no. 11, p ISSN (IF ) Mikulik R, Reif M, Goldemund D, Bar M et al. Optimized tpa dosing in correlation with artery status: Prospective Study of 3 Doses of tpa. Pending 30
31 2.1 Prognostický význam rekanalizace cévy v akutní fází mozkového infarktu Okluze nebo hemodynamicky významná stenóza extra nebo intrakraniálních arterií je nejčastější příčinou vzniku mozkové ischemie. V různých radiologických a ultrazvukových studiích byla okluze nebo těţká stenóza mozkových arterií diagnostikována v prvních 3-6 hodinách 70-88% případů (Bar et al 2010,2011; Allendorfer et al 2006; Školoudík et.al.2008). Bylo prokázáno, ţe pacienti s významnou cévní patologií v úvodní fázi CMP mají horší prognózu neţ pacienti s normálním cévním nálezem (Allendorfer et al 2006; Feldman et al 2007). Ve studii NAIS (Neurosonology in Acute Ischemic Stroke) pacienti s nálezem okluze kmene ACM nebo její větve do 6 hodin od vzniku CMP měli dvojnásobně větší šanci zůstat nesoběstační (mrs 3-6) ve srovnání s pacienty s normálním cévním nálezem (Allendorfer et al 2006). Rekanalizační hypotéza je zaloţena na předpokladu, ţe rychlým otevřením okludované cévy dojde k reperfusi a k záchraně postiţené tkáně. Autoři Rha a Saver publikovali v roce 2007 metaanalýzu 53 studií (případů a kontrol nebo randomizovaných studií), ve které demonstrovali fakt, ţe procento rekanalizací cévy závisí na pouţité léčebné metody (obrázek č. 1),(Rha a Saver 2007). Rekanalizační poměr v jejich metaanalýze, do které bylo celkově zahrnuto 2066 pacientů, byl následující. Ke spontánní rekanalizaci došlo v 24,1%, při intravenózní trombolýze (IVT) došlo k rekanalizaci ve 46,2%, při IVT, která byla potencovaná ultrazvukovým monitoringem v 66.2%, při intraarteriální trombolýze (IA) v 63.2%, při kombinované IV/IA v 67.5% a při mechanické rekanalizaci v 83.6% případů. Ve druhé části své práce Rha a Saver také analyzovali výsledný dopad časné rekanalizace cévy na výsledný klinický stav pacientů. Do této analýzy bylo zahrnuto 33 studií s celkem 998 pacienty. Stupeň rekanalizace cévy byl určen dle kritérií Thrombolysis in Myocardial 31
32 Ischemia Scale (TIMI) v případě angiografických studií (částečná nebo kompletní rekanalizace se hodnotila stupněm TIMI 2 a 3) a v případě ultrazvukových studií dle Thrombolysis in Brain Ischemia Scale (TIBI, stupeň 4 a 5). Pacienti s rekanalizovanou cévou od vzniku příhody měli výrazně vyšší šanci na dosaţení dobrého výsledného stavu (OR 4.43;95%CI ). U pacientů s rekanalizovanou cévou do 6 hodin od vzniku symptomů byl tento poměr ještě výraznější (OR 6.36 ;95%CI ). V praxi to znamená, ţe pacient, u kterého dojde k rekanalizaci cévy má 4-6x větší šanci na uzdravení oproti pacientu s uzavřenou cévou po 6-24 hodině od vzniku symptomů. Počet úmrtí v prvních 3 měsících od příhody byl také niţší ve skupině pacientů s rekanalizací (12% versus 41%) a počet symptomatických krvácení byl u obou skupin pacientů stejný (OR 1.11 ;95%CI ). Obr.č 1. Procento rekanalizací v závislosti na pouţité metodě Výsledky Meta-Analýzy, Rha, J.-H. et al. Stroke 2007;38: Legenda: Spontánní rekanalizace do 24 hodin, spontánní rekanalizace nad 24 hodin, intravenózní trombolýza (IV), IVT potencovaná ultrazvukem (IV/TCD monitor) intraarteriální trombolýza (IA), kombinovaná IV/IA, mechanická rekanalizace 32
33 Z metaanalýzy také vyplývá, ţe u vysokého procenta pacientů dochází vlivem aktivace tkáňového plazminogenu ke spontánní rekanalizaci, bohuţel ale aţ za dlouhou časovou periodu, kdy jiţ nelze předpokládat záchranu ischemií postiţené tkáně. U 24 % pacientů došlo ke znovuotevření cévy v průběhu 24 hodin a dokonce u 53% pacientů aţ po 24 hodině. Z klinického hlediska je nutné léčebně urychlit znovuotevření cévy v časné fázi i CMP. Tabulka číslo 1 ukazuje současné moţnosti rekanalizační terapie. Tabulka č.1. Způsoby rekanalizační terapie (Bar et al 2011) 1.Intravenózní tpa trombolýza (IVT) 2.Intra-arterialní tpa trombolýza (IAT) 3.Mechanická endovaskulární rekanalizace 3a Mechanická proximální nebo distální embolectomie (MERCI Retriever L5, X6; Penumbra Stroke System; CATCH; Solitaire ) 3b Mechanická fragmentace trombu (EKOS System;EPAR; LaTIS ) 3c Perkutánní angioplastika a stenting 4.Kombinované metody 5.Ultrazvukem potencovaná trombolýza 2.2 Farmakologická rekanalizační terapie - systémová trombolýza Nejstarší metodou rekanalizační terapie je pouţití tkáňového plazminogenu (tpa) do 3 hodin od vzniku icmp. Přelomová, dvojitě zaslepená, randomizovaná studie NINDS (The National Institute of Neurological Disorders and Stroke rt-pa Stroke Study Group) byla publikovaná v roce 1995 (The NINDS rtpa Stroke Study Group 1995). Do studie bylo randomizováno celkem 624 pacientů. Ve skupiny dvě, která sledovala jako primární cíl 90ti denní výsledný klinický stav bylo zařazeno 333 pacientů. Pacienti byli léčeni systémovou trombolýzou v dávce 0.9mg/kg nebo placebem v časovém okně do 3 hodin od vzniku ischemické CMP. Primárními sledovanými parametry ve studii byly: výsledný klinický stav hodnocený v mrs 0-1, symptomatické krvácení a smrt. Studie prokázala jednoznačný benefit léčby pomocí systémové trombolýzy, kdy počet plně soběstačných pacinetů (mrs 0-1) v léčené skupině 33
34 dosáhl 39% a v placebové skupině 21% (OR 1,7; 95%CI 1,2-2.6), počet symptomatických krvácení 6,4% v IVT skupině versus 0,6%,p<0,001 v placebové skupině, mortalita byla v obou skupinách stejná (17% versus 21%). I přes různé kontroverzní názory na výsledky studie NINDS, které se týkaly zejména vysokého procenta symptomatických krvácení, se terapie pomocí systémové trombolýzy stala doporučenou léčbou pacientů s akutní ischemií mozku do 3 hodin od vzniku CMP (Třída I). V 90. letech vedle studie NINDS proběhlo několik jiných randomizovaných trombolytických studií v terapeutickém okně do 6 hodin. Ţádná z nich ovšem neprokázala účinnost a bezpečnost IVT terapie (Goldemund a Mikulik 2010). Hacke a spol. publikovali v roce 2004 pooled analýzu šesti randomizovaných placebem kontrolovaných studií s IVT, ve které prokázali, ţe účinnost IVT terapie se významně sniţuje se zvyšujícím se časem od vzniku CMP. U pacientů, kterým byla podána trombolýza do 90 minut od vzniku příhody, byla šance na uzdravení trojnásobně vyšší neţ u pacientů léčených mezi 4,5. aţ 6. hodinou (OR 2.8; 95% CI ) v terapeutickém okně 0-90 min; OR 1.6 (95%CI ) v terapeutickém okně min; OR 1.4 (95%CI ) v časovém okně mezi min a OR 1.2 (95%CI ) v časovém okně mezi minutou ve prospěch pacientů léčených systémovou trombolýzou (Hacke et al. 2004). Zároveň bylo zjištěno, ţe počet symptomatických krvácení není závislý na čase podání léčby. Vznik symptomatického krvácení byl závislý na věku pacienta a samozřejmě na aplikaci IVT terapii. Hackeho metaanalýza 6 randomizovaných trombolytických studií přinesla dva základní poznatky: 1. časový koncept time is brain je skutečnost a zahájení IVT léčby nesmí být odloţeno 2. je pravděpodobné, ţe IVT v časovém okně 3.- 4,5. hodin má nízký, ale přece jenom měřitelný uţitek pro pacienty 34
35 Efektivitu a bezpečnost IVT v terapeutickém okně mezi 3-4,5 hodinou prokázala významná dvojitě zaslepená randomizovaná trombolytická studie ECASS III (The European Cooperative Acute Stroke Study), (Hacke et ECASS III investigators 2008). Do studie vstoupilo 821 pacientů ( 418 v IVT skupině a 403 v placebové skupině).primárními hodnocenými parametry ve studii byly dosaţení dobrého klinického stavu 90 dní od vzniku příhody(mrs 0-1) a rozvoj symptomatického intracerebrálního krvácení. Ve skupině pacientů léčených tpa dosáhlo 52,4% subjektů dobrého klinického výsledného stavu oproti 45% ve skupině placebové (OR 1.34; 95%CI ; P = 0.04). K symptomatickému krvácení došlo ve 2,4% v léčené skupině versus 0,2% ve skupině placebové (p=0,008) a mortalita byla v obou skupinách identická (7,7% versus 8,4%). Na základě výsledku studie ECASS bylo v roce 2008 prodlouţeno terapeutické okno pro systémovou trombolýzu do 4,5. hodiny (Třída I) Systémová trombolýza v České republice Na základě výsledků studie NINDS (The National Institute of Neurological Disorders and Stroke rt-pa Stroke Study Group) Evropská agentura pro schvalování léků EMEA (European Evaluation of Medicines Agency) schválila v zemích Evropské unie v roce 2002 pouţívání systémové trombolýzy u pacientů s mozkovou ischemií do 3.hodiny od vzniku onemocnění a následně v roce 2008, po publikaci výsledků studie ECASS III, do 4,5 hodiny.vzhledem k riziku symptomatického intracerebrálního krvácení bylo podmínkou schválení IVT léčby v zemích Evropské unie sledování všech pacientů léčených systémovou trombolýzou v registru SITS-ISTR (Safe Implementation of Thrombolysis in Stroke - International Stroke Thrombolysis Register ). SITS registr je prospektivní mezinárodní internetový registr, který shromaţďuje data pacientů léčených systémovou trombolýzou. V letech byly publikovány mezinárodní 35
36 analýzy studie SITS (Wahlgren et al 2007; Wahlgren et al 2008; Ahmed et al. 2009;Ahmed et al 2010;Mishra et al 2010; Kharitonova et al. 2011) a také analýzy národních SITS registrů (Lees et al 2008; Kobayashi et al 2010;Topakian et al 2011; Vanacker et al 2010), které prokázali bezpečnost a účinnost IVT terapie v časovém okně do 4,5. hodiny od vzniku příznaků a identifikovali prediktory dobrého výsledného stavu a symptomatického krvácení. V těchto analýzách nebylo prokázáno, ţe by IVT v časovém okně do 4,5hodiny byla u některých pacientů neúčinná. Na druhé straně byla identifikována řada faktorů ovlivňujících prognózu pacientů, například: čas od vzniku onemocnění k léčbě, vstupní klinický stav pacientů, věk, přítomnost mozkové ischémie na vstupním CT mozku, vysoký systolický tlak, hladina glykémie, zlepšující se klinický stav v průběhu akutní léčby a rekanalizace cévy Prognostické faktory systémové trombolýzy, analýza registru SITS V roce 2011 Bar a spol. provedli analýzu registru SITS Česká republika za účelem stanovení prognostických faktorů trombolytické léčby (Bar et al 2012). Název práce : Stanovení prognostických faktorů trombolytické léčby u pacientů s akutním mozkovým infarktem, analýza registru SITS M.Bar 1, P.Kadlecová 2, D.Václavík 3, J.Neumann 4, O. Škoda 5, R. Mikulík 6 Adresy pracovišť autorů : 1 Neurologická klinika LF OU a Fakultní nemocnice Ostrava, Česká Republika 2 Mezinárodní centrum klinického výzkumu (ICRC), Fakultní nemocnice u sv. Anny v Brně, Brno, Česká republika 3 Neurologické oddělení, Iktové centrum Vítkovická nemocnice a.s., Ostrava 4 Neurologické oddělení, Krajská zdravotní- a.s.,nemocnice Chomutov 5 Neurologické odděleni, Nemocnice p.o., Jihlava a Neurologická klinika 3.LF UK, Fakultní nemocnice Královské Vinohrady, Praha. 6 Mezinárodní centrum klinického výzkumu (ICRC), Neurologická klinika, Fakultní nemocnice u sv. Anny v Brně, Brno, Česká republika 36
37 Úvod Rekanalizační terapie pomocí systémové trombolýzy (IVT) do 4,5. hodiny sniţuje počet nesoběstačných pacientů aţ o 30% (Goldemund 2010;Bar 2011,Wahlgren et al 2008,Hacke et al 2008). Nebylo prokázáno, ţe by IVT v časovém okně do 4,5hodiny byla u některých pacientů neúčinná. Na druhé straně byla identifikována řada faktorů ovlivňujících prognózu, například: čas od vzniku onemocnění k léčbě, vstupní stav pacientů, věk, přítomnost mozkové ischémie na CT(výpočetní tomografie) mozku, vysoký systolický tlak, hladina glykémie, zlepšující se klinický stav v průběhu akutní léčby a rekanalizace cévy (Ahmed et al 2009;Wahlgren et al 2008;Kharitova et al 2011;Mishra et al 2010). Identifikovat faktory ovlivňující výsledný stav pacientů po trombolýze je důleţité, protoţe jejich znalost umoţňuje stanovit prognózu v časné fázi iktu, pomůţe určit patofyziologické mechanismy průběhu mozkového infarktu a ovlivnit léčbu. Kromě analýzy vlivu velikosti objemu ischémie měřených pomocí MR (magnetická rezonance) difusně váţených obrazů nebo vlivu prodlouţení terapeutického okna na klinický stav (Šaňák et al 2011), údaje o prediktorech výsledného stavu po trombolýze v ČR nejsou dostupné. Cílem naší práce bylo zjištění prognostických ukazatelů příznivého výsledného klinického stavu pacientů s mozkovým infarktem léčených pomocí systémové trombolýzy v období 2/2003-2/2010 v České republice. Soubor a metodika Klinická a demografická data pacientů léčených systémovou trombolýzou v České republice jsou ukládána dle jednotného protokolu do registru SITS. Registr SITS je prospektivní mezinárodní internetový registr, který shromaţďuje data pacientů léčených systémovou trombolýzou (Wahlgren et al 2007). 37
38 Všichni pacienti vloţení do registru prodělali akutní mozkový infarkt a byli léčeni IVT tkáňovým plazminogenem (tpa) Alteplázou (Actilyse, Boehringer Ingelheim,Germany) v dávce 0,9mg/kg. Terapeutické okno bylo na základě výsledku studie ECAS III (The European Cooperative Acute Stroke Study) prodlouţeno z původních 3 hodin od vzniku mozkové ischémie na 4,5 hodiny v září Závaţnost neurologického deficitu při přijetí byla hodnocena podle National Institute of Health Stroke Scale (NIHSS) škály. Konečný výsledný klinický stav pacientů byl měřen pomocí modifikované Rankinovy škály (mrs) za 90 dní od počátku onemocnění. Příznivý výsledek léčby byl definován jako mrs skóre v rozmezí 0-1. Všichni pacienti podstoupili vstupní vyšetření CT mozku k potvrzení diagnózy a kontrolní CT za hodin po IVT k vyloučení intracerebrální hemorrhagie. Následující proměnné charakteristiky byly dokumentovány a pouţity pro analýzu prognostických faktorů dobrého výsledného klinického stavu: věk, pohlaví, anamnéza rizikových faktorů (hypertenze, diabetes mellitus, hyperlipidémie, kouření, prodělaná CMP v minulosti, fibrilace síní, městnavé srdeční selhání), uţívání protidestičkové terapie, mrs skóre před CMP, výchozí skóre NIHSS, hodnota systolického krevního tlaku, hladina krevního cukru, hmotnost pacientů, celková dávka tpa, čas do zahájení léčby od nástupu příznaků, čas od přijetí pacienta do nemocnice k zahájení léčby, přítomnost časných ischemických změn na CT nebo MR mozku. Dále byla posuzována etiologická diagnóza mozkové ischémie, skutečnost, zda léčba proběhla v pracovní době (8-16 hodin, Po - Pá) a léčba po prvním říjnu 2008, kdy došlo k prodlouţení terapeutického okna na 4,5. hodiny. Hlavními klinickými sledovanými ukazateli jsou v registru SITS přítomnost symptomatického intracerebrálního krvácení (SICH) podle 3 definicí (dle definice SITS, dle definice NINDS a dle definice ECASS II), mortalita a konečný výsledný klinický stav pacienta hodnocený dle mrs ve 3 měsících od mozkového infarktu. Symptomatické intracerebrální krvácení podle SITS je definováno jako lokální nebo vzdálené parenchymové krvácení typu 2 na CT mozku, 38
39 zjištěné mezi h po léčbě v kombinaci se zhoršením neurologického deficitu 4 body NIHSS ve srovnání s výchozím stavem, nebo intracerebrální krvácení vedoucí ke smrti (Wahlgren et al 2008). Statistická analýza Deskriptivní statistika byla pouţita pro charakteristiku všech pacientů. Následující parametry byly pouţity pro zjištění ukazatelů úspěšnosti příznivého výsledného klinického stavu (mrs za 3 měsíce 0-1). A/ demografická a klinická data: věk, pohlaví, přítomnost rizikových faktorů, uţívání antiagregační terapie, skóre mrs před CMP, výchozí skóre NIHSS, hodnota systolického krevního tlaku, hladina krevního cukru, hmotnost pacientů, celková dávka tpa, přítomnost časných ischemických změn na CT / MR mozku a konečná etiologická diagnóza mozkové ischémie. B/ organizační parametry: čas do zahájení léčby od nástupu příznaků, čas od přijetí pacienta do nemocnice k zahájení léčby, skutečnost, ţe léčba proběhla v pracovní době (8-16 hodin, Po - Pá) a léčba po prvním říjnu Statistická významnost jednotlivých ukazatelů úspěšnosti výsledného klinického stavu byla testována pomocí uni a multivariabilní logistické regresní analýzy. Proměnné, které dosáhly hladiny významnosti p<0,1 v univariabilní analýze, byly následně pouţity pro testování v multivariabilní analýze. Hladina statistické významnosti v konečném modelu byla určena jako p<0,05. Výsledky V letech bylo v České republice dle registru SITS léčeno systémovou trombolýzou celkem 3053 pacientů.v terapeutickém okně do 3 hodin od vzniku příznaků 1861 (61%) 39
40 pacientů a od po prodlouţení terapeutického okna na 4,5. hodiny 1192 (39%) pacientů. Mimo pracovní dobu bylo léčeno 1412(47%) pacientů. Demografická a vstupní klinická data pacientů ukazuje tabulka číslo 2. Dobrého klinického stavu hodnoceného v modifikované škále mrankin 0-1 bylo dosaţeno u 1308 (43%) pacientů. Celkem 120(4%) pacientů zůstalo nesoběstačných (mrs 4-5) a 462(15%) pacientů zemřelo. K symptomatickému intracerebrálnímu krvácení dle definice SITS došlo u 62(2%) pacientů. Tabulka číslo 3 ukazuje vliv jednotlivých sledovaných ukazatelů na příznivý výsledný stav (mrs<=1) hodnocený pomocí univariabilní a multivariabilní logistické regresní analýzy. Při multivariabilní analýze byly významně asociovány s nepříznivým výsledným stavem pacientů následující faktory: věk (zvyšující se po 10 letech) -OR 0.90, 95%CI ( ); systolický krevní tlak (zvyšující se po 10 mmhg) -OR 0.92, 95%CI ( ); vstupní klinický stav pacienta měřený dle NIHSS (zvyšující se po 5 bodech škály ) -OR 0.52, 95%CI ( ); hladina glykémie (zvyšující se o 5 mmol/l) -OR 0.61, 95%CI ( ) a diagnóza embolické mozkové ischemie(i63.4- dle Mezinárodní klasifikace nemocí) -OR 0.75, 95%CI ( ). Diskuze V naší práci jsme identifikovali následující nezávislé faktory, které ovlivňují prognózu pacientů léčených trombolýzou v ČR pro akutní mozkový ischemický infarkt: vysoký věk, vstupní systolický krevní tlak a hladina glykémie, vstupní klinický stav pacienta hodnocený v škále NIHSS a embolická etiologie mozkové ischémie. Naše výsledky podporují jiţ dříve publikované prognostické faktory léčby IVT, z nichţ nejvýznamnější prací byla analýza všech dat mezinárodního registru SITS. V této analýze věk, vysoká hladina glukózy, vstupní klinický stav pacienta měřený v škále NIHSS a přítomnost mozkového infarktu na vstupním 40
41 CT byly nezávisle asociovány s nepříznivým výsledným klinickým stavem (Wahlgren 2008;2007). Zatímco výše uvedené výsledky potvrzují výsledky studií z jiných zemí, naše analýza poskytuje některé zajímavé údaje specifické pro ČR. Zajímavé je například zjištění, ţe pouze 13% pacientů, kteří měli jasné známky časné ischémie na CT mozku, bylo indikováno k IVT v ČR ve srovnání s 24% pacientů v mezinárodním registru SITS. Tento údaj svědčí o opatrném přístupu k indikaci IVT u pacientů s časnými známkami mozkové ischémie na CT v ČR. Tento postoj lékařů je zbytečný, protoţe přítomnost časných ischemických změn na CT neovlivňuje účinnost trombolýzy. Jinými slovy, nepodání trombolýzy pacientům s časnými známkami ischémie ještě více zhorší prognózu těchto pacientů, která je jiţ tak zhoršena přítomností časných známek. Argumentem proti jednoznačnému doporučení podat IVT je skutečnost, ţe přítomnost časných známek ischemie zvyšuje riziko symptomatického krvácení dle definice RCT (Randomized Control Trial), (Wahlgren et al 2008). V ČR téţ celkový počet registrovaných pacientů (3053) a počet pacientů léčených mimo pracovní dobu svědčí o kvalitní organizaci péče o CMP v naší zemi. Celkem bylo léčeno mimo pracovní dobu 47% pacientů a tento počet výrazně převyšuje počty léčených pacientů mimo pracovní dobu v mezinárodním registru SITS nebo v registrech jednotlivých zemí (Wahlgren et al 2008 ;2007;Koboyashi 2010;Topakian 2011). Například ve Velké Británii pouze necelá 4% pacientů byla léčena mimo pracovní dobu (Lees et al 2008). Navíc skutečnost, ţe pacienti byli léčeni mimo pracovní dobu, neovlivnila v našem souboru negativně výsledný klinický stav. Faktorem, který vedle vstupního klinického stavu nejvíce ovlivňoval prognózu pacientů v našem souboru, byla hladina glykémie. Kaţdé zvýšení glykémie o 5mmol/l sniţovalo šanci na dosaţení příznivého výsledného stavu o 39%. Hladina glykémie byla i nezávislým prediktorem výsledného stavu v publikovaných studiích, ale nedosáhla tak významných 41
42 prediktivních hodnot (Wahlgren et al 2008;Vanacker et al 2010). Ribo et al prokázali, ţe hyperglykémie nejenom ovlivňuje klinický výsledný stav pacientů, ale také růst ischémie v průběhu akutní fáze CMP měřený pomocí difusně váţených MR snímků a rekanalizační čas (Ribo et al 2004;2007). Existuje několik vysvětlení účinků hyperglykémie na ischemický mozek. Teorie hyperosmolární se opírá o fakt, ţe hyperglykémie zvyšuje osmolalitu krve a tím způsobuje zhoršení prokrvení postiţené tkáně. Teorie metabolická se opírá o aktivaci N- methyl-d-aspartát (NMDA) receptorů, která je následována vstupem kalcia do buněk a vznikem lokálního edému (Li PA et al 2000). Zánětlivá teorie argumentuje aktivací oxidativního stresu a zánětu při hyperglykémii (Fukuoka et al 1989;Ribo et al 2005). Bylo prokázáno, ţe % pacientů před zahájením a v průběhu IVT má hyperglykémii, která sniţuje účinnost tpa (Ribo et al 2005;Garg 2006). European Stroke Organization doporučuje sníţit hladinu glykémie do hodnoty 140mg/dL(7,7mmol/l) před zahájením IVT (ESO guidelines 2009). Data z randomizovaných studií s inzulinem aplikovaným před a v průběhu IVT jsou potřebná k jasnému doporučení léčby hyperglykémie (Ribo et al 2005;Garg 2006;Ahmed et al 2010). Vysoký věk je nezávislý prediktor mortality a invalidity u pacientů se všemi typy CMP (Engelter et al 2006;Petrovicsova et al 2011). Z naší analýzy vyplývá, ţe kaţdá dekáda zvyšuje pacientům riziko následné invalidity po mozkovém infarktu o 10%. To ovšem neznamená, ţe by starší pacienti měli být z IVT vyloučeni. I přes obecně nepříznivý vliv vyššího věku na výsledný klinický stav byla prokázána vyšší účinnost trombolytické léčby starších pacientů ve srovnání se stejně starými pacienty neléčenými IVT (Mishra et al 2010;Engelter et al 2006;Petrovicsova et al 2011). Průměrný naměřený systolický tlak před aplikací IVT dosáhl u našich pacientů hodnoty 153 mmhg. Naše práce prokázala, ţe pacienti s hodnotou systolického TK o 10 mmhg niţší, měli o 7% vyšší šanci na dosaţení mrs 0-1. Tento nález odpovídá analýze pacientů z 42
43 mezinárodního registru SITS, kde nejoptimálnější hodnoty systolického TK v období prvních 24 hodin po IVT byly v rozmezí mmHg (Ahmed et al 2009). Zda-li by systolický TK vyšší neţ 150mmHg měl být sniţován do hodnot mmHg ale není jasné. Studie u pacientů neléčených trombolýzou ukázaly, ţe takové sníţení krevního tlaku pacientům nepřináší prospěch (Sandset et al 2011). Do doby provedení randomizovaných klinických studií proto platí, ţe u pacientů léčených IVT sniţujeme krevní tlak pod hodnoty 185/110mmHg (ESO guidelines 2009). Vstupní klinický stav je ve všech publikovaných studiích uváděn jako silný prediktor nepříznivého výsledného klinického stavu (Wahlgren et al 2008 ;2007;Koboyashi 2010;Sanak et al 2011;Vanacker et al 2010;Topakian 2011). Vstupní hodnota NIHSS pacientů léčených v ČR byla identická jako u pacientů v mezinárodním registru (medián NIHSS 11, IQR 8-17). Z naší analýzy vyplývá, ţe pacienti s hodnotou ve škále NIHSS o 5 bodů vyšší měli o 48% niţší šanci dosaţení příznivého klinického stavu! Posledním významným prognostickým faktorem byla embolická diagnóza mozkové ischémie, která zvyšovala šanci na nepříznivý výsledný stav o 25% ve srovnání s ostatní etiologií CMP. Limitací této práce je skutečnost, ţe údaje z registru mohou podléhat selekčnímu bias. Protoţe je ale v ČR do registru zařazováno velké mnoţství pacientů a v registru participuje naprostá většina trombolytických center, je přítomnost selekčního bias krajně nepravděpodobná a určitě niţší neţ na úrovni celého SITS registru. Druhou potenciální limitací je, ţe údaje z České republiky nebylo moţné validně srovnat s údaji z jiných zemí, protoţe rozdíly ve vstupních parametrech by vyţadovaly adjustaci na tyto parametry. SITS Česká republika ale není vlastníkem údajů z jiných zemí (a naopak), takţe takovou adjustaci nebylo moţno provést. 43
44 Hlavní předností této práce je skutečnost, ţe existuje pouze velmi málo zemí na světě, které by měly tak systematickým způsobem a v takovém rozsahu jako Česká republika zmapovánu trombolytickou terapii pacientů s akutním mozkovým infarktem. Závěr V naší práci jsme identifikovali několik významných prognostických faktorů ovlivňujících výsledný klinický stav pacientů léčených systémovou trombolýzou v České republice jako jsou: hladina glykémie a hodnota systolického tlaku před zahájením léčby, věk, vstupní klinický stav hodnocený ve škále NIHSS a embolická etiologie mozkové ischémie. Znalost prediktorů výsledného klinického stavu pomůţe klinikovi určit prognózu pacienta léčeného systémovou trombolýzou v časné fázi mozkového infarktu a ovlivnit rozhodování o léčbě rizikových faktorů. 44
45 Tabulka číslo 2. Demografická a vstupní klinická data a ukazatele výsledného stavu. Charakteristiky Pacienti Analyzovaní pacienti N 3054 Ţeny, N (%) 1219 (39,9%) Věk, roky, průměr (SD) 66,1 (12,12) Hmotnost [Kg], průměr (SD) 82,0 (14,91) Systolický TK [mmhg], průměr (SD) 153,4 (20,32) Klinický stav před léčbou v NIHSS*, median (Q1-Q3) 11 (7-16) Glykémie před léčbou [mmol/l], průměr (SD) 7,6 (2,81) Celková dávka tpa [mm], průměr (SD) 72,0 (12,25) Rizikové faktory Současné kouření, N (%) 697 (22,8%) Předchozí iktus, N (%) 346 (11,3%) Fibrilace síní, N (%) 748 (24,5%) Srdeční selhání, N (%) 322 (10,5%) Hypertenze, N (%) 2185 (71,5%) Diabetes mellitus, N (%) 745 (24,4%) Hyperlipidemie, N (%) 1070 (35,0%) DM a předchozí iktus, N (%) 102 (3,3%) Uţívání antiagregační léčby, N (%) 927 (30,4%) CT nebo MR časné známky ischémie, N (%) 390 (12,8%) Čas od příznaků do zahájení léčby [min], medián (Q1-Q3) 145 ( ) Čas od příznaků do přijetí do nemocnice [min], medián (Q1-Q3) 65 (47-100) Čas od přijetí do zahájení léčby [min], medián (Q1-Q3) 70 (50-90) Čas od přijetí do zahájení léčby (<=60 min), N (%) 1255 (41,1%) Mezinárodní klasifikace nemocí NA, N (%) 267 (8,7%) I 63.0 nebo I 63.3, N (%) 1116 (36,5%) I 63.4, N (%) 807 (26,4%) I 63.5 nebo I 63.8 nebo I 63.9, N (%) 864 (28,3%) Pacienti s příznivým výsledným klinickým stavem [ mrs 0-1] N (%) 1308 (42,8%) Nesoběstační pacienti [mrs 4-5] N % 120 (3,9%) Mortalita, N ( %) 462 (15,1%) Léčba po 1 říjnu 2008, N (%) 1192 (39,0%) Léčba v pracovní době (8:00-16:00), N (%) 1641 (53,7%) Počet pacientů v centru, medián (Q1-Q3) 106 (46-203) Počet pacientů v centru/rok, medián (Q1-Q3) 23 (12-41) NIHSS National Institute of Health Stroke Scale, NA Not Available, SD směrodatná odchylka, N počet, Q1-Q3 rozmezí mezi prvním a třetím qvartilem 45
46 Tabulka číslo 3. Univariabilní a multivariabilní logistická regresní analýza vlivu sledovaných ukazatelů na příznivý výsledný klinický stav. Univariabilní analýza Multivariabilní analýza Proměnná OR (95% Cl)* p OR (95% Cl)* p Ţena 0,85 (0,73-0,98) 0,029 Věk [roky] 0,98 (0,97-0,98) <0,001 0,99 (0,98-1,00) 0,007 Věk (vzestup po 10 letech) 0,79 (0,74-0,84) <0,001 0,90 (0,83-0,97) 0,007 Hmotnost [kg] 1,01 (1,00-1,01) 0,041 Hmotnost (vzestup po 10 kg) 1,05 (1,00-1,11) 0,041 Systolický TK [mmhg] 0,99 (0,99-1,00) <0,001 0,99 (0,99-1,00) <0,001 Systolický TK (vzestup o 10 mmhg) 0,92 (0,88-0,95) <0,001 0,92 (0,88-0,97) <0,001 Současné kouření 1,35 (1,13-1,60) <,001 CT nebo MR časné známky ischémie 0,99 (0,80-1,23) 0,922 Glykémie[mmol/L] 0,90 (0,88-0,93) <0,001 0,91 (0,87-0,94) <0,001 Glykémie (vzestup po 5 mmol/l) 0,60 (0,52-0,70) <0,001 0,61 (0,51-0,73) <0,001 Celková dávka tpa 1,01 (1,00-1,01) 0,011 Předchozí iktus 0,79 (0,63-1,00) 0,052 Fibrilace síní 0,73 (0,66-0,87) <0,001 Srdeční selhání 0,65 (0,50-0,83) <0,001 Hypertenze 0,67 (0,57-0,79) <0,001 Diabetes mellitus 0,66 (0,55-0,78) <0,001 Hyperlipidemie 0,95 (0,81-1,11) 0,514 Uţívání antiagregační léčby 0,78 (0,67-0,92) 0,003 Čas od příznaků do přijetí do nemocnice 1,00 (0,10-1,00) 0,420 [min] Čas od příznaků do přijetí do nemocnice 0,99 (0,98-1,01) 0,420 (vzestup po 10 min) Čas od přijetí do zahájení léčby (<=60 min 1,07 (0,92-1,24) 0,370 vs >60min) Léčba po 1. říjnu ,31 (1,13-1,53) <0,001 Modifikovaná Rankinova škála před iktem 1,22 (0,97-1,55) 0,096 Léčba v pracovní době 1,03 (0,89-1,19) 0,724 DM a předchozí iktus 0,52 (0,34-0,81) 0,004 Počet pacientů léčených v centru 1,00 (1,00-1,00) 0,572 Počet pacientů léčených v centru za rok 1,00 (1,00-1,00) 0,698 Vstupní klinický stav hodnocený v NIHSS 0,87 (0,86-0,88) <0,001 0,88 (0,86-0,90) <0,001 Vstupní klinický stav (vzestup o 5 bodů 0,50(0,46-0,54) <0,001 0,52 (0,47-0,56) <0,001 NIHSS škály) Diagnóza I 63.4 vs ostatní 0,64 (0,54-0,76) <0,001 0,75 (0,62-0,90) 0,002 * OR = Poměr šancí pro příznivý klinický výsledný stav,hodnocený v mrs 0-1 body a jeho 95% interval spolehlivosti 46
47 Efektivita sítě trombolytických center v ČR V roce 2008 Mikulík a spol. ve své studii analyzovali efektivitu jednotlivých center poskytující systémovou trombolýzu v ČR v rámci SITS projektu. Název studie : A Nationwide study on topography and efficacy of the stroke treatment network in the Czech republic. R.Mikulík 1, D.Václavík 2, D.Šaňák 3, M.Bar 4, P.Ševčík 5, Z.Kalita 6, N.Wahlgren 7 Pracoviště: 1 Mezinárodní centrum klinického výzkumu (ICRC), Fakultní nemocnice u sv. Anny v Brně, Brno, Česká republika 2 Neurologické oddělení, Iktové centrum Vítkovická nemocnice a.s., Ostrava, Česká Republika 3 Neurologická klinika Fakultní nemocnice v Olomouci, Česká Republika 4 Neurologická klinika LF OU a Fakultní nemocnice Ostrava, Česká Republika 5 Neurologická klinika Fakultní nemocnice v Plni, Česká Republika 6 Neurologické oddělení, Krajská nemocnice T.Bati, Zlín, Česká Republika 7 Neurologické oddělení, Universitní nemonice Karolinska, Stockholm, Švédsko Data autoři v roce 2008 získali ze 42 trombolytických center (88%) s následující jejich charakteristikou [median (min-max)]: velikost spádové oblasti činil ( ), počet hospitalizovaných pacientů s CMP/rok byl 420 ( ), počet provedených IVT/rok 7.5 (2-45), počet specialistů na CMP/centrum byl 3 (1-7). Trombolytická centra léčila 4.3% pacientů ze všech ischemických CMP. Iktová jednotka byla přítomna ve 32 centrech (78%) a intervenční endovaskulární léčba byla prováděna v 11centrech (26%). Finanční problémy omezovaly poskytování léčby ve 14 centrech (35%) a ústavní dlouhodobá rehabilitační léčba byla k dispozici v 18 centrech(45%). Mikulík a spol. určili pomocí multivariabilní regresní analýzy tři nezávislé faktory ovlivňující efektivitu center, která byla definována jako počet trombolýz na centrum a rok: velikost spádové oblasti (p<0.001), počet lékařů specialistů na CMP pracujících v centru (p<0.001) a přítomnost akutního intervenčního programu v centru (p<0.001). 47
48 Optimalizace dávky tpa na základě rekanalizace intrakraniálních arterií V letech 2008 aţ 2011 proběhla v České republice nerandomizovaná otevřená studie Mikulíka a spol, která testovala velikost dávky tpa v závislosti na rekanalizaci cévy v průběhu systémové trombolýzy. Název studie: Optimalizace dávky systémové trombolýzy na základě stavu intrakraniálních arterií: Prospektivní studie 3. dávek tpa. Autoři: Mikulik R 1, Reif M 1, Goldemund D 1, Bar M 2,Roubec M 2,Školoudik D 2,KulihaM 2. Pracoviště: 1 Mezinárodní centrum klinického výzkumu (ICRC), Fakultní nemocnice u sv. Anny v Brně, Brno, Česká republika 2 Neurologická klinika, Fakultní nemocnice Ostrava, Česká Republika Studie byla podpořená grantem IGA Ministerstva zdravotnictví České republiky NS /2008. Primárním cílem studie bylo získat informace o bezpečnosti a účinnosti rekanalizace různými dávkami tpa. Primárním bezpečnostním parametrem bylo zjištění symptomatického krvácení v průběhu 36 hodin od podání léku anebo těţkého systémového krvácení. Stupeň rekanalizace byl hodnocen podle TIBI kritérií (Thrombolysis in Brain Ischemia, Demchuk 2001). Dobrý klinický stav byl hodnocen dle mrs (0-1) 90 dní po vzniku CMP. U všech pacientů bylo provedeno vstupní ultrazvukové vyšetření s nálezem okluze cévy (TIBI 0-3) a CT angiografické vyšetření, které muselo potvrdit ultrazvukovou diagnózu. Stupeň rekanalizace cévy byl diagnostikován pomocí TCD vyšetření, které proběhlo ve a 120. minutě od zahájení terapie. Diagnóza TIBI 4 nebo 5 byla hodnocena jako kompletní rekanalizace, vzestup TIBI o jeden bod byl hodnocen jako parciální rekanalizace a pokles o jeden bod jako reokluze (Alexandrov 2004; Alexandrov 2002). Pacienti byli léčeni rtpa v úvodních 30ti minutách identicky (intravenózní 10mg bolus a poté 30 minutová infuse 0.6mg/kg) a poté byli zařazeni do 3 různých dávkovacích schémat. První skupina obdrţela infusi 0.2mg/kg/30minut, 48
49 druhá skupina infusi 0.4mg/kg/60minut a 3. skupina infusi 0.6mg/kg/90 minut, přičemţ maximální dávka tpa byla 110mg. Délka terapie celkem byla od 60-ti minut v první skupině v dávce 0.8 mg/kg přes 90 minut ve druhé skupině v dávce 1,0mg/kg aţ do 120-ti minut ve třetí skupině v dávce 1.2 mg/kg. Průběh léčby byl zastaven v případě kompletní rekanalizace cévy (TIBI 4,5). Ve studii bylo léčeno 30 pacientů (6 pacientů ve skupině číslo jedna, 12 pacientů ve skupině dvě a 12 pacientů ve skupině číslo tři). Všichni pacienti prodělali akutní icmp s prokázanou okluzí kmene nebo větve ACM. K rekanalizaci cévy dle TIBI kritérii nedošlo ve skupině jedna ani v jednom případě, ve skupině dvě došlo jednou k parciální rekanalizaci a jednou ke kompletní a ve skupině tři došlo v jednom případě ke kompletní a ve dvou případech k parciální rekanalizaci. K reokluzi v průběhu 120 minut od začátku léčby došlo ve 2 případech ve skupině tři. Ve výsledcích nebyl zjištěn rozdíl ve výsledném klinickém stavu mezi jednotlivými dávkovacími schématy. Pacienti s jakýmkoliv stupněm rekanalizace dosáhli příznivého výsledného klinického stavu mrs (0-1) v 60% ve srovnání s20% pa cientů s ţádnou rekanalizací (p=0.06). Bezpečnostní profil byl ve všech skupinách identický. V závěru práce autoři demonstrovali identickou bezpečnost a efektivitu různých dávek rtpa. Poukázali na nízký počet rekanalizací v průběhu studie a na nutnost vývoje efektivnějších léčebných rekanalizačních metod. 2.3 Intervenční terapie akutního mozkového infarktu I přes možnost léčby icmp systémovou trombolýzou jsou v klinické praxi stále před lékaře kladeny závažné nevyjasněné otázky. Léčba IVT je signifikantně účinná ve srovnání s placebem, nicméně i přes léčbu IVT zůstává více jak 50% pacientů po icmp nesoběstačných. IVT léčba má také řadu kontraindikací pro důvodné obavy ze symptomatického intracerebrálního krvácení. Z velkého počtu kontraindikací vyplývá nízká 49
50 obecná dostupnost léčby. V roce 2008 v ČR pouze 4.3% pacientů s akutní icmp byla léčena systémovou trombolýzou (Mikulik et al.2008). V ostatních Evropských zemích je procento léčených pacientů ještě nižší (Lee et al 2008; Kobayashi et al 2010;Topakian et al 2011; Vanacker et al.2010). IVT léčba má rovněž relativně nízký rekanalizační potenciál (dle analýzy provedených studií dochází k rekanalizaci cévy maximálně ve 44% - distální úseky ACM) a procento úspěšnosti je úzce závislé na místě okluze cévy. Všechny výše uvedené skutečnosti otevírají před kliniky další otázky: Jak léčit pacienty, u kterých systémová trombolýza selže a nedojde u nich k časné rekanalizaci cévy? Jak léčit pacienty, kteří nesplnili kritéria k podání IVT? Zejména nízký rekanalizační potenciál IVT terapie vedl k rozvoji jiných léčebných metod, které by efektivněji vedli k časné rekanalizaci cévy. Saqqur a spol. ve své práci prokázali, že rekanalizace cévy při IVT terapii závisí na místě okluze cévy(saqqur et al 2006). Ve své práci prokázali rekanalizaci distálních větví ACM při léčbě IVT ve 44% případů,or 2,0 (50 ze113 pacientů [44.2%], 95% CI: 1.1 to 3.1, P=0.005), kmene ACM ve 30% případů, OR 0,7 (49 ze 163 [30%], 95% CI: 0.4 to 1.1, P =0.13), distálního úseku ACI v 6%, OR 0.1 (1 ze 17 případů [5.9%], 95%CI: to 0.8, P =0.015), tandemové cervikální okluze ACI a ACM ve 27% případů,or 0.7 (6 ze 22 [27%], 95% CI: 0.3 to 1.9, P =0.5), a při okluzi bazilární artérie došlo k rekanalizaci ve 30% případů, OR 0.96 (3 z 10 [30%], 95% CI: 0.2 to 4, P=0.9). Vývoj nových účinnějších a stejně bezpečných trombolytických látek (tenektepláza nebo desmotepláza) v klinické praxi selhal (Hacke et al 2009; Haley et al 2010). Z výše uvedených důvodů a i na základě úspěšné katetrizační léčby infarktů myokardu byly do klinické praxe zavedeny metody intervenční nebo kombinované endovaskulární terapie (tabulka číslo 1,str.33). 50
51 2.3.1 Metody intervenční terepie Metody intervenční terapie byly publikovány autorem v souhrnném článku Bar M, Sandercock P, Skoloudik D, et al. Should mechanical embolectomy devices be used in routine clinical practice?. Journal of neural transmission. 2011, vol. 118, no. 8, p ISSN (IF ) Intraarteriální trombolýza (IAT) IA terapie jako jediná z uvedených intervenčních metod v tabulce číslo 1 je podpořena výsledky randomizované studie PROACT II (Furlan et al 1998). Studie prokázala vysoký rekanalizační potenciál intraarteriální trombolýzy aplikované na proximální povrch trombu v průběhu prvních šesti hodin od vzniku symptomů, nicméně klinický efekt a výsledný klinický stav pacientů nebyl lepší než při léčbě samotnou IVT. Mechanickou rekanalizační terapii design studie nedovoloval. Výsledky - rekanalizační poměr a klinický výsledný stavplacebové skupiny studie PROACT II je dodnes používán ke srovnání efektu léčby jiných mechanických intervenčních metod. Mechanická rekanalizace Cílem mechanické rekanalizace je odstranit trombus mechanickým způsobem. V klinické praxi existuje několik možností jak trombus odstranit. odtlačit trombus k cévní stěně při zavádění stentu rozrušit strukturu proximálního konce trombu a trombus aspirovat proximální trombectomie trombus stáhnout z distálního konce pomocí kloboučku nebo coilu - distální trombectomie kombinovat výše uvedené mechanické metody 51
52 Stenting Výhodou využití stentingu v rekanalizaci intrakraniální artérie je rychlost provedené procedury ve srovnání s jinými metodami. Hlavní nevýhodou je komprese trombu stentem k cévní stěně, která může vést k okluzi perforátorů. Stenting také vyžaduje užívání duální antiagregační terapie k prevenci restenóz anebo trombóz, což zvyšuje riziko SICH u pacientů v akutní fázi icmp. I přes duální antiagregační léčbu po stentingu dosahuje procento restenóz až 32% (Groschel et al 2009). Bylo publikována několik malých studií, které prokázaly vysoký rekanalizační potenciál stentingu mezi 79% až 95% (Gralla et al.2011). Širšímu využívání stentingu v klinické praxi brání nedostatek validních informací ze studií. Je diskutabilní, s ohledem na úspěchy jiných rekanalizačních metod, zda se stenting stane první metodou volby v rekanalizační léčbě ischemické CMP. Domníváme se, že spíše bude hrát roli rescue terapie při selhání jiných postupů. Distální trombectomie - Merci Retriever Nejvyšší procento rekanalizací bylo dosaženo ve studiích s mechanickou embolektomií (Rha a Saver 2007). Studie MERCI (Smith et al.2007) jako první testovala zda mechanická embolektomie pomocí Merci Retrieveru (obrázek č.2) je bezpečná a účinná u pacientů do 8hodin od vzniku ischemické CMP. Následující studie Multi MERCI (Smith et al 2008) povolila také nábor pacientů, u kterých selhala intravenózní trombolýza a v průběhu IVT nedošlo k rekanalizací cévy. Rekanalizační poměr (TIMI 2-3) činil 53% při použitím Merci Retrievru samotného a zvýšil se až na 73% při kombinované terapii s intravenózní trombolýzou. Úspěšná rekanalizace byla doprovázena i zlepšením klinického stavu (mrs<=2) ve 47% případů. Procento symptomatických krvácení bylo relativně nízké (2,4%) a kombinace s IVT riziko krvácení nezvyšovala. Komplikace související s výkonem se vyskytly v 5,7%. Na základě 52
53 výsledků studií MERCI a Multi MERCI v roce 2004 agentura FDA (Food and Drug Administration) USA schválila MERCI zařízení jako první nástroj k otevření cévy u pacientů s akutní icmp. Na základě studie MERCI a Multi MERCI byla také stanovena indikační kriteria k mechanické rekanalizaci (tabulka číslo 4) Obrázek č.2. L5 Merci Retriever (Concentric Medical Inc). Tabulka č.4. Indikační kriteria mechanické embolektomie čas do 8 hodin od vzniku icmp středně těţký a těţký neurologický deficit (NIHSS > 8) okluze intrakraniální nebo cervikální mozkové arterie kontraindikace systémové trombolýzy selhání systémové trombolýzy Proximální trombectomie - Stent retriever Tato zařízení kombinují moţnost extrakce trombu s moţností zavedení self-expandable stentu. V současné době se vyvíjí různě typy zařízení tohoto druhu od různých společností (TREVO, Concentric Medical, Mountain View, CA; PULSE, Penumbra, Alameda,CA; 53
54 ReVive, Micrus, CA). Nejvíce publikovaných studií má v současnosti systém Solitaire FR(ev3,Irvine,CA). Metaanalýza 6 Evropských studií zahrnovala 141 (mean NIHSS 18) s okluzí intrakraniální cévy léčených systémem Solitaire FR (Gralla et al 2011). V metaanalýze autoři demonstrovali 86% rekanalizací, které byly spojené s dosaţením příznivého klinického stavu v 55% pacientů. V současné době probíhají dvě studie, jedna randomizovaná (SWIFT study) a jedna prospektivní (STAR trial), které testují systém Solitaire FR (Gralla et al.2011). Kombinová distální i proximální trombectomie - Penumbra systém Penumbra systém je zařízení, které kombinuje aspiraci trombu s jeho extrakcí. Tento systém byl testován ve studii Penumbra Pivotal Stroke Trial, ve které bylo léčeno 125 pacientů do 8 hodin po vzniku CMP (The Penumbra Pivotal Stroke Trial 2009). Dosažené procento rekanalizací (TIMI 2-3) ve studii činilo 81,6%, ale i přes vysoké procento úspěšných zákroků pacienti dosáhli příznivého klinického stavu pouze ve 27% případů. Penumbra systém je jeden ze tří zařízení, který je v současnosti testován ve studii IMS-III (The interventional management of stroke III study). Mechanická fragmentace trombu - EKOS systém EKOS systém (obrázek číslo 2) používá mechanickou fragmentaci embolu pomocí nízkoenergetického intravaskulárního ultrazvuku instalovaného přímo do trombu v kombinaci s nízkou dávkou IVT (0,6mg/kg) a s možností doplnit tuto dávku intraarteriálně až o 22mg. Toto zařízení bylo testováno ve studii IMS II (The interventional management of stroke II study), do které bylo zařazeno 81 pacientů. Ve 45% případů došlo k rekanalizaci artérie (TICI 2a,b,3). Pacienti dosáhli signifikantně lepšího výsledného klinického stavu při srovnání se studii NINDS (mrs 0-2, 46% versus 39%,OR 1,77). Počet symptomatických hemorrhagií byl srovnatelný se studí NINDS ( 9,9% versus 6,6) (The IMS Trial investigators 2007). V současné době je systém EKOS jeden ze tří systému používaný v probíhající studií IMS III (Gralla et al 2011). 54
55 Obrázek č.2. EKOS systém mikro-infůzní systém Výhody a limitace intervenční endovaskulární terapie Hlavní přednosti intervenční terapie moţnost kombinované terapie Existuje vysoké procento pacientů, u kterých nedošlo k rekanalizaci cévy při systémové trombolýze (Saqqur et al 2006). Intervenční endovaskulární terapii můţeme pouţít u pacientů, u kterých selhala intravenózní trombolýza. Design v současné době probíhající randomizované studie IMS III povoluje léčit mechanickou rekanalizací pacienty v průběhu systémové trombolýzy. zvýšení procenta léčených pacientů Intervenční terapii je moţno pouţít i pro pacienty, u kterých je IVT z různých důvodů kontraindikována. Tato skutečnost obecně zvyšuje počet léčených pacientů. dosaţené vyšší procento rekanalizací Všechny výše uvedené intervenční studie dosáhli vyššího procenta rekanalizací, neţ jsme schopni dosáhnout pomocí IVT samotné. Bohuţel dosaţené vysoké procento rekanalizací nebylo doprovázené vyšším počtem pacientů s finálním příznivým klinickým stavem. 55
56 Limitace intervenční endovaskulární terapie časový odklad rekanalizace Je jednou z hlavních limitací nekombinované endovaskulární léčby. Například ve studii Multi MERCI byl průměrný čas od zahájení k ukončení výkonu 1,6 hodin. Domníváme se, ţe časový odklad rekanalizace je jedním z hlavním důvodů nízké efektivity terapie v dosaţeném výsledném klinickém outcomu. komplikace spojené s výkonem Rovněţ zhoršují celkové klinické výsledky endovaskulární terapie. Ve studii Multi MERCI byl počet komplikací (mechanické poškození cévní stěny nebo perforace cévy) 5,7% a v Penumbra studii dokonce 12,8%. přítomnost vysoce erudovaného personálu Nepřítomnost erudovaného personálu 24 hodin ve sluţbě sniţuje počet a dostupnost intervenční terapie. Například ve studii PROACT II bylo skrínováno 1809 pacientů, ale pouze 141 podstoupilo IAT. Podobně ve studiích Merci a MULTI Merci skríninkem prošlo 1088 pacientů a 164 pacientů bylo léčeno MERCI katétrem(smith et al.2007;2008). cena výkonu V různých zemích je endovaskulární léčba dvoj aţ čtyřnásobně draţší neţ systémová trombolýza (Brinjikji et al 2011,Bar et al 2010). nedostatek medicínských důkazů Hlavní limitací pouţití endovaskulární léčby je nedostatek medicínských důkazů. Kromě studie PROACT II všechny ostatní studie nebyly randomizované. Ve většině případů měli pouze jednu větev a srovnávali své výsledky se studiemi NINDS nebo PROACT II. Přímé srovnání není dostupné a doporučení k terapii nedosahuje úrovně třídy I nebo II. V současné době probíhají studie, které mají prokázat jednoznačně klinický efekt rekanalizační 56
57 terapie (IMS-III, SWIFT study, STAR trial). Naneštěstí ještě rychlejším tempem jde vývoj nových rekanalizačních zařízení, takţe organizace randomizovaných studií a nábor pacientů do nich jsou velmi obtíţné. Vedle nepřímého srovnání efektu léčby na výsledný klinický stav pacientů patří mezi limitace i hodnocení rekanalizace cévy pomocí různých škál nepřímým srovnáváním a hodnocením jednotlivých studií mezi sebou. Bar a spol. se ve své práci zabýval shodou mezi dvěma erudovanými radiology při hodnocení rekanalizace cévy po endovaskulární akutní terapii. Název práce: Diagnosis of Recanalization of Intracranial Artery Has Poor Inter-Rater Variability. AJNR Am J Neuroradiol originally published online on January 12, 2012, /ajnr.A2896. (IF ) Autoři: Bar M 1, Mikulík R 2, Krajina A 3, Roubec M 2,Školoudík D 2 Procházka V 2 Pracoviště: 1 Neurologická klinika a radiodiagnostický ústav Fakultní nemocnice Ostrava,Česká republika 2 Mezinárodní centrum klinického výzkumu (ICRC), Fakultní nemocnice u sv. Anny v Brně, Brno, Česká republika 3 Radiologická klinika Fakultní nemocnice Hradec Králové, Česká republika Úvod Okluze cervikální nebo intrakraniální artérie je nejčastější příčinou akutní ischemické CMP. Rekanalizace zlepšuje výsledný klinický stav a proto je procento rekanalizací povaţováno za důleţitý faktor hodnotící efektivnost terapeutické intervence u pacientů s akutní ischemickou CMP. Bohuţel, v současné době neexistuje obecně akceptovatelná dohoda hodnocení stupně rekanalizace cévy. Různé škály hodnocení jsou pouţívány v klinické praxi jako například TICI (Thrombolysis in Cerebral Infarction), TIMI (Thrombolysis in Myocardial Infarction), AOL (arterial occlusive lesion) a jejich varianty, ale pouze omezená data jsou dostupná pro posouzení jejich spolehlivosti (Schellinger 2010; Tomsick 2007). Cílem studie je určení míry 57
58 shody při hodnocení rekanalizace intrakraniální cévy mezi dvěma zkušenými neuroradiology u pacientů po akutní endovaskulární léčbě. Soubor a metodika Všichni pacienti, kteří v roce 2009 podstoupili akutní digitální subtrakční angiografii (DSA) a endovaskulární léčbu pro ischemickou CMP ve Fakultní nemocnici v Ostravě byli hodnoceni ve studii. Vstupní kriteria pro endovaskulární léčbu byla následující : čas od vzniku CMP do ukončení zákroku 8 hodin, středně těţký aţ těţký neurologický deficit (NIHSS>8),okluze intrakraniální artérie zjištěná pomocí CT angiografie a selhání IVT. Selhání IVT bylo definováno jako nerekanalizace artérie diagnostikovaná TCCS vyšetřením a spojená s ţádným klinickým zlepšení 30 minut od zahájení IVT. Demografická a klinická data byla shromáţděna a analyzována věk, pohlaví, čas od vzniku symptomů k endovaskulární proceduře, neurologický stav při zahájení IVT hodnocený pomocí NIHSS, výsledek nativního CT a CT angiografického vyšetření a výsledný klinický stav hodnocený pomocí mrs 3 měsíce od CMP. DSA snímky byly provedeny dle standardního protokolu. Snímky ze vstupního vyšetření před zákrokem a závěrečného vyšetření po zákroku byly retrospektivně hodnoceny dvěma neuroradiology z různých pracovišť. Radiologové měli za úkol diagnostikovat místo okluze a stupeň rekanalizace cévy dle modifikované TIMI škály. Oba radiologové měli zkušenosti s intervenční endovaskulární léčbou, ale neprodělali ţádné speciální školení v TIMI nebo TICI klasifikaci rekanalizace. Oba radiologové byly zaslepeni ve vztahu ke klinickým datům a ke svým výsledkům navzájem. Rekanalizace cévy byla hodnocena dle modifikované TIMI klasifikace, tabulka číslo 5. 58
59 Tabulka č. 5. Modifikovaná TIMI klasifikace 0 = Ţádná perfúze 1 = Perfúze přechází přes inciální obstrukci,ale náplň distálních větví arterie je chudá a pomalá 2A = Je přítomná perfúze méně neţ 1/2 teritoria iniciálně okludované cévy (např.pouze jedné větve ACM) 2B = Je přítomná perfúze větší poloviny teritoria okludované cévy (např. dvou a více větví ACM) 3 = Je přítomná plná perfúze všech distálních větví Statistika Shoda mezi dvěma radiology byla statisticky posuzována pomocí lineárně váţeného kapa koeficientu. Lineární váţení znamená, ţe rozdílu mezi kaţdou za sebou následující kategorií TIMI škály je přidělená stejná váha. (například TIMI 0 versus TIMI 1, nebo TIMI 2 versus TIMI 3). Míra shody byla povaţována za slabou při koeficientu kappa <0.4, dobrou při koeficientu a výbornou při kappa >0.75. Výsledky: Celkem 43 pacientů bylo hodnoceno ve studii. Z těchto 43 pacientů byl jeden pacient vyloučen, protoţe po vstupním DSA vyšetření nebyl proveden rekanalizační výkon a další 4 pacienti byli vyloučeni vzhledem k chybnému přenosu dat cestou systému PACS mezi radiologickými pracovišti. Zbylých 38 pacientů bylo hodnoceno ve studii. Demografická a 59
60 klinická data ukazuje tabulka číslo 6. Pouze 12 (27%) pacientů ve studii dosáhlo příznivého výsledného klinického stavu (mrs 2) 90 dní od vzniku CMP. Dva radiologové diagnostikovali rekanalizace intrakraniální cévy dle modifikované TIMI škály následovně: TIMI 0, 16% a16%; TIMI 1, 21% a 8%; TIMI 2a, 32 % a 29%; TIMI 2b, 13% a 16%; TIMI 3, 18% a 31%. Shoda měřená kappa váţeným koeficientem byla 0.4 (95%CI ),(Tabulka číslo 7). Váţená kappa při hodnocení pacientů s ACM okluzí byla 0.39 (95% CI, ), u pacientů s non ACM okluzí byla 0.45 (95% CI, ). 60
61 Tabulka č. 6. Demografická a klinická data Pacienti,počet 43 Věk, mean ± SD 70.5 ± 14 Pohlaví, muţi,počet,(%) 27(63%) Hypertenze 61% Hyperlipidemie 38% Diabetes mellitus 24% Ischemická choroba srdeční 42% NIHSS skóre; medián (IQR) 15 (11 18) Čas od přijetí k proceduře, medián (IQR) 59 (29 113) Rankin scale <2 po 3 měsících 27% CT angiografie před zákrokem-okluze, počet 37 ACM (M1 segment) 26 ACM (M2 segment) 4 ACI intrakraniální okluze 2 ACP okluze 1 AB okluze 7 Typ provedené procedury,počet Transluminální angioplastika 12 IAT 4 Mechanická embolektomie (solitaire) 1 Stenting (wingspan) 22 Kombinovaná terapie (IVT + endovaskulární procedura) 22 61
62 Tabulka č. 7. Shoda v hodnocení rekanalizace v modifikované TIMI škále Radiolog A TIMI 0 TIMI 1 TIMI 2A TIMI 2B TIMI 3 Celkově Radiolog B TIMI TIMI TIMI 2A TIMI 2B TIMI Celkově Diskuze V naší práci jsme prokázali slabou míru shody mezi dvěma zkušenými neuroradiology v hodnocení rekanalizace intrakraniální cévy pomocí modifikované TIMI škály. Naše výsledky poukazují na problém reprodukovatelnosti hodnocení rekanalizace cévy po intervenčních endovaskulárních procedurách. Následkem této skutečnosti je poznatek, ţe je velice obtíţné nebo zcela nemoţné srovnávat výsledky intervenčních studií, které jsou zaloţeny na hodnocení procenta rekanalizací dle TIMI škály. Naše výsledky také částečně vysvětlují nesoulad mezi vysokým procentem rekanalizací a dosaţeným nepříznivým výsledným klinickým stavem v různých studiích. Několik studií se zabývalo reprodukovatelností a spolehlivostí hodnocení rekanalizace cévy po akutním endovaskulárním zákroku. Ve studii IMS II (Interventional Management of Stroke II) bylo zjištěno 41% neshod v hodnocení rekanalizace mezi radiologem a centrální laboratoří. Ve většině případů došlo k nadhodnocení výsledku v centru ve srovnání s podhodnocením výsledku v centrální laboratoři (Tomsick 2007). Ve studii IMS I byla zjištěna pouze průměrná míra shody v hodnocení rekanalizace pomocí TIMI a AOL (arterial occlusive lesion),(katri et al 2005). Stalo se běţnou praxí srovnávat výsledky klíčových endovaskulárních studií mezi sebou a s historickými kontrolními skupinami (studie MERCI a PROACT II, studie IMS I, II a 62
63 NINDS apod.) Aby mohlo být toto srovnání validní, je nutno zavést jednotný protokol hodnocení rekanalizace. Existuje několik moţných vysvětlení slabé míry shody dosaţené v naší studii. Zaprvé, TIMI škála byla původně vyvinuta pro hodnocení reperfůze u pacientů s infarktem myokardu po akutním intervenčním zákroku, takţe je moţné, ţe škála není vhodná pro hodnocení rekanalizace intrakraniálních cév při ischemické CMP. Zadruhé, neuroradiologové nejsou dostatečně školeni ve škálování pomocí TIMI. Zatřetí, radiologové, kteří osobně neprovádějí daný výkon u daného pacienta mohou být méně sebevědomí při retrospektivním hodnocení DSA snímků. Začtvrté vyuţitelnost TIMI škály se můţe lišit v různých cévních teritoriích. Naše výsledky ale nepotvrdily nekonzistentnost v hodnocení cévy v teritoriu ACM a ostatních intrakraniálních cév. Největší limitací studie je její retrospektivní design,který potencionálně mohl ovlivnit kvalitu hodnocených snímků a druhou limitací je relativně malý počet hodnocených pacientů. Závěr Dosaţená míra shody v naší práci v hodnocení rekanalizace intrakraniálních arterií u pacientů s ischemickou CMP po endovaskulární léčbě byla slabá. Je potřeba zavést do klinické praxe spolehlivější metody hodnocení. Proces hodnocení musí být jednotný a neshody mohou být sníţeny druhým čtením snímků v centrální laboratoři. Pro intervenční radiology by měl být zaveden tréninkový program ve škálování rekanalizace intrakraniálních cév. 2.4 Ultrazvuková potenciace rekanalizace Pomocí transkraniálního ultrazvukového vyšetření jsme schopni diagnostikovat intrakraniální cévní okluzi v akutní fázi mozkové ischemie a monitorovat následně rekanalizaci (Alexandrov et al 2004; Skoloudik et al 2008; Bar et al. 2010). Na základě některých experimentálních prací byla stanovena hypotéza, ţe ultrazvuk je schopen potencovat spontánní nebo 63
64 farmakologickou rekanalizaci jednak zvýšením prostupnosti tkáňového plazminogenu do trombu anebo jeho mechanickým rozrušením (Francis et al 2001;1995). Bezpečnost a efektivita ultrazvukem potencované systémové trombolýzy byla testována poprvé ve studii CLOTBUST (Combined Lysis of Thrombus in Brain Isch emia Using Transcranial Ultrasound and Systemic t-p A), (Alexandrov et al. 2004). 126 pacientů, kteří byli léčeni pro akutní icmp pomocí systémové trombolýzy bylo randomizováno do dvou skupin. Cílová skupina byla kontinuálně monitorována transkraniálním dopplerem (TCD) a placebová skupina byla léčena pouze IVT. Nebyl pozorován signifikantní rozdíl ve výskytu SICH v obou skupinách pacientů. Alexandrov a spol. ve své studii demonstrovali vyšší počet kompletních rekanalizací, které byly spojené s dramatickým zlepšením klinického stavu v průběhu dvou hodin po aplikaci IVT (31 pacientů, 49% v cílové skupině versus 19, 30% v placebové skupině, P=0,03). Ve studii se ale nepodařilo prokázat signifikantní rozdíl v konečném výsledném klinickém stavu pacientů 90 dní po vzniku CMP (22 pacientů, 42% versus 14, 29%,p=0.20). Kombinace IVT, kontinuálního TCD monitoringu a ultrazvukové kontrastní látky (KL) s mikrobublinami v různých dávkách (Perflutren lipid micros 1,4 or 2,8 ml) byla testována v randomizované studii TUCSON( Transcranial Ultrasound in Clinical Sonothrombolysis, Molina et al. 2009). Pacienti léčeni IVT v dávce 0,9mg/kg byli randomizováni do tří skupin, první skupina obdrţela TCD monitoring a KL v dávce 1,4ml, druhá skupina TCD monitoring a KL v dávce 2,8ml a třetí kontrolní skupina byla léčena pouze IVT. Vysoké procento symptomatických ICH bylo pozorováno ve skupině s KL v dávce 2,8ml (27%, 3 pacienti, 2 x s fatálními následky). U pacientů s dávkou 1,4ml nedošlo k ţádné symptomatické intracerebrální hemorrhagii a aplikace UZ kontrastní látky vedla k vyššímu procentu rekanalizací (67% ve skupině s dávkou 1,4 versus 33%ve skupině kontrol, p = 0.255). 64
65 V roce 2008 Školoudík a spol. publikoval originální práci s cílem prokázat účinnost kontinuálního ultrazvuku na rekanalizaci cévy i bez pouţití systémové trombolýzy. Název práce Safety and Efficacy of the Sonographic Acceleration of The Middle Cerebral Artery Recanalization: Results of the Pilot Thrombotripsy Study. Autoři: Školoudík D 1, Bar M 1, Hradílek P 1, Václavík D 2, Škoda O 3 Pracoviště : 1 Neurologická klinika Fakultní nemocnice v Ostravě,Česká republika 2 Neurologické oddělení, Iktové centrum Vítkovická nemocnice a.s., Ostrava, Česká Republika 3 Neurologické oddělení, nemocnice Pelhřimov, Česká Republika Multicentrická studie autorů Školoudík, Bar, Hradílek,Václavík, Škoda, probíhala na třech pracovištích, ve Fakultní nemocnici v Ostravě, v nemocnici ve Vítkovicích a v Pelhřimově. Primárním cílem studie bylo prokázat bezpečnost kontinuálního ultrazvukového monitoringu (sonothrombotripse) místa okluze střední mozkové tepny uţitím duplexní transkraniální diagnostické sondy. Druhým cílem studie bylo zjistit zda monitoring ovlivňuje rekanalizaci cévy a má efekt na výsledný klinický stav pacientů. Do studie bylo přijato 52 pacientů s akutní icmp (NIHSS median,sd 15,+-5) a s prokázanou okluzí ACM M1 nebo M2 úseku. Kriteria pro UZ diagnostiku okluze ACM byla identická jako ve studii NAIS (Allendorfer et al 2006). Kontinuální monitoring místa okluze (sonothrombotripse) byla zahájena během prvních 6 hodin od vzniku icmp. Primární sledované parametry ve studii - procento výskytu symptomatických intracerebrálních hemorrhagií, procento rekanalizací a výsledný klinický stav- byly srovnány s výsledky 52 pacientů ze studie NAIS (Neurosonology in Acute Ischemic Stroke Study, Allendorfer et al 2006). Vstupní demografická, klinická data a vaskulární status obou skupin pacientů (ve studii Thrombotripsy i ve studii NAIS ) byly adjustovány a nebyl mezi nimi zjištěn statistický rozdíl. Ve skupině s kontinuálním ultrazvukovým 65
66 monitoringem pacienti dosáhli signifikantně vyššího rekanalizačního poměru v 6. a ve 24. hodině od začátku icmp při srovnání s kontrolní skupinou (69% versus 7,7% v šesté hodině a 92% versus 61% ve 24. hodině od vzniku symptomů, p<0,05). Bezpečnostní profil v obou skupinách pacientů byl stejný, ve dvou případech došlo ke vzniku sich a v jednom případě vzniku maligního ischemického edému. Závěrem autoři na základě výsledků studie konstatovali, ţe kontinuální UZ monitoring pacientů s akutním icmp a okluzí ACM je bezpečný a podporuje rekanalizaci cévy. Školoudík a spol. ve svém dalším výzkumu prokázali vliv kontinuálního UZ monitoringu na fibrinolytický systém, jak při okluzi cévy pacientů s akutní icmp tak i u zdravých dobrovolníků (Skoloudik et al 2008;2010;2010). Literatura ke kapitole č.2. Ahmed N, Wahlgren N, Brainin M, et al. Relationship of blood pressure, antihypertensive therapy, and outcome in ischemic stroke treated with intravenous thrombolysis: retrospective analysis from Safe Implementation of Thrombolysis in Stroke-International Stroke Thrombolysis Register (SITS-ISTR). Stroke 2009;40: Ahmed N, Davalos A, Eriksson N, et al. Association of Admission Blood Glucose and Outcome in Patients Treated With Intravenous Thrombolysis. Arch Neurol-Chicago 2010;67: Alexandrov AV, Molina CA,Grotta JC et al. Ultrasound enhanced systemic thrombolysis for acute ischemic stroke. NEnglJMed 2004, 351 (21) : Alexandrov AV, Mikulik R, Ribo M, et al.: A pilot randomized clinical safety study of sonothrom-bolysis augmentation with ultrasound-activated perflutren-lipid microspheres for acute ischemic stroke. Stroke 2008, 39(5) : Allendoerfer J, Goertler M, von Reutern GM; Neurosonology in Acute Ischemic Stroke Study Group.Prognostic relevance of ultra-early doppler sonography in acute ischaemic stroke: a prospective multicentre study.. Lancet Neurol Oct;5(10): Bar M, Sandercock P, Skoloudik D, Prochazka V. Should mechanical embolectomy devices be used in routine clinical practice? J Neural Transm 2011;118:
67 BAR, Michal. Komentář k práci Krajina et al Endovaskulární rekanalizace při léčbě akutních uzávěrů mozkových tepen. Česká a slovenská neurologie a neurochirurgie. 2011, roč. 74/107, č. 1, s ISSN Bar M, Mikulík R, Krajina A, Roubec M et al Diagnosis of Recanalization of Intracranial Artery Has Poor Inter-Rater Variability. AJNR Am J Neuroradiol originally published online on January 12, 2012, /ajnr.A2896. Bar M, Kadlecová P, Václavík D,Mikulík R et al. Stanovení prognostických faktorů trombolytické léčby u pacientů s akutním mozkovým infarktem, analýza registru SITS Česká a slovenská neurologie a neurochirurgie in press Engelter ST, Bonati LH, Lyrer PA. Intravenous thrombolysis in stroke patients of > or = 80 versus < 80 years of age--a systematic review across cohort studies. Age Ageing 2006;35: Executive Committee and the European Stroke Organization Writing Committee:ESO Guidelines for Management of Ischaemic Stroke Update 2009: 51-52, Dostupné z URL: Feldman E, Wilterdink L,Kosinski A,Lynn M,Chimowitz I,Sarafin J et al.the Stroke Outcomes and Neuroimaging of Intracranial Atherosclerosis (SONIA) Trial.Neurology June12,2007 vol68 no Francis CW. Ultrasound-enhanced thrombolysis.echocardiography 2001, 18(3) : Francis CW, Blinc A, Lee S, Cox C. Ultrasound accelerates transport of recombinant tissue plasminogen activator into clots. Ultrasound Med Biol. 1995;21(3): Fukuoka S, Yeh H, Mandybur TI, Tew JM, Jr. Effect of insulin on acute experimental cerebral ischemia in gerbils. Stroke 1989;20: Furlan A, Higashida R, Wechsler L, Gent M, Rowley H, Kase C, Pessin M, Ahuja A, Callahan F, Clark WM, Silver F, Rivera F.Intra-arterial prourokinase for acute ischemic stroke. The PROACT II study: a randomized controlled trial. Prolyse in Acute Cerebral Thromboembolism.JAMA Dec 1;282(21): Garg R, Chaudhuri A, Munschauer F, Dandona P. Hyperglycemia, insulin, and acute ischemic stroke: a mechanistic justification for a trial of insulin infusion therapy. Stroke 2006;37: Goldemund D, Mikulik R. Reperfusion therapies for acute ischemic stroke. Curr Treat Options Neurol 2010;12: Gralla J, Brekenfeld C, Mordasini P. Mechanical Thrombolysis and Stenting in Acute Ischemic Stroke. Stroke. 2012;43: Groschel K. A systematic review on outcome after stenting for intracranial atherosclerosis. Stroke 2009;40:e
68 Hacke W, Donnan G, Fieschi C, Kaste M Association of outcome with early stroke treatment: pooled analysis of ATLANTIS, ECASS, and NINDS rt-pa stroke trials. Lancet Mar 6;363(9411): Hacke W, Kaste M, Bluhmki E, et al. Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke. N Engl J Med 2008;359: Katri P, Neff J, Broderick J, Khoury J, Carrozella J, Tomsick TA: Revascularization end points in stroke interventional trials:recanalization versus reperfusion in IMS-I. Stroke. 2005; 36: Kharitonova T, Mikulik R, Roine RO, et al. Association of Early National Institutes of Health Stroke Scale Improvement With Vessel Recanalization and Functional Outcome After Intravenous Thrombolysis in Ischemic Stroke. Stroke 2011;42: Kobayashi A, Czlonkowska A, Ahmed N, et al. Intravenous recombinant tissue plasminogen activator for acute stroke in Poland: an analysis based on the Safe Implementation of Thrombolysis in Stroke (SITS) Registry. Acta Neurol Scand 2010;122: Lees KR, Ford GA, Muir KW, et al. Thrombolytic therapy for acute stroke in the United Kingdom: experience from the safe implementation of thrombolysis in stroke (SITS) register. QJM 2008;101: Li PA, Shuaib A, Miyashita H, He QP, Siesjo BK, Warner DS. Hyperglycemia enhances extracellular glutamate accumulation in rats subjected to forebrain ischemia. Stroke 2000;31: Mikulik R, Vaclavik D, Sanak D,BAR M et al. A Nationwide study on topography and efficacy of the stroke treatment network in the Czech republic. Journal of Neurology. 2010, vol. 257, no. 1, p ISSN (IF ) Mikulik R, Reif M, Goldemund D, Bar M et al. Optimized tpa Dosing in Correlation with Artery Status: Prospective study of 3 Doses of tpa. Pending Mishra NK, Ahmed N, Andersen G, et al. Thrombolysis in very elderly people: controlled comparison of SITS International Stroke Thrombolysis Registry and Virtual International Stroke Trials Archive. BMJ 2010;341:c6046. Molina CA, Ribo M, Rubiera M, et al.: Microbubble administration accelerates clot lysis during con-tinuous 2-MHz ultrasound monitoring in stroke patients treated with intravenous tissue plasminogenactivator. Stroke 2006, 37(2) : Molina CA, Barreto AD, Tsivgoulis G, et al.: Trans-cranial ultrasound in clinical sonothrombolysis (TUCSON) trial. Ann Neurol 2009, 66(1) : Petrovicsová M, Kadlecová P, Václavík D, Šaňák D,Ševčík P,Mikulík R et al. Bezpečnost a účinnost intravenózní trombolytické terapie mozkového infarktu u pacientů nad 80 let.cesk Slov Neurol N 2011;74/107, S27-S28. 68
69 The Penumbra Pivotal Stroke Trial Investigators. The penumbra pivotal stroke trial: safety and effectiveness of a new generation of mechanical devices for clot removal in intracranial large vessel occlusive disease. Stroke 2009; 40: Qureshi AI. New grading system for angiographic evaluation of arterial occlusions and recanalization response to intra-arterial thrombolysis in acute ischemic stroke Neurosurgery 2001; 50: Rha JH, Saver JL.The impact of recanalization on ischemic stroke outcome a metaanalysis. Stroke 2007;38: Ribo M, Molina CA, Rubiera M, et al. Impact of acute hyperglycemia on stroke outcome after thrombolysis: Risk stratification in relation to time to reperfusion. Stroke 2004;35: Ribo M, Molina CA, Delgado P, et al. Hyperglycemia during ischemia rapidly accelerates brain damage in stroke patients treated with tpa. J Cerebr Blood F Met 2007;27: Ribo M, Molina C, Montaner J, et al. Acute hyperglycemia state is associated with lower tpainduced recanalization rates in stroke patients. Stroke 2005;36: Sandset EC, Bath PM, Boysen G, et al. The angiotensin-receptor blocker candesartan for treatment of acute stroke (SCAST): a randomised, placebo-controlled, double-blind trial. Lancet 2011;377: Sanak D, Herzig R, Zapletalova J, Horak D, Kral M, Skoloudik D et al. Predictors of good clinical outcome in acute stroke patients treated with intravenous thrombolysis. Acta Neurol Scand 2011;123: Sanak D, Herzig R, Hubacek R, Kral M,Veverka T, Zapletalova J et al. Rozšíření terapeutického časového okna pro intravenózní trombolýzu by nemělo vést k prodlouţení door-to-needle time intervalu. Cesk Slov Neurol N 2011; 74/107(6): Schellinger PD, Hacke W. Recanalization devices should be restricted to clinical trials: pro (kind of). Stroke 2010; 41: Skoloudik D, Bar M, Skoda O, Vaclavik D, Hradilek P, Allendoerfer J, Sanak D, et al. Safety and efficacy of the sonographic acceleration of the middle cerebral artery recanalization: results of the pilot thrombotripsy study. Ultrasound Med Biol Nov;34(11): Epub 2008 Jun 5. Skoloudík D, Fadrná T, Roubec M, Bar M, et al Changes in hemocoagulation in acute stroke patients after one-hour sono-thrombolysis using a diagnostic probe. Ultrasound Med Biol Jul;36(7): Skoloudík D, Fadrná T, Bar M, Zapletalová O, Zapletal et al Changes in haemocoagulation in healthy volunteers after a 1-hour thrombotripsy using a diagnostic 2-4 MHz transcranial probe. J Thromb Thrombolysis Oct;26(2): Epub 2007 Jul
70 Skoloudik D,Bar M, Sanak D. et al. D-dimers increase in acute ischemic stroke patients with the large artery occlusion, but do not depend on the time of artery recanalization. Journal of thrombosis and thrombolysis. 2010, vol. 29, no. 4, p ISSN Smith WS, Sung G, Starkman S, et al.safety and efficacy of mechanical embolectomy in acute ischemic stroke: results of the MERCI trial. Stroke 2005; 36: The IMS II Trial Investigators. The interventional management of stroke (IMS) II study. Stroke 2007; 38: The National Institute of Neurologi-cal Disorders and Stroke rt-pa Stroke Study Group. Tissue plasminogen activator for acute ischemic stroke. N Engl J Med 1995; 333: Topakian R, Brainin M, Eckhardt R, et al. Thrombolytic therapy for acute stroke in Austria: data from the Safe Implementation of Thrombolysis in Stroke (SITS) register. Eur J Neurol 2011;18: Tomsick T. TIMI, TIBI, TICI: I came, I saw, I got confused. AJNR Am J Neuroradiol 2007; 28: Vanacker P, Thijs V, Peeters A, et al. The Belgian experience with intravenous thrombolysis for acute ischemic stroke. Acta Neurol Belg 2010;110: Wahlgren N, Ahmed N, Eriksson N, et al. Multivariable analysis of outcome predictors and adjustment of main outcome results to baseline data profile in randomized controlled trials: Safe Implementation of Thrombolysis in Stroke-MOnitoring STudy (SITS-MOST). Stroke 2008;39: Wahlgren N, Ahmed N, Davalos A, et al. Thrombolysis with alteplase h after acute ischaemic stroke (SITS-ISTR): an observational study. Lancet 2008;372: Wahlgren N, Ahmed N, Davalos A, et al. Thrombolysis with alteplase for acute ischaemic stroke in the Safe Implementation of Thrombolysis in Stroke-Monitoring Study (SITS- MOST): an observational study. Lancet 2007;369:
71 3. Komplikace mozkového ischemického infarktu v povodí střední mozkové tepny maligní mozková ischemie 3.1 Patofyziologie a klinický obraz 3.2 Konzervativní a chirurgická léčba maligní mozkové ischémie 3.3 Dekompresní kraniektomie pro maligní mozkový ischemický infarkt v České republice Relevantní publikace autora ke kapitole č. 3 Bar M, Reguli S, Lipina R. "Decompressive surgery for refractory intracranial hypertension" in "Neurosurgery", ISBN Bar M,Mikulik R,SkoloudikD et al. Nationwide study of decompressive surgery for malignant supratentorial infarction in the Czech Republic: utilization and outcome predictors. Journal of Neurosurgery. 2010, vol. 113, no. 4, p ISSN (IF ) Bar M,Mikulik R,SkoloudikD et al. Decompressive surgery for malignant supratentorial infarction remains underutilized after guideline publication. Journal of Neurology. 2011, vol. 258, no. 9, p ISSN (IF ) 3.1 Patofyziologie a klinický obraz O supratentoriální maligní mozkové ischémii hovoříme při rozvoji vasogenního ischemického edému, který je doprovázen tzv. mass efektem s útlakem okolní tkáně. Ischemická a edematozní mozková tkáň způsobuje zvýšení nitrolebního tlaku a kompresi okolních 71
72 mozkových struktur. V případě supratentoriální ischemie dochází k subfalcinní nebo tentoriální herniaci, maligní mozečková ischémie vede k dvěma typům cerebellárních herniací. Obrázek č. 1. Herniace mozkové tkáně (volně dle Victor and Adams, Principles in Neurology,1997.) Legenda: 1.subfalcinní herniace, 2 temporální lobální (unkální) herniace 3. mozečková foraminální herniace 4.mozečková tentoriální herniace Klinický obraz mozkové ischemie v povodí ACM je charakterizován těţkou hemiparézou, pohledovou parézou a afazií u lézí dominantní hemisféry nebo dysartrií a neglekt syndromem u postiţení nedominantní hemisféry. Při zvýšení nitrolebního tlaku dochází v prvé řadě k alteraci vědomí, která jinak není typická pro nekomplikovaný průběh loţiskového mozkového infarktu v oblasti přední cirkulace. Progrese stavu vede následně k tentoriální herniaci 72
73 s kompresí mozkového kmene se vznikem ipsilaterální periferní léze okohybného nervu, která se projeví anisokorií, paralytickým strabismem s jednostrannou nereagující mydriázou (Griseingerův příznak). V dalším vývoji dochází ke kvadruparéze s decerebrací, k alteraci dýchání (Biotovo dýchání, ataktické dýchání ) a následně k zástavě dechu a oběhu z centrálních příčin. Mortalita v případech rozvoje maligní mozkové ischemie je % při konservativní léčbě (Hacke et al 1996). Prevalence vzniku mozkové maligní ischemie u pacientů se supratentoriálním mozkovým infarktem se v citovaných publikovaných souhrnných pracích pohybuje mezi 5-10% případů (Gupta et al 2004; Hacke et al 1996;Juttler et al 2007; Silver et al 1984). Není jasné, u kterých pacientů dojde ke vzniku maligního edému mozku. Pouze z práce Oppenheim a spol. vyplývá, ţe velikost akutní ischemie větší neţ 50% teritoria střední mozkové tepny anebo přesahující velikost 145cm3 v difusně váţeném MR obraze je silným prediktorem rozvoje maligní supratentoriální mozkové ischemie (Oppenheim et al, 2000). 3.2 Konzervativní a chirurgická léčba maligní mozkové ischémie Konzervativní léčba maligní mozkové ischemie. Několik způsobů konservativní léčby intrakraniální hypertenze bylo navrţeno a testováno v uplynulých desetiletích. Jednalo se o osmoterapii glycerolem nebo manitolem, úpravu ventilačního reţimu a krevního tlaku, farmakologické tlumení pacientů barbituráty, léčbu steroidy a hypothermii (Sankhyan 2010; Jüttler et al 2007). Osmoterapie byla testována v několika randomizovaných studiích, ale v ţádné z nich nebyl prokázán její jasný klinický efekt. Metaanalýza Cochrane review u těchto studií konstatovala, ţe léčba glycerolem má efekt na krátkodobé přeţití pacientů, ale nebyl pozorován vliv na klinický výsledný stav po 3 měsících od vzniku mozkové ischemie(hofmeijer et al 2003). V současné době není 73
74 doporučena k léčbě maligní mozkové ischemie ţádná z těchto léčebných strategií na úrovni A nebo B. Chirurgická léčba Vzhledem k neefektivitě konzervativní léčby intrakraniální hypertenze vznikla na počátku 20. století idea dekomprese mozkové tkáně pomocí kraniektomie. První dekompresní kraniektomii (DK) provedl Kocher v roce 1901 pro traumatické poškození mozku (Merenda &DeGeorgia,2010). Harvey Cushing provedl DK při léčbě inoperabilních zhoubných mozkových tumorů a později při difusních mozkových posttraumatických edémech (Kahar et al 2009). První zmínka o dekompresní kraniektomie pro maligních mozkovou supratentoriální ischemii byla publikována v sérii kasuistik v roce 1956 (Scarcella 1956). Navzdory the best medical treatment jako je hyperventilace, osmoterapie, barbiturátové koma a indukovaná hypotermie, mortalita konzervativně léčených pacientů s maligní surpatentoriální ischemií dosahuje aţ 78% (Hacke et al, 1996). Gupta et al publikoval v roce 2004 analýzu 15 studií s celkovým počtem 129 pacientů, ve které jednoznačně prokázal prospěch operace v redukci mortality o 25-30% (Gupta et al,2004). Do roku 2006 se obecně uznávalo, ţe provedená operace sniţuje mortalitu pacientů s maligní ischemií. Studie, které byly do té doby provedené nebyly randomizované a měly retrospektivní design a proto Cochrane s review z roku 2002 nedoporučila léčit pacienty s maligní ischemií v povodí ACM rutinně pomocí dekompresní kraniektomie (Morley NC,2002 ). Výsledky mnoha studií provedených do roku 2006 zpochybňovaly význam DK zejména u pacientů starších anebo s postiţenou levou hemisférou. Neexistovaly jednoznačné vědecky podloţené informace o sníţení počtu těţce hendikepovaných pacientů při operační léčbě. Také nebylo z literatury jasné, kteří pacienti by mohli mít největší profit z DK, to znamená nebyla daná jednoznačná selekční kriteria k operacím týkající se věku, lateralizace infarktu, velikosti ischemie, doby k operaci atd. Neurochirurgové do roku 2006 uznávali při 74
75 výběru pacientů k operaci jako kriterium zejména věk a lézi nedominantní hemisféry. K výběru pacientů se do roku 2006 přistupovalo na základě individuálních zkušeností lékařů a ne na základě doporučených postupů, které v té době nebyly vytvořené. Dekompresní kraniektomie a medicína založená na vědeckých důkazech Efekt dekompresní kraniektomie na výsledný klinický stav pacientů byl v minulých deseti letech studován ve třech evropských prospektivních randomizovaných studiích. Studie DECIMAL a DESTINY byly zastaveny v roce 2006 z etických důvodů. V obou studiích byl prokázán benefit dekomprese na sníţení počtu zemřelých pacientů v operované skupině, nicméně primární cíl studie-zvýšení počtu nehendikepovaných pacientů s mrs <= 3 v operované skupině pacientů nebyl naplněn (Jüttler et DESTINY Study Group 2007; Vahedi et DECIMAL investigators 2007). HAMLET studie, která jako jediná randomizovala pacienty aţ do 96 hodiny od vzniku icmp, byla dokončena aţ v roce Ve studii se nepodařilo prokázat prospěch dekompresní kraniektomie, která byla provedena v časovém okně do 96 hodin od vzniku mozkové ischemie (Hofmeijer et Hamlet investigators 2009 ). V roce 2007 byla publikována pooled analýza výše zmíněných tří evropských randomizovaných studií, které se zabývali klinickým prospěchem dekompresní kraniektomie u pacientů se supratentoriální maligní ischemií. Jednalo se o studie DECIMAL (decompressive craniectomy in malignant middle cerebral artery infarcts ), DESTINY (decompressive surgery for the treatment of malignant infarction of the middle cerebral artery) a HAMLET (hemicranietomy after middle cerebral infarction with life-threatening edema trial).všechny tři citované studie měly velmi podobný design a investigátoři se rozhodli pro provedení pooled analýzy z důvodu nízkého náboru pacientů v jednotlivých studiích (Vahedi et al 2007). Cílem analýzy bylo prokázat na dostatečném počtu pacientů, ţe u operovaných pacientů dojde ke sníţení mortality a zároveň nedojde ke zvýšení těţce hendikepovaných pacientů. Jako 75
76 příznivý výsledný stav byl určen klinický stav hodnocený v mrs v rozmezí 0-4 dvanáct měsíců po operaci. V pooled analýze bylo hodnoceno celkem 93 pacientů (51 ve skupině operovaných pacientů a 42 pacientů léčených konservativně). Indikační kriteria k operaci ukazuje tabulka číslo 1. Tabulka č. 1: Indikační a vylučující kriteria k operaci Vstupní kritéria Věk do roků Mozkový infarkt v teritoriu ACM s klinickým stavem hodnoceným pomocí NIHSS více jak 15 body Porucha vědomí hodnocená v poloţce 1a NIHSS více jak jedním bodem Dekompresní kraniektomie v časovém okně do 48 hodin od vzniku icmp Mozková ischemie na CT zasahující více jak 50% teritoria ACM nebo objem větší neţ 145ml 3 na MR Kontraindikační kriteria Invalidita před současnou icmp,hodnocená ve mrs více jak 2 body Bězvědomí s oboustrannou mydriázou Jiné závaţné onemocnění Kontralaterální ischemie nebo jiná léze mozku Tabulka č. 2. Výsledný klinický stav hodnocený v mrankinově škále 12 měsíců po vzniku icmp (Vahedi et al 2007). 76
Transkraniální duplexní sonografie v akutní medicíně. Michal Bar Fakultní nemocnice Ostrava
 Transkraniální duplexní sonografie v akutní medicíně Michal Bar Fakultní nemocnice Ostrava Možnosti využití TCCS Diagnostika akutní cévní okluze Sonotrombotripse (sonotrombolýza) Diagnostika vasospasmů
Transkraniální duplexní sonografie v akutní medicíně Michal Bar Fakultní nemocnice Ostrava Možnosti využití TCCS Diagnostika akutní cévní okluze Sonotrombotripse (sonotrombolýza) Diagnostika vasospasmů
Transkraniální duplexní sonografie v akutní medicíně
 Transkraniální duplexní sonografie v akutní medicíně Michal Bar Fakultní nemocnice Ostrava Neurosonologické dny, Praha 18.6.2013 Možnosti využití TCCS Diagnostika akutní cévní okluze Sonotrombotripse (sonotrombolýza)
Transkraniální duplexní sonografie v akutní medicíně Michal Bar Fakultní nemocnice Ostrava Neurosonologické dny, Praha 18.6.2013 Možnosti využití TCCS Diagnostika akutní cévní okluze Sonotrombotripse (sonotrombolýza)
Neurosonologie proč? Dagmar Sváčková, Ján Macko. Seminář, 21.12.2011, Chomutov
 Neurosonologie proč? Dagmar Sváčková, Ján Macko Seminář, 21.12.2011, Chomutov Neurosonologie Vznikla z potřeby neurologů využít UZ pro podrobnější a rychlou diagnostiku v korelaci s klinickým nálezem Velký
Neurosonologie proč? Dagmar Sváčková, Ján Macko Seminář, 21.12.2011, Chomutov Neurosonologie Vznikla z potřeby neurologů využít UZ pro podrobnější a rychlou diagnostiku v korelaci s klinickým nálezem Velký
Účinnost a bezpečnost mechanické rekanalizace mozkové tepny
 Účinnost a bezpečnost mechanické rekanalizace mozkové tepny Školoudík D, Bar M, Roubec M, Kuliha M, Procházka V, Krajča J, Czerný D, Jonszta T Neurologická klinika, Fakultní nemocnice Ostrava Neurologická
Účinnost a bezpečnost mechanické rekanalizace mozkové tepny Školoudík D, Bar M, Roubec M, Kuliha M, Procházka V, Krajča J, Czerný D, Jonszta T Neurologická klinika, Fakultní nemocnice Ostrava Neurologická
NEUROSONOLOGIE V DIAGNOSTICE IKTU
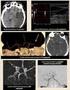 NEUROSONOLOGIE V DIAGNOSTICE IKTU MUDr. Roman Herzig Iktové centrum, Neurologická klinika FN a LF UP Olomouc Cévní mozkové příhody (CMP) jsou třetí nejčastější příčinou smrti ve většině vyspělých zemí
NEUROSONOLOGIE V DIAGNOSTICE IKTU MUDr. Roman Herzig Iktové centrum, Neurologická klinika FN a LF UP Olomouc Cévní mozkové příhody (CMP) jsou třetí nejčastější příčinou smrti ve většině vyspělých zemí
Transkraniální dopplerovská sonografie v intenzivní péči
 Transkraniální dopplerovská sonografie v intenzivní péči MUDr. Renata Černá Pařízková, Ph.D. Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci
Transkraniální dopplerovská sonografie v intenzivní péči MUDr. Renata Černá Pařízková, Ph.D. Klinika anesteziologie, resuscitace a intenzivní medicíny Univerzita Karlova v Praze, Lékařská fakulta v Hradci
Současná léčba akutní mozkové ischémie rekanalizační léčba. D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové
 Současná léčba akutní mozkové ischémie rekanalizační léčba D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Akutní mozková ischémie Akutní mozková ischémie je v naprosté většině výsledkem tromboembolické
Současná léčba akutní mozkové ischémie rekanalizační léčba D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Akutní mozková ischémie Akutní mozková ischémie je v naprosté většině výsledkem tromboembolické
Současná situace a perspektivy v organizaci péče o CMP síť akreditovaných KCC a IC Neumann J., Škoda O. Cerebrovaskulární sekce ČNS
 Současná situace a perspektivy v organizaci péče o CMP síť akreditovaných KCC a IC Neumann J., Škoda O. Cerebrovaskulární sekce ČNS Seminář Organizace cerebrovaskulární péče na regionální úrovni, Brno,
Současná situace a perspektivy v organizaci péče o CMP síť akreditovaných KCC a IC Neumann J., Škoda O. Cerebrovaskulární sekce ČNS Seminář Organizace cerebrovaskulární péče na regionální úrovni, Brno,
Hodnocení stupně stenosy
 Dagmar Sváčková Hodnocení stupně stenosy 1. Neurosonologický interaktivní seminář Chomutov Vzdělávací síť iktových center Kde? A. carotis communis Karotická bifurkace Odstup a. carotis interna A. vertebralis
Dagmar Sváčková Hodnocení stupně stenosy 1. Neurosonologický interaktivní seminář Chomutov Vzdělávací síť iktových center Kde? A. carotis communis Karotická bifurkace Odstup a. carotis interna A. vertebralis
Maligní mozkový infarkt. Miroslav Kalina Nemocnice Na Homolce
 Maligní mozkový infarkt Miroslav Kalina Nemocnice Na Homolce Čísla uznávaný klinický syndrom rozsáhlé teritoriální infarkty v povodí ACM = 10 15 % všech infarktů v povodí ACM Z nich 40 50 % probíhá jako
Maligní mozkový infarkt Miroslav Kalina Nemocnice Na Homolce Čísla uznávaný klinický syndrom rozsáhlé teritoriální infarkty v povodí ACM = 10 15 % všech infarktů v povodí ACM Z nich 40 50 % probíhá jako
Autoři: MUDr. Michal Král; doc. MUDr. Roman Herzig, Ph.D., FESO. Komplexní cerebrovaskulární centrum Neurologické kliniky FN a LF UP Olomouc
 Přehled výsledků rekanalizační terapie akutního stádia ischemického iktu v letech 2005-2010 Autoři: MUDr. Michal Král; doc. MUDr. Roman Herzig, Ph.D., FESO Komplexní cerebrovaskulární centrum Neurologické
Přehled výsledků rekanalizační terapie akutního stádia ischemického iktu v letech 2005-2010 Autoři: MUDr. Michal Král; doc. MUDr. Roman Herzig, Ph.D., FESO Komplexní cerebrovaskulární centrum Neurologické
FN Olomouc. Iktové centrum, Neurologická klinika FN Olomouc NEUROLOGICKÁ KLINIKA FN A LF UP OLOMOUC
 Možnosti akutní terapie icmp ve FN Olomouc Michal Král, Daniel Šaňák Iktové centrum, Neurologická klinika FN Olomouc Cévní mozková příhoda Stále vážný medicínský a socioekonomický problém - celosvětově
Možnosti akutní terapie icmp ve FN Olomouc Michal Král, Daniel Šaňák Iktové centrum, Neurologická klinika FN Olomouc Cévní mozková příhoda Stále vážný medicínský a socioekonomický problém - celosvětově
KOMPLEXNÍ CEREBROVASKULÁRNÍ CENTRUM, NEUROLOGICKÁ KLINIKA LF UP A FN OLOMOUC
 Dorňák T. 1, Herzig R. 1, Školoudík D. 1,2, Šaňák D. 1, Kuliha M. 1,2, Roubec M. 2, Köcher M. 3, Procházka V. 4, Král M. 1, Veverka T. 1, Bártková A. 1, Hluštík P. 1, Zapletalová J. 5, Heřman M. 3, Kaňovský
Dorňák T. 1, Herzig R. 1, Školoudík D. 1,2, Šaňák D. 1, Kuliha M. 1,2, Roubec M. 2, Köcher M. 3, Procházka V. 4, Král M. 1, Veverka T. 1, Bártková A. 1, Hluštík P. 1, Zapletalová J. 5, Heřman M. 3, Kaňovský
Trombolytická léčba akutních iktů v ČR. Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP
 Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
Akutní rekanalizace intrakraniáln a magistráln mozkových tepen: kde jsme a kam směř
 Akutní rekanalizace intrakraniáln lních a magistráln lních mozkových tepen: kde jsme a kam směř ěřujeme Roman Herzig ÚVOD cévní mozkové příhody (CMP) jsou již řadu let 3. nejčast astější příčinou úmrtí
Akutní rekanalizace intrakraniáln lních a magistráln lních mozkových tepen: kde jsme a kam směř ěřujeme Roman Herzig ÚVOD cévní mozkové příhody (CMP) jsou již řadu let 3. nejčast astější příčinou úmrtí
Kongres medicíny pro praxi IFDA Praha, Míčovna Pražský hrad 24.října 2015
 Kongres medicíny pro praxi IFDA Praha, Míčovna Pražský hrad 24.října 2015 Invazivní terapie ischemických cévních mozkových příhod A. Krajina, D. Krajíčková, M. Lojík, J. Raupach, V. Chovanec, O. Renc,
Kongres medicíny pro praxi IFDA Praha, Míčovna Pražský hrad 24.října 2015 Invazivní terapie ischemických cévních mozkových příhod A. Krajina, D. Krajíčková, M. Lojík, J. Raupach, V. Chovanec, O. Renc,
Cévní mozkové příhody (ictus cerebri)
 Cévní mozkové příhody (ictus cerebri) Autor: Karolína Burdová, Školitel: doc. MUDr. Karel Urbánek, Ph.D. Výskyt Cévní mozkové příhody (dále CMP) jsou v ČR na 3. místě v příčině úmrtí po chorobách srdce
Cévní mozkové příhody (ictus cerebri) Autor: Karolína Burdová, Školitel: doc. MUDr. Karel Urbánek, Ph.D. Výskyt Cévní mozkové příhody (dále CMP) jsou v ČR na 3. místě v příčině úmrtí po chorobách srdce
prof. MUDr. David Školoudík, Ph.D., FESO prof. MUDr. Roman Herzig, Ph.D., FESO, FEAN Fakultní nemocnice Ostrava Ústřední vojenská nemocnice Praha
 Snížení rizika vzniku symptomatického a klinicky němého mozkového infarktu v průběhu karotické endarterektomie a karotického stentingu pomocí aktivace fibrinolytického systému kontinuálním transkraniálním
Snížení rizika vzniku symptomatického a klinicky němého mozkového infarktu v průběhu karotické endarterektomie a karotického stentingu pomocí aktivace fibrinolytického systému kontinuálním transkraniálním
Možnosti neurochirurgie v léčbě a prevenci mozkové ischemie
 Možnosti neurochirurgie v léčbě a prevenci mozkové ischemie Sameš M., Vachata P, Bartoš R., Humhej I., Pavlov V, Derner M Neurochirurgická klinika Masarykova nemocnice, Universita J.E.Purkyně, Ústí nad
Možnosti neurochirurgie v léčbě a prevenci mozkové ischemie Sameš M., Vachata P, Bartoš R., Humhej I., Pavlov V, Derner M Neurochirurgická klinika Masarykova nemocnice, Universita J.E.Purkyně, Ústí nad
Asymptomatické stenózy víme už jak postupovat? D. Krajíčková Neurologická klinika LU UK a FN v Hradci Králové
 Asymptomatické stenózy víme už jak postupovat? D. Krajíčková Neurologická klinika LU UK a FN v Hradci Králové Prevalence asymptomatické stenózy Prevalence asymptomatické stenózy (AS) > 70 % v populaci
Asymptomatické stenózy víme už jak postupovat? D. Krajíčková Neurologická klinika LU UK a FN v Hradci Králové Prevalence asymptomatické stenózy Prevalence asymptomatické stenózy (AS) > 70 % v populaci
Stenózy a. vertebralis v obraze duplexní sonografie praktický postup, klasifikace. O. Škoda, Neurologické odd., Nemocnice Jihlava
 Stenózy a. vertebralis v obraze duplexní sonografie praktický postup, klasifikace O. Škoda, Neurologické odd., Nemocnice Jihlava Stenózy AV důvody k vyšetřování :Incidence stenóz a okluzí AV extrakraniálních
Stenózy a. vertebralis v obraze duplexní sonografie praktický postup, klasifikace O. Škoda, Neurologické odd., Nemocnice Jihlava Stenózy AV důvody k vyšetřování :Incidence stenóz a okluzí AV extrakraniálních
Je to infarkt? Prim. MUDr. Dušan Kučera, PhD. Vaskulární centrum
 Je to infarkt? Chowanioková Magdaléna Prim. MUDr. Dušan Kučera, PhD Vaskulární centrum Ostrava - Vítkovice QUIZOVÁ OTÁZKA Krutá bolest na hrudníku, v zádech nebo mezi ilopatkami,může se šířit různým ů
Je to infarkt? Chowanioková Magdaléna Prim. MUDr. Dušan Kučera, PhD Vaskulární centrum Ostrava - Vítkovice QUIZOVÁ OTÁZKA Krutá bolest na hrudníku, v zádech nebo mezi ilopatkami,může se šířit různým ů
DIAGNOSTIKA A INDIKACE STENÓZ V SUBKLAVIÁLNÍ A VERTEBROBAZILÁRNÍ OBLASTI. Škoda O. Neurologické oddělení Nemocnice Jihlava
 DIAGNOSTIKA A INDIKACE STENÓZ V SUBKLAVIÁLNÍ A VERTEBROBAZILÁRNÍ OBLASTI Škoda O. Neurologické oddělení Nemocnice Jihlava Prevertebrální stenózy a. subclavia a subklaviální steal První popis: L. Contorni
DIAGNOSTIKA A INDIKACE STENÓZ V SUBKLAVIÁLNÍ A VERTEBROBAZILÁRNÍ OBLASTI Škoda O. Neurologické oddělení Nemocnice Jihlava Prevertebrální stenózy a. subclavia a subklaviální steal První popis: L. Contorni
TCD / TCCS TCD: : 1-2 MHz sonda, dopplerovský mod, Power-M mod TCCS: : 1-4 MHz sonda, B-mode, M-mode, barevný mod, energetický mod, dopplerovský mod M
 Transkraniální dopplerovská / duplexní sonografie kam až sahá potenciál metody D. Školoudík TCD / TCCS TCD: : 1-2 MHz sonda, dopplerovský mod, Power-M mod TCCS: : 1-4 MHz sonda, B-mode, M-mode, barevný
Transkraniální dopplerovská / duplexní sonografie kam až sahá potenciál metody D. Školoudík TCD / TCCS TCD: : 1-2 MHz sonda, dopplerovský mod, Power-M mod TCCS: : 1-4 MHz sonda, B-mode, M-mode, barevný
Intravenózní trombolýza mezi hodinou
 Intravenózní trombolýza mezi 3 4.5 hodinou J. Neumann, J. Pouzar, J.Kubík, J. Macko, P. Bodnárová, M. Hošek, M. Zdvořilá, H. Rytířová Neurologické oddělení Nemocnice Chomutov o.z., KZ a.s. Seminář, 26.10.2010,
Intravenózní trombolýza mezi 3 4.5 hodinou J. Neumann, J. Pouzar, J.Kubík, J. Macko, P. Bodnárová, M. Hošek, M. Zdvořilá, H. Rytířová Neurologické oddělení Nemocnice Chomutov o.z., KZ a.s. Seminář, 26.10.2010,
Duplexní sonografie extra- a intrakraniáln tepen
 Duplexní sonografie extra- a intrakraniáln lních tepen IKTOVÉ CENTRUM 1.neurologická klinika, Fakultní nemocnice u sv. Anny Pekařská 53, 65691 Brno Tel.: 543182646 Ultrazvuk Extrakraniáln lní Transkraniáln
Duplexní sonografie extra- a intrakraniáln lních tepen IKTOVÉ CENTRUM 1.neurologická klinika, Fakultní nemocnice u sv. Anny Pekařská 53, 65691 Brno Tel.: 543182646 Ultrazvuk Extrakraniáln lní Transkraniáln
INTRAKRANIÁLNÍ ANGIOPLASTIKY PO STUDII SAMMPRIS
 INTRAKRANIÁLNÍ ANGIOPLASTIKY PO STUDII SAMMPRIS D. Krajíčková 1, A. Krajina 2, M. Lojík 2, M. Mulačová 1 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Intrakraniální aterosklerotické
INTRAKRANIÁLNÍ ANGIOPLASTIKY PO STUDII SAMMPRIS D. Krajíčková 1, A. Krajina 2, M. Lojík 2, M. Mulačová 1 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Intrakraniální aterosklerotické
Neurosonologie v intenzivní péči
 VYUŽITÍ TRANSKRANIÁLNÍ SONOGRAFIE U KRANIOTRAUMAT R. Turek, P. Linzer a kolektiv KNTB Zlín, a.s. Neurosonologie v intenzivní péči TCD transcranial Doppler (Aaslid a kol. 1982) TCCS-transcranial color-coded
VYUŽITÍ TRANSKRANIÁLNÍ SONOGRAFIE U KRANIOTRAUMAT R. Turek, P. Linzer a kolektiv KNTB Zlín, a.s. Neurosonologie v intenzivní péči TCD transcranial Doppler (Aaslid a kol. 1982) TCCS-transcranial color-coded
Zdeněk Monhart Nemocnice Znojmo, p.o. Lékařská fakulta MU Brno
 Zdeněk Monhart Nemocnice Znojmo, p.o. Lékařská fakulta MU Brno epidemiologie NZO, přednemocniční mortalita doporučené postupy - post-cardiac arrest care diagnostika AKS po KPR v podmínkách přednemocniční
Zdeněk Monhart Nemocnice Znojmo, p.o. Lékařská fakulta MU Brno epidemiologie NZO, přednemocniční mortalita doporučené postupy - post-cardiac arrest care diagnostika AKS po KPR v podmínkách přednemocniční
Snížení rizika vzniku mozkového infarktu v průběhu karotické endarterektomie a stentingu pomocí sonotrombolýzy
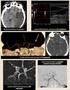 Snížení rizika vzniku mozkového infarktu v průběhu karotické endarterektomie a stentingu pomocí sonotrombolýzy Martin Kuliha 1, David Školoudík 1,2, Martin Roubec 1, Goldírová Andrea 1, Roman Herzig 2,
Snížení rizika vzniku mozkového infarktu v průběhu karotické endarterektomie a stentingu pomocí sonotrombolýzy Martin Kuliha 1, David Školoudík 1,2, Martin Roubec 1, Goldírová Andrea 1, Roman Herzig 2,
D. Krajíčková 1, A. Krajina 2. Neurologická a 2 Radiologická klinika
 Klinické projevy intrakraniálních aneuryzmat D. Krajíčková 1, A. Krajina 2 1 Neurologická a 2 Radiologická klinika LFUK a FN v Hradci Králové Intrakraniální aneuryzma Při sekci nacházena v průměru ů u
Klinické projevy intrakraniálních aneuryzmat D. Krajíčková 1, A. Krajina 2 1 Neurologická a 2 Radiologická klinika LFUK a FN v Hradci Králové Intrakraniální aneuryzma Při sekci nacházena v průměru ů u
NEUROSONOLOGIE. Intimomediáln Aterosklerotický plát
 NEUROSONOLOGIE Intimomediáln lní šíře e a Aterosklerotický plát J. Neumann Iktové centrum, Neurologické oddělení Nemocnice Chomutov o.z., KZ a.s. Vzdělávac vací síť iktových center 1.Neurosonologický interaktivní
NEUROSONOLOGIE Intimomediáln lní šíře e a Aterosklerotický plát J. Neumann Iktové centrum, Neurologické oddělení Nemocnice Chomutov o.z., KZ a.s. Vzdělávac vací síť iktových center 1.Neurosonologický interaktivní
Konzervativní terapie všech druhů iktů. Intervenční terapie hemorhagických iktů. těžiště NCHK - RDK
 Organizace hospitalizace a intervenční terapie u pacientů po iktech na NCHK a RDK FN Brno Martin Smrčka Koncepce péče o cévní mozkové příhody Komplexní cerebrovaskulární centrum FN Brno 29.11.2010 Komplexní
Organizace hospitalizace a intervenční terapie u pacientů po iktech na NCHK a RDK FN Brno Martin Smrčka Koncepce péče o cévní mozkové příhody Komplexní cerebrovaskulární centrum FN Brno 29.11.2010 Komplexní
STENÓZ V SUBKLAVIÁLNÍ A VERTEBROBAZILÁRNÍ OBLASTI. Škoda O. Neurologické oddělení Nemocnice Jihlava
 DIAGNOSTIKA A INDIKACE STENÓZ V SUBKLAVIÁLNÍ A VERTEBROBAZILÁRNÍ OBLASTI Škoda O. Neurologické oddělení Nemocnice Jihlava Prevertebrální stenózy a. subclavia a subklaviální steal První popis: L. Contorni
DIAGNOSTIKA A INDIKACE STENÓZ V SUBKLAVIÁLNÍ A VERTEBROBAZILÁRNÍ OBLASTI Škoda O. Neurologické oddělení Nemocnice Jihlava Prevertebrální stenózy a. subclavia a subklaviální steal První popis: L. Contorni
Mozkové krvácení po intravenosní trombolýze
 Mozkové krvácení po intravenosní trombolýze Dagmar Sváčková Iktové centrum, neurologické oddělení, Nemocnice Chomutov, KZ a.s. Skřivánkův lékařský večer, Chomutov 16.10.2013 Cévní mozková příhoda 2. nejčastější
Mozkové krvácení po intravenosní trombolýze Dagmar Sváčková Iktové centrum, neurologické oddělení, Nemocnice Chomutov, KZ a.s. Skřivánkův lékařský večer, Chomutov 16.10.2013 Cévní mozková příhoda 2. nejčastější
III. NEUROSONOLOGICKÉ DNY
 III. NEUROSONOLOGICKÉ DNY Ve dnech 28. února a 1. března 2003 proběhly ve Fakultní nemocnici s poliklinikou v Ostravě III. Neurosonologické dny. Akce byla organizována Neurosonologickou komisí Cerebrovaskulární
III. NEUROSONOLOGICKÉ DNY Ve dnech 28. února a 1. března 2003 proběhly ve Fakultní nemocnici s poliklinikou v Ostravě III. Neurosonologické dny. Akce byla organizována Neurosonologickou komisí Cerebrovaskulární
Radiologická vyšetření cévního zásobení mozku
 Miroslav Heřman Eva Čecháková Radiologická vyšetření cévního zásobení mozku UNIVERZITA PALACKÉHO V OLOMOUCI LÉKAŘSKÁ FAKULTA ÚSTAV PATOLOGICKÉ FYZIOLOGIE RADIOLOGICKÁ KLINIKA LF UP A FAKULTNÍ NEMOCNICE
Miroslav Heřman Eva Čecháková Radiologická vyšetření cévního zásobení mozku UNIVERZITA PALACKÉHO V OLOMOUCI LÉKAŘSKÁ FAKULTA ÚSTAV PATOLOGICKÉ FYZIOLOGIE RADIOLOGICKÁ KLINIKA LF UP A FAKULTNÍ NEMOCNICE
Cévní mozkové příhody: příčiny, klinický obraz, diagnostika a terapie Michal Král, Daniel Šaňák
 Cévní mozkové příhody: příčiny, klinický obraz, diagnostika a terapie Michal Král, Daniel Šaňák Komplexní cerebrovaskulární centrum, Neurologická klinika FN Olomouc ROZDĚLEN LENÍ CMP Ischemické CMP (ICMP)
Cévní mozkové příhody: příčiny, klinický obraz, diagnostika a terapie Michal Král, Daniel Šaňák Komplexní cerebrovaskulární centrum, Neurologická klinika FN Olomouc ROZDĚLEN LENÍ CMP Ischemické CMP (ICMP)
Kardioembolizační ischemické cévní mozkové příhody
 Martin Hutyra, Daniel Šaňák, Andrea Bártková, Miloš Táborský Martin Hutyra, Daniel Šaňák, Andrea Bártková, Miloš Táborský Kardioembolizační ischemické cévní mozkové příhody diagnostika, léčba, prevence
Martin Hutyra, Daniel Šaňák, Andrea Bártková, Miloš Táborský Martin Hutyra, Daniel Šaňák, Andrea Bártková, Miloš Táborský Kardioembolizační ischemické cévní mozkové příhody diagnostika, léčba, prevence
Modernizace a obnova přístrojového vybavení
 Projekt CZ.1.06/3.2.01/08.07653 Modernizace a obnova přístrojového vybavení iktového centra KZ v Chomutově byl spolufinancován z prostředků Evropské unie, z prostředků Evropského fondu pro regionální rozvoj.
Projekt CZ.1.06/3.2.01/08.07653 Modernizace a obnova přístrojového vybavení iktového centra KZ v Chomutově byl spolufinancován z prostředků Evropské unie, z prostředků Evropského fondu pro regionální rozvoj.
Okluze karotidy Roman Herzig
 Okluze karotidy Roman Herzig Akutní karotická okluze ultrazvuková diagnostika ÚVOD akutní mozkový infarkt na podkladě akutního uzávěru a. carotis interna (ACI) je obvykle spojen s těžkým a často i přetrvávajícím
Okluze karotidy Roman Herzig Akutní karotická okluze ultrazvuková diagnostika ÚVOD akutní mozkový infarkt na podkladě akutního uzávěru a. carotis interna (ACI) je obvykle spojen s těžkým a často i přetrvávajícím
2.Neurosonologický interaktivní seminář Chomutov
 Možnosti a postupy sonografického vyšetření vertebrobasilárního povodí Dagmar Sváčková Neurologické oddělení Chomutov, KZ a.s. Subklaviálně- vertebrální systém Od počátku rozvoje duplexních UZ vyšetření
Možnosti a postupy sonografického vyšetření vertebrobasilárního povodí Dagmar Sváčková Neurologické oddělení Chomutov, KZ a.s. Subklaviálně- vertebrální systém Od počátku rozvoje duplexních UZ vyšetření
Odstranění zúžení krční tepny (karotická endarterektomie)
 Odstranění zúžení krční tepny (karotická endarterektomie) informace pro pacienty Zobrazení místa operace krční tepny (karotidy) pro zúžení. Definice Jedná se o operační výkon na krční tepně (karotidě)
Odstranění zúžení krční tepny (karotická endarterektomie) informace pro pacienty Zobrazení místa operace krční tepny (karotidy) pro zúžení. Definice Jedná se o operační výkon na krční tepně (karotidě)
Lokální analýza dat Národního registru CMP pro neurologické oddělení Fakultní nemocnice v Ostravě pacienti hospitalizovaní v letech 2010 a 2011
 NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP pro neurologické oddělení Fakultní nemocnice v Ostravě pacienti hospitalizovaní v letech 2010 a 2011 MUDr. Eva Hurtíková Národní registr CMP
NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP pro neurologické oddělení Fakultní nemocnice v Ostravě pacienti hospitalizovaní v letech 2010 a 2011 MUDr. Eva Hurtíková Národní registr CMP
Hraniční indikace trombolýzy Wake-up iktus / iktus s neznámou dobou vzniku - šedá zóna současné akutní cerebrovaskulární péče
 Hraniční indikace trombolýzy Wake-up iktus / iktus s neznámou dobou vzniku - šedá zóna současné akutní cerebrovaskulární péče Jiří Neumann Neurologické oddělení Krajská zdravotní, a.s. Nemocnice Chomutov
Hraniční indikace trombolýzy Wake-up iktus / iktus s neznámou dobou vzniku - šedá zóna současné akutní cerebrovaskulární péče Jiří Neumann Neurologické oddělení Krajská zdravotní, a.s. Nemocnice Chomutov
Sono-lýza. MUDr.Kuliha Martin Komplexní cerebrovaskulární centrum FN Ostrava
 Sono-lýza MUDr.Kuliha Martin Komplexní cerebrovaskulární centrum FN Ostrava Sono -lýza! Jedná se o lýzu trombu (termální mechanismy) nebo potenciaci procesu lýzy trombu (non termální mechanismy) pomocí
Sono-lýza MUDr.Kuliha Martin Komplexní cerebrovaskulární centrum FN Ostrava Sono -lýza! Jedná se o lýzu trombu (termální mechanismy) nebo potenciaci procesu lýzy trombu (non termální mechanismy) pomocí
Použi& mechanické rekanalizace a intraarteriální trombolýzy při distální embolizaci během karo>ckého sten>ngu symptoma>cké stenózy vnitřní karo>dy
 Použi& mechanické rekanalizace a intraarteriální trombolýzy při distální embolizaci během karo>ckého sten>ngu symptoma>cké stenózy vnitřní karo>dy kazuis>cké sdělení D.Václavík 1, M.Sližová 1,O.Pavlík
Použi& mechanické rekanalizace a intraarteriální trombolýzy při distální embolizaci během karo>ckého sten>ngu symptoma>cké stenózy vnitřní karo>dy kazuis>cké sdělení D.Václavík 1, M.Sližová 1,O.Pavlík
Současnost a budoucnost rekanalizační léčby akutních ischemických mozkových příhod
 342 Současnost a budoucnost rekanalizační léčby akutních ischemických mozkových příhod MUDr. Radek Ampapa Neurologické oddělení, Nemocnice Jihlava Intravenózní trombolýza je v současnosti standardní účinnou
342 Současnost a budoucnost rekanalizační léčby akutních ischemických mozkových příhod MUDr. Radek Ampapa Neurologické oddělení, Nemocnice Jihlava Intravenózní trombolýza je v současnosti standardní účinnou
NIHSS < 4 a Intravenózní trombolýza. Jiří Neumann Iktové centrum, Neurologické oddělení KZ, a.s. Nemocnice Chomutov, o.z.
 NIHSS < 4 a Intravenózní trombolýza Jiří Neumann Iktové centrum, Neurologické oddělení KZ, a.s. Nemocnice Chomutov, o.z. Cerebrovaskulární seminář, Kunětická Hora, 23-24.9.2011 Intravenózní trombolýza
NIHSS < 4 a Intravenózní trombolýza Jiří Neumann Iktové centrum, Neurologické oddělení KZ, a.s. Nemocnice Chomutov, o.z. Cerebrovaskulární seminář, Kunětická Hora, 23-24.9.2011 Intravenózní trombolýza
Česák T. Neurochirurgická klinika. Krajský neurologický seminář Pardubice 20.4.2011
 Česák T. Neurochirurgická klinika LF a FN Hradec Králové Krajský neurologický seminář Pardubice 20.4.2011 Včasnou intervencí snížit M/M na minimum Dlouhodobá prevence recidivy krvácení Redukce útlakových
Česák T. Neurochirurgická klinika LF a FN Hradec Králové Krajský neurologický seminář Pardubice 20.4.2011 Včasnou intervencí snížit M/M na minimum Dlouhodobá prevence recidivy krvácení Redukce útlakových
Ischemická choroba dolních končetin. MUDr. Miroslav Chochola, CSc.
 Ischemická choroba dolních končetin MUDr. Miroslav Chochola, CSc. Definice ICHDK Onemocnění, kdy tkáně DK trpí akutním nebo chron. nedostatkem kyslíku a živin potřebných pro jejích správnou funkci. ACC/AHA
Ischemická choroba dolních končetin MUDr. Miroslav Chochola, CSc. Definice ICHDK Onemocnění, kdy tkáně DK trpí akutním nebo chron. nedostatkem kyslíku a živin potřebných pro jejích správnou funkci. ACC/AHA
Lokální analýza dat Národního registru CMP. Komplexní cerebrovaskulární centrum Fakultní nemocnice Ostrava
 NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP za rok 2010 Komplexní cerebrovaskulární centrum Fakultní nemocnice Ostrava MUDr. Martin Roubec Garant centra: MUDr. Michal Bar, Ph.D. Garant
NÁRODNÍ REGISTR CMP Lokální analýza dat Národního registru CMP za rok 2010 Komplexní cerebrovaskulární centrum Fakultní nemocnice Ostrava MUDr. Martin Roubec Garant centra: MUDr. Michal Bar, Ph.D. Garant
Karotický stenting a endarterektomie v sekundární prevenci CMP
 Karotický stenting a endarterektomie v sekundární prevenci CMP MUDr.D.Václavík, MUDr.M.Kubošová,MUDr.K. Blejchařová, MUDr.D.Kučera, MUDr.M.Válka Iktové centrum Vítkovická nemocnice Ostrava Počet léčených
Karotický stenting a endarterektomie v sekundární prevenci CMP MUDr.D.Václavík, MUDr.M.Kubošová,MUDr.K. Blejchařová, MUDr.D.Kučera, MUDr.M.Válka Iktové centrum Vítkovická nemocnice Ostrava Počet léčených
Aneuryzma břišní aorty - multidisciplinární přístup
 Aneuryzma břišní aorty - multidisciplinární přístup Čertík B., Třeška V., Křižan J., Kuntscher V., Šulc R. Chirurgická klinika FN Plzeň-Lochotín Aneuryzma břišní aorty Definice aneuryzmatu nárůst průměru
Aneuryzma břišní aorty - multidisciplinární přístup Čertík B., Třeška V., Křižan J., Kuntscher V., Šulc R. Chirurgická klinika FN Plzeň-Lochotín Aneuryzma břišní aorty Definice aneuryzmatu nárůst průměru
Účinnost sonotrombotripse a sonotrombolýzy v rekanalizaci střední mozkové tepny
 PŮVODNÍ PRÁCE Účinnost sonotrombotripse a sonotrombolýzy v rekanalizaci střední mozkové tepny The Efficacy of Sonothrombotripsy and Sonothrombolysis on Accelerated Recanalization of the Middle Cerebral
PŮVODNÍ PRÁCE Účinnost sonotrombotripse a sonotrombolýzy v rekanalizaci střední mozkové tepny The Efficacy of Sonothrombotripsy and Sonothrombolysis on Accelerated Recanalization of the Middle Cerebral
Bezvědomí, CMP. Akutní stavy v medicíně
 Bezvědomí, CMP Akutní stavy v medicíně Bezvědomí z nejasné příčiny bezvědomí je příznakem selhání mozkové funkce a signálem bezprostředního ohrožení vitálních funkcí vzhledem k různorodým příčinám bezvědomí
Bezvědomí, CMP Akutní stavy v medicíně Bezvědomí z nejasné příčiny bezvědomí je příznakem selhání mozkové funkce a signálem bezprostředního ohrožení vitálních funkcí vzhledem k různorodým příčinám bezvědomí
Návrh na jmenování docentem
 Návrh na jmenování docentem Podle 72 zákona č. 111/1998 Sb. o vysokých školách a o změně a doplnění dalších zákonů /zákon o vysokých školách/ Vysoká škola: Fakulta: Uchazeč: rodné číslo: stav: trvalé bydliště:
Návrh na jmenování docentem Podle 72 zákona č. 111/1998 Sb. o vysokých školách a o změně a doplnění dalších zákonů /zákon o vysokých školách/ Vysoká škola: Fakulta: Uchazeč: rodné číslo: stav: trvalé bydliště:
Iktus nepatří do ambulance praktického lékaře
 prim. MUDr. Jaroslav Elis Neurologické oddělení Ústřední vojenské nemocnice, Praha Iktus nepatří do ambulance praktického lékaře Souhrn: Diagnostika a léčba akutních cévních mozkových příhod zaznamenala
prim. MUDr. Jaroslav Elis Neurologické oddělení Ústřední vojenské nemocnice, Praha Iktus nepatří do ambulance praktického lékaře Souhrn: Diagnostika a léčba akutních cévních mozkových příhod zaznamenala
NOVÉ KOMPETENCE VŠEOBECNÝCH PRAKTICKÝCH LÉKAŘŮ V DIAGNOSTICE ICHDK
 Společnost všeobecného lékařství ČLS JEP NOVÉ KOMPETENCE VŠEOBECNÝCH PRAKTICKÝCH LÉKAŘŮ V DIAGNOSTICE ICHDK Jana Vojtíšková, Bohumil Seifert Ústav všeobecného lékařství 1. LF UK v Praze 16. října 2014
Společnost všeobecného lékařství ČLS JEP NOVÉ KOMPETENCE VŠEOBECNÝCH PRAKTICKÝCH LÉKAŘŮ V DIAGNOSTICE ICHDK Jana Vojtíšková, Bohumil Seifert Ústav všeobecného lékařství 1. LF UK v Praze 16. října 2014
Úvod I CMP jsou nejčastější příčinou dlouhodobé invalidity ( 85% ischemie, 15% hemoragie) Ischemické mozkové příhody jsou třetí nejčastější příčinou s
 Mechanická intrakraniální niální trombektomie mi Hustý Jakub, Boudný Jaroslav Radiologická klinika LF Masarykovy univerzity a FN Brno Úvod I CMP jsou nejčastější příčinou dlouhodobé invalidity ( 85% ischemie,
Mechanická intrakraniální niální trombektomie mi Hustý Jakub, Boudný Jaroslav Radiologická klinika LF Masarykovy univerzity a FN Brno Úvod I CMP jsou nejčastější příčinou dlouhodobé invalidity ( 85% ischemie,
Rekanalizační terapie akutního iktu. René Jura Neurologická klinika LF MU a FN Brno
 Rekanalizační terapie akutního iktu René Jura Neurologická klinika LF MU a FN Brno CMP ZÁVAŽNÝ PROBLÉM SOUČASNÉ MEDICÍNY CMP- jedna z hlavních příčin morbidity a mortality na celém světě 3. nejčastější
Rekanalizační terapie akutního iktu René Jura Neurologická klinika LF MU a FN Brno CMP ZÁVAŽNÝ PROBLÉM SOUČASNÉ MEDICÍNY CMP- jedna z hlavních příčin morbidity a mortality na celém světě 3. nejčastější
Pravo-levý zkrat: klinický význam a jeho vyšetření. Martin Šrámek Neurologická klinika FN Motol, Neurologie Kladno 16.5.2011
 Pravo-levý zkrat: klinický význam a jeho vyšetření Martin Šrámek Neurologická klinika FN Motol, Neurologie Kladno seminář Neurologické kliniky FN Ostrava 16.5.2011 Intrakardiální (90%) Perzistující foramen
Pravo-levý zkrat: klinický význam a jeho vyšetření Martin Šrámek Neurologická klinika FN Motol, Neurologie Kladno seminář Neurologické kliniky FN Ostrava 16.5.2011 Intrakardiální (90%) Perzistující foramen
SPECIALIZAČNÍ VZDĚLÁVÁNÍ V OBORU PERIOPERAČNÍ PÉČE. Zaměření: Perioperační péče o pacienta v cévní chirurgii. Okruhy otázek:
 SPECIALIZAČNÍ VZDĚLÁVÁNÍ V OBORU PERIOPERAČNÍ PÉČE Zaměření: Perioperační péče o pacienta v cévní chirurgii Okruhy otázek: I. Základy perioperační péče II. III. Předsterilizační příprava a sterilizace
SPECIALIZAČNÍ VZDĚLÁVÁNÍ V OBORU PERIOPERAČNÍ PÉČE Zaměření: Perioperační péče o pacienta v cévní chirurgii Okruhy otázek: I. Základy perioperační péče II. III. Předsterilizační příprava a sterilizace
Atestační práce. Návrh změny managementu léčby ischemického iktu u okluze precerebrálních a intrakraniálních tepen velkého kalibru
 Atestační práce Návrh změny managementu léčby ischemického iktu u okluze precerebrálních a intrakraniálních tepen velkého kalibru MUDr. Roman Havlíček Neurologické oddělení Ústřední vojenská nemocnice
Atestační práce Návrh změny managementu léčby ischemického iktu u okluze precerebrálních a intrakraniálních tepen velkého kalibru MUDr. Roman Havlíček Neurologické oddělení Ústřední vojenská nemocnice
TEST 1 Kazuistika 1. Prezentace. Objektivní nález. Diferenciální diagnóza EKG
 TEST 1 Kazuistika 1 Prezentace 39-letý muž byl přijat pro klidovou bolest levého ramene, tlak na hrudi s lehkou závislostí na poloze, horší v předklonu. Vyšetřen na ambulanci a následně JIP interního oddělení,
TEST 1 Kazuistika 1 Prezentace 39-letý muž byl přijat pro klidovou bolest levého ramene, tlak na hrudi s lehkou závislostí na poloze, horší v předklonu. Vyšetřen na ambulanci a následně JIP interního oddělení,
Paliativní péče o geriatrického pacienta s ischemickou chorobou dolních končetin ve stadiu kritické končetinové ischemie
 Atestační práce Paliativní péče o geriatrického pacienta s ischemickou chorobou dolních končetin ve stadiu kritické končetinové ischemie MUDr. Martin Mužný Oddělení následné péče Bílovecká nemocnice, a.s.
Atestační práce Paliativní péče o geriatrického pacienta s ischemickou chorobou dolních končetin ve stadiu kritické končetinové ischemie MUDr. Martin Mužný Oddělení následné péče Bílovecká nemocnice, a.s.
- Hrudník - D.Czerný. RDG ústav FN Ostrava Poruba Katedra zobrazovacích metod LF OSU
 - Hrudník - D.Czerný RDG ústav FN Ostrava Poruba Katedra zobrazovacích metod LF OSU XX. Kongres České společnosti anesteziologie, resuscitace a intenzívní péče Požadavky na zobrazování v urgentní medicíně
- Hrudník - D.Czerný RDG ústav FN Ostrava Poruba Katedra zobrazovacích metod LF OSU XX. Kongres České společnosti anesteziologie, resuscitace a intenzívní péče Požadavky na zobrazování v urgentní medicíně
IV. ČESKO-SLOVENSKÝ KONGRES INTENZIVNÍ MEDICÍNY BRNO, Hotel Voroněž I
 ISCHEMICKÉ CMP nové perspektivy M. Lojík, A. Krajina, D. Krajíčková* V. Chovanec, J. Raupach J. Schreiberová & Radiologická, neurologická* klinika a KARIM & FNHK IV. ČESKO-SLOVENSKÝ KONGRES INTENZIVNÍ
ISCHEMICKÉ CMP nové perspektivy M. Lojík, A. Krajina, D. Krajíčková* V. Chovanec, J. Raupach J. Schreiberová & Radiologická, neurologická* klinika a KARIM & FNHK IV. ČESKO-SLOVENSKÝ KONGRES INTENZIVNÍ
NÁRODNÍ REGISTR CMP. Cévní mozkové příhody epidemiologie, registr IKTA Kalita Z.
 NÁRODNÍ REGISTR CMP Cévní mozkové příhody epidemiologie, registr IKTA Kalita Z.. X.Cerebrovaskulární seminář, 23.9.2011 Kunětická Hora Sympozium firmy ZENTIVA Význam registru Odkud máme informace : ÚZIS
NÁRODNÍ REGISTR CMP Cévní mozkové příhody epidemiologie, registr IKTA Kalita Z.. X.Cerebrovaskulární seminář, 23.9.2011 Kunětická Hora Sympozium firmy ZENTIVA Význam registru Odkud máme informace : ÚZIS
Diagnostika chronické ICHS. Pavel Gregor KC FNKV a 3.LF UK v Praze
 Diagnostika chronické ICHS Pavel Gregor KC FNKV a 3.LF UK v Praze Chronická ICHS Stabilní AP Vazospastická AP Němá ischemie Koronární syndrom X Ischemická dysfunkce LK Arytmická forma ICHS Chronická ICHS
Diagnostika chronické ICHS Pavel Gregor KC FNKV a 3.LF UK v Praze Chronická ICHS Stabilní AP Vazospastická AP Němá ischemie Koronární syndrom X Ischemická dysfunkce LK Arytmická forma ICHS Chronická ICHS
IKTA : analýza dat 2009-2012 IC Nemocnice Chomutov (1) MUDr. Jiří Neumann MUDr. Ján Macko
 IKTA : analýza dat 2009-2012 IC Nemocnice Chomutov (1) MUDr. Jiří Neumann MUDr. Ján Macko Iktové centrum - Neurologické oddělení Krajská zdravotní a.s. Nemocnice Chomutov o.z. NÁRODNÍ REGISTR CMP Lokální
IKTA : analýza dat 2009-2012 IC Nemocnice Chomutov (1) MUDr. Jiří Neumann MUDr. Ján Macko Iktové centrum - Neurologické oddělení Krajská zdravotní a.s. Nemocnice Chomutov o.z. NÁRODNÍ REGISTR CMP Lokální
Mechanická intrakraniální trombektomie
 Boudný Jaroslav Radiologická klinika LF Masarykovy univerzity a FN Brno Základní informace I Mechanical clot retrieval has the potential to minimise brain damage in many patients who currently respond
Boudný Jaroslav Radiologická klinika LF Masarykovy univerzity a FN Brno Základní informace I Mechanical clot retrieval has the potential to minimise brain damage in many patients who currently respond
Co nového v rekanalizační léčbě. D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové
 Co nového v rekanalizační léčbě D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Synopse Efektivita IVT při akutním uzávěru ACI Efektivita různých typů rekanalizační léčby u akutní okluze bazilární
Co nového v rekanalizační léčbě D. Krajíčková Neurologická klinika LF UK a FN Hradec Králové Synopse Efektivita IVT při akutním uzávěru ACI Efektivita různých typů rekanalizační léčby u akutní okluze bazilární
Problema)ka péče o akutní CMP
 Problema)ka péče o akutní CMP 17.12. 2012 MUDr. Lukáš Klečka Systém péče o akutní CMP Přednemocniční péče Příjem do cílové nemocnice Akutní ošetření a perakutní péče Lůžková péče Následná péče Přednemocniční
Problema)ka péče o akutní CMP 17.12. 2012 MUDr. Lukáš Klečka Systém péče o akutní CMP Přednemocniční péče Příjem do cílové nemocnice Akutní ošetření a perakutní péče Lůžková péče Následná péče Přednemocniční
Vyšetřování nemocných s bolestí na hrudi suspektní z chronické AP. Karel Mědílek
 Vyšetřování nemocných s bolestí na hrudi suspektní z chronické AP Karel Mědílek ? paní M.R., 53 let úřednice, 78 kg, 168 cm, 20 let 10 cigaret/den, chol 6,1 mmol/l, LDL 2,6 mmol/l otec zemřel v 71 letech
Vyšetřování nemocných s bolestí na hrudi suspektní z chronické AP Karel Mědílek ? paní M.R., 53 let úřednice, 78 kg, 168 cm, 20 let 10 cigaret/den, chol 6,1 mmol/l, LDL 2,6 mmol/l otec zemřel v 71 letech
Diagnostika poranění pánve a acetabula
 Diagnostika poranění pánve a acetabula J. Chmelová 1+2, V. Džupa 1+3 1 Centrum pro integrované studium pánve 3. LF UK, Praha 2 Radiologie a zobrazovací metody, MN Ostrava 3 Ortopedicko-traumatologická
Diagnostika poranění pánve a acetabula J. Chmelová 1+2, V. Džupa 1+3 1 Centrum pro integrované studium pánve 3. LF UK, Praha 2 Radiologie a zobrazovací metody, MN Ostrava 3 Ortopedicko-traumatologická
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE. MUDr. Michal Král
 VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
VZTAH MEZI ISCHEMICKÝMI CÉVNÍMI PŘÍHODAMI A ONEMOCNĚNÍM SRDCE Z POHLEDU DIAGNOSTIKY A PREVENCE MUDr. Michal Král 2. Výskyt kardioselektivního troponinu T u pacientů v akutní fázi ischemické cévní mozkové
Ukázka knihy z internetového knihkupectví www.kosmas.cz
 Ukázka knihy z internetového knihkupectví www.kosmas.cz Obsah Autorský kolektiv... 9 Seznam použitých zkratek... 11 Úvod... 15 Historická zkratka (M. Krajíček, J. H. Peregrin)... 17 TEPENNÝ SYSTÉM...
Ukázka knihy z internetového knihkupectví www.kosmas.cz Obsah Autorský kolektiv... 9 Seznam použitých zkratek... 11 Úvod... 15 Historická zkratka (M. Krajíček, J. H. Peregrin)... 17 TEPENNÝ SYSTÉM...
LÉKAŘSKÁ FAKULTA UNIVERZITY PALACKÉHO V OLOMOUCI. Léčba ischemické cévní mozkové příhody v zadním povodí se zaměřením na
 LÉKAŘSKÁ FAKULTA UNIVERZITY PALACKÉHO V OLOMOUCI Léčba ischemické cévní mozkové příhody v zadním povodí se zaměřením na akutní okluzi arterie basilaris Disertační práce k získání vědecké hodnosti doktora
LÉKAŘSKÁ FAKULTA UNIVERZITY PALACKÉHO V OLOMOUCI Léčba ischemické cévní mozkové příhody v zadním povodí se zaměřením na akutní okluzi arterie basilaris Disertační práce k získání vědecké hodnosti doktora
Která klinická data pomohou při odhadu výsledku rekanalizační léčby?
 Která klinická data pomohou při odhadu výsledku rekanalizační léčby? D. Krajíčková 1, A. Krajina 2, M. Lojík 2 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Historie rekanalizační léčby
Která klinická data pomohou při odhadu výsledku rekanalizační léčby? D. Krajíčková 1, A. Krajina 2, M. Lojík 2 1 Neurologická a 2 Radiologická klinika LF UK a FN Hradec Králové Historie rekanalizační léčby
PŘEHLEDOVÉ ČLÁNKY. MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv.
 SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST I.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno Hlavním cílem te rapie akutního
SOUČASNÝ STAV A PERSPEKTIVY TROMBOLYTICKÉ TERAPIE (ČÁST I.) MUDr. David Goldemund, MUDr. Robert Mikulík, MUDr. Michal Reif I. neurologická klinika LF MU a FN u sv. Anny, Brno Hlavním cílem te rapie akutního
Pravo-levý zkrat. - klinický význam - sonografické vyšetření. Martin Šrámek 1,2. Iktové centrum Kladno
 Pravo-levý zkrat - klinický význam - sonografické vyšetření Martin Šrámek 1,2 1 Iktové centrum Kladno 2 Iktové centrum FN Motol, Neurologická klinika UK 2. LF a FN Motol předatestační kurz 19.4.2013 Intrakardiální
Pravo-levý zkrat - klinický význam - sonografické vyšetření Martin Šrámek 1,2 1 Iktové centrum Kladno 2 Iktové centrum FN Motol, Neurologická klinika UK 2. LF a FN Motol předatestační kurz 19.4.2013 Intrakardiální
Cévní mozkové příhody
 Cévní mozkové příhody J.Brichta I.Neurologická klinika Epidemiologie CMP Důsledky pro společnost Podíl CMP na celkovém počtu úmrtí v rozvinutých zemích Onemocnění % 1. Ischemická choroba srdeční 17,3 %
Cévní mozkové příhody J.Brichta I.Neurologická klinika Epidemiologie CMP Důsledky pro společnost Podíl CMP na celkovém počtu úmrtí v rozvinutých zemích Onemocnění % 1. Ischemická choroba srdeční 17,3 %
Organizace péče o pacienty s cévní mozkovou příhodou v České republice. Doc. MUDr. Michal Bar Ph.D. Prof. MUDr. Robert Mikulík Ph.D.
 Organizace péče o pacienty s cévní mozkovou příhodou v České republice Doc. MUDr. Michal Bar Ph.D. Prof. MUDr. Robert Mikulík Ph.D. Projekt STEP1 agenda Akutní léčba a její evidence Síť iktových center
Organizace péče o pacienty s cévní mozkovou příhodou v České republice Doc. MUDr. Michal Bar Ph.D. Prof. MUDr. Robert Mikulík Ph.D. Projekt STEP1 agenda Akutní léčba a její evidence Síť iktových center
Markery srdeční dysfunkce v sepsi
 Markery srdeční dysfunkce v sepsi MUDr. Pavel Malina MUDr. Janka Franeková, Ph. D. Oddělení klinické biochemie Interní oddělení Nemocnice Písek, a.s. Pracoviště laboratorních metod IKEM Praha Colours of
Markery srdeční dysfunkce v sepsi MUDr. Pavel Malina MUDr. Janka Franeková, Ph. D. Oddělení klinické biochemie Interní oddělení Nemocnice Písek, a.s. Pracoviště laboratorních metod IKEM Praha Colours of
VZDĚLÁVACÍ PROGRAM NEURORADIOLOGIE
 VZDĚLÁVACÍ PROGRAM v oboru NEURORADIOLOGIE 1. Cíl specializačního vzdělávání Cílem specializačního vzdělávání v oboru neuroradiologie je získání specializované způsobilosti osvojením teoretických znalostí
VZDĚLÁVACÍ PROGRAM v oboru NEURORADIOLOGIE 1. Cíl specializačního vzdělávání Cílem specializačního vzdělávání v oboru neuroradiologie je získání specializované způsobilosti osvojením teoretických znalostí
MUDr. Lukáš Klečka Neurologické oddělení. Za spolupráce:
 MUDr. Lukáš Klečka Neurologické oddělení Za spolupráce: Přednemocniční: test tvář-ruka-řeč Nemocniční: Časná diagnostika Časná stabilizace Definitivní diagnostika Definitivní terapie Jednoduchými dotazy
MUDr. Lukáš Klečka Neurologické oddělení Za spolupráce: Přednemocniční: test tvář-ruka-řeč Nemocniční: Časná diagnostika Časná stabilizace Definitivní diagnostika Definitivní terapie Jednoduchými dotazy
Cévní mozková příhoda nové možnosti léčby a organizace péče
 Cévní mozková příhoda nové možnosti léčby a organizace péče D. Školoudík, M. Kuliha Neurologická klinika LF OU a FN Ostrava a LF UP Olomouc Cévní mozková příhoda Epidemiologie: Evropská unie : 150-200/
Cévní mozková příhoda nové možnosti léčby a organizace péče D. Školoudík, M. Kuliha Neurologická klinika LF OU a FN Ostrava a LF UP Olomouc Cévní mozková příhoda Epidemiologie: Evropská unie : 150-200/
PFO a ischemický iktus. Dagmar Krajíčková Neurologická klinika LF UK a FN v Hradci Králové
 PFO a ischemický iktus Dagmar Krajíčková Neurologická klinika LF UK a FN v Hradci Králové PFO a ischemický iktus PFO je řazeno do kategorie onemocnění srdce s nízkým či nejistým rizikem embolizace do mozku
PFO a ischemický iktus Dagmar Krajíčková Neurologická klinika LF UK a FN v Hradci Králové PFO a ischemický iktus PFO je řazeno do kategorie onemocnění srdce s nízkým či nejistým rizikem embolizace do mozku
Ošetřovatelská péče o nemocného s diagnózou cévní mozková příhoda
 UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ústav pro ošetřovatelství Ošetřovatelská péče o nemocného s diagnózou cévní mozková příhoda Nursing care of the patient with stroke případová studie bakalářská
UNIVERZITA KARLOVA V PRAZE 3. LÉKAŘSKÁ FAKULTA Ústav pro ošetřovatelství Ošetřovatelská péče o nemocného s diagnózou cévní mozková příhoda Nursing care of the patient with stroke případová studie bakalářská
Posouzení léčby u cévní mozkové příhody. Bc. Hana Krňoulová
 Univerzita Pardubice Fakulta zdravotnických studií Posouzení léčby u cévní mozkové příhody Bc. Hana Krňoulová Diplomová práce 2010 1 2 3 Prohlašuji: Tuto práci jsem vypracovala samostatně. Veškeré literární
Univerzita Pardubice Fakulta zdravotnických studií Posouzení léčby u cévní mozkové příhody Bc. Hana Krňoulová Diplomová práce 2010 1 2 3 Prohlašuji: Tuto práci jsem vypracovala samostatně. Veškeré literární
Věstník MINISTERSTVA ZDRAVOTNICTVÍ ČESKÉ REPUBLIKY OBSAH:
 Věstník Ročník 205 MINISTERSTVA ZDRAVOTNICTVÍ ČESKÉ REPUBLIKY Částka 7 Vydáno: 8. ČERVNA 205 Cena: 672 Kč OBSAH:. Vzdělávací program oboru Cévní chirurgie....3 2. Vzdělávací program oboru Infekční lékařství...26
Věstník Ročník 205 MINISTERSTVA ZDRAVOTNICTVÍ ČESKÉ REPUBLIKY Částka 7 Vydáno: 8. ČERVNA 205 Cena: 672 Kč OBSAH:. Vzdělávací program oboru Cévní chirurgie....3 2. Vzdělávací program oboru Infekční lékařství...26
Ultrazvuk Principy, základy techniky Petr Nádeníček1, Martin Sedlář2 1 Radiologická klinika, FN Brno 2 Biofyzikální ústav, LF MU Brno Čejkovice 2011
 Ultrazvuk Principy, základy techniky Petr Nádeníček 1, Martin Sedlář 2 1 Radiologická klinika, FN Brno 2 Biofyzikální ústav, LF MU Brno zdroj UZ vlnění piezoelektrický efekt rozkmitání měniče pomocí vysokofrekvenčního
Ultrazvuk Principy, základy techniky Petr Nádeníček 1, Martin Sedlář 2 1 Radiologická klinika, FN Brno 2 Biofyzikální ústav, LF MU Brno zdroj UZ vlnění piezoelektrický efekt rozkmitání měniče pomocí vysokofrekvenčního
MUDr. O(o Lang, Ph.D. Klinika nukleární medicíny UK 3. LF Praha Materiál pro kardiology před atestací
 Metody nukleární kardiologie MUDr. O(o Lang, Ph.D. Klinika nukleární medicíny UK 3. LF Praha Materiál pro kardiology před atestací Základní princip vyšetření v NM Podání radioak:vního indikátoru do těla
Metody nukleární kardiologie MUDr. O(o Lang, Ph.D. Klinika nukleární medicíny UK 3. LF Praha Materiál pro kardiology před atestací Základní princip vyšetření v NM Podání radioak:vního indikátoru do těla
Chirurgická klinika 1. lékařské fakulty Univerzity Karlovy a Thomayerovy nemocnice v Praze
 Chirurgická klinika 1. lékařské fakulty Univerzity Karlovy a Thomayerovy nemocnice v Praze Přednosta: Vídeňská 800, 140 59 Praha 4 Krč Tel.: (+420) 261 082 632, Fax: (+420) 261 082 620, e-mail: jaromir.simsa@ftn.cz
Chirurgická klinika 1. lékařské fakulty Univerzity Karlovy a Thomayerovy nemocnice v Praze Přednosta: Vídeňská 800, 140 59 Praha 4 Krč Tel.: (+420) 261 082 632, Fax: (+420) 261 082 620, e-mail: jaromir.simsa@ftn.cz
CÍL 8: SNÍŽENÍ VÝSKYTU NEINFEKČNÍCH NEMOCÍ
 CÍL 8: SNÍŽENÍ VÝSKYTU NEINFEKČNÍCH NEMOCÍ DO ROKU 2020 BY SE MĚLA SNÍŽIT NEMOCNOST, ČETNOST ZDRAVOTNÍCH NÁSLEDKŮ A PŘEDČASNÁ ÚMRTNOST V DŮSLEDKU HLAVNÍCH CHRONICKÝCH NEMOCÍ NA NEJNIŽŠÍ MOŽNOU ÚROVEŇ Nejčastějšími
CÍL 8: SNÍŽENÍ VÝSKYTU NEINFEKČNÍCH NEMOCÍ DO ROKU 2020 BY SE MĚLA SNÍŽIT NEMOCNOST, ČETNOST ZDRAVOTNÍCH NÁSLEDKŮ A PŘEDČASNÁ ÚMRTNOST V DŮSLEDKU HLAVNÍCH CHRONICKÝCH NEMOCÍ NA NEJNIŽŠÍ MOŽNOU ÚROVEŇ Nejčastějšími
PREVENCE KARDIOEMBOLICKÝCH ISCHEMICKÝCH CÉVNÍCH MOZKOVÝCH PŘÍHOD V OLOMOUCKÉM REGIONU
 PREVENCE KARDIOEMBOLICKÝCH ISCHEMICKÝCH CÉVNÍCH MOZKOVÝCH PŘÍHOD V OLOMOUCKÉM REGIONU Michal Král, Roman Herzig, Daniel Šaňák, David Školoudík, Andrea Bártková, Tomáš Veverka, Lucie Šefčíková, Jana Zapletalová,
PREVENCE KARDIOEMBOLICKÝCH ISCHEMICKÝCH CÉVNÍCH MOZKOVÝCH PŘÍHOD V OLOMOUCKÉM REGIONU Michal Král, Roman Herzig, Daniel Šaňák, David Školoudík, Andrea Bártková, Tomáš Veverka, Lucie Šefčíková, Jana Zapletalová,
SAK role sestry v péči o pacienta s diagnózou SAK. Vondrušková Lenka Juricová Eva Brno
 SAK role sestry v péči o pacienta s diagnózou SAK Vondrušková Lenka Juricová Eva 17.11.2012 Brno Obsah: Definice SAK Subarachnoidální krvácení Terapeutické možnosti řešení SAK Role sestry v přípravě pacienta
SAK role sestry v péči o pacienta s diagnózou SAK Vondrušková Lenka Juricová Eva 17.11.2012 Brno Obsah: Definice SAK Subarachnoidální krvácení Terapeutické možnosti řešení SAK Role sestry v přípravě pacienta
Detekce a klasifikace stenóz ve vertebrálním řečišti
 199 Detekce a klasifikace stenóz ve vertebrálním řečišti MUDr. Ondřej Škoda, Ph.D. Neurologické oddělení, Nemocnice Jihlava, p.o. Neurologická klinika 3. LF UK a FN Královské Vinohrady, Praha Barevná duplexní
199 Detekce a klasifikace stenóz ve vertebrálním řečišti MUDr. Ondřej Škoda, Ph.D. Neurologické oddělení, Nemocnice Jihlava, p.o. Neurologická klinika 3. LF UK a FN Královské Vinohrady, Praha Barevná duplexní
Indikace a klinický přínos SPECT z pohledu kardiologa
 Indikace a klinický přínos SPECT z pohledu kardiologa D A V I D Z E M Á N E K K A R D I O L O G I C K Á K L I N I K A 2. L F U K A F N M O T O L P R A H A ICHS ICHS (ischemická choroba srdeční) Klinický
Indikace a klinický přínos SPECT z pohledu kardiologa D A V I D Z E M Á N E K K A R D I O L O G I C K Á K L I N I K A 2. L F U K A F N M O T O L P R A H A ICHS ICHS (ischemická choroba srdeční) Klinický
