Doporučený postup pro léčbu a diagnostiku hepatocelulárního karcinomu
|
|
|
- Kamil Bárta
- před 6 lety
- Počet zobrazení:
Transkript
1 Hepatologie: doporučené postupy Doporučený postup pro léčbu a diagnostiku hepatocelulárního karcinomu Recommended procedures for the treatment and diagnostics of hepatocellular carcinoma R. Brůha 1, J. Šperl 1, P. Urbánek 1, J. Špičák 2, I. Kiss 3, V. Válek 4,6, V. Mejzlík 5, M. Oliverius 5, E. Honsová 7, P. Husa 8 za Pracovní skupinu HCC Česká hepatologická společnost ČLS JEP 2 Česká gastroenterologická společnost ČLS JEP 3 Česká onkologická společnost ČLS JEP 4 Česká společnost intervenční radiologie ČLS JEP 5 Česká transplantační společnost 6 Radiologická společnost ČLS JEP 7 Společnost českých patologů ČLS JEP 8 Společnost infekčního lékařství ČLS JEP Hepatocelulární karcinom jater (HCC) je pátým nejčastějším nádorem v celosvětovém měřítku. Je to důsledek vysoké prevalence chronické hepatitidy B mezi obyvateli rozvojových zemí [1,2]. V našich podmínkách se jedná o nádorové onemocnění vzácnější, v ČR se objeví za rok přibližně u 500 obyvatel a téměř výlučně se týká pacientů s jaterní cirhózou. Význam HCC v našich podmínkách není tedy v četnosti, ale v možnosti screeningu, časné diagnostiky, a tím i účinné léčby. Screening Je známo, že pacienti s HCC, který se projeví klinickými symptomy, mají velmi špatnou prognózu (pětileté přežití se pohybuje mezi 0 a 10 %); naproti tomu pacienti s asymptomatickým HCC diagnostikovaným v rámci screeningu přežívají díky radikální léčbě více než v 50 % pětileté období [3]. Smyslem screeningových vyšetření je včasné odhalení HCC a s tím spojené prodloužení přežití pacientů v cílové skupině. Literární data prokazující tento požadavek jsou velmi sporá, neboť k vyloučení vlivu různých statistických chyb je jediným přijatelným důkazem výsle- dek randomizované kontrolované studie. V oblasti HCC existuje jedna randomizovaná kontrolovaná studie hodnotící účinnost screeningu pomocí vyšetření alfa-fetoproteinu (AFP) a ultrasonografie v šestiměsíčních intervalech u pacientů s chronickou HBV infekcí [4]. Tato studie prokázala snížení mortality na HCC o 37 % ve skupině pacientů zařazených do scree ningového programu oproti pacientům, kteří nebyli pravidelně vyšetřováni. Této studii je vytýkána především nízká compliance pacientů, a získaný výsledek tak představuje nejspíše mini mální pozitivní výsledek, který lze od screeningu očekávat. K dispozici je i mnoho nekontrolovaných studií, které ukazují, že při screeningu lze skutečně diagnostikovat HCC v časnější fázi, a dosáhnout tak delšího přežití pacientů. Největším nedostatkem nekontrolovaných studií je existence chyby způsobené faktem, že HCC se zachytí dříve, než se projeví symptomaticky, a tím se automaticky prodlouží doba sledování hodnocená jako přežití. Cílová skupina Na rozdíl od plošných programů prevence různých jiných nádorových one- mocnění se screening HCC týká úzce vymezené skupiny pacientů se zvýšeným rizikem [5,6]. Předpokládá se, že screening HCC přinese významné prodloužení přežití ve skupinách pacientů s roční incidencí HCC alespoň 1,5 %. Roční incidence HCC se u pacientů s cirhózou při HBV či HCV infekci pohybuje mezi 3 a 8 %, u hereditární hemo chromatózy 3 a 4 %, u primární biliární cirhózy je pravděpodobně podobná jako u HCV cirhózy. U alkoholické cirhózy či NAFLD není přesně známa, předpokládá se však, že riziko HCC je dostatečně prokázané a screening je nutný. Nejednoznačné je zařazení pacientů s chronickou HCV infekcí bez cirhózy. Je známo, že pětileté riziko vzniku HCC u necirhotických pacientů s HCV infekcí je necelých 5 %. Z praktických důvodů nejsou zmiňována specifika rizik HCC u asijské či černošské populace. Do screeningového programu HCC musí být v podmínkách ČR zařazeny následující skupiny pacientů: 1. Pacienti s jaterní cirhózou jakékoli etiologie. 2. Pacienti s chronickou HBV infekcí (HBsAg pozitivní jedinci). Gastroent Hepatol 2012; 66(2):
2 USG detekované ložisko v játrech < 1 cm > 1 cm opakovat USG za 3 m 4-fázové MDCT/dynamické kontrastní MRI změna velikosti/charakteru stacionární arteriální hypervaskularita + + venózní či pozdní vymývání postup dle velikosti ano druhá kontrastní metoda (MR/CT) ne HCC arteriální hypervaskularita + + venózní či pozdní vymývání ano ne biopsie Obr. 1. Postup u pacienta s nálezem ložiska v játrech v rámci sonografického screeningu HCC. Fig. 1. Diagnostic algorithm in patient with liver nodule detected due to ultrasound screening for HCC. 3. Pacienti s chronickou HCV infekcí a významnou fibrózou (stadium 3) či pacienti s fibrózou při nealkoholové steatohepatitidě. Důvodem zařazení těchto skupin pacientů může být skutečnost, že nelze přesně určit okamžik přechodu do jaterní cirhózy, a tím i zvýšení rizika HCC. Tato doporučení vychází z mnoha cost-effective studií a modelů, které shodně prokazují u těchto skupin pacientů větší či menší cost benefit při screeningu HCC. Není však známo, jaký cost-benefit má screening aplikovaný v podmínkách ČR. Doporučení: Do screeningového programu HCC musí být zařazeni všichni pacienti s jaterní cirhózou a chronickou HBV infekcí, kterým lze v případě zjištění HCC poskytnout některý léčebný postup (úroveň I) [3,7]. Metoda screeningu Po mnoho let se ke screeningu HCC využívala kombinace vyšetření alfafeto proteinu a ultrazvukového vyšetření jater. Po přehodnocení výsledků dostupných studií [8] bylo v roce 2010 panelem expertů AASLD (American Association for the Study of Liver Diseases) doporučeno vyšetření alfafetoproteinu ze screeningu vyřadit a provádět jej pouze pomocí ultrazvuku. Důvodem je především nízká šance na odhalení malého ložiska HCC pomocí AFP. Jednou ze studií ukazující nízkou výtěžnost AFP byla HALT-C studie [9]. Interval mezi jednotlivými screeningovými vyšetřeními ultrazvukem je šest měsíců. Dle dostupných údajů nemá význam tuto periodu zkracovat. Postup při zjištění ložiska v rámci screeningového vyšetření je uveden na obr. 1. Doporučení: Metodou screeningu na HCC je ultrazvukové vyšetření prováděné v intervalech šest měsíců (úroveň II) [10]. Diagnóza Diagnóza HCC může být stanovena buď na základě histologie, nebo na základě neinvazivních vyšetření. Histopatologická diagnóza (MUDr. E. Honsová) Podrobný doporučený postup pro histo patologickou diagnostiku HCC je ot ištěn jako samostatný dokument. V rámci tohoto Doporučeného postupu jsou uvedeny pouze stručné závěry a hlavní doporučení týkající se histopatologické diagnostiky časného HCC v cirhotických játrech. Spolu s rozvojem v oblasti radio logické diagnostiky se během posledního deseti letí změnila i kritéria pro histologickou diagnostiku HCC. V cirhóze u uzlů menších než 2 cm s netypickými charakteristikami v zobrazovacích metodách je biopsie další metodou umožňující určit bio logickou povahu 84 Gastroent Hepatol 2012; 66(2): 83 92
3 ložiska. Základní problém v histopatologické diagnostice časných HCC představuje přímo struktura jaterní tkáně. Hepatocyty fyzio logicky nemají bazální membránu, jejíž překročení v jiných orgánech je považováno za kritérium invazivního růstu. Proto posuzování malých ložisek, která by byla ekvivalentem carcinoma in situ, bylo velmi komplikované a do nedávné doby také silně expert-dependentní. Navíc dlouhodobě existovaly rozdíly v interpretaci morfologie časných HCC mezi patology z Evropy a Severní Ameriky na jedné straně a patology z Asie na straně druhé. Několik jednání mezinárodní pracovní skupiny pro hepatocelulární neo plazie z obou geografických oblastí vedlo v roce 2009 k formulaci histo logických diagnostických kritérií pro dysplastické noduly a především pro časný dobře diferencovaný HCC (a). Tato klasifikace zpřesnila definice některých znaků a přidala do diagnostických postupů imunohistochemické markery, a tím významně snížila počet problematických případů hodnocených v bioptickém provozu. Základní znaky, které zlepšují histopatologickou diagnózu HCC, jsou: 1. Stromální invaze: tj. stav, kdy trámce nádorových hepatocytů pronikají do stromatu původních portálních polí nebo vazivových sept. Představuje jednoznačný průkaz malignity. Bohužel stromální invaze je vždy fokální a nemusí být v jehlové biopsii zastižena. 2. Nepárové arterie: tj. arterie, které jsou mimo portální pole, lokalizované izolovaně mezi hepatocyty. Jsou korelátem neovaskularizace. Nepárové arterie se na rozdíl od stromální invaze mohou vyskytovat i v benigních lezích. 3. Pozitivní průkaz glypicanu-3: glypican-3 je onkofetální protein, který ovlivňuje morfogenezi a reguluje růst. V normálních játrech u dospělých ani v benigních jaterních neoplastických lezích (včetně adenomů) není exprimován. Jeho exprese se objevuje v buňkách HCC a může být cytoplazmatická, membránová nebo kanalikulární. Prakticky vždy je fokální a má různou intenzitu. Další imunohistochemické markery uplatňující se v diagnostice HCC: Glutamin syntetáza (GS) katalyzuje syntézu glutaminu, který je hlavním zdrojem energie pro nádorové buňky. Pozitivní průkaz je zaznamenáván v tumorech s mutací β-cateninu (GS je cílovým genem β-cateninu), tj. cca ve 20 % adenomů a % HCC. Heat shock protein 70 (HSP70) se účastní v procesech tumori geneze ovlivněním regulace buněčného cyklu a apoptózy a představuje významný antiapoptotický faktor. Pozitivní imunohistochemický průkaz HSP70 (obvykle jaderný i cyto plazmatický) je fokální a vyskytuje se u časných i plně vyvinutých HCC. Genetické/proteomické studie se dosud v praktické diagnostice HCC neuplatňují. Identifikace jednoduchého obecně použitelného testu je zatím věcí budoucího výzkumu. Doporučení: Bioptická diagnóza HCC v typických případech je možná pouze ze základního barvení HE. Komplikované případy by měly být vyšetřeny imunohistochemicky. Diagnosticky nejpřínosnější je průkaz glypicanu-3 (úroveň III) [11]. Diagnóza pomocí neinvazivních vyšetření Mnoho let byla pro diagnózu HCC používána hodnota AFP v kombinaci s typickým CT, MR či CEUS nálezem či kombinace dvou zobrazovacích metod. Při přehodnocení dostupných údajů bylo panelem expertů AASLD v r doporučeno vyřadit z diagnostických kritérií hodnotu AFP. Toto doporučení je podloženo jednak údaji o nespecifičnosti AFP (může být vyšší u pacientů s cholangiogenním karcinomem i jater ními metastázami kolorektálního karcinomu) a dále skutečností, že k dia gnóze HCC v cirhotických játrech stačí dle dostupných údajů jasný nález pouze jedné ze zobrazovacích metod (dříve to bývala kombinace jedné zobrazovací metody a AFP nebo dvou zobrazovacích metod). V současné době má stanovení hladiny AFP význam pro další sledování efektu prováděné léčby, nikoli diagnostický. Za jasný průkaz HCC se považuje nález hypervaskulárního uzlu v cirhotických játrech, většího než 1 cm, s typickým vymýváním ve venózní či pozdní fázi, patrný buď na CT, nebo MR [12,13]. CT musí být prováděno ve čtyřech fázích (nativní, arteriální, venózní, pozdní), MR musí být prováděno jako dynamické s použitím kontrastu. Z diagnostického algoritmu vypadlo CEUS (ultrazvukové vyšetření s pomocí kontrastní látky) z důvodu nižší specificity. Tato neinvazivní kritéria neplatí u pacientů, kteří nemají jaterní cirhózu. Doporučení: Diagnózu HCC lze považovat za jistou při typickém CT či MR obraze ložiska většího než 1 cm v cirhotických játrech. Za typický obraz se považuje arteriální sycení a pozdní (venózní) vymývání kontrastu. Pokud není obraz ložiska typický pro HCC nebo se ložisko objeví v necirhotických játrech, je třeba diagnózu ověřit biopsií (úroveň II). Ložisko v játrech menší než 1 cm nalezené při screeningu by mělo být kontrolováno po 3 6 měsících (úroveň III) [3]. Staging Staging by měl sloužit ke stratifikaci pacientů pro různé léčebné postupy. HCC je jedním z mála nádorů, u kterých se v běžné praxi ke stagingu využívají i jiné systémy než TNM klasifikace [14] (tab. 1). Je to dáno především přítomností jaterní cirhózy, jejíž pokročilost ovlivňuje prognózu i léčebné postupy u pacientů s HCC. Pokročilost jaterní cirhózy se hodnotí pomocí Gastroent Hepatol 2012; 66(2):
4 tzv. Child-Pughovy klasifikace [15] (tab. 2) či MELD skóre [16]. Z mnoha klasifikačních systémů se výše uvedeným požadavkům nejvíce blíží systém vypracovaný barcelonskou skupinou tzv. BCLC kritéria [17]. Tato klasifikace jasně definuje léčebný postup nejen na základě rozsahu primárního postižení, ale i podle pokročilosti jaterní choroby a celkového stavu pacienta. Tento systém rozděluje pacienty s HCC a jaterní cirhózou do pěti skupin dle charakteristik uvedených v tab. 3. Krom jednoduchosti a komplexnosti BCLC klasifikace je dalším faktem upřednostňujícím tuto klasifikaci skutečnost, že většina studií hodnotících nové léčebné postupy HCC používá tento systém jako referenční. Doporučení: K rozhodnutí o typu léčby HCC by se měla používat Barcelonská klasifikace HCC (úroveň II) [3]. Chirurgická léčba HCC (MUDr. M. Oliverius) Chirurgická léčba představuje jedinou dosud známou potenciálně kurabilní metodu léčby HCC, která dává nemocným naději na vyléčení, event. významné prodloužení bezpříznakového období Disease Free Survival (DSF). Jako potenciálně kurabilní metoda je udávána i radiofrekvenční ablace (RFA) u velmi malých ložisek a pečlivě selektovaných nemocných. Ta může být prováděna neoperačně pod navigací zobrazovacích metod nebo otevřenou chirurgickou cestou. Chirurgické metody léčby jsou spojeny s určitou morbiditou a mortalitou, která vychází zejména z rozsahu základního onemocnění, kterým je u 95 % nemocných cirhóza jater. Indikace k chirurgické léčbě je založena na znalosti prognostických kriterií, která nemocnému dávají naději na vyléčení nebo prodloužené přežití, a vyvažují tak rizika operace. Základní dva způsoby chirurgické léčby představují resekce jater (JR) [18] otevřená nebo laparoskopická a transplantace jater (TxJ) [19]. Indikace k jejich použití vychází z několika základních faktorů: počet a velikost nádorových ložisek jejich uložení v játrech rozsah postižení jaterního parenchymu přítomnost, nebo nepřítomnost mimo jaterního onemocnění celkový stav nemocného performance status (PST) dostupnost léčebného postupu v dané zemi a čase Tab. 1. TNM klasifikace HCC, 7. vydání. Tab. 1. TNM classification of HCC, 7 th edition. Závěrečná doporučení pro JR u HCC I. Resekce jater by měla být zvažována jako metoda první volby u cirhotických i necirhotických nemocných (úroveň II; doporučení stupně B). II. Kandidáti resekce jsou nemocní s cirhózou, u kterých není indikována transplantace a kteří mají dobře zachované jaterní funkce (normální bili rubin a gradient v jaterních žilách < 10 mmhg (úroveň II, doporučení stupně B). Stadium I T1 N0 M0 Stadium II T2 N0 M0 Stadium IIIA T3a N0 M0 Stadium IIIB T3b N0 M0 Stadium IIIC T4 N0 M0 Stadium IVA jakékoli T N1 M0 Stadium IVB jakékoli T jakékoli N M1 Oproti předcházející klasifikaci jsou pacienti s metastázou začleněni do stadia IV (IVA, pokud je metastáza v regionální uzlině, nebo IVB, jde-li o vzdálenou metastázu). Tab. 2. Child-Pugh klasifikace pokročilosti jaterní cirhózy. Tab. 2. Child-Pugh classification of severity of liver disease. body bilirubin (µmol/l) < > 50 albumin (g/l) > < 28 ascites 0 reverzibilní ireverzibilní encefalopatie 0 mírná zřetelná INR < 1,7 1,71 2,20 > 2,20 Zhodnocení: třída A: 5 6 bodů / třída B: 7 9 bodů / třída C: bodů. Tab. 3. Barcelonská klasifikace (staging) pacientů s HCC v terénu jaterní cirhózy. Tab. 3. Barcelona classification (staging) in HCC patients in the cirrhosis area. Stadium 0 velmi časné stadium (Child-Pugh A, jedno ložisko do 2 cm, PST 0) Stadium A časné stadium (Child-Pugh A B, 1 3 ložiska do 3 cm, PST 0) Stadium B středně pokročilé (Child-Pugh A B, vícečetná ložiska, PST 0) stadium Stadium C pokročilé stadium (Child-Pugh A B,invaze do porty, N1, M1, PST 1, 2) Stadium D terminální stadium (Child-Pugh C, PST > 2). 86 Gastroent Hepatol 2012; 66(2): 83 92
5 III. Vysoce selektovaní nemocní s více ložisky nebo makrovaskulární invazí mohou být kandidáti resekce. IV. Podmínkou R0 resekce je dosažení bezpečných okrajů preferenčně metodou anatomické resekce jater. V. Předoperační a pooperační adjuvantní léčba v souvislosti s JR není doporučována (úroveň II). VI. Minimalizace krevních ztrát zlepšuje výsledky resekce. VII. Laparoskopická resekce je v indikovaných případech metodou volby. Indikační kritéria k transplantaci jater pro HCC Nejrozšířenějšími a zároveň nejvíce studiemi verifikovanými jsou kritéria představená Mazzaferrem v Miláně roku 1996 Milánská kritéria (MK). Podle těchto kritérií je k transplantaci indikován nemocný, který má jaterní cirhózu s jedním ložiskem nádoru do 5 cm nebo maximálně třemi ložisky do 3 cm. Základním předpokladem je nepřítomnost vaskulární invaze. Nemocní, kteří jsou indikováni k transplantaci v rámci těchto kritérií (obr. 2), mají z dlouhodobého hlediska naději na pětileté přežívání podobnou jako pacienti indikovaní z nenádorových příčin [20]. Zavedení tohoto indikačního schématu vedlo k dramatickému zlepšení výsledků transplantace. Již záhy se ale ukázalo, že díky diskrepanci mezi předtransplantačním stagingem v porovnání s definitivní histologií explantátu byla transplantace provedena i u nemocných mimo tato kritéria. Přesto někteří z nich z této léčby profitovali a jejich přežívání bylo uspokojivé. To vedlo k expanzi Milánských kritérií. Průkopníkem byl Yao z univerzity v San Francisku, USA. Ten definoval nová expandovaná kritéria obecně známá jako UCSF kritéria (University of California San Francisco). Podle těchto kritérií lze indikovat k transplantaci nemocné s jedním uzlem do 6,5 cm nebo s maximálně třemi uzly z nichž největší do velikosti 4,5 cm a zároveň součet velikostí všech je menší než 8 cm, pochopitelně bez vaskulární invaze. Obě tato indikační kritéria jsou všeobecně celosvětově přijatá a výsledky transplantací u nemocných v rámci těchto omezení dobře dokumentovány. Mazzaferro následně vytvořil mezinárodní platformu shromažďující informace o transplantovaných pacientech s HCC, kterou nazval metroticket concept ( -olt-metroticket.org). V rámci této platformy vytvořil kalkulační model, který je schopen spočítat pravděpodobnou délku přežívání v závislosti na rozsahu překročení Milánských kritérií. Celá koncepce vychází z jednoduchého pravidla: čím dále chci dojet, tím více za to zaplatím Jinými slovy, každá expanze mimo Milánská kritéria je vykoupena vyšším počtem recidiv onemocnění a nižším pětiletým přežíváním nemocných. Na základě retrospektivně získaných dat od nemocných z 36 transplantačních center pak představil před dvěma roky nový indikační koncept, který nazval up-toseven criteria. Jakákoli kombinace velikosti nádoru s počtem ložisek při nepřítomností vaskulární invaze do čísla sedm vykazovala pravděpodobnost pětiletého přežívání 70 %. V této skupině bylo celkem 283 pacientů a jejich předpokládané pětileté přežívání činilo 71,2 % (95% CI 64,3 77,0). Tato skupina dosahovala podobné výsledky jako skupina uvnitř MK. pacient s HCC HCC bez jaterního onemocnění HCC s jaterním onemocněním s PST 0 2; bez generalizace, CHP > A chirurgie > radikální nebo jiná léčba onkologie > inop. nebo při generalizaci MK+ transplantace jater UCSF+ MK UCSF Pro zařazení na čekací listinu dle kritérií UCSF vyžadováno bioptické vyšetření ložiska s nálezem dobře či středně diferencovaného HCC. Pacienti po zařazení podstupují TACE. transplantace jater chirurgie > možnosti jiné léčby downstaging > transplantace jater?? Obr. 2. Indikační schéma pro zařazení nemocného na waiting list s HCC v IKEM. Fig. 2. Indication criteria for including a patient on the HCC waiting list in IKEM. Gastroent Hepatol 2012; 66(2):
6 Závěrečná doporučení pro transplantaci jater u HCC I. Nemocní s HCC transplantovaní v rámci MK mají pětileté přežívání srovnatelné s pacienty, kteří jsou transplantováni z jiných příčin (úroveň I; stupeň A). II. MK jsou referenčním standardem pro porovnání při užití jiných indikačních kritérií (úroveň I; stupeň A). III. Jakákoli expanze indikací mimo MK založená na dobře dokumentovaných studiích, které ukazují srovnatelné výsledky s MK, má negativní vliv na ostatní kandidáty k transplantaci. Stupeň takového vlivu závisí na lokálních podmínkách daných dobou čekání a dostupností jaterních štěpů (úroveň III; stupeň B). IV. Ze všech dostupných extendovaných kritérií mimo MK pouze UCSF kritéria byla adekvátně validována prospektivní studií a tento výsledek následně potvrzen dalšími retrospektivními studiemi (úroveň III; stupeň B). V. V současnosti jsou důkazy podporující expanzi počtu uzlů do 5 za předpokladu doby čekání mezi 3 a 6 měsíci u pečlivě selektovaných nemocných (úroveň IV; stupeň C). Radiologická léčba HCC (prof. MUDr. V. Válek) Perkutánní ablace Jednou z hlavních oblastí pokroku v léčbě jaterních malignit je vývoj perkutánních metod lokální ablace karcinomů. Z těchto metod je v současnosti jako primární ablační modalita ve většině institucí zavedena radiofrekvenční (RF) ablace. RF ablace je považována za nejlepší způsob léčby pacientů s HCC v časném stadiu, kdy transplantace jater ani chirurgická resekce nepředstavují vhodné řešení [21]. Účinnost metody Při léčbě malého HCC zajišťuje RF ablace uspokojivou kontrolu lokálního nádoru, přičemž zobrazovací metody ukazují častost kompletní ablace přibližně v 90 % u nádorů menších než 3 cm. Histologické údaje z explantovaných vzorků jater pacientů, u nichž byla provedena RF ablace, prokazují, že velikost nádoru a přítomnost velkých (3 mm nebo více) cév naléhajících na nádor lokální účinek léčby významně ovlivňuje. Úplná nekróza nádoru byla při pitvě zjištěna u 83 % nádorů < 3 cm a 88 % nádorů mimo perivaskulární lokalizaci. Srovnání perkutánní injekční aplikace etanolu (PEI) v pěti randomizovaných studiích prokázalo, že RF ablace má vyšší místní protinádorový účinek než PEI, s výslednou lepší kontrolou onemocnění. Použití PEI proto nemá v léčbě HCC, pokud lze provést RFA, v současné době místo [22]. Přežití Pět randomizovaných studií srovnávalo RF ablaci s PEI z hlediska lokální ablace HCC v časném stadiu. Dvě evropské studie neprokázaly statisticky významný rozdíl v celkovém přežití mezi pacienty s RF ablací a PEI. Lepší hodnoty přežití však uvedly tři studie z Asie. Tyto údaje byly sloučeny ve dvou nezávislých metaanalýzách; příznivé ovlivnění přežití bylo potvrzeno u pacientů s malým HCC, u nichž byla provedena RF ablace. RF ablaci se tak dává přednost jako perkutánní léčebné modalitě u pacientů s časným HCC vzhledem k častější úspěšné lokální léčbě nádoru a lepšímu mediánu přežití [23]. Dlouhodobé výsledky přežití pacientů léčených RF ablací byly již publikované. U nemocných, kteří podstoupili RF ablaci, záviselo přežití na závažnosti cirhózy a stagingu nádoru. U pacientů s jaterní cirhózou ve funkční klasifikací Child-Pugh A, s HCC v časném stadiu, dosahovalo pětileté přežití %; u nemocných s jediným nádorem 2 cm byla hodnota pětiletého přežití 68 %. Indikace HCC: Podle klasifikace BCLC je RF ablace metodou volby u velmi časných a časných HCC (tab. 3, obr. 3), kdy pacienti nejsou kandidáty resekce nebo transplantace jater. Je třeba, aby pacienti měli buď jeden menší nádor, nebo až tři noduly, každý menší než 3 cm, žádný průkaz invaze cév nebo extra hepatálního šíření, vysoký Karnofsky index a cirhózu jater stupně A nebo B podle skóre Child-Pugh. Uložení nádoru Vyšetření zobrazovací metodou ještě před léčbou musí důkladně definovat uložení každé léze vůči okolním strukturám: Léze uložené na povrchu jater lze považovat za vhodné k RF ablaci, i když jejich léčba vyžaduje dostatečné odborné znalosti a zkušenosti a může být spojena s vyšším rizikem komplikací. Termální ablace povrchních lézí přilehlých k jakékoli části gastrointestinálního traktu se nesmí provádět vzhledem ke zvýšenému riziku tepelného poranění stěny žaludku nebo střev (popálení stěny těchto orgánů). Větší riziko popálení a následné perforace hrozí u tlustého střeva než u žaludku nebo tenkého střeva. Komplikace v oblasti žaludku se vyskytují vzácně, nejspíše díky poměrně tlusté stěně žaludku nebo vzácnému výskytu chirurgických srůstů podél gastrohepatálního vaziva. Mobilita tenkého střeva může rovněž zajistit jeho lepší ochranu ve srovnání s poměrně fixovaným tlustým střevem. V takových případech lze uvažovat o použití speciálních metod, jako je intraperitoneální injekční aplikace dextrózy. Léčba lézí přilehlých k jaternímu hilu zvyšuje riziko tepelného poranění žlučovodů a žlučníku. Toto uložení nádoru představuje relativní kontraindikaci RF ablace. Termální ablace nádorů v blízkosti žlučníku je proveditelná, i když by měla být vyhrazena pracovištím s dostatečnými zkušenostmi. Ve většině případů je spojena s rozvojem iatrogenní chole cystitidy, která spontánně odezní. 88 Gastroent Hepatol 2012; 66(2): 83 92
7 HCC Stadium 0 PS 0, Child-Pugh A Stadium A C PS 0 2, Child-Pugh A B Stadium (D) PS 0 > 2, Child-Pugh C velmi časné stadium (0) 1 ložisko < 2 cm časné stadium (A) 1 až 3 ložiska < 3 cm PS 0 středně pokročilé stadium (B) víceložiskové, PS 0 pokročilé stadium (C) invaze do porty, N1, M1, PS ložisko HCC 3 ložiska 3 cm portální hypertenze/bilirubin vyšší komorbidity normální ne ano resekce transplantace jater kurativní metody RFA RFA/PEI TACE TKI inhibitor (Sorafenib) paliativní metody symptomatická léčba Obr. 3. Základní léčebné postupy HCC dle Barcelonské klasifikace. Fig. 3. Basic treatment procedures for HCC according to the Barcelona classification. Termální ablace lézí přilehlých k hepatálním cévám je možná, protože protékající krev obvykle chrání cévní stěnu před tepelným poraněním: v těchto případech se však riziko neúplného ošetření neoplastické tkáně v blízkosti cévy může vzhledem k tepelným ztrátám zvýšit. Kontraindikace RFA nádor uložený < 1 cm od hlavního žlučovodu; kvůli riziku popálení žlučovodu a vzniku stenózy intrahepatální dilatace žlučovodu výrazně vaskularizovaný, exofyticky lokalizovaný nádor; kvůli riziku rozsevu nádoru bilioenterální anastomóza neléčitelná/nezvládnutelná koagulopatie Vyšetření a sledování pacientů po léčbě CT nebo MR s podáním kontrastní látky jsou považovány za standardní způsoby vyšetření a zhodnocení výsledného stavu pacienta. Na snímcích CT a MR získaných 4 6 týdnů po léčbě lze vidět místa úspěšné ablace jako oblasti bez sycení s periferním sycením, nebo bez něj. Okraj sycení, který lze pozorovat po obvodu ablační zóny, vypadá jako poměrně koncentrický, symetrický a jednotný útvar v oblasti s hladkými vnitřními okraji. Jedná se o přechodný jev, který je důsledkem benigní fyziologické odpovědi na tepelné poranění (nejdříve reaktivní hyperemie, následně fibróza a obrovskobuněčná reakce). Benigní sycení v okolí místa ablace je nutno odlišit od nepravidelného periferního sycení v důsledku reziduálního nádoru; toto sycení se objevuje na okraji místa léčby. Na rozdíl od benigního sycení v okolí místa ablace má reziduální nádor postkontrastně jiný charakter. Po výkonu lze provést vyšetření ultrazvukem s intravenózním podáním kontrastu, které by mohlo umožnit počáteční zhodnocení účinku léčby. Pozdější kontrolní vyšetření je třeba zaměřit na pátrání po lokální progresi nádoru, vzniku nových hepatálních lézí nebo objevení extrahepatálního onemocnění. Doporučený kontrolní protokol zahrnuje CT nebo MR vyšetření za 3, 6, 9 a 12 měsíců po léčbě a následně v šestiměsíčních intervalech po dobu následujících tří let. Doporučení: Lokální ablace je bezpečnou a účinnou léčbou pro pacienty, kteří nemohou podstoupit chirurgickou léčbu HCC (úroveň II) [3]. Účinek RFA je ve srovnání s etanolizací lépe předvídatelný a u ložisek > 2 cm jedno značně lepší (úroveň I) [3]. Chemoembolizace V průběhu růstu se HCC stává závislým na cévním zásobení z arterie. Tento fakt umožňuje jednak neinvazivní diagnostiku pomocí CT/MR a též vysvětluje účinnost arteriální okluze v léčbě HCC. Uzávěr Gastroent Hepatol 2012; 66(2):
8 Tab. 4. Onkologická systémová léčba HCC. Tab. 4. HCC systemic therapy. tepny zásobující nádor se provádí angiograficky (TAE trans arteriální embolizace). Většinou se kombinuje s podáním cytostatika do jaterní tepny těsně před samotnou embolizací (TACE transarteriální chemoembolizace). Cytostatikum se většinou rozpouští v Lipiodolu, který se selektivně vychytává v nádorové tkáni. Nejvíce zkušeností je s použitím cisplatiny nebo adriamycinu [24]. TACE se používá u pacientů s chirurgicky či perkutánně neřešitelným HCC, kteří nemají známky mimojaterního šíření. Hlavní kontraindikací TACE je nedostatečný průtok portální žilou (trombóza v. portae, významné kolaterály nebo obrácený (hepatofugální) tok krve ve v. portae). Stejně tak by k TACE neměli být indikováni pacienti s pokročilou jaterní insuficiencí (Child-Pugh B a C) a/nebo s klinickými symptomy, jelikož mají zvýšené riziko jaterního selhání a úmrtí po zákroku. TACE (případně i samotná TAE) způsobí nekrózu nádorové tkáně u více než 50 % pacientů. Odpověď na léčbu lze hodnotit buď poklesem nádorových markerů (AFP), nebo pomocí CT/MR. Kompletní odpovědi dosáhnou 2 % pacientů. Znovuobjevení se ložiska s arteriálním sycením může být důvodem k opakování TACE. Několik studií z poslední doby prokázalo, že tato metoda prodlouží přežití pacientů s HCC (přežití pacientů s HCC léčených TACE se ve dvouletém intervalu pohybuje od %) [25]. Doporučení: TACE je léčbou první linie u pacientů s multifokálním HCC, kteří nejsou kandidáty radikální léčby a nemají vaskulární invazi či mimojaterní šíření tumoru (úroveň I) [3]. Dávka (mg/m 2 ) Způsob podání Den podání doxorubicin FU/FA (Mayo) 5-fluorouracil 425 i.v leukovorin 20 i.v FU/FA (DeGramont) leukovorin 200 infuze na 2 hod 1., 2. 5-fluorouracil 400 i.v. bolus 1., 2. 5-fluorouracil 600 infuze na 22 hod 1., 2. Biologická léčba sorafenib 400 p.o. 2 denně (800 mg denně) Onkologická systémová léčba HCC (prim. MUDr. I. Kiss) Pro pacienty s HCC v dobrém stavu (performance status) PS 0 2, Child Pugh A B: podle mezinárodních doporučení NCCN 2011 (National Comprehensive Cancer Network), ESMO 2010 (European Society for Medical Oncology) a AASLD 2010 (The American Association for the Study of Liver Diseases) je jako systémová standardní možnost indikovaná léčba sora fenibem, jako alternativu uvádí léčbu symptomatickou. I když v rámci žádné klinické studie fáze III nebyl prokázán benefit chemoterapie (intravenózní či systémové) na prodloužení mediánu přežití, připouští doporučení ESMO z roku 2010 pro případ nedostupnosti léčby sorafenibem paliativní chemoterapii (cisplatina nebo doxorubicin v monoterapii či kombinovanou chemoterapie GEMOX). V léčbě pokročilého inoperabilního hepatocelulárního karcinomu u pacientů v celkově dobrém stavu (PS 0 1) je indikován sorafenib v dávce 800 mg/den. V rámci systémové léčby hepatocelulárního karcinomu na prvním místě používáme sorafenib. Zmiňujeme příklady historicky používaných režimů CHT, jejichž faktická účinnost je malá (tab. 4). Chemoterapie Vybrané informace k biologické léčbě. Sorafenib v léčbě hepatocelulárního karcinomu Indikace: Sorafenib je indikován jako terapie první volby v léčbě inoperabilního nebo metastazujícího hepatocelulárního karcinomu s omezením na Child- -Pugh třídu A a B. Kontraindikace: Hypersenzitivita na léčivou látku nebo kteroukoli pomocnou látku obsaženou v přípravku. Lékové interakce: Nepodávat s preparáty snižujícími aciditu, induktory metabolických enzymů. Nežádoucí účinky: Dermato logická toxicita kožní reakce na dlaních a chodidlech, hypertenze, krvácení, srdeční ischemie nebo infarkt, zhoršené hojení ran přechodné přerušení léčby sorafenibem je doporučováno z preventivních důvodů u pacientů podstupujících vážný chirurgický zákrok, zhoršená funkce jater nejsou k dispozici žádné údaje o podání přípravku u pacientů s těžkým (Child-Pugh C) poškozením jater. Dávkování: 2 tablety po 200 mg 2 denně ve stejném denním čase (800 mg denní dávka) bez jídla nebo s nízkotučným jídlem. Léčba by měla pokračovat tak dlouho, dokud je pozorován klinický benefit nebo dokud nenastane neakceptovatelná toxicita. Doporučení: Lékem první volby v léčbě inoperabilního nebo metastazujícího hepatocelulárního karcinomu s omezením na Child-Pugh stadium A a B je u indikovaných pacientů sorafenib (úroveň I) [3,26,27]. 90 Gastroent Hepatol 2012; 66(2): 83 92
9 Symptomatická léčba pacientů s HCC Symptomatická léčba se podstatně neliší od péče o pacienta s pokročilou jaterní cirhózou bez HCC. V rámci stagingu jaterní choroby je nezbytné provést ezofagogastroskopické vyšetření tak, aby mohla být zavedena případná preventivní léčba krvácení z jícnových varixů. V případě indikace k TIPS (při krvácení z varixů či gastropatie nereagující na standardní léčbu) nemusí být přítomnost HCC zásadní kontraindikací tohoto výkonu. Ke každému pacientovi je však třeba přistupovat individuálně, především s ohledem na jeho další prognózu. V literatuře není dostatek údajů o nutnosti a způsobu úpravy prodloužené koa gulace pacientů s jaterní cirhózou. Většina doporučení je dána klinickými pozorováními a osobními zkušenostmi, které nesplňují kritéria medicíny založené na důkazech. V odborné literatuře existují i názory, že úprava koagulačních parametrů před případným invazivním zákrokem není nutná a zahajuje se až při skutečné krvácivé komplikaci. Není ani jasné, zda velmi často podávaný vitamin K zlepšuje prognózu pacienta s jaterní cirhózou či brání krvácivým komplikacím. Nelze proto dát jednoznačné doporučení, zda a na jaké cílové hodnoty koagulaci před invazivními zákroky upravit. Léčba ascitu či dalších komplikací jaterní cirhózy se též podstatně neliší od postupu u pacienta bez HCC. Doporučené sledování Po resekci pro hepatocelulární karcinom: první dva roky sonografické vyšetření jater každých 3 6 měsíců. Pokud byla předoperačně elevace AFP, pak je po operaci doporučeno vyšetření jeho hladiny každé tři měsíce první dva roky, později jednou za šest měsíců. Pokud je zjištěna recidiva onemocnění, pak následuje vyšetřovací proces podobně jako u primárně zjištěného onemocnění. V běžné klinické praxi musí být proveden staging každého pacienta s HCC a na základě zařazení do určitého stadia rozhodnuto o léčbě. Nejvhodnější hodnocení je tzv. Barcelonská klasifikace (obr. 3). Pacienti s časným stadiem HCC jsou kandidáti resekce, transplantace nebo perkutánní ablace. Resekce je zvažována u pacientů s jedním ložiskem, bez klinicky významné portální hypertenze a bez ikteru. Transplantace je vhodnou metodou u pacientů s maximálním počtem 3 ložisek menších než 3 cm nebo jedním ložiskem do 5 cm. Perkutánní ablace je vhodná pro malé, resekčně či transplantací neřešitelné HCC. TACE je indikována u asymptomatických pacientů s vícečetnými ložisky, bez známek cévní invaze a mimojaterního šíření. V případě pozitivní odpovědi na léčbu TACE mají tito pacienti prodloužené přežití. Pacienti s pokročilejším HCC anebo ti, kteří neodpoví na TACE, ale se zachovalými jaterními funkcemi, jsou kandidáti onkologické systémové léčby. U pacientů s projevy jaterní insuficience a/nebo v celkově nedobrém stavu (performance status > 2) a/nebo masivním šířením tumoru mimo játra není prokázán efekt žádné léčebné metody a měli by být léčeni symptomaticky. Literatura 1. International Agency for Cancer Reseach. GLOBOCAN 2002: iarc.fr Bosch FX, Ribes J, Diaz M, Cleries R. Primary liver cancer: worldwide incidence and trends. Gastroenterology 2004; 127 (5 Suppl 1): S5 S AASLD guidelines for HCC. aasld.org/practiceguidelines/documents/ /Bookmarked%20Practice%20Guidelines/ /HCCUpdate2010.pdf. 3. Zhang BH, Yang BH, Tang ZY. Randomized controlled trial of screening for hepatocellular carcinoma. J Cancer Res Clin Oncol 2004; 130(7): Yuen MF, Tanaka Y, Fong DY et al. Independent risk factors and predictive score for the development of hepatocellular carcinoma in chronic hepatitis B. J Hepatol 2009; 50(1): Lok AS, Seeff LB, Morgan TR et al. Incidence of hepatocellular carcinoma and associated risk factors in hepatitis C-related advanced liver disease. Gastroenterology 2009; 136(1): Guyatt GH, Oxman AD, Vist GE et al. GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ 2008; 336(7650): Singal A, Volk ML, Waljee A et al. Metaanalysis: surveillance with ultrasound for early-stage hepatocellular carcinoma in patients with cirrhosis. Aliment Pharmacol Ther 2009; 30(1): Lok AS, Sterling RK, Everhart JE et al. HALT-C Trial Group. Des-gamma-carboxy prothrombin and alpha-fetoprotein as biomarkers for the early detection of hepatocellular carcinoma. Gastroenterology 2010; 138(2): Bruix J, Sherman M. Management of Hepatocellular Carcinoma: An Update. Hepato logy 2011; 53(3): International Consensus group for hepatocellular neoplasia. Pathologic diagnosis of early hepatocellular carcinoma: a report of the international consensus group for hepatocellular neoplasia. Hepatology 2009; 49(2): Forner A, Vilana R, Ayuso C et al. Diagnosis of hepatic nodules 20 mm or smaller in cirrhosis: prospective validation of the noninvasive diagnostic criteria for hepatocellular carcinoma. Hepatology 2008; 47(1): Sangiovanni A, Manini MA, Iavarone M et al. The diagnostic and economic impact of contrast paging techniques in the diagnosis of small hepatocellular carcinoma in cirrhosis. Gut 2010; 59(5): Edge SB, Byrd DR, Compton CC et al. AJCC Cancer Staging Manual 7th edition. Springer, Pugh RNH, Murray-Lyon IM, Dawson JL et al. Transection of the oesophagus for bleeding oesophageal varices. Br J Surg 1973; 60(8): Kamath PS, Wiesner RH, Malinchoc M et al. A model to predict survival in patients with end-stage liver disease. Hepatology 2001; 33(2): Forner A, Reig ME, de Lope CR et al. Current strategy for staging and treatment: the BCLC update and future prospects. Semin Liver Dis 2010; 30(1): Llovet, JM, Schwartz M, Mazzaferro V. Resection and liver transplantation for hepato cellular carcinoma. Semin Liver Dis 2005; 25(2): Gastroent Hepatol 2012; 66(2):
10 18. Schwartz M. Liver transplantation for hepatocellular carcinoma. Gastroenterology 2004; 127 (Suppl 1): S Mazzaferro V, Regalia E, Doci R et al. Liver transplantation for the treatment of small hepatocellular carcinomas in patients with cirrhosis. N Engl J Med 1996; 334(11): Livraghi T, Meloni F, Di Stasi M et al. Sustained complete response and complications rates after radiofrequency ablation of very early hepatocellular carcinoma in cirrhosis: Is resection still the treatment of choice? Hepatology 2008; 47(1): Lin SM, Lin CJ, Lin CC et al. Radiofrequency ablation improves prognosis compared with ethanol injection for hepatocellular carcinoma < or = 4 cm. Gastroenterology 2004; 127: Cho YK, Kim JK, Kim MY et al. Systematic review of randomized trials for hepatocellular carcinoma treated with percutaneous ablation therapies. Hepatology 2009; 49(2): Bruix J, Sala M, Llovet JM. Chemoembolization for hepatocellular carcinoma. Gastroenterology 2004; 127 (5 Suppl 1): S Llovet JM, Bruix J. Systematic review of randomized trials for unresectable hepato cellular carcinoma: Chemoembolization improves survival. Hepatology 2003; 37(2): Llovet JM, Ricci S, Mazzaferro V et al. Sorafenib in advanced hepatocellular carcinoma. N Engl J Med 2008; 359(4): Cheng AL, Kang YK, Chen Z et al. Efficacy and safety of sorafenib in patients in the Asia-Pacific region with advanced hepato cellular carcinoma: a phase III randomised, doubleblind, placebo-controlled trial. Lancet Oncol 2009; 10(1): Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy. The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study. Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů. The Editorial Board declares that the manuscript met the ICMJE uniform requirements for biomedical papers. Doručeno/Submitted: Přijato/Acceúted: doc. MUDr. Brůha Radan, CSc. IV. interní klinika 1. LF UK a VFN v Praze U Nemocnice 2, Praha 2 bruha@cesnet.cz XL. MÁJOVÉ HEPATOLOGICKÉ DNY května 2012 Karlovy Vary Grandhotel Pupp Výroční kongres České hepatologické společnosti ČLS JEP s mezinárodní účastí Pořadatel: Česká hepatologická společnost ČLS JEP ve spolupráci s Českou lékařskou společností JEP Organizátor: Congress Prague Gastroent Hepatol 2012; 66(2): 83 92
Standard. 000 incidence , , ,1 mortalita 509 9, , ,23
 1/6 1. Epidemiologie: Hepatocelulární karcinom (HCC) patří ve světě k nejčastějším malignitám, a je častější u mužů nežli u žen. V České republice, stejně jako v ostatních zemích Evropy, jsou v dospělosti
1/6 1. Epidemiologie: Hepatocelulární karcinom (HCC) patří ve světě k nejčastějším malignitám, a je častější u mužů nežli u žen. V České republice, stejně jako v ostatních zemích Evropy, jsou v dospělosti
Doporučený postup pro léčbu a diagnostiku hepatocelulárního karcinomu
 Doporučený postup pro léčbu a diagnostiku hepatocelulárního karcinomu Pracovní skupina HCC 2011 Členové skupiny (v abecedním pořadí): 1 Brůha R, 7 Honsová E, 8 Husa P, 3 Kiss I, 5 Mejzlík V, 5 Oliverius
Doporučený postup pro léčbu a diagnostiku hepatocelulárního karcinomu Pracovní skupina HCC 2011 Členové skupiny (v abecedním pořadí): 1 Brůha R, 7 Honsová E, 8 Husa P, 3 Kiss I, 5 Mejzlík V, 5 Oliverius
7. PRIMÁRNÍ NÁDORY JATER
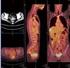 7. PRIMÁRNÍ NÁDORY JATER Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC). 7.1 Hepatocelulární karcinom
7. PRIMÁRNÍ NÁDORY JATER Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC). 7.1 Hepatocelulární karcinom
6. PRIMÁRNÍ NÁDORY JATER, ŽLUČNÍKU A ŽLUČOVÝCH CEST (C22-24)
 6. Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC). 6.1 Hepatocelulární karcinom (HCC) Diagnózu HCC
6. Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC). 6.1 Hepatocelulární karcinom (HCC) Diagnózu HCC
6. PRIMÁRNÍ NÁDORY JATER, ŽLUČNÍKU A ŽLUČOVÝCH CEST (C22-24)
 6. PRIMÁRNÍ NÁDORY JATER, ŽLUČNÍKU A ŽLUČOVÝCH CEST (C22-24) Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC).
6. PRIMÁRNÍ NÁDORY JATER, ŽLUČNÍKU A ŽLUČOVÝCH CEST (C22-24) Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC).
7. PRIMÁRNÍ NÁDORY JATER
 7. PRIMÁRNÍ NÁDORY JATER Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC). 7.1 Hepatocelulární karcinom
7. PRIMÁRNÍ NÁDORY JATER Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom ICC). 7.1 Hepatocelulární karcinom
Zhoubné nádory jater Incidence a mortalita v České republice (2005)
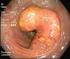 3.4 KARCINOM JATER Epidemiologie: Primární zhoubné nádory jater náležejí ve světě k nejčastějším malignitám, a jejich výskyt je častější u mužů nežli u žen.. V České republice, stejně jako v ostatních
3.4 KARCINOM JATER Epidemiologie: Primární zhoubné nádory jater náležejí ve světě k nejčastějším malignitám, a jejich výskyt je častější u mužů nežli u žen.. V České republice, stejně jako v ostatních
Opakované resekce jater pro metastázy kolorektálního karcinomu
 Opakované resekce jater pro metastázy kolorektálního karcinomu Visokai V., Lipská L., Mráček M., Levý M. Chirurgická klinika 1. LF UK a Fakultní Thomayerovy nemocnice v Praze přednosta Doc. MUDr. V. Visokai,
Opakované resekce jater pro metastázy kolorektálního karcinomu Visokai V., Lipská L., Mráček M., Levý M. Chirurgická klinika 1. LF UK a Fakultní Thomayerovy nemocnice v Praze přednosta Doc. MUDr. V. Visokai,
Nejnovější poznatky v léčbě pokročilého hepatocelulárního karcinomu.
 Nejnovější poznatky v léčbě pokročilého hepatocelulárního karcinomu. prof. MUDr. Jitka Abrahámová, DrSc. Onkologická klinika 1. LF UK a TN Vedoucí KOC (NNB, VFN, TN) Incidence HCC standardizováno dle věku
Nejnovější poznatky v léčbě pokročilého hepatocelulárního karcinomu. prof. MUDr. Jitka Abrahámová, DrSc. Onkologická klinika 1. LF UK a TN Vedoucí KOC (NNB, VFN, TN) Incidence HCC standardizováno dle věku
Multifokální hepatocelulární karcinom imitující akutní alkoholickou hepatitidu. Pavel Wohl IKEM
 Multifokální hepatocelulární karcinom imitující akutní alkoholickou hepatitidu Pavel Wohl IKEM Dvě diagnózy s velmi závažnou prognózou, které mohou svádět k terapeutickému nihilismu Akutní alkoholická
Multifokální hepatocelulární karcinom imitující akutní alkoholickou hepatitidu Pavel Wohl IKEM Dvě diagnózy s velmi závažnou prognózou, které mohou svádět k terapeutickému nihilismu Akutní alkoholická
UZ jater s aplikací kontrastní látky, indikace. Bohatá Š., Válek V. Radiologická klinika FN Brno LF MU Brno
 UZ jater s aplikací kontrastní látky, indikace Bohatá Š., Válek V. Radiologická klinika FN Brno LF MU Brno Výhody CEUS Není ionizující záření Zobrazení v reálném čase Možnost kvantifikace Možnost aplikovat
UZ jater s aplikací kontrastní látky, indikace Bohatá Š., Válek V. Radiologická klinika FN Brno LF MU Brno Výhody CEUS Není ionizující záření Zobrazení v reálném čase Možnost kvantifikace Možnost aplikovat
6. PRIMÁRNÍ NÁDORY JATER, ŽLUČNÍKU A ŽLUČOVÝCH CEST (C22-24)
 6. PRIMÁRNÍ NÁDORY JATER, ŽLUČNÍKU A ŽLUČOVÝCH CEST (C22-24) Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom
6. PRIMÁRNÍ NÁDORY JATER, ŽLUČNÍKU A ŽLUČOVÝCH CEST (C22-24) Primární karcinomy jater vznikají z hepatocytů (hepatocelulární karcinom HCC) nebo z nitrojaterních žlučovodů (intrahepatální cholangiokarcinom
Soňa Fraňková Klinika hepatogastroenterologie, Transplantcentrum IKEM
 Soňa Fraňková Klinika hepatogastroenterologie, Transplantcentrum IKEM 1971 Combes poprvé popsal membranózní glomerulonefritidu asociovanou s HBV infekcí (depozita imunokomplexů) Různé typy glomerulární
Soňa Fraňková Klinika hepatogastroenterologie, Transplantcentrum IKEM 1971 Combes poprvé popsal membranózní glomerulonefritidu asociovanou s HBV infekcí (depozita imunokomplexů) Různé typy glomerulární
Staging adenokarcinomu pankreatu
 Staging adenokarcinomu pankreatu Litavcová, A. Radiologická klinika FN Brno a LF MU Brno Přednosta: prof. MUDr. V. Válek, CSc., MBA Epidemiologie patří k malignitám s nejvyšší letalitou Příčinou je biologická
Staging adenokarcinomu pankreatu Litavcová, A. Radiologická klinika FN Brno a LF MU Brno Přednosta: prof. MUDr. V. Válek, CSc., MBA Epidemiologie patří k malignitám s nejvyšší letalitou Příčinou je biologická
Modul obecné onkochirurgie
 Modul obecné onkochirurgie 1. Principy kancerogeneze, genetické a epigenetické faktory 2. Onkogeny, antionkogeny, reparační geny, instabilita nádorového genomu 3. Nádorová proliferace a apoptóza, důsledky
Modul obecné onkochirurgie 1. Principy kancerogeneze, genetické a epigenetické faktory 2. Onkogeny, antionkogeny, reparační geny, instabilita nádorového genomu 3. Nádorová proliferace a apoptóza, důsledky
Peroperační ultrazvuk
 Peroperační ultrazvuk Andrašina Tomáš Radiologická klinika FN Brno a LF MU Přednosta: prof. MUDr. Vlastimil Válek, CSc., MBA Intraoperativní ultrazvuk ( IOUS) Metoda dynamická - sonda v přímém kontaktu
Peroperační ultrazvuk Andrašina Tomáš Radiologická klinika FN Brno a LF MU Přednosta: prof. MUDr. Vlastimil Válek, CSc., MBA Intraoperativní ultrazvuk ( IOUS) Metoda dynamická - sonda v přímém kontaktu
Skalický Tomáš,Třeška V.,Liška V., Fichtl J., Brůha J. CHK LFUK a FN Plzeň Loket 2015
 Skalický Tomáš,Třeška V.,Liška V., Fichtl J., Brůha J. CHK LFUK a FN Plzeň Loket 2015 Kdy můžeme resekovat jaterní metastázy KRCa? 1. synchronně s primárním karcinomem 2. po resekci primárního karcinomu
Skalický Tomáš,Třeška V.,Liška V., Fichtl J., Brůha J. CHK LFUK a FN Plzeň Loket 2015 Kdy můžeme resekovat jaterní metastázy KRCa? 1. synchronně s primárním karcinomem 2. po resekci primárního karcinomu
Patologie a klasifikace karcinomu prostaty, Gleasonův systém. MUDr. Marek Grega. Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole
 Patologie a klasifikace karcinomu prostaty, Gleasonův systém MUDr. Marek Grega Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole Nádory prostaty v z každé buňky, která vytváří komplexní uspořádání
Patologie a klasifikace karcinomu prostaty, Gleasonův systém MUDr. Marek Grega Ústav patologie a molekulární medicíny 2. LF UK a FN v Motole Nádory prostaty v z každé buňky, která vytváří komplexní uspořádání
PET při stagingu a recidivě kolorektálního karcinomu
 PET při stagingu a recidivě kolorektálního karcinomu Visokai V., Lipská L., *Skopalová M., *Bělohlávek O. Chirurgické oddělení Fakultní Thomayerovy nemocnice Praha *Oddělení nukleární medicíny - PET centrum
PET při stagingu a recidivě kolorektálního karcinomu Visokai V., Lipská L., *Skopalová M., *Bělohlávek O. Chirurgické oddělení Fakultní Thomayerovy nemocnice Praha *Oddělení nukleární medicíny - PET centrum
M. Babjuk Urologická klinika 2.LF UK a FN Motol
 Operační léčba jako součást multimodálního přístupu k léčbě vysocerizikového karcinomu prostaty M. Babjuk Urologická klinika 2.LF UK a FN Motol Synopse Definice Výsledky a místo operační léčby Kombinace
Operační léčba jako součást multimodálního přístupu k léčbě vysocerizikového karcinomu prostaty M. Babjuk Urologická klinika 2.LF UK a FN Motol Synopse Definice Výsledky a místo operační léčby Kombinace
Chirurgické možnosti řešení rhabdomyosarkomu pánve u mladé pacientky v rámci multimodálního přístupu
 Chirurgické možnosti řešení rhabdomyosarkomu pánve u mladé pacientky v rámci multimodálního přístupu Macík D. 1, Doležel J. 1, Múdry P. 2, Zerhau P. 3, Staník M. 1, Čapák I. 1 1 ODDĚLENÍ UROLOGICKÉ ONKOLOGIE,
Chirurgické možnosti řešení rhabdomyosarkomu pánve u mladé pacientky v rámci multimodálního přístupu Macík D. 1, Doležel J. 1, Múdry P. 2, Zerhau P. 3, Staník M. 1, Čapák I. 1 1 ODDĚLENÍ UROLOGICKÉ ONKOLOGIE,
Registr Avastin Nemalobuněčný karcinom plic
 Registr Avastin Nemalobuněčný karcinom plic Formulář: Vstupní parametry Rok narození Věk Pohlaví Kouření o Kuřák o Bývalý kuřák o Nekuřák Hmotnost pacienta v době diagnózy (kg) Hmotnost pacienta v době
Registr Avastin Nemalobuněčný karcinom plic Formulář: Vstupní parametry Rok narození Věk Pohlaví Kouření o Kuřák o Bývalý kuřák o Nekuřák Hmotnost pacienta v době diagnózy (kg) Hmotnost pacienta v době
Registr Herceptin Karcinom prsu
 I. Primární diagnostika Registr Herceptin Karcinom prsu Vstupní parametry Rok narození Věk Kód zdravotní pojišťovny (výběr) o 111 o 201 o 205 o 207 o 209 o 211 o 213 o 217 o 222 Datum stanovení diagnózy
I. Primární diagnostika Registr Herceptin Karcinom prsu Vstupní parametry Rok narození Věk Kód zdravotní pojišťovny (výběr) o 111 o 201 o 205 o 207 o 209 o 211 o 213 o 217 o 222 Datum stanovení diagnózy
R.A. Burger, 1 M.F. Brady, 2 J. Rhee, 3 M.A. Sovak, 3 H. Nguyen, 3 M.A. Bookman 4
 NEZÁVISLÉ RADIOLOOGICKÉ HODNOCENÍ STUDIE FÁZE III GOG218 S BEVACIZUMABEM (BEV) V PRIMÁRNÍ LÉČBĚ POKROČILÉHO EPITELOVÉHO NÁDORU VAJEČNÍKŮ, PRIMÁRNÍHO NÁDORU PERITONEA NEBO VEJCOVODŮ. R.A. Burger, 1 M.F.
NEZÁVISLÉ RADIOLOOGICKÉ HODNOCENÍ STUDIE FÁZE III GOG218 S BEVACIZUMABEM (BEV) V PRIMÁRNÍ LÉČBĚ POKROČILÉHO EPITELOVÉHO NÁDORU VAJEČNÍKŮ, PRIMÁRNÍHO NÁDORU PERITONEA NEBO VEJCOVODŮ. R.A. Burger, 1 M.F.
Bc. PharmDr. Ivana Minarčíková, Ph.D. www. farmakoekonomie.cz www.elekarnice.cz
 Bc. PharmDr. Ivana Minarčíková, Ph.D. www. farmakoekonomie.cz www.elekarnice.cz CÍL: alkoholem způsobená jaterní cirhóza alkoholem vyvolaná transplantace jater alkoholem způsobená pankreatitida Vyčíslení
Bc. PharmDr. Ivana Minarčíková, Ph.D. www. farmakoekonomie.cz www.elekarnice.cz CÍL: alkoholem způsobená jaterní cirhóza alkoholem vyvolaná transplantace jater alkoholem způsobená pankreatitida Vyčíslení
Acute-on-chronic liver failure: definice, patofyziologie, terapeutické možnosti. Eva Kieslichová KARIP, Transplantcentrum
 Acute-on-chronic liver failure: definice, patofyziologie, terapeutické možnosti Eva Kieslichová KARIP, Transplantcentrum akutní selhání jater akutní selhání nasedající na chronické end-stage liver failure
Acute-on-chronic liver failure: definice, patofyziologie, terapeutické možnosti Eva Kieslichová KARIP, Transplantcentrum akutní selhání jater akutní selhání nasedající na chronické end-stage liver failure
Hodnocení radikality a kvality v onkologii
 Miniinvazivní chirurgie v onkologii Ostrava, 20.-21.10.2005 Hodnocení radikality a kvality v onkologii Duda, M., Gryga,, A., Skalický, P. II.Chirurgická klinika LF UP a FN Olomouc Přednosta: Prof.MUDr.Miloslav
Miniinvazivní chirurgie v onkologii Ostrava, 20.-21.10.2005 Hodnocení radikality a kvality v onkologii Duda, M., Gryga,, A., Skalický, P. II.Chirurgická klinika LF UP a FN Olomouc Přednosta: Prof.MUDr.Miloslav
3.3 KARCINOM SLINIVKY BŘIŠNÍ
 3.3 KARCINOM SLINIVKY BŘIŠNÍ Epidemiologie Zhoubné nádory pankreatu se vyskytují převážně ve vyšším věku po 60. roce života, převážně u mužů. Zhoubné nádory pankreatu Incidence a mortalita v České republice
3.3 KARCINOM SLINIVKY BŘIŠNÍ Epidemiologie Zhoubné nádory pankreatu se vyskytují převážně ve vyšším věku po 60. roce života, převážně u mužů. Zhoubné nádory pankreatu Incidence a mortalita v České republice
= lokálně pokročilý CaP + lokalizovaný (ct1, ct2) se špatnými prognostickými faktory ct3a PSA > 20 ng/ml GS > 7
 Léčba vysocerizikového karcinomu prostaty pohled urologa M. Babjuk Urologická klinika 2.LF UK a FN Motol High-risk CaP = lokálně pokročilý CaP + lokalizovaný (ct1, ct2) se špatnými prognostickými faktory
Léčba vysocerizikového karcinomu prostaty pohled urologa M. Babjuk Urologická klinika 2.LF UK a FN Motol High-risk CaP = lokálně pokročilý CaP + lokalizovaný (ct1, ct2) se špatnými prognostickými faktory
Přínos molekulární genetiky pro diagnostiku a terapii malignit GIT v posledních 10 letech
 Přínos molekulární genetiky pro diagnostiku a terapii malignit GIT v posledních 10 letech Minárik M. Centrum aplikované genomiky solidních nádorů (CEGES), Genomac výzkumný ústav, Praha XXIV. JARNÍ SETKÁNÍ
Přínos molekulární genetiky pro diagnostiku a terapii malignit GIT v posledních 10 letech Minárik M. Centrum aplikované genomiky solidních nádorů (CEGES), Genomac výzkumný ústav, Praha XXIV. JARNÍ SETKÁNÍ
LOŽISKOVÉ LÉZE JATER VČETNĚ CEUS
 20 min LOŽISKOVÉ LÉZE JATER VČETNĚ CEUS M. Šmajerová, Š. Bohatá, M. Staňková KRNM FN Brno a LF MU Brno UZ VYŠETŘENÍ Nativně B-mode: cysty, echogenita, homogenita, expanzivní charakter. Doppler mode: vaskularizace,
20 min LOŽISKOVÉ LÉZE JATER VČETNĚ CEUS M. Šmajerová, Š. Bohatá, M. Staňková KRNM FN Brno a LF MU Brno UZ VYŠETŘENÍ Nativně B-mode: cysty, echogenita, homogenita, expanzivní charakter. Doppler mode: vaskularizace,
Předmluva 11. Seznam použitých zkratek 13. Úvod 17
 Obsah Předmluva 11 Seznam použitých zkratek 13 Úvod 17 1 Anatomie, fyziologie a estetická hlediska (O. Coufal V. Fait) 19 1.1 Vývoj mléčné žlázy a vývojové vady 19 1.2 Anatomie mléčné žlázy 20 1.3 Svaly
Obsah Předmluva 11 Seznam použitých zkratek 13 Úvod 17 1 Anatomie, fyziologie a estetická hlediska (O. Coufal V. Fait) 19 1.1 Vývoj mléčné žlázy a vývojové vady 19 1.2 Anatomie mléčné žlázy 20 1.3 Svaly
PRIMÁRNÍ MALIGNÍ NÁDORY JATER
 PRIMÁRNÍ MALIGNÍ NÁDORY JATER Staňková M, Bohatá Š, Šmajerová M Klinika radiologie a nukleární medicíny FN a LF MU Brno KROK 1: ODLIŠIT BENIGNÍ VS. MALIGNÍ UZ: Nativně diagnostika cyst, postkontrastně
PRIMÁRNÍ MALIGNÍ NÁDORY JATER Staňková M, Bohatá Š, Šmajerová M Klinika radiologie a nukleární medicíny FN a LF MU Brno KROK 1: ODLIŠIT BENIGNÍ VS. MALIGNÍ UZ: Nativně diagnostika cyst, postkontrastně
Nádory ledvin kazuistiky. T. Rohan KRNM FN Brno a LF MU Přednosta prof. MUDr. V. Válek CSc., MBA, EBIR
 Nádory ledvin kazuistiky T. Rohan KRNM FN Brno a LF MU Přednosta prof. MUDr. V. Válek CSc., MBA, EBIR KAZUISTIKA Č.1 Muž 63 let OA: 2008 Stav po radikální nefrektomii vpravo pro světlobuněčný renální karcinom
Nádory ledvin kazuistiky T. Rohan KRNM FN Brno a LF MU Přednosta prof. MUDr. V. Válek CSc., MBA, EBIR KAZUISTIKA Č.1 Muž 63 let OA: 2008 Stav po radikální nefrektomii vpravo pro světlobuněčný renální karcinom
Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře SUPPLEMENTUM
 Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře VIROVÁ HEPATITIDA C SUPPLEMENTUM prof. MUDr. Petr Urbánek, CSc. prof. MUDr. Petr Husa, CSc. MUDr. Jan Šperl, CSc. MUDr. Soňa
Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře VIROVÁ HEPATITIDA C SUPPLEMENTUM prof. MUDr. Petr Urbánek, CSc. prof. MUDr. Petr Husa, CSc. MUDr. Jan Šperl, CSc. MUDr. Soňa
SPRÁVNÁ INTERPRETACE INDIKÁTORŮ KVALITY MAMOGRAFICKÉHO SCREENINGU. Májek, O., Svobodník, A., Klimeš, D.
 SPRÁVNÁ INTERPRETACE INDIKÁTORŮ KVALITY MAMOGRAFICKÉHO SCREENINGU Májek, O., Svobodník, A., Klimeš, D. Smysl indikátorů kvality Statisticky významné snížení úmrtnosti lze očekávat až po delší době, posouzení
SPRÁVNÁ INTERPRETACE INDIKÁTORŮ KVALITY MAMOGRAFICKÉHO SCREENINGU Májek, O., Svobodník, A., Klimeš, D. Smysl indikátorů kvality Statisticky významné snížení úmrtnosti lze očekávat až po delší době, posouzení
SYSTÉMOVÁ LÉČBA NÁDORŮ MOČOVÉHO MĚCHÝŘE
 SYSTÉMOVÁ LÉČBA NÁDORŮ MOČOVÉHO MĚCHÝŘE Jana Katolická FN u svaté Anny, Brno CZ/ONCO/617/0088 1 UROTELIÁLNÍ KARCINOM MOČOVÉHO MĚCHÝŘE CHEMOSENZITIVNÍ ONEMOCNĚNÍ. V době stanovení diagnózy je 15 % lokálně
SYSTÉMOVÁ LÉČBA NÁDORŮ MOČOVÉHO MĚCHÝŘE Jana Katolická FN u svaté Anny, Brno CZ/ONCO/617/0088 1 UROTELIÁLNÍ KARCINOM MOČOVÉHO MĚCHÝŘE CHEMOSENZITIVNÍ ONEMOCNĚNÍ. V době stanovení diagnózy je 15 % lokálně
Léčba high-risk a lokálně pokročilého karcinomu prostaty - guidelines. Tomáš Hradec Urologická klinika VFN a 1.LF v Praze
 Léčba high-risk a lokálně pokročilého karcinomu prostaty - guidelines Tomáš Hradec Urologická klinika VFN a 1.LF v Praze High-risk lokalizovaný a lokálně pokročilý karcinom prostaty GR LE Doplnit screening
Léčba high-risk a lokálně pokročilého karcinomu prostaty - guidelines Tomáš Hradec Urologická klinika VFN a 1.LF v Praze High-risk lokalizovaný a lokálně pokročilý karcinom prostaty GR LE Doplnit screening
Operovat nebo neoperovat? Pavel Wohl KH IKEM
 Operovat nebo neoperovat? Pavel Wohl KH IKEM Operace u starých lidí Kdo je starý? podle lit. dat 65 let a více ( viz. Charlie Chaplin?) U HCC je starý věk považován nad 70 let (Takenaka, Poon, Hanazaki,
Operovat nebo neoperovat? Pavel Wohl KH IKEM Operace u starých lidí Kdo je starý? podle lit. dat 65 let a více ( viz. Charlie Chaplin?) U HCC je starý věk považován nad 70 let (Takenaka, Poon, Hanazaki,
Metastatický karcinom prsu Kasuistické sdělení Česlarová K., Erhart D.
 Metastatický karcinom prsu Kasuistické sdělení Česlarová K., Erhart D. Chirurgická klinika 2. LFUK a ÚVN Praha Přednosta plk. prof. MUDr. Ryska M., CSc. Kasuistika č. 1: K.I., r. 1946 Onkologická anamnéza:
Metastatický karcinom prsu Kasuistické sdělení Česlarová K., Erhart D. Chirurgická klinika 2. LFUK a ÚVN Praha Přednosta plk. prof. MUDr. Ryska M., CSc. Kasuistika č. 1: K.I., r. 1946 Onkologická anamnéza:
Radioterapie po radikální prostatektomii
 Radioterapie po radikální prostatektomii Štěpán Veselý Urologická klinika UK 2. LF a FN Motol, Praha ART po RRP - ART (aplikace u high-risk do 90 dnů po operaci) high-risk: - pozitivní chirurgické okraje
Radioterapie po radikální prostatektomii Štěpán Veselý Urologická klinika UK 2. LF a FN Motol, Praha ART po RRP - ART (aplikace u high-risk do 90 dnů po operaci) high-risk: - pozitivní chirurgické okraje
Downstaging hepatocelulárního karcinomu transplantation. hepatocelulárního karcinomu před
 Downstaging hepatocelulárního karcinomu před transplantací jater Downstaging of hepatocellular carcinoma before liver transplantation původní práce Jarmila Laštovičková Jan H. Peregrin Základna radiodiagnostiky
Downstaging hepatocelulárního karcinomu před transplantací jater Downstaging of hepatocellular carcinoma before liver transplantation původní práce Jarmila Laštovičková Jan H. Peregrin Základna radiodiagnostiky
Nádorové léze žlučníku a žlučových cest. M. Hazlinger, Z. Heřmanová
 Nádorové léze žlučníku a žlučových cest M. Hazlinger, Z. Heřmanová Anatomie žlučníku a žlučových cest Žlučník - tvar - hruškovitý, válcovitý, frygické čapky, jiný - části žlučníku - fundus, corpus, infundibulum,
Nádorové léze žlučníku a žlučových cest M. Hazlinger, Z. Heřmanová Anatomie žlučníku a žlučových cest Žlučník - tvar - hruškovitý, válcovitý, frygické čapky, jiný - části žlučníku - fundus, corpus, infundibulum,
Mikromorfologická diagnostika bronchogenního karcinomu z pohledu pneumologické cytodiagnostiky
 Mikromorfologická diagnostika bronchogenního karcinomu z pohledu pneumologické cytodiagnostiky P. Žáčková Pneumologická klinika 1. LFUK Thomayerova nemocnice Úvod a definice Každá buňka obsahuje informace
Mikromorfologická diagnostika bronchogenního karcinomu z pohledu pneumologické cytodiagnostiky P. Žáčková Pneumologická klinika 1. LFUK Thomayerova nemocnice Úvod a definice Každá buňka obsahuje informace
Časná diagnostika zhoubných nádorů prostaty u rizikových skupin mužů. R. Zachoval, M. Babjuk ČUS ČLS JEP
 Časná diagnostika zhoubných nádorů prostaty u rizikových skupin mužů R. Zachoval, M. Babjuk ČUS ČLS JEP Základní předpoklady úspěšného screeningu Cíl screeningu: Snížení mortality Zachování QoL vyjádřené
Časná diagnostika zhoubných nádorů prostaty u rizikových skupin mužů R. Zachoval, M. Babjuk ČUS ČLS JEP Základní předpoklady úspěšného screeningu Cíl screeningu: Snížení mortality Zachování QoL vyjádřené
Hepatocelulární karcinom - onkologická lé ba. MUDr. J. Halámková Odd lení klinické onkologie, FN Brno, Bohunice
 Hepatocelulární karcinom - onkologická lé ba MUDr. J. Halámková Odd lení klinické onkologie, FN Brno, Bohunice Hepatocelulární karcinom p edstavuje 90% primárních zhoubných onemocn ní jater ro n na sv
Hepatocelulární karcinom - onkologická lé ba MUDr. J. Halámková Odd lení klinické onkologie, FN Brno, Bohunice Hepatocelulární karcinom p edstavuje 90% primárních zhoubných onemocn ní jater ro n na sv
Diagnostika poškození srdce amyloidem
 Diagnostika poškození srdce amyloidem Tomáš Paleček Komplexní kardiovaskulární centrum 1. LF UK a VFN, II. Interní klinika kardiologie a angiologie, Praha ICRC-FNUSA, Brno Postižení srdce: 1. Pozitivní
Diagnostika poškození srdce amyloidem Tomáš Paleček Komplexní kardiovaskulární centrum 1. LF UK a VFN, II. Interní klinika kardiologie a angiologie, Praha ICRC-FNUSA, Brno Postižení srdce: 1. Pozitivní
HCC, CCC nebo HA? Bohatá Š., Válek V. RDK FN Brno a LF MU Brno
 HCC, CCC nebo HA? Bohatá Š., Válek V. RDK FN Brno a LF MU Brno Hepatocelulární karcinom nejčastější primární maligní tumor jater asociován s chronickým onemocněním jater jako je alkoholová cirhóza, chronická
HCC, CCC nebo HA? Bohatá Š., Válek V. RDK FN Brno a LF MU Brno Hepatocelulární karcinom nejčastější primární maligní tumor jater asociován s chronickým onemocněním jater jako je alkoholová cirhóza, chronická
Operační léčba karcinomu prsu
 Operační léčba karcinomu prsu Pavlišta D., Zikán M., Janoušek M., Cibula D. Gynekologicko-porodnická klinika 1.LF UK a VFN v Praze Cíle chirurgické léčby: complete local disease control určení stádia a
Operační léčba karcinomu prsu Pavlišta D., Zikán M., Janoušek M., Cibula D. Gynekologicko-porodnická klinika 1.LF UK a VFN v Praze Cíle chirurgické léčby: complete local disease control určení stádia a
CT screening benefit vs. riziko
 CT screening benefit vs. riziko Lucie Súkupová, IKEM Praha 8. Konference radiologické fyziky, 27. 4. 2018, Hrotovice Úvod Screening vyhledávací program v určité populaci, který má vést ke snížení mortality
CT screening benefit vs. riziko Lucie Súkupová, IKEM Praha 8. Konference radiologické fyziky, 27. 4. 2018, Hrotovice Úvod Screening vyhledávací program v určité populaci, který má vést ke snížení mortality
Léčebné predikce u karcinomu prsu pro rok 2013 chystané novinky
 Léčebné predikce u karcinomu prsu pro rok 2013 chystané novinky Prof. MUDr. Jitka Abrahámová, DrSc Onkologická klinika TN a 1. LF UK KOC (NNB + VFN + TN) St Gallén 2011 Rozsah onemocnění T, N, M ER, PgR
Léčebné predikce u karcinomu prsu pro rok 2013 chystané novinky Prof. MUDr. Jitka Abrahámová, DrSc Onkologická klinika TN a 1. LF UK KOC (NNB + VFN + TN) St Gallén 2011 Rozsah onemocnění T, N, M ER, PgR
Bevacizumab u starších pacientů s kolorektálním karcinomem
 Bevacizumab u starších pacientů s kolorektálním karcinomem MUDr. Tomáš Büchler, PhD. Onkologické oddělení Fakultní Thomayerovy nemocnice a Onkologická klinika 1. lékařské fakulty UK a VFN, Praha XIV. Staškovy
Bevacizumab u starších pacientů s kolorektálním karcinomem MUDr. Tomáš Büchler, PhD. Onkologické oddělení Fakultní Thomayerovy nemocnice a Onkologická klinika 1. lékařské fakulty UK a VFN, Praha XIV. Staškovy
Metastatický renální karcinom Andrašina Tomáš
 Metastatický renální karcinom Andrašina Tomáš Department of Radiology and Nuclear Medicine, University Hospital Brno and Medical Faculty, Masaryk University, Brno, Czech Republic Renální karcinom 25-30
Metastatický renální karcinom Andrašina Tomáš Department of Radiology and Nuclear Medicine, University Hospital Brno and Medical Faculty, Masaryk University, Brno, Czech Republic Renální karcinom 25-30
Adenom V. Válek, Z. Kala, J. Mazanec
 Adenom V. Válek, Z. Kala, J. Mazanec RDK, University Hospital Brno, Medical Faculty Masaryk University Brno, Czech Rep. CHK, RDK, University Hospital Brno, Medical Faculty Masaryk University Brno, Czech
Adenom V. Válek, Z. Kala, J. Mazanec RDK, University Hospital Brno, Medical Faculty Masaryk University Brno, Czech Rep. CHK, RDK, University Hospital Brno, Medical Faculty Masaryk University Brno, Czech
Kostní biopsie role patologa
 Kostní biopsie role patologa Karel Veselý I. patologicko-anatomický ústav LF MU a FN u sv. Anny, Brno IV. KONGRES TRAUMATOLOGIE A MUSKULOSKELETÁLNÍ RADIOLOGIE 14. 15. dubna 2016 Brno, hotel Myslivna Úvod
Kostní biopsie role patologa Karel Veselý I. patologicko-anatomický ústav LF MU a FN u sv. Anny, Brno IV. KONGRES TRAUMATOLOGIE A MUSKULOSKELETÁLNÍ RADIOLOGIE 14. 15. dubna 2016 Brno, hotel Myslivna Úvod
Neinvazivní diagnostika. jaterních chorob. Radan Brůha. IV. interní klinika 1.LF UK a VFN v Praze
 Neinvazivní diagnostika jaterních chorob Radan Brůha IV. interní klinika 1.LF UK a VFN v Praze Jaterní choroby Akutní jaterní léze přechodné zvýšení transamináz či cholestatických enzymů v průběhu života
Neinvazivní diagnostika jaterních chorob Radan Brůha IV. interní klinika 1.LF UK a VFN v Praze Jaterní choroby Akutní jaterní léze přechodné zvýšení transamináz či cholestatických enzymů v průběhu života
OPERAČNÍ LÉČBA KARCINOMU PROSTATY
 MEZINÁRODNÍ CENTRUM KLINICKÉHO VÝZKUMU TVOŘÍME BUDOUCNOST MEDICÍNY OPERAČNÍ LÉČBA KARCINOMU PROSTATY Petr Filipenský Primář Urologického oddělení Seminář pro pacienty Mám rakovinu prostaty, co dál? 08.11.2018
MEZINÁRODNÍ CENTRUM KLINICKÉHO VÝZKUMU TVOŘÍME BUDOUCNOST MEDICÍNY OPERAČNÍ LÉČBA KARCINOMU PROSTATY Petr Filipenský Primář Urologického oddělení Seminář pro pacienty Mám rakovinu prostaty, co dál? 08.11.2018
Rekonstrukce portálního řečiště v rámci chirurgického řešení pokročilého karcinomu pankreatu - experiment na velkém zvířeti
 Rekonstrukce portálního řečiště v rámci chirurgického řešení pokročilého karcinomu pankreatu - experiment na velkém zvířeti Liška V., Třeška V., Brůha J., Vyčítal O., Pálek R., Rosendorf J., Mírka H.,
Rekonstrukce portálního řečiště v rámci chirurgického řešení pokročilého karcinomu pankreatu - experiment na velkém zvířeti Liška V., Třeška V., Brůha J., Vyčítal O., Pálek R., Rosendorf J., Mírka H.,
Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013. Schválili: Datum: Podpis: Hlavní autor protokolu: MUDr. Jan Jansa 2.1.
 1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 8 Přílohy: nejsou Protokol pro léčbu testikulárních nádorů Schválili:
1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 8 Přílohy: nejsou Protokol pro léčbu testikulárních nádorů Schválili:
Léčba chronické hepatitidy B a její dlouhodobý účinek. Petr Urbánek Interní klinika 1.LF UK a ÚVN Praha petr.urbanek@uvn.cz
 Léčba chronické hepatitidy B a její dlouhodobý účinek Petr Urbánek Interní klinika 1.LF UK a ÚVN Praha petr.urbanek@uvn.cz Relativní Riziko (95% CI) REVEAL: riziko rozvoje jaterní cirhózy je asociováno
Léčba chronické hepatitidy B a její dlouhodobý účinek Petr Urbánek Interní klinika 1.LF UK a ÚVN Praha petr.urbanek@uvn.cz Relativní Riziko (95% CI) REVEAL: riziko rozvoje jaterní cirhózy je asociováno
PERSONALIZACE INDIVIDUALIZACE DIAGNOSTIKY A LÉČBY NOVINKA V MEDICÍNSKÉM UVAŽOVÁNÍ
 PERSONALIZACE INDIVIDUALIZACE DIAGNOSTIKY A LÉČBY NOVINKA V MEDICÍNSKÉM UVAŽOVÁNÍ? STARÁ CESTA NOVÝ NÁZEV PERSONALIZACE INDIVIDUALIZACE LÉČBY ROLE INTERVENČNÍCH VÝKONŮ ROLE MINIINVAZIVNÍ VAKUEM KONTROLOVANÉ
PERSONALIZACE INDIVIDUALIZACE DIAGNOSTIKY A LÉČBY NOVINKA V MEDICÍNSKÉM UVAŽOVÁNÍ? STARÁ CESTA NOVÝ NÁZEV PERSONALIZACE INDIVIDUALIZACE LÉČBY ROLE INTERVENČNÍCH VÝKONŮ ROLE MINIINVAZIVNÍ VAKUEM KONTROLOVANÉ
Nádory podjaterní krajiny Onkologická terapie. Doc. MUDr. Martina Kubecová, Ph.D. Radioterapeutická a onkologická klinika 3. LF UK a FNKV, Praha
 Nádory podjaterní krajiny Onkologická terapie Doc. MUDr. Martina Kubecová, Ph.D. Radioterapeutická a onkologická klinika 3. LF UK a FNKV, Praha Český a slovenský gastroenterologický kongres 13.11.2015
Nádory podjaterní krajiny Onkologická terapie Doc. MUDr. Martina Kubecová, Ph.D. Radioterapeutická a onkologická klinika 3. LF UK a FNKV, Praha Český a slovenský gastroenterologický kongres 13.11.2015
ČETNOST METASTÁZ V PÁTEŘI PODLE LOKALIZACE
 1 ČETNOST METASTÁZ V PÁTEŘI PODLE LOKALIZACE C 15% Th 70% L a S 15% 2 POKROKY V LÉČBĚ PÁTEŘNÍCH METASTÁZ Meta ca tlustého střeva v těle L3 a L4 3 POKROKY V LÉČBĚ PÁTEŘNÍCH METASTÁZ Exstirpace metastázy
1 ČETNOST METASTÁZ V PÁTEŘI PODLE LOKALIZACE C 15% Th 70% L a S 15% 2 POKROKY V LÉČBĚ PÁTEŘNÍCH METASTÁZ Meta ca tlustého střeva v těle L3 a L4 3 POKROKY V LÉČBĚ PÁTEŘNÍCH METASTÁZ Exstirpace metastázy
Zobrazovací metody (CT, NMR, PET) v diagnostice a stagingu karcinomu prostaty
 Zobrazovací metody (CT, NMR, PET) v diagnostice a stagingu karcinomu prostaty Viktor Eret Urologická klinika, LF UK a FN Plzeň Klinický TNM - staging karcinomu prostaty (KP) DRE (digital rectal examination)
Zobrazovací metody (CT, NMR, PET) v diagnostice a stagingu karcinomu prostaty Viktor Eret Urologická klinika, LF UK a FN Plzeň Klinický TNM - staging karcinomu prostaty (KP) DRE (digital rectal examination)
Marek Mechl Jakub Foukal Jaroslav Sedmík. Radiologická klinika LF MU v Brně a FN Brno - Bohunice
 Marek Mechl Jakub Foukal Jaroslav Sedmík Radiologická klinika LF MU v Brně a FN Brno - Bohunice Prrostata anatomie přehled zobrazovacích metod benigní léze hyperplazie, cysty maligní léze - karcinom Anatomie
Marek Mechl Jakub Foukal Jaroslav Sedmík Radiologická klinika LF MU v Brně a FN Brno - Bohunice Prrostata anatomie přehled zobrazovacích metod benigní léze hyperplazie, cysty maligní léze - karcinom Anatomie
Biologická léčba karcinomu prsu. Prof. MUDr. Jitka Abrahámová, DrSc. Onkologická klinika 1.LF UK a TN KOC (NNB+VFN+TN)
 Biologická léčba karcinomu prsu Prof. MUDr. Jitka Abrahámová, DrSc. Onkologická klinika 1.LF UK a TN KOC (NNB+VFN+TN) Cílená léčba Ca prsu Trastuzumab (HercepNn) AnN HER2 neu pronlátka LapaNnib (Tyverb)
Biologická léčba karcinomu prsu Prof. MUDr. Jitka Abrahámová, DrSc. Onkologická klinika 1.LF UK a TN KOC (NNB+VFN+TN) Cílená léčba Ca prsu Trastuzumab (HercepNn) AnN HER2 neu pronlátka LapaNnib (Tyverb)
Karcinom žlučníku - strategie chirurgické léčby
 Karcinom žlučníku - strategie chirurgické léčby Kala Z. Chirurgická klinika Lékařské fakulty Masarykovy univerzity a Fakultní nemocnice Brno Incidence ZN žlučníku (C23,C24) v krajích ČR v období 2006-2010
Karcinom žlučníku - strategie chirurgické léčby Kala Z. Chirurgická klinika Lékařské fakulty Masarykovy univerzity a Fakultní nemocnice Brno Incidence ZN žlučníku (C23,C24) v krajích ČR v období 2006-2010
Parenterální výživa v paliativní onkologické péči. Eva Meisnerová
 Parenterální výživa v paliativní onkologické péči Eva Meisnerová Výživa v paliativní onkologické péči Většina pacientů s pokročilým nádorovým onemocněním - má poruchy příjmu potravy a malnutrici Fakt nedostatečného
Parenterální výživa v paliativní onkologické péči Eva Meisnerová Výživa v paliativní onkologické péči Většina pacientů s pokročilým nádorovým onemocněním - má poruchy příjmu potravy a malnutrici Fakt nedostatečného
P. S t u d e n í P. S t u d e n í k
 P. S t u d e n í k Incidence chronické hepatitidy C u dialyzovaných pacientů Evropa, Austrálie:... 3-22% 3 (10x vyšší výskyt než v normální populaci) Japonsko, Egypt, JV Asie:... 50% Kellerman S., Hepatology,,
P. S t u d e n í k Incidence chronické hepatitidy C u dialyzovaných pacientů Evropa, Austrálie:... 3-22% 3 (10x vyšší výskyt než v normální populaci) Japonsko, Egypt, JV Asie:... 50% Kellerman S., Hepatology,,
CEBO: (Center for Evidence Based Oncology) Incidence Kostních příhod u nádorů prsu PROJEKT IKARUS. Neintervenční epidemiologická studie
 CEBO: (Center for Evidence Based Oncology) Incidence Kostních příhod u nádorů prsu PROJEKT Neintervenční epidemiologická studie PROTOKOL PROJEKTU Verze: 4.0 Datum: 26.09.2006 Strana 2 PROTOKOL PROJEKTU
CEBO: (Center for Evidence Based Oncology) Incidence Kostních příhod u nádorů prsu PROJEKT Neintervenční epidemiologická studie PROTOKOL PROJEKTU Verze: 4.0 Datum: 26.09.2006 Strana 2 PROTOKOL PROJEKTU
Protokol pro léčbu karcinomu tlustého střeva
 1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 6 Přílohy: nejsou Protokol pro léčbu karcinomu tlustého střeva Schválili:
1 Klinika onkologie a radioterapie FN Hradec Králové Platnost od: 2.1.2013 Dokument: standardní léčebný postup - verze 2013 Počet stran: 6 Přílohy: nejsou Protokol pro léčbu karcinomu tlustého střeva Schválili:
Fitness for anaesthesia
 Fitness for anaesthesia Richard Pradl KARIM FN a LF UK Plzeň ČSARIM, Plzeň 2015 04/10/2015 Cílem předoperačního hodnocení stavu pacienta je pokles morbidity spojené s operačním výkonem, zvýšení efektivity
Fitness for anaesthesia Richard Pradl KARIM FN a LF UK Plzeň ČSARIM, Plzeň 2015 04/10/2015 Cílem předoperačního hodnocení stavu pacienta je pokles morbidity spojené s operačním výkonem, zvýšení efektivity
Rozbor léčebné zátěže Thomayerovy nemocnice onkologickými pacienty a pilotní prezentace výsledků péče
 Rozbor léčebné zátěže Thomayerovy nemocnice onkologickými pacienty a pilotní prezentace výsledků péče Výstupy analýzy dat zdravotnického zařízení a Národního onkologického registru ČR Prof. MUDr. Jitka
Rozbor léčebné zátěže Thomayerovy nemocnice onkologickými pacienty a pilotní prezentace výsledků péče Výstupy analýzy dat zdravotnického zařízení a Národního onkologického registru ČR Prof. MUDr. Jitka
původní práce Souhrn Laštovičková J, Peregrin J. Transarterial chemoembolisation of the hepatocellular carcinoma in patients indicated to liver
 Transarteriální chemoembolizace hepatocelulárního karcinomu u pacientů indikovaných k transplantaci jater Transarterial chemoembolisation of the hepatocellular carcinoma in patients indicated to liver
Transarteriální chemoembolizace hepatocelulárního karcinomu u pacientů indikovaných k transplantaci jater Transarterial chemoembolisation of the hepatocellular carcinoma in patients indicated to liver
Chemoembolizace jaterní
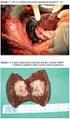 Chemoembolizace jaterní - principem je navázání cytostatika na koloidní nosič o velikosti přesahující průměr jaterní kapiláry, přičemž tyto částice musí být pomalu vstřebatelné, koloidní nosič dočasně
Chemoembolizace jaterní - principem je navázání cytostatika na koloidní nosič o velikosti přesahující průměr jaterní kapiláry, přičemž tyto částice musí být pomalu vstřebatelné, koloidní nosič dočasně
ZÁKLADY KLINICKÉ ONKOLOGIE
 Pavel Klener ZÁKLADY KLINICKÉ ONKOLOGIE Galén Autor prof. MUDr. Pavel Klener, DrSc. I. interní klinika klinika hematologie 1. LF UK a VFN, Praha Recenzenti MUDr. Eva Helmichová, CSc. Homolka Premium Care
Pavel Klener ZÁKLADY KLINICKÉ ONKOLOGIE Galén Autor prof. MUDr. Pavel Klener, DrSc. I. interní klinika klinika hematologie 1. LF UK a VFN, Praha Recenzenti MUDr. Eva Helmichová, CSc. Homolka Premium Care
RENIS - Votrient. Klinický registr pacientů s renálním karcinomem. Stav registru k datu 26. 3. 2012
 RENIS - Votrient Klinický registr pacientů s renálním karcinomem Stav registru k datu 26. 3. 2012 Management projektu: Analýza dat: Technické zajištění: Mgr. Karel Hejduk, Ing. Petr Brabec Mgr. Zbyněk
RENIS - Votrient Klinický registr pacientů s renálním karcinomem Stav registru k datu 26. 3. 2012 Management projektu: Analýza dat: Technické zajištění: Mgr. Karel Hejduk, Ing. Petr Brabec Mgr. Zbyněk
Radiodiagnostika žlučových cest a pankreatického vývodu
 Radiodiagnostika žlučových cest a pankreatického vývodu Žlučník a žlučové cesty Zobrazovací metody: - prostý snímek - ultrasonografie - CT - MRI (MRCP) - ERCP - PTC, PTD - peroperační, pooperační cholangiografie
Radiodiagnostika žlučových cest a pankreatického vývodu Žlučník a žlučové cesty Zobrazovací metody: - prostý snímek - ultrasonografie - CT - MRI (MRCP) - ERCP - PTC, PTD - peroperační, pooperační cholangiografie
Význam endosonografie v diagnostice GIST
 Význam endosonografie v diagnostice GIST Ivo Novotný Gastroenterologické oddělení Masarykův onkologický ústav Brno - Žlutý kopec Chirurgická klinika FN Brno - Bohunice GIST GITu Spadá do skupiny mesenchymálních
Význam endosonografie v diagnostice GIST Ivo Novotný Gastroenterologické oddělení Masarykův onkologický ústav Brno - Žlutý kopec Chirurgická klinika FN Brno - Bohunice GIST GITu Spadá do skupiny mesenchymálních
Stav screeningu kolorektálního karcinomu v ČR a význam adresného zvaní
 Ústřední vojenská nemocnice - Vojenská fakultní nemocnice Praha 1. lékařská fakulta Univerzity Karlovy Interní klinika Stav screeningu kolorektálního karcinomu v ČR a význam adresného zvaní M. Zavoral
Ústřední vojenská nemocnice - Vojenská fakultní nemocnice Praha 1. lékařská fakulta Univerzity Karlovy Interní klinika Stav screeningu kolorektálního karcinomu v ČR a význam adresného zvaní M. Zavoral
Vzrůstající role záchovných operací v léčbě karcinomu ledviny
 Vzrůstající role záchovných operací v léčbě karcinomu ledviny MUDr. Petr Nencka, FEBU Podpořeno z prostředků projektu Edukační a informační platforma onkologických center pro podporu a modernizaci vzdělávání
Vzrůstající role záchovných operací v léčbě karcinomu ledviny MUDr. Petr Nencka, FEBU Podpořeno z prostředků projektu Edukační a informační platforma onkologických center pro podporu a modernizaci vzdělávání
Personalizovaná medicína Roche v oblasti onkologie. Olga Bálková, Roche s.r.o., Diagnostics Division Pracovní dny, Praha, 11.
 Personalizovaná medicína Roche v oblasti onkologie Olga Bálková, Roche s.r.o., Diagnostics Division Pracovní dny, Praha, 11. listopadu 2013 Personalizovaná vs standardní péče Cílená léčba Spojení diagnostiky
Personalizovaná medicína Roche v oblasti onkologie Olga Bálková, Roche s.r.o., Diagnostics Division Pracovní dny, Praha, 11. listopadu 2013 Personalizovaná vs standardní péče Cílená léčba Spojení diagnostiky
Evropský den onemocnění prostaty 15. září 2005 Aktivita Evropské urologické asociace a České urologické společnosti
 Evropský den onemocnění prostaty 15. září 2005 Aktivita Evropské urologické asociace a České urologické společnosti prim. MUDr. Jan Mečl Urologické oddělení Krajská nemocnice Liberec Co je to prostata?
Evropský den onemocnění prostaty 15. září 2005 Aktivita Evropské urologické asociace a České urologické společnosti prim. MUDr. Jan Mečl Urologické oddělení Krajská nemocnice Liberec Co je to prostata?
KARCINOM POCHVY (VAGINY) INCIDENCE
 KARCINOM POCHVY (VAGINY) INCIDENCE Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. -7. deceniu, ale může být diagnostikován
KARCINOM POCHVY (VAGINY) INCIDENCE Zhoubné nádory (ZN) pochvy jsou velmi vzácné, tvoří 1-2 % všech gynekologických malignit. Karcinom pochvy se objevuje zejména u žen v 6. -7. deceniu, ale může být diagnostikován
Léčba DLBCL s nízkým rizikem
 Léčba DLBCL s nízkým rizikem Jan Hudeček Klinika hematológie a transfuziológie JLF UK a UNM, Martin Lymfómové fórum 2014 Bratislava, 21. 23. 3. 2014 Difuzní velkobuněčný B-lymfom (DLBCL) heterogenní skupina
Léčba DLBCL s nízkým rizikem Jan Hudeček Klinika hematológie a transfuziológie JLF UK a UNM, Martin Lymfómové fórum 2014 Bratislava, 21. 23. 3. 2014 Difuzní velkobuněčný B-lymfom (DLBCL) heterogenní skupina
KOLOREKTÁLNÍ KARCINOM: VÝZVA PRO ZDRAVÝ ŽIVOTNÍ STYL, SCREENING A ORGANIZACI LÉČEBNÉ PÉČE
 KOLOREKTÁLNÍ KARCINOM: VÝZVA PRO ZDRAVÝ ŽIVOTNÍ STYL, SCREENING A ORGANIZACI LÉČEBNÉ PÉČE Brno, 29. května 2015: Moravská metropole se již počtvrté stává hostitelem mezinárodní konference Evropské dny
KOLOREKTÁLNÍ KARCINOM: VÝZVA PRO ZDRAVÝ ŽIVOTNÍ STYL, SCREENING A ORGANIZACI LÉČEBNÉ PÉČE Brno, 29. května 2015: Moravská metropole se již počtvrté stává hostitelem mezinárodní konference Evropské dny
Transplantace jater pro erythropoetickou protoporfýriivýznam adekvátní biliární drenáže
 Transplantace jater pro erythropoetickou protoporfýriivýznam adekvátní biliární drenáže J. Šperl, S. Fraňková, M. Jirsa, I. Subhanová, L. Vítek, P. Martásek, M. Adamec, P. Trunečka, J. Špičák Institut
Transplantace jater pro erythropoetickou protoporfýriivýznam adekvátní biliární drenáže J. Šperl, S. Fraňková, M. Jirsa, I. Subhanová, L. Vítek, P. Martásek, M. Adamec, P. Trunečka, J. Špičák Institut
Východiska. Čtvrtá nejčastější příčina úmrtí na nádorová onemocní u žen, v celém světě je ročně nových onemocnění a úmrtí
 ICON7: studie fáze III Gynaecologic Cancer InterGroup (GCIG) s přidáním bevacizumabu ke standardní chemoterapii u žen s nově diagnostikovaným epitelovým nádorem vaječníků, primárním nádorem pobřišnice
ICON7: studie fáze III Gynaecologic Cancer InterGroup (GCIG) s přidáním bevacizumabu ke standardní chemoterapii u žen s nově diagnostikovaným epitelovým nádorem vaječníků, primárním nádorem pobřišnice
Zhoubné nádory ledvinné pánvičky a močovodu
 Zhoubné nádory ledvinné pánvičky a močovodu Definice Zhoubné nádory ledvinné pánvičky a močovodu v naprosté většině vycházejí z uroteliální výstelky horních močových cest a mají proto mnoho společných
Zhoubné nádory ledvinné pánvičky a močovodu Definice Zhoubné nádory ledvinné pánvičky a močovodu v naprosté většině vycházejí z uroteliální výstelky horních močových cest a mají proto mnoho společných
Ischemická choroba dolních končetin. MUDr. Miroslav Chochola, CSc.
 Ischemická choroba dolních končetin MUDr. Miroslav Chochola, CSc. Definice ICHDK Onemocnění, kdy tkáně DK trpí akutním nebo chron. nedostatkem kyslíku a živin potřebných pro jejích správnou funkci. ACC/AHA
Ischemická choroba dolních končetin MUDr. Miroslav Chochola, CSc. Definice ICHDK Onemocnění, kdy tkáně DK trpí akutním nebo chron. nedostatkem kyslíku a živin potřebných pro jejích správnou funkci. ACC/AHA
ENDOSKOPICKÉ METODY ZÁSADNĚ MĚNÍ LÉČBU ČASNÝCH STÁDIÍ MALIGNIT GIT
 ENDOSKOPICKÉ METODY ZÁSADNĚ MĚNÍ LÉČBU ČASNÝCH STÁDIÍ MALIGNIT GIT O. Urban Centrum péče o zažívací trakt Vítkovická nemocnice a.s., Ostrava Interní klinika a LF OU v Ostravě Paradigmata léčby neoplázií
ENDOSKOPICKÉ METODY ZÁSADNĚ MĚNÍ LÉČBU ČASNÝCH STÁDIÍ MALIGNIT GIT O. Urban Centrum péče o zažívací trakt Vítkovická nemocnice a.s., Ostrava Interní klinika a LF OU v Ostravě Paradigmata léčby neoplázií
Vybrané prognostické faktory metastáz maligního melanomu
 Vybrané prognostické faktory metastáz maligního melanomu Bukvová M., Mejzlík J. Klinika otorinolaryngologie a chirurgie hlavy a krku Pardubická krajská nemocnice a.s Maligní melanom neuroektodermální původ
Vybrané prognostické faktory metastáz maligního melanomu Bukvová M., Mejzlík J. Klinika otorinolaryngologie a chirurgie hlavy a krku Pardubická krajská nemocnice a.s Maligní melanom neuroektodermální původ
Trombolytická léčba akutních iktů v ČR. Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP
 Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
Trombolytická léčba akutních iktů v ČR Škoda O., Neurologické oddělení, Nemocnice Jihlava, Cerebrovaskulární sekce ČNS JEP Rozdělení CMP dle etiologie CMP (iktus, Stroke ) - heterogenní skupina onemocnění,
MUDr. Markéta Palácová, Masarykův onkologický ústav, Brno. J. Beyer, P. Albers, et al. Annals of oncology 24; ,
 Maintaining success, reducing treatment burden,focusing on survivorship: highlights from the third European consensus conference on diagnosis and treatment of germ-cell cancer 8. 8. 2013 MUDr. Markéta
Maintaining success, reducing treatment burden,focusing on survivorship: highlights from the third European consensus conference on diagnosis and treatment of germ-cell cancer 8. 8. 2013 MUDr. Markéta
Ošetřovatelská péče o nemocné v interních oborech
 Publikováno z 2. lékařská fakulta Univerzity Karlovy (https://www.lf2.cuni.cz) LF2 > Ošetřovatelská péče o nemocné v interních oborech Ošetřovatelská péče o nemocné v interních oborech Napsal uživatel
Publikováno z 2. lékařská fakulta Univerzity Karlovy (https://www.lf2.cuni.cz) LF2 > Ošetřovatelská péče o nemocné v interních oborech Ošetřovatelská péče o nemocné v interních oborech Napsal uživatel
Transplantace jater pro hepatocelulární karcinom v âeské republice
 REVIEW Transplantace jater pro hepatocelulární karcinom v âeské republice Martin Oliverius 1, Pavel Studeník 2 1 Klinika transplantační chirurgie, Transplantcentrum, Institut klinické a experimentální
REVIEW Transplantace jater pro hepatocelulární karcinom v âeské republice Martin Oliverius 1, Pavel Studeník 2 1 Klinika transplantační chirurgie, Transplantcentrum, Institut klinické a experimentální
Grantové projekty řešené OT v současnosti
 Grantové projekty řešené OT v současnosti Grantové projekty řešené OT v současnosti GAČR č. P303/12/G163: Centrum interakcí potravních doplňků s léčivy a nutrigenetiky Doc. Doba řešení: 2012-2018 Potravní
Grantové projekty řešené OT v současnosti Grantové projekty řešené OT v současnosti GAČR č. P303/12/G163: Centrum interakcí potravních doplňků s léčivy a nutrigenetiky Doc. Doba řešení: 2012-2018 Potravní
CZ.1.07/1.5.00/34.0527
 Projekt: Příjemce: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
Projekt: Příjemce: Digitální učební materiály ve škole, registrační číslo projektu CZ.1.07/1.5.00/34.0527 Střední zdravotnická škola a Vyšší odborná škola zdravotnická, Husova 3, 371 60 České Budějovice
UZ chyby a omyly. V. Válek. Department of Radiology, University Hospital Brno, Medical Faculty Masaryk University Brno, Czech Rep.
 UZ chyby a omyly V. Válek Department of Radiology, University Hospital Brno, Medical Faculty Masaryk University Brno, Czech Rep. Na co se soustředit Anatomická lokalizace co tam vlastně je za struktury?
UZ chyby a omyly V. Válek Department of Radiology, University Hospital Brno, Medical Faculty Masaryk University Brno, Czech Rep. Na co se soustředit Anatomická lokalizace co tam vlastně je za struktury?
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM. Markéta Hegarová Klinika kardiologie IKEM
 Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
Úloha specializované ambulance srdečního selhání v Kardiocentru IKEM Markéta Hegarová Klinika kardiologie IKEM Epidemiologie srdečního selhání v ČR 250 000 pacientů s CHSS 125 000 pacientů se systolickou
